Трансвагинальное УЗИ органов малого таза. Как проводится и как подготовиться к интравагинальному исследованию
Трансвагинальный метод исследования является одним из достоверных способов диагностики женских органов малого таза. Диагностика проводится через влагалище, в которое вводится специальный датчик. УЗИ выполняется как отдельное ультразвуковое исследование, так и в комплексе с пальпацией и трансабдоминальным методом.
Информативный метод исследования органов таза женщины при помощи ультразвука называется УЗИ трансвагинально. Данный вид исследования эффективен для изучения мочевого пузыря, яичников, маточных труб, патологии матки и шейки. Датчик находится очень близко к органам, которые нужно исследовать, поэтому достоверность диагностики превосходит любой другой вид УЗИ.
Использование интравагинального метода расширило границы диагностических возможностей урологов, акушеров и гинекологов. Пациенткам вагинальное УЗИ помогает обнаружить заболевания, которые только зарождаются в организме и находятся на ранней стадии. Другая диагностика менее информативна, когда речь идет о минимальных изменениях в тазовых органах. Процедуру можно делать в качестве ежегодного осмотра или при наличии симптомов:
- при половом акте присутствует боль внизу живота;
- отсутствие менструаций;
- при подозрении бесплодия;
- задержка менструации больше 3 недель;
- менструация длится меньше 3 или больше 7 дней;
- не связанная с месячными боль в нижних отделах живота.
Тщательная подготовка к трансвагинальному УЗИ не требуется. Перед абдоминальным вариантом обследования мочевой пузырь должен быть полный, в случае интравагинального метода – пустой. Если вы помочились более 2 часов назад, то узист может попросить сходить вас в туалет перед процедурой.
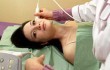
Процедура не причиняет болезненных ощущений, лишь легкий дискомфорт. Как делают трансвагинальное УЗИ? Пациентке нужно лечь на гинекологическое кресло или на кушетку, ноги согнуть в коленях и развести в стороны. Инструментом выступает трансдьюсер (трансвагинальный датчик), который выглядит как стержень 3х12 см со скошенной рукояткой и каналом с биопсийной иглой.
Далее врач проводит процедуру в несколько этапов:
- На трансдьюсер надевается презерватив одноразовый, сверху наносится гель-лубрикант, помогающий при проведении ультразвука.
- Врач вводит датчик во влагалище на необходимую глубину.
- Сонолог рассматривает внутренние органы через монитор, двигая датчик в стороны, вниз, вверх.
Существует связь времени проведения исследования и менструального цикла. На какой день месячных делают трансвагинальное УЗИ? Все женские органы претерпевают изменения после овуляции, на 12-14 день после первого дня последних месячных. Это необходимо, чтобы быть готовыми к зачатию и имплантации оплодотворенной яйцеклетки. Плановое УЗИ проводят в начале цикла, при необходимости – на следующий день после окончания менструации (5-7 день цикла), можно и на 8-12 сутки.
Если у пациентки есть подозрения на эндометриоз, то процедура проводится во второй половине цикла. Чтобы оценить, как созревают фолликулы, исследование проводится несколько раз в динамике (на 8-10 день, потом 15-16, затем 22-24 сутки цикла). Если у женщины отмечаются кровотечения или кровомазания, никак не связанные с менструацией, то исследование проводится на любой день цикла, сразу после обнаружения симптомов.
Если ваши показатели не соответствуют общепринятым нормам (смотреть таблицу в разделе «Норма УЗИ внутренних органов малого таза»), то можно попробовать узнать, о наличие каких патологий идет речь. В отличие от абдоминального исследования, информативность УЗИ вагинального на порядок выше, что делает возможным увидеть следующие состояния и серьезные заболевания:
- рак яичников;
- возникновение кист яичников;
- в малом тазу и нижних отделах полости живота находится жидкость;
- эндометриоз;
- хорионэпителиома;
- маточная и внематочная беременность;
- образование злокачественных опухолей матки;
- кровь, гной, воспалительная жидкость в маточных трубах;
- частичный или полный пузырный занос;
- миома матки;
- аномалии развития внутренних половых органов;
- полипоз эндометрия.
Основным методом диагностики патологий и воспалительных процессов считают трансвагинальное УЗИ малого таза. Обследование включает органы: матка, придатки и яичники. В терапевтических целях обследуются беременные женщины, чтобы оценить состояние плода. Для выявления заболеваний мочеполовой системы также подходит трансвагинальный метод. Исследование безболезненное, после него нет осложнений. Женщины в возрасте до 40 лет должны проходить его раз в 2 года в профилактических целях.
Современное ультразвуковое исследование матки и придатков трансвагинальное поможет узнать женщине о наличии следующих патологий и заболеваниях: миома матки, эндометриоз, полипы, рак матки и яичников, эндометрит, опухоль шейки, киста яичника, воспаление придатков матки (аднексит). Вагинальное исследование поможет врачам удостовериться в предварительном диагнозе и назначить лечение, а женщинам определить наличие онкологических или воспалительных заболеваний, установить раннюю беременность или выявить ее патологию.
Безопасным диагностическим исследованием считают трансвагинальное УЗИ мочевого пузыря. Данный метод позволяется узнать структуру, форму и объем необходимого органа и является альтернативой катетеризации и пальпации. Среди показаний к проведению внутривагинального метода относится: задержка или учащенное мочеиспускание, боль внизу живота и в пояснице, эритроциты или кровь в моче, цистит, травмы мочевого пузыря, подозрение на новообразования.
Процедура сканирования выявляет признаки внематочной беременности: яичниковую, шеечную, трубную. При нормальной беременности трансвагинальная методика используется в первом триместре и выводит изображение матки с развивающимся плодом на монитор. Вагинальное УЗИ при беременности на ранних сроках позволяет выявить проблемы и их причины в развитии зародыша. Общие показания для проведения данного метода для беременных женщин на ранних сроках:
- установление факта беременности;
- наблюдение за развитием будущего малыша;
- обнаружение угроз вынашивания;
- диагностика околоматочного пространства;
- диагностика миомы матки.
По материалам sovets.net
Трансвагинальное УЗИ малого таза позволяет получить обширную картину состояния органов брюшной полости. Ультразвуковое обследование помогает с большой точностью диагностировать гинекологические и урологические патологии, возникающие в женском организме.
Осмотр репродуктивных органов данного вида проводится путем интравагинального введения специального датчика, сканирующего эту область. Внутривагинальное узи считается более информативным методом диагностики, нежели трансабдоминальное исследование. При первом врач осматривает женщину непосредственно через влагалище, тогда как при последнем ультразвуковые волны направляются через толстую переднюю брюшную стенку живота.
Сканирование проводится по многим основаниям. Трансвагинальное УЗИ органов малого таза назначается при наличии подозрений на серьезные заболевания этой зоны, прикреплении плодного яйца в фаллопиевых трубах или же с целью отслеживания результатов проводимого лечения. В качестве профилактики рекомендуется обследоваться дважды в год даже здоровым женщинам. УЗИ трансвагинально проводится по следующим показаниям:
- боль в абдоминальной области живота;
- обнаружение причин бесплодия;
- наблюдение за созреванием фолликулов в яичниках;
- разного рода нарушения менструального цикла;
- воспаления придатков;
- непроходимость маточных труб;
- киста яичников;
- подозрение на внематочную беременность;
- анормальные выделения;
- кровотечения;
- эндометриоз;
- подтверждение диагноза;
- миома и другие доброкачественные образования;
- контроль наступления беременности после процедуры ЭКО;
- патологии мочеполовой системы;
- злокачественные опухоли (рак шейки матки).
Трансвагинальное УЗИ органов малого таза в качестве способа диагностики не имеет истинных противопоказаний. Основанием для отказа в проведении процедуры может служить тяжелое состояние пациента или клинические случаи, требующие незамедлительной операции. Девушки, не ведущие половую жизнь, могут обследоваться через прямую кишку. Трансвагинальное УЗИ при беременности оправдано на сроке до 12 недель.
Специальная предварительная подготовка перед осмотром не предусматривается. При посещении кабинета врача вам понадобится полотенце либо пеленка, которой впоследствии покрывается поверхность кушетки. Подготовка к УЗИ малого таза состоит в приеме лекарств типа смекты или активированного угля и ограниченном употреблении продуктов, провоцирующих появление метеоризма.
Проведение трансвагинального УЗИ не предполагает заполнение мочевого пузыря пациента жидкостью, как при абдоминальном осмотре. Если же посредством ультразвука осуществляется контроль ранней беременности, тогда рекомендуется наводнить его. Исследование не обязательно осуществлять на голодный желудок. В экстренных случаях процедура проводится без подготовки, что намного снижает ее информативность.
Процедура трансвагинального УЗИ органов малого таза осуществляется в первой части менструального цикла, потому что во второй его половине происходит изменение толщины и контура эндометрия в связи с возможным наступлением беременности. Вследствие этого результаты осмотра могут быть неправильно оценены. Интравагинальное УЗИ у женщин, у которых диагностированы признаки эндометриоза, проводится несколько раз за цикл, обыкновенно во вторую его фазу. Обследоваться при этом целесообразно на 3-5 или 7-10 дни после окончания менструации.
Одним из важных условий получения достоверных сведений во время проведения интравагинального сканирования является отсутствие метеоризма. Устранить такое неприятное явление можно с помощью лекарственных препаратов или натуральных средств. Чтобы подготовиться к УЗИ, пациенты принимают лекарственные средства типа Эспумизана, Мезима, Смекты. Среди народных рецептов можно выделить:
- Отвар любистока. Горсть листьев травы залейте стаканом воды, доведите до кипения. Затем дать любистоку час «отдохнуть». Принимать процеженное лекарство рекомендуется по 1 столовой ложке перед употреблением пищи.
- Семена укропа. При метеоризме следует пить укропный настой, который готовится так: 2 ч. л. семян залить полулитром воды, после чего оставить средство на 40 минут под крышкой. Употреблять укропную воду нужно по полстакана за некоторое время до еды.
По материалам vrachmedik.ru
Острый вагинит – это достаточно серьезное заболевание, на которое женщине нужно обязательно обратить внимание и заняться его лечением.
– Изменился характер выделений из влагалища.
– Появился неприятный запах влагалищных выделений.
– Присутствует зуд внутри влагалища.
– Появился устойчивый зуд наружных половых органов.
– Болезненные ощущения во время полового акта.
– Болезненная и обильная менструация.
Влагалище женщины содержит миллионы различных бактерий. В норме они должны находиться в определенном количестве. Если же одни микроорганизмы преобладают над другими, то происходит нарушение микрофлоры влагалищной среды, в результате появляется вагинит.
Вагинит может быть специфическим и неспецифическим.
Специфический – это такое нарушение влагалищной среды, которое вызывают венерические заболевания: сифилис, гонорея и прочие.
Неспецифический вагинит вызывается преобладанием патологических бактерий над «хорошими».
Различие этих видов вагинита состоит в том, что первый вызывается возбудителями, которые не являются постоянными «жителями» влагалищной среды. Второй же вид вагинита не столь опасен, поскольку возбудители недуга населяют влагалище, и для выздоровления их достаточно вернуть в нормальное количество.
Не стоит думать, что какой-либо из этих видов вагинита можно не лечить. Любой вагинит способен вызывать длительные воспалительные процессы внутренних половых органов (яичников, матки). Также вагинит способен привести к бесплодию.
Особо важно лечить вагинит у женщины при беременности, поскольку он может вызвать внутриутробную инфекцию и привести к различным порокам плода. Несмотря на то, что беременность существенно снижает количество препаратов, которые можно назначить женщине, есть достаточное количество лекарств, способных помочь.
Есть ряд факторов, которые способствуют появлению вагинита. Соблюдая некоторые несложные правила, каждая женщина сможет уберечь себя от этой неприятной болезни.
Что может вызвать вагинит?
1. Спринцевание. На первый взгляд эта процедура безобидна и даже полезна. Это заблуждение. Спринцевание катастрофично изменяет среду влагалища, нарушая баланс, приводит к вагиниту.
2. Смена полового партнера. Даже если оба партнера здоровы, есть большая вероятность того, что на нового полового партнера организм женщины отреагирует нарушением влагалищной среды.
3. Несоблюдение правил интимной гигиены. Для сохранения женского здоровья очень важно соблюдать интимную гигиену:
– каждый вечер обмывать наружные половые органы теплой водой с мылом;
– принимать душ после каждого полового акта;
– использовать личное полотенце;
– не садиться на лавочки в бассейне или бане;
– использовать накладки на унитаз в общественных местах;
– менять прокладки или тампоны не реже, чем каждые 3-4 часа
4. Несколько половых партнеров. Ведя беспорядочную половую жизнь, женщина подвергает себя крайне большому риску различных инфекций. Важно соблюдать максимальную безопасность при наличии нескольких половых партнеров.
В силах каждой женщины снизить риск развития острого вагинита. При малейших нарушениях или подозрениях на наличие инфекции нужно посетить доктора.
Из-за особенностей своего строения женская половая система подвержена частым воспалительным заболеваниям. Вагинит является одним из наиболее распространенных недугов. Он представляет собой воспаление внутренних слизистых стенок влагалища. При длительном отсутствии корректного лечения заболевание может принимать хроническую форму.
При вагините причиной воспаления выступают патогенные бактерии, которые заселяют влагалище. Они появляются в организме под воздействием следующих факторов:
– наличие половых инфекций, среди них кандидоз, хламидиоз, гонорея;
– низкий иммунитет;
– проблемы с лишним весом, диабет, менопауза и различные дисфункции яичников;
– опущение стенок матки, влагалища или другие нехарактерные особенности строения внутренних органов;
– возможные повреждения слизистых оболочек стенок влагалища, возникшие по причине неправильного использования спринцовки, аборта;
– нарушения в функционировании сердечно-сосудистой системы;
– аллергические реакции, которые были спровоцированы лекарственными препаратами или некачественным материалом презервативов;
– некорректное применение антибиотиков и других агрессивных медикаментов;
– беспорядочная половая жизнь, несоблюдение гигиенических норм.
Коварство этого недуга состоит в его латентности – у многих женщин на протяжении длительного времени отсутствуют какие-либо признаки вагинита. В целом же к основным симптомам заболевания относят зудящие, жгущие и болезненные ощущения в области влагалища, которые усиливаются при мочеиспускании или во время проведения гигиенических процедур.
Кроме этого, вагинит сопровождается изменением характера выделений. Они становятся обильными, имеют весьма неприятный запах и цвет. Также часто наблюдается болезненный отек зоны паха.
Во время хронического вагинита все эти симптомы появляются с регулярной периодичностью и усугубляются при употреблении спиртных напитков, после полового акта и в результате снижения общих защитных свойств иммунной системы.
Анализы при вагините — микроскопия влажного препарата влагалищных выделений
Микроскопия влажного препарата влагалищных выделений при вагините проводится для выявления инфекции влагалища.
Как проводится анализ?
Вы лежите спиной на кушетке. Ваши ноги ставятся на подножки.
Врач аккуратно вставляет инструмент (зеркало) во влагалище, так, чтобы оно было открытым, чтобы он видел его внутреннюю часть.
Стерильный, влажный ватный тампон осторожно вводят во влагалище, чтобы взять образец слизистых выделений.
Тампон и зеркало удаляются.
Образец отправляется в лабораторию. Там он помещается на стекло. Затем под микроскопом проверяется наличие признаков инфекции.
Как подготовиться к анализу?
В течение 2-х дней до проведения анализа, не используйте вагинальные кремы или лекарства.
НЕЛЬЗЯ спринцеваться. (Вы никогда не должны спринцеваться; спринцевание может вызвать инфекцию влагалища или матки).
Как будет проходить анализ?
Вы можете почувствовать небольшой дискомфорт, когда будет помещен расширитель во влагалище.
Зачем проводится этот анализ?
Анализ способен выявить причину вагинального раздражения и выделений.
Нормальные результаты
Нормальный результат теста означает, что нет никаких признаков инфекции.
Диапазон значений, соответствующих норме, может незначительно варьироваться в зависимости от различных лабораторий. Некоторые лаборатории используют разные измерения или исследуют разные образцы. Обсудите с вашим врачом конкретно ваши результаты анализов.
Что значат ненормальные результаты анализа?
Ненормальные результаты означают, что инфекция всё же присутствует. Наиболее распространенные инфекции:
· Бактериальный вагиноз. Бактерии, которые обычно живут во влагалище, разрастаются, вызывая густые, белые, пахнущие рыбой выделения и, возможно, сыпь, боли при половом акте или неприятный запах после полового акта;
· Трихомониаз, ЗППП;
· Молочница (грибковые заболевания).
По материалам ginekolog.center
 NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.
NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.