Добрый день.
У моей девушки (25 лет) гинеколог обнаружил вагинит и назначил следующие препараты:
— тержинан (1св х 1р во влаг.) -> ацилакт (1св х 1р);
— флюкостат (в 1й день менстр. 1 раз)
— хилак-форте.
Вопрос заключается в следующем:
Какие препараты необходимо пропить мне (26 лет), чтобы не заразить ее после лечения (как я понимаю, я тоже болен) и самому вылечиться.
Половой акт не защищенный.
Лечение воспалительных заболеваний органов мочевыделительной системы (пиелонефрит, цистит), мужских половых органов (орхит, эпидидимит, простатит, уретрит), недержания мочи, заболеваний передающихся половым путем. Хирургическое лечение остроконечных кондилом, короткой уздечки полового члена, фимоза, варикоцеле и др. заболеваний.
1. Вам сначала надо сдать анализы на ЗППП.
2. Потом надо обратиться к урологу очно, т. к. дистационно лечение не назначается (см. Правила консультаций).
3. Половая жизнь во время лечения настоятельно не рекомендуется.
Вы можете воспользоваться консультативным урологическим сервером — 03.uroweb.ru. На этом сайте Вы сможете завести свой личный аккаунт и в приватной части (доступной только для наших консультантов) разместить свои медицинские данные и получить грамотную консультацию ведущих урологов России, Украины, Белоруссии.
Если будет необходимость, то наши специалисты смогут Вам рекоммендовать дополнительное обследование и лечение у лучших урологов в Вашем регионе.
Все виды урологического обследования и лечения в любой клинике России, Украины, Белоруссии.
Но Вы — неавторизованный пользователь.
Если Вы регистрировались ранее, то «залогиньтесь» (форма логина в правой верхней части сайта). Если вы здесь впервые, то зарегистрируйтесь.
Если Вы зарегистрируетесь, то сможете в дальнейшем отслеживать ответы на свои сообщения, продолжать диалог в интересных темах с другими пользователями и консультантами. Помимо этого, регистрация позволит Вам вести приватную переписку с консультантами и другими пользователями сайта.
По материалам www.consmed.ru
Вагинит (кольпит) – причины и симптомы. Таблетки, капсулы, свечи и гели в лечении вагинита. Чем лечить кольпит у женщин во время беременности

Зуд, жжение в области влагалища, выделения непривычного цвета и запаха, болезненность при половой близости – это вагинит или кольпит. Данное заболевание встречается очень часто и знакомо практически каждой женщине. Оно развивается не только при незащищенной и беспорядочной половой жизни. Вагинит может развиться при переохлаждении, стрессе, переутомлении, гормональных изменениях, приеме антибиотиков, ношении неудобного белья и даже на фоне аллергии. Да и не только взрослые, живущие половой жизнью женщины, подвержены развитию вагинита, такое заболевание нередко встречается и у малышек до 10 лет, и даже грудного и новорожденного возраста.
Проявления вагинита приносят значительный дискомфорт, а любое воспаление влагалища может привести к тяжелым осложнениям, поэтому лечить вагинит не просто надо, а необходимо и при этом своевременно, комплексно и правильно. Для этого надо обратиться к гинекологу.
Современная медицина предлагает большое количество лекарственных препаратов, которые эффективны для того или иного вида воспаления слизистой оболочки влагалища. В комплекс лечения кольпитов на помощь приходят средства личной гигиены и народной медицины. Но все же без медикаментозной терапии полностью справиться с этой проблемой практически невозможно. Попробуем разобраться, какие же таблетки, капсулы и свечи эффективны при вагините, как правильно подбирается комплексное лечение.
Для этого сначала необходимо определиться, какие бывают виды кольпитов, ведь именно от этого зависит выбор тех или иных препаратов.
Вагинит, как и любое воспаление, может протекать остро и хронически.
Острый вагинит характеризуется бурным проявлением симптомов, возможно общим нарушением самочувствия. На этом этапе при своевременном лечении можно добиться полного выздоровления.
К сожалению, острый вагинит часто осложняется развитием хронического воспалительного процесса. Хронический вагинит характеризуется вялым и стертым течением, женщины привыкают к его симптомам. Но в этом-то и опасность, ведь воспаление медленно, но уверенно распространяется и в вышележащие половые органы, да еще и мочевой пузырь с почками под прицелом. То есть опасен не сам хронический кольпит, а его осложнения.
Кроме того, хронический воспалительный очаг – это входные ворота для других патогенных (болезнетворных) микробов и вирусов. Да и доказано, что именно хронический кольпит значительно повышает риск развития онкологических заболеваний мочеполовой системы.
Неспецифический вагинит – это воспаление слизистой оболочки влагалища, которое вызвано инфекциями, которые относят к условно-патогенным микроорганизмам, то есть эти микробы есть в микрофлоре влагалища, но в норме не вызывают воспаление. Развитию этих инфекций способствует снижение иммунитета не только влагалищного, но и общего.
Условно патогенные микроорганизмы слизистой оболочки влагалища:
- бактерии гарднереллы (Gardnerella vaginalis);
- стафилококки;
- стрептококки;
- энтерококки;
- кишечная палочка (Escherichia coli);
- грибы рода Candida;
- протей и некоторые другие.
Причины неспецифического вагинита:
- нарушение личной гигиены наружных половых органов;
- беспорядочные половые связи и смена постоянного партнера;
- прием антибактериальных средств;
- спринцевания влагалища антисептиками;
- травмы слизистой оболочки влагалища (в результате химических или физических воздействий);
- воздействие на влагалище 9-ноноксинола, который содержится в препаратах для контрацепции, применяемых наружно (в презервативах, свечах, вагинальных таблетках);
- гормональные нарушения, в том числе и в результате стресса, беременности, переутомления;
- вирусы (вирус папилломы человека, половой герпес, цитомегаловирус, грипп, ВИЧ-инфекция и прочие);
- аллергия (пищевая, контактная аллергия на средства личной гигиены (мыло, гели, прокладки, контрацептивы), на белье (особенно узкое и синтетическое)) и прочие причины.
Бактериальный вагиноз – это дисбактериоз влагалища, который связан с уменьшением количества «полезных» лактобактерий и ростом условно патогенных бактерий (в большей степени бактерии гарднереллы).
Подробнее о бактериальном вагинозе
Это грибковое поражение слизистой влагалища. Грибы рода Кандида находятся во влагалище у всех женщин, поэтому молочница также, как и бактериальный вагинит, является проявлением дисбактериоза влагалища. Молочница может передаваться как половым путем, так и быть следствием снижения иммунитета или приема антибиотиков.
Подробнее о молочнице

- трихомониаз;
- гонорея;
- хламидиоз;
- сифилис;
- уреаплазма;
- микоплазма;
- туберкулез.
Специфический вагинит может стать причиной роста условно-патогенной микрофлоры (гарднерелл, кандид, стафилококков). Но лечение должно быть направлено именно на специфическое воспаление, а флора влагалища восстановится после устранения провоцирующих факторов. Также при таких кольпитах важно лечить всех половых партнеров во избежание вторичного заражения и массового распространения данных инфекций.
Специфические вагиниты чаще протекают хронически, требуют специализированного лечения, нередко приводят к осложнениям, в том числе и к бесплодию.
Атрофический кольпит – это воспаление влагалища, связанное с недостатком женских половых гормонов, а именно эстрогенов.
Причины атрофического кольпита:
- климакс (менопауза);
- удаление яичников;
- прием лекарственных препаратов, угнетающих выработку эстрогенов (например, тестостерона).
Атрофический кольпит развивается более чем у половины женщин через 3-4 года после менопаузы. Протекает хронически в течение нескольких лет, иногда до 10-15 лет после климакса. Основным проявлением атрофического кольпита является сухость, дискомфорт в области влагалища, чувство жжения.
Кроме дискомфорта, атрофический кольпит предрасполагает к росту условно-патогенных бактерий, облегчает заражение заболеваниями, передающимися половым путем и усугубляет их течение.
Диагностика вагинита основывается на жалобах и симптомах пациентки, результатах гинекологического осмотра (записаться), произведенного самим врачом, и результатах лабораторных исследований. При этом нужно понимать, что собственно диагноз вагинита, то есть воспаления тканей влагалища, ставится на основании данных осмотра и характерной клинической симптоматики, описываемой женщиной. А дальнейшие анализы и обследования назначаются врачом с целью определения разновидности вагинита, выявления микроба-возбудителя воспалительного процесса и, соответственно, подбора оптимальной терапии, которая бы позволила излечить заболевание. Рассмотрим, какие анализы и обследования может назначить врач для диагностики разновидности вагинита и идентификации возбудителя воспаления.
Итак, в первую очередь при вагините врач назначает мазок из влагалища на микрофлору (записаться), так как это исследование позволяет получить объективные данные, свидетельствующие о воспалительном процессе во влагалище, и ориентировочно определить возбудителя воспаления. Иными словами, мазок на микрофлору можно назвать «пристрелочным», так как он дает примерное представление о том, какой микроб стал возбудителем воспаления.
После мазка на флору врач одновременно назначает бактериологический посев (записаться) отделяемого влагалища, анализ крови на сифилис (записаться) и анализ методом ПЦР (записаться) (или ИФА) отделяемого влагалища на половые инфекции (записаться) (трихомониаз, гонорея (записаться), хламидиоз (записаться), уреаплазмоз (записаться), микоплазмоз (записаться)). И бактериологический посев, и анализ на сифилис и половые инфекции должны сдаваться, так как они позволяют обнаруживать разные микробы, способные провоцировать вагинит. А поскольку вагинит может быть вызван микробной ассоциацией, то есть не только одним микроорганизмом, а несколькими одновременно, то нужно выявить их всех, чтобы врач мог назначить лекарственные препараты, губительно действующие на все микробы-источники воспаления. Согласно инструкциям, бактериологический посев и анализы на половые инфекции нужно сдавать обязательно, так как даже если в мазке на микрофлору обнаружены, например, трихомонады или гонококки, то это может быть ошибочным, и на результат только мазка ориентироваться нельзя.
После выявления возбудителя вагинита врач может назначить кольпоскопию (записаться) для более детальной оценки степени патологических изменений и состояния тканей влагалища. В обязательном порядке при вагините кольпоскопия проводится молодым нерожавшим девушкам.
В принципе, на этом обследование при кольпитах заканчивается, так как его цели достигнуты. Однако для оценки состояния органов половой системы на фоне воспалительного процесса во влагалище врач также может назначить УЗИ органов малого таза (записаться).
- Вагинит необходимо лечить комплексно при помощи препаратов для наружного применения и приема внутрь;
- при специфическом вагините используются только антибактериальные препараты, эффективные в отношении соответствующих инфекций, согласно результатам лабораторных анализов; без приема антибиотиков их не вылечить;
- любой курс лечения вагинита необходимо закончить до конца, так как неполное излечение приводит к развитию хронического процесса и выработке устойчивости (резистентности) инфекций к антибактериальным препаратам;
- важно соблюдать все правила интимной гигиены, носить натуральное не узкое белье;
- во время лечения желательно исключить половые акты, особенно не защищенные презервативом;
- курс лечения необходимо получить одновременно и женщине, и ее половому партнеру, это позволит предупредить развитие повторных случаев вагинита, в том числе и хронического его течения;
- во время лечения необходимо воздержаться от употребления алкоголя, полезно будет придерживаться правильного питания, с исключением жирной, жаренной, копченой, острой пищи, ограничить употребление соли и сахара;
- рацион питания должен включать большое количество некислых овощей и фруктов, кисломолочных продуктов;
- также рекомендуется избегать переохлаждений;
- в комплексе назначают витаминные препараты, при необходимости препараты, повышающие защитные силы организма (иммуностимуляторы, иммуномодуляторы, противовирусные средства, лактобактерии для кишечника и прочее) и препараты, корректирующие гормональные нарушения.
Наружное применение лекарственных препаратов в лечении вагинита очень эффективно, что обусловлено влиянием лекарств непосредственно в очаге воспаления. Благодаря этому легче воздействовать на бактерии, восстановить нормальную микрофлору и состояние слизистой оболочки влагалища. Еще немаловажным позитивным эффектом местного лечения является и значительное снижение риска развития побочных эффектов лекарств, особенно в сравнении с антибактериальными препаратами для приема внутрь.
На данный момент в аптечной сети существует большое количество лекарственных форм для применения во влагалище, от них зависит эффективность, кратность приема, длительность лечебного эффекта.
Лекарственные формы препаратов, используемых внутри влагалища, и их особенности:






- Лечение вагинита должно быть назначено врачом гинекологом, а не самой женщиной по рекомендации интернета или фармацевта.
- Каждый препарат имеет свои особенности введения, показания и противопоказания, все подробно описано в инструкции.
- Перед введением медикаментов во влагалище нужно подмыться (или, если назначил доктор, провести спринцевание) и тщательно вымыть руки, чтобы дополнительно не занести инфекцию.
- Вагинальные препараты вводятся во влагалище при помощи пальцев или специального аппликатора, который может быть предоставлен производителем.
- Различные лекарства во влагалище вводятся в положении лежа на спине с приподнятыми и раздвинутыми ногами (как на гинекологическом кресле), при этом свечу или таблетку проталкивают во влагалище как можно глубже. После такой процедуры нужно полежать хотя бы 15-20 минут, а если препарат рекомендован 1 раз в сутки, то его лучше ввести перед сном.
- После применения многих вагинальных суппозиториев нельзя подмываться мылом или гелем для интимной гигиены, может возникнуть сильный зуд или снижение эффективности введенного препарата.
- При использовании вагинальных препаратов необходимо пользоваться ежедневными прокладками, так будет гигиенично и удобно, так как многие препараты после использования вытекают.
- Хлоргексидин 0,05% раствор;
- Цитеал – разводят концентрированный раствор водой 1:10;
- Перекись водорода – 10-15 мл 3% водного раствора перекиси разводят на 1 литре теплой воды;
- Фурацилин – 1 таблетка на 100,0 мл теплой воды;
- Ваготил – 10-15 мл на 1 литр воды;
- Протаргол 1% водный раствор;
- Содовый раствор -1 чайная ложка пищевой соды на 250,0 мл воды.
Антисептики в виде спринцеваний влагалища рекомендованы при всех видах вагинитов, в том числе при молочнице и специфических кольпитах. Однако данный вид наружного лечения используют только в начале терапии на протяжении 2-4 дней, и только по назначению гинеколога. Длительные спринцевания полностью разрушают микрофлору влагалища, препятствуют восстановлению его слизистой, как результат – откладывают процесс выздоровления. Также не рекомендуется использовать спринцевания более 2-3 раз в сутки.
Спринцевания проводят в условиях гинекологического кабинета или дома, при этом используют специальную спринцовку или кружку Эсмарха. Для этой процедуры лучше принять позу, как на гинекологическом кресле (в ванной полулежа с поднятыми и раздвинутыми ногами). Растворы вводятся в подогретом виде медленно. При обильных выделениях для промывания растворы вводятся повторно, в объеме до 1 литра. После процедуры надо полежать в течение 20 минут, чтобы введенное лекарство подействовало.
Вагинальные свечи, капсулы, таблетки, гели применяют не ранее, чем через 20-30 минут после спринцевания. А после использования вагинальных лекарственных форм спринцевание не рекомендовано в течение 2-3 часов.
Растительные препараты для спринцеваний в лечении вагинита:
- отвар ромашки;
- отвар шалфея;
- отвар календулы;
- спиртовой раствор хлорофиллипта – 10 мл разводят в 1 литре воды;
- другие противовоспалительные растительные средства.
Правила проведения спринцеваний травами такие же, как и при использовании химических антисептиков, то есть не рекомендуется длительное и частое использование.
Народные методы лечения кандидозного вагинита или молочницы (лечение в домашних условиях): спринцевания содой, препаратами трав и т. д. — видео
Вагинальные свечи (суппозитории), таблетки, капсулы, кремы с антибактериальным, антисептическим и противовоспалительным действием
- Неспецифические вагиниты;
- бактериальный вагиноз;
- трихомонадный кольпит;
- амебиаз;
- профилактика бактериальных инфекций при вагините;
- дисплазия шейки матки.
- Трихомониаз;
- тяжелые кандидозные вагиниты (молочница);
- неспецифические вагиниты;
- профилактика инфицирования плода во время родов.
- Все виды неспецифических вагинитов;
- профилактика заболеваний передающихся половым путем;
- подготовка к родам;
- молочница;
- специфические вагиниты в комплексе с соответствующими антибиотиками.
- Лечение неспецифических вагинитов, в том числе бактериального вагиноза в сочетании с кандидозом влагалища;
- хронические неспецифические вагиниты;
- подготовка к родам и операциям.
- Острые и хронические неспецифические вагиниты, в том числе комбинированные с кандидозом и трихомониазом;
- подготовка к операциям на шейке матки.
- Все виды вагинитов, в том числе и специфических, в острой и хронической стадии в комплексе с другими противовоспалительными препаратами;
- препараты, содержащие молочную кислоту, не рекомендуют при кандидозе влагалища, их назначают после курса противогрибковой терапии;
- атрофический вагинит;
- профилактика вагинитов при подготовке к родам, операциям, а также при незащищенных половых контактах;
- в комплексной терапии вирусных заболеваний (вирус папилломы человека, герпетическая инфекция и прочее).

В качестве профилактики различных венерических заболеваний используют антисептики и препараты с лактобактериями и молочной кислотой, однократно через 2-3 часа после незащищенного полового контакта.
При трихомониазе классическим назначением являются препараты метронидазола, которые назначают одновременно внутривагинально и внутрь (через рот или в виде инъекций).
Гонорея обычно удачно лечится антибиотиками с широким спектром действия. Местное внутривагинальное лечение назначают с целью восстановления микрофлоры (молочная кислота) и лечения сопутствующих инфекций (грибков, трихомонад, гарднереллы).
Вагиниты, вызванные хламидиями, микоплазмой и уреаплазмой, требуют комплексного и длительного лечения:
- антибиотики внутрь или инъекционно, при этом курс лечения составляет минимум 12 дней;
- препараты, повышающие иммунитет (Циклоферон, Виферон и так далее);
- местное лечение антисептиками, антибиотиками и препаратами, содержащими молочную кислоту.
При атрофическом вагините используют вагинальные свечи с гормонами:
- Овестин;
- Эстрокад;
- Гинодеан-депо и другие.
При присоединении бактериального вагиноза и/или молочницы на фоне атрофического вагинита назначают противовоспалительные, антибактериальные и антисептические вагинальные свечи и таблетки, согласно данным лабораторных исследований. Также при атрофическом вагините эффективно используют растительные средства, гомеопатические препараты и вагинальные препараты, содержащие молочную кислоту и лактобактерии.
Препараты для лечения кандидозного кольпита (молочницы): свечи, таблетки, капсулы, мази — схемы применения и дозировки, мнение дерматовенеролога — видео

Значительно усложняет ситуацию то, что женщине в интересном положении многие вагинальные препараты противопоказаны из-за негативного влияния на малыша. А лечить вагинит беременным надо, ведь любая инфекция может негативно сказаться на малыше, вынашиваемости беременности, подготовке шейки матки к родам и на самих родах.
Обычно после родов проблема неспецифических вагинитов уходит сама собой, но бывают ситуации, когда на фоне лактации течение кольпита усугубляется. И возникает такая же проблема – противопоказания для использования многих препаратов во время лактации. Никто не хочет прерывать кормление грудью из-за зуда и влагалищных выделений.
Перед тем, как начать лечение, необходимо провести лабораторную диагностику вагинита и определиться с диагнозом. Бактериологический посев поможет не только определить состав микрофлоры, но и антибиотики, которые будут эффективны для лечения вагинита.
Специфические кольпиты требуют приема внутрь соответствующих антибактериальных препаратов, для этого есть набор антибиотиков, разрешенных в период беременности и лактации. И хоть их прием рекомендован только в тяжелых случаях, специфические вагиниты лечатся в обязательном порядке на любом сроке беременности, только в условии стационара гинекологического отделения или родильного дома.
Неспецифические вагиниты у беременных лечатся в большей степени при помощи местных вагинальных средств. С этой целью чаще используют комбинированные препараты.
Вагинальные препараты, разрешенные во время беременности и лактации:
- Полижинакс;
- Тержинан;
- Клотримазол;
- Колпосепт;
- Бетадин и Йодоксид;
- Пимафуцин;
- Ливарол;
- Гексикон;
- Ацилакт, Гинофлор и другие препараты с молочной кислотой и лактобактериями.
Но даже эти препараты не рекомендованы на ранних сроках, в большей степени используются со второй половины беременности. Важно помнить, что любые лекарства, тем более вагинальные, могут быть назначены только гинекологом, беременность – это не время для экспериментов.
Основные причины вагинита у девочек:
- Нарушение гигиены в области половых губ: несвоевременная смена памперсов, неправильное подмывание, особенно если девочка это делает уже самостоятельно, использование чужих полотенец и так далее;
- атопический дерматит в области промежности у девочек до 2-х лет;
- глистные инвазии;
- дисбактериоз кишечника;
- гормональные нарушения подросткового возраста;
- сниженный иммунитет на фоне хронических заболеваний: частые и длительные инфекционные заболевания, хронический тонзиллит, гайморит, аденоидит, кариес зубов, пиелонефрит и прочее;
- сахарный диабет;
- туберкулез;
- вирусные инфекции: вирус Эпштейна-Барр, цитомегаловирус и другие герпетические инфекции в остром и хроническом течении, грипп, ВИЧ-инфекция;
- заболевания, требующие длительного приема гормонов и других цитостатиков.
Девочек, так же как и взрослых женщин, должен периодически осматривать гинеколог. Этого бояться не надо, при осмотре половых губ и влагалища у ребенка полностью исключается инфицирование какими-либо бактериями и повреждение девственной плевы. При необходимости доктор возьмет необходимые анализы, которые помогут установить состояние микрофлоры влагалища.
Все воспалительные процессы в этой области должны быть пролечены в обязательном порядке, ведь воспаление может стать хроническим и привести к осложнениям, таким как сращение малых и больших половых губ, развитие рубцовых изменений на слизистой оболочке влагалища, поражение половых желез.
В лечении девочек также отдают предпочтение местным процедурам. Обычные внутривагинальные препараты (свечи и прочие) девочкам не назначают из-за риска механической травмы девственной плевы. Но существуют специальные лекарственные формы вагинальных свечей и таблеток для девственниц. Они имеют меньший размер, а их форма идеально подходит для девочек.
Методы наружного лечения вагинитов у девочек:
- правильный гигиенический уход за областью промежности;
- ванночки с антисептиками и противовоспалительными растворами (слабый раствор марганцовки, отвар ромашки, календулы);
- аппликации в области половых губ с противовоспалительными мазями и гелями (Солкосерил, Фенистил, Актовегин);
- смазывание наружных половых органов после каждой гигиенической процедуры маслами (облепиховое масло, витамины А и Е, масло шиповника, персика и так далее);
- препараты, содержащие молочную кислоту и лактобактерии (например, Лактобактерин), эти препараты рекомендованы на 3-4-е сутки от начала лечения для восстановления нормальной микрофлоры, наносятся в область входа влагалища;
- у подростков с гормональными нарушениями используют аппликации кремом Овестин (содержит эстрогены);
эмульсия Полижинакс Вирго – препарат находится в капсуле, которую осторожно прокалывают и содержимое аккуратно вводят в область входа во влагалище;
- свечи Гексикон Д – антисептический препарат, который специально разработан для применения в детской практике, форма суппозиториев позволяет ввести препарат, не нарушая целостность девственной плевы, но этот препарат назначается только гинекологом, если другие виды лечения не помогают.
Обычно вульвовагинит у девочки проходит после должного гигиенического ухода и нескольких процедур ванночек, примочек и аппликаций. В более тяжелых случаях назначают антибиотики для приема внутрь. Также очень важно санировать хронические очаги инфекций и повысить иммунитет. Для этого надо обратиться к соответствующим специалистам, которые назначат необходимый курс лечения, иммуностимуляторы (Виферон, Лаферобион, Иммунофлазид и прочие) и поливитаминные препараты (Витрум, Мультитабс, Ревит и другие).
По материалам www.tiensmed.ru

Вагинит влагалища протекает по-разному, как следствие есть различные названия для подвидов. Так согласно медицинской практике вульвовагиниты и вульвиты гораздо чаще встречаются в девочек от 13 до 18 лет, а кольпит – у совершеннолетних девушек. Данные заболевания относятся к группе заболеваний нижней части половых органов и носят воспалительный характер. Группа данных заболеваний наиболее частая среди всех гинекологических заболеваний и на их долю приходится более половины всех случаев.
Сам процесс заболевания начинается, когда по одной из причин прекращается нормальное выделение молочной кислоты, которая отвечает за задержку развития микрофлоры, подавляя всякое развитие вредных бактерий.
На основе источника воспаления все заболевания воспалительного процесса влагалища подразделяются на два вида:
- специфической этиологии – бактериальный (или бактерицидный) вагинит, возникает из-за переноса бактерий, переносимых в основном половым путем;
- неспецифической этиологии (гнойный вагинит) – причина связана со стрептококками, стафилококками или кишечной палочкой.
По типу возбудителя гинекологи также разделяют вагинит на:
- бактериальный (бактерицидный) вагинит;
- трихомонадный;
- кандидозный(грибковый) вагинит;
- аэробный вагинит.
По характеру подразделяется на хронический и острый вагинит.
В последние годы практика показывает о частом возникновении вагинита, вызванного хламидиями и микоплазмами.
Воспалительный процесс происходит по ряду факторов, которые это спровоцировали:
- нарушение правил интимной гигиены, незащищенный половой акт (без средств контрацепции); отсутствие постоянного полового партнера – приводит к возникновению осложнений специфической этиологии и протеканию воспалений. К списку данных заболеваний относятся хламидиоз, микоплазмоз, гонорея, трихомониаз;
- отсутствие личной гигиены половых органов – накопление большого количества бактерий ведет к запуску воспалительных процессов;
- диабет, заболевания яичников или ожирение, которые также могут привести к нарушению нормальной работы эндокринной функции;
- детские инфекционные заболевания;
- физическое повреждение – может произойти при грубом половом акте или при лишении девственности молодой девушки, во время родов, при ношении неправильного нижнего белья;
- нарушение целостности слизистой оболочки при различных контактах и действия (использование различных предметов для мастурбации, домашний аборт без обращения к врачу);
- изменение анатомического строения влагалища;
- гормональные всплески;
- при менструации или в период беременности;
- неправильный прием сильных медицинских препаратов;
- радиационное облучение, химиотерапия;
- ослабление иммунной системы инфекциями;
- аллергия (может произойти на применяемые аппараты, интимные гели, презервативы);
- заболевания желудочно-кишечного тракта с осложнениями.
Влияние любого из факторов способно повысить количество микрофлоры во влагалище, которое и запускает процесс воспаления и приводит к возникновению вагинита.
Все три заболевания имеют практически одинаковую симптоматику. К основным характерным проявлениям вагинита относят:
- сильные слизистые, творожные, пенистые выделения. При осложнениях выделения могут быть кровяными. Выделения могут иметь характерно неприятный запах. У женщин зрелого возраста постменопаузный вагинит проявляется сухостью;
- во всех случаях ощущается жжение и зуд, происходит сильное покраснение вульвы, а также наблюдается припухлость наружных половых органов.
- проявление волновой боли в нижней части живота;
Все симптомы вагинита могут проявляться в разной степени сложности с привязанностью характера заболевания к особенностям организма виду патологии.
Вагинит, как и другие схожие воспаления, начинается со схожих симптомов. Заболевание вагинит протекает обычно в двух формах: хронической и острой. При первой форме симптоматика слабо выражена. Выделения необильные, зуд слабый, небольшая отечность, боли внизу живота редкие. Главным симптомом вагинита в хронической форме является постоянный зуд. Слабое ощущение зуда не проходит и может усиливаться после полового акта, либо во время менструации.
При наличии сильно выраженных симптомов вагинита с осложнениями, форма протекания называется острой. В такой форме присутствуют все симптомы вагинита с разной силой проявления, на что влияет источник заражения и возникновения вагинита.
Так, если источник воспаления при вульвовагините трихомониазом, то выделения будут гнойными, а если кандидоз или грибковые поры – творожистыми.
Во время острой формы частые выделения могут иметь специфический запах и острый зуд. Если в выделениях видно пузыри, то причиной возникновения является трихомонад.
Статистически часто вагинит у женщин сопровождается нарушением нормального мочеиспускания, волновыми болями в нижней части живота. В случаях осложнения появляются такие симптомы как резкое повышение температуры, проявление новообразований вульвы, сильное раздражение слизистых оболочек наружных половых органов. При контакте с местом воспаления и расчесывании реакция проявляется кровяными выделениями и усилением покраснения и опухоли. Особенно тяжело проходит острый вагинит у девочек небольшого возраста, из-за специфической анатомии внешнего полового органа, за счет чего болезнь протекает более сильно.
Врачи настаивают на незамедлительном обращении к гинекологу при выявлении симптоматики вагинита, так как развитие болезни может привезти к сильным осложнениям и переходу воспаления на другие органы (матку и шейные каналы). При своевременном обращении к врачу вагинит обычно имеет локальный характер и легко подавляется за счет применения антибиотиков узкого спектра и антибактериальных препаратов.
Использование препаратов локального характера связано с тем, что они не попадают в кровь и не оказывают воздействия на полезные микроорганизмы. Использование таких безопасных препаратов особенно актуально во время беременности.
С учетом причины возникновения вагинита для лечения применяются препараты местного и обширного действия. Так, местным лечением назначают ванны с экстрактом ромашки. При наличии гнойных выделений для местного лечения используется промывание раствором соды с содержанием 2 чайных ложек на стакан. А также последующее спринцевание раствором марганцовки. Если выделения имеют сильный специфический запах, промывание влагалища производят с использованием сернокислого цинка и сернокислой меди. По окончанию гнойных выделений требуется использовать связующие растворы. При усложнении могут использоваться влагалищные ванночки, курс которых обязан проходить не менее двух дней.
В случаях постменопаузного вагинита вагинита используется раствор ромашки или борная, молочная кислоты.
При возникновении повторного вагинита рекомендовано использование эстрогенных гормонов, которые следует принимать до двух недель в небольших дозах (до 0,5мг). Гинеколог может прописать антибиотики, только после проверки реакции возбудителя на них. Их применение обычно местное в виде раствора.
Профилактикой заболевания может стать диета. Так из-за чрезмерного употребления жиров и углеводов развитие повторного вагинита гораздо выше. Из рациона следует убрать жирные сорта мяса, масло, маргарин, сливки, кондитерские товары.
В случаях, когда гонококки чувствительны к тетрациклинам, используют амоксицилин дозами по 3 грамма и пронебецид дозами 1 грамм не более одного раза в сутки. Использование соли бензилпенициллина проводят однократно с введением ее внутримышечно. В некоторых случаях используется доксицилин дозами по 100 грамма два раза в сутки.
Если гонококки не реагируют на использование антибиотиков, используется канамицин с введением двух грамм внутримышечно. Также через рот вводится 2,5 г тиамфеникола с периодом в два дня. Кроме того, может использоваться сульфометоксазол дозой в 10 таблеток с периодом в три недели.
При особо сильном распространение гонококков применяется цефтриаксон один раз дозой в 250 миллиграмм или цифалоспорин. В редких случаях однократно вводится 500 мг ципрофлоксацина.
При воспалении вызванным трихомонадами используют метронидазол в количестве 2 грамм один раз. Такой же препарат дается половым партнерам. При использовании препарата употребление алкоголя строго противопоказано.
Использование метронидазола для лечения вагинита при беременности в первом триместре запрещено.
В случаях заболевания вагинитом беременных женщин, используется альтернативное лечение из-за противопоказания по метронидазолу. Используют введение клотримазола в дозе 100 миллиграмм на протяжении одной недели. Данный препарат имеет эффект излечения только в 25 % случаев, однако хорошо ослабляет проявление симптомов вагинита. Используют метронидазол только во 2 и 3 триместрах, в однократной дозе не более 2 мг.
В случаях послеродового заболевания вагинитом при использовании метронидазола грудное кормление необходимо прекратить не менее чем на одни сутки.
Для беременных при кандидозе используется местное лечение с применением противогрибкового препарата. Использование имидазолов должно быть небольшим курсом. Используют также нистатин с введением во влагалище на протяжении двух недель.
По материалам www.ginokomfort.ru
 NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.
NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.



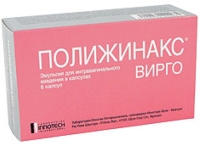 эмульсия Полижинакс Вирго – препарат находится в капсуле, которую осторожно прокалывают и содержимое аккуратно вводят в область входа во влагалище;
эмульсия Полижинакс Вирго – препарат находится в капсуле, которую осторожно прокалывают и содержимое аккуратно вводят в область входа во влагалище;