Содержащие календулу гинекологические свечи. Календула в гинекологиии. Свечи с календулой в гинекологии
Экстракты целебных растений широко применяются как в народной, так и в официальной медицине. Натуральные противовоспалительные средства малотоксичны, практически не имеют противопоказаний, но вместе с тем оказывают лечебное воздействие и сочетаются с другими способами лечения. На сегодняшний день почти 40% фармакологических препаратов изготавливаются на основе лекарственных трав. Доля растительных средств по сравнению с синтетическими аналогами неуклонно растет.
Область применения многих целебных трав не ограничивается одной группой заболеваний. Как правило, растения оказывают комплексное воздействие, а некоторые формы — исключительно местное. Одним из таких натуральных лекарственных препаратов широкого спектра действия является календула, или ноготки, — с терапевтической или профилактической целью используются цветки растения.
Целебные свойства растения обусловлены биологически активными веществами, которые входят в состав календулы:
- Каротиноиды, которые окрашивают цветки ноготков в ярко-оранжевый цвет, необходимы для синтеза витамина А.
- Спирты, схожие с холестерином (стерины), снижают уровень данного жироподобного вещества в крови.
- Тритерпеноиды, оказывающие противовоспалительное воздействие, способствуют улучшению передачи нервных импульсов.
- Флавониды способствуют заживлению повреждений, снимают спазмы гладкой мускулатуры, устраняют или предупреждают новообразования, стимулируют выработку желчи и мочи в достаточных количествах.
- Эфирные масла, которые оказывают противомикробное воздействие, подавляют развитие вредоносных микроорганизмов.
- Кумарины, усиливающие противовоспалительное действие флавонидов и тритерпеноидов.
Кроме того, в составе лекарственного растения обнаруживаются кальций, калий, цинк, молибден, селен, магний, железо и другие минералы. В целом ноготки способствуют укреплению иммунитета, обладают антисептическим, заживляющим, противовоспалительным и противогрибковым воздействием.
В медицине календула применяется в составе комплексной терапии или в качестве профилактического средства. Отвары и настойки ноготков принимают внутрь при кашле, гипертонии, неврозах, заболеваниях желудочно-кишечного тракта, печени и желчного пузыря. Чай из календулы полезен при болезнях сердечно-сосудистой системы и пищеварения. Наружно настой используется для полосканий горла и ротовой полости, обработки повреждений кожных покровов, спринцевания.
Разнообразие лекарственных форм делает данное растение практически универсальным. Применяются не только отвары непосредственно из засушенных цветков, но и масла, мази, свечи. Календула используется в гинекологии и проктологии, из нее делают различные эмульсии.
Свечи с календулой в гинекологии применяются в качестве противовоспалительного средства, оказывающего местное воздействие. Основное преимущество лекарственной формы заключается в безопасности для женского организма и быстродействии свечей. За счет специальной основы, тающей при температуре тела человека, улучшения пациентки отмечают, как правило, уже после первого применения. При различных недугах используются свечи с календулой. Инструкция по применению конкретного препарата обозначает показания более определенно в зависимости от наличия дополнительных компонентов. Обычно медикамент выписывает врач при следующих заболеваниях:
- Вагинит (кольпит) — воспаление слизистой оболочки влагалища, которое сопровождается дискомфортом, зудом и жжением, выделениями различного характера, болями при мочеиспускании. Заболевание имеет вирусную или бактериальную природу.
- Эндометрит — воспаление внутреннего слоя матки, возникающее вследствие проникновения инфекций из мочевой системы, нарушения микрофлоры влагалища, после гинекологических манипуляций или родов. Проявляется эндометрит общей слабостью, повышенной температурой, нарушениями менструального цикла и нехарактерными выделениями из влагалища.
- Эндоцервицит — воспалительный процесс, локализованный в канале шейки матки, который часто сочетается вагинитом по причине общего инфекционного возникновения. Признаки заболевания, как правило, ярко не выражены.
- Сальпингоофорит — воспаление придатков матки, возникающее по причине проникновения возбудителей или активности условно патогенных микроорганизмов. Также заболевание может быть последствием воспаления аппендикса.
Кроме прямых показаний, вагинальные свечи (календула и другие лекарственные растения) могут назначаться для нормализации микрофлоры, при раздражениях или трещинах, сухости или при грибковых заболеваниях влагалища.
Беременность не является абсолютным противопоказанием к применению ноготков при раздражениях. Свечи с календулой в гинекологии могут назначаться врачом в период вынашивания плода (на любом сроке) и кормления грудью по показаниям. Лекарственное растение является эффективным средством, когда большинство фармакологических препаратов могут оказать негативное воздействие на малыша.
Кроме того, во время вынашивания ребенка назначаются свечи с календулой от геморроя. Неприятная проблема часто настигает женщин на поздних сроках по причине постоянного давления головки плода на венозное сплетение, что нарушает кровообращение и способствует возникновению узлов. Еще одно немаловажное преимущество — значительное уменьшение болезненности, которое отмечают многие женщины, применяющие свечи с календулой от геморроя.
Менопауза у многих женщин сопровождается неприятными симптомами, среди которых:
- сухость влагалища, зуд и жжение;
- нерегулярные менструации;
- бессонница и быстрая утомляемость;
- приливы, которые характеризуются нарастающим жаром в верхней части тела;
- повышение артериального давления;
- раздражительность и частая смена настроения.
Свечи с календулой, инструкция по применению которых, как правило, описывает способ применения для каждого конкретного случая, способны эффективно справиться с некоторыми состояниями, характерными для климакса. Применяются отвары, которые снимают приступы гипертонической болезни, и ванночки, облегчающие угасание детородных функций женского организма. Гомеопатические свечи (календула является их основным компонентом) или спринцевания в период менопаузы устраняют сухость и дискомфорт во влагалище.
Даже такое натуральное и безопасное средство, как свечи с календулой, должно назначаться исключительно врачом. Самолечение может привести к ухудшению состояния и появлению сопутствующих симптомов, осложняющих процесс установления точного диагноза.
Свечи, календула в которых является активным действующим веществом, другие лекарственные травы или синтетические препараты вводятся во влагалище в горизонтальном положении. Прежде следует тщательно вымыть руки теплой водой, а после введения еще около получаса полежать. Пригодится и ежедневная прокладка, т. к. часть жидкости из свечи может вытечь из влагалища даже при правильном введении.
Ректально свечи с календулой при беременности или геморрое, вызванном другими причинами, вводятся после опорожнения кишечника, желательно перед сном. Кончик свечи можно смазать небольшим количеством вазелина, а затем ввести в горизонтальном положении: следует лечь на бок, одну ногу полностью вытянуть, другую согнуть к животу.
Ректальные или вагинальные свечи (календула), отзывы пациенток о которых преимущественно положительные, отличаются быстродействием. Многие женщины отмечают значительное улучшение состояния уже после первого применения. Ценятся пациентками натуральность, низкая стоимость, удобство применения (часто достаточно одной свечи в сутки) и высокая эффективностей медикаментов на основе календулы.
Универсальное лекарственное растение имеет лишь одно противопоказание к применению — индивидуальная непереносимость. Также нежелательно сочетание календулы и алкоголя или других суппозиториев. При всей эффективности и малой токсичности ректальные или вагинальные свечи (календула, ромашка, шалфей, липа и другие) требуют предварительной консультации врача, соблюдения схемы терапии и дозировки.
По материалам fb.ru
Свечи с календулой в гинекологии нередко применяются в лечении и профилактике опасных патологий женской половой и репродуктивной системы. Препарат на основе натурального лекарственного растения быстро снимает воспаление, не токсичек, и практически не вызывает побочных эффектов.
Однако большинство пациенток отмечают, что данный метод лечения очень эффективен, и его можно успешно сочетать с другими методами терапии. Это и не удивительно, ведь полезные свойства лекарственных растений сегодня широко применяются в фармакологии.
В аптеках появляется все больше медикаментов на основе растительных компонентов. Используя вагинальные свечи с календулой, можно вылечить разные патологии репродуктивной системы. Специальное лекарство можно купить в аптеке или приготовить самостоятельно в домашних условиях.
Календула (народное название Ноготки) – это небольшое растения с красивыми соцветиями яркого желтого и оранжевого цвета. В состав травы входит множество полезных биологически активных компонентов, а именно:
- Каротиноиды. Именно благодаря наличию такого вещества цветы растения приобретают такой насыщенный оттенок. Коротиноиды участвуют в процессе синтеза витамина А.
- Спирты. Позволяют снизить содержание в крови жироподобных веществ.
- Флавоноиды благотворно влияют на организм человека. Такие вещества заживляют раны, снимают мышечный спазм, активизируют продуцирование желчи и мочи. Некоторые медики утверждают, что флавоноиды можно считать лучшей профилактикой онкологии.
- Тритерпеноиды – снимают воспаление, ускоряют процесс трансляции нервных импульсов.
- Эфирное масло – активно борется с опасными вирусами, бактериями и прочими микроорганизмами.
- Кумарины – эффективно борются с воспалительными процессами в матке и яичниках, усиливают эффективность флавонидов и тритерпеноидов.
Помимо перечисленных выше веществ, с состав экстракта этого лекарственного растения входит большое количество витаминов и микроэлементов (кальций, цинк, селен, железо, магний и пр.). При помощи лекарств на основе ноготков можно быстро укрепить иммунную защиту организма, избавиться от воспаления и грибка.
Преимуществом свечей с календулой является и их цена, она не превышается 100 рублей. Доступная стоимость позволяет пройти лечение такими свечами любой пациентке.
Вагинальные свечи с календулой, благодаря своим лекарственным свойствам, нередко используются в гинекологии для лечения различных патологий. Особенно хорошо проявляет себя такое лекарство в борьбе с воспалением матки и придатков.
Натуральное лекарственное средство абсолютно безопасно для вашего здоровья, так как практически не имеет каких-либо противопоказаний. Медики даже разрешают его использовать во время вынашивания ребенка или кормления малыша грудью.
В состав экстракта календулы входят активные компоненты, способные снизить активность патологенных микроорганизмов, таких как грибок, стафилококк, стрептококк. Именно эти микробы провоцируют развитие воспалительного процесса в половых органах женщины. В современной гинекологии свечи с календулой нередко используют для лечения таких патологий:
- Инфекционные патологии, передающиеся половым путем.
- Вульвиты и вагинозы разной этиологии;
- Атрофические кольпиты (возникают у пациенток во время менопаузы);
- Эндометриты и эндоцервиты;
- Кандидоз органов половой системы.
Свечи с календулой помогут избавиться от ощущения сухости во влагалище, которое беспокоит пациенток во время климакса. Также такое лекарство активизирует процесс регенерации эндометрия после сложных гинекологических процедур (прижигания эрозии, выскабливания).
Из экстракта календулы изготавливают различные лекарственные препараты – таблетки, мази, отвары. Настойку на водной основе из календулы можно использовать для ежедневных спринцеваний. Однако самой эффективной формой лекарства считаются вагинальные свечи. Такие изделия используются для лечения гинекологических заболеваний, и входят в группу натуральных антисептиков.
Свечи из ноготков не только эффективно борются с инфекцией, но и позволяют быстро снять воспаление, избавиться от боли. Если у вас развивается грибковое вагинальное заболевание, обязательно используйте такое лекарство. Оно предотвратит переход инфекции в кишечник. Для лечения такой патологии медики рекомендуют применять ректальные натуральные свечи.
В процессе вынашивания ребенка женщина часто испытывает дискомфорт. Это связано с тем, что ее иммунитет резко снижается, а естественная микрофлора нарушается. В таких условиях патогенные микроорганизмы начинают активно размножаться, что может иметь крайне негативные последствия для здоровья будущей матери и ребенка.
Беременная женщина мало двигается (особенно на поздних сроках), что приводит к нарушению кровообращения в органах малого таза. Матка постепенно увеличивается в размерах, давит на брюшную стенку, что может стать причиной геморроя.
Лекарственные препараты от воспаления или инфекции как правило запрещены во время беременности и кормления грудью. Однако это правило не касается свечей на основе календулы.
Такие натуральные лекарственные средства абсолютно безопасны, их можно использовать даже на поздних сроках беременности. Активные вещества суппозитория действуют местно, и практически не проникают в кровь. Никакого вреда ребенку и матери ноготки не нанесут. При помощи свечей с экстрактом календулы можно вылечить молочницу, воспаления и трещины, геморрой во время беременности.
Начало менопаузы доставляет женщине много дискомфорта. В этот период у пациентки могут возникать неприятные симптомы, а именно:
- Сухость во влагалище;
- Сильный зуд и жжение в области половых органов;
- Нарушение менструального цикла;
- Упадок сил, бессонница;
- Нерегулярные приливы жара в верхней части тела;
- Скачки артериального давления;
- Психоэмоциональная неустойчивость, раздражительность, депрессия.
Вагинальные свечи с календулой помогут устранить неприятные симптомы климакса. Также дополнительно можно принимать отвар на основе ноготков. Такое лекарство позволит нормализовать артериальное давление, улучшить общее состояние. Спринцевания отваром в сочетании с использованием суппозиториев облегчит процесс угасания функций репродуктивной системы.
Чтобы вагинальные свечи с календулой оказались максимально эффективными, нужно правильно подготовиться к процедуре. Первым делом рекомендуется принять душ, уделив особое внимание гигиене половых органов. Если вы чувствуете сильный зуд и жжение в зоне влагалища, лучше всего подмываться раствором соды. Такая жидкость отлично дезинфицирует, способствует быстрой нормализации уровня pH в половых органах.
Приготовить содовый раствор можно самостоятельно в домашних условиях. Для этого в 1 л. теплой кипяченой воды растворите 1 ст.л. соды пищевой. Получившуюся жидкость используйте для ванночки. Наружные половые органы женщины после такой процедуры подмывания полностью обеззараживаются. Лучше всего повторять содовые ванночки после каждого мочеиспускания.
Чтобы подготовить и очистить внутреннюю поверхность влагалища, сделайте спринцевание раствором воды и соды. Готовить его нужно по рецепту, представленному выше. Специальную спринцовку или Кружку Эсмарха можно купить в любой аптеке, стоит такое приспособление совсем не дорого. В процессе приготовления содового раствора в точности соблюдайте рекомендуемую дозировку. Если в смеси будет больше соды, слизистая ткань может слишком пересохнуть.
Для максимального усиления полезных свойств календулы рекомендуется использовать суппозитории на основе этого растения совместно с отваром лекарственной ромашки. Такая трава обладает схожими свойствами, и способна усилить эффект от лечения свечами с календулой. Лучше всего подмываться отваром ромашки непосредственно перед введением суппозитория.
Приготовить лекарственный настой можно самостоятельно в домашних условиях. Для этого 2 ст.л. сушеного растения залейте 0,5 л. кипятка. Проварите жидкость на медленном огне в течение 10 минут. Когда отвар остынет, обязательно процедите его через марлю или мелкое сито. Лекарственный отвар на основе лекарственной ромашки добавляют в ванну или используют для спринцевания.
Во время беременности и кормления ребенка грудью отвар ромашки применяют только наружно, для интимной гигиены. Ежедневные спринцевания и использование раствора соды в таком положении запрещены. В процессе вынашивания малыша лучше использовать другие отвары или готовые аптечные составы – Хлоргесидин, Мирамистин и пр. Такие средства отлично обеззараживают половые органы, но при этом безопасны для матери и ребенка.
Несмотря на то, что натуральные суппозитории на основе календулы считаются абсолютно безопасными, и практически не имеют противопоказаний, перед началом лечения обязательно проконсультируйтесь с квалифицированным гинекологом.
Самостоятельное использование любого лекарства может иметь крайне негативные последствия для вашего здоровья. Клиническая картина при этом смазывается, и доктору намного сложнее поставить точный диагноз.
Для введения свечи во влагалище нужно принять горизонтальное положение. Предварительно не забудьте тщательно вымыть и продезинфицировать руки. Благодаря жирной основе, свеча легко вводится во влагалище, и достаточно быстро растворяется. После процедуры немного полежите на кровати или кушетке, чтобы лекарство успело как следует впитаться. Небольшая часть жидкости все же вытекает из влагалища, поэтом рекомендуется использовать ежедневные прокладки.
Если у вас геморрой, используйте свечи с календулой ректально. Предварительно рекомендуется сделать клизму, чтобы полностью опорожнить кишечник. Процедуру лучше выполнять перед сном. Анальное отверстие для облегчения ввода суппозитория смажьте небольшим количеством вазелина. Вводить свечу ректально лучше в положении лежа на боку, с одной ногой подтянутой к животу.
Курс лечения зависит от показаний и степени прогрессирования гинекологических заболеваний. Врачи рекомендуют использовать не более 3-х суппозиториев в день, на протяжении 10 суток.
Для лечения и профилактики гинекологических заболеваний можно использовать суппозитории с календулой. Однако предварительно нужно обязательно проконсультироваться с гинекологом, пройти обследование. Все дело в том, что даже натуральное лекарство может иметь некоторые противопоказания, а именно:
- Индивидуальная чувствительность к основному компоненту лекарства – экстракту календулы. Если у вас аллергия на этот продукт, реакция организма будет незамедлительной – усилится зуд, может возникнуть покраснение и отечность половых органов.
- Низкое артериальное давление.
- Регулярный прием сильнодействующих медикаментов, обладающих успокоительным эффектом.
- Патологии ЖКТ и сердечно-сосудистые заболевания.
Помните о том, что свечи с календулой помогают справиться с неприятными симптомами различных гинекологических патологий, но не устраняют причину их развития. Чтобы полностью излечиться от опасного заболевания, строго следуйте всем рекомендациям врача. Натуральные суппозитории лучше всего использовать как часть комплексной терапии.
По материалам uterus2.ru
Вагинит (кольпит) – причины и симптомы. Таблетки, капсулы, свечи и гели в лечении вагинита. Чем лечить кольпит у женщин во время беременности

Зуд, жжение в области влагалища, выделения непривычного цвета и запаха, болезненность при половой близости – это вагинит или кольпит. Данное заболевание встречается очень часто и знакомо практически каждой женщине. Оно развивается не только при незащищенной и беспорядочной половой жизни. Вагинит может развиться при переохлаждении, стрессе, переутомлении, гормональных изменениях, приеме антибиотиков, ношении неудобного белья и даже на фоне аллергии. Да и не только взрослые, живущие половой жизнью женщины, подвержены развитию вагинита, такое заболевание нередко встречается и у малышек до 10 лет, и даже грудного и новорожденного возраста.
Проявления вагинита приносят значительный дискомфорт, а любое воспаление влагалища может привести к тяжелым осложнениям, поэтому лечить вагинит не просто надо, а необходимо и при этом своевременно, комплексно и правильно. Для этого надо обратиться к гинекологу.
Современная медицина предлагает большое количество лекарственных препаратов, которые эффективны для того или иного вида воспаления слизистой оболочки влагалища. В комплекс лечения кольпитов на помощь приходят средства личной гигиены и народной медицины. Но все же без медикаментозной терапии полностью справиться с этой проблемой практически невозможно. Попробуем разобраться, какие же таблетки, капсулы и свечи эффективны при вагините, как правильно подбирается комплексное лечение.
Для этого сначала необходимо определиться, какие бывают виды кольпитов, ведь именно от этого зависит выбор тех или иных препаратов.
Вагинит, как и любое воспаление, может протекать остро и хронически.
Острый вагинит характеризуется бурным проявлением симптомов, возможно общим нарушением самочувствия. На этом этапе при своевременном лечении можно добиться полного выздоровления.
К сожалению, острый вагинит часто осложняется развитием хронического воспалительного процесса. Хронический вагинит характеризуется вялым и стертым течением, женщины привыкают к его симптомам. Но в этом-то и опасность, ведь воспаление медленно, но уверенно распространяется и в вышележащие половые органы, да еще и мочевой пузырь с почками под прицелом. То есть опасен не сам хронический кольпит, а его осложнения.
Кроме того, хронический воспалительный очаг – это входные ворота для других патогенных (болезнетворных) микробов и вирусов. Да и доказано, что именно хронический кольпит значительно повышает риск развития онкологических заболеваний мочеполовой системы.
Неспецифический вагинит – это воспаление слизистой оболочки влагалища, которое вызвано инфекциями, которые относят к условно-патогенным микроорганизмам, то есть эти микробы есть в микрофлоре влагалища, но в норме не вызывают воспаление. Развитию этих инфекций способствует снижение иммунитета не только влагалищного, но и общего.
Условно патогенные микроорганизмы слизистой оболочки влагалища:
- бактерии гарднереллы (Gardnerella vaginalis);
- стафилококки;
- стрептококки;
- энтерококки;
- кишечная палочка (Escherichia coli);
- грибы рода Candida;
- протей и некоторые другие.
Причины неспецифического вагинита:
- нарушение личной гигиены наружных половых органов;
- беспорядочные половые связи и смена постоянного партнера;
- прием антибактериальных средств;
- спринцевания влагалища антисептиками;
- травмы слизистой оболочки влагалища (в результате химических или физических воздействий);
- воздействие на влагалище 9-ноноксинола, который содержится в препаратах для контрацепции, применяемых наружно (в презервативах, свечах, вагинальных таблетках);
- гормональные нарушения, в том числе и в результате стресса, беременности, переутомления;
- вирусы (вирус папилломы человека, половой герпес, цитомегаловирус, грипп, ВИЧ-инфекция и прочие);
- аллергия (пищевая, контактная аллергия на средства личной гигиены (мыло, гели, прокладки, контрацептивы), на белье (особенно узкое и синтетическое)) и прочие причины.
Бактериальный вагиноз – это дисбактериоз влагалища, который связан с уменьшением количества «полезных» лактобактерий и ростом условно патогенных бактерий (в большей степени бактерии гарднереллы).
Подробнее о бактериальном вагинозе
Это грибковое поражение слизистой влагалища. Грибы рода Кандида находятся во влагалище у всех женщин, поэтому молочница также, как и бактериальный вагинит, является проявлением дисбактериоза влагалища. Молочница может передаваться как половым путем, так и быть следствием снижения иммунитета или приема антибиотиков.
Подробнее о молочнице

- трихомониаз;
- гонорея;
- хламидиоз;
- сифилис;
- уреаплазма;
- микоплазма;
- туберкулез.
Специфический вагинит может стать причиной роста условно-патогенной микрофлоры (гарднерелл, кандид, стафилококков). Но лечение должно быть направлено именно на специфическое воспаление, а флора влагалища восстановится после устранения провоцирующих факторов. Также при таких кольпитах важно лечить всех половых партнеров во избежание вторичного заражения и массового распространения данных инфекций.
Специфические вагиниты чаще протекают хронически, требуют специализированного лечения, нередко приводят к осложнениям, в том числе и к бесплодию.
Атрофический кольпит – это воспаление влагалища, связанное с недостатком женских половых гормонов, а именно эстрогенов.
Причины атрофического кольпита:
- климакс (менопауза);
- удаление яичников;
- прием лекарственных препаратов, угнетающих выработку эстрогенов (например, тестостерона).
Атрофический кольпит развивается более чем у половины женщин через 3-4 года после менопаузы. Протекает хронически в течение нескольких лет, иногда до 10-15 лет после климакса. Основным проявлением атрофического кольпита является сухость, дискомфорт в области влагалища, чувство жжения.
Кроме дискомфорта, атрофический кольпит предрасполагает к росту условно-патогенных бактерий, облегчает заражение заболеваниями, передающимися половым путем и усугубляет их течение.
Диагностика вагинита основывается на жалобах и симптомах пациентки, результатах гинекологического осмотра (записаться), произведенного самим врачом, и результатах лабораторных исследований. При этом нужно понимать, что собственно диагноз вагинита, то есть воспаления тканей влагалища, ставится на основании данных осмотра и характерной клинической симптоматики, описываемой женщиной. А дальнейшие анализы и обследования назначаются врачом с целью определения разновидности вагинита, выявления микроба-возбудителя воспалительного процесса и, соответственно, подбора оптимальной терапии, которая бы позволила излечить заболевание. Рассмотрим, какие анализы и обследования может назначить врач для диагностики разновидности вагинита и идентификации возбудителя воспаления.
Итак, в первую очередь при вагините врач назначает мазок из влагалища на микрофлору (записаться), так как это исследование позволяет получить объективные данные, свидетельствующие о воспалительном процессе во влагалище, и ориентировочно определить возбудителя воспаления. Иными словами, мазок на микрофлору можно назвать «пристрелочным», так как он дает примерное представление о том, какой микроб стал возбудителем воспаления.
После мазка на флору врач одновременно назначает бактериологический посев (записаться) отделяемого влагалища, анализ крови на сифилис (записаться) и анализ методом ПЦР (записаться) (или ИФА) отделяемого влагалища на половые инфекции (записаться) (трихомониаз, гонорея (записаться), хламидиоз (записаться), уреаплазмоз (записаться), микоплазмоз (записаться)). И бактериологический посев, и анализ на сифилис и половые инфекции должны сдаваться, так как они позволяют обнаруживать разные микробы, способные провоцировать вагинит. А поскольку вагинит может быть вызван микробной ассоциацией, то есть не только одним микроорганизмом, а несколькими одновременно, то нужно выявить их всех, чтобы врач мог назначить лекарственные препараты, губительно действующие на все микробы-источники воспаления. Согласно инструкциям, бактериологический посев и анализы на половые инфекции нужно сдавать обязательно, так как даже если в мазке на микрофлору обнаружены, например, трихомонады или гонококки, то это может быть ошибочным, и на результат только мазка ориентироваться нельзя.
После выявления возбудителя вагинита врач может назначить кольпоскопию (записаться) для более детальной оценки степени патологических изменений и состояния тканей влагалища. В обязательном порядке при вагините кольпоскопия проводится молодым нерожавшим девушкам.
В принципе, на этом обследование при кольпитах заканчивается, так как его цели достигнуты. Однако для оценки состояния органов половой системы на фоне воспалительного процесса во влагалище врач также может назначить УЗИ органов малого таза (записаться).
- Вагинит необходимо лечить комплексно при помощи препаратов для наружного применения и приема внутрь;
- при специфическом вагините используются только антибактериальные препараты, эффективные в отношении соответствующих инфекций, согласно результатам лабораторных анализов; без приема антибиотиков их не вылечить;
- любой курс лечения вагинита необходимо закончить до конца, так как неполное излечение приводит к развитию хронического процесса и выработке устойчивости (резистентности) инфекций к антибактериальным препаратам;
- важно соблюдать все правила интимной гигиены, носить натуральное не узкое белье;
- во время лечения желательно исключить половые акты, особенно не защищенные презервативом;
- курс лечения необходимо получить одновременно и женщине, и ее половому партнеру, это позволит предупредить развитие повторных случаев вагинита, в том числе и хронического его течения;
- во время лечения необходимо воздержаться от употребления алкоголя, полезно будет придерживаться правильного питания, с исключением жирной, жаренной, копченой, острой пищи, ограничить употребление соли и сахара;
- рацион питания должен включать большое количество некислых овощей и фруктов, кисломолочных продуктов;
- также рекомендуется избегать переохлаждений;
- в комплексе назначают витаминные препараты, при необходимости препараты, повышающие защитные силы организма (иммуностимуляторы, иммуномодуляторы, противовирусные средства, лактобактерии для кишечника и прочее) и препараты, корректирующие гормональные нарушения.
Наружное применение лекарственных препаратов в лечении вагинита очень эффективно, что обусловлено влиянием лекарств непосредственно в очаге воспаления. Благодаря этому легче воздействовать на бактерии, восстановить нормальную микрофлору и состояние слизистой оболочки влагалища. Еще немаловажным позитивным эффектом местного лечения является и значительное снижение риска развития побочных эффектов лекарств, особенно в сравнении с антибактериальными препаратами для приема внутрь.
На данный момент в аптечной сети существует большое количество лекарственных форм для применения во влагалище, от них зависит эффективность, кратность приема, длительность лечебного эффекта.
Лекарственные формы препаратов, используемых внутри влагалища, и их особенности:






- Лечение вагинита должно быть назначено врачом гинекологом, а не самой женщиной по рекомендации интернета или фармацевта.
- Каждый препарат имеет свои особенности введения, показания и противопоказания, все подробно описано в инструкции.
- Перед введением медикаментов во влагалище нужно подмыться (или, если назначил доктор, провести спринцевание) и тщательно вымыть руки, чтобы дополнительно не занести инфекцию.
- Вагинальные препараты вводятся во влагалище при помощи пальцев или специального аппликатора, который может быть предоставлен производителем.
- Различные лекарства во влагалище вводятся в положении лежа на спине с приподнятыми и раздвинутыми ногами (как на гинекологическом кресле), при этом свечу или таблетку проталкивают во влагалище как можно глубже. После такой процедуры нужно полежать хотя бы 15-20 минут, а если препарат рекомендован 1 раз в сутки, то его лучше ввести перед сном.
- После применения многих вагинальных суппозиториев нельзя подмываться мылом или гелем для интимной гигиены, может возникнуть сильный зуд или снижение эффективности введенного препарата.
- При использовании вагинальных препаратов необходимо пользоваться ежедневными прокладками, так будет гигиенично и удобно, так как многие препараты после использования вытекают.
- Хлоргексидин 0,05% раствор;
- Цитеал – разводят концентрированный раствор водой 1:10;
- Перекись водорода – 10-15 мл 3% водного раствора перекиси разводят на 1 литре теплой воды;
- Фурацилин – 1 таблетка на 100,0 мл теплой воды;
- Ваготил – 10-15 мл на 1 литр воды;
- Протаргол 1% водный раствор;
- Содовый раствор -1 чайная ложка пищевой соды на 250,0 мл воды.
Антисептики в виде спринцеваний влагалища рекомендованы при всех видах вагинитов, в том числе при молочнице и специфических кольпитах. Однако данный вид наружного лечения используют только в начале терапии на протяжении 2-4 дней, и только по назначению гинеколога. Длительные спринцевания полностью разрушают микрофлору влагалища, препятствуют восстановлению его слизистой, как результат – откладывают процесс выздоровления. Также не рекомендуется использовать спринцевания более 2-3 раз в сутки.
Спринцевания проводят в условиях гинекологического кабинета или дома, при этом используют специальную спринцовку или кружку Эсмарха. Для этой процедуры лучше принять позу, как на гинекологическом кресле (в ванной полулежа с поднятыми и раздвинутыми ногами). Растворы вводятся в подогретом виде медленно. При обильных выделениях для промывания растворы вводятся повторно, в объеме до 1 литра. После процедуры надо полежать в течение 20 минут, чтобы введенное лекарство подействовало.
Вагинальные свечи, капсулы, таблетки, гели применяют не ранее, чем через 20-30 минут после спринцевания. А после использования вагинальных лекарственных форм спринцевание не рекомендовано в течение 2-3 часов.
Растительные препараты для спринцеваний в лечении вагинита:
- отвар ромашки;
- отвар шалфея;
- отвар календулы;
- спиртовой раствор хлорофиллипта – 10 мл разводят в 1 литре воды;
- другие противовоспалительные растительные средства.
Правила проведения спринцеваний травами такие же, как и при использовании химических антисептиков, то есть не рекомендуется длительное и частое использование.
Народные методы лечения кандидозного вагинита или молочницы (лечение в домашних условиях): спринцевания содой, препаратами трав и т. д. — видео
Вагинальные свечи (суппозитории), таблетки, капсулы, кремы с антибактериальным, антисептическим и противовоспалительным действием
- Неспецифические вагиниты;
- бактериальный вагиноз;
- трихомонадный кольпит;
- амебиаз;
- профилактика бактериальных инфекций при вагините;
- дисплазия шейки матки.
- Трихомониаз;
- тяжелые кандидозные вагиниты (молочница);
- неспецифические вагиниты;
- профилактика инфицирования плода во время родов.
- Все виды неспецифических вагинитов;
- профилактика заболеваний передающихся половым путем;
- подготовка к родам;
- молочница;
- специфические вагиниты в комплексе с соответствующими антибиотиками.
- Лечение неспецифических вагинитов, в том числе бактериального вагиноза в сочетании с кандидозом влагалища;
- хронические неспецифические вагиниты;
- подготовка к родам и операциям.
- Острые и хронические неспецифические вагиниты, в том числе комбинированные с кандидозом и трихомониазом;
- подготовка к операциям на шейке матки.
- Все виды вагинитов, в том числе и специфических, в острой и хронической стадии в комплексе с другими противовоспалительными препаратами;
- препараты, содержащие молочную кислоту, не рекомендуют при кандидозе влагалища, их назначают после курса противогрибковой терапии;
- атрофический вагинит;
- профилактика вагинитов при подготовке к родам, операциям, а также при незащищенных половых контактах;
- в комплексной терапии вирусных заболеваний (вирус папилломы человека, герпетическая инфекция и прочее).

В качестве профилактики различных венерических заболеваний используют антисептики и препараты с лактобактериями и молочной кислотой, однократно через 2-3 часа после незащищенного полового контакта.
При трихомониазе классическим назначением являются препараты метронидазола, которые назначают одновременно внутривагинально и внутрь (через рот или в виде инъекций).
Гонорея обычно удачно лечится антибиотиками с широким спектром действия. Местное внутривагинальное лечение назначают с целью восстановления микрофлоры (молочная кислота) и лечения сопутствующих инфекций (грибков, трихомонад, гарднереллы).
Вагиниты, вызванные хламидиями, микоплазмой и уреаплазмой, требуют комплексного и длительного лечения:
- антибиотики внутрь или инъекционно, при этом курс лечения составляет минимум 12 дней;
- препараты, повышающие иммунитет (Циклоферон, Виферон и так далее);
- местное лечение антисептиками, антибиотиками и препаратами, содержащими молочную кислоту.
При атрофическом вагините используют вагинальные свечи с гормонами:
- Овестин;
- Эстрокад;
- Гинодеан-депо и другие.
При присоединении бактериального вагиноза и/или молочницы на фоне атрофического вагинита назначают противовоспалительные, антибактериальные и антисептические вагинальные свечи и таблетки, согласно данным лабораторных исследований. Также при атрофическом вагините эффективно используют растительные средства, гомеопатические препараты и вагинальные препараты, содержащие молочную кислоту и лактобактерии.
Препараты для лечения кандидозного кольпита (молочницы): свечи, таблетки, капсулы, мази — схемы применения и дозировки, мнение дерматовенеролога — видео

Значительно усложняет ситуацию то, что женщине в интересном положении многие вагинальные препараты противопоказаны из-за негативного влияния на малыша. А лечить вагинит беременным надо, ведь любая инфекция может негативно сказаться на малыше, вынашиваемости беременности, подготовке шейки матки к родам и на самих родах.
Обычно после родов проблема неспецифических вагинитов уходит сама собой, но бывают ситуации, когда на фоне лактации течение кольпита усугубляется. И возникает такая же проблема – противопоказания для использования многих препаратов во время лактации. Никто не хочет прерывать кормление грудью из-за зуда и влагалищных выделений.
Перед тем, как начать лечение, необходимо провести лабораторную диагностику вагинита и определиться с диагнозом. Бактериологический посев поможет не только определить состав микрофлоры, но и антибиотики, которые будут эффективны для лечения вагинита.
Специфические кольпиты требуют приема внутрь соответствующих антибактериальных препаратов, для этого есть набор антибиотиков, разрешенных в период беременности и лактации. И хоть их прием рекомендован только в тяжелых случаях, специфические вагиниты лечатся в обязательном порядке на любом сроке беременности, только в условии стационара гинекологического отделения или родильного дома.
Неспецифические вагиниты у беременных лечатся в большей степени при помощи местных вагинальных средств. С этой целью чаще используют комбинированные препараты.
Вагинальные препараты, разрешенные во время беременности и лактации:
- Полижинакс;
- Тержинан;
- Клотримазол;
- Колпосепт;
- Бетадин и Йодоксид;
- Пимафуцин;
- Ливарол;
- Гексикон;
- Ацилакт, Гинофлор и другие препараты с молочной кислотой и лактобактериями.
Но даже эти препараты не рекомендованы на ранних сроках, в большей степени используются со второй половины беременности. Важно помнить, что любые лекарства, тем более вагинальные, могут быть назначены только гинекологом, беременность – это не время для экспериментов.
Основные причины вагинита у девочек:
- Нарушение гигиены в области половых губ: несвоевременная смена памперсов, неправильное подмывание, особенно если девочка это делает уже самостоятельно, использование чужих полотенец и так далее;
- атопический дерматит в области промежности у девочек до 2-х лет;
- глистные инвазии;
- дисбактериоз кишечника;
- гормональные нарушения подросткового возраста;
- сниженный иммунитет на фоне хронических заболеваний: частые и длительные инфекционные заболевания, хронический тонзиллит, гайморит, аденоидит, кариес зубов, пиелонефрит и прочее;
- сахарный диабет;
- туберкулез;
- вирусные инфекции: вирус Эпштейна-Барр, цитомегаловирус и другие герпетические инфекции в остром и хроническом течении, грипп, ВИЧ-инфекция;
- заболевания, требующие длительного приема гормонов и других цитостатиков.
Девочек, так же как и взрослых женщин, должен периодически осматривать гинеколог. Этого бояться не надо, при осмотре половых губ и влагалища у ребенка полностью исключается инфицирование какими-либо бактериями и повреждение девственной плевы. При необходимости доктор возьмет необходимые анализы, которые помогут установить состояние микрофлоры влагалища.
Все воспалительные процессы в этой области должны быть пролечены в обязательном порядке, ведь воспаление может стать хроническим и привести к осложнениям, таким как сращение малых и больших половых губ, развитие рубцовых изменений на слизистой оболочке влагалища, поражение половых желез.
В лечении девочек также отдают предпочтение местным процедурам. Обычные внутривагинальные препараты (свечи и прочие) девочкам не назначают из-за риска механической травмы девственной плевы. Но существуют специальные лекарственные формы вагинальных свечей и таблеток для девственниц. Они имеют меньший размер, а их форма идеально подходит для девочек.
Методы наружного лечения вагинитов у девочек:
- правильный гигиенический уход за областью промежности;
- ванночки с антисептиками и противовоспалительными растворами (слабый раствор марганцовки, отвар ромашки, календулы);
- аппликации в области половых губ с противовоспалительными мазями и гелями (Солкосерил, Фенистил, Актовегин);
- смазывание наружных половых органов после каждой гигиенической процедуры маслами (облепиховое масло, витамины А и Е, масло шиповника, персика и так далее);
- препараты, содержащие молочную кислоту и лактобактерии (например, Лактобактерин), эти препараты рекомендованы на 3-4-е сутки от начала лечения для восстановления нормальной микрофлоры, наносятся в область входа влагалища;
- у подростков с гормональными нарушениями используют аппликации кремом Овестин (содержит эстрогены);
эмульсия Полижинакс Вирго – препарат находится в капсуле, которую осторожно прокалывают и содержимое аккуратно вводят в область входа во влагалище;
- свечи Гексикон Д – антисептический препарат, который специально разработан для применения в детской практике, форма суппозиториев позволяет ввести препарат, не нарушая целостность девственной плевы, но этот препарат назначается только гинекологом, если другие виды лечения не помогают.
Обычно вульвовагинит у девочки проходит после должного гигиенического ухода и нескольких процедур ванночек, примочек и аппликаций. В более тяжелых случаях назначают антибиотики для приема внутрь. Также очень важно санировать хронические очаги инфекций и повысить иммунитет. Для этого надо обратиться к соответствующим специалистам, которые назначат необходимый курс лечения, иммуностимуляторы (Виферон, Лаферобион, Иммунофлазид и прочие) и поливитаминные препараты (Витрум, Мультитабс, Ревит и другие).
По материалам www.tiensmed.ru
 NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.
NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.
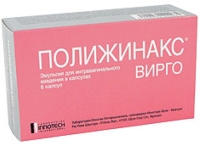 эмульсия Полижинакс Вирго – препарат находится в капсуле, которую осторожно прокалывают и содержимое аккуратно вводят в область входа во влагалище;
эмульсия Полижинакс Вирго – препарат находится в капсуле, которую осторожно прокалывают и содержимое аккуратно вводят в область входа во влагалище;