Бактериальный вагинит представляет собой патологический инфекционно-воспалительный процесс слизистой оболочки влагалища неспецифического характера. Он сопровождается нарушением состава обычной микрофлоры и не связан с инфекционными возбудителями, передающимися половым путем, а также с простейшими микроорганизмами и/или грибковой инфекцией.
Несмотря на достижения в области медицинской микробиологии и фармакологии противобактериальных средств, лечение бактериального вагинита, особенно его хронического течения, во многих случаях по-прежнему остается достаточно проблематичным.
Еще относительно недавно считалось, что у женщин причиной инфекционно-воспалительной реакции слизистой оболочки нижних половых путей являются такие специфические патогенные микроорганизмы, как хламидия, вагинальная трихомонада и гонококк.
Существовало убеждение в том, что особенности этих микроорганизмов и несовершенство лечебного воздействия способствуют как острому течению патологии, так и трансформации острого воспаления в хронический бактериальный вагинит с частыми обострениями.
Со временем стало понятно, что специфические возбудители являются только пусковым фактором, а непосредственной причиной вагинита являются, преимущественно (в 80%), условно-патогенные микроорганизмы. Такое заключение на определенном этапе сыграло решающее значение в ответе на вопрос «чем лечить заболевание».
Для подавления условно-патогенной микрофлоры при лечении неспецифических бактериальных вагинитов стали использоваться антибиотики широкого спектра. Однако ошибочность подобной тактики была установлена после возникновения высокой частоты (от 40 до 70%) рецидивов после проведенного лечения. Они были связаны с развитием нарушений в качественном и количественном соотношении микроорганизмов вагинальной среды, то есть с возникновением дисбиоза (дисбактериоза), вызванного влиянием антибиотиков широкого спектра.
Все эти наблюдения и исследования привели к появлению понятия «бактериальный вагиноз», который и является главной причиной бактериального вагинита. Таким образом, бактериальный вагиноз представляет собой полимикробный влагалищный синдром, который вызван усиленным размножением условно-патогенных микроорганизмов и снижением концентрации лактобактерий на слизистых оболочках стенок влагалища, сопровождающийся обильными выделениями из половых путей. Он отличается от неспецифического бактериального вагинита лишь отсутствием явного воспаления и, соответственно, числом различных видов лейкоцитов в анализах мазков.
В числе возбудителей бактериального вагинита преобладают (на фоне сниженного числа или отсутствия факультативных, обычных, лактобактерий и преобладания анаэробных лактобацилл) в основном стафилококки, стрептококки группы “B”, энтерококки, кишечная палочка, протей, клебсиелла, уреаплазма, вагинальный атопобиум, гарднерелла и некоторые другие.
Особое значение имеет обнаружение в мазках вагинального атопобиума, который, практически, не встречается у здоровых женщин. Хронический бактериальный вагинит с рецидивирующим течением характеризуется наличие этой бактерии почти в 100%.
Как бактериальный вагинит, так и бактериальный вагиноз не являются непосредственной угрозой организму женщины. Однако они приводят к размножению и накоплению в нижних отделах половых путей в высоких концентрациях условно-патогенных и патогенных микроорганизмов, в дальнейшем являющихся причиной развития гнойно-воспалительных процессов в матке и придатках, нижних отделах мочевыводящего тракта, пельвиоперитонита и бесплодия.
Бактериальный вагинит при беременности способен привести к таким акушерско-гинекологическим осложнениям, как:
- внематочная беременность;
- невынашивание беременности;
- хорионамнионит (инфицирование амнионитечской оболочки и околоплодных вод);
- дородовое излитие околоплодных вод и преждевременные роды (риск возрастает в 2,5-3,5 раза);
- внутриутробное инфицирование плода;
- патология гнойно-воспалительного характера в ближайшем послеродовом периоде (развивается в 3,5-6 раз чаще).
Бактериальный вагинит после родов встречается достаточно часто, что объясняется повышением PH вагинальной среды и изменениями соотношения микроорганизмов нижних половых путей, постоянными изменениями общего гормонального фона, ослаблением локального и общего иммунитета.
Факторами риска развития вагиноза являются:
- постоянное применение гигиенических прокладок и частое использование облегающего синтетического белья;
- частые спринцевания и вагинальные души, особенно с использованием антисептиков;
- применение высоких доз оральных контрацептивов;
- беременность и роды;
- постоянные нервно-психические переутомления и частые стрессовые состояния;
- иммунодефицитные состояния, обусловленные длительным воздействием небольших доз ионизирующего излучения, неблагоприятной экологической средой, нерациональным питанием, приемом глюкокортикоидов, цитостатиков и других препаратов, вызывающих угнетение общего иммунитета;
- бесконтрольное частое или/и неправильное применение лекарственных препаратов, особенно антибиотиков и антибактериальных средств широкого спектра, связанное с самодиагностикой и самолечением;
- гормональные изменения в периоды полового созревания, при беременности и после родов, после абортов, а также эндокринные заболевания, особенно сахарный диабет и гипотиреоз;
- расстройства менструального цикла, проявляющиеся олигоменореей или аменореей;
- перенесенные острые и хронические заболевания мочеполового тракта.
Опасность возникновения заболевания во много раз возрастает в случаях:
- Начала половых контактов в раннем возрасте.
- Применения таких противозачаточных средств, как внутриматочная спираль (риск заболеть вагинитом увеличивается в 3 раза) и диафрагма, а также частое использование спермицидов.
- Искусственного прерывания беременности и самопроизвольных абортов.
- Недостаточной гигиены полового партнера.
- Частой смены половых партнеров и случайных половых связей.
- Использования нетрадиционных способов половых контактов (ано-генитальный и оро-генитальный).
Вагиноз протекает без воспалительной симптоматики, при нормальном содержании лейкоцитов в мазках из влагалища и при увеличенных показателях PH. Клинически он проявляется обильными сливкообразными выделениями белого или сероватого цвета, часто имеющими неприятный (рыбный) запах, усиливающийся во время менструаций и, особенно, после полового акта без использования презерватива.
Усиление «рыбного» запаха связано с тем, что семенная жидкость, PH которой равен 7,0, при попадании во влагалище понижает кислотность среды последнего. В результате этого освобождаются амины, представляющие собой летучие органические соединения, производные аммиака, которыми и обусловлен этот специфический запах, являющийся дифференциально-диагностическим признаком бактериального вагиноза.
Прогрессирование процесса сопровождается густыми пенящимися, несколько «тягучими» и липкими, прилипающими даже к влагалищным стенкам, выделениями, иногда диспареунией и ощущением незначительного зуда в половых путях. Существование такой симптоматики может длиться годами, а в половине случаев вагиноз вообще протекает без каких-либо симптомов, но с положительными результатами лабораторных исследований мазков.
Признаки бактериального вагинита следующие:
- Появление выделений желтоватой окраски.
- Ощущение болезненности, зуда и жжения (у 30% женщин), нередко значительной интенсивности, в нижних отделах половых органов.
- Болезненность в нижних отделах живота.
- Расстройства мочеотделения (частые позывы, недержание мочи при физическом напряжении, эмоциональных состояниях, половом акте).
- Диспареуния.
- Воспалительные заболевания органов малого таза.
- При осмотре гинекологом отмечаются болезненность в процессе введения зеркал, покраснение и отечность слизистой оболочки, высыпания в виде петехий (точечных кровоизлияний), эрозии поверхностного характера в предверии и на стенках влагалища, а также эрозий шейки матки. Хронические формы характерны меньшей выраженностью этих клинических симптомов.
- При микроскопическом исследовании мазков содержимого влагалища выявляются наличие большого числа лейкоцитов различных форм, низкое количество или отсутствие факультативных лактобактерий и увеличение числа лактобацилл, не продуцирующих перекись водорода.
- Увеличенные показатели PH вагинальной среды.
Смысл современной концепции комплексного лечебного подхода заключается не только в непосредственном воздействии на причину заболевания, но и в устранении факторов риска, способствующих развитию воспалительных процессов, коррекции нарушений локального и общего иммунитета, в восстановлении нарушенного биоценоза влагалищной среды с одновременной стимуляцией регенеративных процессов.
Рекомендуемая в настоящее время основная (оптимальная) схема лечения бактериального вагинита или вагиноза включает препараты имидазолового ряда, преимущественно метронидазол, или антибиотики:
- Метронидазол, выпускаемый в виде геля по 1000 мг или в свечах по 500 мг для интравагинального введения. Гель вводится 1 раз в сутки на ночь, свечи — утром и на ночь. Курс лечения составляет 7-10 дней.
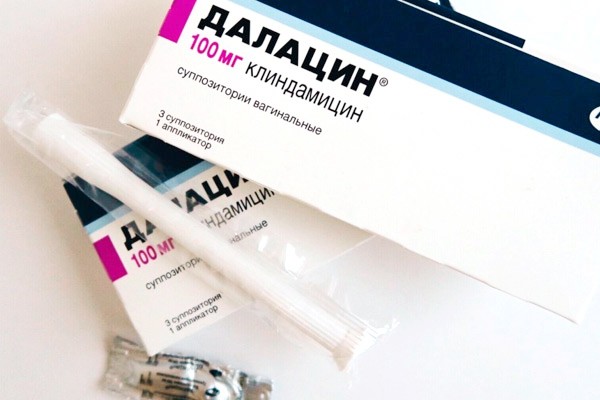
- Далацин, активным веществом которого является клиндамицина сульфат. Выпускается в виде свечей, содержащих по 100 мг активного компонента, и крема с аппликатором — в 5 граммах крема (один аппликатор) содержится 100 мг действующего вещества. Одна свеча или один аппликатор вводятся на ночь в течение 3-х дней.
- Полижинакс, представляющий собой комбинированный (неомицин с полимиксином и нистатином) антибиотик в капсулах. Вводится глубоко во влагалище на ночь ежедневно на протяжении 12 дней.
К сожалению, препараты от бактериального вагинита, относящиеся к имидазоловому ряду, нежелательны для применения у беременных и при грудном кормлении, а также в целях проведения длительного лечения или профилактики, поскольку они достаточно быстро приводят к резистентности (устойчивости) микроорганизмов (в 20%) и обладают рядом побочных эффектов, включая мутагенный и канцерогенный.
Кроме того, все эти препараты, оказывая эффективное воздействие на патогенную микрофлору, не препятствуют возникновению рецидивов, наблюдающихся в половине случаев и более, уже через 3 месяца после проведенного лечения.
Высокой степенью активности, превышающей эффект воздействия метронидазола, обладает «Макмирор комплекс» — крем и свечи при бактериальном вагините, характеризующемся преобладанием в анализах мазков вагинального атопобиума и вагинальной гарднереллы. Препарат содержит нифурател, обладающий антибактериальным, антипротозойным и противогрибковым действием, в сочетании с нистатином. Свечи применяются 1 раз на ночь, крем — 1-2 раза в день. Курс лечения составляет 8-10 дней.
Учитывая вероятность обострений заболевания, желательно в курс комплексной терапии включать иммуномодулирующие препараты. В этом аспекте рекомендуется препарат растительного происхождения «Дериват» с действующим веществом дезоксирибонуклеат натрия. Он обладает модулирующим эффектом на локальный и местный иммунитет, уменьшает выраженность воспалительного процесса и стимулирует репаративные и регенеративные процессы. «Дериват» применяется внутримышечно, а также в виде орошений или смоченных раствором тампонов.
В целях восстановления микробиоценоза применяются биопрепараты в виде вагинальных свечей — Бифидумбактерин, Ацилакт, Лактобактерин и др.
Сложность лечения у пациенток этой категории обусловлена тем, что необходимые противомикробные лекарства небезопасны, особенно в первом триместре беременности. Кроме того, вследствие часто меняющегося гормонального фона отмечается их низкая эффективность и частые обострения бактериального вагинита.
В первом триместре рекомендуются диетотерапия (включение в питание йогуртов, бифидокефира, активиа, биофлора, фитоэстрогенов), восстановление функции толстого кишечника, направленное на устранение запоров и кишечного дисбиоза, а также меры по созданию кислой среды во влагалище. В последнем случае применяются вагинальные таблетки с аскорбиновой кислотой («Вагинорм – C»).
Также возможно использование вагинальных свечей «Бетадин» с антисептиком, «Нормофлорина – Л» внутрь или в виде ватно-марлевых тампонов, пропитанных препаратом. Он содержит лактобациллы и их метаболиты, витамины группы “B”, “C”, “E”, “PP”, “H”, аминокислоты и органические кислоты, микроэлементы, пребиотик.
Во втором и третьем триместрах принципы лечения те же, но, кроме этого, возможно и использование препаратов метронидазола, вагинальных таблеток «Клион – Д», вагинальных свечей и таблеток «Гексикон» с содержанием антисептика хлоргексидина биглюконата, вагинальных капсул «Полижинакс» с содержанием антибиотиков и нистатина и др.
Эффективность и успех лечения вагиноза и вагинита во многом связаны со своевременной и правильной диагностикой и патогенетически обоснованной терапией. Она должна проводиться с учетом характера и длительности процесса, наличия сопутствующей патологии, результатов комплексного обследования и предшествующего лечения, а также состояния функции репродуктивных органов.
По материалам ginekolog-i-ya.ru
Многие женщины сталкиваются с дисбактериозом влагалища, который проявляется обильными выделениями с резким неприятным запахом. Заболевание сопровождается постоянным дискомфортом, жжением в области половых органов. Бактериальный вагинит лечится с помощью свеч, таблеток, которые оказывают бактерицидное действие на условно патогенные микроорганизмы влагалища.
Распространенное гинекологическое заболевание, при котором меняется микрофлора влагалища – бактериальный вагиноз, им страдает каждая третья женщина. Это не воспалительный недуг. В выделениях не обнаруживают грибов, гонококков и других болезнетворных микроорганизмов. Происходит изменение баланса бактерий: увеличивается условно патогенная микрофлора, а количество молочнокислых бактерий уменьшается. Это провоцирует снижение защитного барьера влагалища, создает подходящий фон для развития воспалительных заболеваний матки.
Бактерицидный вагинит может длительное время протекать бессимптомно, в таком случае бактериальное заболевание обнаруживается на плановом осмотре у гинеколога. В зависимости от причины возникновения кольпита влагалища, болезнь может проявляться разными симптомами:
- обильные, с неприятным запахом выделения;
- боли в нижней части живота;
- белые выделения, иногда с примесью крови;
- покраснения слизистой оболочки влагалища;
- жжение при мочеиспускании;
- дискомфорт во время полового акта;
- зуд внешних половых органов и внутри влагалища.
При атрофическом кольпите первым признаком заболевания считается возникновение выделений из влагалища. Для них характерен запах тухлой рыбы, который усиливается после половых актов без использования презерватива. Острые воспаления сопровождаются обильными выделениями из влагалища. В основном, они белого цвета, однородные по консистенции. Если продолжительность бактериальной болезни больше двух лет, могут наблюдаться желто-зеленые протекания с примесью крови.
Гарднерелла вагиналис – вид анаэробных бактерий, которые являются основным возбудителем бактериального вагиноза. Они не опасны для мужчин. Представители сильного пола, у которых была обнаружена гарднерелла, считаются здоровыми, вагинит – это женское заболевание. Девушкам, у которых половые партнеры являются носителями бактерий, не требуется лечить вагиноз при отсутствии жалоб на состояние здоровья.
Заболевание возникает при нарушении баланса условно-патогенных микробов и лактобацилл в микрофлоре влагалища. Количество последних увеличивается, что является фактором развития бактериального кольпита. Причины, по которым происходит изменения в соотношении микроорганизмов в женской половой сфере:
- несоблюдение правил гигиены влагалища;
- прием антибиотиков, стероидов;
- сахарный диабет;
- прием гормональных препаратов;
- ношение влажного или тесного нижнего белья;
- беременность;
- переохлаждение;
- частая смена интимных партнеров;
- пониженный иммунитет;
- инфекции, передающиеся половым путем;
- использование дезодорантов для влагалища;
- применение оральных контрацептивов;
Воспаление слизистой оболочки влагалища часто встречается у беременных на разных сроках. Возникновение болезни не зависит от его наличия в истории заболевания. Игнорирование недуга или неправильное лечение бактериального вагинита может привести к осложнению беременности и патологиям развития ребенка, вплоть до преждевременных родов и последующего бесплодия. Препараты назначаются в зависимости от стадии трихомонадного кольпита и срока беременности. Главная причина заболевания в таких случаях – иммунодефицит.
Многие женщины живут с трихомонадным вагинитом, не подозревая этого. Начальный этап протекает бессимптомно, иногда возникает зуд, возможна задержка менструации. В этот период высокая вероятность заселения микрофлоры влагалища микроорганизмами внешней среды. На второй стадии происходит снижение лактобацилл, возрастает грамвариабельная среда, лейкоцитоз умеренный. Декомпенсированная стадия хронического воспаления характеризуется отсутствием лактобацилл, острыми проявлениями симптоматики, в микрофлоре располагаются различные сочетания микроорганизмов.
Существует несколько направлений заболевания. В зависимости от происхождения возбудителя воспаления влагалища, выделяют следующие виды болезни:
- Специфический бактериальный вагиноз. Изменения микрофлоры происходят из-за наличия во влагалище нескольких видов болезнетворных микроорганизмов. К возбудителям специфической формы болезни относят трихомонаду, гонококка, микоплазму гениталиум.
- Неспецифический бактериальный кольпит. Появляется из-за активного роста патогенных бактерий во влагалище. Неспецифическая инфекция возникает во время беременности, при понижении в организме уровня прогестерона, тестостерона и эстрогенов, при активном размножении кандиды альбиканс (кандидозный вагинит), дрожжевого грибка.
Атрофический вагинит не может быть диагностирован только после гинекологического обследования. Для определения заболевания, необходимо изучение запаха и состава мазка из влагалища. Диагноз бактериального вагиноза может быть поставлен при проявлениях симптомов:
- пониженная кислотность влагалища;
- специфические выделения;
- положительный результат на аминотест;
- наличие зрелых эпителиальных клеток, по поверхности которых в большом количестве прикреплены микробы.
Эффективное лечение заключается в остановке развития патогенных микроорганизмов, восстановлении нормальной микрофлоры влагалища, профилактике рецидивов заболевания. На время терапии рекомендуется половые контакты исключить, лечение партнеров проводится одновременно. Оптимальным методом лечения проявлений заболевания являются лечебные препараты местного действия с бактерицидным эффектом. Врачи назначают лекарства из группы нитроимидазолов, применяемые внутривлагалищно в форме таблеток, мазей, тампонов или свечей, они показывают высокую эффективность.
Для орошения используют раствор из нитроимидазолов и перекиси водорода, Один из самых лучших медикаментов для лечения молочницы – Метронидазол. Применение таблеток может вызвать побочные эффекты в виде нарушения работы желудка, головной боли. Выздоровление будет происходит быстрее, если помимо специфической терапии вагинита, пациентка будет соблюдать диету. Необходимо исключить из рациона мучное, сладкое, жирные и соленые блюда. Длительность курса лечения зависит от стадии и вида вагиноза.
По материалам sovets.net
Среди женских гинекологических заболеваний одну из лидирующих позиций занимает вагинит, образующийся на фоне воспалительных процессов, протекающих в слизистом влагалищном слое. Причиной развития вагинитов может быть инфекционный возбудитель, аллергены и грибы, гормональные нарушения либо химическое раздражение. В любом из этих случаев необходимы препараты, устраняющие негативные последствия. Но для грамотного применения необходимо точное определение вида патологии и своевременное распознавание симптомов.
В зависимости от того, какой из факторов способствовал развитию заболевания, определяются различные виды вагинита, каждому из которых присущи конкретные признаки, и требуется назначение определенных препаратов для последующего лечения:
- При неспецифическом вагините воспалительный влагалищный процесс формируется из-за нарушенного баланса микрофлоры. Естественное состояние представляет собой преобладание лакто- и бифидобактерий, тогда как условно-патогенные микроорганизмы малоактивны. Однако под воздействием определенных факторов устоявшееся равновесие нарушается, начинается размножение патогенных бактерий и возникает воспаление. Обычно это происходит на фоне сбоев функциональности эндокринной системы и ослабленном иммунитете.
- Нарушение влагалищной микрофлоры не исключено и при лечении различных болезней с применением противомикробных препаратов локального либо системного воздействия. Бактериальный вагинит может стать сопутствующей патологией, но чаще он формируется из-за избытка трихомонад либо при развитии кандидоза.
- Под воздействием Trichomonas vaginalis в организме возникает трихомонадная патология.
- Об атрофическом вагините говорят при нехватке эстрогенов – недостаток этих половых гормонов обычно наблюдается у женщин в период менопаузы. В соответствии со статистикой спустя примерно 10 лет после того, как прекращаются менструальные выделения патология диагностируется практически у 50% женщин, а спустя такой же временной промежуток частота увеличивается примерно до 74%.
- Размножение в организме грибка Кандида вызывает развитие патологии с соответствующим названием. Заболевание может формироваться на фоне использования контрацептивов, при приеме стероидных гормональных таблеток, длительном лечении противомикробными препаратами либо при их приеме большими дозами, при наличии сахарного диабета.
Что касается симптомов, появление которых потребует применения лекарства от вагинита, они включают зуд и жжение, при неспецифическом виде заболевания наблюдается болезненное мочеиспускание и беловатые влагалищные выделения, при кандидозных разновидностях влагалищный слой гиперемирован, на нем может образоваться творожистый налет. Атрофическая форма может протекать бессимптомно либо сопровождаться патологическими выделениями с примесью крови, сухостью влагалища, участившимся мочеиспусканием. При гинекологическом осмотре отмечается истончение слизистого слоя и кровоточивость при прикосновении к нему.
Диагностические методы при подозрении на различные виды болезни также могут отличаться. Так, лечение атрофической формы невозможно лишь на основании гинекологического осмотра. Для постановки точного диагноза потребуется исследование мазка, отобранного из влагалища, значение имеет и его запах. На бактериальный вагиноз указывает пониженная кислотность во влагалище, положительный результат аминотеста, эпителиальные зрелые клетки с прикрепленными на их поверхности микробами.
Что касается терапии заболевания, вне зависимости от его разновидности существует ряд общих правил, обеспечивающих действенность лечебных мероприятий:
- Применяемые препараты должны препятствовать развитию болезнетворных микроорганизмов.
- Потребуется восстановление естественной влагалищной микрофлоры.
- Профилактические мероприятия должны препятствовать развитию рецидивов болезни.
- Для повышения эффективности лечения необходимо отказаться от сексуальных контактов и проводить одновременную терапию для партнеров.
- Оптимальная терапия должна включать бактерицидные местные препараты – лечение мазями, суппозиториями, таблетками, тампонами, пропитанными специальными растворами. Могут использоваться средства на основе нитроимидазола, орошение зараженных слоев проводится с применением перекиси водорода и нитроимидазолов.
- Лечебные курсы становятся более действенными, протекая на фоне диеты – из меню убирают мучные блюда и десерты, отказываются от жирного и соленого
О чем нельзя забывать! Лечить молочницу необходимо под контролем специалиста, применяя комплексы различных препаратов – противовоспалительных, противомикробных и способствующих общему укреплению организма. Продолжительность курса при этом опирается на стадию развития заболевания и его вид.
Многие формы молочницы лечатся посредством противомикробных препаратов широкого спектра воздействия. Антибиотики помогают устранить патологии хронического течения, удалить отмершие ткани влагалищного слоя. При этом следует понимать необходимость последующего использования пробиотиков – противомикробные средства способны спровоцировать развитие дисбиоза не только кишечника, но и слизистых слоев ротовой полости.
При проведении терапии неспецифического вагинита следует помнить о необходимости комплексного подхода с использованием:
- Противовоспалительных и этиотропных препаратов.
- Устранения сопутствующих патологий.
- Лечение обменных, эндокринных, прочих функциональных нарушений.
- При проведении санации помимо влагалища придется обрабатывать вульву, поскольку она достаточно часто вовлекается в воспалительный процесс.
Если же говорить об определенных препаратах, в качестве наиболее действенной терапии подойдут вагинальные суппозитории Гексикон.
При лечении бактериального вагинита в первую очередь устраняют воздействие патогенной микрофлоры, корректируют нарушенную влагалищную экосистему, применяя совокупность противомикробных и противовоспалительных, антигистаминных и анальгетических свечей, таблеток и мазей, витаминных комплексов и ферментов, биологически активных соединений и эубиотиков. Наиболее действенные средства для лечения вагинита включают препарат Метронидазол, который назначают пациентам в суточном количестве от 0,5 до 2 грамм. Курсовая доза составляет при этом от 2 до 7,5 грамм. Однако нельзя забывать о возможных побочных эффектах – эти таблетки от вагинита способны спровоцировать формирование головной боли и нарушить работу пищеварительной системы.
Применяют и другие препараты на базе Нитроимидазола – Орнидазол, Тинидазол либо Теонитрозол. Среди наиболее популярных комбинированных препаратов выделяется Гиналгин, в каждой вагинальной таблетке которого помимо Метронидазола содержится Хлорхинальдол. Длительность лечения составляет 10 суток, суточная дозировка – одна таблетка. Использовать средство противопоказано при вынашивании ребенка и грудном вскармливании.
При атрофической форме заболевания гормональная терапия разделяется на системную и местную, схему лечения подбирает специалист. Системная терапия показана в случае наличия совокупности климактерического синдрома и признаков урогенитальной атрофии, чаще же используется местное гормональное лечение, при котором основной формой препаратов является мазь, крем или суппозитории. Основное преимущество таких форм – быстрый эффект и отсутствие системного воздействия. Чаще всего назначают фармацевтические препараты на базе Эстриола.
При терапии молочницы, вызванной грибами Кандида обычно применяют полиеновые препараты либо имидазолы, в числе которых находится Клотримазол и Миконазол. Как правило, мази или суппозитории достаточно использовать на протяжении от трех суток до недели для достижения стабильного положительного эффекта. В перечень полиеновых противомикробных средств входит Амфотерицин В, Леворин и Нистатин, Низорал и Кетоконазол.
Успешным считается применение веществ на базе Хинолонов, при стойких кандидозных поражениях используют Флуконазол, который во многих случаях достаточно применить один раз, при этом более предпочтительным является пероральная форма лечения, нежели терапия местными средствами. В целях профилактики достаточно часто проводится повторный курс, длительность которого составляет семь суток.
Важно! Необходимо понимать, что даже самое действенное при определенной форме патологии средство может быть бесполезным при другой разновидности молочницы.
При развитии молочницы может быть задействована терапия и другими лекарствами, в первую очередь акцентируют внимание на препаратах, позволяющих скорректировать гормональный фон. Обычно такой подход необходим при диагностировании недостатка эстрогенов, могут быть назначены Климонорм, Овестин либо Гинодиан-депо. Могут прописываться средства, включающие гестагены – Тиболон, Ледибон либо Ливиал. Прием этих препаратов позволяет нарастить эстрогенную активность женского организма. Допускается использование препаратов природного происхождения, в список входят Климактоплан и Климадинон.
Даже при использовании наиболее эффективных препаратов, устраняющих причины вагиноза и саму патологию, нет возможности с их помощью восстановить естественный баланс влагалищной микрофлоры. При хронической форме патологии в схему лечения необходимо включать пробиотики, в числе которых Ацилакт, Бифидумбактерин, Бифиформ и прочие средства. Длительность приема препаратов может составить как минимум один месяц.
Выше упоминалось, что причиной формирования патологии может стать ухудшение иммунитета – подобное явление в некоторых случаях может быть постоянным либо длиться очень долгое время. В этом случае для стабилизации состояния необходимо:
- Исключить излишние нервные нагрузки.
- Заняться корректировкой эмоционального фона.
- Постараться избавиться от стрессовых состояний.
- Уменьшить физическую активность до умеренных нагрузок.
- Организовать правильное питание.
Помимо следования этим правилам необходимо применение витаминных комплексов и растительных препаратов. Особенно востребованными являются Циклоферон и Ликопид.
На фоне традиционной терапии могут быть задействованы и рецепты народной медицины. Несмотря на то, что способ существенно уменьшает риск формирования аллергических реакций, разрешение на лечение болезни подобным образом должен дать лечащий специалист. Чаще всего применяют:
- Спринцевания с использованием равных долей ромашки, гусиной лапчатки и подорожника. После перемешивания ингредиентов большую их ложку заливают кипятком, настаивают на протяжении получаса, фильтруют жидкость и используют в утренние часы и перед отходом ко сну. Вместо указанных растений можно применять дубовую кору, черемуху, можжевеловые плоды, лист грецкого ореха.
- Для приготовления тампонов подготовленный марлевый кусок пропитывают соком алоэ, облепиховым либо оливковым маслом в равных долях. Затем тампон вводят во влагалище перед отхождением ко сну, оставляя его там на 8 часов.
- Для укрепления иммунной системы в равных количествах растирают мякоть вишен и айвы, лимон, яблоки и чеснок. Готовят смесь, смешивают ее с закипевшей водой, настаивают порядка 30 минут.
В качестве профилактических средств идеально подходит строгое соблюдение чистоты, отказ от ношения тесных синтетических платьев. Белье должно быть не просто натуральным, но и удобным – неправильно подобранная одежда способна заметно ухудшить кровообращение. Не помешает скорректировать меню, убрав все провокационные продукты – соления, жирные блюда, сладости.
По материалам venerbol.ru
 NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.
NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.