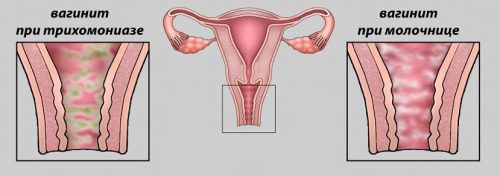
Примерно у 40 % беременных женщин и 20 % не беременных во время посещения гинеколога выявляется кандидозный вагинит. Это одна из разновидностей молочницы, при которой возбудителем выступает Candida albicans, которая поражает слизистую оболочку влагалища и вульву. Отсюда второе название патологии – кандидозный кольпит.
Рассмотрим, какие причины могут спровоцировать бурный рост грибков Candida и как можно предотвратить заболевание. Также дадим информацию по основным симптомам, методам лечения; подскажем, к какому врачу обратиться и к каким видам диагностических мероприятий готовиться.
Слизистые оболочки рта, влагалища и прямой кишки у здорового человека населены дрожжеподобными грибками рода Candida. Обычно их количество незначительно, потому присутствие незаметно для окружающих людей и самого носителя. Однако из-за некоторых факторов колония грибков увеличивается, или некоторые экземпляры становятся опасными. В этом случае и развивается кандидоз. При увеличении числа грибков во влагалище развивается кандидозный вульвовагинит, реже – кандидозный вагинит.
Причины заболевания разнообразны, к ним относят:
- длительную терапию антибиотиками, особенно самовольную;
- применение гормональных контрацептивов;
- эндокринные нарушения;
- ослабление иммунитета вследствие тяжелого инфекционного заболевания;
- частую смену половых партнеров.
В некоторых случаях вторичными провоцирующими факторами могут выступать алкогольные напитки, курение, нарушения в питании. Также кандидозный вагинит возможен и при беременности – заболевание всегда вызывается снижением количества лактобактерий, а это, в свою очередь, может быть вызвано самыми разнообразными факторами, в том числе и вынашиванием ребенка.
Размножаясь, грибки Candida поражают слизистую оболочку влагалища, в которой начинаются воспалительные процессы. В особо тяжелых случаях вовлекаются вульва, а также шейка матки. Иногда на фоне ослабления барьерных функций влагалища вагинит может быть осложнен и другими возбудителями, в этом случае врачи говорят о смешанной форме болезни.
Интенсивность признаков заболевания будет зависеть от его формы. Всего их две: острая и хроническая. При первой симптомы боле яркие, при второй могут отсутствовать или причинять незначительное беспокойство.
Чаще всего женщины жалуются на:
- жжение в области половых губ и вульвы;
- боль во время секса;
- выделения белого цвета и творожистой консистенции;
- неприятный запах от гениталий;
- боль при мочеиспускании.
При осмотре гинеколог выявляет отечность слизистой, ее покраснение. Также будет отчетливо видно характерный белый налет, полностью покрывающий стенки влагалища или формирующийся очагами разного размера.
Также возможно повышение температуры тела, раздражительность, воспаление прилегающих к влагалищу лимфоузлов. При хроническом кандидозном вагините женщины могут не ощущать никаких неприятных симптомов долгое время, но будут являться переносчиками болезни и заражать мужчин.
Опытный гинеколог может без труда поставить диагноз на основании внешних признаков и данных анамнеза пациентки. Однако для исключения других патологий и более точной тактики лечения потребуется сдать ряд анализов:
- бактериологический анализ мазка;
- общий и биохимический анализ крови;
- анализ мочи.
Хороший результат может дать тестирование с КОН, с помощью которого можно с высокой точностью выявить мицелий возбудителя.
УЗИ при кандидозном вагините не делают. Исключение ситуации, когда врач подозревает развитие осложнений в соседних органах – матке, мочевом пузыре. В этом случае к ультразвуковому исследованию могут добавляться МРТ, КТ и другие виды обследований, которые кажутся врачу целесообразными.
При частых рецидивирующих вспышках кандидоза придется провериться на наличие ряда заболеваний – сахарного диабета, ВИЧ и других патологий, которые могут ослабить иммунную систему человека и вызвать снижение барьерной функции половых органов.
Тактика лечения подбирается гинекологом индивидуально, с учетом имеющихся хронических заболеваний, степени поражения слизистой грибками кандида и других факторов
Терапия кандидозного вагинита у женщин может иметь три направления:
- борьба с заболеванием, спровоцировавшим кандидозный вагинит;
- подавление численности грибков;
- общее укрепление организма.
Выбор препарата зависит от тяжести течения заболевания. Кроме того, гинеколог должен учитываться, что все микроорганизмы со временем вырабатывают устойчивость к действию лекарств, поэтому дозировка должна быть подобрана так, чтобы уничтожить грибки и не навредить пациентке.
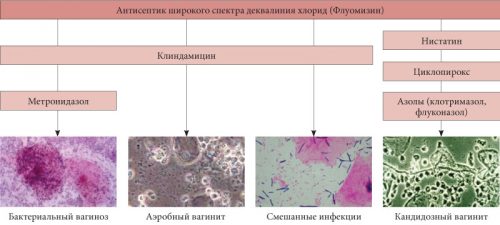
Если симптоматика выражена не ярко, а патологический процесс не охватил обширные участки слизистой влагалища, гинеколог рекомендует средства местного применения. Например, может назначаться Ломексин в капсулах (одну во влагалище). Другие лекарственные средства местного применения и схемы лечения ими указаны в таблице.
По материалам medik-24.ru
Кандидозный вагинит, симптомы которого наблюдаются у женщин любого возраста, является влагалищной инфекцией. Ее вызывает Candida albicans или другие разновидности этого грибка.
Причиной развития болезни может быть использование:
Чаще всего вагинит появляется при беременности, когда организм испытывает серьезные нагрузки на все системы и это приводит к снижению иммунитета. Размножение патогенной микрофлоры может начаться при ношении стягивающего нательного белья.
Хронический кандидозный вагинит наблюдается, если в организм поступает много сахара. Он проявляется у женщин, страдающих сахарным диабетом, и может присутствовать при некоторых других заболеваниях органов внутренней секреции. Реже всего это заболевание беспокоит женщин постменопаузального периода. В этом возрасте от кандидоза страдают дамы, использующие системную гормональную терапию.
Кандидозный вагинит, симптомы которого трудно игнорировать, вызывает раздражение слизистых тканей. Кандида альбиканс и ее разновидности имеют свои колонии в кишечнике, где выполняют функции по переработке пищи. Они выделяют продукты жизнедеятельности, которые разлагают сложные вещества на более простые элементы. Попав на слизистые ткани влагалища, эти микроорганизмы продолжают работать в привычном для них режиме и выделяют вещества, сильно раздражающие стенки влагалища и наружные половые органы.
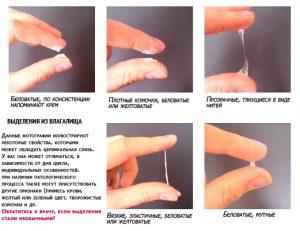
Белые, похожие на творог выделения имеют запах соленой сельди, которая начала портиться. Чем больше колония кандиды альбиканс, тем сильнее ощущается неприятный запах.
Симптомы заболевания усиливаются перед менструацией. Женщины обнаруживают отечность наружных половых органов и белые выделения в их складках. Острое протекание болезни сопровождается гиперемией, образованием язв и трещин на пораженных тканях.
Дамы, страдающие такими симптомами, должны обязательно обратиться в женскую консультацию. Гинеколог возьмет мазок на микрофлору, который позволит определить возбудителя патологического состояния, и назначит по его результатам лечение.
Лечение кандидозного вагинита может проходить с помощью противогрибковых средств, предназначенных для внутреннего и наружного применения. Это может быть:
- крем Бутоконазол;
- Клотримазол в виде влагалищных таблеток или крема;
- влагалищные свечи с миконазолом;
- влагалищные таблетки нистатина;
- крем Терконазол;
- мазь Тиоконазол.
Производители изготавливают препараты для наружного использования с разным процентным содержимым активного вещества. Чем больше его будет в составе, тем меньше будет курс лечения. Препараты, предназначенные для местного применения, могут иметь в составе минеральное или растительное масло. Эти ингредиенты разрушают презервативы, сделанные из латекса.
Для внутреннего применения назначают Флуконазол. Достаточно его принять однократно, чтобы подавить размножение колонии кандиды на слизистых тканях внутренних половых органов. Для лечения хронических форм болезни назначают препарат с кетоконазолом, который принимают в течение месяца по схеме, рекомендованной врачом.
Вагинальный кандидоз при вынашивании ребенка лечат с помощью:
- спринцеваний;
- орошений;
- ванночек;
- вагинальных суппозиториев.

Вагинальные свечи — наиболее эффективное средство для быстрого снятия острых симптомов. Активные вещества не всасываются в кровоток и не оказывают общего влияния на плод. Они действуют на условно патогенную микрофлору, имеющуюся во влагалище, и уничтожают колонии Candida.
Суппозитории различаются по составу, длительности местного воздействия и действующему веществу. Они могут содержать:
Чаще всего назначают свечи с натамицином. Это противогрибковый полиеновый антибиотик широкого спектра действия, принадлежащий к группе макролидов. Он имеет фунгицидное действие, нарушая целостность клеточных мембран, что приводит к гибели микроорганизмов. К этому активному веществу чувствительны Candida albicans и большинство других патогенных дрожжевых грибов.
Суппозитории с клотримазолом рекомендуются в первом триместре беременности как самые безопасные для эмбриона. Остальные активные вещества назначаются после клинического обследования, чтобы получить быстрый положительный результат.
Вагинит при беременности нужно устранить до наступления родовой деятельности, чтобы предупредить появление у новорожденного признаков молочницы.
По материалам venerologia03.ru
Вагинит – это воспалительное заболевание влагалища, его вызывает бактериальная или грибковая инфекция.
Кандидозный вагинит – воспаление, вызванное грибками Candida. Это условно патогенная флора, активизируется при снижении иммунитета, подавляя нормальную микрофлору.
Это основной фактор, провоцирующий заболевание. Поэтому при часто повторяющихся эпизодах необходимо пройти обследование на ВИЧ и наличие хронических инфекций.
Часто кандидозный вагинит сопровождает другие половые инфекции – от дисбиоза влагалища до ЗППП, в том числе венерических.
Поэтому при обнаружении этого недуга желательно пройти комплексное обследование на флору влагалища и половые инфекции.
Кандидозный вагинит появляется на фоне:
- Ослабленного иммунитета (когда есть источник хронической инфекции – тот же цистит, гайморит или тонзиллит, иммунодефицитные состояния, ослабленный после тяжелой болезни организм, беременность);
- Гормональных нарушений и всплесков (период менопаузы, прием гормональных препаратов, неправильно подобранные ОК, при синдроме поликистозных яичников);
- Сахарного диабета и других эндокринных заболеваний;
- Лечения глюкокортикостероидами;
- Приема антибиотиков, особенно если уже есть нарушения микрофлоры влагалища или кишечника;
- Использования внутриматочной спирали и аналогичных контрацептивов;
- Ношения синтетического или тесного белья.
Грибками Кандида можно заразиться при половом контакте (если у мужчины есть симптомы заболевания покраснения на головке члена, сухость, рези во время мочеиспускания).
Заражение бытовым путем — очень частое явление, например при использовании общего полотенца.
При нарушении правил правил личной гигиены возникает изменение микрофлоры влагалища, которое приводит к развитию вагинита, в том числе кандидозного.
- Жжение и зуд во влагалище;
- Густые творожистые выделения (бели), которые имеют кислый запах;
- Покраснение и отечность внешних половых органов;
- Боль и зуд часто возникают в ночное время и после полового акта.
Симптомы усиливаются за несколько дней до месячных, когда местный иммунитет влагалища снижается.
При сильном воспалении на стенках влагалища могут появляться болезненные трещины (что причиняет дискомфорт во время полового акта).
Обострения случаются несколько раз в год. «Пусковым крючком» может стать все, что угодно:
- ОРВИ;
- цистит;
- банальное переохлаждение;
- смена полового партнера;
- стресс;
- смена средства для интимной гигиен и ряд других факторов
У пациенток с хроническим вагинальным кандидозом повышенный риск заражения ЗППП, т. к. местный иммунитет влагалища ослаблен.
Кандидозный вагинит приводит к бесплодию и частым выкидышам – если инфекция распространяется на шейку матки и саму матку, провоцирует воспаления и образование спаек.
Наличие заболевания у беременной женщины может привести к инфицированию младенца во время родов.
Инфекция у ребенка проявляется в первую неделю жизни (развивается кандидоз ротовой полости), при сильном инфицировании малыш может погибнуть.
Во время осмотра гинеколог видит гиперемированную (покрасневшую и отечную) слизистую влагалища, обильные белые выделения, налипшие на слизистой.
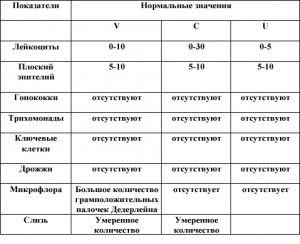
Мазок на флору подтверждает наличие грибов Candida в большом количестве и высокую кислотность выделений.
Если женщина не беременна, ей назначается комплексное лечение (местно – свечи, вагинальные таблетки или кремы, также прием таблеток и иммуноподдерживающая терапия).
Это помогает быстро побороть инфекцию и не допустить развития хронической формы.
При терапии хронического заболевания препараты нужно менять, т. к. грибки вырабатывают устойчивость к действующим компонентам.
Для внутреннего приема назначается флуконазол (или препараты на его основе) однократно (1 таблетка 150 мг или в эквиваленте). При частых инфекциях препарат принимают раз в неделю на протяжении нескольких недель на фоне местного лечения.
Если назначаются вагинальные таблетки и крем, у них должно быть одно действующее вещество, чтобы не спровоцировать аллергию.
- Клотримазол выпускается в двух формах. Вагинальные таблетки вводятся на ночь, курс лечения зависит от состояния пациентки и дозировки. Таблетки дозировкой 100 мг применяются неделю, ежедневно на ночь. Если дозировка препарата 200 мг, препарат назначают на 3 дня. Вагинальные таблетки дозировкой 500 мг применяются однократно. Крем водят во влагалище в количестве 5 г на ночь, срок лечения – 7-14 дней, в зависимости от степени инфицирования.
- Нистатин – вагинальные таблетки, курс лечения – 14 дней. Таблетки вводятся во влагалище раз в день, на ночь.
- Бутоконазол – крем, вводится раз в день во влагалище, курс лечения – 3 дня.
- Тиоконазол – мазь для внутривлагалищного введения, используется однократно.
- Миконазол – вагинальные свечи применяются раз в день, на ночь в течение недели (дозировка 100 мг) или 3 дней (дозировка 200 мг). Крем назначается 1 раз в день в течение недели.
- Терконазол свечи применяются 1 раз в день в течение 3 дней. Крем – 1 раз в день 3-7 дней (срок лечения определяет врач).
Если через несколько дней не наступает облегчение, нужно обратиться к гинекологу, чтобы сменить препарат.
Нужно включить в рацион больше продуктов с клетчаткой – свежие овощи, несладкие фрукты, каши, легкое нежирное мясо, яйца.
Быстрее справиться с инфекцией помогут чеснок, лук и свежая зелень.
Полностью отказаться необходимо от:
- Сладкого – непосредственно сахара, конфет, меда, сладких фруктов. Глюкоза и фруктоза являются питательной средой для грибков.
- Дрожжевой выпечки.
- Алкоголя.
- Крепких кофе и чая (замедляют действие противогрибковых препаратов), газированных напитков.
- Острой пищи.
- Крахмалистой пищи – картофеля кукурузы и продуктов на основе кукурузной крупы и муки.
- Молочных продуктов, особенно кефира (он содержит сразу два компонента, провоцирующих кандидоз: лактозу – молочный сахар, и грибковую закваску). А молочку, содержащую содержащую бифидобактерии – натуральный йогурт (без добавок), ряженку – употреблять можно.
- Сладких магазинных соков.
Диета – только составляющая лечения. Справиться с острым, а тем более хроническим кандидозным вагинитом с помощью только коррекции питания не получится. Если обострения случаются часто, диету нужно соблюдать постоянно.
Чтобы не допустить развития болезни или вылечить ее на ранней стадии, нужно:
- поддерживать иммунитет;
- правильно питаться;
- больше двигаться;
- соблюдать личную гигиену.
Также необходимо регулярно проходить плановый осмотр у гинеколога со сдачей посева на бакфлору – это поможет выявить малейшие изменения и вовремя их пролечить.
По материалам webdermatolog.ru
 NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.
NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.