Одно из наиболее распространенных гинекологических заболеваний — это вагинит. Причиной его чаще всего бывает попадание во влагалище микроорганизмов, которые и вызывают воспаление слизистой. Чаще всего это условно патогенные бактерии — стафилококки, кишечные палочки, протеи. Они вызывают так называемый неспецифический вагинит.
Воспаление может случиться и от развития специфических инфекций: трихомониаза, хламидиоза, микоплазмоза. Причиной вагинита могут стать также грибы и вирусы. Все они вызывают нарушение микрофлоры влагалища и развитие воспалительного процесса. Поэтому свечи от вагинита являются лучшим средством лечения, так как они эффективно уничтожают бактериальную флору.
Основная цель терапии этого заболевания — восстановить нарушенную микрофлору влагалища. При уничтожении патогенных бактерий воспаление слизистой постепенно стихает. Но для успешного выздоровления необходимо использовать комплексное лечение. И свечи от вагинита — его основной способ. Они не только уничтожают инфекцию, но снимают воспаление и зуд, а также восстанавливают разрушенную микрофлору. Совместно с антисептическими растворами и системными препаратами свечи быстро помогают справиться с вагинитом.
Препараты от вагинита должны подбираться в зависимости от типа возбудителя заболевания. По этому признаку можно разделить все свечи от вагинита на несколько групп:
- при бактериальном вагините применяются препараты с антибиотиком: «Метронидазол», «Далацин», «Тержинан» и другие;
- для лечения кандидозного вагинита показаны свечи с противогрибковыми компонентами: «Нистатин», «Клотримазол», «Миконазол», «Леворин»;
- при атрофическом вагините, который обычно возникает на фоне гормонального дисбаланса, назначают специальные препараты: «Овестин», «Орто-гинест», «Эстриол», «Эстрокад»;
- для санации влагалища и профилактики воспаления применяются «Фарматекс», «Пантекс Овал» или «Контрацептин Т»;
- для восстановления микрофлоры влагалища после лечения антибиотиками применяют свечи с пробиотиками, например «Бифидумбактерин».
Таких препаратов сейчас в аптеках очень много. И часто женщины, которым нужно купить свечи от вагинита, какие выбрать, не знают. Иногда приобретаются лекарства по совету подруг или фармацевта. Но делать этого нельзя ни в коем случае. Организм каждого индивидуален, да и вагинит может вызываться разными микроорганизмами. Поэтому выбрать нужный препарат может только врач после обследования.
Свечи от вагинита содержат сильные химические вещества, часто — антибиотики. Поэтому они могут воздействовать не только на слизистую влагалища, но и на соседние органы и ткани. И не рекомендуется применять их при индивидуальной непереносимости и в первой трети беременности. Если у женщины наблюдается аллергическая реакция на один или несколько компонентов препарата, то его использование может вызвать неприятные побочные действия:
- жжение и зуд;
- отек слизистой и покраснение;
- появление выделений;
- общие аллергические реакции: насморк, чихание, сыпь.
На основании клинических исследований и отзывов врачей и пациентов можно составить список самых эффективных препаратов. Популярность их зависит от оказываемого действия, удобства применения, отсутствия побочных действий и цены. По этим признакам выделяются несколько самых распространенных средств.
- «Тержинан» — это препарат широкого спектра действия. Он оказывает антибактериальный и антигрибковый эффект. Объясняется это его составом. Препарат содержит нистатин, неомицин, тернидазол, преднизолон. Из-за большого количества серьезных химических компонентов использовать «Тержинан» рекомендуется не более 10 дней.
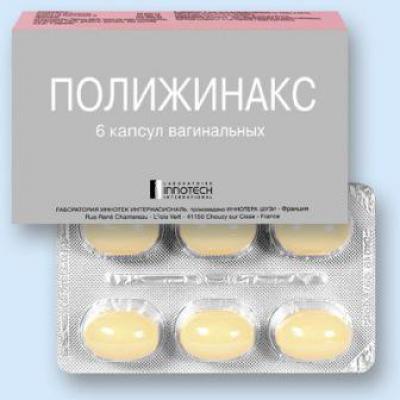
- «Полижинакс», кроме нистатина и неомицина, содержит гель диметилполисилосан. Это вещество не только способствует более быстрому проникновению действующих веществ, но и эффективно восстанавливает слизистую влагалища. Поэтому это самые популярные свечи от вагинита. Отзывы пациентов отмечают, что после их применения быстро прошли такие явления, как зуд и воспаление.
- «Метронидазол» популярен уже много лет благодаря невысокой стоимости и эффективности при многих инфекциях. Это средство не только борется с бактериями, но и стимулирует местные защитные реакции тканей.
- «Клион Д» обладает активностью против грибков, бактерий и других микроорганизмов.
- «Гексикон» имеет меньше всего побочных действий, поэтому разрешен к применению даже во время беременности. Преимуществом его применения является то, что он не подавляет полезную микрофлору влагалища.
- «Клотримазол» — это достаточно популярное средство. Оно быстро снимает зуд и раздражение, но может вызвать побочные эффекты и привыкание микроорганизмов к нему.
В зависимости от типа возбудителя заболевания, а также от индивидуальных особенностей пациентки врач назначает дозировку и способ применения свечей. Рекомендуется промывать влагалище и наружные половые органы перед лечением. Обычно свечи применяются 1 раз в день на ночь. Ведь они растворяются во влагалище и могут вытекать при ходьбе. При стационарном лечении можно использовать их два раза в день. Но после постановки свечи желательно полежать пару часов. Если женщина вдруг пропустила один раз, на следующий день нужно продолжать лечение по прежней схеме. Процедуру введения свечи лучше проводить в положении лежа на спине с согнутыми ногами. Так препарат проникнет глубоко во влагалище.
Длительность лечения тоже определяется врачом. Обычно достаточно 1-2 недель. Но в тяжелых случаях терапия может продолжаться 3-4 недели. Иногда требуется после перерыва повторить лечебный курс, чтобы избежать рецидива заболевания. Для более эффективного избавления от инфекции рекомендуется проводить курс лечения вместе с половым партнером.
Вагинит у женщин, вынашивающих ребенка, — нередкое явление. Ведь местный иммунитет снижен, микрофлора влагалища нарушена. Поэтому при попадании инфекции сразу развивается воспаление. Но во время беременности не все препараты можно использовать, даже если они оказывают местное действие. Особенно нужно беречься в первом триместре, когда закладываются все жизненно важные органы малыша. Прежде чем начинать лечение вагинита при беременности, необходимо провести обследование и определить возбудителя. Лучше всего применять свечи, которые действуют конкретно на определенный вид возбудителя. Но можно использовать и препараты комплексного воздействия. Чаще всего при беременности назначаются такие свечи от вагинита: «Гексикон», «Тержинан», «Клион Д», «Гиналгин», «Нео Пенотран».
Такие препараты назначаются при воспалительных заболеваниях слизистой влагалища чаще всего. Врачам нравится, что действуют они быстро и эффективно, а побочных эффектов почти не вызывают. Чаще всего назначаются комплексные свечи от вагинита. Отзывы специалистов отмечают, что лучше действуют «Полижинакс», «Тержинан», «Гексикон». При вагинитах, вызванных грибком, врачи любят назначать «Клотримазол», «Клион Д» или «Кандид».
По материалам fb.ru
Хронический тип вагинита представляет собой вялотекущее воспаление, которое развивается внутри эпителиальных тканей влагалища и в большинстве случаев имеет бактериальную природу происхождения. Течение болезни продолжается от 2-3 месяцев до нескольких лет, а само заболевание может переходить в стадию обострения не чаще чем 3-4 раза в год в период, когда иммунная система женщины является наиболее ослабленной в силу физиологических изменений в организме или под воздействием других негативных факторов, присутствующих в повседневной жизни больной. Согласно данным медицинской статистики, хронической формой вагинита страдает не менее 15% женщин. С этого общего количества лишь 9% знают о существовании у них данной гинекологической проблемы и предпринимают активные действия, направленные на избавление от недуга. К сожалению, но не всегда прием даже сильнодействующих лекарственных препаратов приносит положительный терапевтический результат и заболевание спустя некоторое время снова проявляется в виде рецидива.

Для того, чтобы внутри влагалища поддерживалась стабильная микрофлора, необходимо обеспечение надежной защиты организма со стороны клеток иммунной системы. Только тогда после пройденного курса лечения, больная сможет сохранить свое женское здоровье и не столкнуться с повторным развитием заболевания. Если иммунитет становится слабым, то небольшое количество патогенных микроорганизмов, активизируется и происходит повторный всплеск инфекционного воспаления. Такое поведение организма указывает на то, что в свое время острая форма данного недуга осталась не долеченной.
Злоупотребление крепкими спиртными напитками, табакокурение, прием наркотических веществ, также приводит к ослаблению иммунитета и происходит накапливание в организме большого количества канцерогенных веществ, которые систематически подсаживают жизненные ресурсы организма и негативным образом отражаются на состоянии женской репродуктивной системы.
Женщина, которая хотя бы одни раз в своей жизни столкнулась с признаками острой формы воспалительного процесса внутри влагалища и успешно прошла курс медикаментозной терапии, должна пожизненно соблюдать правила личной гигиены интимной зоны. Это необходимо для того, чтобы недуг не повторился вновь, так как небольшая группа бактерий даже после полного выздоровления все равно остается на поверхности слизистой оболочки. Если женщина не соблюдает правила элементарной гигиены, то патогенные микроорганизмы постепенно увеличивают свое популяционное количество и тогда хроническая форма переходит в стадию рецидива, а сама больная снова переживает острую или подострую фазу болезни.
Прием оральных контрацептивов, в составе которых содержатся синтетические гормоны, частые стрессы, не регулярная половая жизнь, употребление анаболических стероидов, приводит к тому, что нарушается баланс женских половых гормонов и хроническая форма вагинита снова проявляется в виде болезненных симптомов, указывающих на наличие воспалительного процесса внутри влагалища.
Контроль за нормальным уровнем половых гормонов и своевременная его стабилизация, обеспечивают отсутствие подобного рода рецидивов болезни.
Хронический вульвовагинит может снова переходить в острую фазу или проявляться в виде вялотекущего воспаления в том случае, если больная не выполняла все рекомендации врача, либо же медикаментозный курс терапии был сформирован не правильно с нарушением установленного протокола или использовались препараты, которые были не эффективны к конкретной клинической ситуации. В таком случае заболевание постепенно переходит в вялотекущее состояние и приобретает хроническую форму, которая все равно наносит вред женскому здоровью и становится постоянным очагом инфекции.
Это наиболее распространенные причины хронического заболевания гинекологической сферы, которое встречается у женщин всех возрастных групп. Своевременное устранение патологических факторов, обеспечивает минимизацию риска того, что хроническая форма вагинита проявиться снова спустя пройденный курс лечения.

- время от времени внутри вагины ощущается легкое покалывание, зуд и жжение, которое длится от нескольких секунд до 5-10 минут, а затем патологическая симптоматика исчезает;
- 2-3 раза в неделю из влагалища выходит небольшое количество слизи, источающей неприятный дрожжевой или гнилостный запах (все зависит от того, какие микробы преобладают внутри женских половых органов);
- временами на поверхности малых и больших половых губ образуется красная сыпь, которая не болит, но сильно чешется;
- стенки влагалища и слизистая оболочка вокруг половой щели приобретает насыщенный красный цвет, отекает и отличается нетипичным внешним видов;
- в период проявления болезни в 35% случаев повышается температура тела, которая достигает показателей 37 градусов по Цельсию и очень редко преодолевает этот порог.
Чаще всего указанные симптомы возникают в осенне-весеннее время года, когда женщина находится в наиболее ослабленном состоянии в силу недостатка витаминов, минералов, ежедневного наличия сырой и холодной погоды, что чревато переохлаждением организма. У детей признаки хорошо описаны здесь.
Перечень диагностических процедур и видов анализов, которые обязательны к сдаче при хроническом вагините, являются стандартными и состоят из следующих манипуляций:
отбор мазка с поверхности стенок влагалища с целью исследования бактериальной микрофлоры и определения доминирующего штамма;
- кровь из вены, дабы установить показатели гормонального фона женщины, провести биохимический анализ, а также исключить возможное наличие инфекционных возбудителей болезней, которые передаются половым путем;
- клинический анализ крови, которая отбирается из пальца и в лабораторных условиях проводится определение процентного количества эритроцитов, тромбоцитов, лейкоцитов, фагоцитов, лимфоцитов;
- УЗИ диагностика состояния органов женской репродуктивной системы, расположенных в области малого таза.
После полученных результатов указанных анализов и диагностических манипуляций, лечащий врач получает исчерпывающую информацию о стоянии здоровья женщины и насколько тяжелым является воспалительный процесс в области влагалища, который перешел в хроническую форму своего течения.
Терапевтический курс хронического вульвовагинита подбирается индивидуально исходя из того, какой вид бактериальной или вирусной микрофлоры был диагностирован по результатам исследования отобранного мазка. Для полного излечения от недуга врач формируют комплекс лечебных мер, в состав которого входят препараты следующих категорий:
- антибиотики (пенициллиновые, синтетические или макролиды, которые вводятся внутримышечно или принимаются больной в виде таблеток);
- мази и гели для нанесения непосредственно на поверхность воспаленной слизистой оболочки вагины;
- спринцевание антисептическими растворами Мирамистина, Хлоргексидина и Фурацилина;
- прогревание низа живота электрофорезом или сухим теплом.
Вид конкретного лекарственного средства, его дозировку, продолжительность и порядок приема определяет исключительно врач гинеколог на основании клинической картины болезни. Самостоятельное лечение хронической формы воспаления вульвы недопустимо, так как оно приведет только к ухудшению самочувствия женщины.

- атрофия слизистой оболочки влагалища и частые кровотечения с небольшим количеством выделения капиллярной крови;
- женское бесплодие и невозможность зачатия ребенка несмотря на использование гормональных лекарств;
- вовлечение в воспалительный процесс яичников и органов мочеполовой системы (уретра, мочевой пузырь, почки);
- нарушение менструального цикла;
- существенный риск развития злокачественных образований матки, а также в тканях ее шейки;
- отсутствие нормальной личной жизни и постоянное присутствие болевых ощущений во время полового акта.
Указанных осложнений можно легко избежать, если своевременно посещать врача гинеколога и заниматься лечением воспалительных процессов, протекающих внутри влагалища. В противном случае хронический вагинит станет постоянным спутником и причиной болезненного состояния женских половых органов.
По материалам furunkul.com
Наши врачи помогут избавиться от вагинита в одном из 5 наших мед. центров
Вагинит — острая вагинальная инфекция, провоцирующая воспаление слизистой оболочки влагалища и вызывающая сильный дискомфорт. Другое название вагинита — кольпит. Также часто встречается вульвовагинит — воспаления влагалища и внешних половых органов (вульвы). Вагинит и его “родственники” — одна из самых распространенных разновидностей гинекологических заболеваний, на них приходится около 65% всех патологий.
Если вам диагностировали вагинит, не затягивайте с лечением. Зачем терпеть неприятные симптомы, которые следуют за его появлением, если можно очень быстро и безболезненно вылечить недуг. Лечить вагинит следует как можно быстрее, а наши гинекологи могут вам в этом помочь.
- зуд и жжение в интимной зоне
- регулярные выделения из влагалища (слизистые, гнойные)
- покраснение внешних половых органов
- болевые ощущения внизу живота
- повышенная температура тела
- учащенное мочеиспускание
Если вы заметили у себя 3 или больше симптома из этого списка, срочно обратитесь к врачу для диагностики и назначения лечения, вероятно вы столкнулись с вагинитом.
- Несоблюдение интимной гигиены
- Половые инфекции (ЗППП) — несоблюдение мер предосторожности при половом контакте
- Нарушения в эндокринной системе
- Последствия травмы интимной зоны
- Детские болезни (корь, скарлатина)
- Изменение гормонального фона в связи с беременностью или менопаузой
- Менструация
- Аборт
- Онкологические заболевания
- Гастроэнтерология — болезни желудочно-кишечного тракта
Основная проблема, с которой сталкивается женщина, страдающая вагинитом — эмоциональная и психологическая дисгармония. Девушке трудно вернуть былую уверенность в себе и получать удовольствие от половой жизни, наличие вагинита часто заставляет девушек стесняться своего тела и возникшей проблемы. Гинекологические вопросы очень интимны и зачастую девушки стесняются обсудить и посоветоваться о возникшей проблеме даже с близкими. Вылечившись же от последствий вагинита, дискомфорт и негативные мысли быстро покидают пациенток и на смену даже приходит повышенный эмоциональный фон, радость от жизни, вызванный контрастом здоровой работы организма по сравнению с периодом заболевания.
Кроме того, стоит помнить, что вагинит при отсутствии лечения может прогрессировать и в конечном счете привести к проблемам репродуктивной систем: выкидышам, внематочной беременности, преждевременным родам родам, повреждению плода во время вынашивания.
Бактериальный и трихомодальный вагинит повышает шанс заражения венерическими заболеваниями и ВИЧ.
Лечение надо начинать как можно раньше. Консультация гинеколога в обязательном порядке необходима при наличии вышеперечисленных симптомов. Вагинит — распространенное заболевание, но от этого не менее опасное. Методика лечения всегда назначается гинекологом индивидуально и зависит в первую очередь от причины происхождения вагинита. Например, в случае бактериальной природы заболевания в курс лечения обязательно входят антибиотики. В любом случае, перед началом лечения обязательно посещения врача-гинеколога. Ниже представлены основные показание по лечению различных типов вагинитов.
Неспецифический вагинит часто провоцирует зуд, жжение в интимной зоне, болезненное мочеиспускание, сухость внутри влагалища. Лечить заболевание необходимо учитывая некоторые условия:
- отказ от ведения половой жизни на время лечение (этот пункт является обязательным, так как сексуальная активность в период острого заболевания может осложнить как собственно лечение вагинита, так и навредить здоровью партнера).
- активное избавление от смежных болезней эндокринной системы, являющихся провокатором для возникшего неспецифического вагинита
- Противовоспалительные процедуры, принятие антивоспалительных медикаментов. Замечательно подойдет в качестве антивоспалительной процедуры для лечения вагинита неспецифического происхождения гинекологический плазмолифтинг. Восстановление здоровой интимной флоры и снятие воспаление — основные цели плазмолифтинга, впрочем как и всего комплексного лечения неспецифического вагинита.
Лечение бактериального вагинита в первую очередь направлено на изменения патогенных состояний бактериальной среды во влагалище. Этого добиваются различными способами. Основные процедуры и препараты, используемые при лечении бактериального вагинита носят антибактериальную и антивоспалительную направленность. Эффективная и безболезненная процедура гинекологического плазмолифтинга будет полезна при лечении бактериального вагинита. Вагинальная экосистема приходит в норму после нескольких сеансов плазмолифтинга. Также для терапии заболевания будет полезно также применять ряд препаратов.
Среди лекарственных средств, полезных для профилактики и используемых как дополнительное средство при терапии бактериального вагинита: метронидазол(одно из наиболее эффективных лекарственных средств, принимать обычно рекомендуется по 1 г. в сутки) и его аналоги — тинидазол,орнидазол,теонитразол. Существует также комплексный препарат — гиналгин. Он имеет в своем составе метронидазол с добавлением хлорхинальдола и является по своей сути усиленной версией метронидазола. Стоит помнить, что самостоятельное лечение препаратами не гарантирует избавления от заболевания, так что перед тем как что-то предпринять обязательно проконсультируйтесь с гинекологом. Вы можете сделать это в любом из наших центров
Атрофический вагинит характеризуется повышением сухости влагалища из-за снижения смазывания и утончения внутренних тканей влагалища. Лечить его следует комплексно и обязательно после консультации с гинекологом, так как при атрофическом вагините, в зависимости от его специфических особенностей, могут назначаться разные типы терапии. В большинстве случаев врач назначает гормональную терапию и увлажняющие процедуры.
Основой в лечении вагинита кандидозного типа будут антивоспалительные и антигрибковые средства. Этот типа вагинита наиболее прост в устранении. Обычно на полное устранение кандидозного вагинита и его последствий уходит от 3 до 7 дней. Активно применяются антибиотики: амфотерицин В, амфоглюкамин, микогептин, нистатин, леворин. Также проявил себя эффективным препарат бутоконазол и кетоконазол. Помимо медикаментозного воздействия при кандидозном вагините хорошо работает и гинекологический плазмолифтинг, обладающий антигрибковым и антивоспалительным эффектом.
Трихомодальный вагинит в большинстве случаев передается половым путем. Возбудитель заболевания — бактерия Trichomona vaginali. Этот тип вагинита характеризуется пенистыми желтоватыми выделениями из влагалища, зудом и жжением, покраснением и отечностью половых губ. Лечить вагинит трихомодального типа следует при помощи антибактериальных процедур, таких как плазмолифтинг, подкрепленных использованием метронидазола.
Процедура плазмолифтинга знакома многим девушкам по применению ее в косметологии. Ее активно используют для натурального омоложения кожи лица, однако не все знают, что в гинекологии процедура оказалось не менее эффективной. Плазмолифтинг в гинекологии помогает справиться со множеством неприятных гинекологических заболеваний и в целом очень хорошо влияет на экосистему влагалища. После процедуры пациентки чувствуют себя лучше и свежее, а спустя несколько процедур большинство бактериальных заболеваний интимной зоны сходят на нет. В Москве уже несколько лет процедура плазмолифтинга активно применяется для нормализации процессов, происходящих в интимной флоре. В одном из наших центров рядом с метро Варшавская есть возможность пройти процедуру гинекологического плазмолифтинга, а также получить консультацию врача-гинеколога. Вы сможете получить всю необходимую информацию о вашем интимном здоровье, получить рекомендации и назначения лечения. С гинекологическими проблемами не шутят, ведь самое важное и сокровенное для женщины — ее здоровье. К тому же, большинство гинекологических недугов, к которым относится и вагинит, легко поддаются лечения, хоть и вызывают сильнейший дискомфорт.
Суть лечения заключается в введении пациенту плазмы его же крови, обогащенную тромбоцитами. После проведения процедуры поврежденные инфекцией ткани быстро восстанавливаются. Воспаление проходит, интимная зона возвращается к своему привычному виду. Кроме того, плазмолифтинг при лечении вагинита не только лечит заболевание, но и снижает риск его повторного появления.
По материалам doktorru.ru
 NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.
NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.



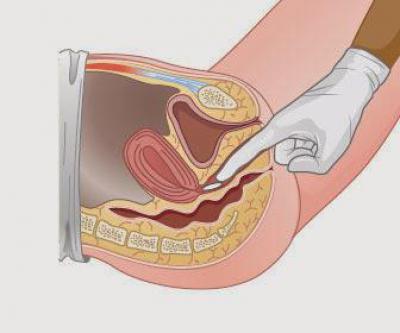

 отбор мазка с поверхности стенок влагалища с целью исследования бактериальной микрофлоры и определения доминирующего штамма;
отбор мазка с поверхности стенок влагалища с целью исследования бактериальной микрофлоры и определения доминирующего штамма;