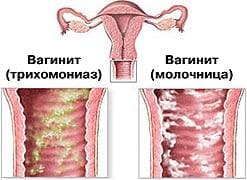
Вульвит— воспаление наружных половых органов (вульва- медицинское название наружных половых органов женщины). Вульвовагинит — воспаление наружных половых органов и влагалища. По статистике, вульвиты и вульвовагиниты чаще бывают у девочек, а кольпиты чаще у женщин молодого детородного возраста.
Вагинит (кольпит), вульвовагинит, вульвит относят к воспалительным заболеваниям нижнего отдела половых органов. Частота заболеваемости женского населения вульвовагинитами составляет около 60-65 % от всех гинекологических патологий.
В зависимости от вида возбудителя все воспалительные заболевания нижних отделов гениталий могут быть специфической или неспецифической этиологии. К специфической группе относят воспаление, вызванное хламидиями, гонококками, микоплазмами, уреаплазмами, трихомонадами, кандидами или вирусами. К неспецифической группе относят воспаление, обусловленное стафилококками, синегнойной или кишечной палочкой и стрептококками.
К провоцирующим факторам и основным причинам воспалительных заболеваний нижних отделов женских половых органов относят:
— несоблюдение гигиены половых органов;
— инфекции, передающиеся половые путем (ИППП): частая смена половых партнеров, отказ от использования презервативов –это главные причины заболеваемости воспалительными заболеваниями специфической этиологии ( хламидиоз, гонорея и т.д.);
— эндокринные заболевания (сахарный диабет, гипотиреоз);
— травматические повреждения половых органов(грубые половые сношения, первый половой акт, разрывы во время родов, ношение тесного и синтетического белья, ношение внутриматочной спирали);
— детские инфекции у девочек ( корь, скарлатина);
— физиологические причины: беременность, менструация;
— гормональные изменения: во время беременности, в период менопаузы;
— бесконтрольный прием антибиотиков, гормональных препаратов;
— химиотерапия и лучевая терапия при онкологических заболеваниях;
— пониженный иммунитет и иммунодефицитные состояния (ВИЧ-инфекция);
— гиповитаминоз;
— заболевания желудочно-кишечного тракта и аллергические заболевания;
— прерывание беременности, выскабливания по медицинским показаниям.
Симптомы вагинита (кольпита), вульвовагинита и вульвита довольна схожи.
Основные симптомы вагинита (кольпита), вульвовагинита, вульвита :
— зуд и жжение половых органов;
— обильные выделения из влагалища (молочные, гнойные, пенистые, творожистые, в тяжелых случаях — кровяные). При старческом вагините, наоборот, характерна сухость слизистой оболочки влагалища ;
— неприятный запах выделений;
— покраснение и отек наружных половых органов;
— ноющие боли внизу живота, болезненность во время секса;
— учащенное мочеиспускание;
— повышение температуры тела.
Перечисленные симптомы могут быть выражены в большей или меньшей степени в зависимости от причины и формы воспаления.
Клинически вагинит (кольпит), вульвовагинит и вульвит могут протекать в острой или хронический форме.
При острой форме вагинита (кольпита), вульвовагинита, вульвита симптомы болезни ярко выражены. В зависимости от того, что послужило причиной возникновения кольпита, вульвита или вульвовагинита будут преобладать те или иные симптомы или все в совокупности. Например, при кандидозном вульвовагините в острой стадии будут беспокоить обильные творожистые выделения, зуд и жжение; при вульвовагините, вызванном трихомониазом будут гнойные выделения. При вагинитах неспецифической этиологии в острой стадии преобладают симптомы: зуд во влагалище и обильные выделения, иногда со зловонным запахом. Довольно часто симптомами вагинита (кольпита), вульвовагинита и вульвита бывают дизурические расстройства ( учащенное мочеиспускание).
При тяжелом течении воспаления любого генеза повышается температура, возможно появление маленьких точечных изъявлений на слизистой оболочке вульвы и/или влагалища. При расчесах могут появиться кровяные выделения. Последнее актуально для девочек, поскольку анатомо-физиологические особенности строения вульвы и влагалища в детском возрасте ( рыхлость, ранимость) способствуют более быстрому и глубокому проникновению инфекции.
При хронической форме вагинита (кольпита), вульвовагинита, вульвита симптомы воспаления более “смазаны”, т.е. слабо выражены. Отек и покраснения половых органов уменьшаются, выделения менее обильные, температуры и болей, как правило, нет. Наиболее постоянный симптом — это зуд, усиливающийся при ходьбе, после полового акта, во время менструаций.
Фото Вульвит у 5-летней девочки
При любых симптомах вагинита (кольпита), вульвовагинита, вульвита необходимо обратиться к гинекологу.
Многие женщины знают о симптомах воспаления половых органов, а о лечении догадываются из рекламы типа “Флюкостат – прощай молочница”. Но, обнаружив у себя тот или иной симптом вагинита (кольпита) или вульвовагинита, не нужно сидеть дома и пить антибиотики, на глаз даже самый опытный гинеколог не может определить причину выделений, поэтому и с выбором антибиотиков вы можете ошибиться. К тому же, как правило, одним препаратом лечение воспалительных заболеваний не ограничивается.
Чтобы определиться с тактикой лечения, необходима полноценная консультация гинеколога, которая включает в себя:
1. Гинекологический осмотр в зеркалах (девочкам не проводят). При осмотре в зеркалах у женщин определяются признаки воспаления: слизистые влагалища и вульвы отечны, гиперемированы, поверхность влагалища покрыта плотными серыми пленками, обильно вытекают бели ( патологические выделения). Осмотр и ввод зеркала вызывает резкую болезненность.
2. Мазок на флору из влагалища, цервикального канала и уретры (мочеиспускательного канала). У девочек мазки берут только из заднего свода влагалища и уретры при помощи специальной ложечки Фолькмана.
3. ПЦР-диагностика на основные урогенитальные инфекции (трихомониаз,гонорея, микоплазмоз, уреаплазмом, гарднереллез, вирус папилломы человека (ВПЧ), цитомегаловирусная инфекция (ЦМВ), хламидиоз, генитальный герпес).
4. Бактериологический посев микрофлоры влагалища для определения чувствительности к антибиотикам.
До сдачи анализа нежелательно начинать лечение, так как это снизит точность результатов.
Лечение любых воспалительных заболеваний женских половых органов должно проводиться обязательно, вне зависимости от формы заболевания (острая или хроническая), возраста и сопутствующих заболеваний. Для успешного лечения вагинита (кольпита), вульвовагинита, вульвита необходим комплексный подход:
1) Применение в лечении этиотропных, т.е влияющих непосредственно на возбудитель, препаратов. Этиотропное лечение вагинита (кольпита), вульвовагинита и вульвита подразумевает применение антибиотиков. Их применяют местно в виде свечей и мазей, либо орально в виде таблеток. Выбор антибиотика зависит преимущественно от типа заболевания ( вульвит, кольпит, вульвовагинит) и от причины инфекции.
При вульвитах с легким течением, особенно если пациент — ребенок, антибиотики обычно не назначают, но при тяжелых проявлениях вульвита со специфической этиологией без антибиотиков в лечении не обойтись. При кольпитах и вульвовагинитах антибиотики назначают в любом случае. Для эффективного лечения вагинита (кольпита), вульвовагинита и вульвита препараты назначают только после определения чувствительности к антибиотикам.
Арсенал антибактериальных препаратов, используемых в гинекологии для лечения воспалительных заболеваний гениталий, велик. Чаще всего предпочтение отдается: антибиотикам пенициллинового ряда широкого спектра действия ( Амоксиклав), макролидам ( Пимафуцин), цефалоспоринам ( Цефазолин), нитроимидазолам (Трихопол, Тинидазол, Клион Д, Метрогил), препаратам полиенового ряда ( Нистатин), а также противогрибковым препараты (Флюкостат, Микосист). Для лучшего эффекта и комплексного лечения вагинита (кольпита) и вульвовагинита используют препараты из разных групп.
2) Местное применение антисептиков и дезинфицирующих растворов служит для облегчения симптомов вагинита (кольпита), вульвовагинита или вульвита при подтвержденном диагнозе. С этой целью применяют при вульвовагинитах и вагинитах — вагинальные свечи ( Йодоксид, Бетадин), спринцевания, промывания, при вульвитах — ванночки с растворами соды, борной кислоты, перекисью водорода, марганцовки или специальный вагинальный антисептик Тантум Роза. Рекомендуется использовать антисептики не менее, чем 2 недели.
3) Лечение сопутствующих заболеваний, которые являются провоцирующими факторами и снижают эффективность лечения воспаления (гормональные изменения в период менопаузы, сахарный диабет и ожирение, детские инфекции у девочек). В период менопаузы появление неспецифических вагинитов обусловлено пониженным уровнем эстрогенов. В таких случаях, обязательно назначают заместительную гормональную терапию (Овестин, Эстрокад). При сахарном диабете показана коррекция основного заболевания — контроль уровня сахара в крови, при ожирении – показано снижение веса, при наличии у ребенка детской инфекции — проводят соответствующее лечение инфекции. В перечисленных случаях при ликвидации провоцирующего фактора удается прийти к стойкому излечению вагинита (кольпита), вульвовагинита, вульвита без рецидивов.
Народные средства тоже можно применять в качестве антисептиков, особенно для детей. Для ванночек, спринцеваний и аппликаций используют ромашку аптечную из расчета 1 чайная ложка, разведенная на стакан кипятка.
Относительно новое и довольно эффективное народное средство для борьбы с любыми воспалительными заболеваниями – это китайские фитотампоны “Beautiful Life”, содержащие более 26 лечебных лекарственных трав. Фитотампон вводится во влагалище на 72 часа, убивает микробы и впитывает в себя токсины. Метод является надежным и безопасным, не имеет побочных эффектов.
Необходимо понимать, что все народные средства не дают 100 % гарантии излечения, они лишь предназначены для снятия и облегчения симптомов. Если при применении народных средств симптомы заболевания исчезли, это еще не значит, что вы излечились. Скорее всего, заболевание просто перешло в хроническую форму.
Необходимо вести определенный образ жизни до полного излечения:
— исключение половой жизни до полного излечения (по лабораторным показателям), а не до исчезновения симптомов вагинита (кольпита), вульвовагинита или вульвита;
— при выявлении инфекции специфической этиологии у полового партнера необходимо лечение обоих партнеров;
— гигиенический душ интимных мест дважды в день, во время менструации еще чаще- после каждой смены прокладки или тампона.
Если заболел ребенок — уход должен быть еще более тщательным: девочку нужно подмывать после каждого посещения туалета теплой водой, тщательно стирать белье ребенка моющими средствами, следить, чтобы ребенок не расчесывал себя при наличии зуда, иначе инфекция попадет повторно;
— соблюдение диеты: исключение из рациона острой и соленой пищи, а также алкоголя.
Возможные осложнения воспалительных заболеваний гениталий при отсутствии своевременного медицинского вмешательства:
— переход заболевания из острой формы в хроническую. Хроническая форма лечится сложнее и чаще дает редицивы;
— распространение инфекции в верхние отделы мочеполовой системы;
— кольпиты и вульвовагиниты провоцируют образование эрозии шейки матки;
— может развиться эндометрит – воспалительный процесс внутреннего слоя матки;
— воспалительные заболевания специфической этиологии приводят к бесплодию;
— у детей часто образуются синехии (сращения между органами) малых и больших половых губ. Синехии срастаются над входом уретры и препятствуют нормальному мочеиспусканию малышки;
— у женщин пожилого возраста из-за вагинитов возникает гипоксия стенок влагалища (плохое кровоснабжение) и как следствие- появляются маленькие язвочки на стенках влагалища.
Профилактика воспалительных заболеваний нижних отделов гениталий:
— верность половому партнеру;
— использование презервативов со случайными партнерами (не дает 100% гарантии);
— гигиена половых органов утром и вечером;
— во время менструаций необходимо использовать прокладки и тампоны с мягкой поверхностью, без ароматизаторов;
— не используйте ежедневные прокладки даже из соображений гигиены — они служат идеальной средой для размножения бактерий;
— носите нижнее белье из натуральных тканей, белье должно быть удобным и не стеснять движений;
— ведите здоровый образ жизни и укрепляйте иммунитет: регулярные занятия спортом, прием витаминов при гиповитаминозе;
— следите за своим весом;
— не злоупотребляйте спринцеваниями -это приводит к дисбалансу микрофлоры влагалища.
1. Можно ли лечить вульвовагинит ультрафиолетовым облучением?
Можно, данный метод применяют чаще в детской гинекологии.
2. Может ли быть вагинит из-за свечей Фарматекса или смазки презервативов?
Может, если у Вас аллергическая реакция на них.
3. Можно ли носить стринги при кольпите?
Да, можно.
4. У меня сразу после секса появляется зуд во влагалище, если не схожу в ванну. Я начала подмываться марганцовкой, но после этого появились зеленоватые выделения и зуд усилился. Что это?
Вам надо сдать мазок на флору. Возможно, это кольпит либо проявления аллергии.
5. У меня кольпит и эрозия шейки матки. Можно ли мне прижечь эрозию?
Для начала нужно вылечить кольпит, потом только заняться лечением эрозии.
6. У меня кольпит, может ли мой парень заразиться от меня? Презерватив не используем.
Нужно для начала выяснить из-за чего у Вас возник кольпит. Если кольпит обусловлен половой инфекцией, партнер может заразиться.
7. Я беременна, у меня кандидозный вульвовагинит. Можно ли мне принимать антибиотики?
Обязательно, но только местно.
По материалам medicalj.ru
Вульвовагинит относится к одним из самых распространенных гинекологических заболеваний. Этой патологии наиболее подвержены девочки первого года жизни, а также лица препубертатной и постклимактерической возрастных групп. Но при наличии предрасполагающих факторов сочетанное поражение вульвы и влагалища может развиваться и у женщин репродуктивного возраста.
Хотя вульвовагинит не относится к потенциально жизнеугрожающим состояниям, его лечению уделяется особое внимание. Это связано не только с имеющимся у пациенток физическим дискомфортом. Воспаление наружных половых органов и влагалища может осложняться восходящей мочевой инфекцией с последовательным развитием уретрита, цистита и пиелонефрита. Возможно поражение шейки матки с инфицированием эндометрия.
Вульвовагинит — воспаление вульвы (вульвит) и слизистой оболочки влагалища (вагинит). Встречается преимущественно у девочек, женщин пожилого возраста и очень редко у женщин детородного возраста. Возбудители вульвовагинита — гнойная и кишечная флора, гельминты (острицы) и др.
К провоцирующим факторам и основным причинам воспалительных заболеваний нижних отделов женских половых органов относят:
- гиповитаминоз;
- физиологические причины: беременность, менструация;
- гормональные изменения: во время беременности, в период менопаузы;
- бесконтрольный прием антибиотиков, гормональных препаратов;
- химиотерапия и лучевая терапия при онкологических заболеваниях;
- пониженный иммунитет и иммунодефицитные состояния (ВИЧ-инфекция);
- несоблюдение гигиены половых органов;
- эндокринные заболевания (сахарный диабет, гипотиреоз);
- детские инфекции у девочек ( корь, скарлатина);
- заболевания желудочно-кишечного тракта и аллергические заболевания;
- прерывание беременности, выскабливания по медицинским показаниям;
- травматические повреждения половых органов(грубые половые сношения, первый половой акт, разрывы во время родов, ношение тесного и синтетического белья, ношение внутриматочной спирали);
- инфекции, передающиеся половые путем (ИППП): частая смена половых партнеров, отказ от использования презервативов -это главные причины заболеваемости воспалительными заболеваниями специфической этиологии ( хламидиоз, гонорея и т.д.).
На сегодняшний день все чаще вульвовагинит возникает в результате наличии скрытых инфекций, таких как: уреаплазмоз, микоплазмоз, хламидиоз и т.д. данная инфекция может передаваться от матери к ребенку во время родов, а также контактно-бытовым путем.
Важное значение в появлении вульвовагинита имеет снижение эндокринной функции яичников, ожирение, сахарный диабет, а также другие заболевания, ведущие к снижению сопротивляемости организма к инфекциям.
В настоящее время при постановке диагноза учитывается несколько характеристик заболевания. Поэтому одновременно используются несколько клинических классификаций вульвовагинитов:
- По виду возбудителя: неспецифический бактериальный, специфический, туберкулезный, дифтерийный, вирусный, грибковый (кандидозный), протозойный.
- По наличию инфекционного агента: инфекционный и первично-неинфекционный.
- По типу течения: острый, подострый и хронический.
К первично-неинфекционным формам заболевания относят аллергический вульвовагинит, воспаление вследствие инородных тел влагалища, онанизма и травм, глистные инвазии, изменения тканей на фоне дисметаболических и эндокринных расстройств.
Вульвовагинит ( см. фото) может протекать в острой или хронической форме, при этом симптомы заболевания будут отличаться.
Симптомы острого вульвовагинита:
- покраснение, отечность вульвы;
- боли в низу живота, которые иногда могут отдавать в крестец;
- зуд и жжение в области половых органов, которые усиливаются во время мочеиспускания;
- боли в области наружных половых органов;
- затруднение мочеиспускания, которое иногда сопровождается затруднением дефекации;
- общая слабость;
- выделения из влагалища, чаще всего гнойного характера;
- болезненность полового акта;
- если вульвовагинит вызван кишечной палочкой, то отмечаются жидкие выделения из влагалища желто-зеленого цвета, которые имеют неприятный запах.
Симптомы специфических разновидностей вульвовагинита:
- гнойные выделения;
- зуд, жжение, боли;
- частые болезненные мочеиспускания;
- симптомы гонореи у женщин относительно быстро проходят.
- после заражения заболеванием проходит инкубационный период, который составляет 3 – 5 суток;
- пенистые выделения из влагалища серо-желтого цвета с неприятным запахом;
- зуд и жжение, покраснение наружных половых органов;
- при гранулезной форме заболевания слизистая оболочка влагалища имеет как бы зернистую поверхность, ярко-красный цвет.
- заболевание имеет инкубационный период, который составляет 3 – 4 недели;
- на месте внедрения возбудителей возникает твердый шанкр: эрозия или язва округлой или овальной формы, в области которой имеется уплотнение кожи;
- во время заболевания женщину не беспокоят боли;
- увеличиваются лимфатические узлы в паховой области;
- через некоторое время отмечается общее недомогание, у женщины поднимается температура тела – развивается вторичный сифилис;
- на слизистой оболочке вульвы появляется много узелков, которые безболезненны, но содержат внутри большое количество возбудителей, поэтому очень заразны.
- на фоне покраснения, отечности, зуда и жжения, болей возникают белые творожистые выделения из влагалища.
- в области вульвы возникают пузырьки, которые вскрываются, оставляя после себя эрозии. В дальнейшем на месте эрозий остаются корочки.
- заболевание продолжается 2 – 4 недели;
- отмечаются общие симптомы: повышение температуры тела, слабость, вялость;
- на коже и слизистой оболочке вульвы появляются пузырьки диаметром 2 – 8 мм, которые лопаются и оставляют язвочки.
- Характерное проявление папилломавирусного вульвовагинита – остроконечные кондиломы, которые возникают на коже и слизистых оболочках в области наружных половых органов и ануса. Постепенно они растут, сливаются между собой, и иногда достигают таких больших размеров, что напоминают опухоли. При этом половые сношения резко затруднены.
Аллергические состояния и аутоиммунные заболевания:
- Вульвовагинит сопровождается сильным зудом, жжением, краснотой. Выделения обычно жидкие, прозрачные. Симптомы возникают во время контактов с аллергеном. В дальнейшем присоединяется инфекция и соответствующие признаки.
Хроническая форма вульвовагинита характеризуется в основном постоянным зудом в области вульвы и беловато густыми «творожистыми» выделениями из влагалища. Покраснение, отеки, боль и жжение проходят. Для маленьких девочек эта стадия заболевания опасна сращением (синехия) половых губ, вплоть до закрытия мочеиспускательного канала.
Длительно течение вульвовагинита может способствовать формированию кондилом, полипов, рубцовых образований во влагалище, что в будущем может негативно сказаться на половой жизни девочки и ее детородной функции. Реже возникает сильное повреждение и отторжение слизистой оболочки влагалища.
При подозрении на вульвовагинит, диагностику начинают со сбора анамнеза и осмотра женщины на гинекологическом кресле. По характеру выделений и образованию гнойного налета врач может предположить возбудителя инфекции. Обращают внимание на гиперемию, местный отек слизистой оболочки, образование небольших язвочек. Во время осмотра доктор берет мазок выделений из влагалища. Бактериологический анализ выявляет молочницу или другую патогенную микрофлору, чувствительность к лечению вульвовагинита антибиотиками.
Дополнительно сдают кровь и мочу. Для подтверждения диагноза необходимо сделать УЗИ-исследование органов, расположенных в малом тазу. Ультразвуковое исследование поможет исключить сопутствующее воспаление матки, придатков. Нередко инфекция распространяется из влагалища дальше, что требует более серьезной терапии. При подозрении на вирусную инфекцию делают ПЦР (полимеразно-цепную рекцию).
Для лечения вульвовагинита женщине, ведущую половую жизнь, необходимо проводят анализы крови и слизи из влагалища на венерический заболевания. Это необходимо, так как у пациенток 20 – 40 лет именно это становится частой причиной воспаления. Девочкам рекомендуют сдать кал на определение глистной инвазии. Попадание продуктов жизнедеятельности паразитов во влагалище также способствуют развитию симптомов вульвовагинита.
После выяснения причины, вызвавшей вульвовагинит, начинают этиотропное лечение:
- если вульвовагинит развился по причине другого заболевания, необходимо лечить основную болезнь;
- при аллергических вульвовагинитах достаточно прекратить воздействие аллергена и воспользоваться противоаллергическим препаратом, таким, как Супрастин или Зодитек;
- кандидозный вульвовагинит лечится следующими препаратами: Клотримазол (вагинальные таблетки и 1% крем), Миконазол (2% крем или вагинальные суппозитории), Бутоконазол (вагинальный крем), Тиоконазол (мазь 6,5%), Терконазол (вагинальные суппозитории, крем), Нистатин (вагинальные таблетки), Флюконазол (150мг – разовая доза, таблетки внутрь), Дифлюкан;
- для лечения бактериального вульвовагинита используют: Метронидазол (таблетки или вагинальный гель), Клиндамицин в таблетках и в виде 2% вагинального крема, Тержинан (влагалищные таблетки), Полижинакс, таблетки внутрь – Аугментин, Ампициллин, Цефрадин;
- при вульвовагините, вызванном вирусом герпеса, применяются: Завиракс, Ацикловир, Валоцикловир, Ларифан, Неовир;
- при лечении трихомонадного вульвовагинита используются Метронидазол и Тинидазол (таблетки внутрь).
Для облегчения состояния и снятия воспалительного процесса в области наружных половых органов применяются ванночки с ромашкой, календулой, шалфеем, зверобоем, эвкалиптом или содой. Существуют специальные аэрозоли для орошения половых органов (Гипозоль). Для восстановления должной микрофлоры влагалища используют вагинальные свечи «Вагилак» или «Ацилакт», введение лактобактерина.
Сократить риск развития воспалительного процесса можно путем соблюдения таких несложных правил как:
- использование контрацептивов, которые подбираются совместно с лечащим врачом;
- прохождение регулярного осмотра у гинеколога;
- исключение случайных половых связей;
- соблюдение интимной гигиены;
- своевременное и правильное лечение инфекционных поражений;
- ношение белья подходящего размера, выбор натуральных гипоаллергенных тканей;
- ограничение использования гигиенических средств с сильными ароматическими отдушками и искусственными красителями;
- отказ от частого спринцевания с целью сохранения естественной микрофлоры влагалища;
- применение антибиотиков только по рекомендации врача, прием пробиотиков.
Вульвовагинит не является серьезнейшим заболеванием, но причиняет сильный дискомфорт. При своевременном диагностировании и правильном лечении оно проходит быстро. При проявлении первых симптомов женщине или девочке рекомендуют показаться врачу. Проводить самостоятельную терапию в домашних условиях тоже не стоит для предотвращения осложнений.
По материалам medsimptom.org
Что такое вульвовагинит? О вульвовагините нужно в первую очередь сказать, что это комбинация двух болезней женской интимной сферы: вульвита и вагинита. Это заметно осложняет его лечение и диагностику, так как одновременно проявляется симптоматика сразу двух заболеваний. Под вульвитом подразумевается воспаление вульвы или наружных половых органов. Если воспалительный процесс распространяется на полость влагалища. Можно вести речь о вагините. Вульвовагинит чаще всего появляется у девочек и женщин пожилого возраста, также является довольно распространенным детский вульвовагинит.
Острый вульвовагинит, точно также, как и вагинит в традиционном смысле этого слова, предполагает более ярко выраженные симптомы по сравнению с вульвовагинитом обычным. Основными причинами, которые приводят к его появлению и прогрессированию, принято считать:
- Неправильное использование гигиенических тампонов;
- Изменения кишечной микрофлоры и микрофлоры в мочеполовой системе;
- Частое проведение спринцеваний;
- Нарушение правил личной гигиены;
- Длительный прием гормональных препаратов либо антибиотиков.
Острый вульвовагинит проявляет себя болями при половом акте, отеком или покраснением наружных половых органов, слабостью тела и чувством постоянного переутомления. Из влагалища часто появляются гнойные выделения. В области также постоянно присутствуют чувство жжения и зуда, что усиливается в процессе мочеиспускания.
Хронический вульвовагинит является следствием плохо пролеченной острой его формы. Проблема такой стадии заключается в том, что ее не всегда можно заметить, так как симптомы зачастую скрыты. Главным признаком такой стадии можно считать творожистые выделения из влагалища и постоянный зуд в районе вульвы. Если хроническим вульвовагинитом страдает маленькая девочка, это может стать результатом срастания половых губ. Иногда этот процесс доходит до того, что перекрывается мочеиспускательный канал. Если хроническая стадия вульвовагинита не будет поддаваться лечению на протяжении длительного времени, это может привести к тому, что во влагалище начнут формироваться кондиломы, полипы и рубцы, что впоследствии может с высокой вероятностью отрицательно сказаться на женской детородной функции.
В некоторых случаях возможно сильное повреждение влагалища и отторжение его слизистой.
Чаще всего диагностируется бактериальный вульвовагинит в данной категории. Бактериальный вульвовагинит: фото – такие и подобные запросы часто появляются в сети и их авторами являются те, кому поставили такой диагноз. Вполне естественно, что такие женщины хотят максимально много узнать по поводу такого заболевания женской интимной сферы. Воспаление слизистой влагалища в данной ситуации происходит под влиянием деятельности условно-патогенной микрофлоры. Однако, нужно знать, что такая микрофлора в норме имеется у каждой женщины, просто в данной ситуации количество микроорганизмов сильно возрастает.
Возбудителями чаще всего становятся стафилококки, стрептококки, протей, кишечная палочка и иные виды бактерий. Такой вагинит по статистике регистрируется у пятнадцати процентов девочек и встречается в семидесяти процентах случаев всех детских заболеваний в области гинекологии.
Тем не менее, несмотря на сложное протекание и такую высокую распространенность, заболевание успешно поддается лечению. Важно лишь вовремя обратиться к доктору для получения соответствующей консультации.
Как понимается вульвовагинит в международной классификации болезней?
Вульвовагинит по МКБ-10: что можно сказать о нем согласно данной классификации? Под номером 77.1 в такой классификации принято понимать вагинит, вульвит и вульвовагинит, которые появляются совместно с инфекционными и паразитарными заболеваниями.
Вульвовагинит (код по МКБ-10) предполагается лечить такими средствами как Метровагин, Гиналгин, Вагисепт, Метронидазол, Клион, Кандид и Гексикон. Форма выпуска данных препаратов варьируется. Исключительно врач может решать, какой из них подойдет лучше той или иной пациентке. Но для того, чтобы принимать такое решение, нужно произвести предварительную диагностику на подтверждение предположительного диагноза или его опровержение.
Важно понимать, что первым и самым важным шагом на пути к проведению терапии должна быть нужная диагностика. Она предполагает сдачу анализа крови и забор мазков на определение возбудителя заболевания и затем, его чувствительности к тому или иному заболеванию. После того, как результаты анализов придут доктору, он сможет принять правильное решение касательно выбора препарат для лечения пациентки.
Но не всегда такое лечение проводится исключительно посредством применения антибиотиков. Иногда требуются препараты для восстановления защитных сил организма пациентки, иначе называемые иммуномодуляторами. Если вульвовагинит имеет грибковую природу, то нужно будет выписывать противогрибковые препараты. Иногда может даже понадобиться назначение витаминных комплексов или гормональных средств.
Кроме того, хорошим методом лечения вульвовагинита могут стать спринцевания и приготовление ванночек в домашних условиях. Однако, лучше не предпринимать никаких мер самостоятельно, без врачебного совета и одобрения. Дело в том, что таким образом можно только принести себе дополнительный вред, который впоследствии проявит себя усугублением работы женской репродуктивной системы. Особенно осторожной стоит быть с применением рецептов народной медицины, так как на некоторые из них может появиться аллергия.
Почему появляется вульвовагинит у женщины? Что способно спровоцировать его появление? Если женщина будет знать об этом заранее, она сможет предупредить развитие данного заболевания у себя.
Вульвовагинит: этиология – что можно сказать о ней? Дело в том, что на появление и развитие такой болезни способно влиять большое количество факторов, каждый из которых оказывает свое воздействие.
Наиболее распространенными возбудителями вульвовагинита принято считать стрептококки, стафилококки, трихомонады, эшерихии, а реже – дифтерийную палочку и диплококки. Иногда возбуждают вульвовагинит такие микроорганизмы, как гонококк и спирохета бледная. В некоторых случаях диагностируются сразу несколько различных возбудителей в половых органах. Такая диагностика осуществляется при помощи цитологического исследования.
Вульвит может становиться предшественником вагинита, но чаще всего воспаление начинает протекать именно во влагалище.
Наиболее часто доктора выявляют вульвовагинит бактериального происхождения. При таком процессе во влагалище женщины и в районе усиленно начинают вести свою жизнедеятельность условно-патогенные микроорганизмы, которые в норме итак присутствуют в интимных органах женщины, но в значительно меньшем количестве.
Какие дополнительные причины способствуют тому, что у женщины появляется вульвовагинит? Что может его спровоцировать?
Увеличить риск возникновения болезни могут такие причины вульвовагинита как:
- Постоянная подверженность влиянию стрессовых ситуаций и нервное перенапряжение;
- Наличие сахарного диабета и острых аллергических реакций на внешние и внутренние раздражители;
- Неправильное осуществление гигиенических процедур в отношении новорожденных (слишком частое подмывание маленьких девочек, использование концентрированных средств для личной гигиены, растирание полотенцем области промежности);
- Переохлаждения местного характера;
- Изменения гормонального статуса организма, что может стать вероятным в первые после рождения дни, в период полового созревания, в период вынашивания малыша и климактерического периода;
- Долгое использование антибиотиков в нерациональном порядке;
- Перегревание области промежности у младенцев. Это может наблюдаться тогда, когда родители редко меняют подгузники и тогда, когда младенца сильно укутывают;
- Начало половой жизни. Особенно это актуально тога, когда у девушки толстая девственная плева.
Как женщина может самостоятельно понять, что у нее вульвовагинит? Вульвовагинит, причины которого были описаны выше, может проявлять себя по-разному.
Каждое заболевание интимной сферы имеет свою клиническую картину и вульвовагинит исключением не является. Итак, каковы признаки вульвовагинита?
- Неприятные ощущения во время сексуального контакта;
- Жжение и зуд в полости влагалища, которые становятся интенсивнее в процессе мочеиспускания;
- Затруднение самого процесса мочеиспускания совместно с процессом опорожнения кишечника;
- Отек и покраснение вульвы;
- Боли в нижней части живота, которые зачастую отдают в область крестца;
- Болезненность наружных половых органов.
На какие разновидности принято подразделять вульвовагинит?
Вульвовагинит, как и любое заболевание интимной сферы женщины, может иметь несколько разновидностей. Каждая из них характеризуется собственной клинической картиной, причинами возникновения и методами лечения, которые будут актуальными в отношении болезни.
Под таким типом вагинита принято понимать заболевание, при котором наблюдается воспаление вульвы и влагалища в силу наличия аллергических реакций на определенный раздражитель.
На что может возникать реакция и что, так сказать, является провоцирующим фактором в появлении такой разновидности вульвовагинита?
- На мази, свечи и кремы, которые выписываются гинекологами для терапии заболеваний женской интимной сферы;
- Аллергия на гигиенические предметы, которые могут контактировать с женским влагалищем. Сюда относятся гигиенические тампоны, прокладки, моющие средства, бытовые аллергены и белье;
- На грибки из рода Кандида. Эти микроорганизмы принято считать сильным аллергеном человека, именно поэтому очень часто кандидозный вагинит ведет к появлению у пациентки аллергии.
Такой тип вульвовагинита, как можно судить по его названию, склонен возникать у женщин тогда, когда в организм проникает вирус герпесе. Довольно часто такая ситуация встречается у девочек, причем передача как правило происходит от лиц, которые осуществляют за ребенком уход, то есть это родители и работники воспитательных учреждений. Ключевыми жалобами принято считать жжение, зуд и дискомфортные ощущения в районе вульвы и влагалища. На вульве и в некоторых случаях, ан влагалищных стенках происходит формирование мелких пузырьков.
Примерно через неделю пузырьки вскрываются и формируются так называемые эрозивные образования, либо вскрывшиеся пузырьки подсыхают, после чего образуются серозные корочки. За несколько дней до того, как появятся высыпания, могут начать проявляться такие симптомы как повышение температуры тела, тошнота и увеличение лимфоузлов в районе паха.
Такой вульвовагинит несколько взаимосвязан с предыдущим, поскольку в данном случае речь идет также о проникновении в женский организм вируса и его активации там, причем это либо вирус герпеса, либо вирус папилломы человека.
Если говорить о детях, вирусный вульвовагинит также может вызываться вирусами кори, краснухи и во время протекания острых респираторных заболеваний, когда перечисленные вирусы вместе с кровотоком распространяются по организму. Течение болезни можно описать как умеренное, при этом наблюдается некоторое покраснение вульвы и вагины.
Чтобы устранить инфекцию, показано осуществлять местную санацию половых органов при помощи раствора бикарбоната натрия. Иногда по усмотрению доктора могут прописываться какие-либо дополнительные препараты. Лечение должно осуществляться до полного исчезновения симптоматики.
Виды вульвовагинита, как уже было отмечено в начале, характеризуются большим разнообразием. Один из таких видов представлен вульвовагинитом рецидивирующего характера. Под таким вульвовагинитом подразумевается периодическое обострение и наступающие после него периоды так называемого затишья. Для того, чтобы произвести эффективное лечение такого вульвовагинита, нужно:
- После проведения курса терапии восстанавливать влагалищную микрофлору;
- Комбинировать общий и локальный способы терапии;
- Правильно выявить возбудителя такого вульвовагинита;
- Устранять факторы, которые способствуют течению болезни (недостаток витаминов в организме, снижение гормональной яичниковой активности и обострение хронических экстрагенитальных болезней).
Безусловно, основным источником инфицирования в данном случае является половой контакт. Причем не важно, какой характер имел такой контакт: был ли он вагинальным, оральным или анальным, заболеть трихомонадным вульвовагинитом можно даже после прикосновения руками к гениталиям партнера. Проблема может передаться также от матери ребенку и посредством контактно-бытового пути, то есть через сиденье унитаза, мокрые мочалки и полотенца.
Для того, чтобы вылечить такую патологию, показано применение антипротозойных препаратов, препаратов для восстановления иммунных сил организма и средств, которые позволяют привести в норму состояние влагалищной микрофлоры.
Взрослые люди как правило заражаются посредством вступления в половой контакт. Основными симптомами гонорейного вульвовагинита являются:
- Отечность вульвы и влагалища;
- Большие половые губы могут начать склеиваться ввиду наличия большого количества гнойных выделений;
- Из слизистой влагалища, которая чаще всего воспалена, может выделяться кровь;
- Дерматит верхней части бедер женщины.
Про такой вульвовагинит на самом деле известно не так много. Это довольно редкая форма протекания данного заболевания. При ней из влагалища наблюдаются обильные выделения гнойного характера, кроме того, верхние слои вульвы и влагалищных стенок сильно шелушатся.
Под такой разновидностью принято понимать механическое повреждение вульвы и влагалища. Такая ситуация встречается из-за частой мастурбации, неправильного соблюдения личной гигиены, ношения неправильно подобранного нижнего белья, попадания во влагалище инородных тел и слишком частых половых контактов.
Такая болезнь иначе называется пузырьковой сыпью и зачастую поражает крупный рогатый скот. Человек может заразиться такой разновидностью вульвовагинита через бытовой путь, контактируя с зараженным животным, но, безусловно, болезнь проявится у него совершенно по-другому и будет носить иное название.
Каким образом как правило проявляет себя вульвовагинит? Зная симптоматику болезни, женщина может своевременно обратиться к доктору.
Вульвовагинит у женщин: симптомы и лечение – что можно сказать о них? Симптомов у болезни немало, а вот лечение должно назначаться исключительно на врачебной консультации и после проведения необходимых анализов, которые позволят выяснить точную причину появления вульвовагинита и тип возбудителя, который находится во влагалище женщины.
Вульвовагинит женщин: симптомы – какие они в большинству случаев?
- Если речь идет о вульвовагините в острой форме его протекания, то можно отметить, что налицо симптоматика местного воспалительного процесса. Пациентки жалуются на сильный зуд, жжение и неприятные ощущения во влагалище, которые становятся более выраженными при физической активности, половом сношении;
- Когда доктор проводит осмотр, он может увидеть, что вульва гиперемирована, наблюдается отек стенок влагалища и видно покраснение бедер и то, что женщина постоянно их расчесывает;
- В области наружных половых органов часто образуются эрозивные образования, если речь идет о тяжелой форме протекания вульвовагинита;
- Если вульвовагинитом страдает ребенок, у него могут появиться психоневротические расстройства из-за постоянного зуда и стойкие нарушения сна;
- Такие симптомы как повышение телесной температуры и увеличение в размере лимфоузлов при вульвовагините встречаются довольно редко.
Что касается выделений из влагалища при данном заболевании, они могут носить разный характер. Это скудные либо обильные бели, творожистые, пенистые, с неприятным запахом или без него, желтовато-зеленые или белесые. Также могут появляться в выделениях гной или кровь. Таким образом, острый вульвовагинит: симптомы и лечение – это то, что может доставлять большой дискомфорт.
Если вульвовагинит успевает перейти в хроническую форму протекания, то можно говорить о том, что ключевыми симптомами станут специфические влагалищные выделения и постоянный зуд вульвы. Обострения в период протекания хронической фазы будут наступать тогда, когда организм женщины подвергается переохлаждению, когда она пренебрегает правилами здорового питания и тогда, когда имеются сопутствующие заболевания, которые пагубно влияют на женскую репродуктивную сферу.
Какие методы проведения диагностики используют врачи сегодня, чтобы убедиться в том, что диагноз, который можно поставить женщине, представлен именно вульвовагинитом? Такие методы разнообразны, но главное, о чем стоит сказать – это забор мазков.
Диагноз вульвовагинит: анализы – какие из них нужно сдавать, чтобы он был подтвержден либо опровергнут? Главные из них – это общий анализ крови и забор мазка на исследование влагалищной микрофлоры. Но это не единственный способ подтвердить такой диагноз.
Терапия вульвовагинита проводится только тогда, когда доктору удастся изучить анализы больной пациентки. Диагностика вульвовагинита обычно предполагает осуществление следующих шагов:
- Прохождение приема у гинеколога и проведение гинекологического осмотра на кресле, во время которого и будут забираться мазки;
- Если возникнет необходимость в проведении кольпоскопии (для девочек проводится вагиноскопия) и цервикоскопии, то будут назначены такие процедуры;
- Иногда при проведении диагностики женщина может почувствовать боль, особенно тогда, когда гинеколог использует для осмотра полости влагалища зеркало. Особенно боль выражена тогда, когда у женщины гиперемирована вульва и отекли влагалищные стенки;
- Диагноз и происхождение вульвовагинита (определение типа возбудителя) производится после того, как был проведен забор мазков (проводится их микроскопия) и проведено бактериологическое исследование биоматериала из половых путей. Если в результатах анализа будет зафиксировано повышенное по сравнению с нормой количество лейкоцитов и бактерий, то можно говорить о протекании воспаления во влагалище.
В целях выявления специфической формы вульвовагинита производится ПЦР-анализ соскоба. Также доктор чаще всего проведет исследование мочи, а у девочек проводится соскоб на энтеробиоз. Это основной метод диагностики вульвовагинитов у детей.
Между специфической и неспецифической формами вагинитов проводится дифференциальная диагностика. Для того, чтобы исключить вероятность протекания воспалительных процессов в матке и яичниках, а также в маточных трубах, принято осуществлять ультразвуковую диагностику органов малого таза. Если вульвовагинит становится рецидивирующим, нужно будет посетить дополнительных специалистов, среди которых будут уролог, венеролог, аллерголог или иные специалисты.
После того, как была проведена соответствующая диагностика на наличие вульвовагинита и такой диагноз был подтвержден, доктор должен принять решение касательно назначения правильного лечения.
Чем вылечить вульвовагинит? Этот вопрос имеет несколько ответов, но они будут зависеть от того, на какой стадии находится течение болезни. Вульвовагинит лечится достаточно успешно, но желательно вовремя его обнаружить и начать принимать соответствующие меры по осуществлению терапии.
Главной целью проведения лечения является устранение очагов заболевания и его причины. Данные очаги обрабатываются специальными растворами, призванными дезинфицировать инфицированные области. Кроме того, показана антибактериальная, противовирусная и антигрибковая терапия.
Но это не все, заболевание также должно лечиться на местном уровне. Это означает, что важно проводить спринцевание влагалища и обмывать внешние половые органы раствором ромашки или натрия гидрокарбоната. Если к развитию вульвовагинита привело заражение острицами, нужно провести противоглистную терапию в сочетании с нормализацией микрофлоры влагалища и кишечника.
Часто вульвовагинит появляется в силу того, что во влагалище присутствует инородное тело определенного характера. При этом течение болезни можно охарактеризовать как ярко выраженное, из него вытекает гной в большом количестве и все это сопровождается крайне неприятным запахом. В данной ситуации нужно извлечь инородное тело и провести промывание полости вагины трехпроцентным раствором перекиси водорода.
Важно самостоятельно не принимать никаких радикальных мер, все должно обговариваться и обсуждаться исключительно с опытным доктором. Единственное, что может сделать женщина – это приготовить для себя ванночки (для сидения), в которых будет раствор ромашки. Она оказывает антисептическое воздействие и успокаивает раздраженную слизистую.
После проведения должной диагностики доктор начнет проводить противомикробную терапию. Будут назначены препараты, поднимающие иммунитет больной пациентки. Если это будет необходимо, будет также проводиться лечение при помощи антибиотиков, противогрибковых средств и гепатопротекторов.
Если применяются антибиотики, должна быть также в обязательном порядке проведена антибактериальная санация влагалища при помощи трехпроцентного раствора перекиси. Может назначаться местная терапия антибиотиками в виде применения мазей, свеч и кремов. После того, как лечение такого характера будет доведено до конца, нужно будет приняться за восстановление влагалищной микрофлоры с помощью таких препаратов, как Лактобактерин и Биовестин-лакто. Приблизительно через три недели будет назначена дополнительная сдача анализов для контроля показателей влагалищных выделений.
Лечение при вульвовагините может также производиться при помощи такого популярного способа, как проведение физиотерапии. Это применение полуванн с калием перманганата, электрофорез цинка, локальная дарсонвализация, гелиотерапия, проведение воздушных ванн и талассотерапия.
Физиотерапевтические методы категорически нельзя использовать в том, случае если у пациентки наблюдается абсцесс, острые воспаления гнойного характера, воспаления специфического происхождения (сифилитическое, гонококковое, туберкулезное).
- Отличным вариантом для лечения также становится санаторно-курортное. Это поездки на климатолечебные курорты Анапы, Евпатории, Пятигорска, Белокурихи, Горячинска. Но есть и противопоказания даже к санаторному лечению. К ним относятся:
- Наличие кисты и кистомы яичников, эндометриоза и маточной миомы;
- Свищи во влагалище;
- Острое течение женских болезней интимной сферы;
- Раннее половое созревание;
- Маточные кровотечения при нарушении свертываемости крови.
Лечение вульвовагинита у женщин (препараты) в острой форме должно назначаться только врачом, как это уже говорилось выше. Если женщина попытается сама решить, какой препарат лучше подходит ее организму, она может допустить серьезную ошибку, после чего будет еще сложнее восстановить собственное здоровье.
Важно отметить, что на протяжении лечения острой формы вульвовагинита нужно тщательно следить за гигиеной половых органов. Под этим имеется ввиду смена нижнего белья до четырех раз в день, тщательное подмывание половых органов. Главный метод лечения острой формы вульвовагинита заключается в назначении препаратов антибактериального характера и если будет выявлен специфический вульвовагинит, нужно будет назначать целый комплекс препаратов из класса антибиотиков. Если вовремя не вылечить острую форму данного заболевания, она может запросто перейти в хроническую стадию.
Чем лечить вульвовагинит (препараты) бактериального происхождения? Схема терапии как правило назначается сугубо индивидуально. Однако для всех назначаются комбинированные антимикробные средства, которые оказывают широкий спектр воздействия. Дозировку в день и продолжительность курса лечения такими средствами должна определяться только специалистами.
Кроме назначения специальных антибиотиков доктора прописывают десенсибилизирующие и антигистаминные средства, особенно если вульвовагинит имел аллергическую природу. Для того, чтобы восстановить кишечную и влагалищную микрофлору, назначаются специальные препараты, такие как Хилакт, Ацилакт, Экофемин и Лактонорм. Для поднятия общего и местного иммунитета полагается пропить полноценный курс витаминов и иммуностимуляторов, а также медикаментов, активизирующих функционирование и нормальную работоспособность печени.
Что же произойдет с организмом женщины, а главное, ее репродуктивной системой, если не будет произведено должное и своевременное лечение вульвовагинита, независимо от его этиологии и провоцирующих факторов, которыми он был вызван?
Как известно, если не лечить болезнь, она может перейти в хроническую форму. Но это не все последствия вульвовагинита. Чем еще это может быть опасно для женщины?
- Женщины с вульвовагинитом могут столкнуться с синехиями, то есть с так называемым сращением малых половых губ;
- Органы мочеполовой системы могут подвергнуться инфицированию;
- На маточной шейке может появиться эрозия;
- На слизистых влагалищных оболочках имеют тенденцию появляться язвы;
- Может серьезно нарушиться менструальный цикл;
- Женщина может начать испытывать боли и дискомфорт во время полового акта.
Что нужно сделать, чтобы у женщины вообще не появлялся вульвовагинит?
Для того, чтобы в полости влагалища женщины не развивался подобный воспалительный процесс, достаточно придерживаться следующих несложных рекомендаций (профилактика вульвовагинита):
- Принимать антибиотики только в соответствии с врачебными рекомендациями и пропивать курс пробиотиков;
- Соблюдать интимную гигиену и отказаться от слишком частых спринцеваний;
- Применять контрацептивные препараты, которые подобраны вместе с врачом;
- Отказаться от случайных половых контактов, которые могут привести к заражению половой инфекцией;
- Регулярно посещать гинеколога для проведения осмотра.
Но если вульвовагинит все же поразил женщину, какими препаратами он лечится?
По материалам vulvovaginit.ru
 NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.
NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.

