Что такое узи скрининг, проводимый при беременности?
Состояние организма матери влияет на будущее здоровье малыша, поэтому каждой женщине, узнавшей о своей беременности необходимо пройти первый медицинский осмотр и во время всего срока вынашивания регулярно посещать гинеколога, сдавать анализы.
Без различных обследований врач не сможет дать гарантию успешного исхода родов, исключить серьёзные патологии развития ребёнка. Также беременная женщина узнает о скрининге при беременности, насколько он значим для её будущего малыша.
Это высоко информативное исследование в области акушерства и гинекологии, позволяющее обследовать беременную, чтобы оценить особенности развития плода, узнать о состоянии плаценты, околоплодных вод, матки.
Скрининговая диагностика на ранних сроках беременности поможет выявить патологии плода, чтобы иметь возможность как можно скорее предотвратить их развитие или принять меры по их устранению. Такое исследование абсолютно безопасно для беременной и в зависимости от полученных результатов может проводиться несколько раз.
Скрининговое УЗИ не является необходимым для всех будущих мам, его назначают по показаниям, а всем остальным беременным женщинам проводят обычное ультразвуковое обследование. Но в основном врачи — гинекологи предлагают пройти его всем женщинам для исключения каких-либо нарушений развития плода.
Показаниями являются следующие факторы:
- наследственные заболевания родственников;
- в анамнезе: рождение мёртвого ребенка, замершая беременность, выкидыш;
- вирусные инфекции, приём лекарств в начале беременности;
- возраст беременной женщины выше 35 лет;
- наркомания и алкоголизм;
- экологические и профессиональные вредности;
- близкородственный брак;
- есть ребёнок с врождённой патологией.
Проведённое скрининговое исследование во время беременности поможет выявить различные патологии уже на стадии внутриутробного формирования плода. К ним относят:
1. Пороки формирования нервной трубки:
Анэнцефалия – отсутствие головного мозга (полное или частичное). Один из наиболее распространенных пороков у детей, на 10-12 неделях беременности эта аномалия уже хорошо различима. Порок зачастую определяется превышенным объёмом околоплодных вод и биохимическими показателями анализа крови. Плод с анэнцефалией нежизнеспособен, наличие такого порока является показанием к аборту.
Анэнцефалия, срединная расщелина верхней губы и неба (беременность 15-16 недель)
Увеличение объема спинномозговой жидкости в области мозги – гидроцефалия. Порок также сочетается с другими аномалиями, что требует подробного исследования плода и решения вопроса о прерывании вынашивания.
Энцефаломенингоцеле – грыжа мозга. Как и другие пороки мозга нуждается в тщательном УЗИ скрининге, требует повторного обследования через две недели.
2. Аномалии развития позвоночника, появляющиеся в шейном, поясничном отделах. Хорошо различимы серьезные степени расщепления позвоночника.
3. Пороки сердца выявляются довольно сложно, поэтому они требуют участия в диагностике квалифицированных врачей. Недоразвитие одной из камер, половин сердца, нарушения в межжелудочковой перегородке обычно легко диагностируются. При этом некоторые другие пороки обнаруживать сложнее, и в случае сомнений в родильном доме необходимо, чтобы было возможно оказать экстренную помощь новорожденным.
4. Асцит — скопление жидкости внутри брюшной полости плода. Является показанием к детальному обследованию ребенка на наличие пороков развития. Есть ещё одна вариация термина – водянка у ребенка, когда жидкость накапливается внутри всех полостей тела ребенка. Возможные причины асцита – резус — конфликт матери и плода, патология строения лимфатической системы или сердца.
Асцит у плода (конец I триместра беременности)
5. Кистозная гигрома — порок лимфатической системы. На шее сзади визуализируется киста с особыми перегородками, но спинной мозг и череп не повреждается.
6. Частым пороком являются аномалии развития почек, некоторые из них могут быть несовместимыми с жизнью и стать показанием к аборту.
7. Частично о возможных нарушениях развития плода может говорить изменение объёма околоплодных вод. Причиной многоводия может стать непроходимость верхних отделов кишечника, неправильное развитие нервной трубки, асцит плода, а также многоплодие и сахарный диабет беременной. Маловодие означает повреждение целостности оболочек плода с подтеканием околоплодных вод, считается значительным риском инфицирования плода.
8. Среди аномалий в развитии пищеварительного тракта чаще всего встречается атрезия (полное отсутствие) двенадцатиперстной кишки. В некоторых случаях может быть выявлена непроходимость или отсутствие участков толстой кишки. Данная патология определяется только на третьем скрининге.
Сроки проведения первого скрининга – 10-14 недель беременности, оптимальным считается срок 10-13 недель. Скрининговое УЗИ проводится раньше обычного ультразвука на 2-3 недели для того, чтобы при возникновении сомнений в точности полученных результатов специалист смог направить на повторное исследование.
Исходя из полученных результатов обследования, рассчитываются риски в первом и втором триместре беременности. Кроме прохождения УЗИ необходимо сдать анализ на биохимические маркеры, далее специальная компьютерная программа обрабатывает полученные результаты – биохимический анализ, скрининговый ультразвук и общие данные пациентки — масса тела, возраст, диабет и другие заболеваний, прием лекарств, курение, чтобы с наибольшей точностью рассчитать риск по синдрому Эдвардса и синдрому Дауна. По результату будет видно, входит ли беременная в группу риска по патологии хромосом плода, после чего генетик должен направить пациенту на дополнительные обследования в случае выявления какой-либо патологии.
Перед скрининговой диагностикой нужно как следует выспаться, стараться не волноваться, а также по возможности избегать длительного ожидания процедуры в душном помещении. Так как эти обстоятельства могут неблагоприятно повлиять на состояние матки и имитировать угрозу срыва беременности.
Специальных диет и очищения кишечника не требуется. Для прохождения исследования нужно иметь пелёнку, полотенце.
Делается первое скрининговое УЗИ вагинальным или абдоминальным способами. Вагинальное сканирование проводится специальным датчиком, который вводят во влагалище. Абдоминальный метод – осмотр через наружную стенку живота обязательно при полном мочевом пузыре, для вагинального УЗИ требуется опорожнённый мочевой пузырь.
Во время обследования беременная не испытывает дискомфорта, а иногда не догадываясь, что проводится скрининг, принимает его за обычную ультразвуковую диагностику.
Беременная ложится на кушетку и оголяет живот, а при первом обследовании на 12 неделе, раздевается полностью снизу. Кожу живота хорошо смазывают специальным гелем, чтобы улучшить проводимость сигнала. Высокочастотные волны, исходящие из датчика прибора, получая отражённое эхо от внутренних тканей через живот, возвращаются в аппарат. После этого сигнал преобразовывается в графической программе и выводится на монитор.
Расшифровкой результатов обследования обычно занимается тот врач — гинеколог, который наблюдает беременную, так как только ему известны все нюансы протекания данной беременности.
Нормы показателей скрининга в первом триместре
Обычно такое обследование проводят до 14 недель беременности, позднее указанного срока некоторые маркеры могут быть неинформативными.
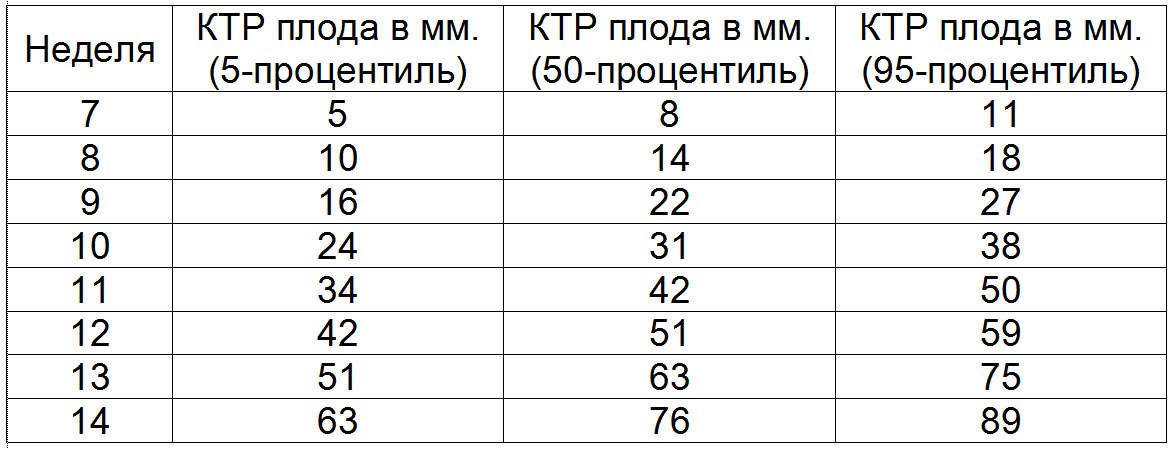
1. Первым измеряется копчико — теменной размер (КТР). Сопоставляя его с массой тела плода, устанавливают срок беременности.
Определение КТР при УЗИ
Норма значения КТР, измеряется в миллиметрах:
10 неделя – 34 — 50
11 неделя – 42 — 59
12 неделя – 52 — 65
13 неделя – 61 — 87
2. Также важен маркер носовой кости, он, как и ТВП, позволяет выявить риск синдрома Дауна. Если носовая кость отсутствует, вероятность того, что у ребенка такой синдром – составляет 70%. Однако у 2% здоровых детей во время ультразвука носовая кость также может не выявляться.
Синдром Дауна на скрининге
10 неделя – носовая кость видна, размер не оценивается
11 неделя – носовая кость видна, размер не оценивается
12 неделя – более 3 мм
13 неделя – более 3 мм
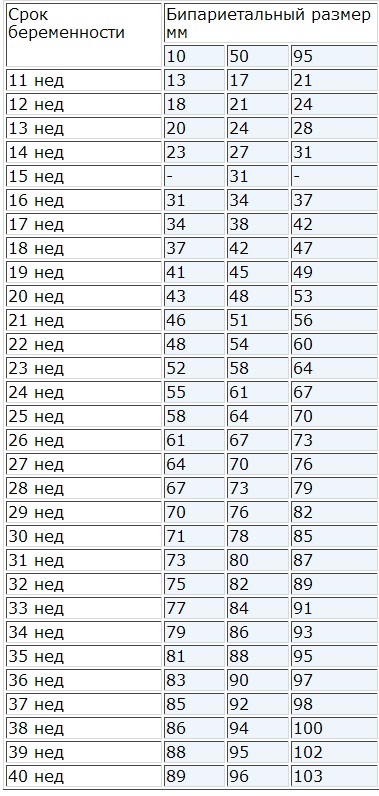
3. Бипариетальный размер плода (БРП) определяет размер головы ребенка и показывает соответствие состояния, развития нервной системы, срока вынашивания.
Норма значения БРП, измеряется в миллиметрах:
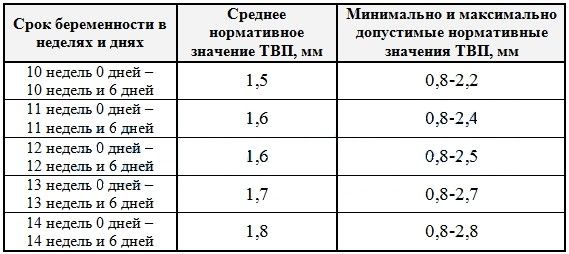
4. Далее рассчитывается показатель, выявляющий риск синдрома Дауна — толщина воротникового пространства (ТВП).
Увеличенная ТВП на скрининге
Норма значения ТВП, измеряется в миллиметрах:
10 неделя – 0,8 – 2,2
11 неделя – 0,8 – 2,4
12 неделя – 0,7 – 2,5
13 неделя – 0,7 – 2,7
5. Обязательно замеряется частота сердечных сокращений (ЧСС).
Нормы являются подтверждением правильного развития плода:
10 неделя – 162 — 179 уд/ мин
11 неделя – 153 — 177 уд/ мин
12 неделя – 150 — 172 уд/ мин
13 неделя – 147 — 171 уд/ мин
В любом случае, независимо от риска возникновения каких-либо патологий, ранний УЗИ скрининг — один из важных средств, помогающих малышу родиться здоровым. Никакого принудительного порядка в проведении скрининговой диагностики не существует, проходить эту процедуру или нет, зависит только от решения будущих родителей.
Источник: uziprosto.ru
Что такое УЗИ-скрининг при беременности и зачем его делают?
Скрининговое УЗИ имеет очень большое значение во время беременности. С помощью этого метода врачи получают информацию о том, как плод развивается в материнской утробе. Эта статья поможет будущим мамам разобраться, для чего проводится данное исследование.
В настоящее время представить себе диагностику различных патологий беременности без ультразвуковых обследований невозможно. Суть метода – принцип проникновения и отражения ультразвуковых волн от внутренних сред организма. С помощью проведения УЗИ малого таза можно выявлять различные отклонения течения беременности в самых разных периодах внутриутробного развития плода.
Первый триместр – это очень важный период, когда у эмбриона формируются все основные внутренние органы. Своевременная диагностика в этом периоде позволяет выявлять аномалии развития и формирующиеся анатомические дефекты.
Нужно отметить, что злоупотреблять проведением УЗИ в первые недели беременности не стоит.
Сутью ультразвукового пренатального скрининга, который проводится во 2 триместре, является уже определение опасных генетических и хромосомных патологий. Также в это время можно оценить функционирование всех жизненно важных систем организма плода. В данный период развития будущего ребенка можно определить работу сердца и сердцебиение. УЗИ позволяет также установить различные ортопедические нарушения.
В каждом периоде беременности проводится по 1 скринингу. В этом случае ультразвуковое исследование нельзя считать вредным. Более частое проведение УЗИ может привести к тому, что после рождения у ребенка возникнут различные неврологические или психические нарушения.
1 триместр – обязательный период для выполнения ультразвукового скрининга. Врачи назначают проходить такой диагностический курс на 10-14 неделе беременности. 2-й скрининг проводится уже в следующем триместре беременности. В этом случае диагностический комплекс проводится на 16-20 неделе.
Скрининг 3 триместра проводится женщинам, имеющим различные нарушения или аномалии развития плода. Если первые ультразвуковые скрининговые тесты не показали никаких нарушений, то в этом случае третий скрининг может и не потребоваться. Необходимость в проведении комплекса исследований в этом периоде беременности определяет наблюдающий беременную женщину акушер-гинеколог.
Проводится скрининг 3 триместра обычно на 30-34 неделе. Срок его проведения может быть смещен на 7-10 дней по медицинским показаниям. В третьем периоде выявленные показатели необходимы врачам для выбора оптимальной тактики родовспоможения.
Ультразвуковое исследование, проводимое на этом сроке беременности, устанавливает предлежание плода, а также наличие или отсутствие у него признаков плацентарной недостаточности.
Третий скрининг позволяет врачам окончательно разобраться с тем, стоит ли проводить кесарево сечение.
Врачи рекомендуют проходить скрининг всем беременным. Особенно важно делать такие исследования тем женщинам, у которых течение беременности протекает с различными нарушениями. Также лучше не избегать прохождения ультразвуковых исследований будущим мамочкам, которые зачали ребенка после 35 лет. Наличие у близких родственников или родителей беременной женщины различных генетических заболеваний – важный повод для проведения УЗИ.
Ультразвуковое исследование, проведенное на 11-12 неделе, позволяет уже выявить довольно опасное клиническое состояние – анэнцефалию. Оно характеризуется полным или частичным отсутствием головного мозга у плода. Наличие этого признака является показанием к прерыванию беременности. Выявляется данная патология, как правило, к концу 1 триместра.
Гидроцефалия – еще одно тяжелое клиническое состояние плода. В этом случае специалист УЗИ обнаруживает у малыша большое количество спинномозговой жидкости. Довольно часто этот признак сочетается и с другими аномалиями развития. Прогрессирование данного состояния также может стать существенным показанием для прерывания беременности.
Источник: www.o-krohe.ru
Некоторое время назад беременные женщины и знать не знали о такой процедуре, как пренатальный или перинатальный скрининг. Сейчас такое обследование проходят все будущие матери.
Что такое скрининг при беременности, зачем его проводят и почему так важны его результаты? Ответы на эти и другие волнующие многих беременных женщин вопросы о перинатальном скрининге мы постарались дать в данном материале.
Чтобы исключить в дальнейшем любое недопонимание представленной информации, прежде чем перейти непосредственно к рассмотрению выше обозначенных тем, стоит дать определение некоторым медицинским терминам.
Что это такое УЗИ скрининг и биохимия материнской сыворотки
Пренатальный скрининг – это особая разновидность такой на самом-то деле стандартной процедуры, как скрининг. Данное комплексное обследование состоит из УЗИ-диагностики и лабораторного исследование крови, в данном конкретном случае биохимии материнской сыворотки. Выявление на ранней стадии некоторых генетических отклонений – это и есть главная задача такого анализа при беременности, как скрининг.
Пренатальный или перинатальный означает дородовой, а под термином скрининг в медицине подразумевается ряд исследований большого пласта населения, которые проводят для того, чтобы сформировать так называемую «группу риска», подверженную тем или иным заболеваниям.
Бывает универсальный или выборочный скрининг.
Это означает, что скрининговые исследования делают не только беременным, но и другим категориям людей, например, детям одного и того же возраста для установления характерных для данного периода жизни заболеваний.
При помощи генетического скрининга врачи могут узнать не только о проблемах в развитии малыша, но и вовремя среагировать на осложнения в течении беременности, о которых женщина может даже и не подозревать.
Зачастую будущие матери, услышав о том, что им предстоит несколько раз пройти данную процедуру, начинают заранее паниковать и волноваться. Однако бояться тут нечего, нужно всего лишь заблаговременно поинтересоваться у врача-гинеколога, зачем нужен скрининг для беременных, когда и, главное, как делается эта процедура.
Итак, начнем, пожалуй с того, что стандартно скрининг проводят трижды за всю беременность, т.е. в каждом триместре. Напомним, что триместр – это период, состоящий из трех месяцев.
Что это такое скрининг 1 триместра? Для начала ответим на распространенный вопрос о том, сколько это недель первый триместр беременности. В гинекологии существует только два способа для достоверного установления срока при беременности – календарный и акушерский.
Первый основывается на дне зачатия, а второй зависит от менструального цикла, предшествовавшего оплодотворению. Поэтому I триместр – это срок, который по календарной методике начинается первой неделей от зачатия и заканчивается четырнадцатой неделей.
В соответствии со вторым способом, I триместр – это 12 акушерских недель. Причем в данном случае срок отсчитывают от начала последней менструации. Относительно недавно скрининг не назначали беременным женщинам.
Однако сейчас многие будущие матери сами заинтересованы в прохождении такого обследования.
Кроме того, Министерство Здравоохранения настоятельно рекомендует назначать исследования всем будущим матерям без исключения.
Правда это делается добровольно, т.к. никто насильно не может заставить женщину пройти какой-бы то ни было анализ.
Стоит отметить, что есть категории женщин, которые просто обязаны в силу тех или иных причин пройти скрининг, к примеру:
- беременные от тридцати пяти лет и далее;
- будущие матери, в анамнезе которых присутствует информация о наличии угрозы самопроизвольного выкидыша;
- женщины, которые в I триместре перенеслиинфекционные заболевания;
- беременные, вынужденные по состоянию здоровья принимать на ранних сроках запрещенные для их положения лекарственные средства;
- женщины, у которых были зафиксированы в предыдущие беременности различные генетические отклоненияилианомалии в развитии плода;
- уже рожавшие ранее женщины детей с любымиотклонениямиилипороками в развитии;
- женщины, которым поставили диагноз замершаяилирегрессирующая беременность (прекращение развития плода);
- страдающие от наркотической или алкогольной зависимости женщины;
- беременные, в семье которых или в роду отца будущего ребенка были зафиксированы случаи наследственных генетических отклонений.
На каком сроке делают пренатальный скрининг 1 триместра? Для проведения первого скрининга при беременности срок устанавливается в промежутке, начиная с 11 недель до 13 акушерских недель беременности и 6 дней. Ранее выше обозначенного срока нет смысла проводить данное обследование, поскольку его результаты будут неинформативными и абсолютно бесполезными.
Первое УЗИ на 12 неделе беременности женщине делают неслучайно. Поскольку именно на этом сроке заканчивается эмбриональный и начинается фетальный или плодный период развития будущего человека.
Это означает, что эмбрион превращается в плод, т.е. происходят явные изменения, которые говорят о развитии полноценного живого человеческого организма. Как мы говорили ранее, скрининговые исследования – это комплекс мероприятий, который состоит из ультразвуковой диагностики и биохимии крови женщины.
Важно понимать, что проведение скринингового УЗИ в 1 триместре при беременности играет такую же важную роль, как и лабораторные исследования крови. Ведь для того, чтобы генетики сделали правильные выводы по итогам обследования, им необходимо изучить как результаты УЗИ, так и биохимию крови пациентки.
Во сколько недель первый скрининг проводится, мы поговорили, теперь перейдем к расшифровке результатов комплексного исследования. Действительно важно более детально рассмотреть установленные медиками нормы результатов первого скрининга при беременности. Безусловно, дать квалифицированную оценку итогам анализа сможет только специалист в этой области, обладающий необходимыми знаниями, а главное, опытом.
Полагаем, что любой беременной женщине целесообразно знать хотя бы общую информацию об основных показателях пренатального скрининга и их нормативных значениях. Ведь для большинства будущих матерей характерно быть чересчур мнительными в отношении всего, что касается здоровья их будущего чада. Поэтому им будет гораздо спокойнее, если они будут заранее знать, чего ожидать от исследования.
Расшифровка скрининга 1 триместра по УЗИ, нормы и возможные отклонения
Все женщины знают, что при беременности им предстоит пройти не один раз ультразвуковое исследование (далее УЗИ), которое помогает врачу отслеживать внутриутробное развитие будущего ребенка. Для того, чтобы скрининговое УЗИ дало достоверные результаты, нужно подготовиться заранее к этой процедуре.
Уверены, что подавляющее большинство беременных знают, как делают эту процедуру. Однако не лишним будем повторить, что существует два вида исследований – трансвагинальный и трансабдоминальный. В первом случае датчик прибора вводят непосредственно во влагалище, а во втором он контактирует с поверхностью передней брюшной стенки.
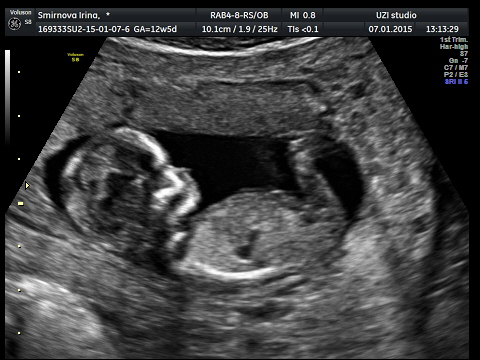
Фото плода в 13 недель беременности
Для трансвагинального вида УЗИ не предусмотрено никаких особых правил подготовки.
Если вам предстоит трансабдоминальное исследование, то перед процедурой (примерно в течение 4 часов до УЗИ) не следует ходить в туалет «по маленькому», а за полчаса рекомендуется выпить до 600 мл обычной воды.
Все дело в том, что обследование нужно проводить обязательно на заполненный жидкостью мочевой пузырь.
Для того, чтобы врач получил достоверный результат УЗИ-скрининга, должны быть соблюдены следующие условия:
- срок проведения обследования – с 11 по 13 акушерскую неделю;
- положение плода должно позволять специалисту провести необходимые манипуляции, в противном случае мамочке придется «повлиять» на малыша, чтобы тот перевернулся;
- копчико-теменной размер (далее КТР) не должен быть менее 45 мм.
При проведении УЗИ специалист в обязательном порядке исследует различные параметры или размеры плода. Эта информация позволяет определить, насколько хорошо малыш сформирован, и правильно ли он развивается. Нормы данных показателей зависят от срока беременности.
Если полученная в результате УЗИ величина того или иного параметра отклоняется от нормы в большую или меньшую сторону, то это считается сигналом наличия каких-то патологий. Копчико-теменной размер – это один из важнейших первоначальных показателей правильного внутриутробного развития плода.
Величину КТР сопоставляют с массой плода и сроком беременности. Определяют этот показатель измерением расстояния от кости темени ребенка до его копчика. По общему правилу, чем больше показатель КТР, тем больше срок беременности.
Когда данный показатель незначительно превышает или наоборот немного меньше, чем норма, то для паники нет причин. Это говорит всего лишь об особенностях развития данного конкретного ребенка.
Если величина КТР отклоняется от нормативов в большую сторону, то это сигнализирует о развитии плода крупных размеров, т.е. предположительно вес ребенка при рождении будет превышать усредненные нормы в 3-3,5 кг. В случаях, когда КТР существенно меньше нормативных значений, это может быть признаком того, что:
- беременность не развивается как следует, в таких случаях врач должен внимательно проверить сердцебиение плода. Если он погиб в утробе, то женщине требуется срочная медицинская помощь (выскабливание маточной полости), чтобы предотвратить возможную угрозу здоровью (развитие бесплодия) и жизни (инфекция, кровотечение);
- организм беременной вырабатывает недостаточное количество гормонов, как правило, прогестерона, что может привести к самопроизвольному выкидышу. В таких случаях врач назначает пациентке дополнительное обследование и выписывает лекарства, содержащие гормоны (Утрожестан, Дюфстон);
- мать болеет инфекционными заболеваниями, в том числе венерическими;
- у плода есть генетические отклонения. В таких ситуациях врачи назначают дополнительные исследования наряду с биохимическим анализом крови, который является частью первого скринингового анализа.
Стоит также подчеркнуть, что нередко бывают случаи, когда низкий КТР говорит о неправильно установленном сроке беременности. Это относится к варианту нормы. Все что нужно женщине в такой ситуации – это пройти повторное УЗИ обследование через некоторое время (обычно через 7-10 дней).
Что это такое БПР на УЗИ при беременности? При проведении ультразвукового исследования плода в первом триместре врачей интересуют все возможные характеристики будущего ребенка. Поскольку их изучение дает специалистам максимум информации о том, как происходит внутриутробное развитие маленького человечка и все ли в порядке с его здоровьем.
Что же это такое БПР плода? Для начала расшифруем медицинскую аббревиатуру. БПР – это бипариетальный размер головы плода, т.е. расстояние между стенками теменных костей черепа, по-простому размер головы. Данный показатель считается одним из основных для определения нормального развития ребенка.
Важно отметить, что БПР показывает не только, насколько хорошо и правильно развивается малыш, но и помогает врачам подготовиться к предстоящему родоразрешению. Поскольку если размер головки будущего ребенка отклоняется от нормы в большую сторону, то он просто не сможет пройти по родовым путям матери. В таких случаях назначают плановое кесарево сечения.
Таблица норм БПР по неделям
Когда БПР отклоняется от установленных норм, это может свидетельствовать:
- о наличии у плода таких несовместимых с жизнью патологий, как мозговая грыжа или опухоль;
- о достаточно крупном размере будущего ребенка, если и другие основные параметры плода опережают установленные нормативы развития на несколько недель;
- о скачкообразном развитии, которое через некоторое время придет в норму, при условии, что другие основные параметры плода вписываются в нормы;
- о развитии у плода гидроцефалии головного мозга, возникшей вследствие наличия инфекционных заболеваний у матери.
Отклонение данного показателя в меньшую сторону говорит о том, что мозг малыша развивается неправильно.
ТВП плода – что это такое? Воротниковое пространство у плода или размер шейной складки – это место (точнее продолговатое образование), находящееся между шеей и верхней кожной оболочкой тела младенца, в котором наблюдается скопление жидкости. Исследование данной величины проводят при скрининге первого триместра беременности, поскольку именно на этом сроке есть возможность впервые измерить ТВП, а затем его проанализировать.
Начиная с 14 недели беременности, данное образование постепенно уменьшается в размере и к 16 неделе практически исчезает из видимости. Для ТВП также установлены определенные нормы, которые находятся в прямой зависимости от срока беременности.
Например, норма толщины воротникового пространства в 12 недель не должна выходить за пределы диапазона от 0,8 до 2,2 мм. Толщина воротникового пространства в 13 недель должна находиться в промежутке от 0,7 до 2,5 мм.
Важно отметить, что для данного показателя специалисты устанавливают усредненные минимальные значения, отклонение от которых говорит об утончении воротникового пространства, что так же, как и расширение ТВП считается аномалией.
Таблица ТВП плода по неделям
В случае если данный показатель не соответствует обозначенным в выше приведенной таблице нормам ТВП в 12 недель и в другие сроки беременности, то такой результат, скорее всего, говорит о наличии следующих хромосомных отклонений:
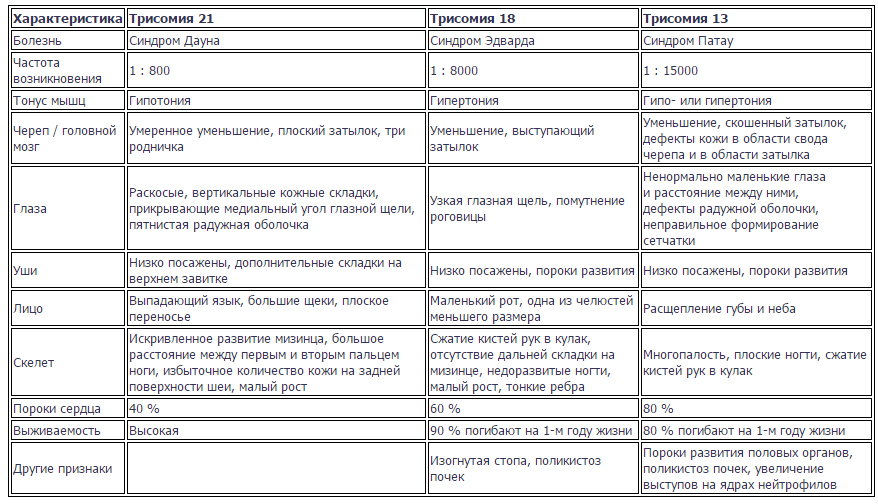
- трисомия 13, заболевание, известное как синдром Патау,характеризующееся присутствием в клетках человека дополнительной 13 хромосомы;
- трисомия по 21 хромосоме,известная всем как синдром Дауна, генетическое заболевание человека, при котором кариотип(т.е. полный набор хромосом) представлен вместо 46 хромосомами 47-ю;
- моносомия по X-хромосоме, геномное заболевание, названное в честь открывших его ученых синдромом Шерешевского-Тернера,для него характерны такие аномалии физического развития, как низкорослость, а также половой инфантилизм (незрелость);
- трисомия по 18 хромосоме – это хромосомная болезнь. Для синдрома Эдвардса(второе название данного заболевания) характерна множественность пороков развития, несовместимых с жизнью.
Трисомия – это вариант анеуплоидия, т.е. изменения кариотипа, при котором в клетке человека имеется дополнительная третья хромосома вместо нормального диплоидного набора.
Моносомия – это вариант анеуплоидия (хромосомное отклонение), при котором в хромосомном наборе отсутствуют хромосомы.
Какие нормы для трисомия 13, 18, 21 установлены при беременности? Случается так, что в процессе деления клеток происходит сбой. Это явление получило в науке название анеуплоидия. Трисомия – это одна из разновидностей анеуплоидия, при которой вместо пары хромосом в клетке присутствует лишняя третья хромосома.
Другими словами ребенок наследует от своих родителей дополнительную 13, 18 или же 21 хромосому, которая в свою очередь влечет за собой генетические отклонения, препятствующие нормальному физическому и умственному развитию. Синдром Дауна по статистике – это наиболее часто встречающееся заболевание, обусловленное присутствием 21 хромосомы.
Дети, рожденные с синдромами Эдвардса, так же как и в случае с синдромом Патау, обычно не доживают до года, в отличие от тех, кому не повезло родиться с синдромом Дауна. Такие люди могут доживать до глубокой старости. Однако такую жизнь скорее можно назвать существованием, особенно в странах постсоветского пространства, где этих людей считают изгоями и стараются избегать и не замечать их.
Для того, чтобы исключить подобные аномалии, беременные женщины, особенно из группы риска, должны в обязательном порядке проходить скрининг-обследование. Исследователи утверждают, что развитие генетических отклонений находится в прямой зависимости от возраста будущей матери. Чем моложе женщина, тем менее вероятно, что у ее ребенка будут выявлены какие-либо аномалии.
Для установления трисомии в первом триместре беременности проводится изучение воротникового пространства плода при помощи УЗИ. В дальнейшем беременные периодически сдают анализ крови, в котором для генетиков наиболее важными показателями являются уровень альфа-фетопротеина (АФП), ингибина-А, хорионического гонадотропина (ХГЧ) и эстриола.
Как упоминалось ранее, риск наличия генетических отклонений у ребенка зависит в первую очередь от возраста матери. Однако бывают случаи, когда трисомия фиксируется и у молодых женщин. Поэтому врачи при скрининге изучают все возможные признаки аномалий. Считается, что опытный специалист по УЗИ может выявить проблемы уже во время первого скринингового обследования.
Признаки синдромов Дауна, а также Эдвардса и Патау
Для трисомии 13 характерно резкое снижение уровня PAPP-A (ПАПП, ассоциированный с беременностью протеин (белок) А-плазмы). Также маркером данного генетического отклонения является пониженный или повышенный ХГЧ. Те же самые параметры играют важную роль и в определение наличия у плода синдрома Эдвардса.
Когда нет риска трисомии 18, нормальные показатели PAPP-A и b-ХГЧ (свободная бета субъединица ХГЧ) фиксируются в биохимическом анализе крови. Если данные величины отклоняются от нормативов, установленных для каждого конкретного срока беременности, то, скорее всего, у ребенка будут обнаружены генетические пороки развития.
Важно отметить, что в случае, когда при проведении первого скрининга специалист фиксирует признаки, указывающие на риск трисомии, женщину направляют на дальнейшее обследование и на консультацию к генетикам. Для постановки окончательного диагноза будущей матери придется пройти такие процедуры, как:
- биопсия хориона, т.е. получение образца тканей хориона для диагностики аномалий;
- амниоцентез – это пункция амниотической оболочки для получения образца околоплодных вод с целью их дальнейшего изучения в лаборатории;
- плацентоцентез (биопсия плаценты), при данном инвазивном методе диагностики специалисты отбирают образец плацентарной ткани при помощи специальной пункционной иглы, которой прокалывают переднюю брюшную стенку;
- кордоцентез, метод диагностики генетических отклонений в период беременности, при котором анализу подвергается пуповинная кровь плода.
К сожалению, если беременная женщина прошла какое-либо из вышеперечисленных исследований и поставленный при проведении биоскрининга и УЗИ диагноз о присутствии у плода генетических отклонений был подтвержден, врачи предложат прервать беременность. Помимо того, в отличие от стандартных скрининговых исследований данные инвазивные методы обследования могут спровоцировать ряд тяжелых осложнений вплоть до самопроизвольного выкидыша, поэтому к ним врачи прибегают в достаточно редком количестве случаев.
Носовая кость – это немного удлинённая, четырехугольная, выпуклая спереди парная кость лица человека. При первом скрининге на УЗИ специалист определяет длину кости носа малыша. Считается, что при наличии генетических отклонений данная кость развивается неправильно, т.е. ее окостенение происходит позже.
Поэтому, если носовая кость отсутствует или ее размер слишком мал при проведении первого скрининга, то это говорит о возможном наличии различных аномалий. Важно подчеркнуть то, что измеряют длину кости носа в 13 недель или в 12 недель. При скрининге в 11 недель специалист проверяет только ее наличие.
Стоит подчеркнуть, что при несоответствии размера кости носа с установленными нормами, но при соответствии других основных показателей, причин для беспокойства на самом деле нет. Такое положение вещей может быть обусловлено индивидуальными особенностями развития именно этого конкретного ребенка.
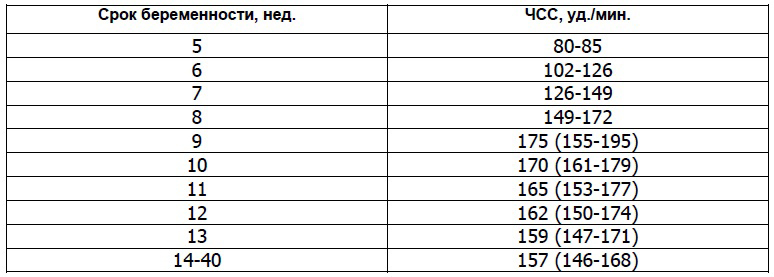
Такой параметр, как ЧСС играет важную роль не только на ранних сроках, но и на протяжении всей беременности. Постоянно измерять и следить за частотой сердцебиения плода необходимо уже только для того, что бы во время заметить отклонения и, если понадобится, спасти жизнь малыша.
Интересно то, что хотя миокард (сердечная мышца) начинает сокращаться уже на третьей неделе после зачатия, услышать сердцебиение можно только начиная с шестой акушерской недели. Считается, что на первоначальном этапе развития плода, ритм его сердечных сокращений должен соответствовать пульсу матери (в среднем это 83 удара в минуту).
Однако уже на первом месяце внутриутробной жизни число сердечных сокращений малыша будет постепенно увеличиваться (примерно на 3 удара в минуту каждые сутки) и уже к девятой неделе беременности достигнет 175 ударов в минуту. Определяют ЧСС плода при помощи УЗИ.
При проведении первого УЗИ специалисты обращают внимание не только на частоту сердцебиения, но и смотрят, как развивается сердце малыша. Для этого используют так называемый четырехкамерный срез, т.е. методику инструментальной диагностики пороков развития сердца.
Важно подчеркнуть, что отклонение от нормативов такого показателя, как ЧСС свидетельствует о присутствии пороков в развитии сердца. Поэтому врачи тщательно изучают на срезе строение предсердий и сердечных желудочков плода. В случае обнаружения каких-либо отклонений специалисты направляют беременную на дополнительные исследования, например, на эхокардиографию (ЭКГ) с допплерографией.
Начиная с двадцатой недели, врач-гинеколог женской консультации будет прослушивать сердце ребенка при мощи специальной трубки при каждом плановом посещении беременной. Такая процедура, как аускультация сердца не применяется на более ранних сроках ввиду ее неэффективности, т.к. у врача просто не получается услышать сердцебиение.
Однако по мере развития малыша, его сердечко будет прослушиваться с каждым разом все отчетливее. Аускультация помогает гинекологу определить положение плода в утробе. Например, если сердце лучше прослушивается на уровне пупка матери, то ребенок находится в поперечном положении, если слева пупка или ниже, то плод в головном предлежании, а если выше пупка, то в тазовом.
С 32 недели беременности для контроля сердцебиения используют кардиотокографию (сокращенно КТР). При проведении выше перечисленных видов обследований специалист может зафиксировать у плода:
- брадикардию, т.е. аномально низкую частоту сердцебиения, которая обычно носит временный характер. Это отклонение может быть симптомом наличия у матери аутоиммунных заболеваний, анемии, гестоза, а также пережатия пуповины, когда будущий ребенок не получает достаточно кислорода. Причиной брадикардии могут стать и врожденные пороки сердца, чтобы исключить или подтвердить данный диагноз женщину в обязательном порядке отправляют на дополнительные обследования;
- тахикардию, т.е. высокая частота сердцебиения. Такое отклонение специалисты фиксируют крайне редко. Однако, если ЧСС гораздо выше, чем предусмотрено нормами, то это говорит о гипертиреозе у матери или гипоксии, развитии внутриутробных инфекций, анемии и генетических отклонениях у плода. Кроме того, на ЧСС могут влиять медицинские препараты, которые принимает женщина.
Помимо выше рассмотренных характеристик при проведении первого скринингового ультразвукового исследования специалисты также анализируют данные:
- о симметричности полушарий головного мозга плода;
- о размерах окружности его головы;
- о расстоянии от затылочной до лобной кости;
- о длине костей плеч, бедер и предплечья;
- о строении сердца;
- о расположении и толщине хориона ( плаценты или «детского места»);
- о количестве вод (околоплодных);
- о состоянии зева шейки матки матери;
- о количестве сосудов в пуповине;
- об отсутствии или наличии гипертонуса матки.
В результате проведения УЗИ помимо уже рассмотренных выше генетических отклонений (моносомия или синдром Шерешевского-Тернера, трисомия по 13, 18 и 21 хромосме, а именно синдромы Дауна, Патау и Эдвардса) могут быть выявлены следующие патологии в развитии:
- нервной трубки, например, порок развития позвоночника (менингомиелоцеле и менингоцеле) или черепно-мозговая грыжа (энцефалоцеле);
- синдром Корне де Ланге, аномалия, при которой фиксируются множественные пороки развития, влекущие за собой как физические отклонения, так и умственную отсталость;
- триплоидия, генетический порок развития, при котором в хромосомном наборе происходит сбой, как правило плод при наличии такой патологии не выживает;
- омфалоцеле, эмбриональная или пуповинная грыжа,патология передней брюшной стенки, при которой некоторые органы (печень, кишечник и другие) развиваются в грыжевом мешке вне брюшной полости;
- синдром Смита-Опица, генетическое отклонение, которое затрагивает процессы метаболизма, что в последствии приводит к развитию множества тяжелых патологий, например, аутизма или умственной отсталости.
Поговорим более подробно о втором этапе комплексного скринингового обследования беременных. Что это такое биохимический скрининг 1 триместра, и какие нормы установлены для основных его показателей? На самом деле, биохимический скрининг – это не что иное, как биохимический анализ крови будущей матери.
Данное исследование проводят только после УЗИ. Это обусловлено тем, что благодаря ультразвуковому обследованию врач устанавливает точный срок беременности, от которого напрямую зависят нормативные значения основных показателей биохимии крови. Итак, помните, что идти на биохимический скрининг нужно только с результатами УЗИ.
Как подготовиться к первому скринингу при беременности
О том, как делают, а главное, когда делают скрининговое УЗИ, мы говорили выше, теперь стоит обратить внимание на подготовку к сдаче биохимического анализа. Как и в случае с любым другим анализом крови, к данному исследованию нужно готовиться заблаговременно.
Если вы хотите получить достоверный результат биохимического скрининга, то придется в точности следовать следующим рекомендациям:
- кровь для проведения биохимического скрининга сдают строго натощак, врачи не рекомендуют даже пить простую воду, не говоря уже о какой-либо еде;
- за несколько дней до скрининга следует изменить свой привычный рацион питания и начать придерживаться щадящей диеты, при которой нельзя кушать чересчур жирные и пряные блюда (чтобы не повышался уровень холестерина), а также морепродукты, орехи, шоколад, цитрусовые фрукты и другие продукты-аллергены, даже если у вас ранее не было аллергической реакции на что-либо.
Неукоснительное соблюдение данных рекомендаций позволит получить достоверный результат биохимического скрининга. Поверьте, лучше потерпеть какое-то время и отказаться от своих любимых лакомств, чтобы потом не переживать по поводу итогов анализа. Ведь любое отклонение от установленных норм врачи будут трактовать как патологию в развитии малыша.
Довольно часто на всевозможных форумах, посвященных беременности и родам, женщины рассказывают о том, как ожидаемые с таким волнением результаты первого скрининга оказывались плохими, и они были вынуждены делать все процедуры заново. К счастью, в итоге беременные получали хорошие новости о состоянии здоровья своих малышей, поскольку скорректированные результаты говорили об отсутствии каких-либо отклонений в развитии.
Все дело было в том, что будущие матери не подготовились, как следует к прохождению скрининга, что в итоге привело к получению недостоверных данных.
Представьте, сколько нервов было потрачено и пролито горьких слез, пока женщины ждали новых результатов обследования.
Такой колоссальный стресс не проходит бесследно для здоровья любого человека, а тем более для беременной.
Биохимический скрининг 1 триместра, расшифровка результатов
При проведении первого биохимического скринингового анализа главную роль в диагностировании каких-либо отклонений в развитии плода играют такие показатели, как свободная β-субъединица хорионического гонадотропина человека (далее ХГЧ), а также PAPP-A (плазменный протеин А, связанный с беременностью). Рассмотрим подробно каждый из них.
Как упоминалось выше, PAPP-А – это показатель биохимического анализа крови беременной, который помогает специалистам установить на раннем сроке наличие генетических патологий развития плода. Полное название данной величины звучит как pregnancy associated plasma protein A, что в дословном переводе на русский язык означает – ассоциированный с беременностью плазменный протеин А.
Именно белок (протеин) А, вырабатываемый при беременности плацентой отвечает за гармоничное развитие будущего ребенка. Поэтому такой показатель, как уровень PAPP-A , вычисленный в 12 или в 13 недель при беременности считается характерным маркером для определения генетических аномалий.
В обязательном порядке пройти анализ для проверки уровня PAPP-A следует:
- беременным в возрасте старше 35 лет;
- женщинам, которые ранее рожали детей с генетическими отклонениями в развитии;
- будущим матерям, в семье которых есть родственники с генетическими отклонениями в развитии;
- женщинам, которые перенесли такие заболевания, как цитомегаловирус, краснуху, герпесили гепатит незадолго до беременности;
- беременным, у которых были осложнения или самопроизвольные выкидыши ранее.
Нормативные значения такого показателя, как PAPP-A зависят от срока беременности. Например, норма PAPP-A в 12 недель составляет от 0,79 до 4,76 мЕд/мл, а в 13 недель – от 1,03 до 6,01 мЕд/мл. В случаях, когда в результате теста данный показатель отклоняется от нормы, врач назначает дополнительные исследования.
Если анализ выявил низкий уровень PAPP-A, то это может говорить о наличии хромосомных отклонений в развитии ребенка, например, синдрома Дауна, также это сигнализирует о риске самопроизвольного выкидыша и регрессирующей беременности. Когда данный показатель повышен, то это, скорее всего, результат того, что врач не смог рассчитать правильно срок беременности.
Именно поэтому биохимию крови сдают только после проведения УЗИ. Однако высокий PAPP-A может свидетельствовать и о вероятности развития генетических аномалий в развитии плода. Поэтому при любом отклонении от нормы врач направит женщину на дополнительное обследование.
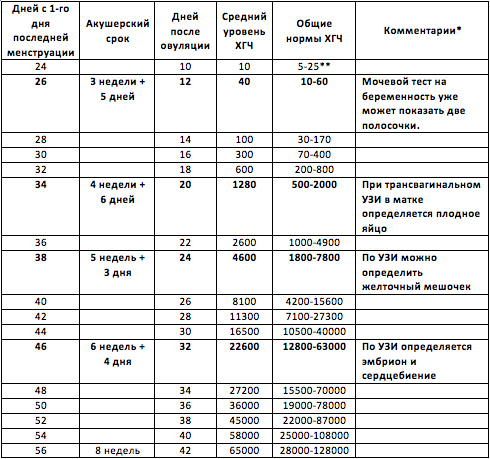
Ученые дали такое название данному гормону неслучайно, поскольку именно благодаря ему можно достоверно узнать о беременности уже на 6-8 день после того, как произошло оплодотворение яйцеклетки. Примечательно то, что ХГЧ начинает вырабатываться хорионом уже в первые часы беременности.
Причем его уровень стремительно растет и уже к 11-12 недели беременности превышает первоначальные значения в тысячи раз. Затем хорионический гонадотропин человека постепенно сдает свои позиции, и его показатели остаются неизменными (начиная со второго триместра) вплоть до родов. Все тест-полоски, помогающие определить беременность, содержат ХГЧ.
Если уровень хорионический гонадотропин человека повышен, то это может свидетельствовать:
Когда уровень ХГЧ ниже предусмотренных нормативов, это говорит:
- о возможном синдроме Эдвардсау плода;
- о риске выкидыша;
- о плацентарной недостаточности.
После того, как беременная женщина прошла УЗИ и биохимию крови, специалист должен расшифровать полученные результаты обследования, а также просчитать возможные риски развития генетических аномалий или других патологий при помощи специальной компьютерной программы PRISCA (Приска).
В бланке с итоговыми данными по скринингу будет содержаться следующая информация:
- о возрастном риске аномалий в развитии (в зависимости от возраста беременной, изменяются возможные отклонения);
- о значениях биохимических показателей анализа крови женщины;
- о риске по возможным заболеваниям;
- МоМ коэффициент.
Для того, чтобы как можно более достоверно просчитать возможные риски развития у плода тех или иных отклонений, специалисты вычисляют так называемый МоМ (multiple of median) коэффициент. Для этого все полученные данные скрининга вводят в программу, которая строит график отклонения каждого показателя анализа конкретной женщины от усредненной нормы, установленной для большинства беременных.
Нормальным считается МоМ, не выходящий за диапазон значений от 0,5 до 2,5. На втором этапе данный коэффициент корректируется с учетом возраста, расы, наличия заболеваний (например, сахарный диабет), вредных привычек (к примеру, курение), количества предыдущих беременностей, ЭКО и других важных факторов.
На заключительном этапе специалист делает итоговое заключение. Помните, только врач может правильно интерпретировать результаты скрининга. В представленном ниже видео врач поясняет все ключевые моменты, связанные с первым скринингом.
Вопрос о том, сколько стоит данное исследование и где его лучше пройти, волнует многих женщин. Все дело в том, что далеко не в каждой государственной поликлинике можно сделать такое специфическое обследование бесплатно. Исходя из отзывов, оставленных на форумах, многие будущие матери и вовсе не доверяют бесплатной медицине.
Поэтому можно часто встретить вопрос о том, где сделать в Москве или других городах скрининг. Если говорить о частных учреждениях, то в достаточно известной и хорошо зарекомендовавшей себя лаборатории ИНВИТРО биохимический скрининг можно сделать за 1600 рублей.
Правда, в эту стоимость не включено УЗИ, которое обязательно попросит предъявить специалист перед проведением биохимического анализа. Поэтому придется отдельно проходить ультразвуковое обследование в другом месте, а затем ехать в лабораторию для сдачи крови. Причем сделать это нужно в один и тот же день.
Второй скрининг при беременности, когда делать и что входит в исследование
По рекомендациям Всемирной организации здравоохранения (далее ВОЗ) каждая женщина обязана пройти три скрининга на протяжении всего срока беременности. Хотя в наше время врачи-гинекологи направляют всех беременных женщин на данное обследование, есть те, кто по каким-либо причинам пропускают скрининг.
Однако для некоторых категорий женщин такое исследование должно быть обязательным. Это касается прежде всего тех, кто ранее уже рожал детей с генетическими отклонениями или пороками развития. Кроме того в обязательном порядке пройти скрининг нужно:
- женщинам в возрасте от 35 лет, поскольку риск развития различных патологий у плода зависит от возраста матери;
- женщинам, которые в первом триместре принимали лекарственные средства или иные запрещенные препараты для беременных;
- женщины, которые ранее уже перенесли два и более выкидыша;
- женщин, которые страдают от одного из следующих заболеваний, передающихся ребенку по наследству – сахарный диабет, заболевания опорно-двигательного аппарата и сердечно-сосудистой системы,а такжеонкопатологии;
- женщины, у которых есть риск самопроизвольного выкидыша.
Кроме того, пройти скрининг обязательно стоит будущим матерям, если они или их супруги подвергались облучению перед зачатием, а также перенесли непосредственно перед беременностью или во время нее бактериальные и инфекционные заболевания. Как и при первом скрининге во второй раз будущая мать тоже должна сделать УЗИ и сдать биохимический анализ крови, который зачастую называют тройным тестом.
Сроки проведения второго скрининга при беременности
Итак, ответим на вопрос о том, во сколько недель делают второй скрининг при беременности. Как мы уже определили, первое исследование проводят на ранних сроках беременности, а именно в период с 11 по 13 неделю первого триместра. Следующее скрининговое исследование проводят в так называемый «золотой» период беременности, т.е. во втором триместре, который начинается с 14 недели и заканчивается 27 неделей.
Золотым второй триместр называют, потому что именно в этот период времени все первоначальные недомогания, связанные с беременностью (тошнота, слабость, сонливость и другие) отступают, и женщина может полноценно радоваться своему новому состоянию, поскольку ощущает мощный прилив сил.
Женщина должна посещать своего врача-гинеколога каждые две недели, чтобы тот мог следить за протеканием беременности.
Врач дает будущей матери рекомендации относительно ее интересного положения, а также информирует женщину о том, какие обследования и на каком сроке она должна пройти. Стандартно беременная сдает анализ мочи и общий анализ крови перед каждым посещением гинеколога, а второй скрининг проходят с 16 по 20 неделю беременности.
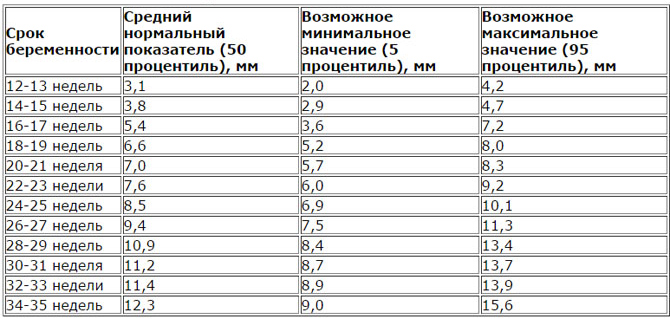
При проведении второго скрининга сначала проходят УЗИ для определения точного срока беременности, чтобы в последствии специалисты смогли верно интерпретировать результаты биохимического анализа крови. На УЗИ врач изучает развитие и размеры внутренних органов плода: длину костей, объем грудной клетки, головы и живота, развитие мозжечка, легких, мозга, позвоночника, сердца, мочевого пузыря, кишечника, желудка, глаз, носа, а также симметричность строение лица.
В общем, анализу подвергается все то, что визуализируется при помощи ультразвукового обследования. Помимо изучения основных характеристик развития малыша специалисты проверяют:
- то, как расположена плацента;
- толщину плаценты и степень ее зрелости;
- количество сосудов в пуповине;
- состояние стенок, придатков и шейки матки;
- количество и качество околоплодных вод.
Нормы по УЗИ скрининга 2 триместра беременности:
Источник: medside.ru
Что такое скрининг при беременности и для чего его проводят?
Вместе с наступлением беременности женщина не раз слышит слово «скрининг». Кто-то из будущих мам говорит о нем со страхом, кто-то с раздражением, кто-то остается безразличным, не до конца вникая в суть. Что такое скрининг и почему он овеян негативом?
На самом деле, это просто комплекс диагностических процедур, которые выполняются в плановом порядке и помогают удостовериться, что ребенок развивается правильно. Ничего страшного в них нет. С 2000 года в женских консультациях все беременные проходят скрининг.
Скрининг в медицине – это комплекс диагностических процедур, которые выявляют риски развития определенных патологий. То есть результаты такого обследования указывают на конкретную болезнь или факторы, которые приведут к ее развитию.
Скрининг применяется в различных областях медицины. Например, генетическое обследование позволяет своевременно выявить заболевания, передающиеся по наследству. В кардиологии такой метод применяется для ранней диагностики ишемической болезни, артериальной гипертонии и тех факторов, которые увеличивают риск развития этих патологий.
Процедура скрининга может проводиться в один этап и даже состоять из одного обследования, или же проводится несколько раз через определенные промежутки времени. Такой способ позволяет врачам оценить изменчивость изучаемых показателей. Скрининг не относится к обязательным процедурам, но он помогает предупредить развитие заболеваний или выявить их на ранних стадиях, когда лечение более эффективно и требует меньших временных и финансовых затрат.
Скрининг при беременности называется перинатальным. Этот комплекс обследований помогает определить, относится ли беременная к группе риска по рождению детей с пороками развития. Выявляется вероятность наличия у будущего ребенка синдромов Дауна, Патау, Эдвардса, дефекта нервной трубки и т.д.
Перинатальный скрининг – это комплекс из нескольких диагностических методик:
- УЗИ – исследование самого плода, особенностей его строения, выявление маркеров хромосомных аномалий. Этот вид обследования также включает в себя допплерографию и кардиотокографию —способы изучения кровотока в пуповине, сердцебиения плода.
- Биохимический анализ – определение количества определенных белков в сыворотке крови матери, которые указывают на вероятность патологий плода.
- Инвазивные методы (биопсия хориона, амниоцентнез и др.) проводятся только в случае, если по данным биохимического анализа и УЗИ выявлен высокий риск генетических патологий.
Как подготовиться к исследованию и как оно проводится
Подготовка к скринингу при беременности зависит от того, какие обследования будут проводиться.
Общие рекомендации таковы:
- Необходимо настроиться на положительные результаты и не переживать. Стресс и эмоциональное напряжение отражаются на всем организме: влияют на выработку гормонов, работу внутренних органов. Все это может исказить результаты.
- При трансвагинальном УЗИ особой подготовки не требуется, но необходимо взять с собой презерватив. При абдоминальном обследовании мочевой пузырь должен быть полным, поэтому за 25-30 минут до него нужно выпить 1-2 стакана воды.
- За 4 часа до биохимического анализа крови нельзя есть, забор делают на голодный желудок.
- На ближайшие 3 дня до обследований нужно отказаться от половых контактов.
Непосредственно перед скринингом женщина заполняет анкету или отвечает на вопросы врача, в которых уточняются общие данные (возраст, вес, количество беременностей и родов), а также способ зачатия, наличие вредных привычек, хронических и наследственных заболеваний.
Обследования во время скрининга проводятся так же, как и обычно:
- УЗИ. При трансвагинальном датчик вводится во влагалище, при абдоминальном – располагается на животе. Изображение выводится на монитор и позволяет врачу оценить состояние плода, выполнить необходимые замеры.
- Допплерография. С определенного срока УЗИ проводится вместе с допплерографией – исследованием направления и скорости кровотока в пуповине.
- КТГ (кардиотокография). Проводится в 3 триместре и является видом УЗИ. Датчики закрепляются на животе, в том месте, где лучше всего прослушивается сердцебиение плода. Показания регистрируются аппаратурой и выводятся на бумажной ленте. Вся процедура длится в среднем 40-60 минут. Подробнее о КТГ→
- Биохимический анализ крови. Забор производится из вены при помощи вакуумной пробирки. До этой процедуры обязательно выполняется УЗИ, так как важно знать точный срок беременности.
Согласно приказу Министерства здравоохранения РФ и рекомендациям ВОЗ, стандартный трехэтапный скрининг при беременности проводится всем женщинам. То есть сам процесс вынашивания ребенка является единственным и достаточным показанием.
Иногда стандартного скрининга с применением ультразвуковых и биохимических исследований оказывается недостаточно.
В группу риска входят следующие женщины:
- старше 35 лет;
- родившие ранее ребенка с хромосомной аномалией;
- те, у которых случалось 2 и более выкидышей подряд; подробнее о невынашивании беременности →
- принимавшие в 1 триместре запрещенные для беременных препараты;
- зачавшие ребенка от близкого родственника;
- имеющие длительную угрозу выкидыша.
Также к группе риска относятся случаи, когда один из супругов незадолго до зачатия попал под облучение. Во всех этих ситуациях вероятность хромосомных нарушений и врожденных аномалий выше. Если она подтверждается биохимическим анализом и УЗИ, женщину направляют в медико-генетический центр для проведения инвазивных методов (биопсии хориона, амниоцентнез и др.).
Скрининг при беременности не имеет противопоказаний. Все методы стандартного обследования безопасны.
Но диагностику могут отменить из-за простудного заболевания (ОРЗ), любой инфекции, включая ОРВИ и ангину. Такие состояния искажают результаты обследований. Поэтому до того, как пройти скрининг, женщина должна появиться на осмотре у гинеколога. При наличии подозрений на заболевание беременная направляется к терапевту, инфекционисту, лору или другому специалисту.
Первый скрининг при беременности проводится с 10 по 14 неделю. Сначала врач делает общий осмотр: измеряет вес, рост, артериальное давление, уточняет наличие хронических заболеваний и, если необходимо, направляет на консультацию к узким специалистам. В это же время женщина сдает мочу, кровь для определения группы и резус-фактора, наличия ВИЧ, гепатита, сифилиса. Подробнее о первом скрининге при беременности→
В первую очередь проводится УЗИ. В ходе процедуры врач изучает хорион, состояние яичников, тонус матки. Также он определяет наличие рук и ног у плода, степень развития мозга и позвоночника. При многоплодной беременности определяется пол будущих детей.
Генетическое исследование в этом случае включает в себя измерение толщины шейной складки (воротниковой зоны) и длину кости носа. Эти показатели дают информацию о вероятности развития синдромов Дауна, Эдвардса, Патау, Тернера – наиболее распространенных хромосомных патологий.
Затем беременную направляют на биохимический анализ крови – «двойной тест».
Определяется количество 2 показателей:
- Свободный бета-ХГЧ. Отклонение этого фактора в большую или меньшую сторону повышает вероятность патологий у плода.
- PPAP-A. Показатели ниже нормы повышают риск хромосомных и генетических нарушений, самопроизвольного аборта, регресса беременности.
Второй скрининг при беременности проводят с 15 по 20 неделю. По его результатам подтверждаются или опровергаются риски, выявленные в первом триместре. И если хромосомные аномалии вылечить нельзя, то дефекты нервной трубки можно устранить или минимизировать. Вероятность их выявления – 90% (при условии, что они есть). Подробнее о втором скрининге при беременности→
Диагностика включает в себя:
- УЗИ. Выполняется только абдоминально. Оценивается анатомия плода, предлежание. Врач измеряет длину костей рук и ног, объем живота, грудной клетки и головы, делает вывод о вероятности скелетной дисплазии. Для исключения других патологий изучает строение желудочков мозга, мозжечка, костей черепа, позвоночника, грудной клетки, а также органов сердечно-сосудистой системы и желудочно-кишечного тракта.
- Биохимический анализ крови – «тройной тест». Определяется количество свободного эстриола, ХГЧ и АФП. Существуют нормы концентрации этих веществ. Вероятность патологий нервной трубки и определенных хромосомных аномалий рассчитывается на основе сопоставления данных всех трех показателей. Так, например, для синдрома Дауна характерно повышение ХГЧ, понижение АФП и свободного эстриола.
Третий скрининг при беременности выполняется с 30 по 34 неделю. Оцениваются риски преждевременных родов, осложнений, решается вопрос о необходимости кесарева сечения. К тому же иногда выявляются внутриутробные пороки, реализующиеся на поздних сроках. Подробнее о скрининге третьего триместра→
Диагностические процедуры включают в себя:
- УЗИ. Выполняется такое же изучение анатомии плода, как и во втором триместре. Также исследуются амниотические воды, плацента, пуповина, шейка матки, придатки. Определяется наличие пороков у плода и акушерских осложнений.
- Допплерометрия. Оценивается кровоток в пуповине и сосудах ребенка, в плаценте и матке. Выявляются пороки сердца у плода, обвитие его пуповиной, зрелость и функциональность плаценты,
- КТГ. Исследуется частота сердцебиения и двигательная активность плода, тонус матки. Выявляется кислородное голодание плода, нарушения в работе сердца.
Стандартный скрининг при беременности, состоящий из ультразвуковых и биохимических исследований, не представляет никакой угрозы для женщины и ее будущего ребенка. Риски от диагностических процедур исключены.
Немного по-другому дело обстоит с инвазивными методами исследования. Так как они представляют собой вмешательство в организм, увеличивается вероятность прерывания беременности. По разным оценкам, в ходе таких процедур она составляет от 0,4% при биопсии хориона, до 1% при амниоцентезе. Именно поэтому данные обследования проводятся не всем, а только при наличии показаний.
Страхи и негативное отношение к перинатальному скринингу основаны на нескольких мифах:
- УЗИ вредит ребенку. На самом деле: современное оборудование совершенно не влияет ни на женщину, ни на плод. Подробнее о том, вредно ли УЗИ при беременности →
- Биохимический анализ крови матери не достоверен, много факторов влияет на показатели. На самом деле: процедура определяет содержание в крови плацентарных белков. Их количество практически не меняется при воздействии внешних факторов. Кроме этого, при интерпретации результатов учитывается наличие у женщины хронических заболеваний, вредных привычек.
- Если женщина и ближайшие родственники с хорошей наследственностью, скрининг не нужен. На самом деле: некоторые заболевания передаются через несколько поколений. К тому же еще пару десятилетий назад диагностика не позволяла выявлять отклонения у плода, поэтому причины выкидышей были неизвестны.
- Чему быть — того не миновать, а лишние переживания ни к чему. На самом деле: некоторые патологии можно исправить или минимизировать риск их развития. Данные диагностики выявляют процент вероятности отклонения, а не дают гарантию его наличия.
Расшифровка результатов скрининга проводится врачом. При интерпретации учитывается срок беременности, возраст женщины, наличие акушерско-гинекологических патологий, хронических заболеваний, вредных привычек, наследственных заболеваний у ближайших родственников, в том числе ранее рожденных детей. В сложных случаях собирается медико-генетическая комиссия.
После обработки результатов будущих родителей приглашают на консультацию. Им подробно рассказывают обо всех возможных рисках и о дальнейшей тактике ведения беременности. Все решения принимаются совместно. Медицинские вмешательства осуществляются после подписания беременной информированного добровольного согласия.
В некоторых случаях результат перинатального скрининга может оказаться ложноотрицательным или ложноположительным.
На достоверность данных влияет:
- лишний вес беременной в стадии ожирения;
- беременность в результате экстракорпорального оплодотворения;
- вынашивание двойни или тройни;
- состояние выраженного стресса у беременной;
- проведение амниоцентеза за неделю до забора крови;
- сахарный диабет у беременной.
Скрининг при беременности – это комплекс обследований, которые выявляют вероятность пороков развития и генетических, хромосомных нарушений у плода. Стандартный набор диагностических процедур состоит из биохимических анализов крови и УЗИ, в том числе допплерографии и кардиотокографии (КТГ). Если женщина попадает в группу риска (высока вероятность хромосомных аномалий), то дополнительно проводятся инвазивные методы: биопсия хориона, амниоцентнез.
Автор: Ольга Ханова, врач,
специально для Mama66.ru
Полезное видео о проведении скрининга при беременности
Источник: mama66.ru
 NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.
NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.