Истмико-цервикальная недостаточность (ИЦН) – как сохранить беременность?
В числе различных причин невынашивания беременности истмико-цервикальная недостаточность (ИЦН) занимает важное место. При ее наличии риск невынашивания увеличивается почти в 16 раз.
Общая частота ИЦН при беременности составляет от 0,2 до 2%. Эта патология — главная причина невынашивания беременности во втором триместре (около 40%) и преждевременных родов — в каждом третьем случае. Она выявляется у 34% женщин с привычным самопроизвольным абортом. По мнению большинства авторов, почти 50% поздних потерь беременности обусловлены именно истмико-цервикальной несостоятельностью.
У женщин же с доношенной беременностью роды при ИЦН нередко имеют стремительный характер, что негативно влияет на состояние ребенка. Кроме того, стремительные роды очень часто осложняются значительными разрывами родовых путей, сопровождающимися массивными кровотечениями. ИЦН — что это такое?
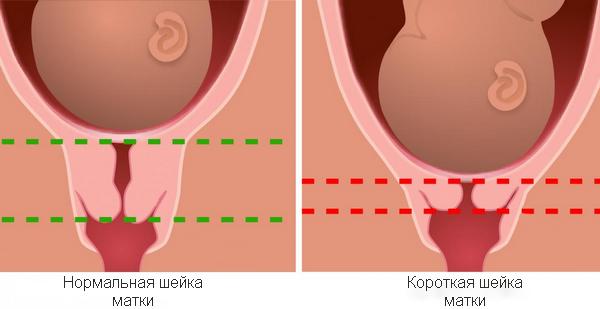
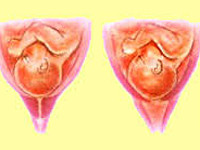
Истмико-цервикальная недостаточность представляет собой патологическое преждевременное укорочение шейки матки, а также расширение ее внутреннего зева (мышечное «запирательное» кольцо) и цервикального канала в результате повышения во время беременности внутриматочного давления. Это может стать причиной выпадения во влагалище плодных оболочек, их разрыва и утраты беременности.
В соответствии с современными представлениями основными причинами неполноценности шейки матки являются три группы факторов:
- Органическая — формирование рубцовых изменений после травматического повреждения шейки.
- Функциональная.
- Врожденная — генитальный инфантилизм и пороки развития матки.
Наиболее частыми провоцирующими факторами являются органические (анатомо-структурные) изменения. Они могут возникать в результате:
- разрывов шейки матки при родах крупным плодом, многоводии и многоплодии;
- тазового предлежания и извлечения плода за тазовый конец;
- стремительных родов;
- наложения акушерских щипцов и вакуумэкстракции плода;
- ручного отделения и выделения последа;
- преждевременных родов;
- проведения плодоразрушающих операций;
- искусственных инструментальных абортов и диагностических выскабливаниях маточной полости;
- операций на шейке матки;
- различных других манипуляций, сопровождающихся ее инструментальным расширением.
Функциональный фактор представлен:
- диспластическими изменениями в матке;
- яичниковой гипофункцией и повышенным содержанием в организме женщины мужских половых гормонов (гиперандрогения);
- повышенным содержанием в крови релаксина в случаях многоплодия, индуцирования овуляции гонадотропными гормонами;
- длительно текущими хроническими или острыми воспалительными заболевания внутренних половых органов.
Факторами риска являются также возраст более 30 лет, избыточная масса тела и ожирение, синдром поликистозных яичников, экстракорпоральное оплодотворение.
В связи с этим следует отметить, что профилактика ИЦН заключается в коррекции имеющейся патологии и в исключении (по возможности) причин, вызывающих органические изменения шейки матки.
Клинические проявления и возможности диагностики
Поставить диагноз истмико-цервикальной недостаточности достаточно трудно, за исключением случаев грубых посттравматических анатомических изменений и некоторых аномалий развития, поскольку существующие в настоящее время тесты не являются полностью информативными и достоверными.
Основным признаком при диагностике большинство авторов считают уменьшение длины шейки матки. Во время влагалищного исследования в зеркалах этот признак характеризуется вялыми краями наружного зева и зиянием последнего, а внутренний зев свободно пропускает палец гинеколога.
Диагноз до беременности устанавливается в случае возможности введения в цервикальный канал в период секреторной фазы расширителя №6. Определение состояния внутреннего зева желательно осуществлять на 18-й – 20-й день от начала менструации, то есть во второй фазе цикла, с помощью гистеросальпингографии, при которой определяется ширина внутреннего зева. В норме его величина равна 2,6 мм, а прогностически неблагоприятный признак — 6-8 мм.
Во время самой беременности, как правило, каких-либо жалоб женщины не предъявляют, а клинические признаки, позволяющие предположить о возможности угрозы прерывания, обычно отсутствуют.
В редких случаях возможны такие косвенные симптомы ИЦН, как:
- ощущения дискомфорта, «распирания» и давления в нижних отделах живота;
- колющие боли в области влагалища;
- выделения из половых путей слизистого или сукровичного характера.
В период наблюдения в женской консультации немалое значение в отношении диагностики и тактики ведения беременной имеет такой симптом, как пролабирование (выпячивание) плодного пузыря. При этом о степени угрозы прерывания беременности судят по 4 степеням расположения последнего:
- I степень — над внутренним зевом.
- II степень — на уровне внутреннего зева, но визуально не определяется.
- III степень — ниже внутреннего зева, то есть в просвете канала шейки, что свидетельствует уже о позднем выявлении ее патологического состояния.
- IV степень — во влагалище.
Таким образом, критериями предварительной клинической диагностики истмико-цервикальной недостаточности и включения пациенток в группы риска являются:
- Данные анамнеза о наличии в прошлом малоболезненных выкидышей на поздних сроках гестации или быстрых преждевременных родов.
- Привычное невынашивание. При этом принимается во внимание, что каждая последующая беременность завершалась преждевременными родами на все более ранних гестационных сроках.
- Наступление беременности после длительного периода бесплодия и использование ЭКО.
- Наличие пролабирования плодных оболочек в канале шейки матки в конце предыдущей беременности, что устанавливается по данным анамнеза или из карточки диспансерного учета, находящейся в женской консультации.
- Данные вагинального исследования и осмотра в зеркалах, во время которых определяются признаки размягчения влагалищного отдела шейки и его укорочение, а также пролабирование плодного пузыря во влагалище.
Однако в большинстве случаев даже выраженная степень пролабирования плодного пузыря протекает без клинических признаков, особенно у первородящих, в связи с закрытым наружным зевом, а факторы риска не удается выявить вплоть до возникновения родовой деятельности.
В связи с этим УЗИ при истмико-цервикальной недостаточности с определением длины шейки матки и ширины ее внутреннего зева (цервикометрия) приобретает высокое диагностическое значение. Более достоверной является методика эхографического исследования посредством трансвагинального датчика.
Как часто нужно делать цервикометрию при ИЦН?
Она осуществляется в обычные скрининговые сроки беременности, соответствующие 10-14, 20-24 и 32-34 неделям. У женщин с привычным невынашиванием во втором триместре в случаях явного наличия органического фактора или при подозрении на возможность наличия посттравматических изменений с 12 до 22 недели беременности рекомендуется проводить динамическое исследование — каждую неделю или 1 раз в две недели (в зависимости от результатов осмотра шейки в зеркалах). При предположении о наличии функционального фактора цервикометрия осуществляется с 16 недель гестации.
Критериями оценки данных эхографического исследования, преимущественно на основании которых осуществляется окончательная диагностика и избирается лечение ИЦН при беременности, являются:
- У перво- и повторнобеременных на сроках меньше 20-и недель длина шейки, составляющая 3 см, является критической в плане угрожающего самопроизвольного прерывания беременности. Такие женщины нуждаются в интенсивном наблюдении и включении в группу риска.
- До 28 недель при многоплодной беременности нижняя граница нормы длины шейки составляет у первобеременных 3,7 см, у повторнобеременных — 4,5 см.
- Норма длины шейки у многорожавших здоровых беременных и женщин с ИЦН на 13-14 неделях — от 3,6 до 3,7 см, а на 17-20 неделях шейка с недостаточностью укорачивается до 2, 9 см.
- Абсолютный признак невынашивания, при котором уже требуется соответствующая хирургическая коррекция при ИЦН — это длина шейки матки, составляющая 2 см.
- Ширина внутреннего зева в норме, составляющая к 10-й неделе 2,58 см, равномерно увеличивается и к 36-й неделе достигает 4,02 см. Прогностическое значение имеет уменьшение показателя отношения длины шейки к ее диаметру в области внутреннего зева до 1,12-1,2. В норме этот параметр равен 1,53-1,56.
В то же время, на вариабельность всех этих параметров влияют тонус матки и ее сократительная активность, низкое плацентарное прикрепление и степень внутриматочного давления, создающие определенные трудности в интерпретации результатов в плане дифференциальной диагностики причин угрозы прерывания беременности.
Способы сохранения и пролонгирования беременности
При выборе методов и препаратов для коррекции патологии у беременных необходим дифференцированный подход.
Такими методами являются:
- консервативные — клинические рекомендации, лечение препаратами, применение пессария;
- хирургические методы;
- их сочетание.
Включает психологическое воздействие путем разъяснения возможности благополучного вынашивания и родов, и значения выполнения всех рекомендаций гинеколога. Даются советы в отношении исключения психологических нагрузок, степени физической активности в зависимости от выраженности патологии, возможности проведения декомпрессионной гимнастики. Не разрешаются ношение грузов весом более 1 – 2-х кг, длительная ходьба и т. д.
Можно ли сидеть при ИЦН?
Длительное пребывание в сидячем положении, так же, как и вертикальное положение вообще, способствует повышению внутрибрюшного и внутриматочного давления. В связи с этим в течение дня желательно чаще и дольше находиться в горизонтальном положении.
Как правильно лежать при ИЦН?
Отдыхать необходимо на спине. Ножной конец кровати должен быть приподнят. Во многих случаях рекомендуется строгий постельный режим с соблюдением, преимущественно, указанного выше положения. Все эти меры позволяет снизить степень внутриматочного давления и степень риска пролабирования плодного пузыря.
Лечение начинают с проведения курса противовоспалительной и антибактериальной терапии препаратами из фторхинолоновой или цефалоспориновой группы третьего поколения с учетом результатов предварительного бактериологического исследования.
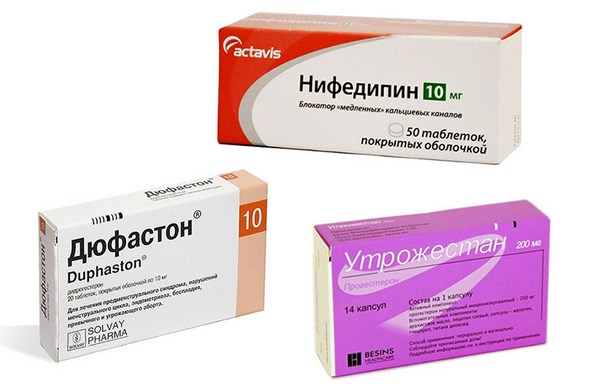
Для снижения тонуса матки и, соответственно, внутриматочного давления, назначаются такие спазмолитические препараты, как Папаверин внутрь или в свечах, Но-шпа внутрь, внутримышечно или внутривенно капельно. При их недостаточной эффективности применяется токолитическая терапия, способствующая значительному снижению маточной сократительной способности. Отимальным токолитиком является Нифедипин, обладающий наименьшими числом побочных эффектов и незначительной их выраженностью.
Кроме того, при ИЦН рекомендуется укрепление шейки матки Утрожестаном органического происхождения до 34 недель беременности, а при функциональной форме посредством — препарата Прогинова до 5-6 недель, после чего назначается Утрожестан до 34 недель. Вместо Утрожестана, действующим компонентом которого является прогестерон, могут быть назначены аналоги последнего (Дюфастон, или дидрогестерон). В случаях наличия гиперандрогении базовыми препаратами в программе лечения являются глюкокортикоиды (Метипред).
Хирургические и консервативные методы коррекции ИЦН
Может ли удлиниться шейка при ИЦН?
С целью увеличения ее длины и уменьшения диаметра внутреннего зева применяются также такие методы, как хирургический (наложение швов) и консервативный в виде установки перфорированных силиконовоых акушерских пессариев различных конструкций, способствующих смещению шейки матки по направлению к крестцу и удержанию ее в этом положении. Однако в большинстве случаев удлинения шейки до необходимой (физиологической для данного срока) величины не происходит. Использование хирургического метода и пессария осуществляют на фоне гормональной и, если необходимо, антибактериальной терапии.
Что лучше — швы или пессарий при ИЦН?
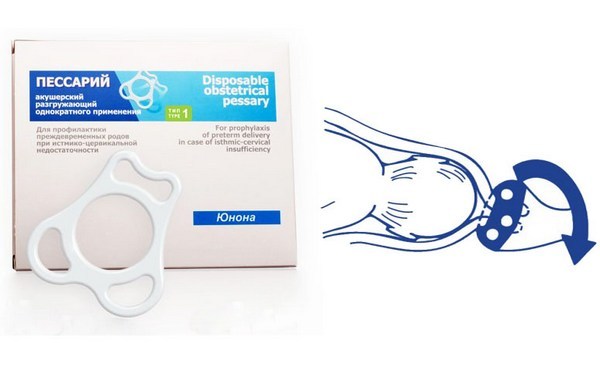
Процедура установки пессария, в отличие от хирургической методики наложения швов, относительно проста в смысле технического выполнения, не требует применения обезболивания, легко переносится женщиной и, главное, не вызывает нарушения кровообращения в тканях. Его функция заключается в снижении давления плодного яйца на несостоятельную шейку, сохранении слизистой пробки и снижении риска инфицирования.
Акушерский разгружающий пессарий
Однако применение любой методики требует дифференцированного подхода. При органической форме ИЦН наложение круговых или П-образных (лучше) швов целесообразно в сроки 14-22 недель беременности. При наличии у женщины функциональной формы патологии акушерский пессарий можно устанавливать в сроки от 14 до 34 недель. В случае прогрессирования укорочения шейки матки до 2,5 см (и меньше) или увеличения диаметра внутреннего зева до 8 мм (и больше) дополнительно к пессарию накладываются хирургические швы. Удаление пессария и снятие швов при ПЦН осуществляется в условиях стационара на 37-й – 38-й неделях беременности.
Таким образом, ИЦН является одной из наиболее частых причин прерывания беременности до 33 недель. Эта проблема изучена в достаточной степени и адекватно корригированная ИЦН в 87% и более позволяет достичь желаемых результатов. В то же время, методы коррекции, способы контроля их эффективности, а также вопрос об оптимальных сроках хирургического лечения по настоящее время остаются дискуссионными.
Источник: ginekolog-i-ya.ru
Истмико-цервикальная недостаточность – нарушение, связанное с открытием шейки матки еще в процессе эмбриогенеза, что приводит к самопроизвольному аборту или преждевременному родоразрешению. Клинически данная патология обычно никак не проявляется, иногда возможно появление незначительной боли и чувства распирания, выделение слизи с кровью. Для определения патологических изменений и подтверждения диагноза используется ультразвуковое сканирование. Медицинская помощь заключается в установке во влагалище кольца Мейера (специального пессария) или хирургическом наложении швов. Также показана медикаментозная терапия.
Истмико-цервикальная недостаточность (ИЦН) – патология беременности, развивающаяся вследствие ослабления мышечного кольца, располагающегося в зоне внутреннего зева и неспособного удержать плод и его оболочки. В акушерстве такое состояние встречается у каждой десятой пациентки, обычно возникает во втором триместре, реже диагностируется после 28 недель беременности. Опасность истмико-цервикальной недостаточности заключается в отсутствии ранней симптоматики при том, что данное патологическое состояние может приводить к гибели плода на поздних сроках или наступлению преждевременных родов. Если у женщины наблюдается привычное невынашивание беременности, примерно в четверти клинических случаев причиной такого состояния является ИЦН.
При истмико-цервикальной недостаточности наблюдается снижение мышечного тонуса с области внутреннего зева, что приводит к его постепенному раскрытию. В результате часть плодных оболочек опускается в просвет шейки матки. На данном этапе истмико-цервикальная недостаточность представляет реальную угрозу для ребенка, так как даже незначительная нагрузка или активные движения могут вызвать нарушение целостности плодного пузыря, последующие преждевременные роды или гибель плода. Кроме этого, при ИЦН возможно занесение инфекции к плоду, поскольку в половых путях всегда присутствует определенная микрофлора.
Этиология истмико-цервикальной недостаточности заключается в снижении тонуса мышечных волокон, которые формируют маточный сфинктер. Его основная роль – поддержание шейки матки в закрытом состоянии вплоть до наступления родовой деятельности. При истмико-цервикальной недостаточности данный механизм нарушается, что приводит к преждевременному раскрытию цервикального канала. Зачастую причиной ИЦН становятся травматические повреждения шейки матки в анамнезе. Вероятность развития истмико-цервикальной недостаточности повышается у женщин, которые перенесли поздние аборты, разрывы, оперативные роды (наложение акушерских щипцов).
Истмико-цервикальная недостаточность часто возникает после плодоразрушающих операций, родов в тазовом предлежании и хирургических вмешательств на шейке матки. Все эти факторы обуславливают травматизацию цервикса и возможное нарушение расположения мышечных волокон относительно друг друга, что в итоге способствует их несостоятельности. Также причиной истмико-цервикальной недостаточности могут стать врожденные аномалии, связанные с неправильным строением органов репродуктивной системы беременной женщины. Достаточно редко встречается врожденная ИЦН, определить которую можно даже при отсутствии зачатия – в подобном случае в момент овуляции будет отмечаться раскрытие шеечного канала более чем на 0,8 см.
Истмико-цервикальная недостаточность нередко наблюдается на фоне гиперандрогении – повышенного содержания мужских половых гормонов в крови пациентки. Увеличение вероятности развития патологии отмечается при сочетании этой проблемы с дефицитом продукции прогестерона. Отягощающим фактором при истмико-цервикальной недостаточности является многоплодие. Наряду с повышенным давлением на шейку матки в подобных случаях часто выявляется увеличение продукции гормона релаксина. По этой же причине истмико-цервикальная недостаточность иногда диагностируется у пациенток, которым проводилась индукция овуляции гонадотропинами. Вероятность развития данной патологии повышается при наличии крупного плода, многоводии, присутствии у пациентки вредных привычек, выполнении тяжелой физической работы в период вынашивания.
Классификация истмико-цервикальной недостаточности
С учетом этиологии можно выделить два вида истмико-цервикальной недостаточности:
- Травматическая. Диагностируется у пациенток, в анамнезе которых присутствуют операции и инвазивные манипуляции на цервикальном канале, повлекшие за собой образование рубца. Последний состоит из соединительнотканных элементов, которые не выдерживают повышения нагрузки при давлении плода на шейку матки. По этой же причине возможна травматическая истмико-цервикальная недостаточность у женщин с разрывами в анамнезе. ИЦН данного вида проявляется преимущественно во 2-3 триместре, когда вес беременной матки стремительно повышается.
- Функциональная. Обычно такая истмико-цервикальная недостаточность провоцируется расстройством гормонального фона, вызывается гиперандрогенией или недостаточной продукцией прогестерона. Данная форма нередко возникает после 11 недели эмбриогенеза, что обусловлено началом функционирования желез внутренней секреции у плода. Эндокринные органы ребенка продуцируют андрогены, которые в совокупности с веществами, синтезирующимися в организме женщины, приводят к ослаблению мышечного тонуса и преждевременному открытию шеечного канала.
Клинически истмико-цервикальная недостаточность, как правило, никак не проявляется. При наличии симптомов признаки патологии зависят от срока, на котором возникли изменения. В первом триместре об истмико-цервикальной недостаточности может свидетельствовать кровомазание, не сопровождающееся болью, в редких случаях сочетающееся с незначительным дискомфортом. На поздних этапах (после 18-20 недель эмбриогенеза) ИЦН приводит к гибели плода и, соответственно, выкидышу. Возникает кровомазание, возможен дискомфорт в пояснице, животе.
Особенность истмико-цервикальной недостаточности заключается в том, что даже при своевременном посещении акушера-гинеколога из-за отсутствия явной симптоматики выявить патологические изменения непросто. Обусловлено это тем, что рутинно в ходе каждой консультации объективный гинекологический осмотр не осуществляется, чтобы уменьшить вероятность занесения патогенной микрофлоры. Однако даже в ходе гинекологического исследования заподозрить проявления истмико-цервикальной недостаточности удается не всегда. Поводом для проведения инструментальной диагностики может послужить чрезмерное размягчение или уменьшение длины шейки. Именно эти симптомы зачастую указывают на начавшуюся истмико-цервикальную недостаточность.
Диагностика истмико-цервикальной недостаточности
УЗ-сканирование – самый информативный метод в выявлении истмико-цервикальной недостаточности. Признаком патологии является укорочение шейки матки. В норме данный показатель варьирует и зависит от этапа эмбриогенеза: до 6 месяцев беременности он составляет 3,5-4,5 см, на поздних сроках – 3-3,5 см. При истмико-цервикальной недостаточности указанные параметры изменяются в меньшую сторону. Об угрозе прерывания или преждевременного появления младенца на свет свидетельствует укорочение канала до 25 мм.
V-образное открытие шейки – характерный признак истмико-цервикальной недостаточности, который наблюдается как у рожавших, так и у нерожавших пациенток. Обнаружить такой симптом удается при проведении ультразвукового мониторинга. Иногда для подтверждения диагноза во время сканирования выполняется проба с повышением нагрузки – больную просят покашлять или немного давят на дно маточной полости. У рожавших пациенток истмико-цервикальная недостаточность иногда сопровождается увеличением просвета шейки на всем протяжении. Если женщина относится к группе риска или имеет косвенные признаки ИЦН, проводить мониторинг следует дважды в месяц.
При истмико-цервикальной недостаточности показан полный покой. Важно оградить беременную женщину от негативных факторов: стрессов, вредных условий труда, интенсивных физических нагрузок. Вопрос об условиях последующего ведения беременности решает акушер-гинеколог с учетом состояния пациентки и выраженности патологических изменений. Консервативная помощь при истмико-цервикальной недостаточности предполагает установку во влагалище кольца Мейера, которое уменьшает давление плода на шейку матки. Процедуру рекомендуется проводить в период эмбриогенеза 28 недель и более при незначительном открытии зева.
Хирургическое вмешательство при истмико-цервикальной недостаточности позволяет с большой вероятностью доносить младенца до нужного срока. Манипуляция предполагает наложение на шейку шва, предупреждающего ее преждевременное открытие. Операция осуществляется под наркозом, для ее выполнения необходимы следующие условия: признаки целостности плодных оболочек и жизнедеятельности плода, срок беременности до 28 недель, отсутствие патологических выделений и инфекционных процессов со стороны половых органов. Швы и пессарий при истмико-цервикальной недостаточности удаляют по достижении периода эмбриогенеза 37 недель, а также в случае наступления родов, вскрытия плодного пузыря, формирования свища или возникновения кровомазания.
В ходе консервативной терапии и в послеоперационном периоде пациенткам с истмико-цервикальной недостаточностью назначаются антибактериальные препараты, позволяющие предупредить развитие инфекции. Также показано использование спазмолитиков, при гипертонусе матки – токолитиков. При функциональной форме истмико-цервикальной недостаточности дополнительно могут применяться гормональные средства. Родоразрешение возможно через естественные половые пути.
Прогноз и профилактика истмико-цервикальной недостаточности
При истмико-цервикальной недостаточности женщина может доносить малыша до предполагаемой даты родов. Из-за слабого мышечного сфинктера увеличивается риск стремительных родов, при наличии вероятности развития данного состояния беременных госпитализируют в акушерское отделение. Профилактика истмико-цервикальной недостаточности предполагает своевременное обследование и лечение выявленных заболеваний (особенно гормональных) еще на этапе планирования зачатия. После оплодотворения пациентка должна нормализовать режим труда и отдыха. Важно исключить стрессовые факторы, тяжелую работу. Специалистам следует внимательно следить за состоянием женщины и как можно раньше определить, входит ли она в группу риска по развитию ИЦН.
Источник: www.krasotaimedicina.ru
Истомико-цервикальная недостаточность: особенности беременности и родов
Беременность без осложнений и патологий – это розовая мечта каждой женщины. Суровая реальность, к сожалению, часто преподносит неприятные сюрпризы. Одним из них может стать истмико-церквиальная недостаточность, или сокращенно ИЦН.
ИЦН при беременности встречается сравнительно редко, лишь 1-9 % женщин. Что же скрывается за этим словосочетанием? Чтобы понять, что это такое, и какие процессы приводят к этой патологии, нужно понять строение матки.
Она состоит из тела – мышечного полого мешка, в котором вынашивается ребенок, и шейки, закрывающей вход в матку. Совместно с перешейком шейка матки образовывает первую часть родовых путей. И шейка и перешеек состоят из двух видов тканей: соединительной и мышечной.
Причем мышечная ткань сконцентрирована в верхней части шейки, у внутреннего зева матки. Мышцы образуют кольцо-сфинктер, которое не выпускает из матки плодное яйцо раньше времени.
Однако в некоторых случаях это самое мышечное кольцо оказывается неспособно выдержать увеличивающуюся нагрузку: вес плода и околоплодных вод, тонус матки. В результате под давлением плодного яйца шейка матки укорачивается и раскрывается раньше времени.
Чем же опасно ИЦН при беременности? Во-первых, раскрытая шейка матки провоцирует опускание плода, плодная оболочка попадает в канал матки. В этот период она может вскрыться буквально от любого резкого движения.
Во-вторых, влагалище женщины никогда бывает стерильным. В нем всегда имеются различные бактерии, а часто и инфекции. В итоге происходит инфицирование плодной оболочки. В этом месте она истончается и может порваться просто под весом околоплодных вод.
Вскрытие плодного пузыря и излитие вод вызывают начало родовой деятельности. Таким образом, ИЦН становится одной из самых частых причин выкидышей на поздних сроках (до 22 недель), или преждевременных родов (с 22 до 37 недель).
Как правило, ИЦН развивается на сроке от 16 до 27 недель. В редких случаях патология может развиться раньше, даже на 11 неделе.
Виды и причины истмико-цервикальная недостаточности
В чем причины ИЦН? Они могут быть самыми разными, и в зависимости от причин, выделяют травматическую и функциональную недостаточность.
С первым видом все ясно из названия. Травматическая ИЦН развивается в том случае, если мышцы шейки матки были травмированы тем или иным образом. Из-за чего могут возникнуть травмы? Любая процедура, связанная с расширением шейки матки чревата ее травмой. Это и аборты, и выскабливания после выкидышей, и диагностические выскабливания. Кроме того, мышцы шейки матки могут быть травмированы в ходе родов, а также после ЭКО (экстракорпорального оплодотворения).
В этом случае механизм образования ИЦН при беременности крайне просто: на месте любой травмы возникает рубец из соединительной ткани. В отличие от мышечной, соединительная ткань не способна растягиваться, это и становится причиной недостаточности.
С функциональной ИЦН все несколько сложнее. Ее причины могут крыться в разных факторах. Однако чаще всего данный вид недостаточности связан с гормональными сбоями. Как правило, речь идет о недостатке прогестерона, или же об избытке мужских гормонов – андрогенов. Кстати, это вторая по частоте причина ИЦН.
В этом случае недостаточность начинает развиваться на ранних сроках, примерно с 11 недели беременности. Связанно это с тем, что в это время начинает работать поджелудочная железа плода. Она вырабатывает мужские гормоны, и, если у матери их количество повышено или имеется чувствительность к ним, последствия не замедлят сказаться: мышцы в шейке матки ослабевают, и шейка раскрывается.
ИЦН может развиться и по более прозаичным причинам. Например, в том случае, если беременность многоплодная или же имеет место многоводие. В этом случае нагрузка на шейку матки больше, чем при обычной беременности, что также может привести к недостаточности. Не стоит забывать и о патологиях развития матки.
К огромному сожалению, истмико-цервикальная недостаточность протекает бессимптомно. Лишь в некоторых случаях ИЦН на ранних сроках может проявлять себя примерно также как угрожающий выкидыш: мажущими кровянистыми выделениями, тянущими болями в животе, распирающие ощущения во влагалище. Обычно же симптомы у ИЦН при беременности отсутствуют.
Из-за того, что ИЦН протекает практически бессимптомно, диагностировать ее очень сложно. Для этого необходимо регулярно посещать гинеколога и проводить вагинальный осмотр каждое посещение. К сожалению, многие врачи считают, что осматривать родовые пути достаточно при постановке на учет и уже в роддоме перед родами.
В итоге женщина посещает консультацию, однако врач проводит лишь измерение веса, размера живота и артериального давления. В таких условиях о диагнозе ИЦН при беременности женщина может узнать, когда уже будет поздно.
Часто об том узнают уже поле выкидыша или преждевременных родов при помощи особого исследования: гистеросальпингография – рентгеновский снимок матки и труб с использование рентгеноконстрастного вещества.
Конечно же, если у женщины ранее уже наблюдалась данная патология, за её здоровьем будут наблюдать куда более пристально. Впрочем, вы можете настоять на том, чтобы вагинальный осмотр проводился каждый раз при посещении гинеколога.
Во время осмотра врач должен обратить внимание на размягчение шейки матки, уменьшение ее длинны на начальной стадии ИЦН, и раскрытие шейки на более поздней стадии.
Остается один вопрос, какая длинна шейки матки считается нормальной? Многое зависит от срока, ведь ближе к родам уменьшение длины считается нормальным:
- на сроке 24-28 недель: 35-45 мм;
- после 28 недели: 30-35 мм.
Впрочем, в распоряжении врача только его собственные ощущения и гинекологическое зеркало. И если внешний зев матки еще не открыт, гинеколог может только предположить ИЦН, а более точно поставить диагноз при помощи ультразвукового исследования.
Исследование проводится вагинальным датчиком. Отмечаются следующие факторы, которые позволяют определить, имеет ли место истмико-цервикальная недостаточность:
- длина шейки матки;
- наличие раскрытия внутреннего зева.
Если внутренний зев уже начал открываться, а внешний еще находится в закрытом состоянии, шейка матки принимает V-вид, и это хорошо видно на УЗИ. Существует еще несколько дополнительных тестов, которые позволяют уточнить диагноз в сложных случаях. Например, у женщины могут провоцировать кашель или давить на дно матки (то есть в ее верхнюю часть). Это обязательно отражается на шейке матки, и ИЦН дает о себе знать.
Только после того, как будет точно установлен диагноз, а также причина патологии, можно приступать к лечению ИЦН при беременности. Без знания причины, как и в любом другом случае, подобрать адекватное лечение не получится.
Прежде всего, выделяют функциональную ИЦН, возникающую на фоне гормональных сбоев. В этом случае назначается гормональная терапия, призванная восстановить нормальный уровень гормонов. Прием препаратов продолжают в течение 1-2 недель, после чего повторно осматривают пациентку. Если ситуация стабилизировалась, и шейка матки больше не раскрывается, то прием препаратов продолжают, сохраняя постоянный контроль за состоянием беременной. Если же ситуация ухудшается, отдают предпочтение другим способам лечения.
Второй способ лечения ИЦН при беременности – установка разгрузочного пессария, его еще называют кольцом Мейера. Фактически, оно представляет собой небольшую конструкцию из пластика, особой формы. Его помещают во влагалище, и оно поддерживает шейку матки, перераспределяет вес плода и околоплодных вод, и позволяет сохранить беременность.
Кольцо Мейера может быть установлено практически на любом сроке, когда вообще целесообразно оттягивать роды. Именно его используют в случаях незапущенной ИЦН на фоне многоплодия или многоводия. Если же ИЦН ярковыражена, то данный способ может быть использован только как вспомогательный.
Насколько бы не был полезен пессарий, это все-таки инородное тело, которое может спровоцировать дисбиоз влагалища. Во избежание этого у женщины регулярно берет мазки, а также проводят профилактическую санацию антисептиками. В редких случаях могут быть назначены антибиотики.
Снимают кольцо после 37 недели, или же в том случае, если начинается родовая деятельность.
В случаях, когда пластикового кольца явно недостаточно, избирается следующий метод лечения ИЦН при беременности: наложение швов. Внутренний зев матки сужается и сшивается не рассасывающимися нитками. Чаще всего используются шелковые.
На каком сроке проводится операция? В данном случае все определяется индивидуально. Чаще всего, швы накладывают на ранних сроках, то есть до 17 недель. В зависимости от индивидуальных показаний операция может быть проведена и позже, но не позднее 28 недель. В этом вопросе пессарий выгодно отличается от швов, он может быть установлен и на более поздних сроках.
Наложение швов — довольно серьезная операция. Она проводится в условиях стационара, под местным, кратковременным наркозом. Особое внимание уделяется подбору наркоза. Он не должен повредить ребенку. Чтобы избежать осложнений, за несколько дней до операции обязательно берется мазок на микрофлору, а непосредственно перед процедурой проводят санацию влагалища. Мазки и санацию делают и после наложения швов.
Повышенный тонус матки при уже наложенных швах – это серьезный риск. Поэтому часто пациенткам назначают препараты, снижающие тонус матки, такие как магнезия и гинипрал, а также спазмолитики, например, тот же папаверин.
Снять швы можно в простом кабинете гинеколога на кресле. Делают это в следующих случаях:
- На 38 неделе, так как беременность уже считается доношенной, и в любой момент могут начаться роды;
- Если на любом сроке начинается стабильная родовая деятельность;
- Если околоплодные воды отходят или начинают подтекать, так как в этом случае есть риск инфицирования плода, и речь уже идет о срочном родоразрешении;
- Если наблюдаются кровянистые выделения;
- При прорезывании швов.
Если швы снимают не в соответствующий срок, а по причине возникающих осложнений, врачи проводят коррекцию и лечение этих осложнений. После этого принимается решение, проводить ли повторную коррекцию.
К сожалению, у этой процедуры, как и почти у всех лечебных процедур, имеется ряд противопоказаний. В том числе:
- различные тяжелые заболевания матери;
- патологии развития плода;
- предлежание плаценты.
Любая патология в течение беременности требует не только своевременного лечения, но и соблюдения того или иного режима. Истмико-цервикальная недостаточность не исключение. Женщине с этой патологией необходимо отказаться от лишних физических нагрузок, исключить половые контакты, побольше лежать. Пусть домашние дела за вас делают близкие. Не забывайте своевременно принимать все назначенные вам препараты.
Не последнюю роль играет и психологический настрой женщины. В этот период очень важен оптимизм, вера в успех и положительный исход ситуации. И, конечно же, не пропускайте плановые осмотры. От этого зависит ваше здоровье, и появление на свет вашего ребенка.
Поскольку ИЦН – это, по сути, неспособность мышечного кольца оставаться в закрытом состоянии, часто роды при ИЦН проходят стремительно. Конечно, и здесь все индивидуально, и время родов может быть разным.
Своевременная терапия и соблюдение режима, как правило, помогают будущей маме доносить ребенка до положенного срока. Тогда женщину заблаговременно кладут в стационар, где она находится под постоянным наблюдением.
В случаях, когда роды все-таки начинаются до срока, ситуация складывается несколько более сложная. Очень важно своевременно попасть в роддом, и при этом быть во всеоружии, то есть, хотя бы с папой документов: обменная карта, полис, паспорт. Особенно важна обменная карта, так как в ней содержатся сведения о вашей беременности, которые необходимы акушерам для правильного ведения родов. Поэтому женщинам с ИЦН особенно важно носить все документы с собой.
К счастью, истмико-цервикальная недостаточность встречается все-таки достаточно редко. А современная медицина позволяет решить и эту проблему, причем без вреда для женщины и ее малыша. Поэтому данного диагноза бояться не стоит. Главное, соблюдать все рекомендации вашего врача.
Источник: mama66.ru
Что такое истмико-цервикальная недостаточность при беременности и как ее лечить?
Истмико-цервикальная недостаточность — распространенная причина потери ребенка при беременности. Особенно часто из-за этой патологии происходят выкидыши в середине гестационного срока.
В конце срока вынашивания малыша ИЦН нередко приводит к преждевременным родам. Что собой представляет эта патология и какие способы коррекции при беременности существуют, мы расскажем в данном материале.
Шейка матки выполняет важную функцию — она сдерживает развивающегося малыша внутри полости матки. Цервикальный канал, расположенный внутри шейки, сразу после оплодотворения заполняется густой слизью-пробкой, не позволяющей проникнуть к малышу инфекциям и вирусам.
Если шейка с поставленными перед ней природой целями справляется не в полном объеме, говорят об истмико-церкивальной недостаточности. При ней шейка просто не в состоянии выдерживать давление растущего крохи и амниотической жидкости, вследствие чего может случиться выкидыш, ранние роды, а при доношенной беременности роды при ИЦН могут носить опасный стремительный характер.
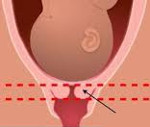
Сама шейка в состоянии недостаточности укорачивается, размягчается. В норме процесс укорочения и сглаживания начинается только перед родами. При истмико-цервикальной недостаточности укорочение происходит значительно раньше. Внутренний зев расширяется. Появляется угроза выпадения из матки частей плодных оболочек и последующей гибели малыша.
По наблюдениям акушеров-гинекологов, патологическое состояние встречается примерно в 2-3% всех беременностей. У каждой третьей женщины с ИЦН происходят преждевременные роды. Каждая вторая гибель ребенка на позднем сроке гестации обусловлена именно этой причиной.
Существуют три большие группы причин, которые могут привести к патологии шейки матки и перешейка.
Это самая редкая причина. Инфантилизм развития половых органов, матки и ее шейки встречается не так часто. Нередко половой инфантилизм сочетается с другими врожденными аномалиями и пороками, такими, как синдром Дауна, например.
Если ткани шейки матки находятся в неправильном балансе между соединительными и мышечными волокнами, если они неадекватно отзываются на гормональную стимуляцию, то функции шейки нарушаются. Такое может случиться с женщиной, у которой истощены яичники, функции половых желез снижены, в крови повышено содержание мужских половых гормонов, например, тестостерона.
Если женщину готовили к зачатию, стимулируя овуляцию гонадотропными гормонами, то у нее может быть повышен гормон релаксин. Под его действием мускулатура главного репродуктивного женского органа расслабляется. Тот же расслабляющий гормон бывает превышен и у женщины, которая носит под сердцем несколько малышей одновременно.
Нередко причина недостаточности шейки кроется в гинекологических заболеваниях, которые долгое время не лечили и которые перешли в хроническую стадию.
Риск возникновения функциональной ИЦН повышается у женщин, решивших стать мамами после 30 лет, у дам, имеющих лишние килограммы или страдающих ожирением, а также у представительниц прекрасного пола, забеременевших посредством экстракорпорального оплодотворения.
Это наиболее часто встречающаяся причина возникновения шеечной несостоятельности в период вынашивания малыша. Она может быть связана с травмами, которые претерпевала шейка матки ранее.
Обычно такое случается в родовом процессе, если дама произвела на свет крупного ребенка, близнецов или тройняшек естественным путем, а роды были тяжелыми. Прежние разрывы не могут не сказаться на здоровье шейки в течение последующей беременности.
Если прежняя беременность сопровождалась многоводием, если родовый процесс был стремительным, если плаценту пришлось отделять вручную, все это также повышает риск травмирования шейки и возникновения последующей истмико-цервикальной недостаточности.
Все операции, которые проводились с механическим расширением шейки, сказываются на ее последующем состоянии. К таким операциям относятся аборты, выскабливания, в том числе диагностические, а также операции на шейке.
Выраженных симптомов патология не имеет. Беременные зачастую не догадываются о том, что у них слабая шейка, есть патологические изменения и существует серьезная опасность невынашивания. Никаких неприятных ощущений ИНЦ пациенткам не доставляет.
Нечасто в самом начале сроке гестации могут проявиться некоторые симптомы угрозы выкидыша — необильная сукровичная или кровянистая «мазня» из влагалища, незначительные тянущие ощущения внизу живота и в области поясницы.
Диагностировать истмико-цервикальную недостаточность очень сложно, поскольку явных симптомов она не имеет. Заподозрить неладное врач может при гинекологическом осмотре, но его проводят беременным нечасто. В основном только при постановке на учет.
Однако, если женщина входит в группу риска по вероятности развития ИЦН, то осмотры могут проводиться чаще. На гинекологическом кресле с применением акушерских зеркал и обычной пальпации доктор может определить только консистенцию шейки, увидеть состояние наружного зева и состояние цервикального канала — закрыт он или приоткрыт. Этой информации крайне мало для постановки соответствующего диагноза.
В самом начале беременности женщинам назначают прохождение кольпоскопии, при этом исследовании при помощи специального прибора — кольпоскопа — удается получить больше информации о цервикальном канале и о структуре шеечных тканей. По результатам прохождения этого обследования могут появиться подозрения на слабость шейки.
Окончательно прояснить ситуацию помогает ультразвуковая диагностика. УЗИ позволяет измерить длину шейки, сравнить ее с нормальными среднестатистическими значениями и подтвердить или опровергнуть присутствие ИЦН.
Замеры такого параметра, как длина шейки, разумно проводить после 20 недели, ведь к этому сроку этот показатель становится важным для диагностики.
Длина шейки матки при беременности — нормы и колебания в пределах норм:
Срок гестации
(недели)
Длина в среднем, мм
Длина у первородящих, мм
Длина у повторнородящих, мм
Пределы нормы, мм
Допустимые колебания, мм
УЗИ делают внутренним способом, интравагинально. Это единственный способ выяснить ответ на главный вопрос — каково состояние внутреннего зева шейки матки. Если он начинает открываться, то матка на мониторе ультразвукового сканера приобретает характерный V-образный вид.
В этом случае важным для диагностики считается такое понятие, как пролабирование плодного пузыря. Выпячиваться пузырь может в разной степени, от нее и будут зависеть оценка реальной угрозы для беременности и прогнозы.
- Если плодный пузырь расположен над внутренним зевом, это считается наиболее благоприятной по прогнозам первой степенью угрозы.
- Если пузырь находится уже на уровне внутреннего зева, говорят о ИЦН 2 степени,.
- Если пузырь уже частично выпячивается в цервикальный просвет — о ИЦН 3 степени.
- Самая тяжелая степень — четвертая, при ней пролабирование плодного пузыря находится уже во влагалище.
При постановке диагноза обязательно учитывается акушерский анамнез данной будущей мамы — сколько родов и абортов было, как они проходили, были ли осложнения, какие хронические заболевания гинекологического плана у нее есть. Особое внимание уделят фактам привычного невынашивания, если каждая беременность прерывалась раньше предшествовавшей ей.
Если у беременных, которые не входят в группу риска по развитию истмико-цервикальной недостаточности, исследования шейки посредством воздействия ультразвуковыми волнами проводятся одновременно с прохождением пренатального скрининга в начале беременности, в середине и в третьем триместре, то женщинам с ИЦН или предпосылками к возникновению такой недостаточности придется посещать кабинет УЗИ несколько чаще.
Главное и наиболее опасное осложнение недостаточности шейки матки — потеря долгожданного крохи на любой неделе гестации. Выкидыш или преждевременные роды в этом случае развиваются стремительно, быстро.
Достаточно часто все начинается с отхождения околоплодных вод, причем оно может быть как полным, так и частичным. О подтекании вод могут говорить обильные водянистые выделения.
Нередко истмико-цервикальная недостаточность приводит к инфицированию плода внутри материнской утробы, ведь цервикальный канал, в норме плотно закрытый, приоткрывается, и преград для болезнетворных бактерий и вирусов практически нет. Внутриутробное инфицирование опасно для развития малыша, оно может привести к рождению ребенка с тяжелыми патологиями, заболеваниями, а также к гибели ребенка до рождения.
Схема лечения зависит от степени и особенностей недостаточности шейки матки у конкретной женщины. В некоторых случаях удается обойтись медикаментозной терапией, нередко приходится прибегать к хирургической коррекции.
Доносить малыша до положенного срока помогает наложение швов на шейку матки. Операцию настоятельно рекомендуют женщинам, страдающим хроническим невынашиванием беременности как на ранних, так и на поздних сроках, а также при преждевременном укорочении шейки.
Операция противопоказана в том случае, если у будущей мамы есть хронические заболевания гинекологического профиля, обильные кровянистые выделения, если матка находится в состоянии повышенного тонуса и устранить его медикаментами не удается.
Накладывать швы на шейку матки принято на сроке от 14-15 недель до 20-22 недель. Наложение после 22 недель считается нецелесообразным. Ребенок быстро растет, стенки матки растянуты, ушивание может закончиться прорезанием швов и разрывом тканей.
Методика операции довольно проста. Манипуляции осуществляются под наркозом — общим или эпидуральным. Дозировку препаратов для медикаментозного сна и обезболивания подбирает анестезиолог с учетом «интересного положения» пациентки, чтобы не причинить вреда малышу. Наложить швы могут на наружный или внутренний зев.
Перед операцией женщине необходимо пройти тщательное обследование на инфекции, при необходимости проводится лечение существующей инфекции.
Только будучи уверенными, что в полости матки нет воспалительного процесса, хирурги приступят к ушиванию шейки матки.
После снятия швов, а это происходит на сроке 36-37 недель или раньше, если того требует ситуация, в течение короткого времени могут начаться роды. Шейка может сильно пострадать, если роды уже стартовали, а швы снять еще не успели. Поэтому ложиться в стационар родовспомогательного учреждения женщинам со швами на шейке рекомендуется заблаговременно.
Одним из самых распространенных способов коррекции истмико-цервикальной недостаточности является установка акушерского пессария. Этот метод широко применяется при наличии у женщины функциональной недостаточности с 14-15 недели до 32-34 недели беременности.
Пессарий представляет собой резиновое или латексное кольцо, которое надевают на шейку таким образом, чтобы его края упирались в стенки влагалища. Это позволяет удерживать шейку в стабильном положении, а нагрузка на нее, которую оказывает растущий в матке малыш, значительно снижается.
Пессарий не накладывают, если цервикальный канал приоткрыт. В этом случае накладывают швы, а в качестве дополнения к хирургическому методу может быть использован и пессарий.
Пессарий, как и швы, снимают перед родами в условиях стационара. У беременных часто возникает вопрос, может ли удлиниться шейка матки после наложения пессария. Удлинения как такого не происходит, но риск прерывания беременности после установки фиксирующего кольца значительно снижается.
Консервативное лечение также включает в себя прием медикаментов. На начальной стадии женщине с диагностированной несостоятельностью шейки матки проводят лечение антибиотиками и «Дексаметазоном», конкретные антибактериальные препараты подбирает врач. Это способствует снижению вероятности внутриутробного заражения малыша.
Снизить давление внутри полости матки помогают препараты, которые снимают тонус маточной мускулатуры. С этой целью женщине назначают «Но-шпу», «Папаверин». Если эти препараты в таблетках, уколах или свечах не помогли, женщине могут назначить «Нифедипин».
Для профилактики выкидыша используется гормональная терапия – «Дюфастон», «Утрожестан» в индивидуальной дозировке и по индивидуальной схеме, порой вплоть до 34 недели беременности.
Принимать назначенные врачом препараты следует неукоснительно, не нарушая дозу и кратность, не пропуская очередной прием.
Лучшей профилактикой истмико-цервикальной недостаточности считается планирование беременности. Если обратиться к гинекологу не по факту беременности, а еще до ее наступления, с большой долей вероятности доктор сможет сказать, угрожает ли женщине патологическая дисфункция шейки.
Врач вводит в шейку специальный расширитель и замеряет ширину внутреннего зева. Это желательно делать на 19-20 день цикла.
Если проблем нет, то внутренний зев имеет нормальные размеры (в пределах 2,5 мм). Если же патологические расширение имеется, это число будет превышено. Наиболее неблагоприятным считается размер внутреннего зева более 6-7 мм.
Женщине, которая хочет нормально доносить и родить малыша в срок, не стоит делать аборты и выскабливания без острой медицинской на то необходимости. Для этого следует с началом половой жизни ответственно подойти к вопросам контрацепции.
Все гинекологические заболевания нужно вовремя обследовать и лечить, не «запуская» до хронического состояния.
Женщинам, которых диагноз «истмико-цервикальная недостаточность» обычно застает врасплох, рекомендуется обязательно обратиться за помощью к психологу, который принимает в каждой женской консультации. Этот специалист сумеет дать им правильный настрой и объяснит, что этот диагноз приговором не является, и в большинстве случаев такие беременности заканчиваются вполне благополучно рождением в срок здорового малыша.
Психологический настрой беременной имеет огромное значение при лечении, ведь стрессы отражаются на гормональном фоне, усиливают тонус маточной мускулатуры, что затрудняет задачу врачей.
Физические нагрузки также следует снизить вплоть до полного их ограничения — при серьезной угрозе помогает постельный режим. Женщинам с меньшей степенью опасности запрещены длительные пешие прогулки, а также подъем всего, что тяжелее 2 килограммов.
Чем больше срок беременности, тем больше внимания женщине следует уделять своему положению в пространстве. Нельзя долго сидеть или стоять, это увеличивает давление в полости матки, и нагрузка на шейку вырастает в разы.
Лежать женщине также следует правильно — на спине и слегка приподняв ноги. Для этого под них можно положить небольшую подушку или валик, это поможет снизить маточное давление.
С 24-26 недель беременности нужен еженедельный контроль за состоянием шейки матки. После 30-31 недели женщине может быть показана профилактическая госпитализация, поскольку на этот срок приходится большое количество преждевременных родов.
В 37 недель лечь в стационар нужно заблаговременно, поскольку роды при ИЦН часто проходят стремительно. Без постоянного наблюдения за будущей мамой могут наступить весьма негативные последствия.
Женщине с шеечной недостаточностью не стоит заниматься любовью.
При появлении боли внизу живота, нетипичных выделений, следует незамедлительно обращаться к врачу. Это еще не означает, что начались преждевременные роды или выкидыш, но в этом вопросе всегда лучше перестраховаться.
Большинство женщин, которые оставили свои отзывы и истории о преодолении истмико-цервикальной недостаточности во время беременности на форумах, посвященных материнству, отмечают, что усилия врачей увенчались успехом, и малыша удалось сохранить и доносить до положенного срока. При повторной беременности ситуация с недостаточностью шейки матки обычно повторяется, но женщина, которая уже готова ко всему, точно знает важность диагностических обследований и согласна безоговорочно принимать все назначенные лекарства.
Положительные отзывы оставлены как о пессарии, так и об операции по наложению швов. В обоих случаях женщинам, которым диагностировали недостаточность шейки матки после 18 недели, удавалось доносить малышей до 37-39 недели.
В следующем видео вы услышите историю непростой беременности, а также узнаете о том, что такое ИЦН.
Источник: www.o-krohe.ru
 NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.
NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.