Цели использования эмбрионов после аборта или в каких прививках содержатся абортивные ткани?
Прерывание беременности часто становится для женщины как психологической, так и физиологической травмой.
Не все пациентки хотят видеть зародыши своих детей после аборта, однако стоит знать, куда все же отправится ваш неродившийся ребенок после смерти.
Многим это помогает принять окончательное решение по поводу беременности.
Термином «абортивный материал» обозначают эмбрионы (до 8 недели развития включительно) или плоды (после 8 недели беременности), удаленные из организма женщины хирургическим, малоинвазивным (мини-аборт) либо медикаментозным способом вместе с плацентой.
Далее о том, куда попадают дети после аборта.
Поэтому с человеческими зародышами после проведения процедуры аборта поступают следующим образом:
-
Отправляют в специализированный медицинский центр по приему материала от аборта.
Обычно это узкопрофильные клиники, которые серьезно занимаются изучением репродуктивной функции человека, генетическими исследованиями, проведением экстракорпорального оплодотворения, лечение бесплодия и т. д.
В таких учреждениях проводят генетические анализы погибших плодов и эмбрионов, а также передают их в центр получения стволовых клеток.
Передают службе по утилизации биологического материала.
Сразу после прерывания беременности эмбрионы помещают в специальные контейнеры, заполненные дезраствором. Затем их ставят в особый холодильник до приезда специалиста из службы утилизации.
В дальнейшем зародыши либо плоды хоронят на отдельном участке, выделенном под эти нужды. После помещения в могилу такой биоматериал обязательно обрабатывают дезинфектантом.
Когда могила заполняется, ее тщательно засыпают землей и сверху укладывают камни или бетонируют для предотвращения раскапывания захоронения бродячими животными. Иногда абортивный материал уничтожают в печи крематория.
С тем, куда девают детей после прерывания беременности, далее о том, в каких целях используют впоследствии.
Цели использования: в каких прививках содержатся абортивные ткани?
Некоторые специалисты считают применение абортивного материала крайне опасным, поскольку медицинские нормативы не предусматривают его тестирование на наличие вирусов гепатита В и С и других опасных инфекционных болезней. Однако в некоторых клиниках ткани и клетки человеческих зародышей широко используются, хотя и полулегально.
Что делают с детьми после аборта? Основные сферы применения абортивного материала – это:
-
Изготовление вакцин.
Прививки от бешенства, кори, краснухи, паротита, ветряной оспы, полиомиелита, гепатита А, а также вируса Эбола, делают путем выращивания определенных культур на тканях человеческих эмбрионов.
Забор стволовых клеток.
Которые широко рекламируют как средство омоложения и даже лечения таких опасных заболеваний, как рак крови.
Для этого клетки стволового типа извлекают из мертворожденных плодов на сроке 18-22 недель беременности, масса которых не достигает 500 г. Отбираются исключительно эмбрионы от здоровых женщин, находящихся на пике репродуктивного возраста.
Производство косметических препаратов.
На основе свежеполученных стволовых клеток из абортивного материала изготавливают мыло, крем для кожи, крем от морщин, антицеллюлитные кремы, зубные крем-пасты. Эти средства стоят очень дорого и якобы способны восстановить красоту и молодость кожи и волос.
Часто на них стоят маркировки:
- Liquor amnii;
- Hepar;
- Ovar;
- Placenta;
- Amnion;
- Cutis и другие.
При кормлении животных кормами, которые содержат аборативные материалы, якобы происходит их быстрый рост и полноценное развитие.
Использование для контроля воздействия на организм человеческого интерферона.
Сам интерферон получают путем заражения куриных эмбрионов вирусом куриной чумы. После интенсивного размножения вируса в курином белке эту смесь перемещают в емкость с лейкомассой, которую берут на станциях переливания крови.
В таких исследованиях заинтересованы крупные пищевые компании, которые испытывают воздействие модификаторов на организм человека на клетках и тканях эмбрионов, являющихся результатом аборта.
Изготовление таблеток.
Имеются сведения, что в Китае абортивный материал высушивают в микроволновых печах и затем перетирают в порошок, делая из них начинку для капсул. Проведенные анализы показали, что они действительно на 99% состояли из частей человеческой плоти.

Оно позволяет предотвратить выкидыши, неразвивающиеся беременности, рождение больных детей у женщины в дальнейшем.
Цитогенетический анализ дает возможность с большой степенью достоверности определить нарушения в структуре и количестве хромосом человека и определить риск появления на свет малыша с генетическим заболеванием.
Исследование проводят строго в день получения абортивного материала. Хранение эмбрионов, их замораживание или помещение в формальдегид строго запрещено.
Для этого изготавливают препараты на основе ворсин человеческого хориона. После этого выполняют кариотипирование – подсчет количества митотических хромосом и определение их структуры путем применения дифференциальной окраски.
Официально приобрести человеческие зародыши или плоды после прерывания беременности нельзя. Однако, можно приобрести материал нелегально.
Где купить абортивный материал? В некоторых клиниках эмбрионов продают нелегально за большие деньги. Существует также «черный рынок» абортивного материала в виде сомнительных частных медицинских центров, где всегда имеется большой выбор такого «товара».
Часто эмбрионы приобретают фармацевтические и косметологические компании для изготовления лекарств или средств для индустрии красоты, а также некоторые научно-исследовательские фирмы для проведения исследований.
Абортивный материал никогда просто не выбрасывается в мусор и может использоваться недобросовестными дельцами в целях наживы. Поэтому при прерывании беременности желательно поинтересоваться судьбой нерожденного ребенка.
Источник: prberem.com
Методики прерывания беременности на поздних сроках
Жизнь непредсказуема и порой преподносит невероятные испытания. Женщина может долго ждать зачатия, а когда оно наконец-то происходит, возникают определенные трудности. Порой так случается, что появляется необходимость сделать аборт на большом сроке. Причин для подобного показания достаточно. В норме прервать беременность можно по желанию пациенток до 12-недельного срока гестации. Но при наличии особенных показаний женщине могут сделать прерывание и на большом сроке.
Врачи единогласно считают, чем раньше сделать прерывание, тем меньше вероятность развития всевозможных осложнений или несостоятельности проведенного аборта. Многие относятся к искусственному прерыванию, как к детоубийству, особенно, если делают аборт на сроках, когда ребенок уже фактически сформировался. Именно поэтому аборт на поздних сроках проводится только при наличии веских показаний без учета желания самой пациентки.
Окончательное решение о позднем абортивном вмешательстве принимает целый врачебный консилиум. Обычно прерывание считается поздним, если его проводят на 13-28-недельном сроке, хотя некоторые врачи считают поздними прерывания, которые делают не раньше 21-22 недели, а некоторые и вовсе ограничиваются 20-24 неделями. Подобная процедура очень часто приводит к разнообразным осложнениям у пациентки. По статистике, поздний аборт среди всех прерываний занимает порядка 15% случаев.
Итак, по желанию пациентки совершить позднее абортивное прерывание невозможно. Подобное решение может принять только врачебная комиссия, представители которой могут вынести положительный вердикт и дать согласие на операцию только в таких случаях:
- Если зачатие наступило вследствие насильственных сексуальных действий в отношении пациентки;
- Если обнаружилось, что плод располагается вне маточного тела;
- Также аборт на поздних сроках могут провести при наличии плодных пороков вроде генетических отклонений, аномальной закладки внутриорганических структур, патогенного влияния на плод внешних факторов типа радиации, химических веществ или физического воздействия;
- При фетальной плодной гибели;
- При наличии у пациентки физически обусловленной незрелости, например, когда зачатие наступает у девочки до 15-летнего возраста;
- При наличии у беременной патологических состояний, угрожающих ее здоровью или даже жизнедеятельности, например, мочевыделительные, эндокринные, кровесвертывающие патологии или заболевания периферических и центральных нервносистемных структур;
- Если пациентка будучи в положении перенесла тяжелые заболевания или сложное лечение, которое способно негативно повлиять на плодное развитие (карциноматозы, краснуха или антибиотикотерапия), то в данной ситуации врачебный консилиум также может принять положительное решение о прерывании беременности на позднем сроке.
Иногда подобное решение принимается в случаях, если пациентка долго не подозревала о вынашивании, поэтому без опасений вела нездоровый и аморальный образ жизни, при этом пациентка на учете в ЖК не состоит и даже не планирует становиться полноценной матерью, высказывая желание об отказе от ребенка после родов. В этом случае врачи проводят скрининг, чтобы точно знать, какие патологии имеются у крохи.
Но при этом аборт на большом сроке имеет массу противопоказаний, к которым относятся коагулопатические состояния, связанные с нарушениями кровесвертываемости, что опасно развитием постабортивных кровотечений. Кроме того, закончиться абортарием может такое вынашивание, при котором наблюдается резус-конфликт на первой беременности.
Также противопоказаниями для подобного прерывания выступают обострившиеся хронические патологии, долгое гормональное лечение глюкокортикостероидами, мочеполовые и малотазовые воспаления или ЗППП. Если у пациентки выявиться хоть одно противопоказание для процедуры, то врач должен доступно и понятно объяснить истинные причины отказа в подобном вмешательстве, его риски и опасность. Иногда случается, что даже при наличии некоторых противопоказаний пациентка настаивает на абортивном вмешательстве.
Поскольку поздний аборт проводится по особым показаниям, то женщина должна перед процедурой пройти полное обследование, причем не только у гинеколога, но и у специалистов других профилей. Обычно диагностика перед абортивным вмешательством на поздних сроках предполагает обязательной проведение гинекологического осмотра на кресле и сдачи лабораторных исследований вроде бакпосева их шеечного канала, мазочков из уретры, цервика и влагалищной полости, биохимическое и общее исследование крови и мочи.
Кроме того, пациентку направляют на стандартные анализы на ВИЧ, резус и группу, гепатитные антитела, сифилис и пр. Также может понадобится ФОГ, ультразвуковая диагностика малотазовой полости и органов, электрокардиограмма. После получения всех результатов пациентка направляется на консультацию к специалисту терапевтического профиля и смежных специальностей вроде генетика, эндокринолога, онколога и пр.
Собирается консилиум и врачи принимают решение не только о прерывании беременности на позднем сроке, но и о том, каким способом будет проводиться данное абортивное вмешательство. До 22-недельного срока прерывание осуществляется в условиях абортария, после 22 недель операция осуществляется уже в стационаре акушерского отделения.
В целом аборты на больших сроках проводятся с помощью различных методик, среди которых можно выделить:
- Малое кесарево сечение с абортивной целью;
- Принудительное раскрытие шеечного канала;
- Абортивное частичное родоразрешение;
- Применение гипертонических растворов;
- Солевой аборт и пр.
Каждая из методик имеет свои особенности, преимущества, минусы, противопоказания и технику проведения.
Такая абортивная процедура практически не отличается от традиционной операции кесарева, потому как внизу живота хирург тоже делает небольшой разрез, через который и осуществляется извлечение плода. Если плод жив, то его умерщвляют. Подобная абортивная операция способна негативно отразиться на дальнейших репродуктивных возможностях пациентки, но порой без такого вмешательства обойтись просто невозможно.
Обычно малое кесарево прерывание беременности на поздних сроках назначается при наличии противопоказаний для к самостоятельным родам и проведению аборта медикаментозным способом. На самых поздних сроках вынашивания малое кесарево может быть невероятно опасным для жизни пациентки, потому как чревато развитием неконтролируемого сильного кровотечения. Обычно к малому кесареву врачи прибегают в экстренных ситуациях, когда необходимо срочно родоразрешить пациентку, а каждая минута сохранения беременности может реально угрожать жизни женщины.
Еще одной распространенной абортивной методикой, применяемой для прерывания беременности на позднем сроке, является раскрытие цервикального канала. Для данного вмешательства специалисты используют специальный инструментарий в виде расширителей. С увеличением срока гестации увеличивается и ширина, на которую нужно расширить шеечный канал. Когда маточная шейка будет расширена до нужного размера, производится прокол пузыря, в котором находится плод, и его извлекают
Иногда в качестве расширяющих приспособлений используются палочки ламинарии, вставляющиеся в маточную шейку. На протяжении суток такая палочка постепенно разбухает, тем самым раскрывая цервикальный канал, что вызывает достаточно ярко выраженные болезненные ощущения у пациенток. Если спустя сутки не начинается схваточная деятельность, то вводятся стимулирующие медикаментозные препараты. Подобный аборт длится достаточно длительный период времени, иногда до нескольких суток, что повышает вероятность шеечного разрыва и проникновения материнский организм какого-либо патогенного микроорганизма.
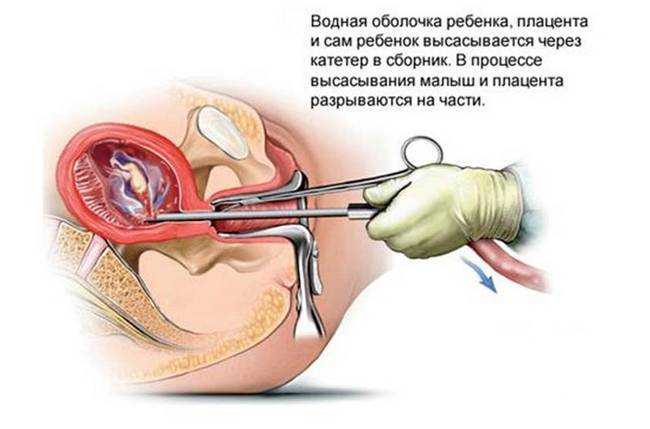
Подобная абортивная процедура в акушерско-гинекологической практике применяется редко. Весь процесс прерывания занимает порядка 2-3 суток. Позднее прерывание беременности подобным способом начинается с уже ранее описанного расширения цервикального канала. Для облегчения состояния пациентке рекомендовано принимать спазмолитики. Примерно на вторые-трети сутки подобного расширения женщина начинает испытывать схватки.
С помощью ультразвуковой аппаратуры врач определяет плодное предлежание, затем захватывает ему ножки специальными зажимами и вытягивает плод наружу, при этом голова остается внутри женского тела. Для профилактики шеечных разрывов хирург надрезает шею плода и специальным отсосом откачивает из черепа весь мозг. В результате головка плода становится меньше объемом и проще извлекается из материнского тела. Затем с помощью вакуумной аспирации высасываются плацентарные ткани, а дно маточной полости выскабливают кюреткой, очищая от эмбриональных остатков и кровяных сгустков.
Достаточно тяжелым, с психологической точки зрения, считается солевой аборт, который иногда используется в прерывании беременности на поздних сроках.
- В пузырь, в котором располагается плод, вводится специальная игла, с помощью нее производится откачивание околоплодной жидкости (примерно 200 мл).
- Вместо откачанной амниотической жидкости в пузырь вводится раствор хлорида натрия или поваренной соли.
- Под воздействием этого раствора и происходят процессы медленного умерщвления плода.
- Данная абортивная методика считается чрезвычайно жестокой, поскольку под солевым воздействием эмбрион испытывает невероятные мучения, получая серьезные ожоги всех поверхностей тела, в т. ч. и слизистых внутренних органов.
- Постепенно происходит дегидратация и наступает головномозговое кровоизлияние.
- Страшно то, что женщина ясно ощущает все происходящее с малышом, ведь плод бьется в судорогах, умирая заживо.
- Подобный аборт нередко приводит к психологическим травмам у женщин, которые наблюдают и ощущают смерть своего ребенка в течение 1-2 суток.
- После окончательной смерти плода происходит отторжение и он изгоняется наружу.
- В подробных случаях кожные покровы ребенка наводят ужас даже на медперсонал, потому как выглядит ошпаренной и имеет бордово-красный оттенок.
Иногда ребенок может выйти из матки еще живым, что оборачивается для женщины огромным стрессом, с которым многие не могут справиться а протяжении оставшейся жизни.
Если применение солевого раствора по каким-то причинам противопоказано, то вместо него может быть введен гипертонический раствор, который не будет столь опасным для пациентки. К примеру, достаточно широко используется для заливки раствор глюкозы. Точная дозировка препарата обуславливается сроком гестации. На каждую полную неделю нужно взять по 6 мл раствора. Примерно через 1,5 дня начинается схваточная деятельность.
Если возникает необходимость, то пациентке дополнительно вводятся препараты, оказывающие стимулирующее воздействие на родовую деятельность. Обычно до наступления схваток с момента заливки уходит порядка 30 часов.
Любые абортивные вмешательства способны привести к серьезным осложнениям, причем о подобных осложнениях врач обязательно предупреждает пациентку еще до проведения аборта. Позднее прерывание беременности может спровоцировать проблемы уже в ходе процедуры, либо же спровоцирует развитие осложнений уже задолго после нее. К ранним осложнениям поздних абортов относят, например, шеечные разрывы, которые происходят достаточно часто под влиянием расширяющих инструментов.
Кроме того, поздние аборты в редких случаях приводят к маточной перфорации, могут спровоцировать обильное и смертельно опасное кровотечение. Иногда случается, что в маточной полости остается эмбриональная ткань, которая приводит к развитию инфекционно-воспалительных процессов. В такой клинической ситуации женщине необходимо срочное выскабливание и курс антибиотикотерапии.
К осложнениям отдаленного характера специалисты относят эндометрит, который представляет собой воспалительное поражение слизистых маточных оболочек. Если подобные процессы сопровождаются повреждениями оболочек или гнойными поражениями, то это может привести к затруднениям с наступлением беременности и даже необратимому бесплодию.
Коме того, к осложнениям после поздних абортов можно отнести также эндометриоз, инфекционные поражения труб или яичников, спаечные процессы в трубах и серьезные сбои гормонального фона. Нередко отдаленные осложнения столь травматичных абортивных вмешательств проявляются в виде самопроизвольных прерываний при последующих зачатиях и даже необратимого женского бесплодия.
Любой аборт, а уж тем более на поздних гестационных сроках, оказывает на организм серьезное стрессовое воздействие. Чтобы ускорить восстановление, рекомендуется полный половой покой, отказ от использования тампонов и купания в открытых водоемах до тех пор, пока окончательно не восстановится женский цикл. Также в течение первых 2-3 недель запрещены физические нагрузки. Необходимо строго следить за самочувствием в первые пару недель после прерывания. А для профилактики назначается гормональная и антибиотикотерапия.
Источник: jdembaby.com
Методы прерывания беременности и оптимальные сроки для этого
Не для каждой женщины беременность является желанной. Некоторые после незапланированного зачатия решаются сохранить ребенка, а для кого-то это представляется невозможным. Современная медицина располагает различными способами прерывания беременности. Но следует помнить, что такая процедура не проходит бесследно для организма и является крайней мерой.
Сроки для искусственного прекращения беременности
Время, разрешенное для проведения аборта, регулируется приказами Министерства здравоохранения. По желанию женщины проводится прерывание беременности в сроке до 12 недель. Это связано с тем, что позже начинает формироваться плацента и ее отделение от стенок матки сопровождается массивным кровотечением.
По социальным показаниям беременность прерывают до 22 недель. Ранее к ним относилось нахождение матери в местах лишения свободы, инвалидность мужа или женщины и другие. Но по Постановлению Правительства РФ от 06.02.2012 N98 из всех показаний сохранили только изнасилование.
По медицинским причинам прервать беременность можно в любом сроке. Перечень заболеваний, при которых невозможно вынашивание, определен Минздравом РФ. Он включает различные инфекционные патологии, соматические, генетические и онкологические заболевания. Решение о выполнении манипуляции при информированном согласии женщины принимает специальный консилиум врачей.
Какие методы прерывания используются при небольшом сроке?
Методы прерывания беременности на ранних сроках отличаются от более поздних. Разработки в этой области все больше стремятся снизить травматизм и последствия. Чем раньше женщина решает провести процедуру, тем это лучше для нее: стенки матки еще не такие растянутые, гормональные сдвиги не вышли на максимальный уровень.
Применяют три основных способа:
- Вакуум-аспирация.
- Аборт (выскабливание полости матки).
- Медикаментозное прерывание.
Ни один из них не может гарантировать отсутствие гормональных патологий после избавления от беременности.
Независимо от того, какие методы прерывания беременности будут использованы, необходимо пройти тщательное обследование.
В перечень обязательных методов входят:
- общий анализ крови и мочи;
- осмотр в зеркалах и двуручное исследование;
- мазок на степень чистоты влагалища;
- анализы на сифилис, гепатиты В, С;
- коагулограмма;
- группа крови и резус фактор;
- УЗИ малого таза.
Также необходима консультация терапевта, чтобы учесть общие заболевания, которые могут сказаться на процедуре. Рекомендуется беседа с психологом, чтобы попробовать отговорить женщину или оказать психическую поддержку.
Способы прерывания беременности на маленьком сроке более безопасны в плане развития осложнений после них. В условиях женской консультации без госпитализации можно выполнить вакуум-аспирацию. Ее проводят на сроке до 5 недель гестации, которые устанавливают по дате последней менструации и по данным УЗИ.
Если брать за отсчет дни задержки, то можно выполнить мини-аборт до 21 дня при регулярном цикле. Оптимальным сроком считается 14 сутки. Раньше этого времени вакуум не выполняют: плодное яйцо очень маленькое и может не попасть в катетер. Если отсрочить проведение аспирации, то это грозит осложнениями.
Манипуляцию проводят без анестезии. На гинекологическом кресле обрабатывают антисептиком вульву и преддверие влагалища, вставляют зеркала. Шейку матки захватывают пулевыми щипцами, зондируют полость матки металлическим зондом. Цервикальный канал не расширяют, а сразу вводят пластиковый катетер – трубку, подсоединенную к аспиратору. В течение 3-5 минут проводится отсасывание содержимого полости матки. Это сопровождается неприятными тянущими болями внизу живота.
После манипуляции пациентке укладывают на низ живота грелку со льдом, предлагают полежать на кушетке в течение часа. После этого она может идти домой.
В домашних условиях рекомендуется принимать 3-5 дней антибиотики, например, Макропен, Доксициклин. Особенно это актуально для женщин с низкой степенью чистоты влагалища. Для восстановления гормонального фона на следующий день можно начинать принимать комбинированные оральные контрацептивы. Устанавливать внутриматочную спираль сразу после аборта нецелесообразно: под влиянием сокращения матки может произойти ее выпадение.
В течение месяца соблюдают половой покой, противопоказано посещение бани, сауны, солярия, поднятие тяжестей. Менструальный цикл восстанавливается в течение 3-4 месяцев.
Если после вакуум-аспирации через несколько дней поднялась температура, появилась боль в животе, беспокоят усиливающиеся кровянистые выделения, то нужно срочно обратиться к врачу.
Осложнениями могут стать:
- воспалительные заболевания матки и придатков;
- гематометра;
- плацентарный полип;
- неудачная попытка аборта;
- гормональные нарушения.
Для контроля через несколько дней нужно выполнить УЗИ малого таза. Соблюдение рекомендаций врача увеличивает шансы на благополучный исход.
Этот метод разрешен для использования до 12 недель беременности. Предварительно женщина обследуется в условиях женской консультации, после чего госпитализируется в стационар.
Аборт представляет собой выскабливание полости матки при помощи кюретки и удаление эндометрия вместе с эмбрионом. Эта манипуляция проводится под наркозом. Поэтому перед операцией с пациенткой беседует анестезиолог, чтобы исключить противопоказания для введения наркотических обезболивающих веществ.
Утром в день проведения нельзя принимать пищу. Перед операцией нужно опорожнить кишечник и мочевой пузырь, принять душ и сбрить волосы в промежности.
Женщина располагается лежа в гинекологическом кресле. После дачи наркоза, врач вставляет зеркала во влагалище, захватывает шейку матки и зондирует ее полость. С помощью расширителей Гегара цервикальный канал постепенно дилатируют. Затем приступают к выскабливанию. Используют кюретки различного размера, постепенно отслаивают эндометрий, который стекает по ложке нижнего зеркала. Начинают со стенок матки и заканчивают углами. Постепенно при выскабливании появляется хруст, который говорит о полном отделении плодного яйца и оболочки. Кровотечение должно уменьшаться, матка сокращаться.
Кровопотеря во время выскабливания составляет до 150 мл. Некоторые клиники проводят манипуляцию под контролем УЗИ, чтобы избежать осложнений.
Пациентку будят от наркоза и перевозят в палату. Тем, у кого резус-отрицательная кровь, в послеоперационном периоде проводят иммунизацию антирезус D иммуноглобулином. Это необходимо, чтобы избежать конфликта между системами крови матери и ребенка при последующих беременностях.
Также назначается внутривенное капельное введение Окситоцина для улучшения сокращений матки, антибиотики для профилактики воспалительных процессов. Время пребывания в стационаре индивидуально и зависит от состояния.
После хирургического прерывания также необходим половой покой, ограничение физических нагрузок и перегревания в течение месяца. Со следующего дня можно начинать принимать гормональные контрацептивы, чтобы помочь восстановиться менструальному циклу.
Кровянистые выделения длятся несколько дней, постепенно светлеют, становятся слизисто-сукровичными. При усилении или появлении красной крови необходимо обратиться к врачу.
Разработаны методы искусственного прерывания беременности с помощью медикаментозных средств. Их применяют при сроке гестации до 49 дней, или 7 недель, если отсчитывать от дня последней менструации. Этот метод более безопасен, чем хирургический, осложнения развиваются только в 3% случаев. Это могут быть:
Лучших результатов можно достичь на сроке 3-4 недели, когда оплодотворенная яйцеклетка еще не плотно прикрепилась к стенке матки. Медикаментозный аборт имеет меньше психотравмирующее воздействие, не создает риска инфицирования. Его рекомендуется применять у резус-отрицательных женщин, чтобы исключить иммунизацию антителами плода.
У применяемых препаратов есть спектр противопоказаний, поэтому фармацевтический способ не применяют при следующих состояниях:
- срок более 8 недель беременности;
- внематочная беременность;
- острые инфекции половых органов;
- после долгого лечения кортикостероидами или при недостаточности коры надпочечников;
- тяжелая форма бронхиальной астмы;
- склонность к тромбообразованию.
Курящие женщины, особенно старше 35 лет и с патологией сердца имеют высокие риски нарушения свертывания крови и развития тромбоза. Поэтому у них данный метод прерывания беременности применяют с осторожностью.
Перед процедурой женщина проходит стандартное обследование, консультируется у психолога. Медикаментозный аборт проводят в кабинете гинеколога, стационаре или частной клинике. Для него не обязательна госпитализация. Но после приема лекарства рекомендуется наблюдение врача в течение 2 часов.
В присутствии врача пациентка выпивает 200 мг Мифепристона. Это гормональный препарат, который связывается с рецепторами прогестерона и блокирует его действие. Эндометрий прекращает рост, плод гибнет. Одновременно восстанавливается чувствительность миометрия к окситоцину, матка начинает сокращаться и отторгать эмбрион. Через 48 часов нужно принять Мизопростол внутрь или Гемепрост вагинально. Это аналоги простагландинов, которые усиливают сокращения матки и изгоняют отторгнувшееся плодное яйцо. Эндометрий при этом не травмируется.
В норме после приема препарата начинается кровотечение. Оно не должно быть очень сильным. Если женщине приходится менять прокладку каждых 30 минут, это повод экстренно обратиться к врачу. Отсутствие выделений в течение 2 суток говорит о неудачной попытке прерывания.
Патологическими являются следующие состояния:
- повышение температуры выше 38 градусов;
- интенсивная боль в животе, иногда отдающая в поясницу;
- зловонный запах выделений.
Через 2 суток с помощью УЗИ оценивают результат. При сохранении плодного яйца и неполном прерывании делают вакуум-аспирацию или выскабливание. Если же все прошло удачно, то через 10-14 дней женщине нужно прийти на осмотр к своему врачу.
Менструация должна начаться через 5-6 недель после приема таблеток. Но следует побеспокоиться о контрацепции срезу после медикаментозного аборта, забеременеть снова можно уже через несколько дней после окончания кровотечения. Для нормализации гормонального фона оптимально в этот период использовать комбинированные оральные контрацептивы. Они надежно защитят от зачатия и помогут установить цикл.
В 11 недель беременности проводится скрининговое УЗИ, которое позволяет выявить тяжелые пороки развития ребенка, просчитать риск синдрома Дауна и других патологий. Некоторые врожденные уродства можно скорректировать после родов, а какие-то из них несовместимы с жизнью. Даже синдром Дауна кроме умственной отсталости вызывает нарушения формирования сердца, которые приводят к врожденной сердечной недостаточности. Поэтому при подозрении на аномалии развития в 17 недель выполняют дополнительное УЗИ, после которого можно принять решение о необходимости прерывания беременности.
Во втором триместре используют следующие методы:
- введение простагландинов;
- замена околоплодных вод 20% раствором натрия хлорида;
- гистеротомия;
- комбинация нескольких способов.
Искусственный аборт в позднем сроке сопровождается высоким риском развития осложнений, а также сильно травмирует психику. После него необходим длительный восстановительный период, во время которого нельзя беременеть. Оптимально выждать 1-2 года, пройти обследование и подготовку к последующему зачатию, чтобы исключить причины, которые привели к патологии беременности в первый раз.
Чтобы не пришлось прибегать к аборту, необходимо разумно подходить к планированию беременности и вопросам контрацепции. В настоящее время для любой пары можно подобрать оптимальный способ предохранения.
Это могут быть следующие средства:
- барьерные – презервативы, специальные влагалищные колпачки;
- оральные контрацептивы;
- спермицидные препараты, которые вводятся во влагалище перед каждым половым актом;
- внутриматочные спирали (их можно использовать у женщин с противопоказаниями к гормональной контрацепции, а некоторые спирали обладают лечебным эффектом на миому и эндометриоз).
Для женщин старше 30 лет, которые уже имеют детей и больше не планируют рожать, можно провести добровольную стерилизацию – перевязку маточных труб, которая гарантированно защитит от оплодотворения и не нарушит общего состояния.
Если произошел незащищенный половой акт, используют средства экстренной контрацепции, например, Постинор. Его выпивают в течении суток после полового акта, чтобы вызвать гормональные изменения, которые не позволят развиться беременности. Но это средство сбивает гормональный ритм, поэтому к нему нельзя прибегать чаще 1 раза в год.
Отдельного внимания заслуживают народные способы прерывания беременности на 1 неделе и в более позднем сроке. Некоторые женщины пользуются ими в надежде скрыть свое положение от окружающих или от желания сэкономить на походе к врачу. Такой подход может обратиться неприятными последствиями в виде неполного аборта, массивного кровотечения или инфицирования. В большинстве случаев такие манипуляции сопровождаются развитием бесплодия.
Женщинам следует помнить, что аборт не является способом планирования беременности. Это экстренный метод, который используют в исключительных случаях. Лучше разумно подойти к выбору метода предохранения уже в молодом возрасте, чем жалеть потом о своих ошибках.
Источник: ginekolog-i-ya.ru
Страшно интересно: что делают из абортированного материала
Как говорит нам надоедливая реклама контрацептивов по вечерам, каждая третья женщина за свою жизнь сделала, как минимум один аборт. Наша страна занимает одну из первых позиций по количеству абортов. Но, мало кто задумывается, куда же отправляются материалы прерванной беременности, идут ли они в мусорку или отправляются на благо науки или красоты. Куда же действительно отправляется этот биоматериал?
Чаще всего материал, полученный в результате аборта, собирается в специальные емкости с дезраствором. Потом эти емкости ставят в специальный холодильник, покуда за ними не приезжает спецслужба, которая занимается утилизацией. Уничтожение происходит различными способами , в зависимости от специфики и возможностей службы.
Не нужно этого делать.
Так же случается, что биологический, а так же абортивный материал захоранивается в отдельной могиле, которая создается специально для этих целей. После того, как материал закапывается, его сверху засыпают камнями или заливают бетоном, чтобы животные не могли откопать его. Еще один способ утилизации – сжигание в печах крематория.
Многие вакцины производятся с применением абортивного материала. Например, точно доказано, что вакцина против краснухи основана именно на убиенных эмбрионах женского пола трех месяцев от зачатия и мужского зародыша возрастом четырнадцать недель.
Вакцины из абортированного материала
Но, не стоит паниковать: никто специально не умерщвляет человеческий плод. Много лет назад один раз был использован такой биоматериал для клеточной линии. На его основе создали непрерывно размножающиеся клетки, которые и используют и по сей день. В связи с этой новостью, многие христианские организации отказались от подобных вакцин и ищут пути более этической замены. Кроме прививки от краснухи, на основе абортивного материала производят вакцины от ветрянки, гепатита А и В, свинки, полиомелита, бешенство, сепсис, ревматоидный артрит и прочие. Многим из них уже есть этические альтернативы.
В нашей стране существует хорошо разветвленная сеть, которая «добывает» абортивный материал и делает из него лекарства. Ее еще называют «детальной терапией» — лечение с помощью препаратов, в состав которых входят человеческие эмбрионы. К таким лекарствам относится панацея, «эликсир молодости», уколы от болезни Альцгеймера, импотенции и так далее. Такие инъекции стоят очень дорого – от 500 до 2000 долларов за одну ампулу.
Лекарственные препараты из эмбрионов творят чудеса
И самое интересное, но довольно безнравственное – для подобного лечения подходят зародыши 14-25 недельные. К этому времени плод уже почти сформирован – бьется сердце, кровь течет по венам, функционируют нервные окончания, есть отпечатки пальцев, ноготки, веки и т.д. К тому же, 19 – недельный младенец может выжить, если его извлечь из утробы.
Страшная закономерность – с развитием терапии, способной омолаживать и лечить мужчин, количество абортов на поздних сроках увеличилось. Периодические издания сообщат, что существует некая схема: женщинам на сроке 20-25 недель делают УЗИ, специально говорят, что ребенок мертв или тяжело болен, и предлагают сделать аборт. В большинстве стран фетальная терапия запрещена, но у нас она процветает.
Красота требует жертв — выражение уже набившее изрядную оскомину, но трудно выразиться иначе, когда речь идет о материале, из которого изготавливается косметика для женщин. Стволовые клетки, плацента – все идет в ход.
Абортированный материал как сырьё для косметики
Хотя производитель и успокаивает, говоря о том, что использует остаточный материал после здоровых родов и стволовые клетки животных, но так ли это на самом деле?
Клетки, из которых развивается организм — первоначальный конструктор всех органов. После того, как организм полностью сформировался, небольшая их часть остается без конкретной задачи и в будущем помогает организму регенерироваться и бороться со старостью.
Теоретически с помощью стволовых клеток можно излечивать разные болезни, включая онкологию, а также продлить жизнь, существенно повысив её качество.
Источник: magmens.com
 NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.
NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.