
Вульвит у девочки — заболевание с воспалительным процессом в наружных половых органах. Недуг возникает после попадания во влагалище инфекции, химического воздействия с некоторыми веществами, механических повреждений. В большинстве случаев первичный вульвит поражает девочек.
Признаки вульвита у детей схожи с симптомами кольпита и вульвовагинита: зуд, болезненные ощущения и жжение в половых органах, что усиливаются в момент мочеиспускания. Краснеет слизистая оболочка вульвы, на половых губах девочки заметен отек. Могут появиться густые белые выделения с желтизной, либо желто-зеленоватого оттенка с резким запахом. Иногда наружные половые органы покрываются язвами и эрозией.
Что делать, если у ребенка появились симптомы вульвита и какое современное лечение полностью избавит ребенка от недуга, предотвратит осложнения ? В первую очередь необходимо проконсультироваться с детским гинекологом. Врач проведет осмотр, возможно потребуется вагиноскопия (если есть вероятность, что во влагалище попал чужеродный предмет). Потом проводятся анализы: на наличие урогенитальных инфекций (гонорея, трихомониаз, хламидиоз и т.д); мазок; посев патогенной флоры (выяснение уровня чувствительности к антибиотическим препаратам).
Далее врач подбирает лечение вульвита. Подавление симптомов — присыпки и ванночки; устранение возбудителя — антибиотики, свечи, палочки влагалищные, мази; лечение недугов, что спровоцировали вульвит, либо возникли как его следствие — санация точек локализации инфекций; укрепление иммунитета — поливитамины, иммуностимуляторы. Затем,после прохождения полного курса лечения, восстанавливается микрофлора влагалища ребенка эубиотиками (лактобактерии, бифидобактерии).
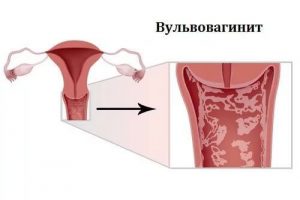
Вульвовагинит представляет собой воспалительный процесс на вульве и стенках влагалища у девочки, что сопровождается гиперемией слизистой оболочки и вульвы, выделениями.
65% всех гинекологических заболеваний, с которыми сталкиваются дети младше 8 лет — вульвовагиниты и вульвиты.
Вульвовагинит у ребенка вызывает ряд возбудителей: стрептококки, энтерококки, кишечная палочка, стафилококки. Бактерии постоянно существуют на влагалищных стенках, но при снижении иммунной защиты (грипп, ОРЗ, переохлаждение) размножаются значительно быстрее.
Виновниками появления недуга могут быть: дисбактериоз, острицы, чужеродное тело, что оказалось во влагалище. Если воспаление вызывают микроорганизмы грибкового происхождения,то у девочки развивается кандидозный вульвовагинит.
Главный симптом вульвовагинита у детей — выделения из половых органов, желтого или зеленого цвета. Ребенок становится нервным. Ощущаются зуд и боли во время мочеиспускания. Может подскочить температура.
К сожалению в последние годы вульвит у девочек стал одним из широко распространенных заболеваний наружных половых органов. Если вы обнаружили характерные симптомы вульвита у ребенка,обязательно обратитесь к детскому гинекологу,чтобы провести обследование,выявить причину заболевания и как можно скорее начать лечение вульвита у девочки.
Ниже вы подробно расскажем вам о том,как предотвратить воспаление наружных половых органов у девочек,как распознать симптомы вагинита и можно ли организовать лечение вульвита или вульвовагинита у ребенка в домашних условиях. Также вы более подробно узнаете о том,как развивается у девочек вульвовагинит,какое лечение показано после выявления источника воспаления. В конце статьи мы подробно расскажем о том,что такое кандидозный вульвовагинит у девочек,причины развития заболевания,методы лечение данного грибкового заболевания наружных половых органов у ребенка.
Мы подробно рассказали вам о том,какие симптомы характерны для вульвита и вульвовагинита у девочек,можно ли в домашних условиях организовать лечение данных заболеваний,как лечить кандидозный вульвовагинит у детей. Важно помнить о том,что любые воспаления половых органов у девочек — достаточно опасный недуг и ни в коем случае нельзя заниматься самолечением с помощью народных средств без предварительного осмотра ребенка детским гинекологом и выявления источника заболевания.
По материалам bebi.lv
Вульвовагинит у девочек приходится диагностировать достаточно часто; это воспалительное заболевание может привести к тяжелым осложнениям, если не начать лечить его вовремя. Родителям стоит обращать внимание на некоторые признаки и своевременно показывать детей специалистам. На начальных этапах вульвовагинит лечится хорошо.
Вульвовагинит — это первичное инфекционное заболевание. Затрагивает воспалительный процесс наружные половые органы (вульвит) и слизистые оболочки влагалища (вагинит).
Чаще всего с таким диагнозом приходится сталкиваться девочкам в возрасте до 10 лет и женщинам после наступления менопаузы. Это связано с установлением специфического гормонального фона в организме.
Вульвовагинит может возникнуть, если:
нарушаются систематически правила личной гигиены;
- пройден курс лечения антибиотиками, кортикостероидными препаратами, цитостатиками;
- женщина слишком часто подмывается, использует щелочное мыло для интимной гигиены;
- были проведены необоснованные спринцевания;
- ношение неудобной одежды, травмирование наружных половых органов и влагалища;
- девочка страдает хроническими заболеваниями (сахарным диабетом, ожирением, болезнями мочевыделительной системы);
- появились опрелости;
- снизился иммунитет;
- развился гиповитаминоз или гипервитаминоз.
Детский вульвовагинит вызывают следующие возбудители:
бактерии (стрептококки, стафилококки);
- уреаплазма;
- вирусы (генитальный герпес);
- гельминты;
- грибы рода Кандида;
- простейшие организмы (трихомонада, амебы).
Выделяют специфический и неспецифический вульвовагинит. В первом случае возбудителями заболевания являются хламидии, гонококки, микоплазмы, уреаплазма, грибы рода Кандида. Когда развивается специфический вульвовагинит, клинические симптомы выражены достаточно ярко. Но такой тип патологии у детей диагностируют редко, потому что большинство ее видов предполагает заражение половым путем.
Неспецифический вульвовагинит развивается на фоне размножения стафилококков, стрептококков, синегнойной палочки, кишечной палочки. Чаще всего микрофлора бывает смешанной. В норме непатогенные микроорганизмы присутствуют в половых путях, а также на наружных половых органах. При ослаблении иммунитета полезных бактерий становится меньше, стрептококки и стафилококки размножаются и начинается воспаление.
Вульвовагинит объединяет патологические процессы, протекающие в вульве и влагалище. Клинические проявления будут иметь признаки как вульвита, так и вагинита. Возраст в данном случае не имеет определяющего значения. Вульвовагинит может наблюдаться даже у девочек до года.
Когда развивается вульвовагинит, могут появиться такие симптомы:
- ощущается боль в области промежности (усиливается при мочеиспускании);
- появляется зуд;
- выделяются бели;
- отекают наружные половые органы.
Клиническая картина такого нарушения, как вульвовагинит, зависит от формы заболевания и тяжести его протекания. Если патология острая, неприятные ощущения выражены ярко. У девочки появляются сильные боли при мочеиспускании, может повыситься температура тела, что характерно для воспаления. В легкой форме болезнь может протекать бессимптомно.
Если вульвовагинит неспецифический, выделения из половых путей варьируются от почти прозрачных и жидких до густых, имеющих молочный или желтоватый оттенок. Гнойные выделения характерны для специфических форм заболевания, но у девочек они встречаются редко, т. к. такая инфекция передается половым путем. Кандидозный вульвовагинит отличается появлением творожистых выделений из половых путей.

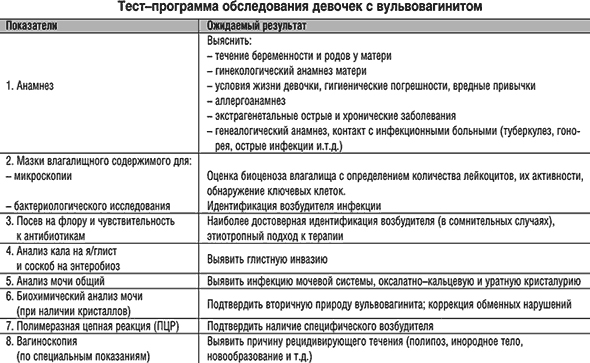
Для выявления и уточнения этиологической формы такого заболевания, как вульвовагинит, нужно провести комплексное обследование. Доктор осматривает наружные половые органы девочки, обязательно производится забор мазков. По показаниям могут быть назначены вагиноскопия, цервикоскопия. Во время гинекологического осмотра специалист отмечает наличие таких признаков, как отек, гиперемия слизистых оболочек, наличие и внешний вид выделений.
Этиологический диагноз устанавливают после проведения микроскопии мазков. На воспалительные процессы указывает увеличение количества лейкоцитов в мазке. Микроскопия биологического материала позволяет установить, какие возбудители спровоцировали развитие патологии. Более специфичным методом исследования является ПЦР-диагностика. При помощи него можно выявить урогенитальные инфекции.
Дифференциальная диагностика проводится между специфическими и неспецифическим вульвовагинитом. Могут потребоваться с целью уточнения этиологии заболевания консультации других специалистов: аллерголога, эндокринолога.
Инфекция иногда бывает восходящей. Если девочка жалуется на неприятные ощущения в нижней части живота, нужно обязательно сделать УЗИ органов малого таза.
Лечение вульвовагинита является обязательным при любой его этиологии. Врачи назначают этиотропные препараты, дезинфицирующие и антисептические растворы для местной обработки. Наилучшие результаты дает комплексная терапия. Она предполагает устранение провоцирующего фактора, укрепление иммунитета, восстановление нормальной микрофлоры наружных половых органов.
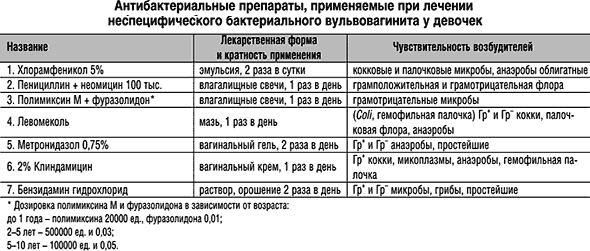
Чтобы вылечить вульвовагинит, гинеколог может прописать местные или системные антибиотики. Системные препараты детям назначают, когда заболевание уже находится в запущенной стадии или протекает остро. При неспецифическом вульвовагините применяют антибиотики с широким спектром действия. Если возбудитель выявлен точно, наиболее предпочтительным является прием узконаправленных препаратов. Кандидозный вульвовагинит предполагает использование свечей и мазей с противогрибковым эффектом. К их числу относятся:
Метронидазол (таблетки или гель);
- Клиндамицин (таблетки или 3% крем).
Когда вульвовагинит провоцирует вирус герпеса, применяются мази и гели:
Если вульвовагинит внезапно развился на фоне других заболеваний, снижения иммунитета, необходимо заняться лечением выявленной патологии и укреплением организма. Без этого применение антибактериальных препаратов направленного действия не будет эффективным. Например, вульвовагинит, причиной которого стало заражение гельминтами, стоит начинать лечить с применением глистогонных лекарств. Схему комплексного лечения назначает детский гинеколог.
Перед применением медикаментов нужно ознакомиться с противопоказаниями. Выдавая назначения, врач должен учесть возраст девочки, тщательно собрать анамнез. Эффективно применение наружных антимикробных препаратов, но чаще приходится сочетать их с антибиотиками, которые нужно употреблять перорально.

В стационаре для лечения вульвовагинита применяют санацию половых органов 4% раствором бикарбоната натрия, аппликации с антибиотиками, ванночки с 1% раствором перекиси водорода. Дома также можно делать сидячие ванночки с целью лечения детского вульвовагинита. Но вместо разведенных химических растворов стоит использовать отвары ромашки, календулы, зверобоя. Длительность каждой процедуры — 10–15 минут. Если развился вульвовагинит, следует принимать такие ванночки утром и вечером на протяжении всего периода лечения.
В состав комплексной терапии может входить применение препаратов, нормализующих общее состояние, устраняющих зуд в области половых органов. Врач может назначить средства, повышающие иммунитет, укрепляющие организм.
Последствия могут оказаться тяжелыми, если воспалительный процесс поднимается выше и затрагивает придатки матки. Такой вульвовагинит со временем приводит к нарушению менструального цикла, бесплодию.
Профилактические меры должны основываться на соблюдении гигиены, уходе за телом девочки, укреплением ее здоровья. Чтобы не столкнуться с вульвовагинитом или избежать рецидива, необходимо:
- менять своевременно пеленки и подгузники у маленьких детей;
- мыть промежность после каждого опорожнения по направлению спереди назад;
- менять белье ежедневно или 2 раза в день, если есть предрасположенность к вульвовагиниту;
- не носить синтетическое белье;
- стирать одежду гипоаллергенными средствами и тщательно ее выполаскивать;
- не использовать мыло ежедневно;
- не применять для личной гигиены средства с агрессивными отдушками, красителями;
- правильно питаться;
- укреплять иммунитет.
Если девочка лечилась от вульвовагинита, необходимо через 3 месяца показать ее детскому гинекологу для оценки эффективности терапии. В дальнейшем данного специалиста стоит посещать не реже 1 раза в год.
По материалам venerologia03.ru
Вульвит у девочек – острое или рецидивирующее воспаление слизистой оболочки, выстилающей наружные половые органы. Вульвит у девочек проявляется зудом и жжением в области вульвы, отечностью и гиперемией половых губ и окружающей кожи, выделениями различного характера из половых путей. Диагноз вульвита у девочек ставится на основании данных осмотра, вульво- и вагиноскопии, микроскопии мазка, бактериологического посева выделений из половых органов, ПЦР соскоба и др. Местная терапия вульвита у девочек включает сидячие ванночки, УФО вульвы, применение мазей; системная терапия определяется этиологией воспалительного процесса.
Вульвит у девочек – воспалительный процесс в области наружных гениталий, в который вовлекаются половые губы, клитор, наружное отверстие уретры, преддверие влагалища. В детском возрасте нередко наблюдается сочетанное воспалительное поражение вульвы и влагалища – вульвовагинит. У девочек от 1 года до 8 лет вульвиты и вульвовагиниты занимают первое место в структуре гинекологической патологии. Воспалительные процессы составляют 65-70% случаев всех заболеваний половых органов в детской гинекологии. Рецидивирующие вульвиты и вульвовагиниты у девочек могут послужить причиной нарушений менструальной, половой, репродуктивной функций в зрелом возрасте. Кроме этого, длительное и вялотекущее воспаление может нарушать согласованное взаимодействие гипоталамо-гипофизарно-яичниковой системы.
К развитию вульвита у девочек предрасполагают анатомо-физиологические особенности половых органов в детском возрасте. Прежде всего, следует отметить, что половые пути новорожденных девочек стерильны; на 5-7 день жизни слизистая заселяется условно-патогенной микрофлорой. В первые годы жизни содержимое влагалища скудное, имеет слабощелочную или нейтральную реакцию (рН 7,0); в мазке обнаруживаются лейкоциты смешанная флора (палочковая и кокковая), отсутствуют лактобациллы. К началу полового созревания (8-9 лет) появляются лактобактерии, эпителий влагалища начинает вырабатывать гликоген, реакция влагалищной среды становится кислой (рН 4,0-4,5). И лишь с появлением менструаций микрофлора влагалища девушек-подростков приближается по количественному и качественному составу к микробиоценозу женщин репродуктивного возраста.
Проникновение инфекции облегчают снижение местной антиинфекционной защиты, находящейся в процессе становления (уровня секреторных иммуноглобулинов А, лизоцима, фагоцитоза, системы комплемента), недостаточные бактерицидные функции кожи, гормональный покой.
Непосредственной причиной вульвита у ребенка чаще всего выступает инфекция: неспецифическая (условно-патогенная аэробная и анаэробная флора, вирусы, дрожжевые грибки, простейшие) или специфическая (гонококки, хламидии, микобактерии туберкулеза, дифтерийная палочка и др.). Специфическая инфекция в детском возрасте может передаваться различными путями: в раннем возрасте преобладающим является бытовой путь (при несоблюдении гигиены, через предметы ухода и места общего пользования); у девушек, имеющих опыт сексуальных отношений – половой путь. Вульвит у новорожденных девочек может быть обусловлен трансплацентарным заражением или инфицированием в родах, при прохождении ребенка через обсемененные родовые пути.
Нередко вульвит у девочек развивается вследствие глистной инвазии (энтеробиоза), попадания инородного тела (травинок, песчинок, насекомых, посторонних предметов), мастурбации, нарушения реактивности организма при вторичной инфекции (например, дифтерии зева, хроническом тонзиллите, кариесе и др.).
Возникновению микотического вульвита у девочек способствует лечение антибиотиками, гиповитаминозы, иммунодефицит, эндокринные нарушения (в первую очередь, сахарный диабет). Вульва и влагалище у девочек может поражаться вирусами гриппа, герпеса, парагриппа, аденовирусом, цитомегаловирусом, папилломавирусом и др. Реже у девочек наблюдается аллергический (атопический) вульвит, как реакция на некоторые алиментарные факторы (цитрусовые, шоколад и пр.), ароматные сорта мыла или моющие средства с добавками, гигиенические прокладки. У грудничков причиной воспаления может послужить пеленочный дерматит.
Поддержание вульвита может определяться аномалиями строения гениталий девочки (низким расположением отверстия уретры, отсутствием задней спайки, зиянием половой щели, аномалиями развития наружных половых органов), а также функциональными особенностями (нейрогенным мочевым пузырем, влагалищно-уретральным рефлюксом). Свою роль в течении вульвита у девочек играет постоянное ношение подгузников, микротравмы наружных гениталий тугим бельем, несоблюдение интимной гигиены, неправильная техника подмывания ребенка.
Слизистая половых органов у девочек очень тонкая и ранимая, поэтому частое и усердное подмывание, особенно с мылом, может легко приводить к нарушению целостности эпителиальных покровов, снижению местного иммунного барьера и развитию вульвита.
Вульвит у девочек может иметь острое (до 1 месяца), подострое (до 3 месяцев) и хроническое течение (более 3 месяцев). В зависимости от причинного фактора, вульвиты у девочек делятся на инфекционные и неинфекционные.
Инфекционные вульвиты у девочек, в свою очередь, представлены неспецифическими воспалениями (вызванными условно-патогенной флорой, в норме присутствующей на вульве ребенка) и специфическими воспалительными процессами (гонорейным, хламидийным, трихоманадным, герпетическим, уреаплазменным, дифтерийным, туберкулезным и др.).
К числу первично-неинфекционных вульвитов у девочек относят случаи заболевания, связанные с инородными телами, глистной инвазией, онанизмом, изменением реактивности организма при сахарном диабете, дисметаболической нефропатии, дисбактериозе кишечника, аллергических заболеваниях, острых вирусных и детских инфекциях.
Чаще всего у девочек дошкольного возраста встречаются неспецифические вульвиты, имеющие хроническое течение.
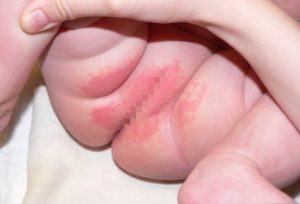
Признаки острого вульвита у ребенка характеризуются покраснением и отеком половых губ и клитора. Гиперемия и мацерация могут распространяться на кожу лобка, паховой области и бедер. При вульвите девочек беспокоят зуд и жжение в промежности, усиливающиеся при мочеиспускании, прикосновениях, движениях. Маленькие дети выражают свои физические ощущения беспокойством и плачем; девочки постарше постоянно трогают и расчесывают половые органы, жалуются на дискомфорт, зуд, болезненность. Иногда, особенно при специфических формах вульвита у девочек, на слизистой половых органов появляются эрозии и язвочки.
Характерным симптомом вульвита и вульвовагинита у девочек служит наличие выделений из половых путей (белей). Выделения могут носить различный характер: чаще они водянистые и прозрачные, но могут быть кровянистыми или гнойными. Так, при вульвите, вызванном кишечной палочкой, у девочек появляются выделения желто-зеленого цвета с неприятным фекальным запахом. При стафилококковом вульвите у девочек бели желтые и вязкие, при кандидозном вульвите – белые, густые, творожистой консистенции.
В некоторых случаях вульвит у девочек может сопровождаться общей симптоматикой — температурной реакцией, увеличением лимфоузлов. Поведение ребенка становится нервозным, отмечается плохой сон, раздражительность, плаксивость, повышенная возбудимость. При вульвите, вызванном острицами, у девочек отмечается гиперемия и утолщение анальных складок, боли в животе, снижение аппетита.
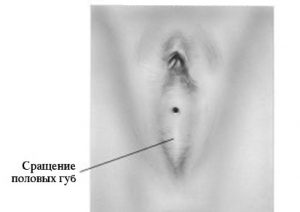
При хроническом вульвите у девочек гиперемия и отек уменьшаются; сохраняются зуд и выделения из половых путей. Рецидивирующее течение вульвита у девочек часто сопровождается осложнениями: синехиями малых половых губ, атрезией влагалища, уретритом, циститом, эрозией шейки матки, имбибицией (изменением цвета вульвы).
Вульвит у девочек может быть диагностирован педиатром, однако дальнейшее обследование и наблюдение ребенка должно осуществляться детским гинекологом. Для выяснения этиологии вульвита у девочек важно изучение анамнеза (сопутствующих заболеваний, провоцирующих моментов) и жалоб.
При осмотре половых органов выявляется гиперемия и отечность вульвы, мацерация слизистой, выделения из половых путей. Диагностике вульвита и вульвовагинита у девочек помогают инструментальные методы исследования – вульвоскопия и вагиноскопия. Особенно незаменима вагиноскопия для удаления инородных тел влагалища.
Для определения этиологии вульвита у девочек проводится микроскопическое исследование мазка и бактериологический посев выделений на микрофлору и чувствительность к антибиотикам. При подозрении на специфическую природу вульвита у девочек выполняются исследования соскобов методом ПЦР. В обязательном порядке исследуются общий анализ мочи и крови, сахар крови, общий и аллергенспецифические IgE, бакпосев мочи, соскоб на энтеробиоз, анализ кала на яйца гельминтов, кал на дисбактериоз.
При необходимости ребенка консультируют другие детские специалисты: детский эндокринолог, детский аллерголог, детский гастроэнтеролог и др.
Терапия вульвита у девочек направлена на купирование воспалительного процесса и устранение причины заболевания. Особенное внимание уделяется гигиене половых органов: проводятся сидячие ванночки с настоями трав (ромашки, календулы, зверобоя и др.), обмывание наружных половых органов антисептиками (р-ром марганцовки, фурациллина), санация влагалища с помощью тонкого влагалищного ирригатора. Для устранения зуда и дискомфорта рекомендуются противовоспалительные мази и свечи, седативные препараты.
При бактериальных вульвитах у девочек показано назначение антибактериальных препаратов; при грибковых — противогрибковых средств внутрь и местно в виде мазей и кремов. При вульвовагините, обусловленном наличием инородного тела, производится его удаление. В случае глистной инвазии ребенку показана дегельмитизация. В комплексе лечения вульвита у девочек необходимо проведение санации хронических очагов инфекции. В качестве общеукрепляющей терапии применяют поливитамины, иммуномодуляторы, эубиотики. При выраженном зуде или аллергической реакции назначают антигистаминные средства.
Из методов физиотерапии при вульвите у девочек хорошо зарекомендовали себя УФО вульвы, ультрафонофорез с гелями, мазями и растворами антисептиков, дарсонвализация.
Вопросы профилактики вульвита требуют воспитания правильных гигиенических навыков у молодых родителей и самих девочек. Гигиену половых органов у девочек следует осуществлять ежедневно – обязательно после дефекации и перед сном. Уход за наружными гениталиями включает омывание вульвы, области промежности и ануса водой в направлении спереди назад. Использовать нейтральное детское мыло (рН 7,0) рекомендуется не чаще 2-3 раз в неделю. Девочки должны иметь отдельные банные принадлежности (мочалки, полотенца).
Для предупреждения вульвита у девочек и девушек следует отказаться от ношения синтетического нижнего белья, облегающей тесной одежды; своевременно заменять гигиенические прокладки, следить за полноценным питанием детей, лечить сопутствующую патологию и т. д.
По материалам www.krasotaimedicina.ru
 NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.
NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.

 нарушаются систематически правила личной гигиены;
нарушаются систематически правила личной гигиены; бактерии (стрептококки, стафилококки);
бактерии (стрептококки, стафилококки);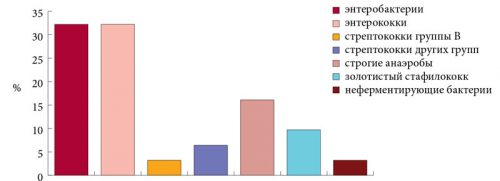
 Метронидазол (таблетки или гель);
Метронидазол (таблетки или гель);