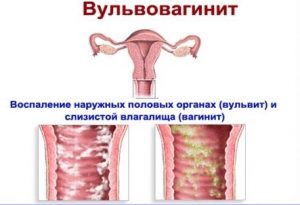
Вульвит, вагинит (кольпит), вульвовагинит — воспалительные заболевания женских половых органов, встречается у девочек и у взрослых женщин. Вульвит — это воспаление наружных половых органов. Вагинит — воспаление влагалища. Синоним вагинита — кольпит. Вульвовагинит — это сочетание воспаление наружных половых органов и влагалища. По статистике, вульвиты и вульвовагиниты чаще бывают у девочек, а кольпиты у женщин молодого фертильного возраста.
Вульвит, вагинит (кольпит), вульвовагинит относят к воспалительным заболеваниям нижнего отдела женских половых органов. Частота встречаемости заболеваемости среди женского населения вульвовагинитами — 60-65 % от всех гинекологических патологий.
Все воспалительные заболевания нижних отделов женских половых органов, в зависимости от вида возбудителя, могут быть по этиологии специфическими и неспецифическими. Отдельно, к специфической группе относят воспаление при хламидиозе, а также воспаления вызванные гонококками, микоплазмами, трихомонадами, уреаплазмами, кандидами либо вирусами. К неспецифическим относят воспаление, обусловленное стафилококковой инфекцией, синегнойной, кишечной палочкой и стрептококками.
К неблагоприятным провоцирующим факторам, приводящим к основным причинам начала воспалительных процессов в нижних отделах женских половых органов относят:
- несоблюдение гигиены половых органов;
- инфекции, передающиеся половые путем (ИППП): смена половых партнеров, отказ от применения презервативов — главные причины хламидиоза, гонореи и т. д.);
- эндокринные заболевания (диабет сахарный, гипотиреоз);
- травматические повреждения половых органов (насильные половые сношения в грубой форме, первый половой акт, разрывы при родах, ношение тесного белья в т. ч. из синтетики, ношение внутриматочной спирали);
- детские инфекции у девочек (скарлатина, корь);
- физиологические причины: менструации и беременность;
- гормональные изменения: при беременности, в период менопаузы;
- частый необоснованный прием антибиотиков и гормональных препаратов;
- химиотерапия, лучевая терапия при онкологии;
- сниженный иммунитет и иммунодефицитные состояния (ВИЧ-инфекция);
- гиповитаминоз;
- аллергии и заболевания желудочно-кишечного тракта;
- прерывание беременности, выскабливания по медицинским показаниям.
Основные симптомы вульвита, вагинита (кольпита), вульвовагинита очень похожи:
- зуд и жжение половых органов;
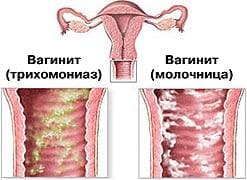
- обильные выделения из влагалища (молочные, гнойные, пенистые, творожистые, в тяжелых случаях — кровяные). При старческом вагините, наоборот, характерна сухость слизистой оболочки влагалища;
- неприятный запах выделений;
- покраснение и отек наружных половых органов;
- ноющие боли внизу живота, болезненность во время секса;
- учащенное мочеиспускание;
- повышение температуры тела.
Вульвит, вагинит (кольпит) и вульвовагинит могут протекать в острой или хронический форме.
При острой форме вульвита, вагинита (кольпита) и вульвовагинита, симптомы болезни явно выражены. В зависимости от того, что послужило их причиной возникновения будут преобладать те или иные симптомы. К примеру, при острой стадии кандидозного вульвовагинита будут беспокоить обильные творожистые выделения, жжение и зуд; при трихомонадном вульвовагините будут гнойные выделения. При вагинитах неспецифической этиологии преобладают симптомы: обильные выделении (иногда со зловонным запахом) и зуд во влагалище. Часто симптомами вульвита, вагинита (кольпита) и вульвовагинита бывает учащенное мочеиспускание.
При повышенной температуре, могут появляться маленькие точечные изъявления на слизистой оболочке вульвы и/или влагалища. А при расчесах бывают кровяные выделения.
При хронической форме этих заболеваний симптомы воспаления слабо выражены. Отек, покраснения в области половых органов уменьшаются, выделения становятся менее обильные, температуры и болей не наблюдается. Наиболее постоянный симптом — это зуд, который усиливается при ходьбе, половом акте, во время менструаций.
При любых симптомах вульвита, вагинита (кольпита) и вульвовагинита необходимо обязательно обращаться к гинекологу.
Лечение воспалительных заболеваний половых органов у женщин должно проводиться обязательно, и для его успешности нужен комплексный подход:
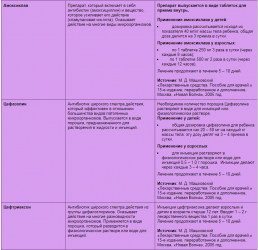
1) Этиотропное лечение вульвита, вагинита (кольпита) и вульвовагинита подразумевает применение антибиотиков местно, в виде свечей и мазей, и орально в виде таблеток для приема внутрь. Выбор антибиотика проводят в зависимости от переносимости лекарственного препарата и вида инфекции.
При вульвитах с легким течением, когда пациент — ребенок, антибиотики обычно не назначают, но при тяжелых формах со специфической этиологией здесь без антибиотиков в лечении не обойтись.
При кольпитах и вульвовагинитах антибиотики в любом случае назначают.
Назначают антибиотики пенициллинового ряда с широким спектром действия ( Амоксиклав), макролидам (Пимафуцин), цефалоспоринам (Цефазолин, Цефтриаксон, Ципролет), нитроимидазолам (Трихопол, Тинидазол, Клион Д, Метрогил), препаратам полиенового ряда ( Нистатин), а также противогрибковым препараты (Флюкостат, Микосист). Для лучшего эффекта и комплексного лечения вагинита (кольпита) и вульвовагинита используют препараты из разных групп.
2) Местно наружно применяют антисептики, дезинфицирующие растворы. Это помогает облегчить симптомы вульвита, вагинита (кольпита) и вульвовагинита при подтвержденном диагнозе. С этой целью применяют вагинальные свечи (Йодоксид, Бетадин), спринцевания, промывания, а при вульвитах делают ванночки с растворами соды, борной кислоты, перекисью водорода, марганцовки, применяют специальный вагинальный антисептик Тантум Роза.
Рекомендуется использовать антисептики не менее чем две недели.
3) Лечение сопутствующих патологий, являющихся провоцирующими факторами, повышают эффективность лечения воспаления, но негативно сказываются и снижают эффект лечения гормональные изменения в период менопаузы, ожирение, сахарный диабет, детские инфекции у девочек.
Народные средства также можно применять как антисептики, особенно для девочек. Для ванночек, спринцеваний и аппликаций разводят экстракт ромашки аптечной из расчета 1 чайная ложка, разведенная на 1 стакан кипятка.
Применяют с успехом китайские фитотампоны “Beautiful Life”, содержащие более 26 лечебных лекарственных трав. Фитотампон вводится во влагалище на 72 часа, убивает микробы и впитывает в себя токсины. Метод является надежным, безопасным, без побочных эффектов.
Народная медицина рекомендует при простых вульвовагинитах не гонококкового происхождения достаточно обмывать наружные половые органы слабым раствором борной кислоты или перекисью водорода.
Одновременно делайте спринцевания отваром листьев ореха грецкого (100 г листьев на 1 литр кипящей воды, настаивайте час, охладите), раствором протаргола (2:100) или марганца.
Лечение гонококковых вульвовагинитов проводится только в условиях поликлиники или стационара под постоянным контролем врача‑гинеколога.
При обильных гнойных выделениях спринцевания слабым раствором марганцовокислого калия, древесного уксуса (1 ст. ложка на литр воды), медного купороса (1 ч. ложка на литр воды).
При длительных выделениях обычно назначают спринцевания через два дня. Наиболее эффективно при таком течении заболевания сочетание спринцеваний с влагалищными ванночками, тампонами или влагалищными шариками (с 2–3 %‑ным азотнокислым серебром, 5‑10 %‑ный протаргол).
Вводятся шарики или тампоны с синтомициновой эмульсией. Вместо нее можно использовать смесь йода, йодистого калия и глицерина.
Необходимо соблюдать некоторые советы по образу жизни до полного излечения:
- временное прекращение половых отношений до полного излечения от симптомов вульвита, вагинита (кольпита) или вульвовагинита;
- при выявлении инфекции половых органов специфической этиологии у полового партнера нужно лечить обоих партнеров;
- гигиенический душ дважды в день, а во время менструации еще чаще. Если заболел ребенок — уход должен быть тщательным: девочку нужно подмывать теплой водой после каждого посещения туалета, тщательно стирайте белье ребенка с моющими средствами, следите, чтобы девочка не расчесывала себя при зуде, иначе инфекция попадет повторно;
- соблюдайте диету: исключите из рациона острую и соленую пищю, а также алкоголь.
Что нужно делать для профилактики воспалительных заболеваний женских половых органов, надо соблюдать следующее:
- верность половому партнеру;
- использование презервативов при случайных связях (не дает 100% гарантии);
- гигиена наружных половых органов утром и вечером;
- при менструациях использовать прокладки и тампоны с мягкой поверхностью, без ароматизаторов;
- не пользуйтесь ежедневными прокладками даже из соображений гигиены — они служат хорошей средой для размножения бактерий;
- носите натуральное нижнее белье, одно должно быть удобным, не стеснять движений;
- ведите здоровый образ жизни и укрепляйте иммунитет;
- следите за весом;
- не злоупотребляйте спринцеваниями — это ведет к дисбалансу микрофлоры влагалища.
По материалам alcostad.ru
Вульвит— воспаление наружных половых органов (вульва- медицинское название наружных половых органов женщины). Вульвовагинит — воспаление наружных половых органов и влагалища. По статистике, вульвиты и вульвовагиниты чаще бывают у девочек, а кольпиты чаще у женщин молодого детородного возраста.
Вагинит (кольпит), вульвовагинит, вульвит относят к воспалительным заболеваниям нижнего отдела половых органов. Частота заболеваемости женского населения вульвовагинитами составляет около 60-65 % от всех гинекологических патологий.
В зависимости от вида возбудителя все воспалительные заболевания нижних отделов гениталий могут быть специфической или неспецифической этиологии. К специфической группе относят воспаление, вызванное хламидиями, гонококками, микоплазмами, уреаплазмами, трихомонадами, кандидами или вирусами. К неспецифической группе относят воспаление, обусловленное стафилококками, синегнойной или кишечной палочкой и стрептококками.
К провоцирующим факторам и основным причинам воспалительных заболеваний нижних отделов женских половых органов относят:
— несоблюдение гигиены половых органов;
— инфекции, передающиеся половые путем (ИППП): частая смена половых партнеров, отказ от использования презервативов –это главные причины заболеваемости воспалительными заболеваниями специфической этиологии ( хламидиоз, гонорея и т.д.);
— эндокринные заболевания (сахарный диабет, гипотиреоз);
— травматические повреждения половых органов(грубые половые сношения, первый половой акт, разрывы во время родов, ношение тесного и синтетического белья, ношение внутриматочной спирали);
— детские инфекции у девочек ( корь, скарлатина);
— физиологические причины: беременность, менструация;
— гормональные изменения: во время беременности, в период менопаузы;
— бесконтрольный прием антибиотиков, гормональных препаратов;
— химиотерапия и лучевая терапия при онкологических заболеваниях;
— пониженный иммунитет и иммунодефицитные состояния (ВИЧ-инфекция);
— гиповитаминоз;
— заболевания желудочно-кишечного тракта и аллергические заболевания;
— прерывание беременности, выскабливания по медицинским показаниям.
Симптомы вагинита (кольпита), вульвовагинита и вульвита довольна схожи.
Основные симптомы вагинита (кольпита), вульвовагинита, вульвита :
— зуд и жжение половых органов;
— обильные выделения из влагалища (молочные, гнойные, пенистые, творожистые, в тяжелых случаях — кровяные). При старческом вагините, наоборот, характерна сухость слизистой оболочки влагалища ;
— неприятный запах выделений;
— покраснение и отек наружных половых органов;
— ноющие боли внизу живота, болезненность во время секса;
— учащенное мочеиспускание;
— повышение температуры тела.
Перечисленные симптомы могут быть выражены в большей или меньшей степени в зависимости от причины и формы воспаления.
Клинически вагинит (кольпит), вульвовагинит и вульвит могут протекать в острой или хронический форме.
При острой форме вагинита (кольпита), вульвовагинита, вульвита симптомы болезни ярко выражены. В зависимости от того, что послужило причиной возникновения кольпита, вульвита или вульвовагинита будут преобладать те или иные симптомы или все в совокупности. Например, при кандидозном вульвовагините в острой стадии будут беспокоить обильные творожистые выделения, зуд и жжение; при вульвовагините, вызванном трихомониазом будут гнойные выделения. При вагинитах неспецифической этиологии в острой стадии преобладают симптомы: зуд во влагалище и обильные выделения, иногда со зловонным запахом. Довольно часто симптомами вагинита (кольпита), вульвовагинита и вульвита бывают дизурические расстройства ( учащенное мочеиспускание).
При тяжелом течении воспаления любого генеза повышается температура, возможно появление маленьких точечных изъявлений на слизистой оболочке вульвы и/или влагалища. При расчесах могут появиться кровяные выделения. Последнее актуально для девочек, поскольку анатомо-физиологические особенности строения вульвы и влагалища в детском возрасте ( рыхлость, ранимость) способствуют более быстрому и глубокому проникновению инфекции.
При хронической форме вагинита (кольпита), вульвовагинита, вульвита симптомы воспаления более “смазаны”, т.е. слабо выражены. Отек и покраснения половых органов уменьшаются, выделения менее обильные, температуры и болей, как правило, нет. Наиболее постоянный симптом — это зуд, усиливающийся при ходьбе, после полового акта, во время менструаций.
Фото Вульвит у 5-летней девочки
При любых симптомах вагинита (кольпита), вульвовагинита, вульвита необходимо обратиться к гинекологу.
Многие женщины знают о симптомах воспаления половых органов, а о лечении догадываются из рекламы типа “Флюкостат – прощай молочница”. Но, обнаружив у себя тот или иной симптом вагинита (кольпита) или вульвовагинита, не нужно сидеть дома и пить антибиотики, на глаз даже самый опытный гинеколог не может определить причину выделений, поэтому и с выбором антибиотиков вы можете ошибиться. К тому же, как правило, одним препаратом лечение воспалительных заболеваний не ограничивается.
Чтобы определиться с тактикой лечения, необходима полноценная консультация гинеколога, которая включает в себя:
1. Гинекологический осмотр в зеркалах (девочкам не проводят). При осмотре в зеркалах у женщин определяются признаки воспаления: слизистые влагалища и вульвы отечны, гиперемированы, поверхность влагалища покрыта плотными серыми пленками, обильно вытекают бели ( патологические выделения). Осмотр и ввод зеркала вызывает резкую болезненность.
2. Мазок на флору из влагалища, цервикального канала и уретры (мочеиспускательного канала). У девочек мазки берут только из заднего свода влагалища и уретры при помощи специальной ложечки Фолькмана.
3. ПЦР-диагностика на основные урогенитальные инфекции (трихомониаз,гонорея, микоплазмоз, уреаплазмом, гарднереллез, вирус папилломы человека (ВПЧ), цитомегаловирусная инфекция (ЦМВ), хламидиоз, генитальный герпес).
4. Бактериологический посев микрофлоры влагалища для определения чувствительности к антибиотикам.
До сдачи анализа нежелательно начинать лечение, так как это снизит точность результатов.
Лечение любых воспалительных заболеваний женских половых органов должно проводиться обязательно, вне зависимости от формы заболевания (острая или хроническая), возраста и сопутствующих заболеваний. Для успешного лечения вагинита (кольпита), вульвовагинита, вульвита необходим комплексный подход:
1) Применение в лечении этиотропных, т.е влияющих непосредственно на возбудитель, препаратов. Этиотропное лечение вагинита (кольпита), вульвовагинита и вульвита подразумевает применение антибиотиков. Их применяют местно в виде свечей и мазей, либо орально в виде таблеток. Выбор антибиотика зависит преимущественно от типа заболевания ( вульвит, кольпит, вульвовагинит) и от причины инфекции.
При вульвитах с легким течением, особенно если пациент — ребенок, антибиотики обычно не назначают, но при тяжелых проявлениях вульвита со специфической этиологией без антибиотиков в лечении не обойтись. При кольпитах и вульвовагинитах антибиотики назначают в любом случае. Для эффективного лечения вагинита (кольпита), вульвовагинита и вульвита препараты назначают только после определения чувствительности к антибиотикам.
Арсенал антибактериальных препаратов, используемых в гинекологии для лечения воспалительных заболеваний гениталий, велик. Чаще всего предпочтение отдается: антибиотикам пенициллинового ряда широкого спектра действия ( Амоксиклав), макролидам ( Пимафуцин), цефалоспоринам ( Цефазолин), нитроимидазолам (Трихопол, Тинидазол, Клион Д, Метрогил), препаратам полиенового ряда ( Нистатин), а также противогрибковым препараты (Флюкостат, Микосист). Для лучшего эффекта и комплексного лечения вагинита (кольпита) и вульвовагинита используют препараты из разных групп.
2) Местное применение антисептиков и дезинфицирующих растворов служит для облегчения симптомов вагинита (кольпита), вульвовагинита или вульвита при подтвержденном диагнозе. С этой целью применяют при вульвовагинитах и вагинитах — вагинальные свечи ( Йодоксид, Бетадин), спринцевания, промывания, при вульвитах — ванночки с растворами соды, борной кислоты, перекисью водорода, марганцовки или специальный вагинальный антисептик Тантум Роза. Рекомендуется использовать антисептики не менее, чем 2 недели.
3) Лечение сопутствующих заболеваний, которые являются провоцирующими факторами и снижают эффективность лечения воспаления (гормональные изменения в период менопаузы, сахарный диабет и ожирение, детские инфекции у девочек). В период менопаузы появление неспецифических вагинитов обусловлено пониженным уровнем эстрогенов. В таких случаях, обязательно назначают заместительную гормональную терапию (Овестин, Эстрокад). При сахарном диабете показана коррекция основного заболевания — контроль уровня сахара в крови, при ожирении – показано снижение веса, при наличии у ребенка детской инфекции — проводят соответствующее лечение инфекции. В перечисленных случаях при ликвидации провоцирующего фактора удается прийти к стойкому излечению вагинита (кольпита), вульвовагинита, вульвита без рецидивов.
Народные средства тоже можно применять в качестве антисептиков, особенно для детей. Для ванночек, спринцеваний и аппликаций используют ромашку аптечную из расчета 1 чайная ложка, разведенная на стакан кипятка.
Относительно новое и довольно эффективное народное средство для борьбы с любыми воспалительными заболеваниями – это китайские фитотампоны “Beautiful Life”, содержащие более 26 лечебных лекарственных трав. Фитотампон вводится во влагалище на 72 часа, убивает микробы и впитывает в себя токсины. Метод является надежным и безопасным, не имеет побочных эффектов.
Необходимо понимать, что все народные средства не дают 100 % гарантии излечения, они лишь предназначены для снятия и облегчения симптомов. Если при применении народных средств симптомы заболевания исчезли, это еще не значит, что вы излечились. Скорее всего, заболевание просто перешло в хроническую форму.
Необходимо вести определенный образ жизни до полного излечения:
— исключение половой жизни до полного излечения (по лабораторным показателям), а не до исчезновения симптомов вагинита (кольпита), вульвовагинита или вульвита;
— при выявлении инфекции специфической этиологии у полового партнера необходимо лечение обоих партнеров;
— гигиенический душ интимных мест дважды в день, во время менструации еще чаще- после каждой смены прокладки или тампона.
Если заболел ребенок — уход должен быть еще более тщательным: девочку нужно подмывать после каждого посещения туалета теплой водой, тщательно стирать белье ребенка моющими средствами, следить, чтобы ребенок не расчесывал себя при наличии зуда, иначе инфекция попадет повторно;
— соблюдение диеты: исключение из рациона острой и соленой пищи, а также алкоголя.
Возможные осложнения воспалительных заболеваний гениталий при отсутствии своевременного медицинского вмешательства:
— переход заболевания из острой формы в хроническую. Хроническая форма лечится сложнее и чаще дает редицивы;
— распространение инфекции в верхние отделы мочеполовой системы;
— кольпиты и вульвовагиниты провоцируют образование эрозии шейки матки;
— может развиться эндометрит – воспалительный процесс внутреннего слоя матки;
— воспалительные заболевания специфической этиологии приводят к бесплодию;
— у детей часто образуются синехии (сращения между органами) малых и больших половых губ. Синехии срастаются над входом уретры и препятствуют нормальному мочеиспусканию малышки;
— у женщин пожилого возраста из-за вагинитов возникает гипоксия стенок влагалища (плохое кровоснабжение) и как следствие- появляются маленькие язвочки на стенках влагалища.
Профилактика воспалительных заболеваний нижних отделов гениталий:
— верность половому партнеру;
— использование презервативов со случайными партнерами (не дает 100% гарантии);
— гигиена половых органов утром и вечером;
— во время менструаций необходимо использовать прокладки и тампоны с мягкой поверхностью, без ароматизаторов;
— не используйте ежедневные прокладки даже из соображений гигиены — они служат идеальной средой для размножения бактерий;
— носите нижнее белье из натуральных тканей, белье должно быть удобным и не стеснять движений;
— ведите здоровый образ жизни и укрепляйте иммунитет: регулярные занятия спортом, прием витаминов при гиповитаминозе;
— следите за своим весом;
— не злоупотребляйте спринцеваниями -это приводит к дисбалансу микрофлоры влагалища.
1. Можно ли лечить вульвовагинит ультрафиолетовым облучением?
Можно, данный метод применяют чаще в детской гинекологии.
2. Может ли быть вагинит из-за свечей Фарматекса или смазки презервативов?
Может, если у Вас аллергическая реакция на них.
3. Можно ли носить стринги при кольпите?
Да, можно.
4. У меня сразу после секса появляется зуд во влагалище, если не схожу в ванну. Я начала подмываться марганцовкой, но после этого появились зеленоватые выделения и зуд усилился. Что это?
Вам надо сдать мазок на флору. Возможно, это кольпит либо проявления аллергии.
5. У меня кольпит и эрозия шейки матки. Можно ли мне прижечь эрозию?
Для начала нужно вылечить кольпит, потом только заняться лечением эрозии.
6. У меня кольпит, может ли мой парень заразиться от меня? Презерватив не используем.
Нужно для начала выяснить из-за чего у Вас возник кольпит. Если кольпит обусловлен половой инфекцией, партнер может заразиться.
7. Я беременна, у меня кандидозный вульвовагинит. Можно ли мне принимать антибиотики?
Обязательно, но только местно.
По материалам medicalj.ru
Вульвовагинит — это воспалительное заболевание преимущественно инфекционной природы, характеризующееся воспалением вульвы (наружных половых органов) и слизистой влагалища. С подобной проблемой чаще всего сталкиваются пожилые женщины и девочки. На долю этой патологии приходится до 80% случаев всех обращений к врачу.
Развитие у девочек и женщин вульвовагинита чаще всего происходит вследствие занесения микробов на половые органы. В детском возрасте воспаление вызывают диплококки, стафилококки, кишечные палочки, энтерококки, хламидии и анаэробы. У женщин средних лет наиболее часто диагностируется грибковое (кандидозное) воспаление. Реже его вызывает специфическая микрофлора (микобактерии туберкулеза, бледные трепонемы, трихомонады, гонококки, коринебактерии дифтерии, папилломавирусы, вирусы гриппа и парагриппа).
Другими причинами вульвовагинита являются:
попадание инородных тел во влагалище;
- травмирование органов во время мастурбации;
- паразитарные заболевания (энтеробиоз);
- сахарный диабет;
- дисбактериоз;
- контакт с аллергенами;
- несоблюдение правил личной гигиены.
Неспецифический и специфический воспалительные процессы часто диагностируются у людей, практикующих незащищенные половые связи. В группу риска входят коммерческие секс-работники, а также алкоголики и женщины, употребляющие наркотические средства. В основе развития вульвовагинита лежит нарушение местного иммунитета. У здоровых женщин и девочек препятствует размножению микробов кислая реакция среды, оптимальное количество лактобактерий, а также неповрежденная слизистая оболочка.
Способствуют воспалению влагалища и вульвы (клитора, плевы, половых губ, преддверия влагалища, желез, лобка и промежности) у детей и взрослых женщин следующие факторы:
беспорядочная половая жизнь;
- несоблюдение правил интимной гигиены;
- ношение тесного нижнего белья;
- ВИЧ-инфекция;
- туберкулез легких;
- частые респираторные инфекции;
- бесконтрольное применение антибиотиков и иммунодепрессантов;
- эндокринные расстройства;
- опущение половых органов;
- экзема;
- хронический стресс;
- маточные кровотечения;
- редкая смена прокладок;
- регулярное использование тампонов;
- прием комбинированных оральных контрацептивов;
- облучение;
частые спринцевания и подмывания антисептиками;
- лобковый педикулез;
- контакт с больными энтеробиозом;
- дисфункция яичников;
- патология прямой кишки;
- беременность;
- тяжелые операции.
В период постменопаузы снижается уровень эстрогена в крови, что может приводить к нарушению микробного баланса и развитию вульвовагинита.
Заболевание протекает в острой или хронической форме. Общими признаками являются:
- жжение;
- зуд;
- покраснение кожи;
- отечность тканей;
- боль в нижней части живота;
- слизистые или слизисто-гнойные выделения из половых путей;
- болезненные половые контакты;
- дизурия (нарушение мочеиспускания);
- затруднение дефекации;
- слабость.
Бактериальное воспаление вульвы и влагалища, вызванное кишечными палочками, проявляется жидкими, желто-зеленого цвета выделениями с неприятным запахом. В случае развития трихомонадного воспаления выделения пенистые. При грибковой форме заболевания (молочнице) они белого цвета, напоминают творог или свернувшееся молоко.
Для острого вульвовагинита характерно бурное начало. В тяжелых случаях появляются симптомы в виде слабости и повышения температуры тела. При осмотре обнаруживаются отек малых и больших половых губ и покраснение вульвы. Нередко выявляются расчесы и мацерация кожи. Иногда на коже появляются дефекты в виде эрозий.
Частым симптомом вульвовагинита является боль. Она ощущается в лобковой зоне и возникает при половых контактах. Нередко это становится причиной снижения полового влечения у женщин. Если лечение проводится несвоевременно, то в процесс вовлекается мочеиспускательный канал. У таких людей возникает боль или дискомфорт во время мочеиспускания.
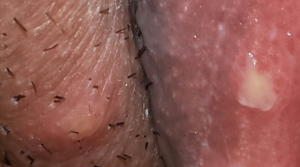
- длительный (3–4 недели) инкубационный период;
- наличие твердого шанкра в виде безболезненной эрозии или язвы;
- отсутствие боли;
- увеличение паховых лимфатических узлов;
- общее недомогание;
- наличие высыпаний в виде узелков.
Инкубационный период при данной патологии составляет несколько недель. Особенностями герпетического вульвовагинита являются: продолжительность 2–4 недели, повышение температуры тела, пузырьковая сыпь и наличие мелких язвочек. Жидкие, прозрачные выделения, сильный зуд, покраснение и жжение без симптомов интоксикации могут указывать на аутоиммунную или аллергическую форму болезни.
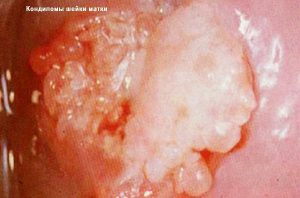
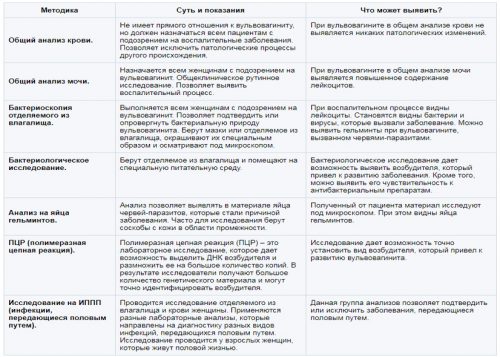
Для уточнения диагноза и подбора схемы лечения понадобятся:
- опрос;
- осмотр на гинекологическом кресле;
- общие клинические анализы;
- измерение кислотности влагалища;
- микроскопическое исследование мазков из уретры, шейки матки и влагалища;
- культуральное исследование;
- анализ кала на яйца паразитов;
- соскоб на энтеробиоз;
- полимеразная цепная реакция;
- УЗИ органов малого таза;
- пальпация живота;
- вагиноскопия;
- цервикоскопия.
При необходимости может понадобиться консультация эндокринолога, иммунолога, венеролога, инфекциониста и уролога. При наличии вульвовагинита общий анализ крови малоинформативен. Чаще всего изменения отсутствуют. Обязательно проводится анализ мочи. В ней определяются лейкоциты в большом количестве, что указывает на инфекционную природу заболевания.
Информативна бактериоскопия. Материалом для исследования является отделяемое из половых путей. При наличии инфекционного вульвовагинита под микроскопом видны лейкоциты и микробы (бактерии, вирусы). С целью идентификации возбудителя проводится ПЦР-исследование или посев на питательную среду. В последнем случае определяется чувствительность бактерий к антибиотикам. Оценить состояние внутренних органов (матки, мочевого пузыря, придатков) позволяет УЗИ.
- травматическим;
- аллергическим;
- дисгормональным;
- дисметаболическим;
- паразитарным.
Воспаление бывает специфическим и неспецифическим. В первом случае заболевание чаще всего вызывает условно-патогенная микрофлора. Воспаление вульвы и влагалища бывает острым (менее 1 месяца), подострым (длительностью менее 3 месяцев) и хроническим. По характеру течения выделяют 2 формы вульвовагинита: персистирующую (упорно протекающую) и рецидивирующую (с частыми обострениями и периодами ремиссии).
Больные нуждаются в комплексном лечении. Оно предполагает:
- Устранение провоцирующих факторов.
- Восстановление микрофлоры влагалища.
- Подавление активности патогенных микробов.
- Устранение симптомов заболевания.
Гели и мази применяются наружно. Они наносятся на пораженную кожу по схеме, назначенной врачом. При лечении вульвовагинита рекомендуется сочетать местную терапию с системной. При обнаружении бактериального воспаления назначаются антибиотики широкого спектра (Лендацин, Роцефин, Азаран, Цефтриаксон Каби, Цефазолина натриевая соль или Амоксиклав).
При неспецифическом воспалении эффективны:

При гонококковой природе вульвовагинита эффективны цефалоспорины, фторхинолоны и препараты на основе метронидазола. Дополнительно больным назначаются витамины группы B и аскорбиновая кислота. С целью повышения иммунитета может вводиться вакцина. При обнаружении в мазке трихомонад в схему лечения включают противопротозойные лекарства.
К ним относятся: Клион-Д 100, Тиберал, Дазолик, Гайро и Тержинан. Лечение проводится в отношении обоих половых партнеров. При обнаружении герпетического вульвовагинита показаны противовирусные препараты (Зовиракс, Ацикловир Акрихин, свечи Панавир). Они позволяют подавить активность вируса простого герпеса и снизить риск рецидивов. Поражение вульвы и влагалища на фоне папилломавирусной инфекции требует назначения Изопринозина и иммуностимуляторов (Ликопида, Виферона, Панавира).

В случае развития аллергической формы вульвовагинита применяются системные кортикостероиды и антигистаминные препараты. Если причиной воспаления вульвы и влагалища послужили гельминты (острицы), то назначается противоглистный препарат. Наиболее эффективны при энтеробиозе: Вермокс, Гелмодол-ВМ, Саноксал, Вормин, Немозол, Пирантел и Пиперазин.
Важным аспектом терапии вульвовагинита в данном случае является соблюдение личной гигиены (ежедневная смена нижнего белья, подстригание ногтей, стирка белья с последующим проглаживанием утюгом, мытье рук перед едой и после посещения туалета). Это позволяет прекратить цикл развития паразита и вывести остриц из организма.
При наличии вульвовагинита необходимо:
соблюдать половой покой;
- нормализовать гормональный фон;
- соблюдать постельный режим;
- есть больше фруктов и овощей;
- отказаться от алкоголя;
- регулярно принимать душ и подмываться;
- носить белье из натуральной (хлопчатобумажной) ткани;
- исключить стрессы.
Курс терапии при воспалении вульвы и слизистой влагалища бактериальной природы часто включает нормализацию микрофлоры. Больным назначаются эубиотики (Линекс, Хилак Форте, Ацилакт, Бифиформ, Экофемин, Гинофлор Э).
В лечении вульвовагинита широко применяются народные средства в виде травяных настоев, отваров, ванночек, примочек и спринцеваний. Возможно использование полыни, тысячелистника, зверобоя, одуванчика, тимьяна, клевера, коры крушины, аира, чистотела, герани, лапчатки, ромашки и барбариса.
Данное заболевание опасно, если заниматься самолечением и не обращаться к гинекологу. При развитии инфекционного вульвовагинита возможны следующие осложнения:
нарушение менструаций;
- воспаление матки;
- поражение мочевого пузыря и уретры;
- воспаление маточных труб и придатков;
- бесплодие;
- прерывание беременности;
- инфицирование ребенка во время родов;
- невротические расстройства;
- трещины;
- огрубение кожи;
- атрофия слизистой;
- нарушение сна;
- дерматит;
- экзема.
Избежать осложнений вульвовагинита можно, своевременно обратившись к врачу.
С целью предупреждения этой патологии рекомендуется:
1–2 раза в год посещать гинеколога;
- предупреждать переохлаждение;
- пить витамины;
- закаляться;
- заниматься активным спортом;
- больше двигаться;
- не подвергаться стрессу;
- отказаться от спиртных напитков;
- бросить курить;
- полноценно питаться;
- каждый день менять нижнее белье;
- иметь 1 полового партнера;
- исключить случайные, незащищенные половые связи;
- носить удобное белье из хлопчатобумажной ткани;
- не пользоваться тампонами и ароматизированными прокладками;
- исключить контакт с аллергенами;
- следить за гормональным фоном;
- мыть руки перед едой;
- не злоупотреблять антибиотиками, кортикостероидами, оральными контрацептивами;
- пользоваться средствами для интимной гигиены на основе молочной кислоты;
- использовать только водорастворимые смазки;
- подмываться после каждого посещения туалета;
- чаще менять прокладки во время кровотечений;
- отказаться от спринцеваний;
- предупреждать попадание инородных предметов во влагалище;
- отказаться от мастурбации.
- своевременно лечить педикулез, гнойничковые и другие заболевания.
Профилактика вульвовагинита должна начинаться с юного возраста.
По материалам venerologia03.ru
 NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.
NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.

 попадание инородных тел во влагалище;
попадание инородных тел во влагалище; беспорядочная половая жизнь;
беспорядочная половая жизнь; частые спринцевания и подмывания антисептиками;
частые спринцевания и подмывания антисептиками;
 соблюдать половой покой;
соблюдать половой покой; нарушение менструаций;
нарушение менструаций; 1–2 раза в год посещать гинеколога;
1–2 раза в год посещать гинеколога;