Опубликовано: 21 апр 2016, 13:55
Очень часто женщины сталкиваются с таким заболеванием, как вульвит. Оно характеризуется воспалительными процессами в области внешних половых органов. А передается ли вульвит мужчине? Этим вопросом задается множество представителей сильного пола при диагностировании недуга у своей партнерши.
Следует отметить, что вульвит у мужчин (см. фото) может возникать после полового контакта с женщиной, у которой эта болезнь находится в достаточно запущенном состоянии. Чаще всего речь идет о кандидозном вульвите. У мужчин заболевание связано с воспалительными процессами половой системы. Основными признаками являются отечность и покраснение полового члена, образование эрозий, зуд, болевые ощущения в области головки, а также покрытие ее серым налетом. Симптомы проявляются менее выражено, нежели у женщин.
Эта грибковая болезнь может поражать слизистые оболочки, мочеполовую систему и кожный покров. Она не является опасной для жизни мужчины, но вызывает нарушение интимных отношений и психологического состояния из-за наличия неприятных симптомов.
Вульвит у мужчин проявляется, в основном, в форме воспаления головки полового члена. В большинстве случаев, кроме жжения и зуда, воспалительных процессов и отечности, наблюдается затруднение обнажения головки, что является одной из причин появления гнойных инфекций. Вульвит в хронической форме приводит к различным осложнениям, а именно лимфадениту, карциноме и лимфангиту.
У мужчин уретра поражается в редких случаях, а главными симптомами являются незначительное жжение и небольшие слизистые выделения, причем инкубационный период длится от 10 дней до двух месяцев. К осложнениям относится простатит, эпидидимит и цистит.
При появлении первых признаков следует обратиться к специалисту-урологу, который проведет осмотр полового органа и назначит обследование. Это может быть бакпосев и метод микроскопии, позволяющие определить чувствительность грибков к противогрибковым препаратам.
Лечение проводится на основе формы заболевания и включает местную и общую методики. Местная терапия предусматривает использование мазей (Кандизол, Кетоконазол), а таблетки (Флуконазол, Нистатин) общего действия принимаются внутрь. Также назначаются витаминные препараты, повышающие иммунитет. Стоит заметить, что поскольку вульвит передается мужчине при половом контакте, лечение должно быть комплексным и назначаться обоим партнерам.
Вульвит у девочек – воспалительный процесс в области наружных гениталий, в который вовлекаются половые губы, клитор, наружное отверстие уретры, преддверие влагалища. В детском возрасте нередко наблюдается сочетанное воспалительное поражение вульвы и влагалища – вульвовагинит. У девочек от 1 года до 8 лет вульвиты и вульвовагиниты занимают первое место в структуре гинекологической патологии. Воспалительные процессы составляют 65-70% случаев всех заболеваний половых органов в детской гинекологии. Рецидивирующие вульвиты и вульвовагиниты у девочек могут послужить причиной нарушений менструальной, половой, репродуктивной функций в зрелом возрасте. Кроме этого, длительное и вялотекущее воспаление может нарушать согласованное взаимодействие гипоталамо-гипофизарно-яичниковой системы.
К развитию вульвита у девочек предрасполагают анатомо-физиологические особенности половых органов в детском возрасте. Прежде всего, следует отметить, что половые пути новорожденных девочек стерильны; на 5-7 день жизни слизистая заселяется условно-патогенной микрофлорой. В первые годы жизни содержимое влагалища скудное, имеет слабощелочную или нейтральную реакцию (рН 7,0); в мазке обнаруживаются лейкоциты смешанная флора (палочковая и кокковая), отсутствуют лактобациллы. К началу полового созревания (8-9 лет) появляются лактобактерии, эпителий влагалища начинает вырабатывать гликоген, реакция влагалищной среды становится кислой (рН 4,0-4,5). И лишь с появлением менструаций микрофлора влагалища девушек-подростков приближается по количественному и качественному составу к микробиоценозу женщин репродуктивного возраста.
Проникновение инфекции облегчают снижение местной антиинфекционной защиты, находящейся в процессе становления (уровня секреторных иммуноглобулинов А, лизоцима, фагоцитоза, системы комплемента), недостаточные бактерицидные функции кожи, гормональный покой.
Непосредственной причиной вульвита у ребенка чаще всего выступает инфекция: неспецифическая (условно-патогенная аэробная и анаэробная флора. вирусы, дрожжевые грибки. простейшие) или специфическая (гонококки. хламидии. микобактерии туберкулеза. дифтерийная палочка и др.). Специфическая инфекция в детском возрасте может передаваться различными путями: в раннем возрасте преобладающим является бытовой путь (при несоблюдении гигиены, через предметы ухода и места общего пользования); у девушек, имеющих опыт сексуальных отношений – половой путь. Вульвит у новорожденных девочек может быть обусловлен трансплацентарным заражением или инфицированием в родах, при прохождении ребенка через обсемененные родовые пути.
Нередко вульвит у девочек развивается вследствие глистной инвазии (энтеробиоза ), попадания инородного тела (травинок, песчинок, насекомых, посторонних предметов), мастурбации, нарушения реактивности организма при вторичной инфекции (например, дифтерии зева. хроническом тонзиллите. кариесе и др.).
Возникновению микотического вульвита у девочек способствует лечение антибиотиками, гиповитаминозы. иммунодефицит, эндокринные нарушения (в первую очередь, сахарный диабет ). Вульва и влагалище у девочек может поражаться вирусами гриппа. герпеса. парагриппа, аденовирусом, цитомегаловирусом. папилломавирусом и др. Реже у девочек наблюдается аллергический (атопический) вульвит, как реакция на некоторые алиментарные факторы (цитрусовые, шоколад и пр.), ароматные сорта мыла или моющие средства с добавками, гигиенические прокладки. У грудничков причиной воспаления может послужить пеленочный дерматит .
Поддержание вульвита может определяться аномалиями строения гениталий девочки (низким расположением отверстия уретры, отсутствием задней спайки, зиянием половой щели, аномалиями развития наружных половых органов), а также функциональными особенностями (нейрогенным мочевым пузырем. влагалищно-уретральным рефлюксом). Свою роль в течении вульвита у девочек играет постоянное ношение подгузников, микротравмы наружных гениталий тугим бельем, несоблюдение интимной гигиены, неправильная техника подмывания ребенка.
Слизистая половых органов у девочек очень тонкая и ранимая, поэтому частое и усердное подмывание, особенно с мылом, может легко приводить к нарушению целостности эпителиальных покровов, снижению местного иммунного барьера и развитию вульвита.
Вульвит у девочек может иметь острое (до 1 месяца), подострое (до 3 месяцев) и хроническое течение (более 3 месяцев). В зависимости от причинного фактора, вульвиты у девочек делятся на инфекционные и неинфекционные.
Инфекционные вульвиты у девочек, в свою очередь, представлены неспецифическими воспалениями (вызванными условно-патогенной флорой, в норме присутствующей на вульве ребенка) и специфическими воспалительными процессами (гонорейным, хламидийным, трихоманадным. герпетическим, уреаплазменным. дифтерийным, туберкулезным и др.).
К числу первично-неинфекционных вульвитов у девочек относят случаи заболевания, связанные с инородными телами, глистной инвазией, онанизмом, изменением реактивности организма при сахарном диабете, дисметаболической нефропатии, дисбактериозе кишечника. аллергических заболеваниях, острых вирусных и детских инфекциях.
Чаще всего у девочек дошкольного возраста встречаются неспецифические вульвиты, имеющие хроническое течение.
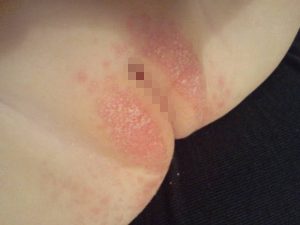
Признаки острого вульвита у ребенка характеризуются покраснением и отеком половых губ и клитора. Гиперемия и мацерация могут распространяться на кожу лобка, паховой области и бедер. При вульвите девочек беспокоят зуд и жжение в промежности, усиливающиеся при мочеиспускании, прикосновениях, движениях. Маленькие дети выражают свои физические ощущения беспокойством и плачем; девочки постарше постоянно трогают и расчесывают половые органы, жалуются на дискомфорт, зуд, болезненность. Иногда, особенно при специфических формах вульвита у девочек, на слизистой половых органов появляются эрозии и язвочки.
Характерным симптомом вульвита и вульвовагинита у девочек служит наличие выделений из половых путей (белей). Выделения могут носить различный характер: чаще они водянистые и прозрачные, но могут быть кровянистыми или гнойными. Так, при вульвите, вызванном кишечной палочкой, у девочек появляются выделения желто-зеленого цвета с неприятным фекальным запахом. При стафилококковом вульвите у девочек бели желтые и вязкие, при кандидозном вульвите – белые, густые, творожистой консистенции.
В некоторых случаях вульвит у девочек может сопровождаться общей симптоматикой — температурной реакцией, увеличением лимфоузлов. Поведение ребенка становится нервозным, отмечается плохой сон, раздражительность, плаксивость, повышенная возбудимость. При вульвите, вызванном острицами, у девочек отмечается гиперемия и утолщение анальных складок, боли в животе, снижение аппетита.
При хроническом вульвите у девочек гиперемия и отек уменьшаются; сохраняются зуд и выделения из половых путей. Рецидивирующее течение вульвита у девочек часто сопровождается осложнениями: синехиями малых половых губ. атрезией влагалища. уретритом. циститом. эрозией шейки матки. имбибицией (изменением цвета вульвы).
Вульвит у девочек может быть диагностирован педиатром. однако дальнейшее обследование и наблюдение ребенка должно осуществляться детским гинекологом. Для выяснения этиологии вульвита у девочек важно изучение анамнеза (сопутствующих заболеваний, провоцирующих моментов) и жалоб.
При осмотре половых органов выявляется гиперемия и отечность вульвы, мацерация слизистой, выделения из половых путей. Диагностике вульвита и вульвовагинита у девочек помогают инструментальные методы исследования – вульвоскопия и вагиноскопия. Особенно незаменима вагиноскопия для удаления инородных тел влагалища .
Для определения этиологии вульвита у девочек проводится микроскопическое исследование мазка и бактериологический посев выделений на микрофлору и чувствительность к антибиотикам. При подозрении на специфическую природу вульвита у девочек выполняются исследования соскобов методом ПЦР. В обязательном порядке исследуются общий анализ мочи и крови, сахар крови. общий и аллергенспецифические IgE. бакпосев мочи. соскоб на энтеробиоз. анализ кала на яйца гельминтов, кал на дисбактериоз .
Терапия вульвита у девочек направлена на купирование воспалительного процесса и устранение причины заболевания. Особенное внимание уделяется гигиене половых органов: проводятся сидячие ванночки с настоями трав (ромашки, календулы, зверобоя и др.), обмывание наружных половых органов антисептиками (р-ром марганцовки, фурациллина), санация влагалища с помощью тонкого влагалищного ирригатора. Для устранения зуда и дискомфорта рекомендуются противовоспалительные мази и свечи, седативные препараты.
При бактериальных вульвитах у девочек показано назначение антибактериальных препаратов; при грибковых — противогрибковых средств внутрь и местно в виде мазей и кремов. При вульвовагините, обусловленном наличием инородного тела, производится его удаление. В случае глистной инвазии ребенку показана дегельмитизация. В комплексе лечения вульвита у девочек необходимо проведение санации хронических очагов инфекции. В качестве общеукрепляющей терапии применяют поливитамины, иммуномодуляторы, эубиотики. При выраженном зуде или аллергической реакции назначают антигистаминные средства.
Из методов физиотерапии при вульвите у девочек хорошо зарекомендовали себя УФО вульвы, ультрафонофорез с гелями, мазями и растворами антисептиков, дарсонвализация .
Вопросы профилактики вульвита требуют воспитания правильных гигиенических навыков у молодых родителей и самих девочек. Гигиену половых органов у девочек следует осуществлять ежедневно – обязательно после дефекации и перед сном. Уход за наружными гениталиями включает омывание вульвы, области промежности и ануса водой в направлении спереди назад. Использовать нейтральное детское мыло (рН 7,0) рекомендуется не чаще 2-3 раз в неделю. Девочки должны иметь отдельные банные принадлежности (мочалки, полотенца).
Для предупреждения вульвита у девочек и девушек следует отказаться от ношения синтетического нижнего белья, облегающей тесной одежды; своевременно заменять гигиенические прокладки, следить за полноценным питанием детей, лечить сопутствующую патологию и т. д.
Вульвит — воспалительный процесс наружных половых органов.
Выделяют: первичный вульвит (причины — несоблюдение гигиены; опрелость при ожирении; мочеполовые свищи; цистит, гельминтоз, эндокринные болезни; химические, термические и механические воздействия; нерациональное принятие антибиотиков и других препаратов); вторичный вульвит (следствие воспалительных процессов внутренних половых органов — кольпитов, эндоцервицитов и др.).
Этиология вульвита. неспецифическая условнопатогенная микрофлора, трихомонады, дрожжеподобные грибки, вирусы (простого герпеса, папилломы человека, контагиозного моллюска).
Клинически выделяют: Острый вульвит и хронический вульвит
Симптомы острого вульвита: Жалобы на боль, чувство жжения и зуд в области вульвы, усиливающиеся при ходьбе и мочеиспускании; обильные выделения; общее недомогание; повышение температуры тела.
Объективно: отёк наружных половых органов; гиперемия малых и больших половых губ диффузного характера или в виде отдельных участков; мелкие эрозии наружных половых органов с гнойными выделениями; общее недомогание, повышение температуры тела; иногда могут быть увеличены паховые лимфатические узлы.
Хронический вульвит — указанные симптомы менее выражены.
4. Мазок влагалищных выделений на флору.
1. Влагалищные ванночки и обработка наружных половых органов 0,5 % раствором хлоргексидина или декаметоксина.
2. Обработка влагалища и вульвы бетадином, вокадином, цитеалом, мирамистином, инстиллагелем.
3. Введение влагалищных шариков, таблеток и тампонов с мазями, содержащими препараты этиотропного действия:
а) при неспецифической кокковой флоре — терминам, полижинакс, мератин-комби,микожинакс, бетадин;
б) при гарднеллерах — Ung. Dalacini 2 %, метронидазол (флагил, трихопол, эфлоран, нидазол), гиналгин, мератинкомби, тержинан, клион — Д;
в) при трихомониазе (общее и местное лечение проводить 10 дней после менструации на протяжении 3-х циклов) — таблетки трихопола, тинидазола (фазижина); клион Д, мератин-комби, тержинан, трихомонацид, нео-пенотран, гексикон;
г) при дрожжеподобных грибах — препараты полиенового ряда: нистатин, леворин, натамицин, пимафукорт ; препараты имидазалового ряда: кетоконазол,клотримазол, канестен, миконазол, бифоназол, гинезол, гиналгин, изоконазол, эконазол, батрафен; комплексные препараты: цекамин, комплекс полижинакса и клотримазола, тержинан;
д) при генитальном герпесе — препараты прямого противовирусного действия: мази с ацикловиром (Зовиракс, Виролекс, Герпевир); шарики с интерферонами: а-интерфероном, вифероном; мази с противовирусными препаратами растительного происхождения: алпизарином, мегосином.
M. D. S. Присыпать поверхность вульвы.
Вагинит (кольпит), вульвовагинит, вульвит — это все воспаление женских половых органов. Вагинит — воспаление влагалища. Синоним вагинита — кольпит .
Вульвит — воспаление наружных половых органов (вульва- медицинское название наружных половых органов женщины). Вульвовагинит — воспаление наружных половых органов и влагалища. По статистике, вульвиты и вульвовагиниты чаще бывают у девочек, а кольпиты чаще у женщин молодого детородного возраста.
Вагинит (кольпит), вульвовагинит, вульвит относят к воспалительным заболеваниям нижнего отдела половых органов. Частота заболеваемости женского населения вульвовагинитами составляет около 60-65 % от всех гинекологических патологий.
В зависимости от вида возбудителя все воспалительные заболевания нижних отделов гениталий могут быть специфической или неспецифической этиологии. К специфической группе относят воспаление, вызванное хламидиями, гонококками, микоплазмами, уреаплазмами, трихомонадами, кандидами или вирусами. К неспецифической группе относят воспаление, обусловленное стафилококками, синегнойной или кишечной палочкой и стрептококками.
К провоцирующим факторам и основным причинам воспалительных заболеваний нижних отделов женских половых органов относят:
— несоблюдение гигиены половых органов;
— инфекции, передающиеся половые путем (ИППП): частая смена половых партнеров, отказ от использования презервативов –это главные причины заболеваемости воспалительными заболеваниями специфической этиологии ( хламидиоз, гонорея и т.д.);
— эндокринные заболевания (сахарный диабет, гипотиреоз);
— травматические повреждения половых органов(грубые половые сношения, первый половой акт, разрывы во время родов, ношение тесного и синтетического белья, ношение внутриматочной спирали);
— детские инфекции у девочек ( корь, скарлатина);
— физиологические причины: беременность, менструация;
— гормональные изменения: во время беременности, в период менопаузы;
— бесконтрольный прием антибиотиков, гормональных препаратов;
— химиотерапия и лучевая терапия при онкологических заболеваниях;
— пониженный иммунитет и иммунодефицитные состояния (ВИЧ-инфекция);
— заболевания желудочно-кишечного тракта и аллергические заболевания;
— прерывание беременности, выскабливания по медицинским показаниям.
Симптомы вагинита (кольпита), вульвовагинита и вульвита довольна схожи.
Основные симптомы вагинита (кольпита), вульвовагинита, вульвита :
— зуд и жжение половых органов;
— обильные выделения из влагалища (молочные, гнойные, пенистые, творожистые, в тяжелых случаях — кровяные). При старческом вагините, наоборот, характерна сухость слизистой оболочки влагалища ;
— неприятный запах выделений;
— покраснение и отек наружных половых органов;
— ноющие боли внизу живота, болезненность во время секса;
— повышение температуры тела.
Перечисленные симптомы могут быть выражены в большей или меньшей степени в зависимости от причины и формы воспаления.
Клинически вагинит (кольпит), вульвовагинит и вульвит могут протекать в острой или хронический форме.
При острой форме вагинита (кольпита), вульвовагинита, вульвита симптомы болезни ярко выражены. В зависимости от того, что послужило причиной возникновения кольпита, вульвита или вульвовагинита будут преобладать те или иные симптомы или все в совокупности. Например, при кандидозном вульвовагините в острой стадии будут беспокоить обильные творожистые выделения, зуд и жжение; при вульвовагините, вызванном трихомониазом будут гнойные выделения. При вагинитах неспецифической этиологии в острой стадии преобладают симптомы: зуд во влагалище и обильные выделения, иногда со зловонным запахом. Довольно часто симптомами вагинита (кольпита), вульвовагинита и вульвита бывают дизурические расстройства ( учащенное мочеиспускание).
При тяжелом течении воспаления любого генеза повышается температура, возможно появление маленьких точечных изъявлений на слизистой оболочке вульвы и/или влагалища. При расчесах могут появиться кровяные выделения. Последнее актуально для девочек, поскольку анатомо-физиологические особенности строения вульвы и влагалища в детском возрасте ( рыхлость, ранимость) способствуют более быстрому и глубокому проникновению инфекции.
При хронической форме вагинита (кольпита), вульвовагинита, вульвита симптомы воспаления более “смазаны”, т.е. слабо выражены. Отек и покраснения половых органов уменьшаются, выделения менее обильные, температуры и болей, как правило, нет. Наиболее постоянный симптом — это зуд, усиливающийся при ходьбе, после полового акта, во время менструаций.
Фото Вульвит у 5-летней девочки
При любых симптомах вагинита (кольпита), вульвовагинита, вульвита необходимо обратиться к гинекологу.
Многие женщины знают о симптомах воспаления половых органов, а о лечении догадываются из рекламы типа “Флюкостат – прощай молочница”. Но, обнаружив у себя тот или иной симптом вагинита (кольпита) или вульвовагинита, не нужно сидеть дома и пить антибиотики, на глаз даже самый опытный гинеколог не может определить причину выделений, поэтому и с выбором антибиотиков вы можете ошибиться. К тому же, как правило, одним препаратом лечение воспалительных заболеваний не ограничивается.
Чтобы определиться с тактикой лечения, необходима полноценная консультация гинеколога, которая включает в себя:
1. Гинекологический осмотр в зеркалах (девочкам не проводят). При осмотре в зеркалах у женщин определяются признаки воспаления: слизистые влагалища и вульвы отечны, гиперемированы, поверхность влагалища покрыта плотными серыми пленками, обильно вытекают бели ( патологические выделения). Осмотр и ввод зеркала вызывает резкую болезненность.
2. Мазок на флору из влагалища, цервикального канала и уретры (мочеиспускательного канала). У девочек мазки берут только из заднего свода влагалища и уретры при помощи специальной ложечки Фолькмана.
3. ПЦР-диагностика на основные урогенитальные инфекции (трихомониаз,гонорея, микоплазмоз, уреаплазмом, гарднереллез, вирус папилломы человека (ВПЧ), цитомегаловирусная инфекция (ЦМВ), хламидиоз, генитальный герпес).
4. Бактериологический посев микрофлоры влагалища для определения чувствительности к антибиотикам.
До сдачи анализа нежелательно начинать лечение, так как это снизит точность результатов.
Лечение любых воспалительных заболеваний женских половых органов должно проводиться обязательно, вне зависимости от формы заболевания (острая или хроническая), возраста и сопутствующих заболеваний. Для успешного лечения вагинита (кольпита), вульвовагинита, вульвита необходим комплексный подход:
1) Применение в лечении этиотропных, т.е влияющих непосредственно на возбудитель, препаратов. Этиотропное лечение вагинита (кольпита), вульвовагинита и вульвита подразумевает применение антибиотиков. Их применяют местно в виде свечей и мазей, либо орально в виде таблеток. Выбор антибиотика зависит преимущественно от типа заболевания ( вульвит, кольпит, вульвовагинит) и от причины инфекции.
При вульвитах с легким течением, особенно если пациент — ребенок, антибиотики обычно не назначают, но при тяжелых проявлениях вульвита со специфической этиологией без антибиотиков в лечении не обойтись. При кольпитах и вульвовагинитах антибиотики назначают в любом случае. Для эффективного лечения вагинита (кольпита), вульвовагинита и вульвита препараты назначают только после определения чувствительности к антибиотикам.
Арсенал антибактериальных препаратов, используемых в гинекологии для лечения воспалительных заболеваний гениталий, велик. Чаще всего предпочтение отдается: антибиотикам пенициллинового ряда широкого спектра действия ( Амоксиклав), макролидам ( Пимафуцин), цефалоспоринам ( Цефазолин), нитроимидазолам (Трихопол, Тинидазол, Клион Д, Метрогил), препаратам полиенового ряда ( Нистатин), а также противогрибковым препараты (Флюкостат, Микосист). Для лучшего эффекта и комплексного лечения вагинита (кольпита) и вульвовагинита используют препараты из разных групп.
2) Местное применение антисептиков и дезинфицирующих растворов служит для облегчения симптомов вагинита (кольпита), вульвовагинита или вульвита при подтвержденном диагнозе. С этой целью применяют при вульвовагинитах и вагинитах — вагинальные свечи ( Йодоксид, Бетадин), спринцевания, промывания, при вульвитах — ванночки с растворами соды, борной кислоты, перекисью водорода, марганцовки или специальный вагинальный антисептик Тантум Роза. Рекомендуется использовать антисептики не менее, чем 2 недели.
3) Лечение сопутствующих заболеваний, которые являются провоцирующими факторами и снижают эффективность лечения воспаления (гормональные изменения в период менопаузы, сахарный диабет и ожирение, детские инфекции у девочек). В период менопаузы появление неспецифических вагинитов обусловлено пониженным уровнем эстрогенов. В таких случаях, обязательно назначают заместительную гормональную терапию (Овестин, Эстрокад). При сахарном диабете показана коррекция основного заболевания — контроль уровня сахара в крови, при ожирении – показано снижение веса, при наличии у ребенка детской инфекции — проводят соответствующее лечение инфекции. В перечисленных случаях при ликвидации провоцирующего фактора удается прийти к стойкому излечению вагинита (кольпита), вульвовагинита, вульвита без рецидивов.
Народные средства тоже можно применять в качестве антисептиков, особенно для детей. Для ванночек, спринцеваний и аппликаций используют ромашку аптечную из расчета 1 чайная ложка, разведенная на стакан кипятка.
Относительно новое и довольно эффективное народное средство для борьбы с любыми воспалительными заболеваниями – это китайские фитотампоны “Beautiful Life”, содержащие более 26 лечебных лекарственных трав. Фитотампон вводится во влагалище на 72 часа, убивает микробы и впитывает в себя токсины. Метод является надежным и безопасным, не имеет побочных эффектов.
Необходимо понимать, что все народные средства не дают 100 % гарантии излечения, они лишь предназначены для снятия и облегчения симптомов. Если при применении народных средств симптомы заболевания исчезли, это еще не значит, что вы излечились. Скорее всего, заболевание просто перешло в хроническую форму.
Необходимо вести определенный образ жизни до полного излечения:
— исключение половой жизни до полного излечения (по лабораторным показателям), а не до исчезновения симптомов вагинита (кольпита), вульвовагинита или вульвита;
— при выявлении инфекции специфической этиологии у полового партнера необходимо лечение обоих партнеров;
— гигиенический душ интимных мест дважды в день, во время менструации еще чаще- после каждой смены прокладки или тампона.
Если заболел ребенок — уход должен быть еще более тщательным: девочку нужно подмывать после каждого посещения туалета теплой водой, тщательно стирать белье ребенка моющими средствами, следить, чтобы ребенок не расчесывал себя при наличии зуда, иначе инфекция попадет повторно;
— соблюдение диеты: исключение из рациона острой и соленой пищи, а также алкоголя.
Возможные осложнения воспалительных заболеваний гениталий при отсутствии своевременного медицинского вмешательства:
— переход заболевания из острой формы в хроническую. Хроническая форма лечится сложнее и чаще дает редицивы;
— распространение инфекции в верхние отделы мочеполовой системы;
— кольпиты и вульвовагиниты провоцируют образование эрозии шейки матки;
— может развиться эндометрит – воспалительный процесс внутреннего слоя матки;
— воспалительные заболевания специфической этиологии приводят к бесплодию;
— у детей часто образуются синехии (сращения между органами) малых и больших половых губ. Синехии срастаются над входом уретры и препятствуют нормальному мочеиспусканию малышки;
— у женщин пожилого возраста из-за вагинитов возникает гипоксия стенок влагалища (плохое кровоснабжение) и как следствие- появляются маленькие язвочки на стенках влагалища.
Профилактика воспалительных заболеваний нижних отделов гениталий:
— верность половому партнеру;
— использование презервативов со случайными партнерами (не дает 100% гарантии);
— гигиена половых органов утром и вечером;
— во время менструаций необходимо использовать прокладки и тампоны с мягкой поверхностью, без ароматизаторов;
— не используйте ежедневные прокладки даже из соображений гигиены — они служат идеальной средой для размножения бактерий;
— носите нижнее белье из натуральных тканей, белье должно быть удобным и не стеснять движений;
— ведите здоровый образ жизни и укрепляйте иммунитет: регулярные занятия спортом, прием витаминов при гиповитаминозе;
— не злоупотребляйте спринцеваниями -это приводит к дисбалансу микрофлоры влагалища.
1. Можно ли лечить вульвовагинит ультрафиолетовым облучением?
Можно, данный метод применяют чаще в детской гинекологии.
Лечение вагинита назначает гинеколог после исследования мазка и осмотра. Причиной вагинита могут стать различные венерические заболевания, такие как гонорея, микоплазмоз, трихомониаз, а также такие инфекции, как скарлатина и корь у девочек.3Вагинит часто возникает у женщин, пренебрегающих правилами личной гигиены, с заболеваниями яичников и в климактерическом периоде из-за снижения выработки эстрогенов. Также встречается аллергический вагинит, например, на презерватив, внутривлагалищные лекарства и даже на сперму партнера.4Возбудителями вагинита могут стать стафилококки, синегнойная и кишечная палочка, а также хламидии, трихомонады, кандиды, вирусы, уреаплазмы и микоплазмы. Часто недолеченный вагинит переходит в хроническую форму, при этом уменьшается количество выделений, может сохраняться зуд в области влагалища, усиливающийся после полового акта и во время менструаций. Хронический вагинит протекает длительно и имеет склонность к частым рецидивам.6Если вагинит вовремя не начать лечить, воспаление может перейти на шейку матки, а затем на матку и маточные трубы, что в будущем может привести к возникновению хронических процессов и бесплодию. Они могут быть пенистыми, гнойными, творожистыми и даже кровянистыми. Для профилактики вагинита рекомендуется соблюдать правила личной гигиены, исключить случайные половые связи, своевременно обращаться к врачу при появлении первых признаков болезни, не злоупотреблять спринцеваниями, так как это приводит к вымыванию нормальной микрофлоры. Вульвовагинит чаще диагностируется у девочек, а вагинит — у женщин детородного возраста. Первыми признаками вагинита являются неприятные ощущения, зуд и жжение в области влагалища, ноющие боли в нижней части живота, отек и покраснение наружных половых органов, учащенное мочеиспускание, в тяжелых случаях может повышаться температура тела.5Самый характерный признак вагинита — обильные выделения из влагалища с неприятным запахом. Обычно назначаются антибиотики, физиотерапия, общеукрепляющие препараты, диета с исключением большого количества углеводов.7Для местного лечения назначаются спринцевания, ванночки, противомикробные влагалищные средства в виде свечек и мазей. В норме микрофлора влагалища и его кислая среда сами справляются со всеми патологическими микроорганизмами, поступающими извне, чаще половым путем, но при наличии определенных факторов риска может начаться заболевание.2К таким факторам относятся безконтрольное лечение антибиотиками, снижение иммунитета при различных заболеваниях, некоторые эндокринные заболевания (сахарный диабет), травмирование половых органов, наличие внутриматочной спирали. Инструкция1Вагинит — это достаточно распространенное гинекологическое заболевание, по данным статистики, на его долю приходится около 65% случаев. При своевременном и правильном лечении прогноз заболевания благоприятный. Как правило, боли при хроническом течении не беспокоят.
Коллаборационизм – уникальное явление, появившееся в годы Второй мировой войны. Историки видят причину появления коллаборационизма.
Вам понадобится- сантиметровая лента, линейка— мелки, булавки— швейная машина, оверлок— клеевая тесьма— нитки— утюг.Инструкция1Уточните длину изделияНаденьте туфли и примерьте юбку у зеркала.
Почему драться страшноВ тех случаях, когда без драки не обойтись, многих людей, не привыкших причинять или испытывать боль, охватывает панический ступор.
Инструкция1Мужчины-Близнецы – яркие общительные люди, обожающие оказываться в центре внимания. Притом, они весьма неглупы. Потому, чтобы привлечь внимание Близнецов, вам следует научиться быть.
Опубликовано: 23 апр 2016, 10:22
Проблема вульвита особо актуальна для женщин, поскольку многим приходилось сталкиваться с ней хотя бы раз в жизни. Заболевание довольно легко развивается при несоблюдении гигиены половых органов, вследствие механических воздействий (например, езда на велосипеде) или после активного полового акта. В таком случае лечения вульвита свечами будет вполне достаточно.
Если же болезнь является вторичной, то есть возникло на фоне уже существующей патологии, то свечи для лечения вульвита у женщин отходят на второй план. Максимум внимания следует уделить выявлению причины и её устранению. Причины возникновения инфекции могут быть следующие:
В зависимости от этиологии, необходимо использовать разные свечи от вульвита. Например, антибиотиксодержащие средства совершенно неэффективны, если возбудителями являются вирусы или дрожжеподобные грибы. Они никак не повлияют на этиологический фактор, а лишь навредят, поскольку ослабят местный иммунитет и усугубят течение дисбактериоза. Если воспаление вульвы возникло вследствие молочницы или другой инфекции, вызванной грибками – стоит использовать противогрибковые свечи для лечения вульвита у женщин. Наиболее известные из них:
Для лечения вирусных воспалительных заболеваний женских половых органов чаще всего используют ректальные свечи, действующим веществом которых является интерферон альфа-2b (Например, Виферон, Витаферон и др.). Данные препараты оказывают системное действие, хотя применяются местно. Попадая в прямую кишку, действующее вещество всасывается в кровь, разносится по организму и оказывает лечебный эффект. К тому же, такие свечи обладают иммуномодулирующим действием, повышают иммунитет, активируют защитные силы организма.
Однако при болезни, вызванной микоплазмами. уреаплазмами. гонококками, бледной трепонемой или другими бактериями без антибиотиков не обойтись.
Названия свечей от вульвита бактериальной этиологии:
Следует отметить, что Гексикон при вульвите, который имеет бактериальную природу – одно из наиболее эффективных лекарств. Действующим вещество является хлоргексидин – антисептическое средство, эффективно борющееся с инфекцией. Препарат не вызывает привыкания, имеет минимальное количество побочных эффектов, поскольку свечи Гексикон при вульвите оказывают лишь местное действие, не вредя другим органам и системам. Также средство показано для лечения неспецифических инфекционно-воспалительных заболеваний женских половых органов, а также их профилактики и предупреждения рецидивов.
Преимуществами использования свечей являются: быстрое действие, хорошая эффективность и небольшое количество побочных явлений.
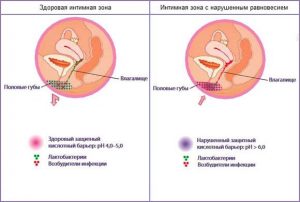
По данным статистики, подобная патология наружных половых органов в подавляющем большинстве случаев встречается в пожилом возрасте после менопаузы, у новорожденных девочек и подростков до наступления месячных. Это связано с уровнем женских гормонов, эстрогенов. Дело в том, что под воздействием этих биологически-активных веществ в слизистой оболочке, покрывающей влагалище и внутреннюю поверхность половых губ, развиваются лактобактерии, получившие название палочек Додерлейна. Их функция заключается в преобразовании гликогена (вещества, образующегося под воздействием прогестерона) в молочную кислоту.
Тем самым во влагалище поддерживается постоянная кислая среда, губительная для многих патогенных микроорганизмов. У детей и женщин после 45 лет эти процессы замедляются из-за более сниженной, чем в репродуктивном возрасте, концентрации эстрогенов. Поэтому их наружные половые органы подвержены развитию воспалительного процесса. Возбудителями болезни может быть смешанная флора из стафилококков, стрептококков, энтерококков, кишечной палочки, грибков и т.д. В таком случае речь идет о неспецифической форме патологии женских наружных половых органов. Иногда причиной служат инфекции, которые передаются при сексе (гонорея, хламидиоз, трихомониаз), микобактерии туберкулеза, в гинекологии этот тип заболевания называют специфическим вагинитом.
При развитии бактериальной микрофлоры на слизистой оболочке наступает ответная реакция организма. Она заключается в выделении медиаторов воспаления, которые воздействуют на клеточные рецепторы и вызывают зуд, покраснение и другие клинические признаки патологии. Болезнь может быть первичной, то есть возникать сама по себе. Если симптомы развиваются на фоне других заболеваний половых, то доктора говорят о вторичном вульвите.
Одной из основных причин вульвита, особенно у девушек и женщин до 45 лет, служит ослабление защитных сил организма. Снижение иммунитета может быть следствием системного бактериального либо вирусного заболевания, длительного приема определенных препаратов (глюкокортикоидов, цитостатиков), дефицита в рационе необходимых витаминов. Риск воспаления наружных половых органов возрастает при злоупотреблении алкоголем, приеме наркотиков. Другими причинами вульвита являются:
- несоблюдение правил интимной гигиены;
- несвоевременная замена тампонов и прокладок при менструации;
- опрелости из-за особенностей конституции женщины (например, образование складок кожи на наружных половых органах при избыточном весе);
- травмы, царапины, расчесывания;
- ношение тесного синтетического белья;
- дерматологические заболевания (псориаз, экзема);
- аллергическая реакция на прокладки и средства для интимной гигиены, латекс.
Риск развития воспаления возрастает при наличии сопутствующих заболеваний половой и эндокринной системы (кольпита, вагинита, сахарного диабета). Возникновению хронического или острого вульвита способствует нарушение микрофлоры влагалища. Подобная ситуация может произойти на фоне беременности, длительного лечения антибиотиками, приема неправильно подобранных оральных контрацевтивов, гинекологических заболеваний, сопровождающихся снижением продукции эстрогенов. В зависимости от причины появления симптомов вульвита у женщин в гинекологии выделяют такие формы заболевания:
Также выделяют бактериальную форму воспаления, возникающую под влиянием патогенной микрофлоры. Ее причиной могут быть и внутренние инфекции выделительной системы (цистит, уретрит), свищи между мочевым пузырем и влагалищем. В зависимости формы вагинита у женщины гинеколог подбирает соответствующее лечение. Оно заключается в использовании препаратов как для местного, так и для системного применения.
В интернете можно без труда найти фото, как выглядит вульвит. В первую очередь отмечают покраснение и отечность половых губ и преддверия влагалища. Также беспокоит сильный зуд и жжение. Кроме того, врачи описывают такие симптомы вульвита у женщин:
Подострый вульвит несколько отличается по симптомам. Признаки носят не такой выраженный характер. Хроническая форма заболевания сопровождается смазанной клинической картиной. Зуд, жжение и боль могут исчезать на некоторое время, а потом, под воздействием каких-либо факторов или же на фоне ослабления иммунитета, появляться вновь.
Вторичный вульвит проявляется признаками сопутствующих заболеваний. Если это вагинит или кольпит, то появляются характерные гнойные выделения из влагалища с неприятным запахом. При поражении верхних структур половой системы (матки, фаллопиевых труб или яичников) появляются боли внизу живота, болезненные и обильные месячные, расстройства менструального цикла, повышение температуры. По симптомам специфического вагинита можно предположить и его возбудителя. Для различных венерических инфекций свойственны выделения из влагалища, налет на слизистой оболочке.
При вульвите диагностика начинается с опроса пациентки. Предположить диагноз можно на основании описанных клинических признаков. Затем следует обязательный осмотр на гинекологическом кресле. Доктор отмечает покрасневшие и отечные наружные половые органы, обращает внимание на состояние кожи промежности, выделения из влагалища, их цвет, консистенцию и запах.
Дальнейшая диагностика вульвита направлена на выявление его причины и возможных сопутствующих заболеваний. С этой целью у женщин берут мазок из влагалища и отправляют его в лабораторию на бакпосев и определение чувствительности микроорганизмов к антибиотикам. Также необходим анализ мочи для исключения поражения почек. Если характер выделений указывает на венерическую инфекцию, нужно сдать кровь на исследование методом ПЦР (полимеразно-цепной реакции) для выявления ее возбудителя.
По материалам websinger.ru
Вульвитом называется воспаление наружных половых органов у женщин или девочек. К ним относятся большие и малые половые губы, преддверие влагалища, наружное отверстие мочеиспускательного канала, девственная плева, бартолиновы железы, клитор, лобок и промежность. Данная патология диагностируется у взрослых и детей. Наиболее подвержены вульвиту девочки 1–9 лет. Воспаление гениталий при неправильном лечении может приводить к опасным последствиям вплоть до поражения матки, придатков и бесплодия.
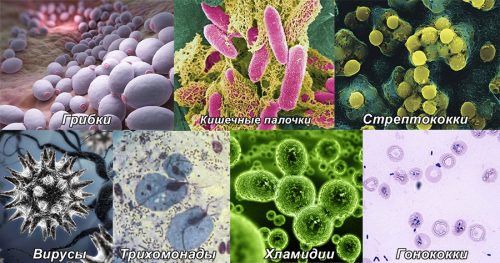
Более чем в половине случаев кожа и слизистая воспаляются вследствие проникновения инфекции и изменения нормальной микрофлоры. Возбудителями заболевания являются:
- Грибки.
- Кишечные палочки.
- Стрептококки.
- Вирусы.
- Трихомонады.
- Хламидии.
- Гонококки.
Причинами развития неинфекционной формы вульвита становятся аллергические реакции, гельминты (острицы), травмы и попадание инородных предметов. У девочек, страдающих энтеробиозом, часто паразиты заползают в половые органы. Это становится причиной воспаления.
Аллергическую форму заболевания может спровоцировать контакт с раздражающими веществами. В качестве последних выступают пищевые продукты (шоколад, цитрусовые, орехи, белок), лекарства, латекс, смазки, синтетическое белье, прокладки и тампоны с ароматизаторами и средства для интимной гигиены.
До полового созревания у девочек реакция среды во влагалище нейтральная или слабощелочная. Обусловлено это отсутствием лактобактерий. Подобная микрофлора способствует снижению иммунитета, что повышает риск воспаления. В развитии вульвита принимают участие следующие этиологические факторы:
инфицирование вирусом папилломы человека и простого герпеса;
- применение средств для интимной гигиены с ароматическими добавками;
- ношение синтетического белья;
- применение присыпок и кремов;
- пользование чужими мочалками и полотенцами;
- резкое подмывание;
- наличие ИППП;
- незащищенные половые контакты;
- редкое мытье рук;
- снижение иммунитета на фоне тяжелых соматических заболеваний;
- наличие очагов хронической инфекции;
- гормональные нарушения;
- лобковый педикулез;
- травмирование гениталий;
- мастурбация.
Нередко заражение специфическими микробами происходит при частой смене половых партнеров и занятии коммерческим сексом.
- жжение;
- зуд;
- боль;
- болезненность гениталий;
- дискомфорт во время половых связей;
- повышение температуры тела;
- раздражительность;
- покраснение;
- отечность;
- плаксивость.
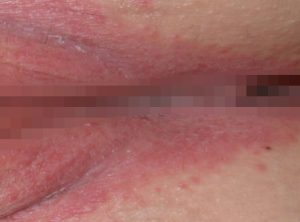
Инкубационный период составляет от 2 до 10 дней. При вовлечении в процесс слизистой влагалища появляются патологические выделения. Они могут быть зеленовато-желтыми, пенистыми и с неприятным запахом. При грибковой этиологии заболевания выявляется белый налет. Выделения могут напоминать творог.
При вторичном вульвите на фоне вагинита или воспаления канала шейки матки может появляться боль внизу живота. Если причиной поражения гениталий послужил сифилис, то возникает твердый шанкр. Это безболезненная эрозия или язва округлой формы величиной около 1 см. Аллергическая форма воспаления отличается сильным зудом, покраснением гениталий и жжением. Симптомы стихают при приеме антигистаминного лекарства.
Вульвит на фоне папилломавирусной инфекции характеризуется образованием на коже и слизистых папиллом (бородавок) или кондилом (безболезненных наростов на ножке). Они склонны к росту и слиянию. Кондиломы могут распространяться на промежность и анальное отверстие. Фото таких больных видел каждый гинеколог.
Терапия вульвита начинается после уточнения диагноза и исключения другой патологии. Для этого потребуются:
- сбор анамнеза заболевания и жизни;
- гинекологический осмотр на акушерском кресле;
- анализ мазка на микрофлору и возбудителей ИППП;
- ректальное исследование;
- общий анализ крови;
- исследование кала на яйца гельминтов;
- соскоб с перианальной области на энтеробиоз;
- УЗИ органов малого таза;
- бактериологический посев;
- полимеразная цепная реакция;
- иммуноферментный анализ;
- биохимический анализ крови;
- пальпация живота.
Данное воспалительное заболевание требует комплексного подхода к лечению.
Главными аспектами терапии являются:
- временное воздержание от половых сношений;
- применение местных лекарств;
- системная этиотропная терапия;
- устранение этиологических факторов;
- повышение иммунитета;
- физиопроцедуры;
- полноценное питание;
- лечение половых партнеров.
Могут назначаться лекарства, содержащие метронидазол. В схему лечения гонококкового вульвита включают вакцинацию и прием иммуностимуляторов (Ликопида, Иммунорма). При воспалении трихомонадной природы эффективны следующие медикаменты:
- Клион;
- Метрогил;
- Трихопол;
- Метрон;
- Бацимекс;
- Метронидазол Никомед;
- Орнидазол;
- Тиберал;
- Дазолик;
- Гайро;
- Клион.
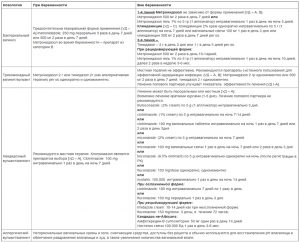
Лечение аллергического вульвита предполагает прекращение контакта с раздражителем (отказ от синтетического белья, гипераллергенных продуктов, латекса, смазок и прокладок с ароматизаторами), прием блокаторов H1-гистаминовых рецепторов и кортикостероидов. При обнаружении в крови вируса простого герпеса больным назначается противовирусный препарат (Ацикловир Акрихин, Панавир, Зовиракс, Валтрекс, Фамвир).
Если в области гениталий имеются папилломы или кондиломы, то назначается Изопринозин. При необходимости наросты удаляются методом криодеструкции (замораживания), электро- или лазерной коагуляции. Подобное лечение позволяет устранить косметический дефект. Радикальная терапия не является обязательной и проводится по желанию пациентки.
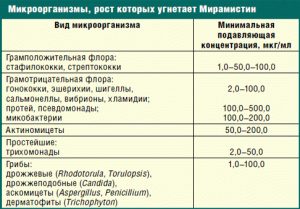
- Мирамистин;
- Хлоргексидин;
- Тантум Роза;
- Сангвиритрин;
- Ломексин;
- Полижинакс;
- Хлорофиллипт;
- Галенофиллипт;
- Эвкалимин;
- Фурациллин;
- тетрациклиновая и эритромициновая мази.

При глистной этиологии заболевания показан прием противогельминтного препарата (Вермокса, Немозола или Пирантела). При вульвите часто применяются ферменты, седативные и индукторы интерферона. Иногда назначаются гормональные лекарства. При сочетанном инфекционном воспалении гениталий и влагалища показаны эубиотики (Ацилакт).
Обязательно нужно соблюдать правила личной гигиены. Они включают в себя:
- подмывания гениталий и промежности спереди назад после каждого посещения туалета;
- ежедневную смену нижнего белья;
- регулярную стирку белья и его проглаживание утюгом;
- подстригание ногтей (важно при энтеробиозе);
- пользование отдельным полотенцем;
- замену синтетического белья на хлопчатобумажное;
- ограничение использования мыла.

- провести санацию очагов хронической инфекции;
- чаще гулять на свежем воздухе;
- раньше ложиться спать;
- правильно организовать рабочий день;
- исключить стрессовые ситуации;
- есть больше фруктов и овощей;
- пить витамины;
- отказаться от алкоголя.
Чаще всего лечение проводится в домашних условиях. При развитии осложнений требуется госпитализация.
Если развивается вульвит, то необходимо придерживаться правильного питания. Диета предполагает:
обогащение рациона свежими овощами, фруктами и ягодами;
- ограничение потребления кофе;
- отказ от острой, жареной и жирной пищи;
- включение в меню кисломолочных продуктов.
Больным полезно есть рыбу и морепродукты. При грибковой форме заболевания характер питания иной. Нужно ограничить потребление продуктов, богатых простыми углеводами (сладостей и выпечки).
Если не использовать мазь, системные препараты и не следовать рекомендациям врача, то возможны следующие осложнения:
- склеивание влагалища и половых губ;
- образование спаек (сращений);
- воспаление уретры и мочевого пузыря;
- формирование рубцов;
- воспаление влагалища;
- воспаление матки и ее придатков.
Хроническая инфекционная форма вульвита может стать причиной женского бесплодия.
Специфическая профилактика заболевания отсутствует. Для того чтобы предупредить воспаление гениталий, необходимо:
- отказаться от беспорядочных половых связей;
- пользоваться барьерным методом контрацепции;
- не переохлаждаться;
- не мастурбировать;
- отказаться от курения, алкоголя и наркотических средств;
- соблюдать правила личной гигиены;
- своевременно лечить энтеробиоз;
- исключить любые травмы;
- есть больше кисломолочных продуктов, овощей и фруктов;
- нормализовать гормональный фон;
- регулярно посещать гинеколога;
- подмываться и ежедневно принимать душ;
- носить белье из натуральной ткани.
Аллергический вульвит можно предупредить, если исключить контакт с раздражающими веществами. Для этого нужно отказаться от смазок, ароматических прокладок и некоторых продуктов.
По материалам venerologia03.ru
- Жжение, зуд, боль в области наружных половых органов.
- Выделения из половых органов — прозрачные, белесоватые, творожистые, желтоватые, зеленые (в зависимости от возбудителя).
- Боли и дискомфорт во время полового акта (диспареуния).
- Повышение температуры тела, общая слабость – возникают редко.
- Зуд, жжение и боль могут усиливаться при ходьбе, давлении на половые органы (сидение, катание на велосипеде), половых контактах.
Врач гинеколог поможет при лечении заболевания
- Анализ анамнеза заболевания и жалоб: когда (как давно) появились выделения из половых органов, зуд, жжение и боль в области наружных половых органов; отмечают время их появления, длительность, с чем пациент связывает возникновение этих симптомов, предпринимал ли он попытки самостоятельного лечения.
- Анализ анамнеза жизни: перенесенные и хронические заолевания, оперативные вмешательства, наличие или остуствие постоянного полового партнера и т.д.
- Анализ акушерско-гинекологического анамнеза: перенесенные гинекологические заболевания, инфекции, передающиеся половым путем, оперативные вмешательства, беременности, их исходы и т.д.
- Данные осмотра: при осмотре наружных половых органов обнаруживается их отек, гиперемия (покраснение), могут быть видны эрозии (нарушение целостности слизистой оболочки), выделения различного цвета с неприятным запахом. При пальпации (ощупывании) могут обнаруживаться увеличенные паховые лимфатические узлы.
- Гинекологический осмотр с обязательным бимануальным (двуручным) влагалищным исследованием. Гинеколог двумя руками на ощупь (пальпаторно) определяет размеры матки, яичников, шейки матки, их соотношение, состояние связочного аппарата матки и области придатков, их подвижность, болезненность и пр.
- Микроскопия гинекологического мазка: выявляет признаки воспаления (повышение уровня лейкоцитов) и обнаруживает бактерии, ставшие причиной воспаления.
- Бактериологическое исследование выделений из половых путей с определением чувствительности к антибиотикам.
- Полимеразная цепная реакция (ПЦР-диагностика) (способ обнаружения бактерий и вирусов) заболеваний, передающихся половым путем, и наиболее распространенных патогенных (способных вызвать воспаление) вирусов и микроорганизмов.
- Общий анализ мочи: позволяет выявить признаки цистита (воспаления мочевого пузыря), который может быть как причиной вульвита, так и его осложнением.
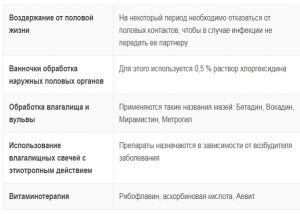
- Воздержание от половой жизни на время лечения.
- Местное лечение:
- ванночки, обработка наружных половых органов противовоспалительными препаратами (в том числе растительного происхождения);
- влагалищные таблетки и свечи антибактериального действия.
- Общее лечение: при необходимости (например, для лечения гонореи) используют антибиотики общего действия.
- Лечение полового партнера в случае заболеваний, передающихся половым путем (ЗППП).
- Витаминотерапия.
- Препараты, стимулирующие иммунитет.
- Физиотерапия (лечение физическими факторами – теплом, холодам, электрическим током и т. п.):
- УФО (ультрафиолетовое облучение);
- электрофорез (метод электролечения с использованием лекарственных растворов).
- Образование хронических язв на половых органах.
- Восходящая инфекция — распространение инфекции на вышележащие органы и развитие:
- вульвовагинита,
- цервицита,
- эндометрита,
- сальпингоофорита.
- Бесплодие.
- Своевременное и достаточное лечение:
- инфекционно-воспалительных заболеваний органов малого таза (эндометрит, сальпингоофорит, цистит);
- заболеваний, передающихся половым путем (хламидиоз, гонорея, трихомониаз и т.д).
- Соблюдение правил личной гигиены.
- Исключение случайных половых связей, использование барьерных методов контрацепции (презервативов) при половых контактах.
- Обращение к врачу после незащищенного полового акта или при появлении тревожных симптомов.
- Обследование на инфекции, передающиеся половым путем, после смены полового партнера.
- Отказ от вредных привычек.
- Исключение переохлаждения.
- Регулярное посещение гинеколога (2 раза в год).
- Повышение иммунитета (витаминотерапия, адекватная физическая нагрузка, закаливание).
- Рациональное питание (ограничение рафинированных углеводов (сахара) и жиров, употребление достаточного количества белков).
- Лечение сахарного диабета (недостаточности инсулина – гормона, регулирующего углеводный обмен) и ожирения.
- Выявление гельминтоза (заболевания, связанного с наличием в кишечнике глистов).
- Практическая гинекология. Руководство для врачей / В.К. Лихачев – « Медицинское информационное агентство», Москва, 2007 г.
- Гинекология. Национальное руководство / Под ред. В.И. Кулакова, Г.М. Савельевой, И.Б. Манухина – ГЭОТАР-Медиа, 2009 г.
- Выбрать подходящего врача гинеколог
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
По материалам lookmedbook.ru
 NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.
NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.



 инфицирование вирусом папилломы человека и простого герпеса;
инфицирование вирусом папилломы человека и простого герпеса;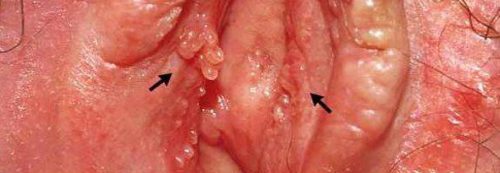
 обогащение рациона свежими овощами, фруктами и ягодами;
обогащение рациона свежими овощами, фруктами и ягодами;