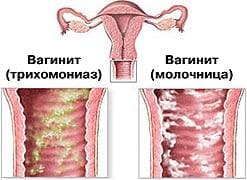
Вульвит— воспаление наружных половых органов (вульва- медицинское название наружных половых органов женщины). Вульвовагинит — воспаление наружных половых органов и влагалища. По статистике, вульвиты и вульвовагиниты чаще бывают у девочек, а кольпиты чаще у женщин молодого детородного возраста.
Вагинит (кольпит), вульвовагинит, вульвит относят к воспалительным заболеваниям нижнего отдела половых органов. Частота заболеваемости женского населения вульвовагинитами составляет около 60-65 % от всех гинекологических патологий.
В зависимости от вида возбудителя все воспалительные заболевания нижних отделов гениталий могут быть специфической или неспецифической этиологии. К специфической группе относят воспаление, вызванное хламидиями, гонококками, микоплазмами, уреаплазмами, трихомонадами, кандидами или вирусами. К неспецифической группе относят воспаление, обусловленное стафилококками, синегнойной или кишечной палочкой и стрептококками.
К провоцирующим факторам и основным причинам воспалительных заболеваний нижних отделов женских половых органов относят:
— несоблюдение гигиены половых органов;
— инфекции, передающиеся половые путем (ИППП): частая смена половых партнеров, отказ от использования презервативов –это главные причины заболеваемости воспалительными заболеваниями специфической этиологии ( хламидиоз, гонорея и т.д.);
— эндокринные заболевания (сахарный диабет, гипотиреоз);
— травматические повреждения половых органов(грубые половые сношения, первый половой акт, разрывы во время родов, ношение тесного и синтетического белья, ношение внутриматочной спирали);
— детские инфекции у девочек ( корь, скарлатина);
— физиологические причины: беременность, менструация;
— гормональные изменения: во время беременности, в период менопаузы;
— бесконтрольный прием антибиотиков, гормональных препаратов;
— химиотерапия и лучевая терапия при онкологических заболеваниях;
— пониженный иммунитет и иммунодефицитные состояния (ВИЧ-инфекция);
— гиповитаминоз;
— заболевания желудочно-кишечного тракта и аллергические заболевания;
— прерывание беременности, выскабливания по медицинским показаниям.
Симптомы вагинита (кольпита), вульвовагинита и вульвита довольна схожи.
Основные симптомы вагинита (кольпита), вульвовагинита, вульвита :
— зуд и жжение половых органов;
— обильные выделения из влагалища (молочные, гнойные, пенистые, творожистые, в тяжелых случаях — кровяные). При старческом вагините, наоборот, характерна сухость слизистой оболочки влагалища ;
— неприятный запах выделений;
— покраснение и отек наружных половых органов;
— ноющие боли внизу живота, болезненность во время секса;
— учащенное мочеиспускание;
— повышение температуры тела.
Перечисленные симптомы могут быть выражены в большей или меньшей степени в зависимости от причины и формы воспаления.
Клинически вагинит (кольпит), вульвовагинит и вульвит могут протекать в острой или хронический форме.
При острой форме вагинита (кольпита), вульвовагинита, вульвита симптомы болезни ярко выражены. В зависимости от того, что послужило причиной возникновения кольпита, вульвита или вульвовагинита будут преобладать те или иные симптомы или все в совокупности. Например, при кандидозном вульвовагините в острой стадии будут беспокоить обильные творожистые выделения, зуд и жжение; при вульвовагините, вызванном трихомониазом будут гнойные выделения. При вагинитах неспецифической этиологии в острой стадии преобладают симптомы: зуд во влагалище и обильные выделения, иногда со зловонным запахом. Довольно часто симптомами вагинита (кольпита), вульвовагинита и вульвита бывают дизурические расстройства ( учащенное мочеиспускание).
При тяжелом течении воспаления любого генеза повышается температура, возможно появление маленьких точечных изъявлений на слизистой оболочке вульвы и/или влагалища. При расчесах могут появиться кровяные выделения. Последнее актуально для девочек, поскольку анатомо-физиологические особенности строения вульвы и влагалища в детском возрасте ( рыхлость, ранимость) способствуют более быстрому и глубокому проникновению инфекции.
При хронической форме вагинита (кольпита), вульвовагинита, вульвита симптомы воспаления более “смазаны”, т.е. слабо выражены. Отек и покраснения половых органов уменьшаются, выделения менее обильные, температуры и болей, как правило, нет. Наиболее постоянный симптом — это зуд, усиливающийся при ходьбе, после полового акта, во время менструаций.
Фото Вульвит у 5-летней девочки
При любых симптомах вагинита (кольпита), вульвовагинита, вульвита необходимо обратиться к гинекологу.
Многие женщины знают о симптомах воспаления половых органов, а о лечении догадываются из рекламы типа “Флюкостат – прощай молочница”. Но, обнаружив у себя тот или иной симптом вагинита (кольпита) или вульвовагинита, не нужно сидеть дома и пить антибиотики, на глаз даже самый опытный гинеколог не может определить причину выделений, поэтому и с выбором антибиотиков вы можете ошибиться. К тому же, как правило, одним препаратом лечение воспалительных заболеваний не ограничивается.
Чтобы определиться с тактикой лечения, необходима полноценная консультация гинеколога, которая включает в себя:
1. Гинекологический осмотр в зеркалах (девочкам не проводят). При осмотре в зеркалах у женщин определяются признаки воспаления: слизистые влагалища и вульвы отечны, гиперемированы, поверхность влагалища покрыта плотными серыми пленками, обильно вытекают бели ( патологические выделения). Осмотр и ввод зеркала вызывает резкую болезненность.
2. Мазок на флору из влагалища, цервикального канала и уретры (мочеиспускательного канала). У девочек мазки берут только из заднего свода влагалища и уретры при помощи специальной ложечки Фолькмана.
3. ПЦР-диагностика на основные урогенитальные инфекции (трихомониаз,гонорея, микоплазмоз, уреаплазмом, гарднереллез, вирус папилломы человека (ВПЧ), цитомегаловирусная инфекция (ЦМВ), хламидиоз, генитальный герпес).
4. Бактериологический посев микрофлоры влагалища для определения чувствительности к антибиотикам.
До сдачи анализа нежелательно начинать лечение, так как это снизит точность результатов.
Лечение любых воспалительных заболеваний женских половых органов должно проводиться обязательно, вне зависимости от формы заболевания (острая или хроническая), возраста и сопутствующих заболеваний. Для успешного лечения вагинита (кольпита), вульвовагинита, вульвита необходим комплексный подход:
1) Применение в лечении этиотропных, т.е влияющих непосредственно на возбудитель, препаратов. Этиотропное лечение вагинита (кольпита), вульвовагинита и вульвита подразумевает применение антибиотиков. Их применяют местно в виде свечей и мазей, либо орально в виде таблеток. Выбор антибиотика зависит преимущественно от типа заболевания ( вульвит, кольпит, вульвовагинит) и от причины инфекции.
При вульвитах с легким течением, особенно если пациент — ребенок, антибиотики обычно не назначают, но при тяжелых проявлениях вульвита со специфической этиологией без антибиотиков в лечении не обойтись. При кольпитах и вульвовагинитах антибиотики назначают в любом случае. Для эффективного лечения вагинита (кольпита), вульвовагинита и вульвита препараты назначают только после определения чувствительности к антибиотикам.
Арсенал антибактериальных препаратов, используемых в гинекологии для лечения воспалительных заболеваний гениталий, велик. Чаще всего предпочтение отдается: антибиотикам пенициллинового ряда широкого спектра действия ( Амоксиклав), макролидам ( Пимафуцин), цефалоспоринам ( Цефазолин), нитроимидазолам (Трихопол, Тинидазол, Клион Д, Метрогил), препаратам полиенового ряда ( Нистатин), а также противогрибковым препараты (Флюкостат, Микосист). Для лучшего эффекта и комплексного лечения вагинита (кольпита) и вульвовагинита используют препараты из разных групп.
2) Местное применение антисептиков и дезинфицирующих растворов служит для облегчения симптомов вагинита (кольпита), вульвовагинита или вульвита при подтвержденном диагнозе. С этой целью применяют при вульвовагинитах и вагинитах — вагинальные свечи ( Йодоксид, Бетадин), спринцевания, промывания, при вульвитах — ванночки с растворами соды, борной кислоты, перекисью водорода, марганцовки или специальный вагинальный антисептик Тантум Роза. Рекомендуется использовать антисептики не менее, чем 2 недели.
3) Лечение сопутствующих заболеваний, которые являются провоцирующими факторами и снижают эффективность лечения воспаления (гормональные изменения в период менопаузы, сахарный диабет и ожирение, детские инфекции у девочек). В период менопаузы появление неспецифических вагинитов обусловлено пониженным уровнем эстрогенов. В таких случаях, обязательно назначают заместительную гормональную терапию (Овестин, Эстрокад). При сахарном диабете показана коррекция основного заболевания — контроль уровня сахара в крови, при ожирении – показано снижение веса, при наличии у ребенка детской инфекции — проводят соответствующее лечение инфекции. В перечисленных случаях при ликвидации провоцирующего фактора удается прийти к стойкому излечению вагинита (кольпита), вульвовагинита, вульвита без рецидивов.
Народные средства тоже можно применять в качестве антисептиков, особенно для детей. Для ванночек, спринцеваний и аппликаций используют ромашку аптечную из расчета 1 чайная ложка, разведенная на стакан кипятка.
Относительно новое и довольно эффективное народное средство для борьбы с любыми воспалительными заболеваниями – это китайские фитотампоны “Beautiful Life”, содержащие более 26 лечебных лекарственных трав. Фитотампон вводится во влагалище на 72 часа, убивает микробы и впитывает в себя токсины. Метод является надежным и безопасным, не имеет побочных эффектов.
Необходимо понимать, что все народные средства не дают 100 % гарантии излечения, они лишь предназначены для снятия и облегчения симптомов. Если при применении народных средств симптомы заболевания исчезли, это еще не значит, что вы излечились. Скорее всего, заболевание просто перешло в хроническую форму.
Необходимо вести определенный образ жизни до полного излечения:
— исключение половой жизни до полного излечения (по лабораторным показателям), а не до исчезновения симптомов вагинита (кольпита), вульвовагинита или вульвита;
— при выявлении инфекции специфической этиологии у полового партнера необходимо лечение обоих партнеров;
— гигиенический душ интимных мест дважды в день, во время менструации еще чаще- после каждой смены прокладки или тампона.
Если заболел ребенок — уход должен быть еще более тщательным: девочку нужно подмывать после каждого посещения туалета теплой водой, тщательно стирать белье ребенка моющими средствами, следить, чтобы ребенок не расчесывал себя при наличии зуда, иначе инфекция попадет повторно;
— соблюдение диеты: исключение из рациона острой и соленой пищи, а также алкоголя.
Возможные осложнения воспалительных заболеваний гениталий при отсутствии своевременного медицинского вмешательства:
— переход заболевания из острой формы в хроническую. Хроническая форма лечится сложнее и чаще дает редицивы;
— распространение инфекции в верхние отделы мочеполовой системы;
— кольпиты и вульвовагиниты провоцируют образование эрозии шейки матки;
— может развиться эндометрит – воспалительный процесс внутреннего слоя матки;
— воспалительные заболевания специфической этиологии приводят к бесплодию;
— у детей часто образуются синехии (сращения между органами) малых и больших половых губ. Синехии срастаются над входом уретры и препятствуют нормальному мочеиспусканию малышки;
— у женщин пожилого возраста из-за вагинитов возникает гипоксия стенок влагалища (плохое кровоснабжение) и как следствие- появляются маленькие язвочки на стенках влагалища.
Профилактика воспалительных заболеваний нижних отделов гениталий:
— верность половому партнеру;
— использование презервативов со случайными партнерами (не дает 100% гарантии);
— гигиена половых органов утром и вечером;
— во время менструаций необходимо использовать прокладки и тампоны с мягкой поверхностью, без ароматизаторов;
— не используйте ежедневные прокладки даже из соображений гигиены — они служат идеальной средой для размножения бактерий;
— носите нижнее белье из натуральных тканей, белье должно быть удобным и не стеснять движений;
— ведите здоровый образ жизни и укрепляйте иммунитет: регулярные занятия спортом, прием витаминов при гиповитаминозе;
— следите за своим весом;
— не злоупотребляйте спринцеваниями -это приводит к дисбалансу микрофлоры влагалища.
1. Можно ли лечить вульвовагинит ультрафиолетовым облучением?
Можно, данный метод применяют чаще в детской гинекологии.
2. Может ли быть вагинит из-за свечей Фарматекса или смазки презервативов?
Может, если у Вас аллергическая реакция на них.
3. Можно ли носить стринги при кольпите?
Да, можно.
4. У меня сразу после секса появляется зуд во влагалище, если не схожу в ванну. Я начала подмываться марганцовкой, но после этого появились зеленоватые выделения и зуд усилился. Что это?
Вам надо сдать мазок на флору. Возможно, это кольпит либо проявления аллергии.
5. У меня кольпит и эрозия шейки матки. Можно ли мне прижечь эрозию?
Для начала нужно вылечить кольпит, потом только заняться лечением эрозии.
6. У меня кольпит, может ли мой парень заразиться от меня? Презерватив не используем.
Нужно для начала выяснить из-за чего у Вас возник кольпит. Если кольпит обусловлен половой инфекцией, партнер может заразиться.
7. Я беременна, у меня кандидозный вульвовагинит. Можно ли мне принимать антибиотики?
Обязательно, но только местно.
По материалам medicalj.ru
Вагинит является инфекционным или неинфекционным воспалением слизистой оболочки влагалища, иногда с воспалением наружных половых органов. Симптомы включают в себя выделения из влагалища, раздражение, зуд и покраснение. Диагноз ставится при осмотре женщины и анализу вагинального секрета. Лечение направлено на причину и устранение тяжелых симптомов.
Вагинит является одним из наиболее распространенных гинекологических расстройств. Некоторые из его причин влияющих на вульву в одиночку (вульвит) или в дополнение (вульвовагинит).
Наиболее распространенные причины зависят от возраста пациента.
Вульвовагинит у девочек
У детей, вагинит обычно включает в себя инфекции желудочно-кишечного тракта флоры (неспецифический вульвовагинит). Общим фактором, способствующим заболеванию девочек в возрасте от 2 до 6 лет является плохая гигиена промежности (например, вытирание промежности сзади вперед после дефекации, немытые руки после дефекации; расчесы в ответ на зуд). Химические вещества в ванне или мыла могут вызвать воспаление. Инородные тела (например, папиросная бумага) может вызвать неспецифический вагинит с кровавыми выделениями. Иногда детский вульвовагинит обусловлен ??инфицированием специфических патогенов (например, стрептококки, стафилококки, Candida SP, а иногда, острицы).
Женщины репродуктивного возраста:
У этих женщин, вагиниты, как правило, инфекционные. Наиболее распространенными видами являются бактериальный вагиноз, кандидозный вагинит и трихомонадный вагинит (трихомониаз), которые передаются половым путем. Обычно у женщин репродуктивного возраста, Lactobacillus SP является преобладающей составляющей нормальной влагалищной флоры. Колонизация этих бактерий сохраняет рН влагалища в пределах нормы (3,8 до 4,2), тем самым предотвращая чрезмерный рост патогенных бактерий. Кроме того, высокий уровень эстрогена способен поддерживать толщину вагинальной стенки, укрепляя местный иммунитет. Факторы, предрасполагающие к чрезмерному росту патогенных бактерий во влагалище могут включать в себя следующее:
- Использование антибиотиков (что может снизить число лактобацилл)
- Щелочной рН влагалища в связи с менструальной кровью, спермой, или уменьшением лактобацилл
- Плохая гигиена
- Частые спринцевания
- Беременность
- Сахарный диабет
Вагинит может быть результатом посторонних предметов (например, забытые тампоны). Воспалительные вагиниты, которые имеют неинфекционное происхождение, являются редкостью.
Женщин в постменопаузе:
Как правило, отмечается снижение уровня эстрогена и это вызывает истончение стенки влагалища, увеличение уязвимости к инфекции и воспаления. Некоторые виды лечения (например, удаление яичников, тазовой радиации, некоторых химиотерапевтических препаратов) также приводит к потере эстрогена. Снижение эстрогенов предрасполагает к атрофическому вагиниту. Плохая гигиена (например, у пациентов, которые страдают недержанием или прикованы к постели) может привести к хроническому воспалению вульвы за счет химического раздражения от мочи или кала или в связи с неспецифической инфекцией. Бактериальный вагиноз, кандидозный вагинит, трихомонадный вагинит редки у женщин в постменопаузе, но могут возникнуть у пациентов с факторами риска.
Женщины всех возрастов:
в любом возрасте, условия, которые предрасполагают к вагинальным или вульвы инфекции включают свищи между кишечником и половыми путями, опухоли, которые разрушают ткани и, следовательно, вызывают угрозу для нормальных защитных сил организма. Неинфекционными бывают до 30% вульвовагинитов. Это может быть вызвано по причине гиперчувствительности или раздражающих реакций на гигиенические спреи или духи, менструальные прокладки, мыло, отбеливатели, смягчители ткани, красители, ряд синтетических волокон, добавки, туалетную бумагу, или, иногда, спермициды, вагинальные смазки или кремы, латексные презервативы , вагинальные противозачаточные кольца или диафрагмы.
Вагинит вызывает выделения из влагалища, которые следует отличать от нормальных выделений. Нормальные выделения из влагалища обычно молочно-белого цвета или слизистые, без запаха, и не раздражают кожу, это приводит к влажности во влагалище — смазке, которую впитывает нижнее белье. Выделения при вагините обильные, сопровождаются зудом, покраснением и иногда вызывают жжение, боль или умеренное кровотечение. Зуд может мешать сну. Дизурия или диспареуния тоже может возникать. При атрофическом вагините, выделения скудные, диспареуния является обычным явлением, и вагинальная ткань становится тонкая и сухая. Вульвит может вызвать покраснение, зуд, иногда болезненность и выделения из влагалища.
История настоящего заболевания включает в себя характер симптомов (например, зуд, жжение, боль, выделения), продолжительность и интенсивность. Если выделения из влагалища присутствуют, пациентке должны быть заданы вопросы о цвете и запахе выделений и обострении (в частности, связанных с менструацией и актом). Они также должны быть опрошены об использовании гигиенических спреев или духов, спермицидов, вагинальных кремов или смазочных материалов, латексные презервативы, противозачаточные вагинальные кольца, и диафрагмы.
Обзор систем должен выявить возможные причины, в том числе лихорадка или озноб, боль в брюшной полости или надлобковой болью (воспалительные заболевания органов таза [PID] или цистит) и полиурия и полидипсия (наличие впервые выявленного сахарного диабета).
История болезни Следует отметить, факторы риска для кандидозной инфекции (например, использование антибиотиков, заболевание сахарным диабетом, ВИЧ-инфекции, других иммуносупрессивных нарушений), свищей (например, болезнь Крона, тазовой или ректальной хирургии, рваные раны во время родов), и венерические заболевания (например, незащищенный половой акт, с несколькими партнерами).
Медицинский осмотр: Физическое обследование фокусируется на гинекологическом осмотре.
Наружные половые органы проверяют на эритему, ссадины и отеки. Осмотр в зеркалах используется для проверки стенок влагалища для выявления эритем, выделений, и свищей. Шейку матки осматривают на воспаление (например, трихомониаз) и выделения. Вагинальный рН измеряется, и образцы выделений отправляются в лабораторию для анализа. Бимануальное исследование проводится для выявления воспаления шейки и придатков или матки.
Вагинит диагностируется с использованием клинических критериев и обследования. Во-первых, в вагинальных выделениях полученных при осмотре в зеркалах и рН бумаги для измерения рН с интервалом от 4,0 до 6,0. Мазок выделений исследуют под микроскопом как можно скорее , чтобы обнаружить трихомонады, которые могут стать неподвижными в течение нескольких минут после подготовки.
Если дети имеют выделения из влагалища, подозревается наличие инородного тела. Выделения водянистые, кровянистые, могут возникнуть в результате рака вульвы, вагинального или рака шейки матки, рак может быть дифференцирован от вагинита путем исследования и (ПАП) теста. Вагинальный зуд может быть следствием заболеваний кожи (например, псориаз, опоясывающий лишай), которые обычно могут быть дифференцированы по истории и обследованию кожи.
Если у женщин есть бактериальный вагиноз или трихомонадный вагинит (и, следовательно, они имеют повышенный риск заболеваний передающихся половым путем), тесты шейки матки для Neisseria гонореи и хламидиоза, заболеваний, передающихся половым путем должны быть также проведены.
Гигиенические меры
Симптоматическое лечение
Лечение причины
Вульва должна быть как можно более чистой. Мыла и ненужные препараты для местного применения (например, спреи женской гигиены) следует избегать. Периодическое использование пакетов со льдом или теплые сидячие ванны с содой может уменьшить боль и зуд.
Если симптомы не реагируют на другие меры, могут быть необходимы обезболивающие. Для зуда, местные кортикостероиды (например, мазь 1% гидрокортизона) может быть применена к вульве, но не во влагалище. Оральные антигистаминные препараты уменьшают зуд и вызывает сонливость, помогая пациентам заснуть.
Любая инфекция или другая причина лечится антибиотиками. Инородные тела удаляют. Девушек учат соблюдать мары гигиены промежности (например, мыть руки после дефекации, избегать прикосновений пальцами промежности). Если хроническое воспаление вульвы возникает из-за недержания, гигиена может помочь.
- Вагинальные жалобы часто неспецифичны.
- Причины могут варьировать в зависимости от возраста пациента.
- Большинство пациентов требуют измерения рН влагалища, микроскопическое исследование выделений, и, при необходимости, культуры, передающихся половым путем микроорганизмов.
По материалам mamindoctor.ru
При появлении вульвита у женщин и девушек своевременное лечение и грамотно подобранные лекарства – залог предупреждения осложнений. Для наружных половых органов обычным является постоянное воздействие травмирующих агентов. Поговорим о том, что такое вульвит, и как выглядит симптоматика заболевания. Под этой патологией подразумеваются воспалительные процессы, поражающие находящиеся снаружи репродуктивные органы – в частности, клитор и половые губы, влагалищное преддверие и девственную плеву.
Вульвит у женщин – частое явление в гинекологии, при этом выраженность симптомов не слишком явная, что способствует развитию осложнений на фоне несвоевременно проведенной диагностики и отсутствия лечения. Еще одна опасность – переход острого течения в хроническое, избавиться от такой формы патологии еще сложнее.
Рассматриваемая патология обычно затрагивает наружные органы, но процесс редко является самостоятельным явлением – гораздо чаще диагностируется вульвовагинит, поражающий начальные влагалищные отделы. О заболевании приходится волноваться не только взрослым, поскольку острый вульвит и его хроническая форма могут диагностироваться и у детей на фоне несовершенной иммунной системы и анатомического строения. Проблема может заключаться в многочисленных влагалищных складках и тонком слизистом слое, подверженном повреждениям.
Причины вульвита довольно разнообразны, но есть и основные, которые следует учитывать в первую очередь:
- Проблемы с личной гигиеной, особенно при менструациях.
- Неправильно подобранные средства для поддержания интимной гигиены у женщины.
- Ношение тесного белья из синтетических тканей.
- Применение ароматизированных прокладок, использование тампонов из некачественных материалов.
- Частыми причинами вульвита являются механические микротравмы слизистого слоя при грубом или чрезмерно активном сексуальном контакте, повреждения могут быть нанесены и неправильно подобранным бельем.
- Вульвиты могут развиваться из-за чрезмерной потливости.
- Симптомы вульвита у женщин могут быть спровоцированы длительным раздражением, вызванном выделениям слизистого слоя вульвы.
- Причиной формирования половых заболеваний может стать продолжительный прием гормональных лекарственных средств, противомикробных препаратов, использующихся для терапии какой-либо иной патологии.
- К причине формирования болезни можно отнести проведение лучевой терапии.
- Влияющим фактором может оказаться какая-либо болезнь – диабет, наличие гиповитаминоза, излишний вес, лейкоз и нарушенная функциональность яичников.
- Аллергические реакции.
- Наличие гельминтозов.
- Появление в кишечнике либо мочевыводящих путях свищей.
Для женщин наличие перечисленных причин становится опасным, когда к ним присоединяется инфекция. К воспалению приводит нарушение баланса микрофлоры, когда условно-патогенные микроорганизмы начинают активизироваться под воздействием определенных факторов. Чаще всего воспаления вызывают стафилококки и стрептококки, грибки Кандида и кишечная палочка, прочие микроорганизмы.
В формировании женских воспалений может оказаться виноватой и патогенная микрофлора – гонококки, трихомонады либо хламидии и прочие возбудители.
Доказанный факт. Развитие рассматриваемой женской патологии наблюдается при нарушенной целостности слизистых слоев и ухудшении иммунитета.
При вульвите у женщин симптомы и разработка лечения во многом зависят от классификации патологии. При рассмотрении этого заболевания разделение может быть проведено в соответствии с механизмом развития, когда определяют первичную либо вторичную форму болезни. Первичному вульвиту сопутствуют изолированные воспалительные процессы в наружных органах, свойственные девочке либо женщине в период постменопаузы. Вторичное заболевание развивается из-за снижения количества эстрогена, который производит женский организм. Из-за резко снизившегося количества выделений формируется атрофический вульвит, характеризующийся истончением, пересыханием слизистых слоев. На фоне атрофии слизистая повреждается достаточно легко, что провоцирует инфицирование и воспалительный процесс.
Здоровая женщина репродуктивного возраста может не бояться инфекции, поскольку слизистый слой вульвы благодаря естественному гормональному фону, лактобактериям и кислому рН устойчив к воздействию инфекционных возбудителей. Соответственно появление симптомов первичного вульвита явление достаточно редкое. В основном же в детородном возрасте женские заболевания представляют собой вторичные заболевания в результате воспалений – кольпита либо эндоцервицита. В соответствии с характером протекания заболевание может быть:
- Подострым или острым, развивающимся очень быстро и протекающим на протяжении семи дней с явно выраженными проявлениями;
- Хроническим, развитию которого способствует отсутствующее либо неграмотно подобранное лечение. Хронические гинекологические патологии длятся годами, сопровождаясь ремиссиями с последующими обострениями. При этом в состоянии покоя симптомы хронической формы могут не проявляться.
- Атрофическая форма формируется при климаксе, провоцирующими факторами могут служить излишний вес и сахарная болезнь.
Рассматриваемая гинекологическая проблема различается и по характеру возбудителя, воспаление вульвы может быть бактериальным либо кандидозным. В зависимости от изменений, затрагивающих слизистый слой, болезнь может быть язвенной, атрофической либо слипчивой. Что касается симптомов вульвита у женщин, они достаточно наглядно представлены в таблице и могут несколько различаться в зависимости от формы патологии:
Практически все формы рассматриваемой болезни сопровождаются зудом, жжением и покраснением. Могут увеличиваться половые губы или клитор, обычное подмывание способно вызвать проблемы. Иногда у женщин с развитием хронического процесса симптомами становятся головные боли, к ним присоединяется общая слабость и недомогание.
Еще одна характерная черта, которой сопровождается подострый и хронический вульвит – бели различной консистенции и окраски. Если причиной этой гинекологической проблемы становится кишечная палочка, неприятно пахнущие выделения приобретают желто-зеленый цвет. Наличие стафилококка провоцирует появление густых бело-желтых белей, при гинекологическом поражении грибком возможен белый налет на слизистых слоях.
Грамотное лечение должно основываться на подтвержденном исследованиями диагнозе. Соответственно при появлении подозрительных признаков женщине необходимо показаться гинекологу, который помимо визуального осмотра назначит определенные анализы. Врач собирает анамнез, проверяет наличие других гинекологических болезней, способных вызвать развитие воспалительного процесса. Осмотр с использованием лупы позволяет оценить состояние органов и найти воспалившиеся участки и пузырьки, наполненные жидкостью.
Современная гинекология в случае формирования рассматриваемой болезни предполагает проведение не только влагалищного, но и ректального либо би-мануального исследования. Таким заболеваниям при диагностике свойственен отбор мазка для проведения цитологии с целью определения злокачественных клеток. При необходимости может назначаться вульвоскопия. Анализ кала позволяет выявить гельминтов в организме.
Лечение вульвита у женщин в первую очередь предполагает устранение возбудителя, спровоцировавшего развитие болезни. Далее следует терапия воспалительного процесса, для чего подбираются специальные препараты. Необходимо будет убрать каждую хроническую фоновую болезнь, провоцирующую формирование рассматриваемой проблемы. Словом, только комплексная терапия способна полностью вылечить это женское заболевание. Существует ряд рекомендаций как лечить вульвит с наибольшим терапевтическим эффектом:
- Патология, сопровождающаяся острым воспалением и другими явно выраженными признаками, требует соблюдения постельного режима. Дополнительно при лечении необходимо отказаться от половых контактов.
- Для лечения вульвита обязательным является прием противомикробных препаратов. Их назначают в соответствии с женскими результатами бактериологического посева.
- При появлении сильного зуда, жжения или болезненности используют анестезирующие и обезболивающие вещества, применяют физиотерапевтические методы – УФО либо электрофорез.
- Если имеет место аллергическая форма болезни, ее лечат с использованием антигистаминных средств. Также лечебные мероприятия предполагают назначение диеты с отменой острых блюд, копчений и солений, сладостей и десертов.
- С целью укрепления иммунитета принимают иммуностимуляторы и витаминные комплексы.
- Параллельно необходимо провести терапию болезней, способствующих формированию вульвовагинитов.
- Местное лечение при воспалении предполагает мази при вульвите, кремы, компрессы и холодные примочки, ванночки и обработку очагов антисептическими препаратами.
Важно. Не отказываются и от лечения вульвита в домашних условиях с использованием рецептов народной медицины. При этом необходимо обсуждать каждое подобное средство с лечащим врачом.
Теперь более подробно о том, как при появлении вульвита лечить болезнь в домашних условиях с использованием мазей, кремов, противомикробных веществ и обезболивающих препаратов. Из антибиотиков чаще всего назначают Цефтриаксон, Метронидазол, Орнидазол либо противомикробные вещества широкого спектра воздействия. Благоприятные отзывы пациентов также упоминают Трихопол и Тержинан.
Помимо таблеток востребованными противомикробными средствами являются препараты в форме свечей, к наиболее популярным относят Макмирор, Гексикон или Тержинан. Суппозитории рекомендуется вводить во влагалище перед ночным отдыхом, длительность применения составляет от 7 до 10 суток.
Вылечить вульвит можно антисептическими растворами и мазями, на их эффективность указывает множество отзывов пострадавших. Такие препараты помогают снять отечность, устранить дискомфорт и зуд. Применяют Мирамистин, Гексикон, Бетадин, Хлоргекседин и прочие средства. В случае аллергической формы болезни востребованным препаратом для снятия зуда является Лоратадин, Супрастин либо Тавегил. Для повышения иммунитета используют Виферон, Циклоферон и Генферон.
Отдельного рассмотрения для лечения вульвита заслуживают мази, крема и гели. Многие пациенты вылечили болезнь, пользуясь исключительно мазью и прочими местными средствами, соблюдая при этом постельный режим. Основное преимущество такой терапии – локальное воздействие непосредственно на инфекционный очаг. При этом местное лекарство не затрагивает прочие органы, не вызывает дисбиоз и иные осложнения. Используемый препарат может быть анестезирующим, противогрибковым, антисептическим, выбор средства зависит от этиологии болезни. Универсальной и наиболее востребованной является мазь от вульвита Бетадин, активный компонент в ней – Повидон-йод. Препарат положительно воздействует на вирусную, бактериальную и грибковую инфекцию и эффективен в случае неспецифических воспалений.
Еще одна востребованная мазь, при помощи которой лечится заболевание – Гексикон. Препарат воздействует на многочисленные микроорганизмы, исключая грибы, вирусы и бактерии, устойчивые к кислотной среде. К гелям и кремам, обладающим антимикотическими свойствами, относят Пимафуцин, Ифенек, Кандид и Ломексин. Против вирусных возбудителей применяют Зовиракс, а среди противомикробных гелей наиболее востребован Далацин и Клиндамицин.
Теперь о том, как вылечить патологию, используя народные рецепты. Домашнее лечение чаще всего основано на приеме сидячих ванночек, промывании наружных органов растительными отварами, спринцевании. Рассмотрим, чем лечить патологию:
- Эффективны ванночки с ромашкой – на один литр закипевшей жидкости добавляют две больших ложки измельченного ромашкового цвета, средство доводят до закипания, настаивают в течение 30 минут и фильтруют перед применением.
- В качестве жидкости для обмывания используют зверобой – две больших ложки растения запаривают в половине литра кипятка, накрывают емкость крышкой и варят на небольшом огне еще пять минут, после чего охлаждают и фильтруют.
- Для спринцевания смешивают половину большой ложки измельченной дубовой коры с таким же количеством ромашкового цвета, добавляют полторы ложки крапивы и две больших ложки птичьего горца. Смесь запаривают в одном литре закипевшей воды, настаивают и фильтруют, применяют дважды за сутки, разводя в литре подогретой воды две больших ложки средства.
Лучший способ обойтись без лечения – предупредить развитие заболевания. Для этого рекомендуется пересмотреть средства интимной гигиены, укреплять иммунитет, избавиться от лишнего веса и не игнорировать обязательно профилактическое посещение гинекологического кабинета.
По материалам venerbol.ru
 NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.
NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.