
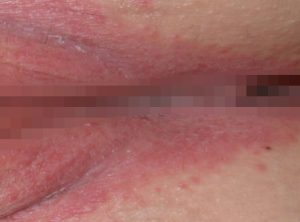
Для этого заболевания характерны весьма неприятные симптомы (см. фото), а именно выделения из влагалища обильного характера, зуд и жжение, отек и покраснение половых губ, боль в процессе мочеиспускания и во время полового акта. Данная патология может быть связана с неудовлетворительной гигиеной, различными заболеваниями половой сферы, гормональными расстройствами и пр.
У взрослых женщин первичное и вторичное воспаление вульвы при своевременно начатом лечении редко становится причиной развития опасных осложнений, а вот у маленьких девочек заболевание, возникающее в раннем возрасте, может провоцировать развитие синехий – сращения малых половых губ.
Почему возникает вульвит, и что это такое? По характеру возбудителя вульвиты разделяют на:
Специфические – гонорейный, трихомонадный, кандидозный, герпесвирусный; Неспецифические – обусловленные условно-патогенной микрофлорой (эшерихиями, стафилококками, клебсиеллой, протеем).
Кроме инфекционных агентов появление вульвита могут спровоцировать следующие причины:
Пренебрежение правилами личной гигиены. Особенно это приемлемо в отношении периодов менструаций. Ношение неудобной одежды и длительное использование гигиенических прокладок. Длительная антибактериальная терапия. Наличие кишечных и мочеполовых свищей. Нарушение работы эндокринного аппарата (избыточный вес, сахарный диабет). Аллергические состояния. Недержание мочи. Гельминтозы, повышенная потливость и пр.
Развитию вульвитов благоприятствуют состояния, сопровождающиеся низким содержанием в организме эстрогенов, что наблюдается в детском и подростковом возрасте, а также в постменопаузе.
По механизму возникновения:
Первичный – проникновение инфекции через слизистую. Чаще всего проявляется при беременности, нарушении гормонального фона, иммунодефиците. В репродуктивном возрасте – редкое явление, подвержены, в основном, девочки и женщины после менопаузы. Вторичный – развивается на фоне воспалительных заболеваний внутренних половых органов или сопутствующих болезней. Встречается у женщин репродуктивного возраста.
Хронический – развивается в результате нелеченной или недолеченной острой формы, длится годами, проходя через стадии ремиссии и обострения. Во время затишья проявлений нет или они минимальны. Острый вульвит. Длительность течения заболевания – неделя. Симптомы ярко выражены, возникают внезапно. Атрофический вульвит – чаще всего формируется у женщин во время климакса. Ему способствуют лишний вес и сахарный диабет.
В зависимости от типа возбудителя, принято различать бактериальный и кандидозный вульвит, а в зависимости от характера патологических превращений слизистой оболочки наружных половых органов, вульвиты подразделяются на атрофические, язвенные и слипчивые.
Для острого вульвита характерно наличие следующих симптомов:
-
отек и гиперемия, или краснота, области вульвы; наличие язв или эрозий в области вульвы; неприятные ощущения, зуд, жжение в области вульвы; боль, которая становится сильнее при акте мочеиспускания или дефекации; выделения из половых органов, как правило с гнойным или серозно-гнойным содержимым; в более тяжелых случаях можно обнаружить увеличение лимфоузлов в паховой области; также характерно повышение температуры тела.
Вульвит при несвоевременном и неправильном лечении может перейти в хроническую форму с частыми рецидивами. Хроническая форма вульвита характеризуется умеренными проявлениями отека, болезненности и гиперемии на отдельных участках слизистой вульвы, гипертрофией сальных желез, зудом, жжением, скудными выделениями.
Иногда при вульвите после заживления эрозий и язв гениталии могут деформироваться, затрудняя в дальнейшем половую жизнь. У девочек могут возникнуть сращения в области половых губ — синехии.
Эффективная диагностика заболевания основывается на характерных симптомах вульвита, а также анамнезе истории жизни и болезни пациентки (недавно перенесенные заболевания, лечение антибиотиками, аллергия и т. п.).
Кроме того врач обязательно производит осмотр наружных половых органов, выполняет двуручное исследование, берет мазки для микроскопии, микробиологического и цитологического исследований. При необходимости вульва осматривается при помощи кольпоскопа – особого вида лупы. Девочкам обязательно назначается исследование кала на гельминтозы.
Как выглядит воспаление женских половых органов, фото представлено чуть ниже.
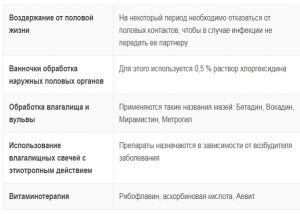
При возникновении симптомов вульвита лечение заключается в устранении вызвавшей его причины и/или лечении сопутствующих заболеваний (сахарного диабета, гельминтозов, дифтерии, гонореи и др.). В острой стадии рекомендуют постельный режим и воздержание от половой жизни. Лечение вульвита у женщин или девочек проводится строго индивидуально.
Промывания вульвы и влагалища антисептическими растворами (Хлоргексидин, Мирамистин® и др.), настоями трав (ромашки, шалфея, календулы и др.). Спринцевания лучше производить 1 раз в день, на ночь, не забывая омывать раствором большие и малые половые губы. Антибактериальные препараты в виде вагинальных свечей, например Тержинан, Нео-пенотран, Макмирор и др. Обычно их вводят после промываний, на ночь, в течение 7-10 дней. При выраженном зуде применяют антигистаминные препараты (Тавегил®, Кларитин® и др.). При болезненности и жжении используют дополнительно анестезирующие мази.
Эффективное лечение вульвите, независимо от его формы, возможно только при назначении комплексной терапии, которая включает мероприятия местного и системного действия. Обязательно лечение сопутствующих заболеваний и устранение факторов, провоцирующих воспаление наружных половых органов.
Профилактика вульвитов включает в себя следующие принципы:
-
своевременно обращаться к гинекологу при обнаружении признаков заболеваний половых органов; соблюдать личную гигиену; укреплять иммунитет и придерживаться здорового питания; следует употреблять в пищу кисломолочную продукцию, содержащую живые культуры; избегать случайных половых контактов; отказаться от использования синтетического белья; принимать антибиотики согласно рецепту врача.
Правильная гигиена девочек – залог их дальнейшего женского здоровья. Недолеченный в детстве вульвит может провоцировать в будущем серьезные гинекологические проблемы, главной из которых является бесплодие.
Очень часто женщины сталкиваются с таким заболеванием, как вульвит. Оно характеризуется воспалительными процессами в области внешних половых органов. А передается ли вульвит мужчине? Этим вопросом задается множество представителей сильного пола при диагностировании недуга у своей партнерши.
Следует отметить, что вульвит у мужчин (см. фото) может возникать после полового контакта с женщиной, у которой эта болезнь находится в достаточно запущенном состоянии. Чаще всего речь идет о кандидозном вульвите. У мужчин заболевание связано с воспалительными процессами половой системы. Основными признаками являются отечность и покраснение полового члена, образование эрозий, зуд, болевые ощущения в области головки, а также покрытие ее серым налетом. Симптомы проявляются менее выражено, нежели у женщин.
Эта грибковая болезнь может поражать слизистые оболочки, мочеполовую систему и кожный покров. Она не является опасной для жизни мужчины, но вызывает нарушение интимных отношений и психологического состояния из-за наличия неприятных симптомов.
Вульвит у мужчин проявляется, в основном, в форме воспаления головки полового члена. В большинстве случаев, кроме жжения и зуда, воспалительных процессов и отечности, наблюдается затруднение обнажения головки, что является одной из причин появления гнойных инфекций. Вульвит в хронической форме приводит к различным осложнениям, а именно лимфадениту, карциноме и лимфангиту.
У мужчин уретра поражается в редких случаях, а главными симптомами являются незначительное жжение и небольшие слизистые выделения, причем инкубационный период длится от 10 дней до двух месяцев. К осложнениям относится простатит, эпидидимит и цистит.
При появлении первых признаков следует обратиться к специалисту-урологу, который проведет осмотр полового органа и назначит обследование. Это может быть бакпосев и метод микроскопии, позволяющие определить чувствительность грибков к противогрибковым препаратам.
Лечение проводится на основе формы заболевания и включает местную и общую методики. Местная терапия предусматривает использование мазей (Кандизол, Кетоконазол), а таблетки (Флуконазол, Нистатин) общего действия принимаются внутрь. Также назначаются витаминные препараты, повышающие иммунитет. Стоит заметить, что поскольку вульвит передается мужчине при половом контакте, лечение должно быть комплексным и назначаться обоим партнерам.
По материалам live-academy.ru
Вульвитом называется воспаление наружных половых органов у женщин или девочек. К ним относятся большие и малые половые губы, преддверие влагалища, наружное отверстие мочеиспускательного канала, девственная плева, бартолиновы железы, клитор, лобок и промежность. Данная патология диагностируется у взрослых и детей. Наиболее подвержены вульвиту девочки 1–9 лет. Воспаление гениталий при неправильном лечении может приводить к опасным последствиям вплоть до поражения матки, придатков и бесплодия.
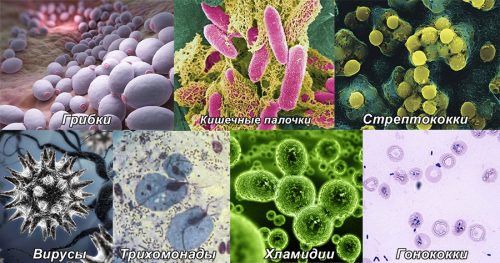
Более чем в половине случаев кожа и слизистая воспаляются вследствие проникновения инфекции и изменения нормальной микрофлоры. Возбудителями заболевания являются:
- Грибки.
- Кишечные палочки.
- Стрептококки.
- Вирусы.
- Трихомонады.
- Хламидии.
- Гонококки.
Причинами развития неинфекционной формы вульвита становятся аллергические реакции, гельминты (острицы), травмы и попадание инородных предметов. У девочек, страдающих энтеробиозом, часто паразиты заползают в половые органы. Это становится причиной воспаления.
Аллергическую форму заболевания может спровоцировать контакт с раздражающими веществами. В качестве последних выступают пищевые продукты (шоколад, цитрусовые, орехи, белок), лекарства, латекс, смазки, синтетическое белье, прокладки и тампоны с ароматизаторами и средства для интимной гигиены.
До полового созревания у девочек реакция среды во влагалище нейтральная или слабощелочная. Обусловлено это отсутствием лактобактерий. Подобная микрофлора способствует снижению иммунитета, что повышает риск воспаления. В развитии вульвита принимают участие следующие этиологические факторы:
инфицирование вирусом папилломы человека и простого герпеса;
- применение средств для интимной гигиены с ароматическими добавками;
- ношение синтетического белья;
- применение присыпок и кремов;
- пользование чужими мочалками и полотенцами;
- резкое подмывание;
- наличие ИППП;
- незащищенные половые контакты;
- редкое мытье рук;
- снижение иммунитета на фоне тяжелых соматических заболеваний;
- наличие очагов хронической инфекции;
- гормональные нарушения;
- лобковый педикулез;
- травмирование гениталий;
- мастурбация.
Нередко заражение специфическими микробами происходит при частой смене половых партнеров и занятии коммерческим сексом.
- жжение;
- зуд;
- боль;
- болезненность гениталий;
- дискомфорт во время половых связей;
- повышение температуры тела;
- раздражительность;
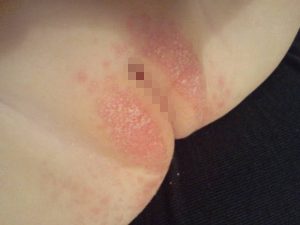
- покраснение;
- отечность;
- плаксивость.
Инкубационный период составляет от 2 до 10 дней. При вовлечении в процесс слизистой влагалища появляются патологические выделения. Они могут быть зеленовато-желтыми, пенистыми и с неприятным запахом. При грибковой этиологии заболевания выявляется белый налет. Выделения могут напоминать творог.
При вторичном вульвите на фоне вагинита или воспаления канала шейки матки может появляться боль внизу живота. Если причиной поражения гениталий послужил сифилис, то возникает твердый шанкр. Это безболезненная эрозия или язва округлой формы величиной около 1 см. Аллергическая форма воспаления отличается сильным зудом, покраснением гениталий и жжением. Симптомы стихают при приеме антигистаминного лекарства.
Вульвит на фоне папилломавирусной инфекции характеризуется образованием на коже и слизистых папиллом (бородавок) или кондилом (безболезненных наростов на ножке). Они склонны к росту и слиянию. Кондиломы могут распространяться на промежность и анальное отверстие. Фото таких больных видел каждый гинеколог.
Терапия вульвита начинается после уточнения диагноза и исключения другой патологии. Для этого потребуются:
- сбор анамнеза заболевания и жизни;
- гинекологический осмотр на акушерском кресле;
- анализ мазка на микрофлору и возбудителей ИППП;
- ректальное исследование;
- общий анализ крови;
- исследование кала на яйца гельминтов;
- соскоб с перианальной области на энтеробиоз;
- УЗИ органов малого таза;
- бактериологический посев;
- полимеразная цепная реакция;
- иммуноферментный анализ;
- биохимический анализ крови;
- пальпация живота.
Данное воспалительное заболевание требует комплексного подхода к лечению.
Главными аспектами терапии являются:
- временное воздержание от половых сношений;
- применение местных лекарств;
- системная этиотропная терапия;
- устранение этиологических факторов;
- повышение иммунитета;
- физиопроцедуры;
- полноценное питание;
- лечение половых партнеров.
Могут назначаться лекарства, содержащие метронидазол. В схему лечения гонококкового вульвита включают вакцинацию и прием иммуностимуляторов (Ликопида, Иммунорма). При воспалении трихомонадной природы эффективны следующие медикаменты:
- Клион;
- Метрогил;
- Трихопол;
- Метрон;
- Бацимекс;
- Метронидазол Никомед;
- Орнидазол;
- Тиберал;
- Дазолик;
- Гайро;
- Клион.
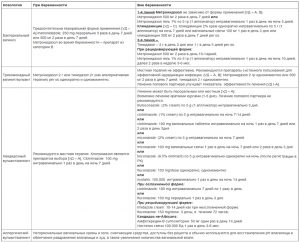
Лечение аллергического вульвита предполагает прекращение контакта с раздражителем (отказ от синтетического белья, гипераллергенных продуктов, латекса, смазок и прокладок с ароматизаторами), прием блокаторов H1-гистаминовых рецепторов и кортикостероидов. При обнаружении в крови вируса простого герпеса больным назначается противовирусный препарат (Ацикловир Акрихин, Панавир, Зовиракс, Валтрекс, Фамвир).
Если в области гениталий имеются папилломы или кондиломы, то назначается Изопринозин. При необходимости наросты удаляются методом криодеструкции (замораживания), электро- или лазерной коагуляции. Подобное лечение позволяет устранить косметический дефект. Радикальная терапия не является обязательной и проводится по желанию пациентки.
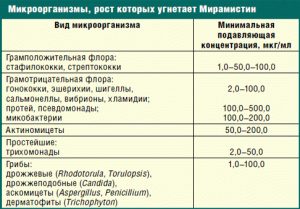
- Мирамистин;
- Хлоргексидин;
- Тантум Роза;
- Сангвиритрин;
- Ломексин;
- Полижинакс;
- Хлорофиллипт;
- Галенофиллипт;
- Эвкалимин;
- Фурациллин;
- тетрациклиновая и эритромициновая мази.

При глистной этиологии заболевания показан прием противогельминтного препарата (Вермокса, Немозола или Пирантела). При вульвите часто применяются ферменты, седативные и индукторы интерферона. Иногда назначаются гормональные лекарства. При сочетанном инфекционном воспалении гениталий и влагалища показаны эубиотики (Ацилакт).
Обязательно нужно соблюдать правила личной гигиены. Они включают в себя:
- подмывания гениталий и промежности спереди назад после каждого посещения туалета;
- ежедневную смену нижнего белья;
- регулярную стирку белья и его проглаживание утюгом;
- подстригание ногтей (важно при энтеробиозе);
- пользование отдельным полотенцем;
- замену синтетического белья на хлопчатобумажное;
- ограничение использования мыла.

- провести санацию очагов хронической инфекции;
- чаще гулять на свежем воздухе;
- раньше ложиться спать;
- правильно организовать рабочий день;
- исключить стрессовые ситуации;
- есть больше фруктов и овощей;
- пить витамины;
- отказаться от алкоголя.
Чаще всего лечение проводится в домашних условиях. При развитии осложнений требуется госпитализация.
Если развивается вульвит, то необходимо придерживаться правильного питания. Диета предполагает:
обогащение рациона свежими овощами, фруктами и ягодами;
- ограничение потребления кофе;
- отказ от острой, жареной и жирной пищи;
- включение в меню кисломолочных продуктов.
Больным полезно есть рыбу и морепродукты. При грибковой форме заболевания характер питания иной. Нужно ограничить потребление продуктов, богатых простыми углеводами (сладостей и выпечки).
Если не использовать мазь, системные препараты и не следовать рекомендациям врача, то возможны следующие осложнения:
- склеивание влагалища и половых губ;
- образование спаек (сращений);
- воспаление уретры и мочевого пузыря;
- формирование рубцов;
- воспаление влагалища;
- воспаление матки и ее придатков.
Хроническая инфекционная форма вульвита может стать причиной женского бесплодия.
Специфическая профилактика заболевания отсутствует. Для того чтобы предупредить воспаление гениталий, необходимо:
- отказаться от беспорядочных половых связей;
- пользоваться барьерным методом контрацепции;
- не переохлаждаться;
- не мастурбировать;
- отказаться от курения, алкоголя и наркотических средств;
- соблюдать правила личной гигиены;
- своевременно лечить энтеробиоз;
- исключить любые травмы;
- есть больше кисломолочных продуктов, овощей и фруктов;
- нормализовать гормональный фон;
- регулярно посещать гинеколога;
- подмываться и ежедневно принимать душ;
- носить белье из натуральной ткани.
Аллергический вульвит можно предупредить, если исключить контакт с раздражающими веществами. Для этого нужно отказаться от смазок, ароматических прокладок и некоторых продуктов.
По материалам venerologia03.ru
Кольпит у мужчин не имеет активной стадии и протекает бессимптомно. Серьезные проблемы, связанные с этим заболеванием, возникают в большинстве своем у женщин. Это обусловлено тем, что строение мужских половых органов не способствует возникновению воспалительных процессов. Однако свои неактивные признаки кольпит у мужчин все же проявляет. Протекает он бессимптомно, никакого дискомфорта мужской организм при этом не испытывает. Мужчина является всего лишь носителем данной инфекции.
Возбудители кольпита – это вирусы или микроорганизмы, которые чаще всего обосновываются в пищеварительной системе человека, а именно, в толстой и тонкой кишке. Для микробов эта область является вполне благоприятной. У женщин активные действия микроорганизмов могут быть вызваны разными причинами: понижением иммунитета, психическими расстройствами и моральными переживаниями, большим стрессом или продолжительной депрессией. Результатом этого является возникновение воспаления во влагалище, которое приводит к различным осложнениям. Влагалищные повреждения, надрывы слизистой оболочки и некоторые другие причины также могут способствовать возникновению кольпита. При обнаружении характерных симптомов данного заболевания нужно безотлагательно начать лечение, прибегнув к помощи специалиста. В противном случае могут возникнуть разные неприятные осложнения. А если будет вовлечена в них и матка, то это может привести к неспособности родить ребенка.
Кольпит у мужчин не может проявляться сильно в половых органах из-за отсутствия влагалища и, соответственно, слизистой оболочки. Мужчинам в этом смысле не грозят раздражение и воспаление их органов. Конечно же, очень много хлопот доставляет мужчина как переносчик вирусов и микроорганизмов, являющихся возбудителями различных кольпитных заболеваний. В первую очередь, заражению подвергается женщина — половой партнер. А если к тому же у нее понижена иммунная система, то протекать эта болезнь будет сразу в острой форме. Серьезный вред может быть нанесен и беременным женщинам. Поэтому возникший кольпит у мужчин следует обязательно лечить. Для этого существуют специальные препараты, уничтожающие возбудителей данного заболевания. Но их назначает только врач и то после соответствующих анализов.
Для лечение этого заболевания используются препараты, которые нормализуют влагалищную среду, а также антибактериальные вагинальные свечи.
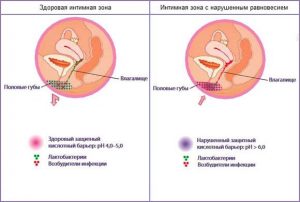
По данным статистики, подобная патология наружных половых органов в подавляющем большинстве случаев встречается в пожилом возрасте после менопаузы, у новорожденных девочек и подростков до наступления месячных. Это связано с уровнем женских гормонов, эстрогенов. Дело в том, что под воздействием этих биологически-активных веществ в слизистой оболочке, покрывающей влагалище и внутреннюю поверхность половых губ, развиваются лактобактерии, получившие название палочек Додерлейна. Их функция заключается в преобразовании гликогена (вещества, образующегося под воздействием прогестерона) в молочную кислоту.
Тем самым во влагалище поддерживается постоянная кислая среда, губительная для многих патогенных микроорганизмов. У детей и женщин после 45 лет эти процессы замедляются из-за более сниженной, чем в репродуктивном возрасте, концентрации эстрогенов. Поэтому их наружные половые органы подвержены развитию воспалительного процесса. Возбудителями болезни может быть смешанная флора из стафилококков, стрептококков, энтерококков, кишечной палочки, грибков и т.д. В таком случае речь идет о неспецифической форме патологии женских наружных половых органов. Иногда причиной служат инфекции, которые передаются при сексе (гонорея, хламидиоз, трихомониаз), микобактерии туберкулеза, в гинекологии этот тип заболевания называют специфическим вагинитом.
Одной из основных причин вульвита, особенно у девушек и женщин до 45 лет, служит ослабление защитных сил организма. Снижение иммунитета может быть следствием системного бактериального либо вирусного заболевания, длительного приема определенных препаратов (глюкокортикоидов, цитостатиков), дефицита в рационе необходимых витаминов. Риск воспаления наружных половых органов возрастает при злоупотреблении алкоголем, приеме наркотиков. Другими причинами вульвита являются:
Риск развития воспаления возрастает при наличии сопутствующих заболеваний половой и эндокринной системы (кольпита, вагинита, сахарного диабета). Возникновению хронического или острого вульвита способствует нарушение микрофлоры влагалища. Подобная ситуация может произойти на фоне беременности, длительного лечения антибиотиками, приема неправильно подобранных оральных контрацевтивов, гинекологических заболеваний, сопровождающихся снижением продукции эстрогенов. В зависимости от причины появления симптомов вульвита у женщин в гинекологии выделяют такие формы заболевания:
В интернете можно без труда найти фото, как выглядит вульвит. В первую очередь отмечают покраснение и отечность половых губ и преддверия влагалища. Также беспокоит сильный зуд и жжение. Кроме того, врачи описывают такие симптомы вульвита у женщин:
При вульвите диагностика начинается с опроса пациентки. Предположить диагноз можно на основании описанных клинических признаков. Затем следует обязательный осмотр на гинекологическом кресле. Доктор отмечает покрасневшие и отечные наружные половые органы, обращает внимание на состояние кожи промежности, выделения из влагалища, их цвет, консистенцию и запах.
Кольпит — это воспалительное заболевание. Как правило, он наблюдается у женщин. Кольпит у мужчин невозможен, в этом случае речь идет о том, что они являются носителями инфекции, которая впоследствии может спровоцировать развитие кольпита у половой партнерши мужчины.
У мужчин такое явление называется воспалением половых органов.
ощущение жжения и зуда во время полового акта.
Кроме того, на фоне ослабленного местного иммунитета может присоединиться любая другая инфекция. Тогда может появиться еще один симптом — творожистые выделения из уретры. Встречается такая картина в случае, если мужчина не обратился к врачу и запустил болезнь. Очень важно вовремя обратить внимание на симптомы по причине того, что при отсутствии лечения заболевание переходит в хроническую стадию, а это, в свою очередь, может вызвать воспаление простаты. Лечить заболевание нужно только у врача.
И кольпит у женщин, и воспалительный процесс мочеполовой системы у мужчин несет большой вред организму человека. Однако в силу физиологических особенностей больший вред наносится все-таки женскому организму. Наибольшим последствием заболевания для мужчины является воспаление уретры или простаты, в то время как для женщины кольпит может обернуться даже бесплодием. Если у женщины ослаблен иммунитет, то болезнь может протекать в очень тяжелой форме. Поэтому каждый мужчина, который заботится о здоровье своей женщины, должен обратить особое внимание и на свое здоровье. Особенно это касается ситуации, когда мужчина заметил какие-либо характерные симптомы.
- аллергические, которые возникают в результате аллергической реакции (аллерген может быть любой);
- грибковые, причиной которых являются дрожжевые грибы;
Последней подвержены молодые люди, которые ведут активную сексуальную жизнь с разными партнершами.
Эта разновидность заболевания передается половым путем. Причина заражения — трихомонада, которая попадает в организм мужчины при незащищенном половом акте с носителем инфекции. Клиническая картина данного заболевания очень похожа на протекание обычного воспалительного процесса. Болезнь может никоим образом не проявлять себя, а может сопровождаться такими симптомами:
ощущение дискомфорта или жжения во время полового акта;
Если мужчина обратил внимание на какой-либо из симптомов, он должен обратиться к врачу, поскольку может заразить свою сексуальную партнершу. Кроме того, трихомонадная инфекция, если не заняться ее лечением, может дать осложнения:
вызвать воспалительный процесс в области уретры;
Вот почему так важно при малейших признаках обратиться к урологу, чтобы своевременно заняться лечением болезни.
Как лечить кольпит народными методами? Для этого народная медицина предлагает простые, но эффективные средства:
Если больной хочет попробовать какие-либо рецепты народной медицины, он обязан предупредить об этом своего лечащего врача.
Кольпит – это заболевание, выражающееся воспалительным процессом слизистой оболочки влагалища. Поэтому данная болезнь наблюдается исключительно у женщин, мужчины же могут быть только переносчиками вызывающих ее микроорганизмов.
Когда люди спрашивают о проявлениях кольпита у мужчин, они просто не знают о физической несовместимости мужчины и этого заболевания. Мужчины тоже страдают воспалениями половых органов, однако такие воспалительные процессы имеют другие симптомы и другие названия.
Многие люди считают, что данное заболевание может быть вызвано только инфекцией, передающейся половым путем, но это далеко не так. Появлению болезни способствует множество причин, таких, как:
- Механическое повреждение слизистой оболочки.
- Дисбактериоз кишечника.
- Несоблюдение личной гигиены.
- Иссушение слизистой оболочки вследствие возрастных изменений после климакса или же изменений после хирургического удаления яичников.
Лечение, назначаемое врачом, можно разделить на общее и местное. К общему лечению относится прием антибиотиков для того, чтобы уничтожить болезнетворные микробы в организме. Как уже говорилось, предварительно врач должен сделать мазок из влагалища, чтобы определить, какая именно микрофлора вызывает воспаление и назначить соответствующие антибиотики. Не любые препараты хорошо действуют на отдельно взятых возбудителей болезни, поэтому назначать их самостоятельно ни в коем случае нельзя.
Помимо антибиотиков женщине будет полезно местное лечение, чтобы как можно быстрее снять воспаление слизистой оболочки влагалища и поспособствовать ее восстановлению. Для этого больной назначают травяные ванны, спринцевание настоями трав, заживляющие свечи и тампоны с облепиховым маслом.
Некоторые женщины считают, что вполне смогут обойтись без лечения антибиотиками и возлагают все надежды только на местное лечение при помощи целебных настоев. Такой подход в корне неверен. Если не устранить вовремя воспалительный процесс, он может вызвать эрозию шейки матки или даже эндометрит, следствием которого будет бесплодие. Поэтому лечить самостоятельно любые воспаления не рекомендуется.
Что можно дополнительно делать женщине, чтобы ускорить выздоровление? В первую очередь не стоит употреблять соленые, острые и копченые блюда. Они замедляют устранение воспалительных процессов. Зато овощи, фрукты, молочные и кисломолочные продукты не только полезны, но и необходимы для ускорения восстановления в организме нормальной микрофлоры.
При любых признаках зуда половых органов, их отеке, покраснении и появлении выделений необходимо сразу же пойти к врачу и сдать мазки на наличие болезнетворных микроорганизмов. При положительном результате обследоваться должен и половой партнер.
Элементарные профилактические меры избавят от развития такой неприятной болезни и необходимости ее лечения.
Трихомонадный кольпит у мужчин может вызвать целый ряд неприятных последствий, например, поражение семенных пузырьков, предстательной железы, уретры, придатков яичек. Чаще всего мужчины подвержены этому заболеванию в период наиболее активных половых отношений. Трихомонадная инфекция также может проявлять себя и бессимптомно подобно вышеизложенному кольпиту. Мужчины при этом чаще подвержены латентному течению, чем женщины. В основном трихомонады выявляются у половых партнеров зараженной женщины.
Неспецифический кольпит – это инфекционное поражение влагалища, сопровождающееся воспалительным процессом. Болезнь обусловлена действием таких микроорганизмов, как кишечная палочка, стафилококки, стрептококки и другие. Сопровождают это заболевание гнойные и слизистые выделения. Встречается оно как у молодых женщин, так и у пожилых. В молодом возрасте у женщин причинами заболевания может послужить инфекционное заболевание общего характера, снижение функций яичников, эндокринная патология. В пожилом возрасте влагалищные воспаления могут быть следствием прекращения выработки молочной кислоты из гликогена, в результате чего создается благоприятная среда для развития молочнокислых бактерий.
При неспецифическом кольпите также может появиться зуд. Слизистая оболочка влагалища приобретает ярко-красный цвет. На ней могут появиться небольшие кровоизлияния, отечность.
Кольпит — это заболевание инфекционно-воспалительного характера. Его возбудителями являются грибковые микроорганизмы или вирусы. Обычно кольпиту подвержены женщины, что обусловлено физиологическими особенностями их половой системы. Дело в том, что бактерии, которые провоцируют развитие кольпита, размножаются на слизистой оболочке влагалища. Учитывая тот факт, что половая система мужчин и женщин в корне отличается, у мужчин нет влагалища, маточных труб и т. д. можно утверждать, что мужской организм несовместим с таким заболеванием, как кольпит, поскольку бактериям просто негде размножаться. Тем не менее кроме того, что мужчины являются переносчиками инфекции, у них тоже наблюдается воспаление половых органов, которое протекает совершенно иначе, чем у женщин. Поэтому правильно диагностировать не кольпит у мужчин, а именно воспалительный процесс половой системы.
После заражения у 70% мужчин уже через несколько дней после заражения в уретре обнаруживается инфекция. Однако уже через 5 дней инфекцию находят лишь у 30% мужчин. Это объясняется тем, что в мочеиспускательном канале нет кислой среды, благоприятной для развития микроорганизмов. Именно по этой причине мужской воспалительный процесс не имеет активной стадии, а протекает только в латентной форме.
В большинстве случаев болезнь у мужчин протекает без каких бы то ни было симптомов. Однако это зависит от общего состояния здоровья мужчины, его иммунитета и других факторов: чем хуже состояние здоровья, тем ярче будут проявления заболевания у мужчин. Выделяют следующие основные признаки мужского воспаления, которые похожи на симптомы, характерные для любого другого воспаления мочеполовой системы:
Возбудителями мужского заболевания являются микроорганизмы и вирусы, которые, как правило, находятся в толстом и тонком кишечнике. Пищеварительная система — это наиболее благоприятная среда для этих микробов в мужском организме. Причинами заражения обычно являются несколько факторов:
Существует несколько видов воспалений у мужчин:
При подозрении на заболевание необходимо обратиться к урологу. Он направит пациента на анализ (мазок из уретры). Лишь после осмотра и на основании данных, полученных в результате анализа, врач может назначить корректное лечение. Курс лечения включает медикаментозную терапию:
Важно соблюдать ряд правил, без которых вылечить болезнь невозможно:
При развитии бактериальной микрофлоры на слизистой оболочке наступает ответная реакция организма. Она заключается в выделении медиаторов воспаления, которые воздействуют на клеточные рецепторы и вызывают зуд, покраснение и другие клинические признаки патологии. Болезнь может быть первичной, то есть возникать сама по себе. Если симптомы развиваются на фоне других заболеваний половых, то доктора говорят о вторичном вульвите.
Также выделяют бактериальную форму воспаления, возникающую под влиянием патогенной микрофлоры. Ее причиной могут быть и внутренние инфекции выделительной системы (цистит, уретрит), свищи между мочевым пузырем и влагалищем. В зависимости формы вагинита у женщины гинеколог подбирает соответствующее лечение. Оно заключается в использовании препаратов как для местного, так и для системного применения.
Подострый вульвит несколько отличается по симптомам. Признаки носят не такой выраженный характер. Хроническая форма заболевания сопровождается смазанной клинической картиной. Зуд, жжение и боль могут исчезать на некоторое время, а потом, под воздействием каких-либо факторов или же на фоне ослабления иммунитета, появляться вновь.
Вторичный вульвит проявляется признаками сопутствующих заболеваний. Если это вагинит или кольпит, то появляются характерные гнойные выделения из влагалища с неприятным запахом. При поражении верхних структур половой системы (матки, фаллопиевых труб или яичников) появляются боли внизу живота, болезненные и обильные месячные, расстройства менструального цикла, повышение температуры. По симптомам специфического вагинита можно предположить и его возбудителя. Для различных венерических инфекций свойственны выделения из влагалища, налет на слизистой оболочке.
Дальнейшая диагностика вульвита направлена на выявление его причины и возможных сопутствующих заболеваний. С этой целью у женщин берут мазок из влагалища и отправляют его в лабораторию на бакпосев и определение чувствительности микроорганизмов к антибиотикам. Также необходим анализ мочи для исключения поражения почек. Если характер выделений указывает на венерическую инфекцию, нужно сдать кровь на исследование методом ПЦР (полимеразно-цепной реакции) для выявления ее возбудителя.
У каждой женщины могут быть индивидуальные симптомы течения заболевания. Тем более что эти симптомы напрямую зависят от разновидности болезни, ее степени тяжести и формы. Ведь кольпит может протекать и в острой форме, и в хронической. В хронической признаки не так явно выражены, вследствие чего многие женщины не придают им особого значения и не предпринимают никаких действий.
Существуют основные симптомы болезни, которые чаще всего наблюдаются у женщин:
Все эти признаки могут быть разной интенсивности у каждой женщины, однако их наличие уже говорит о развитии кольпита.
Перед началом лечения врач тщательно обследует больную во время осмотра и берет необходимые мазки на анализ. Результаты обследования сопоставляются с жалобами женщины, и на основе этого ставится диагноз и назначается лечение.
Самое важное при лечении кольпита – это не только прием медикаментов, но и воздержание от половых актов. В случае инфекционного кольпита, приобретенного половым путем, должны пройти лечение как женщина, так и мужчина, иначе не имеет смысла избавляться от инфекции, которая снова будет получена при первом же половом акте.
Даже если кольпит вызван не болезнетворной микрофлорой, не стоит забывать, что эта болезнь провоцирует сильное воспаление слизистой оболочки. Поэтому любое физическое воздействие будет еще больше травмировать ее и вызывать боль и осложнения, а также замедлять процесс выздоровления.
После курса антибиотикотерапии врачи назначают препараты, восстанавливающие нормальную микрофлору влагалища, так как антибиотики уничтожают и болезнетворные микроорганизмы, и те, которые приносят пользу своим присутствием. Отказываться от продолжения лечения не стоит, самостоятельно организм будет намного дольше восстанавливать свои естественные функции.
После прохождения полного курса у мужчины и женщины берут повторные мазки на наличие микрофлоры и после их исследования делают выводы, было ли лечение успешным или нет.
Также нужно уделить особое внимание личной гигиене. Разумеется, ей требуется уделять внимание и при отсутствии кольпита, но при его наличии лишняя смена белья на чистое и проведение гигиенических процедур только ускорят выздоровление.
Проще не допустить появление болезни, чем потом пытаться от нее избавиться. Поэтому лучше выполнять несложные правила и тогда не придется проводить длительное лечение заболевания. К таким правилам можно отнести:
Не следует избегать назначенного врачом лечения и пытаться вылечиться своими силами. Недолеченный кольпит приводит к самым неожиданным последствиям.
мая, 27 2015 15 935 views 0
Кольпит у мужчин не развивается, а встречается только у женщин (и вызывает у них вагинит). У мужского пола обычно поражается мочеиспускательный канал, это приводит к развитию уретрита, симптомы которого отличаются от симптомов женских болезней. Но эти проблемы взаимосвязаны, так как от одного партнера инфекция передается другому, поэтому лечение должно проводиться одновременно.
У женщин кольпит, у мужчин уретрит могут возникать после влияния некоторых факторов — это:
Основная причина вагинита женщин и уретрита у мужчин — это венерические заболевания. Их вызывают возбудители трихомонады, микоплазмы, хламидии, стафилококки, стрептококки и многие другие микроорганизмы. Женский вагинит часто встречается после гормонального сбоя.
В зависимости от факторов, из-за которых партнерша получила кольпит, у мужчин могут наблюдаться самые разные воспалительные реакции. Поэтому лечение проводится только после выявления возбудителя инфекции.
Самой частой причиной формирования вагинита или уретрита становится трихомонадная бактерия. Трихомонады легко передаются через предметы личной гигиены или половым путем и вызывают симптомы уже через несколько дней.
Если у женщины есть кандидозный вагинит, она может передать микробы своему партнеру. Дрожжевой грибок иногда начинает расти на фоне приема антибиотиков или других лекарственных препаратов. При вирусном заражении хламидией у мужчин также страдает весь мочеиспускательный канал, а у женщин возникают признаки вагинита.
Любой вагинит и уретрит может быть инфекционным или не инфекционным. К инфекционным уретритам у мужчин относятся любые болезни, которые передаются половым путем. Неинфекционные уретриты формируются после медицинского вмешательства, надрыва мочеиспускательного канала.
Также воспалительный процесс у мужчин бывает вторичным или первичным. Первичное воспаление — это самостоятельная патология, а вторичное воспаление является следствием определенной проблемы. По своей форме уретрит у мужчин или вагинит у женщин может быть острым или хроническим.
Кольпит у мужчин проявляется симптомами уретрита. Симптомы уретрита могут быть разнообразными. Из стандартных проявлений: в мочеиспускательном канале наблюдается жжение и боль во время мочеиспускания. Кольпит у мужчин провоцирует появление рези и частые позывы в туалет, но моча отходит плохо. При этом она имеет неприятный запах и примеси крови или слизи.
Из канала выделяются гнойные или пенистые выделения, которые создают корочки на половом члене. Отверстие уретры иногда склеивается и краснеет. Может присутствовать боль в животе, но такие симптомы не всегда сопровождают уретрит.
Главные симптомы вагинита у женщин — это увеличение количества выделений из влагалища. Они имеют рыбий запах и бывают пенистыми или водянистыми. Оттенок выделений — зеленоватый или белый. Промежность становится отечной и покрасневшей.
Появляются жалобы на боль и жжение при мочеиспускании или во время полового акта. Так как воспаление иногда протекает скрытно, гораздо легче обнаружить вагинит у женщины, а затем уже обследовать и лечить ее партнера.
Для того чтобы диагностировать заболевание, проводится обследование пациента на венерическую инфекцию. Для диагностики вагинита или уретрита назначаются мазки на бактерии. У мужчин берется анализ из канала уретры, а у женщин — из влагалища. В качестве материала для обследования подходит простатический сок, эякулят или содержимое мочеиспускательного канала.
Также берутся анализ крови и анализ мочи. Врач осматривает больного и записывает все жалобы, видимые клинические признаки, а после назначает соответствующее лечение.
Лечение вагинита и воспаления у мужчин делается в одно время, чтобы избежать повторного заражения. Лечить болезнь можно амбулаторно. Если воспалительный процесс появился после занесения половой инфекции, назначаются антимикробные препараты и антибиотики. Например, при трихомониазе широко применяются противотрихомонадные препараты.
Местно для наружной обработки половых органов используется раствор перманганата калия или мирамистина. Чтобы лечение дало результат, запрещается вести половую жизнь (в течение некоторого времени), запрещается на время лечения употребление алкоголя и жирной пищи.
Лечить вагинит у женщин необходимо практически по той же схеме, что у их второй половины. Также применяют антибиотик (после определения чувствительности к нему), антибактериальные препараты, средства для повышения иммунитета.
Для наружного применения от вагинита используются таблетки и свечи. Например, гексикон или трихолавал. Рекомендуется лечить воспаление спринцеванием с ромашкой или фурацилином. Параллельно с этим, для того чтобы контролировать лечение берутся постоянные мазки у женщин из влагалища, из уретры у мужчин. Лечить измененную микрофлору влагалища нужно после основного курса терапии.
Для того чтобы лечение проходило по всем правилам и было эффективным, достаточно соблюдать простые рекомендации и предписания врача.
В первую очередь, нужно стараться избегать случайных половых связей и воздержаться от половых контактов на все время лечения. При сексе со случайным партнером нужно использовать средство защитной контрацепции (презерватив).
После незащищенного полового акта надо как можно скорее помочиться и обработать половые органы мирамистином или другим подходящим средством. Кроме этого очень важно соблюдать правила личной гигиены. Нельзя пользоваться чужими вещами, нижним бельем, полотенцами или мочалкой.
По материалам zovmiloserdia.ru
 NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.
NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.



 инфицирование вирусом папилломы человека и простого герпеса;
инфицирование вирусом папилломы человека и простого герпеса;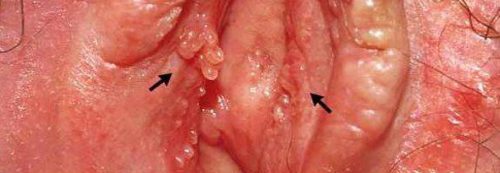
 обогащение рациона свежими овощами, фруктами и ягодами;
обогащение рациона свежими овощами, фруктами и ягодами;
