Те, кому довелось столкнуться с таким заболеванием, как вульвит, знают, что у маленьких девочек он встречается гораздо чаще, нежели у взрослых. Объяснение тому простое: у ребенка половые органы куда дольше контактируют с грязью и/или остатками фекалий, тогда как его иммунная система лишь формируется.
Поэтому, если в вашей семье подрастает юная красавица, состоянию её половых органов нужно уделить предельное внимание.
Полезно знать! Нередко вульвит развивается одновременно с другим, серьезным заболеванием — вагинитом.
Чтобы лечение было эффективным, прежде всего, необходимо понять, с какой формой заболевания довелось столкнуться вашей дочке, и какие факторы спровоцировали это «знакомство».
Так, в зависимости от продолжительности протекания болезни детский вульвит классифицируют на:
- Острый – длительностью не более месяца.
- Подострый – протекающий от 1 до 3 месяцев.
- Хронический – излечить который не удается более 3 месяцев.
Исходя из характера происхождения заболевания, подразделяют на два типа:
- Первичный тип (неспецифический вульвит), вызываемый недостаточной гигиеной, эндокринными нарушениями, термическими/химическими ожогами, травмами наружной оболочки вульвы, а также рядом заболеваний и нарушениями при приеме антибиотиков.
- Вторичный тип (специфический вульвит), являющийся следствием воспаления половых органов, связанного с инфекционными нарушениями микрофлоры влагалища. Вызваны, эти самые нарушения, могут быть грибком, папилломавирусом, герпесом, кольпитом и многими другими заболеваниями.
Помимо прочего, заболевание неинфекционного характера дополнительно подразделяют на нижеследующие виды.
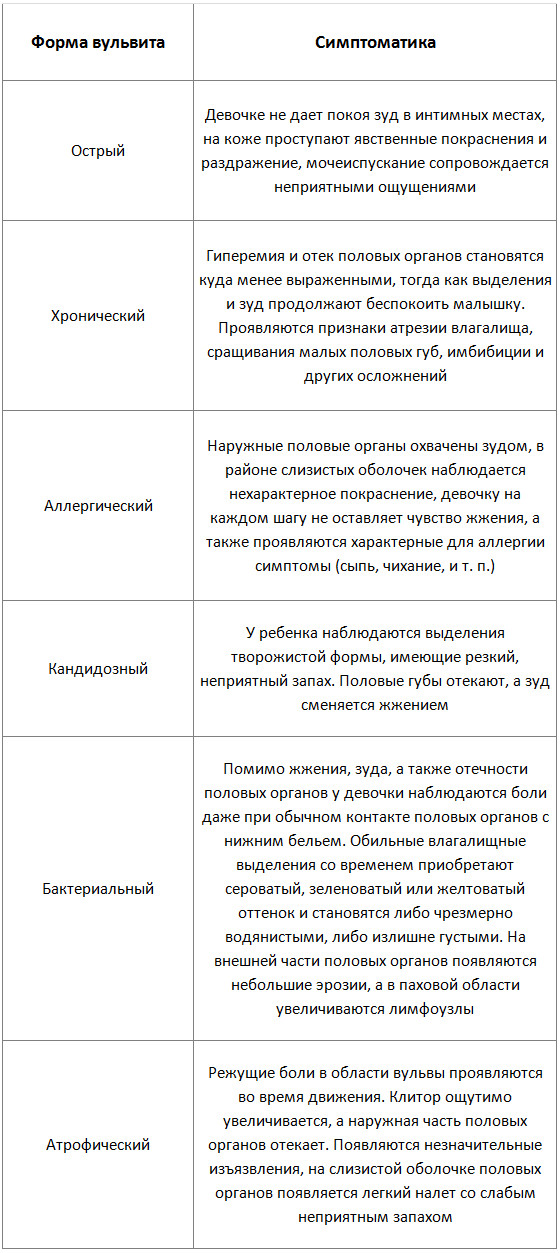
- Аллергический вульвит
Спровоцированный контактом крохи с источниками аллергенов (например, при неправильном прикорме или покупке новой одежды из непривычного материала).
- Атрофический вульвит
Вызванный наличием лишнего веса и сахарного диабета. Как правило, характерен для женщин в преклонном возрасте, однако изредка встречается и у девочек-подростков, которые в период полового созревания страдают от гормональных сбоев.
- Бактериальный вульвит
Связанный с появлением в организме патогенных бактерий. У заболевшей наблюдается стремительное воспаление вульвы общего характера.
- Кандидозный вульвит
Выступающий следствием активного размножение дрожжеподобных грибов рода Кандида. Раньше эта форма заболевания проявлялась преимущественно у женщин, однако сегодня ее все чаще можно наблюдать у девочек, страдающих от неправильного режима дня и несбалансированного питания, от физических перегрузок и сильных эмоциональных стрессов, от ослабления естественного иммунитета и после медикаментозной терапии.
Как правило, у девочек до 7-8 лет встречается не острый вульвит (как можно было бы подумать), а неспецифический, протекающий в хронической форме.
Полезно знать! Согласно статистике, девочки и девушки, страдающие псориазом, имеют выраженную предрасположенность к развитию вульвита.
Что же до симптоматики заболевания, то при любой форме заболевания можно наблюдать признаки общей интоксикации организма:
- повышение температуры;
- раздражительность и проблемы со сном;
- чрезмерная плаксивость и возбудимость.
Исключительные признаки, характерные для определенного вида заболевания, куда удобнее будет представить в форме таблицы:
Обратите внимание, у новорожденных девочек нет возможности внятно объяснить родителям, что именно у них болит. Подросшие и уже более самостоятельные дети могут, но не хотят делиться подобными проблемами, т.к. стесняются и, как правило, не осознают всей серьезности ситуации.
В итоге, при отсутствии достаточного внимания со стороны взрослых, ребенок будет регулярно испытывать жжение, зуд в области половых органов, боль при ходьбе и мочеиспускании. В дальнейшем это может спровоцировать хаотичные скачки температуры и обильные выделения.
А потому, если вы заметили у своей крохи хоть какие-то симптомы вульвита из вышеперечисленных, не затягивайте с визитом к педиатру.
Многие родители уверены, что при появлении подобного заболевания помочь может любой препарат, подходящий ребенку по возрасту. Однако, разумеется, это не так.
Каждая мазь от вульвита для детей (или любое другое средство) имеет свой уникальный состав и активные вещества. Неправильное их применение может спровоцировать у малышки не только обострение текущей болезни, но и возникновение ряда других. Поэтому, вместо того, чтобы играть в «угадайку», ставя на кон здоровье собственного чада, куда правильнее будет незамедлительно обратиться к педиатру.
Обращаем внимание, что лечащий врач может лишь диагностировать наличие заболевания у ребенка. Однако ни его разновидность, ни то, какую мазь или крем от вульвита стоит использовать в данной ситуации, он определить не в силах.
Всеми этими вопросами будет заниматься уже детский гинеколог после фиксирования жалоб, изучения анамнеза и осмотра, на котором выявляются характерные для той или иной формы заболевания признаки, такие как отечность вульвы, наличие выделений или мацерация слизистой.
Если же говорить об анализах, то в определении этиологии вульвита прекрасно помогают:
- бактериологический посев мочи и забор мазка для последующего микроскопического исследования;
- соскоб эпителиальных клеток на энтеробиоз и методом пцр;
- проверка кала на дисбактериоз и наличие яиц гельминтов;
- общий анализ крови и мочи;
- исследование крови на аллергические реакции (ige) и уровень сахара.
После получения результатов анализов гинеколог может направить ребенка к другим специалистам для дополнительной консультации. Как правило, малышам дополнительно требуется помощь аллерголога, гастроэнтеролога, эндокринолога и ряда других специалистов.
После определения характера заболевания, как правило, назначается лечение в домашних условиях. Определяет сроки и правила его проведения наблюдающий ребенка детский гинеколог. Он же (при необходимости) предоставит родителям консультации и разъяснения относительно отдельных препаратов и гигиенических процедур.
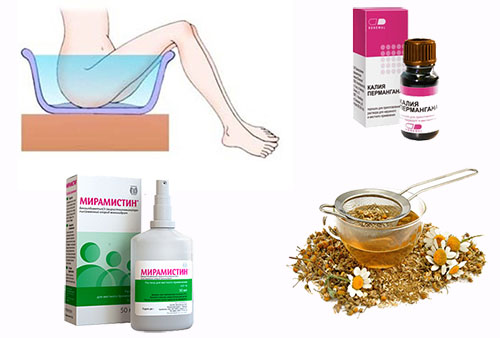
Общим для всех разновидностей заболевания является обработка половых органов.
Применяются при этом следующие средства:
- Компрессы и примочки на основе эвкалиптового настоя.
- Ванночки с добавлением марганца или определенных травяных настоев (календулы, ромашки или череды).
- Антисептические растворы для промывания.
- Антибактериальные мази и кремы, которыми преддверие влагалища смазывается перед сном (здесь отлично помогает цинковая мазь).
- Иммуномодуляторы, поливитамины и эубиотики (пробиотики), что действуют в роли общеукрепляющей терапии.
Если зуд мешает малютке спать, в ход идут снотворные препараты. Антибиотики при вульвите назначаются, как правило, тогда, когда болезнь уже имеет ярко выраженный характер. Чтобы подсушить кожу и вывести из нее максимум токсинов, назначаются такие средства, как, например, гидрокортизоновая или синтомициновая мазь. Однако особо увлекаться ими тоже не стоит, ведь переборщив с антибиотиками, вы также окажете ребенку медвежью услугу.
Если же заболевание носит аллергический характер, одна только эритромициновая мазь явно не поможет. Для полной победы над недугом требуется лечить болезнь специально подобранными антигистаминными препаратами, а также строго придерживаться диеты, прописанной врачом.
Когда острый или хронический вульвит вызван другими заболеваниями, изначально все силы бросаются именно на их устранение. В случае бактериального вульвита девочке прописываются антибактериальные и сопутствующие им препараты (например, Мирамистин), которые снижают резистентность вредных микроорганизмов к антибактериальной терапии, при грибковом – противогрибковые средства, которые могут применяться не только наружно, но и во внутрь.
Также данный комплекс мер нередко включает санацию очага инфекции, удаление инородного тела (если имеет место быть вульвовагинит), дегельмитизация (при глистной инвазии) и ряд других процедур.
Из-за низкого уровня доверия к традиционной медицине ряд родителей предпочитают проводить лечение вульвита у девочек при помощи народных средств. Травяные и лекарственные сборы, мази и настойки на их основе, разнообразные примочки и компрессы – все это красиво выглядит лишь на словах.
Возможно, раньше подобные рецепты и помогали нашим пра-прабабушкам избавиться от данного заболевания, однако с тех пор слишком многое поменялось. Изменилась экология, превратив ряд полезных растений в носителей целого коктейля химических элементов, изменились знания людей в области медицины (ведь леча одно, такой рецепт вполне мог калечить другое), изменились люди.
Более того, используя какие-либо рецепты без предварительной консультации педиатра, вы рискуете спровоцировать у ребенка аллергическую реакцию, последствия которой могут оказаться плачевными.
Как уже упоминалось, вульвит встречается преимущественно у девочек до года. В этот период к половым органам ребенка требуется повышенное внимание. Так, гигиенические процедуры (помимо тех, что проводятся при смене подгузника) должны осуществляться ежедневно – перед сном. Вульву, промежность и анус необходимо промывать теплой водой по направлению «спереди назад».
Что до мыла, то использовать его следует не чаще 2-3 раз в неделю. И это должно быть именно детское (нейтральное) мыло, а не какие-то новомодные гели или ароматические масла, что могут спровоцировать обострение.
Однако вульвит у детей встречается не только в младенческом возрасте. Чтобы в свои 5-7-14 лет девочка не столкнулась со столь неприятным заболеванием, необходимо:
- Не только обучить ее основам гигиены, но и объяснить важность ухода за собой.
- С рождения выделить ей отдельные банные принадлежности и систематически производить их замену.
- Приучить ее своевременно менять нижнее белье и гигиенические прокладки.
- Следить за состоянием здоровья малышки, т.к. мы уже выяснили, что вульвит нередко выступает следствием отсутствия лечения других болезней.
- Следить за её режимом (избегать перенапряжения, перебоев сна) и рационом (для поддержания иммунитета должен содержать все необходимые ребенку витамины).
- Регулярно приводить её к педиатру и (если есть такая необходимость) к детскому гинекологу.
- Исключить из гардероба тесную, плотно облегающую одежду и синтетическое нижнее белье.
При соблюдении этих нехитрых правил вульвит у девочек встречается значительно реже. Да и в быту они крайне полезны. Однако не стоит забывать, что вульвит – это не ветрянка, а значит, заразиться им можно и во второй, и в третий, и в десятый раз. Поэтому следить за здоровьем половых органов ребенка необходимо регулярно. И при малейших же отклонениях обращаться к педиатру.
Подводя итог данной темы, мы бы хотели узнать, а чем лечить вульвит у ребенка предпочитаете вы? Следуете ли вышеописанным рекомендациям или имеете какой-то свой, особый рецепт «панацеи от всех бед»? Применяете ли Левомеколь или Синтомицин? Не стесняйтесь, делитесь опытом – давайте вместе поможем нашим детям справить с этим неприятным заболеванием!
По материалам vse-pro-detey.ru
Вульвит у девочек – острое или рецидивирующее воспаление слизистой оболочки, выстилающей наружные половые органы. Вульвит у девочек проявляется зудом и жжением в области вульвы, отечностью и гиперемией половых губ и окружающей кожи, выделениями различного характера из половых путей. Диагноз вульвита у девочек ставится на основании данных осмотра, вульво- и вагиноскопии, микроскопии мазка, бактериологического посева выделений из половых органов, ПЦР соскоба и др. Местная терапия вульвита у девочек включает сидячие ванночки, УФО вульвы, применение мазей; системная терапия определяется этиологией воспалительного процесса.
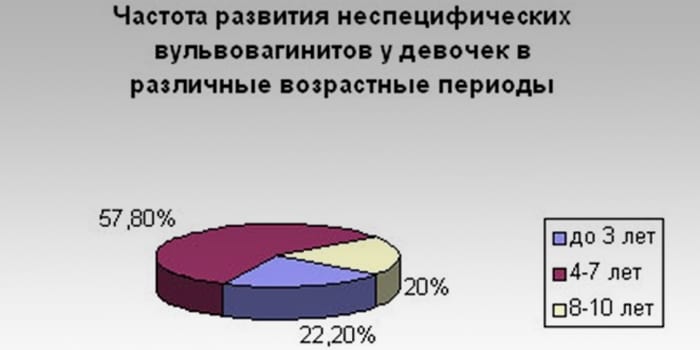
Вульвит у девочек – воспалительный процесс в области наружных гениталий, в который вовлекаются половые губы, клитор, наружное отверстие уретры, преддверие влагалища. В детском возрасте нередко наблюдается сочетанное воспалительное поражение вульвы и влагалища – вульвовагинит. У девочек от 1 года до 8 лет вульвиты и вульвовагиниты занимают первое место в структуре гинекологической патологии. Воспалительные процессы составляют 65-70% случаев всех заболеваний половых органов в детской гинекологии. Рецидивирующие вульвиты и вульвовагиниты у девочек могут послужить причиной нарушений менструальной, половой, репродуктивной функций в зрелом возрасте. Кроме этого, длительное и вялотекущее воспаление может нарушать согласованное взаимодействие гипоталамо-гипофизарно-яичниковой системы.
К развитию вульвита у девочек предрасполагают анатомо-физиологические особенности половых органов в детском возрасте. Прежде всего, следует отметить, что половые пути новорожденных девочек стерильны; на 5-7 день жизни слизистая заселяется условно-патогенной микрофлорой. В первые годы жизни содержимое влагалища скудное, имеет слабощелочную или нейтральную реакцию (рН 7,0); в мазке обнаруживаются лейкоциты смешанная флора (палочковая и кокковая), отсутствуют лактобациллы. К началу полового созревания (8-9 лет) появляются лактобактерии, эпителий влагалища начинает вырабатывать гликоген, реакция влагалищной среды становится кислой (рН 4,0-4,5). И лишь с появлением менструаций микрофлора влагалища девушек-подростков приближается по количественному и качественному составу к микробиоценозу женщин репродуктивного возраста.
Проникновение инфекции облегчают снижение местной антиинфекционной защиты, находящейся в процессе становления (уровня секреторных иммуноглобулинов А, лизоцима, фагоцитоза, системы комплемента), недостаточные бактерицидные функции кожи, гормональный покой.
Непосредственной причиной вульвита у ребенка чаще всего выступает инфекция: неспецифическая (условно-патогенная аэробная и анаэробная флора, вирусы, дрожжевые грибки, простейшие) или специфическая (гонококки, хламидии, микобактерии туберкулеза, дифтерийная палочка и др.). Специфическая инфекция в детском возрасте может передаваться различными путями: в раннем возрасте преобладающим является бытовой путь (при несоблюдении гигиены, через предметы ухода и места общего пользования); у девушек, имеющих опыт сексуальных отношений – половой путь. Вульвит у новорожденных девочек может быть обусловлен трансплацентарным заражением или инфицированием в родах, при прохождении ребенка через обсемененные родовые пути.
Нередко вульвит у девочек развивается вследствие глистной инвазии (энтеробиоза), попадания инородного тела (травинок, песчинок, насекомых, посторонних предметов), мастурбации, нарушения реактивности организма при вторичной инфекции (например, дифтерии зева, хроническом тонзиллите, кариесе и др.).
Возникновению микотического вульвита у девочек способствует лечение антибиотиками, гиповитаминозы, иммунодефицит, эндокринные нарушения (в первую очередь, сахарный диабет). Вульва и влагалище у девочек может поражаться вирусами гриппа, герпеса, парагриппа, аденовирусом, цитомегаловирусом, папилломавирусом и др. Реже у девочек наблюдается аллергический (атопический) вульвит, как реакция на некоторые алиментарные факторы (цитрусовые, шоколад и пр.), ароматные сорта мыла или моющие средства с добавками, гигиенические прокладки. У грудничков причиной воспаления может послужить пеленочный дерматит.
Поддержание вульвита может определяться аномалиями строения гениталий девочки (низким расположением отверстия уретры, отсутствием задней спайки, зиянием половой щели, аномалиями развития наружных половых органов), а также функциональными особенностями (нейрогенным мочевым пузырем, влагалищно-уретральным рефлюксом). Свою роль в течении вульвита у девочек играет постоянное ношение подгузников, микротравмы наружных гениталий тугим бельем, несоблюдение интимной гигиены, неправильная техника подмывания ребенка.
Слизистая половых органов у девочек очень тонкая и ранимая, поэтому частое и усердное подмывание, особенно с мылом, может легко приводить к нарушению целостности эпителиальных покровов, снижению местного иммунного барьера и развитию вульвита.
Вульвит у девочек может иметь острое (до 1 месяца), подострое (до 3 месяцев) и хроническое течение (более 3 месяцев). В зависимости от причинного фактора, вульвиты у девочек делятся на инфекционные и неинфекционные.
Инфекционные вульвиты у девочек, в свою очередь, представлены неспецифическими воспалениями (вызванными условно-патогенной флорой, в норме присутствующей на вульве ребенка) и специфическими воспалительными процессами (гонорейным, хламидийным, трихоманадным, герпетическим, уреаплазменным, дифтерийным, туберкулезным и др.).
К числу первично-неинфекционных вульвитов у девочек относят случаи заболевания, связанные с инородными телами, глистной инвазией, онанизмом, изменением реактивности организма при сахарном диабете, дисметаболической нефропатии, дисбактериозе кишечника, аллергических заболеваниях, острых вирусных и детских инфекциях.
Чаще всего у девочек дошкольного возраста встречаются неспецифические вульвиты, имеющие хроническое течение.
Признаки острого вульвита у ребенка характеризуются покраснением и отеком половых губ и клитора. Гиперемия и мацерация могут распространяться на кожу лобка, паховой области и бедер. При вульвите девочек беспокоят зуд и жжение в промежности, усиливающиеся при мочеиспускании, прикосновениях, движениях. Маленькие дети выражают свои физические ощущения беспокойством и плачем; девочки постарше постоянно трогают и расчесывают половые органы, жалуются на дискомфорт, зуд, болезненность. Иногда, особенно при специфических формах вульвита у девочек, на слизистой половых органов появляются эрозии и язвочки.
Характерным симптомом вульвита и вульвовагинита у девочек служит наличие выделений из половых путей (белей). Выделения могут носить различный характер: чаще они водянистые и прозрачные, но могут быть кровянистыми или гнойными. Так, при вульвите, вызванном кишечной палочкой, у девочек появляются выделения желто-зеленого цвета с неприятным фекальным запахом. При стафилококковом вульвите у девочек бели желтые и вязкие, при кандидозном вульвите – белые, густые, творожистой консистенции.
В некоторых случаях вульвит у девочек может сопровождаться общей симптоматикой — температурной реакцией, увеличением лимфоузлов. Поведение ребенка становится нервозным, отмечается плохой сон, раздражительность, плаксивость, повышенная возбудимость. При вульвите, вызванном острицами, у девочек отмечается гиперемия и утолщение анальных складок, боли в животе, снижение аппетита.
При хроническом вульвите у девочек гиперемия и отек уменьшаются; сохраняются зуд и выделения из половых путей. Рецидивирующее течение вульвита у девочек часто сопровождается осложнениями: синехиями малых половых губ, атрезией влагалища, уретритом, циститом, эрозией шейки матки, имбибицией (изменением цвета вульвы).
Вульвит у девочек может быть диагностирован педиатром, однако дальнейшее обследование и наблюдение ребенка должно осуществляться детским гинекологом. Для выяснения этиологии вульвита у девочек важно изучение анамнеза (сопутствующих заболеваний, провоцирующих моментов) и жалоб.
При осмотре половых органов выявляется гиперемия и отечность вульвы, мацерация слизистой, выделения из половых путей. Диагностике вульвита и вульвовагинита у девочек помогают инструментальные методы исследования – вульвоскопия и вагиноскопия. Особенно незаменима вагиноскопия для удаления инородных тел влагалища.
Для определения этиологии вульвита у девочек проводится микроскопическое исследование мазка и бактериологический посев выделений на микрофлору и чувствительность к антибиотикам. При подозрении на специфическую природу вульвита у девочек выполняются исследования соскобов методом ПЦР. В обязательном порядке исследуются общий анализ мочи и крови, сахар крови, общий и аллергенспецифические IgE, бакпосев мочи, соскоб на энтеробиоз, анализ кала на яйца гельминтов, кал на дисбактериоз.
При необходимости ребенка консультируют другие детские специалисты: детский эндокринолог, детский аллерголог, детский гастроэнтеролог и др.
Терапия вульвита у девочек направлена на купирование воспалительного процесса и устранение причины заболевания. Особенное внимание уделяется гигиене половых органов: проводятся сидячие ванночки с настоями трав (ромашки, календулы, зверобоя и др.), обмывание наружных половых органов антисептиками (р-ром марганцовки, фурациллина), санация влагалища с помощью тонкого влагалищного ирригатора. Для устранения зуда и дискомфорта рекомендуются противовоспалительные мази и свечи, седативные препараты.
При бактериальных вульвитах у девочек показано назначение антибактериальных препаратов; при грибковых — противогрибковых средств внутрь и местно в виде мазей и кремов. При вульвовагините, обусловленном наличием инородного тела, производится его удаление. В случае глистной инвазии ребенку показана дегельмитизация. В комплексе лечения вульвита у девочек необходимо проведение санации хронических очагов инфекции. В качестве общеукрепляющей терапии применяют поливитамины, иммуномодуляторы, эубиотики. При выраженном зуде или аллергической реакции назначают антигистаминные средства.
Из методов физиотерапии при вульвите у девочек хорошо зарекомендовали себя УФО вульвы, ультрафонофорез с гелями, мазями и растворами антисептиков, дарсонвализация.
Вопросы профилактики вульвита требуют воспитания правильных гигиенических навыков у молодых родителей и самих девочек. Гигиену половых органов у девочек следует осуществлять ежедневно – обязательно после дефекации и перед сном. Уход за наружными гениталиями включает омывание вульвы, области промежности и ануса водой в направлении спереди назад. Использовать нейтральное детское мыло (рН 7,0) рекомендуется не чаще 2-3 раз в неделю. Девочки должны иметь отдельные банные принадлежности (мочалки, полотенца).
Для предупреждения вульвита у девочек и девушек следует отказаться от ношения синтетического нижнего белья, облегающей тесной одежды; своевременно заменять гигиенические прокладки, следить за полноценным питанием детей, лечить сопутствующую патологию и т. д.
По материалам www.krasotaimedicina.ru
Воспаление внешних половых органов встречается в 65-70% случаев гинекологических инфекционных заболеваний у девочек от 1 до 8 лет. Груднички и подростки реже страдают от этого патологического явления. Вульвит вызывается патогенными микроорганизмами: простейшими, грибками, вирусами, бактериями, гонококками, хламидиями.
При этой болезни воспаляются внешние женские половые органы. Область поражения – половые губы, клитор, часть уретры и преддверие влагалища. Если воспаление распространяется еще и на слизистую оболочку влагалища, врачи диагностируют вульвовагинит. Патология бывает острой и рецидивирующей.
Девочки склонны к развитию болезни из-за особой анатомии половых органов и возрастных физиологических процессов.
С рождения до 8 лет во влагалище почти не вырабатывается секрет. В нем сохраняется нейтральная или слабощелочная среда (рН – 7,0). В мазке присутствуют лейкоциты, обнаруживаются палочки и кокки, а лактобациллы не приживаются. В таких условиях борьба с патогенной микрофлорой затруднена. Когда инфекция попадает на половые органы, местная биота оказывает ей слабое сопротивление.
В 8-9 лет слизистая влагалища начинает синтезировать гликоген, в нем появляются лактобактерии. Внутренняя среда окисляется – рН уменьшается до 4,0-4,5.
С появлением менструаций в микрофлоре появляется больше полезных микроорганизмов, благодаря чему сопротивление бактериальной, вирусной, грибковой инфекции усиливается.
Вульвит доставляет ребенку сильный дискомфорт, что сказывается на общем состоянии. Запущенное воспаление распространяется на влагалище, шейку матки. Со временем на слизистых оболочках возникают язвы.
Вульвит у грудного ребенка становится причиной синехий – сращения малых половых губ.
Переход болезни в хроническую форму опасен тем, что инфекция может подняться вверх и охватить внутренние половые органы. Вялотекущие патологические процессы становятся причиной женского бесплодия. У девочки может измениться цвет тканей вульвы, возникнуть атрезия влагалища (сращение стенок), цистит, уретрит, эрозия шейки матки.
По механизму возникновения выделяют две формы вульвита:
- Первичная – следствие несоблюдения правил гигиены, механической/химической травмы, снижения защитных сил организма.
- Вторичная – развивается на фоне других воспалительных процессов половых органов, инфекционных и системных заболеваний.
Вульвит у детей классифицируется по этиологии:
- Специфический. Болезнь вызывают инфекционные агенты, попадающие в организм при контакте с больными людьми или использовании их предметов быта. Специфические возбудители: хламидии, гонококки, туберкулезные микобактерии, дифтерийная палочка.
- Неспецифический вульвит. Его вызывают неспецифические инфекционные факторы – условно-патогенная микрофлора, которая есть на вульве у каждой девочки. Она развивается при создании благоприятных условий. К ней относятся бактерии, вирусы герпеса, грибки, одноклеточные. Воспаление также вызывается травмами половых органов, попаданием чужеродного предмета во влагалище, глистной инвазией. Вульвит является следствием сахарного диабета, дисметаболической нефропатии, дисбактериоза, аллергии.
По характеру течения заболевание делится на три формы:
- Острый вульвит – длится до 30 дней. Воспаление возникает резко, симптомы ярко выраженные.
- Подострый – продолжается до 90 дней. Это переходная форма между острой и хронической формой. Симптоматика менее выражена.
- Хронический – длится больше 90 дней. Процесс вялотекущий, симптомы слабо выражены.
Симптомы не отличаются у детей разных возрастов. Разница наблюдается только в поведении девочки. Маленькие детки выражают свои ощущения плачем, беспокойством, капризами по любому поводу, нервозностью. Ребенок, заболевший вульвитом, плохо спит, у него пропадает аппетит.
Девочки постарше часто трогают, расчесывают половые органы, жалуются на зуд, болезненность.
Выраженность заболевания зависит от его тяжести. Легкая форма быстро проходит, не доставляя девочке сильного дискомфорта. Такое заболевание не перетекает в хронический вульвит.
Если воспаление вызвано специфическими возбудителями, оно проходит в тяжелой форме и плохо переносится ребенком.
Заболевание проявляется такими симптомами:
- Увеличение, раздражение, покраснение половых губ у ребенка.
- Гиперемия вульвы (отек), которая в дальнейшем переходит на паховую область, лобок, бедра.
- Учащение мочеиспускания.
- Зуд, жжение, которые усиливаются при пальпации, передвижении, мочеиспускании.
- Появление язв на вульве и промежности, если ребенок сильно расчесывает пораженную область.
- Выделения из влагалища – водянистые, прозрачные при неосложненном вульвите; желто-зеленые при заражении кишечной палочкой; белые, творожистые при грибковой инвазии; желтые и вязкие при стафилококковой инфекции; в запущенных случаях в выделениях есть кровь и гной.
- Зловонный запах от половых органов – возникает при бактериальных формах вульвита.
- Температура, увеличение лимфоузлов.
- Общая слабость, быстрая утомляемость.
- Если детский вульвит у девочки спровоцирован гельминтами, у нее возникают боли в животе, утолщаются, краснеют и отекают анальные сладки, пропадает аппетит.
Покраснение вульвы у девочек спадает, ткани менее отечны. Общее состояние нормализуется, капризность и нервозность проходят. Зуд и выделения из влагалища остаются. При ослаблении иммунитета болезнь обостряется.
С каждым следующим рецидивом повышается риск развития осложнений.
Патогенная микрофлора вызывает воспаление наружных половых органов и влагалища при создании для нее благоприятных условий. Факторы, способствующие развитию вульвита:
- Анатомические особенности – приоткрытость больших половых губ, нейтральный рН влагалища, рыхлые и легко травмируемые слизистые оболочки.
- Функциональные сбои – нейрогенный мочевой пузырь, влагалищно-уретральный рефлюкс.
- Несоблюдение правил личной гигиены – ежедневное подмывание с мылом меняет кислотность влагалища в щелочную сторону. Редкие гигиенические процедуры и длительное ношение несвежего, слишком тугого белья усугубляют ситуацию. Неправильное подмывание, когда движения руки направляются от ануса к половым органам, тоже способствует развитию вульвита.
- Редкая смена подгузников. Рекомендуется надевать чистый памперс каждые три часа, в идеале – всякий раз после мочеиспускания. Некачественные материалы подгузника меняют рН внутренней среды влагалища, создают благоприятные условия для развития инфекции.
- Глистные инвазии. Аскариды и острицы выделяют токсичные продукты жизнедеятельности и откладывают яйца, которые попадают в область гениталий и вызывают вульвит.
- Сопутствующие патологии. Грипп, бронхит, пиелонефрит, пневмония и другие заболевания ослабляют иммунитет, из-за чего микрофлора влагалища не может противостоять условно-патогенным бактериям. Вульвит – нередкий спутник заболеваний, которые лечатся антибиотиками.
- Переохлаждение, перегревание. Механизм развития вульвита такой же, как и в вышеописанной причине.
- Заражение патогенными микроорганизмами. Происходит при использовании общих предметов гигиены, попадании инородных тел во влагалище, травмировании вульвы.
- Заболевание беременной женщины. В 1% случаев патология передается внутриутробно трансплацентарным путем. Диагностируется вульвовагинит у новорожденных – передача возбудителей происходит через зараженные родовые пути.
- Частые аллергические реакции. Атопический вульвит развивается, если организм чувствителен к некоторой пище, средствам гигиены, стиральному порошку, лекарствам, материалам одежды.
Девочку с подозрением на вульвит отводят на осмотр к детскому гинекологу. Врач осматривает ребенка на кушетке. Иногда девочке нужны дополнительные консультации аллерголога, гастроэнтеролога, эндокринолога. Диагностические методы и анализы:
- вагиноскопия, вульвоскопия – оценка состояния наружных половых органов, эпителия влагалища, которая проводится с помощью детских влагалищных зеркал и световолоконной оптики;
- общие анализы мочи, крови, определение уровня сахара в плазме;
- бакпосев мочи;
- кал на дисбактериоз, яйца глистов, соскоб на энтеробиоз;
- изучение мазка по микробиологическим показателям, бактериальный посев выделений на микрофлору и резистентность к антибиотикам;
- ПЦР-анализ соскобов – проводится при подозрении на специфические возбудители;
- определение аллергенов в крови.
Задачи терапии – снять воспалительный процесс и устранить возбудителя. Схема лечения зависит от причины вульвита. Составляющие терапии:
- Местная обработка антисептиками – половые органы обмывают слабым раствором марганцовки, Фурацилином, Мирамистином, Хлоргексидином. Препараты уменьшают количество патогенных микроорганизмов на тканях.
- Устранение воспаления. Для этого наружные половые органы обрабатывают мазью Гидрокортизон, принимают антигистаминные препараты. Этот и вышеописанный пункт помогают устранить гиперемию, жжение и зуд.
- Борьба с возбудителем.
- Нормализация общего состояния. Пациентке выписывают витаминно-минеральные комплексы, ферментативные средства для пищеварительного тракта. Проводятся меры по укреплению иммунитета. Хорошие результаты дают физиотерапевтические методы – ультрафонофорез вульвы, дарсонвализация, светолечение ультрафиолетовыми лучами (УФО).
Препараты для системного и местного использования зависят от природы вульвита:
- Кандидозный (грибковый). Внутрь принимают антимикотики – Флуконазол, Леворин. Вульва обрабатывается Клотримазолом.
- Бактериальный. Пациентке показаны антибиотики, которые подбираются врачом в зависимости от конкретного возбудителя. Препараты широкого спектра действия – Цефтриаксон, Сумамед, Доксициклин. Вульву обрабатывают мазями – Тетрациклином (после 8 лет), Эритромицином.
- Вирусный. Специалист выписывает мазь для местного применения Ацикловир. В период между рецидивами применяются ректальные свечи Интерферон. Пациентки с тяжелой формой болезни проходят специфическую иммунизацию.
- Вульвит на фоне заражения глистами. Девочке дают Пирантел, Вермокс, Декарис.
Девочка или ее мама выполняет все предписания врача. Дополнительные меры по домашнему лечению вульвита:
- Ежедневная гигиена проводится дважды в день и после дефекации. Подмывать ребенка нужно по направлению от вульвы до ануса. Мылом пользуются не чаще двух раз в неделю.
- На период лечения нижнее белье желательно проглаживать перед использованием. Меняют трусики утром, вечером. Маленьким девочкам новый подгузник надевают раз в 2 часа, организовывают воздушные ванны.
- Из рациона нужно убрать сладости и продукты, способствующие бродильным процессам. Они создают внутреннюю среду, благоприятную для грибков, бактерий. Питание исключает продукты-аллергены: мед, орехи, цитрусы, куриные яйца (если на них есть реакция). За день ребенок должен выпивать норму чистой воды по весу (20-25 мл на 1 кг массы тела).
Ванночки из лекарственных растений снимают гиперемию, отечность и зуд. Перед применением убедитесь, что у девочки нет аллергии на народное средство. Курс лечения – 14-21 день. Лучшие рецепты противовоспалительных ванночек и примочек:
- Залейте 1 ст. л. ромашки 400 мл кипятка. Варите смесь на водяной бане в течение 15 минут. Остудите, процедите через три слоя марли. Отваром можно обмывать вульву или приготовить тройную порцию, налить в чистый тазик и попросить ребенка посидеть в жидкости 10-15 минут. Проводите 2-3 процедуры в день.
- Залейте стаканом кипятка 3 ч. л. шалфея, по 1 ч. л. масла календулы и цветков ромашки. Дайте средству настояться 1 час в закрытой посуде. Процедите, делайте с настоем примочки утром и вечером, предварительно подогрев.
- Залейте 500 мл кипятка 2 ст. л. зверобоя продырявленного. Варите в закрытой посуде на слабом огне 5 минут. Охладите, процедите. Вечером обмывайте вульву отваром комнатной температуры.
Чтобы вульвит у девочек не возникал вовсе или не перетек в хроническую форму, необходимо с ранних лет учить ребенка, как правильно выполнять гигиенические процедуры. Меры профилактики:
- Ежедневное подмывание теплой водой и смена трусиков 2 раза в сутки.
- Использование индивидуальных предметов гигиены и чистых полотенец.
- Ношение белья из натуральных материалов, оно должно подходить по размеру.
- Стирка детских вещей гипоаллергенным порошком, тщательное полоскание.
- Отказ от облегающей одежды.
- Полноценное питание.
- Своевременное лечение инфекционных заболеваний.
По материалам mosmama.ru
 NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.
NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.