Сам по себе свободный билирубин является продуктом распада организма. Но так как он несет известную долю токсичности для клеток, его молекулы подвергаются изменениям в силу работы защитных ферментом. Однако ситуации, когда билирубин повышен, встречаются и при нормально работающих системах детоксикации.
Обмен билирубина в организме
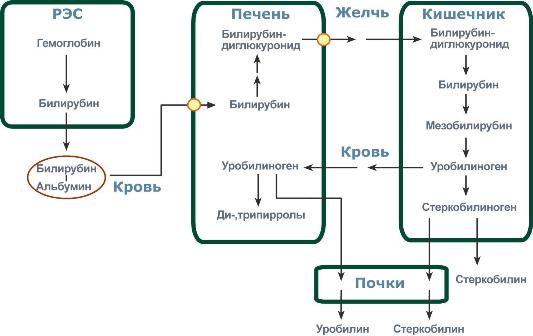
Единственное вещество, из которого в процессе метаболизма образуется билирубин — гемоглобин. Причем, эти превращения происходят постоянно.
Эритроциты «живут» не более 3,5−4 месяцев. Затем, они поглощаются макрофагами ретикулярной ткани селезенки. Так же, небольшое количество красных кровяных телец метаболизируется другими тканевыми макрофагами. Но чаще всего они разрушают поврежденные эритроциты. За одну секунду разрушению подвергается порядка 2−2,5 миллионов красных кровяных телец. Столько же, сколько новых переносчиков кислорода за секунду созревает в красном костном мозге.
Это важно! Макрофаг, поглотив эритроцит, начинает его «переваривание» при помощи своих протеолитических ферментов. Под действием этих же ферментативных молекул гемоглобин претерпевает химические превращения, и становиться биливердином. Из которого и получается билирубин.
Билирубин выходит из макрофагов в кровь. Он называется непрямым или несвязанным (неконъюгированным). Данное вещество обладает токсичностью за счет ряда свойств:
- Способность хорошо проникать через липиды мембран.
- Нарушать процессы переноса атомов кислорода цитохромами, что прерывает дыхательную цепь в митохондриях.
Но в организме предусмотрены механизмы «обезвреживания» билирубина. Его молекулы, выходя из макрофагов, идут в печень. Здесь они вновь поглощаются. Но делают это уже гепатоциты. Глюкуронилтрансфераза способствует связыванию билирубина с глюкуроновой кислоты. Данный процесс именуется конъюгацией, а получившаяся молекула называется прямым (конъюгированным или связанным) билирубином.
Прямой билирубин по желчным путям попадает в кишечник как составной компонент желчи. Здесь происходит его дальнейшая трансформация. Большая часть выводиться с калом в виде стеркобилина, а небольшая (уробилин) выходит через почки.
Причины повышения билирубина и его метаболитов
Из всего вышесказанного следует, что повышение билирубина в крови связано с нарушениями одного или нескольких этапов его метаболизма:
- Увеличение распада эритроцитов. И как результат большое количество гемоглобина трансформируется в билирубин.
- Снижение функции глюкуронилтрансфераз, что снижает количество конъюгированного билирубина. А так как толь его связанная форма может поступать в желчные пути, возникает ситуация, когда лабораторные тесты отмечают повышенный билирубин в крови.
- Уменьшение и полное прекращение поступления желчи (а вместе с ней и билирубина) в просвет кишечника. Повышение концентрации билирубина происходит из-за того, что такая ситуация способствует попаданию желчи в кровь: она синтезируется постоянно, а вместимость желчного пузыря ограничена.
Так же следует упомянуть тот факт, что при лабораторной диагностике принято определять прямую и непрямую фракции. Дело в том, что это дает более детальные представления о механизмах и уровнях нарушений. Например, если прямой билирубин повышен в несколько раз с практически нормальными цифрами прямого, это, скорее всего, связано именно с уровнем его конъюгации. Но обо всем более подробно ниже.
Клинические варианты повышения билирубина
В норме, значение продукта обмена гемоглобина составляет до 20,5 мкмоль/л. При этом, практически всегда определяются только молекулы, связанные с глюкуроновой кислотой. Превышение данных цифр, а также превышение несвязанного билирубина более 4 мкмоль/л является патологией.
Все причины повышения билирубина в крови можно условно разделить на 3 группы.
Надпеченочные причины
Уже из определения понятно, что они затрагивают сами процессы образования метаболита гемоглобина. К данной группе относятся все гемолитические анемии и так называемую желтуху новорожденных. В обоих случаях усиленный распад эритроцитов значительно превышает способность гепатоцитов к конъюгации.
Различают несколько видов гемолитических желтух. И все они подразделяются на две неравные категории: наследственные (составляют большую часть гемолитических анемий) и ненаследственные или приобретенные. К наследственным анемиям относят следующие нозоологии:
- Анемия Миньковского-Шоффара. Характеризуется недостатками при созревании эритроцитов, в результате чего они теряют свою пластичность за счет нарушения трансмембранного потока электролитов. Такие красные кровяные тела быстро разрушаются в селезенке.
- Серповидно-клеточная анемия. Патологические эритроциты появляются как результат нарушений процессов синтеза оболочки. Красные тельца приобретают форму полумесяца или «серпов». Это обстоятельство послужило поводом для названия данной патологии.
- Талассемия. Основные отклонения заключаются в строении гемоглобина, делающие функционально недоразвитым красное кровяное тельце. К тому же, оно патологически видоизменяется при созревании.
В любом случае, наследственное малокровие из-за повышенного распада гемоглобина характеризуется определенным сочетанием симптомов. Во всех случаях отмечаются следующие показатели: непрямой билирубин повышен, уровень гемоглобина ниже 90 г/л, спленомегалия (увеличение селезенки).
К приобретенным гемолитическим анемиям относят все случаи отравления гемолитическими ядами. Эти вещества приводят к усиленному распаду эритроцитов. Например, уксусная кислота, бензол, ртуть, свинец, хлороформ, эфир, яд кобры.
Особое место занимает желтуха новорожденных. При детальном рассмотрении она является физиологическим процессом. Дело в том, что у новорожденных имеется большое количество эритроцитов с фетальным гемоглобином. Он синтезируется еще во время внутриутробного развития. А на первых неделях после рождения красные кровяные тельца начинают усиленно распадаться, «освобождая» таким образом, пространство для нормальных эритроцитов.
Печеночные причины
Связанны с заболеваниями печени. Это различные вирусные, токсические и холестатические (связанные с нарушение оттока желчи из печени) гепатиты; болезни обмена веществ (жировой гапатоз); заболевания сердечно-сосудистой системы (например, кардиальный цирроз печени).
Отличительной чертой данной группы является сочетание гипербилирубинемии (повышенный билирубин в крови) с возрастанием маркеров повреждения гепатоцитов: щелочная фосфатаза, аминотрансферазы. При этом анемия и спленомегалия практически не развиваются. А если они и появляются, то носят вторичный характер. То есть возникают на фоне далеко зашедшей патологии.
Подпеченочные причины гипербилирубинемии
Возникают при патологиях желчного пузыря и желчевыводящих путей, а так же всех случаев, которые приводят к нарушению нормального оттока желчи. Например, рубцовые дефекты большого дуоденального сосочка из-за язвенной болезни двенадцатиперстной кишки. Отечный вариант острого и хронического панкреатита. Здесь происходит сдавление общего желчного протока. Наконец, онкологические заболевания панкреотодуоденальной зоны.
Характерными признаками «подпеченочных» гипербилирубинемий является повышение общего билирубина за счет его конъюгированной фракции, отсутствие стеркобилина и уробилина.
Принципы терапии
Не зависимо от причин повышения билирубина, лечение включает ряд общих принципов:
- Борьбу с основной причиной.
- Детоксикационные мероприятия.
Если этиотропное лечение напрямую зависит от причины и фактора повышения продукта метаболизма гемоглобина. То методы детоксикации во многом схожи. Они в обязательном порядке включают инфузионно-трансфузионную терапию. Кроме того, для таких больных предусмотрена специфическая диета. Она направлена на снижение нагрузки, которую несут гепатоциты и их детоксикационные ферменты.
Источник
 NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.
NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.