Тяжелое заболевание легких, такое как пневмония, не всегда вызывается бактериальной флорой. Нарушить гомеостаз верхних и нижних дыхательных путей могут паразиты, грибки, лекарственные средства, иммунодефицитные состояния, аллергические реакции. И в таких случаях развивается пневмония эозинофильная.
Эозинофильная пневмония – это патологический процесс в легких, который характеризуется чрезмерным накоплением эозинофилов в альвеолах. Существует несколько типов или вариантов данной патологии, которые могут развиваться в любом возрасте.
Клинически она практически неотличима от аналогичного заболевания, вызванного бактериями, поэтому основной упор в диагностике делается на лабораторные исследования: общий анализ крови, микроскопию мокроты. В большинстве случаев после определения типа заболевания начинают терапию стероидными гормонами коры надпочечников. Это помогает снизить воспалительную реакцию и нивелировать симптомы пневмонии. Прогноз для таких больных, как правило, благоприятный.
Хроническая эозинофильная пневмония, причины которой на тот момент не были известны, первый раз была описана в середине двадцатого века, в 1969 году, врачом Харрингтоном. Он был не очень стеснительным, поэтому присвоил заболеванию свое имя, и после публикации весь научный мир стал именовать новую патологию синдромом Харрингтона.
До этой исторической статьи эозинофильная пневмония была известная как заболевание, которое развивается в легких при заражении паразитами или неконтролируемом приеме лекарственных средств. Спустя двадцать лет, в 1989 году, в медицине появился термин «острая эозинофильная пневмония».
Выделяют несколько факторов, при воздействии которых развивается эозинофильная пневмония. Причины, симптомы тесно связаны между собой. Так, например, острые формы пневмонии вызываются табакокурением (как активным, так и пассивным), аллергией на лекарственные средства или снижением защитных сил организма при ВИЧ или СПИДе. Если ни одна из причин не подходит, то пневмония считается идиопатической.
Хроническая эозинофильная пневмония может быть спровоцированная грибковой инфекцией (аспергиллез, пневмомикоз), глистной инвазией (аскаридоз, эхинококкоз), длительным приемом лекарств, угнетающих иммунитет (глюкокортикостероиды, цитостатики), хроническими аутоиммунными заболеваниями соединительной ткани (ревматоидный артрит, саркома).
Эозинофилы выполняют защитные функции организма, но так как воспаление – это типичный патологический процесс, то при чрезмерном и бурном течении он может негативно отразиться на состоянии здоровья человека.
Этиологический фактор во многом определяет, как будет развиваться эозинофильная пневмония. Причины, симптомы, лечение – все зависит именно от этого. Краеугольным камнем данного типа пневмонии является скопление большого количества эозинофилов в тканях легких. Многие заболевания, среди них экзема и бронхиальная астма, вызываются слишком бурной реакцией организма с высвобождением биологически активных веществ.
Прием лекарств и других токсических веществ изменяет реактивность эозинофилов, делает их более восприимчивыми. Противовоспалительные вещества, антибиотики, наркотики вызывают аллергии, которые приводят к развитию вторичной пневмонии. Кроме того, к факторам, провоцирующим появление большого количества эозинофилов в тканях, относится сигаретный дым и химические пары.
Медики выделяют три механизма развития пневмонии во время паразитоза. Первый – это глистная инвазия в легких, второй — часть жизненного цикла червей, и третий — случайный отсев с током крови. Для борьбы с ними организм отправляет эозинофилы. Они должны спровоцировать выделение цитокинов, простагландинов, лейкотриенов и других активных веществ для элиминации глистов. Но вместо этого вызывают пневмонию.
Специально внедряются в ткани нижних дыхательных путей ленточные черви, такие как эхинококк и свиной цепень, а также легочной сосальщик. Пребывание в легких и доступ к атмосферному кислороду необходим для аскарид, кишечной угрицы, анкилостомы и некаторы. Пневмония эозинофильная, которая вызывается вышеперечисленными возбудителями, иначе называется синдром Леффлера. Через кровоток в легкие попадают яйца трихинелл и шистосомы.
Как правило, терапевту, пульмонологу или даже инфекционисту с первого взгляда сложно ответить на вопрос, какая у пациента эозинофильная пневмония. Симптомы, даже с учетом разной этиологии, очень похожи между собой. Больной жалуется на кашель, повышение температуры тела, одышку и потливость по ночам. Спустя пару недель после появления кашля, если ничего не предпринимать, можно заметить симптомы декомпенсированной дыхательной недостаточности. В таком случае пациента необходимо перевести на искусственную вентиляцию легких.
Хроническая пневмония эозинофильная прогрессирует медленно, месяцами. Пациенты теряют вес, у них появляется одышка, хрипы и кашель, температура тела не падает ниже субфебрильных цифр. Иногда симптомы заболевания имитируют бронхиальную астму, что затрудняет постановку диагноза и выбор неверной тактики лечения.
Много трудностей для диагностики создает медикаментозная эозинофильная пневмония. Симптомы, лечение и профилактика ее сильно напоминают аспириновую астму, что вводит в заблуждение врача. У паразитарных инфекций имеется специфический продромальный период, который может навести на мысли о глистных инвазиях.
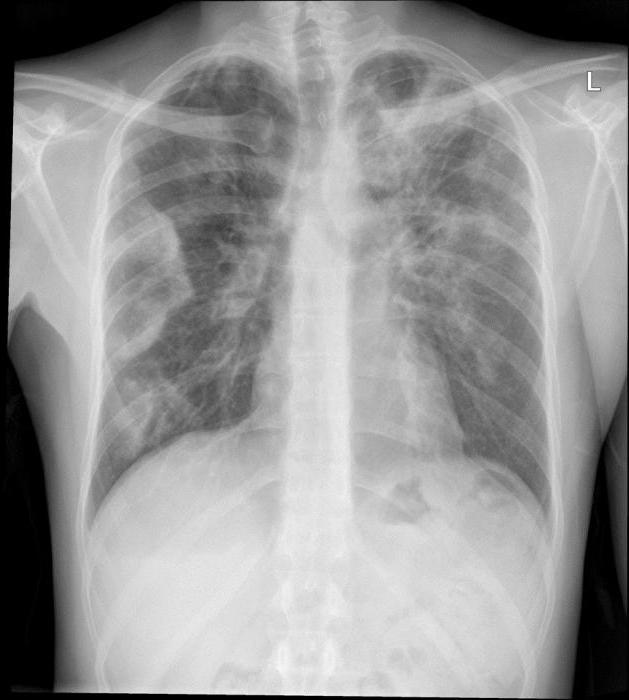
Так как клинически пневмония эозинофильная практически не отличается от других пневмоний, то диагноз выставляется на основании лабораторных и инструментальных исследований. В общем анализе крови ярко выражена эозинофилия, при визуализации легких на рентгеноскопии или компьютерной томографии заметны характерные патологические изменения. Для подтверждения можно взять биопсию тканей легкого, а также сделать смыв с поверхности бронхов в процессе проведения бронхоскопии.
Чтобы выявить связь с приемом лекарств, пребыванием в химически загрязненных районах или онкологическим заболеванием, необходимо тщательно изучить историю болезни пациента, а также собрать подробный анамнез жизни и болезни. Если, после всех изысканий, выявить причину все же не удалось, то диагноз записывается как идиопатическая эозинофильная пневмония.
Обязательно в карте указывается степень дыхательной недостаточности. Уже через неделю от начала заболевания появляются первые ее признаки:
— множественные поражения ткани легких;
— скопление жидкости в плевральной полости;
— лейкоцитоз и повышенная скорость оседания эритроцитов в общем анализе крови;
— повышение уровня иммуноглобулина Е;
— спирометрия показывает снижение дыхательного объема легких.
Еще до того, как будет поставлен окончательный диагноз — эозинофильная пневмония, лечение начинается с момента обращения пациента к врачу.
Если пневмония вторична, то необходимо лечить основное заболевание: опухоль или глистную инвазию. Это будет способствовать уменьшению легочных симптомов и скорейшему выздоровлению.
В случае если причину болезни выявить не удалось, назначается терапия глюкокортикостероидами. Они хорошо снимают воспалительную реакцию, стабилизируют мембраны клеток, снижают температуру. Ремиссия достигается быстро – на третьи-четвертые сутки. Но на этом прием лекарств не заканчивается. Исчезновение симптомов еще не значит, что заболевание вылечено. Поэтому кортикостероиды пациент принимает еще месяц, с постепенным снижением дозы до того момента, когда инструментальные методы диагностики не подтвердят выздоровление.
Хроническая форма заболевания требует терапии в течение трех месяцев и более, даже после исчезновения клинических признаков. Рецидивы пневмонии возможны на фоне резкой отмены кортикостероидов. В некоторых случаях пациенту может потребоваться переход на искусственную вентиляцию легких.
Если эозинофильная пневмония является вторичным заболеванием на фоне раковой опухоли или паразитоза, то исход заболевания зависит от течения основной патологии. Смертельный исход, при условии адекватного и своевременного лечения, маловероятен.
Хроническая эозинофильная пневмония склонная к рецидивированию на фоне отмены глюкокортикостероидов. Поэтому некоторые пациенты принимают эти лекарства всю жизнь. Но у этой ситуации есть и обратная сторона. Побочные эффекты от лечения, например, преднизолоном, могут сильно ухудшить качество жизни человека. К ним относятся: язвенная болезнь желудка, остеопороз, кушингоид, снижение иммунитета.
Как правило, пневмонии, вызванные паразитами, чаще встречаются в регионах, эндемичных по этим возбудителям. Это могут быть тропики, сибирская тайга, средиземноморье или бассейн какой-то отдельной реки.
Острые эозинофильные пневмонии могут развиться в любом возрасте, даже у совсем маленьких детей, но наиболее часто от них страдают люди среднего возраста: от двадцати до сорока лет. У болезни наблюдается некая половая дискриминация – мужчины болеют чаще, чем женщины, так как болезнь вызывается табакокурением. В современной медицинской литературе встречаются описания развития эозинофильной пневмонии после лучевой терапии рака груди.
Эозинофильная пневмония у собак
У животных тоже встречается пневмония эозинофильная. Причины, симптомы, профилактика данного заболевания очень похожи на человеческие. Точно так же, причины заболевания: паразиты в легких, грибки, аллергия на пыльцу и насекомых, химические и лекарственные средства.
У собаки наблюдается неконтролируемый иммунный ответ, который вызывает инфильтрацию тканей легких эозинофилами. Воздушность нижних отделов уменьшается, там развиваются болезнетворные грибки, которые вызывают пневмонию. Животное погибает от ацидоза и гипоксии. Клиника схожа с человеческой: кашель, одышка, слабость, повышенная температура, отсутствие аппетита, похудение.
Для диагностики используют анализ крови, рентгенографию легких, цитологическое исследование бронхоальвеолярных смывов, серологическое исследование. На рентгенограмме виден отек ткани легких, наличие клеточных гранулем, увеличение лимфоузлов средостенья и корня легкого, расширение тени сердца. После выяснения этиологии эозинофильной пневмонии, ветеринар назначает специфическое лечение, направленное на устранение первичного заболевания. Наиболее эффективны – кортикостероиды, в комбинации с антибиотиками и бронхолитиками. Как правило, животные остаются на пожизненной терапии.
Источник: fb.ru
Эозинофильная пневмония или синдром Леффлера является не чем иным, как аллергической разновидностью воспаления лёгких.
Что такое эозинофильная пневмония
Эозинофильная пневмония – побочное заболевание аллергической реакции на раздражитель, постоянно попадающий в лёгкие пациента с воздухом. Обычно этот недуг характерен определённой группе людей, занятых на вредных производствах, например, в Средние века им часто страдали трубочисты и печники из-за частого вдыхания сажи, фермеры под действием трухи сена или злаков, пивовары, постоянно вдыхающие пары сусла и пива и другие.

Главной характерной особенностью аллергической пневмонии является образование инфильтратов – особых уплотнений ткани под действием воспаления и увеличение числа эозинофилов – недоразвитых клеток иммунной системы, попросту говоря, клеточных детей, из которых потом образуются нормальные полноценно функционирующие клетки. Выработку этих кровяных телец провоцирует повышенное содержание в организме антигенов к аллергену, а они, в свою очередь, запускают нарушения работы тканей организма, в том числе и лёгких, ведь они являются органом, через который очень часто пропускается абсолютно вся кровь организма.
Процесс заболевания выглядит следующим образом: аллергические антигены провоцируют выброс эозинофилов, которые вырабатывают особые вещества, являющиеся своеобразным химическим оружием организма. На выброс этих веществ привлекаются новые тельца и получается своеобразный замкнутый круг. Некоторые из этих веществ раздражают ткани, провоцируют воспалительную реакцию, что нарушает их естественную защиту и создаёт условия для колонизации возбудителей.
Классификация эозинофильной пневмонии происходит по принципу патогенеза и насчитывает три разновидности: паразитарная инвазия, лекарственная аллергия, реакция на атмосферные аллергены.
Паразитарная инвазия вызывает воспаление не только путём аллергии на выделяемые паразитами токсины, но и вполне физическим повреждением лёгочных тканей глистами, попавшими туда в виде яиц с кровотоком или через диафрагму, проделав отверстие напрямую.

Лекарственная аллергия и реакция на атмосферные раздражители являются классическими эозинофильными пневмониями.
Большинство больных эозинофильной пневмонией симптомы попросту не замечает либо имеет незначительные жалобы, а заболевание определяется уже на острой стадии или инструментально-лабораторным путём.
Изредка имеются небольшие проявления в виде слабости, несильного чаще сухого кашля, субфебрильной температурой, неприятными ощущениями в области трахеи. Порою выделяется скудная вязкая мокрота жёлтого цвета или с кровяными вкраплениями.
Острая форма характеризуется моментальным поднятием температуры, болью в груди, сильной интоксикацией, миалгией (боли в мышцах по причине их гипертонуса в состоянии покоя или перенапряжения), а также очень сильной дыхательной недостаточностью. Острое воспаление лёгких аллергического типа способно развиться достичь пика за один — пять дней с большим количеством выделения жидкости в плевральную полость (полость между лёгкими и их оболочкой), что является основной причиной плеврита – воспаления плевральных оболочек внутренних органов, который является побочным последствием, способным привести к также как асфиксия из-за лёгочной недостаточности.

Если заболевание вызвано активным поражением лёгочной ткани паразитами, то могут появиться сыпи на коже, лихорадка, лёгочные хрипы, одышка и сильный кашель. Такими паразитами могут быть: плоские и круглые черви, печёночная и кошачья двуустка, филярии и другие крупные организмы.
Эозинофильная пневмония может возникнуть абсолютно спонтанно, продлиться от пары дней до нескольких недель и способна исчезнуть также неожиданно, как и появилась. Хроническое аллергическое воспаление лёгких диагностируется, если инфильтраты в лёгких сохраняются более месяца.
Диагностика данного недуга довольно проста и легко определяется по уровню эозинофилов в анализе крови и наличию инфильтратов – клеточных скоплений в области ткани с наличием клеток крови и гноя на рентгеновских снимках. Труднее всего в диагностике определить конкретную причину заболевания, для чего проводятся анализы кала на яйце глист и других паразитов, а также обследование у аллерголога для точной установки аллергена.

Если обнаружить паразитов довольно просто, то найти один-единственный аллерген из всего, что окружает человека весьма трудно. В этом процессе имеет важное значение сезонные обострения астмы и риноконъюнктивального синдрома, фармакологический анамнез, ранее перенесённые аллергии и семейный аллергический анамнез, а также выяснение профессиональных и бытовых факторов.
Для лечения воспаления лёгких аллергического типа обычно не прибегают к медикаментозной терапии, так как она склонна проходить самостоятельно после исключения аллергена. Если лёгочная пневмония вызвана паразитарными поражениями, то проводится дегельминтизация организма, проще говоря – выводятся паразиты.
Для рассасывания инфильтратов больным прописываются глюкокортикоидные препараты, однако, этого не рекомендуется делать до полного выздоровления, так как нарушается клиническая картина.
Если эозинофильная пневмония не проходит самостоятельно, то применяется лечение преднизолоном. В случае бронхо-абструктивного синдрома (нарушения дыхания с пропажей или изменением голоса и кашлем) также прописываются специальные препараты и ингаляции с лекарственными средствами.
Показаниями для госпитализации пациентов с аллергической пневмонией могут быть очень сильное паразитарное поражение или невозможность точно установить конкретный аллерген, спровоцировавший заболевание.
Настоящая не осложнённая эозинофильная пневмония является одним из самых безлопастных и лёгких пневмоний, при которых летальные исходы происходят в единичных случаях, а выздоровление гарантировано.

В случае присоединения инфекционных возбудителей к аллергической пневмонии, проводится специфическая терапия по их обезвреживанию.
Профилактическими мерами для избежания данного заболевания являются личная гигиена, препятствующая заражению организма паразитами и исключение контакта с веществами, на которые имеется аллергическая реакция. Лекарственные средства, обязательные к применению, на которые есть хоть какая-то отрицательная реакция необходимо заменить на не аллергенные аналоги. Также будет полезна профилактическая борьба с паразитами при помощи специальных лекарственных средств или народных методов.
Источник: vlegkih.ru
Эозинофилия — причины, формы, симптомы, диагностика и лечение
В медицинской практике под эозинофилией понимают состояние крови, при котором наблюдается повышение уровня особых клеток крови – эозинофилов. При этом наблюдается также инфильтрация (пропитывание) других тканей эозинофилами. Например, при аллергическом насморке эозинофилы можно обнаружить в отделяемом секрете из носа, при бронхиальной астме с бронхитом – в мокроте, при скоплении крови в легких или опухолях плевры – в легочной жидкости.
У взрослого человека нормальным считается количество эозинофилов в крови от 0,02х10 9 /л до 0,3х10 9 /л.
Выделяют следующие степени эозинофилии:
1. Небольшая – до 10% от общего количества лейкоцитов.
2. Умеренная – 10-20%.
3. Высокая – свыше 20%.
Стойкая эозинофилия – это чаще всего признак глистных поражений, аллергических реакций, некоторых лейкозов.
Эозинофилия – симптом или заболевание?
Эозинофилия является не самостоятельным заболеванием, а признаком (симптомом) многих инфекционных, аутоиммунных, аллергических и других заболеваний. Их список довольно широк.
Итак, рассмотрим основные причины развития эозинофилии.
1.Аутоиммунные и реактивные заболевания.
При этих болезнях чаще всего, наряду с повышением эозинофилов, отмечаются:
- анемия;
- гепатоспленомегалии (увеличение селезенки и печени);
- снижение веса;
- фиброз легких;
- повышение температуры;
- воспалительные поражения артерий и вен;
- застойная сердечная
- недостаточность;
- боль в суставах;
- полиорганная недостаточность.
2.Глистные и другие паразитарные инвазии.
Помимо повышения содержания эозинофилов, при данных заболеваниях наблюдается:
- лимфаденопатия – увеличение, болезненность лимфатических узлов;
- гепатоспленомегалия – увеличение печени и селезенки;
- симптомы общей интоксикации: тошнота, слабость, снижение аппетита, головные боли и головокружение, повышение температуры тела;
- миалгии (боль в мышцах), боли в суставах;
- синдром Леффлера при миграции личинок (кашель с астматическим компонентом, боль в груди, одышка);
- может быть учащение пульса, гипотония, отеки на лице и веках, сыпь на кожных покровах.
3.Аллергические и кожные болезни.
Появление уртикарной сыпи (волдыри), зуд, сухость кожных покровов или мокнутие, вплоть до образования язв на коже, отслоение эпидермиса.
 4. Симптомы желудочно-кишечных заболеваний.
4. Симптомы желудочно-кишечных заболеваний.
Поскольку многие заболевания пищеварительной системы приводят к нарушению микрофлоры кишечника, замедляется процесс очищения организма от шлаков, что и приводит к повышенному содержанию эозинофилов. При таких дисбактериозах пациента могут беспокоить рвота и тошнота после приема пищи, боль в околопупочной области, диарея, судороги, признаки гепатита (желтуха, увеличение печени и ее болезненность).
5. Заболевания крови.
Для системного гистиоцитоза на фоне эозинофилии характерны частые инфекционные заболевания, увеличение печени и селезенки, поражение лимфоузлов, кашель, цианоз кожных покровов (синюшное окрашивание), диспноэ (затрудненное дыхание).
Наряду с эозинофилией, при лимфогранулематозе отмечаются лихорадка, боли в костях и суставах, слабость, зуд на большей части поверхности кожи, лимфаденопатия, увеличение печени и селезенки, может быть кашель.
Эозинофилия при неходжкинских лимфомах сопровождается также повышением температуры, слабостью, снижением массы тела и двигательной активности, а также симптомами, характерными для поражения определенных областей. Так, при появлении опухоли в брюшной области отмечают такие симптомы, как жажда, увеличение живота, кишечную непроходимость. Со стороны ЦНС – головные боли, параличи и парезы, снижение зрения и слуха. Могут возникать боли за грудиной, кашель, отек лица, нарушение глотания.
Под этим термином понимают инфильтрацию (пропитывание) легочной ткани эозинофилами. Это самая распространенная тканевая локализация эозинофилов.
Заболевание объединяет под собой следующие состояния:
1. Эозинофильные гранулемы.
2. Легочные инфильтраты (летучие).
3. Эозинофильные васкулиты легких, вызванные различными причинами.
4. Эозинофильную пневмонию.
Перечисленные состояния характерны для следующих патологий:
- аллергический ринит;
- бронхиальная астма;
- синдром Чарга-Стросса;
- паразитарные инвазии;
- аллергический бронхолегочный аспергиллез;
- саркоидоз;
- идиопатический эозинофильный синдром;
- синдром Леффлера;
- экзогенный аллергический альвеолит.
Тропическая легочная эозинофилия именуется также по фамилии врача, открывшего ее — синдром Вайнгартена. Вызывается чаще всего вухериями, но причиной могут послужить и аскариды, эхинококки, токсокары и анкилостомы. Больные жалуются на приступообразный сухой кашель, возникающий больше по ночам, снижение аппетита и массы тела. Внешние признаки сопровождаются появлением выраженной эозинофилии в общем анализе крови.
Эозинофилию можно выявить при проведении общего анализа крови у недоношенных младенцев. Но это явление непостоянно, и исчезает, как только масса тела ребенка достигает нормального физиологического значения. Т.е. повышенное содержание эозинофилов у недоношенных детей – вариант нормы.
Наиболее частыми причинами появления эозинофилии крови у детей являются:
- Аллергические заболевания (бронхиальная астма, атопический дерматит). При атопическом дерматите на коже лица и конечностей могут появляться различного рода высыпания, сопровождающиеся зудом. Такой дерматит часто связан с пищевой аллергией, и по времени часто совпадает с введением первых прикормов. При бронхиальной астме ребенка может беспокоить частый сухой кашель, который не поддается лечению отхаркивающими и противокашлевыми средствами, а также приступы удушья, возникающие чаще в ночное время.
- Паразитарные инвазии (острицы и аскариды) – проявляются зудом половых органов, особенно ночью. У детей нарушается сон, появляется чрезмерная нервозность и плаксивость. Также родители замечают покраснения и расчесы в области ануса и половых органов у детей.
- Наиболее выражено повышение уровня эозинофилов при токсокарозе , особенно в период роста и миграции личинок. Этот период сопровождается увеличением печени и селезенки, появлением анемии и инфильтратов в легочной ткани, снижением количества белков в плазме крови.
- Анкилостомоз. Характерным симптомом этого паразитарного заболевания, сопровождающегося эозинофилией, является феномен ползущей сыпи с зудом, что обусловлено также миграцией личинок под кожей.
- Что касается эозинофильного гастроэнтерита , то это заболевание регистрируется преимущественно у детей (или у молодых людей в возрасте до 20 лет).
- Причиной возникновения эозинофилиии у детей могут послужить и некоторые наследственные заболевания , такие как семейный гистиоцитоз.
 Для выявления эозинофилии проводят в первую очередь общий анализ крови, в котором наблюдается повышение числа эозинофилов, и их процентного соотношения. Могут быть также признаки анемии (снижение числа эритроцитов, уменьшение количества гемоглобина).
Для выявления эозинофилии проводят в первую очередь общий анализ крови, в котором наблюдается повышение числа эозинофилов, и их процентного соотношения. Могут быть также признаки анемии (снижение числа эритроцитов, уменьшение количества гемоглобина).
Для выяснения характера заболевания, приведшего к эозинофилии, необходимо провести биохимический анализ крови (уровень белков, ферментов печени и др.), общий анализ мочи, анализ кала на яйца глистов. Одним из методов подтверждения аллергического ринита является мазок на эозинофилию отделяемого клеток в слизистой оболочке носовой полости, окрашенный по Райту.
Необходимо провести рентгенографию легких при наличии показаний, пункцию пораженного сустава при ревматоидном артрите для выявления эозинофильной инфильтрации, бронхоскопию.
Источник: www.tiensmed.ru
При данном заболевании происходит воспалительное поражение легочной ткани. Образуются инфильтраты эозинофильной природы. Преимущественно эозинофилы накапливаются в альвеолах. Повышается их уровень в крови и мокроте.

Чаще всего эозинофильная пневмония диагностируется у населения, проживающего в странах с тропическим климатом. Преимущественно в Индонезии, Индии, Малайзии. Локализуется воспалительный процесс в верхней доле легкого.
В патологическом процессе выделяются три формы пневмонии. Первая форма называется простой. Вторая форма заболевания называется острой. Третья форма болезни называется хронической. Хроническая форма сопровождается следующими признаками:
- длительное течение болезни;
- сохранение рецидивов более четырех недель.
Эозинофильная пневмония – заболевание, при котором эозинофилы накапливаются в легочных альвеолах. Воспаление может носить очаговый и диффузный характер. Многое зависит от причин заболевания.
Если осуществляется переход инфильтратов, то обычно без образования рубцов и склеротических изменений в тканях. Осложнением эозинофильной пневмонии являются следующие патологические процессы:
- развитие легочного фиброза;
- развитие дыхательной недостаточности.
Наиболее тяжелое течение болезни при острой форме патологического процесса. Острая дыхательная недостаточность чаще является следствием острой формы заболевания. Хроническая форма болезни сопровождается развитием плеврального выпота.
Какова же основная этиология заболевания? Причинами эозинофильной пневмонии является аллергический процесс. Но аллергический процесс в большинстве случаев связан со следующими заболеваниями:
- паразитарное заболевание;
- грибковая инфекция;
- лекарственные препараты;
- ингаляционные препараты;
- профессиональные вредности.
Причем привести к эозинофильной пневмонии может любой гельминтоз. В том числе гельминтоз, характерный для тропических стран. Какие же медикаментозные препараты вызывают данное заболевание? К данным препаратам относят:
- пенициллин;
- сульфаниламиды;
- нитрофураны;
- изониазид.
Если патологический процесс вызван вредным воздействием на производстве, то вероятнее всего воздействие вещества – соль никеля. Даже аллергия на цветочную пыльцу вызывает эозинофильную пневмонию. Может иметь значение в этиологии болезни выработка антител к антигенам.
Симптоматика может быть слабо выраженной. В некоторых случаях симптомы при эозинофильной пневмонии следующие:
- недомогание;
- слабость;
- повышение температуры;
- кашель.
Кашель обычно при данном заболевании сухой. Однако иногда может выделяться кровянистая мокрота. Может отмечаться болезненность трахеи. Если причина в паразитарном поражении, то отмечается:
Если болезнь сопровождается поражением других органов, то чаще всего данное поражение незначительное, или проходит достаточно быстро. К данному поражению относят:
Острое течение болезни проявляет себя достаточно тяжело. Отмечается интоксикация организма. Причем в тоже время выявляется следующая симптоматика:
- субфебрильная температура тела;
- боль в груди;
- миалгия.
Хроническое течение болезни характеризуется наличием потливости, потери массы тела, нарастанием одышки. Эозинофильная пневмония имеет длительное течение. Болезнь может развиваться до одного месяца. При адекватном лечении острой формы заболевания болезнь может отступить.
За более подробной информацией обращайтесь на сайт: bolit.info
Данный сайт является информативным!
Диагностика эозинофильной пневмонии основана на проведении рентгенографии. Рентгенография проводится с целью определения инфильтратов. Весьма эффективным методом диагностики является КТ легких. В том числе диагностика основана на следующих исследованиях:
- общий анализ крови;
- анализ кала на яйце глист.
При анализе крови регистрируется повышенный уровень лейкоцитов. В тоже время определяется повышенный уровень эозинофилов. Однако при хронической форме заболевания уровень эозинофилов приходит в норму.

Анализ кала на яйце глист позволяет выявить наличие паразитов. Дополнительным методом диагностики является серологическое исследование. Имеет значение в диагностике анамнез. Анамнез аллергической природы позволяет выявить болезнь.
Также в диагностике актуально проведение аускультации. При аускультации определяются влажные хрипы. При перкуссии определяется короткий легочный звук. Проводят и биопсию в альвеолах.
Биопсия позволяет определить эозинофилы, лимфоциты, гранулемы. Уместны в диагностике эозинофильной пневмонии ингаляционные тесты. А также применяются кожные пробы для определения аллергической реакции.
Диагностика основана на проведении ФВД. С этой целью определяют бронхиальную проходимость. Также показана консультация у специалистов. Данными специалистами являются:
При врачебном консультировании можно не только установить точный диагноз. Но и определить возможные осложнения и признаки заболевания. Выбрать дальнейшую тактику лечения.
Каковы же основные методы предупреждения эозинофильной пневмонии? Профилактика эозинофильной пневмонии основана на предотвращение аллергических реакций. С этой целью важно избегать контакта с аллергенами.
Если контакт избежать не удается, то можно применить противоаллергические препараты. В тоже время необходимо исключить вредное воздействие химических факторов на производстве. Человек при наличии отягощенного анамнеза не должен трудиться на вредном производстве.

Профилактика эозинофильной пневмонии включает мероприятия по своевременному вылечиванию паразитарных и грибковых инфекций. Следует также соблюдать правила личной гигиены. Гигиена – важнейшее профилактическое мероприятие при паразитарном поражении.
Грибковая инфекция нередко является следствием слабого иммунитета. Поэтому следует укреплять иммунитет, придерживаясь следующих правил:
- здоровый образ жизни;
- правильное питание;
- закаливание;
- исключение стрессов;
- прием витаминов и микроэлементов.
Профилактика основана также на исключении медикаментозного воздействия. Следует выбирать препараты с наименьшим набором аллергических реакций. Обязательно необходимо консультирование специалиста.
Медикаментозные средства важно применять по показаниям. Обязательно в соответствии с инструкцией. Иначе возникают побочные реакции. Также необходимо применить диспансеризацию, при этом возможно определить болезнь на начальном периоде заболевания.
Важным методом лечебной терапии при эозинофильной пневмонии является устранение фактора аллергической природы. Также необходимо провести дегельминтизацию. Назначается определенная группа препаратов:
- антигистаминные препараты;
- противопаразитарные средства.
Однако выздоровление может наступить без применения медикаментозного лечения. Если при данном заболевании имеет место тяжелое глистное поражение, то необходимо лечиться в условиях стационара во избежание последствий. Последствием может стать обезвоживание организма.

Если данное заболевание характеризуется острым течением, то применяют глюкокортикоиды. Глюкокортикоиды помогут устранить воспалительный процесс. Однако дозировка определяется индивидуально. В ряде случаев требуется гормональная терапия.
Если имеется мокрота, то необходимо использовать отхаркивающие препараты. Также необходимо применять дыхательную гимнастику. Вылечивать вовремя необходимо бронхиальную астму. Обязательно важно следовать назначениям врача.
Эозинофильная пневмония у взрослых наблюдается в любом возрасте. Однако чаще всего болезнь диагностируется в возрастной категории от двадцати до сорока лет. Болезнь может развиваться как у мужчин, так и у женщин.
У взрослых людей, особенно женщин этиология заболевания связана с наличием предрасполагающих заболеваний. Данными заболеваниями является бронхиальная астма. Следствием ее развития является эозинофильная пневмония.

Эозинофильная пневмония у мужчин может быть связана с влиянием неблагоприятных факторов. Например, если мужчина занят на вредном производстве, то высокий риск развития болезни. Причинами заболевания у женщин могут стать аллергические реакции.
Если женщина часто применяет препараты, способствующие аллергическим реакциям, то это способствует тяжелым процессам для организма человека. Аллергическая реакция в тяжелой форме может привести к эозинофильной пневмонии. Симптоматика данного заболевания следующая:
- зуд;
- сыпь;
- одышка;
- боль в груди;
- кашель;
- повышение температуры тела.
Осложнением данного заболевания у взрослых является дыхательная недостаточность. У людей старшего возраста острая форма эозинофильной пневмонии переходит в хроническую стадию. Хроническое течение болезни приводит к рецидивам.
Эозинофильная пневмония у новорожденных детей обычно начинается во внутриутробном развитии. Обычно это связано с реакцией на преждевременный разрыв околоплодных оболочек. Ребенок околоплодную жидкость может вдохнуть в легкие. Отсюда – эозинофильная пневмония.
Однако это не единственный процесс, способствующий заболеванию. Причинами болезни у детей могут стать следующие факторы:
- прием медикаментозных средств в период беременности;
- внутриутробные инфекции;
- заражение паразитами;
- бронхиальная астма;
- атопический дерматит.
Тяжелая форма болезни характерна для новорожденных детей. Именно у новорожденных детей отмечаются следующие клинические признаки:
- одышка;
- кашель;
- потливость;
- повышение температуры тела;
- снижение веса.
Нередко при обострении заболевания требуется искусственная вентиляция легких. Также осложнением заболевания у детей является фиброз легких. Но адекватное лечение заболевания может привести к благоприятному исходу, вплоть до выздоровления.

Лечебный процесс у детей включает стационарную терапию. Обязательно необходимо выявить этиологию заболеванию. Определить тяжесть и исходя из этого, назначить определенную тактику лечения.
Для того чтобы исключить развитие болезни у детей достаточно предупредить заболевания матери во время беременности. Также необходимо ухаживать за ребенком, соблюдать правила личной гигиены. В тоже время необходимо остерегаться инфекций во время беременности.
При эозинофильной пневмонии прогноз чаще хороший. Разве что болезнь может иметь рецидивы. Рецидивы возможны при хроническом течении болезни.
Хроническое течение болезни ухудшает прогноз при эозинофильной пневмонии. Так как требует длительного лечения. А также сопровождается осложнениями.
Прогноз наихудший, если больной не вылечил основное заболевание. В ряде случаев требуется устранение аллергического фактора. Своевременное предотвращение возможных аллергических реакций улучшает прогноз при данном заболевании.
При эозинофильной пневмонии исход зависит от течения болезни. А также от назначенного лечения. При адекватной лечебной терапии исход благоприятный.
Выздоровление наблюдается при наличии соответствующего лечения. Только терапия с применением медикаментозных средств поможет справиться с данным диагнозом. В ряде случаев болезнь разрешается спонтанно.
Спонтанное разрешение болезни приводит к выздоровлению. Но хроническое течение заболевания склонно к рецидивам. Рецидивы приводят к дыхательной недостаточности.
Длительность жизни обычно не сокращается при данном заболевании. Однако уменьшается качество жизни. Это связано с различными симптоматическими комплексами.
Иногда болезнь может не проявлять себя ярко. Но в некоторых случаях, при остром течении симптоматика выражена. Это причиняет массу неудобств больному. А наличие мокроты с кровью приводит к ослаблению общего состояния.
Ослабленное состояние организма не только связано с аллергическими реакциями, но и недостаточным лечением. Поэтому для увеличения продолжительности жизни и ее качества важно применить терапию, назначенную врачом. Не занимайтесь самолечением!
Источник: bolit.info

Эозинофильная пневмония – аллерго-воспалительное поражение легочной ткани, сопровождающееся образованием неустойчивых мигрирующих инфильтратов эозинофильной природы и развитием гиперэозинофилии. Заболевание обычно протекает с недомоганием, субфебрилитетом, небольшим сухим кашлем, иногда со скудной мокротой; при острой форме — с болью в груди, миалгией, развитием острой дыхательной недостаточности. Установить эозинофильную пневмонию позволяют данные рентгенографии и КТ легких, общего анализа крови, бронхоальвеолярного лаважа, аллергопроб, серодиагностики. Основу лечения составляют специфическая гипосенсибилизация и гормональная терапия.
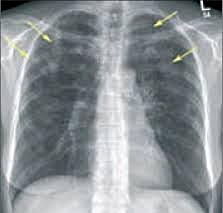
Эозинофильная пневмония (эозинофильный «летучий» инфильтрат легкого) — респираторное заболевание, связанное с патологическим накоплением эозинофилов в альвеолах и повышением их уровня в крови и мокроте. Эозинофильная пневмония чаще диагностируется у населения и туристов в странах с тропическим климатом (Индонезии, Индии, Малайзии, тропической Африке, Ю. Америке). Эозинофильная пневмония протекает по типу долевой пневмонии или бронхопневмонии, затрагивает обычно верхние отделы легких. Отмечается очаговое или диффузное воспаление альвеол, интерстициальной ткани, сосудов, бронхиол с их обильной инфильтрацией эозинофилами. Типичен преходящий характер инфильтратов с полным регрессом без вторичных рубцовых и склеротических изменений тканей.
Выделяют 3 формы легочной эозинофилии — простую (пневмония Лёффлера), острую и хроническую (синдром Лера-Киндберга). На хронизацию процесса указывают длительное (>4 недель) сохранение и рецидивирование эозинофильных инфильтратов. Эозинофильной пневмонией одинаково часто болеют лица обоего пола, преимущественно в 16-40-летнем возрасте; хроническая форма чаще развивается у женщин, страдающих бронхиальной астмой.
Причины эозинофильной пневмонии
Эозинофильное поражение легочной ткани инициируют патогены инфекционно-аллергической и аллергической природы, вызывающие сенсибилизацию организма пациента. В качестве них могут выступать паразитарная (глистная) инвазия, грибковая инфекция, ингаляционные и лекарственные аллергены, профвредности.
В 1932 г Лёффлер впервые определил роль гельминтов в этиологии эозинофильной пневмонии, возникающей при транзиторном повреждении легочной ткани в процессе миграции личинок паразитов через легкие. К появлению пневмонии Лёффлера может привести практически любой гельминтоз — аскаридоз, стронгилоидоз, шистосомоз, анкилостоматоз, парагонимоз, токсокароз, трихинеллез и др. Довольно часто при легочной эозинофилии выявляются нематоды Toxocara cati и T. canis, аскариды собак и кошек. Личинки и яйца глистов могут попадать в ткань легких с током крови, взрослые паразиты (Paragonimus westermani) — через кишечную стенку, диафрагму и плевру, вызывая эозинофильное воспаление с образованием инфильтратов.
Эозинофильная пневмония может быть результатом аллергической реакции на прием медикаментов (пенициллина, ацетилсалициловой кислоты, сульфаниламидов, нитрофуранов, изониазида, гормональных и рентгенконтрастных препаратов, соединений золота), на контакт с химическими агентами на производстве (солями никеля). Атопическая сенсибилизация дыхательного тракта к спорам грибов (особенно, рода Aspergillus), цветочной пыльце (ландыша, лилии, липы) также способствует развитию эозинофильных легочных инфильтратов. Эозинофильная пневмония может быть проявлением сывороточной болезни, иметь связь с аллергией на туберкулин.
Развитие эозинофильной пневмонии опосредовано реакциями гиперчувствительности немедленного типа. Помимо гиперэозинофилии в крови пациентов часто выявляется повышенный уровень IgE (гипериммуноглобулинемия). За образование аллерго-воспалительных очагов в легочной ткани ответственны тучные клетки, активированные иммунными (IgE) и неиммунными (гистамином, системой комплемента) механизмами и продуцирующие медиаторы аллергии (главным образом, эозинофильный хемотаксический фактор анафилаксии). В ряде случаев эозинофильная пневмония развивается за счет выработки преципитирующих антител к антигенам (реакции по типу феномена Артюса).
Симптомы эозинофильной пневмонии
Клиническая картина эозинофильной пневмонии бывает весьма вариабельной. Аллергическое воспаление легких может иметь бессимптомное течение с отсутствием или очень скудной выраженностью жалоб и определяться только рентгенологическим и клинико-лабораторным методом. Часто пневмония Лёффлера протекает с минимальными проявлениями, манифестируя симптомами катарального ринофарингита. Больные ощущают легкое недомогание, слабость, повышение температуры до субфебрильной, небольшой кашель, чаще сухой, иногда с незначительной вязкой или кровянистой мокротой, болезненность в области трахеи. При массивном гематогенном распространении яиц и личинок глистов в организме присоединяется сыпь на коже, зуд, одышка с астматическим компонентом. Эозинофильная инфильтрация других органов сопровождается легкими, быстро исчезающими признаками их поражения – гепатомегалией, симптомами гастрита, панкреатита, энцефалита, моно- и полиневропатией.
Острая эозинофильная пневмония протекает тяжело, с интоксикацией, фебрилитетом, болью в груди, миалгией, быстрым (в течение 1-5 суток) развитием острой дыхательной недостаточности, респираторного дистресc-синдрома. Для хронической формы типично подострое течение с потливостью, потерей массы тела, нарастанием одышки, развитием плеврального выпота.
Эозинофильная пневмония обычно длится от нескольких дней до 2-4 недель. Выздоровление может наступать спонтанно. При хронической форме продолжительное существование инфильтратов и рецидивы способствуют постепенному прогрессированию заболевания, развитию легочного фиброза и дыхательной недостаточности.
Диагностика эозинофильной пневмонии
Диагностика эозинофильной пневмонии включает проведение рентгенографии и КТ легких, общего анализа крови, анализа кала на яйца глист, бронхоальвеолярного лаважа, аллергопроб, серологических (РП, РСК, ИФА) и клеточных тестов (реакции дегрануляции базофилов и тучных клеток). Пациенты с эозинофильной пневмонией, как правило, имеют предшествующий аллергологический анамнез. Аускультация определяет небольшое количество влажных мелкопузырчатых хрипов или крепитацию. При обширных инфильтратах заметно укорочение легочного звука при перкуссии.
При рентгенографии легких больных пневмонией Лёффлера видны субплеврально расположенные одиночные (реже множественные, двусторонние) нечеткие затемнения средней интенсивности неправильной формы размером до 3-4 см. В окружении инфильтрата легочный рисунок усилен, тень корня легкого слегка расширена. Характерна быстрая динамика инфильтратов с миграцией по легочным полям и исчезновением не позднее 1-2 недель после обнаружения (чаще через 1-3 дня) без остаточной рубцовой деформации. При длительно поддерживающемся инфильтративном воспалении в ткани легких могут образоваться фиброзные очаги и кистозные полости.
В периферической крови на начальной стадии заболевания регистрируется лейкоцитоз, гиперэозинофилия (10-25%), при хронизации процесса уровень эозинофилов близок к норме. Часто выявляется высокое содержание в крови IgE (до 1000 МЕ/мл). В анализе лаважной жидкости также появляются эозинофилы (при острой форме – до 40% и более) и кристаллы Шарко-Лейдена. Анализ кала, проводимый с учетом цикла развития паразитов, при некоторых гельминтозах позволяет обнаружить яйца глист. По данным биопсии в альвеолах и интерстиции определяются эозинофилы, лимфоциты и макрофаги, гранулемы, поражение мелких сосудов.
Этиологическая диагностика эозинофильной пневмонии включает провокационные назальные и ингаляционные тесты, кожные пробы с аллергенами пыльцы, гельминтов, спор грибов, серологические анализы. «Никелевая» эозинофильная пневмония обычно сочетается с аллергическим контактным дерматитом и подтверждается положительным компрессным (аппликационным) тестом с никелем.
Бронхиальную проходимость оценивают при проведении исследования ФВД, бронхомоторных тестов. Дифференцировать эозинофильную пневмонию необходимо с пневмониями бактериального и вирусного генеза, туберкулезом, синдромом Вайнгартена, альвеолитом, десквамативным интерстициальным фиброзом. При атопической отягощенности показана консультация аллерголога, при респираторном рините — отоларинголога.
Лечение эозинофильной пневмонии
Основным в лечении эозинофильной пневмонии является устранение действия этиологически значимого фактора: контакта с аллергенами (аэроаллергенами, лекарствами), проведение дегельминтизации. Назначаются антигистаминные препараты, противопаразитарные средства. Имеются случаи спонтанного выздоровления без фармакотерапии. В случае тяжелой глистной инвазии с обезвоживанием организма или невозможности полного изъятия аллергена из окружающей среды лечение проводится в стационаре, в отделении пульмонологии.
При острой форме эозинофильной пневмонии применяются глюкокортикоиды, на фоне которых происходит быстрая (в течение 48 часов) регрессия воспаления. Дозу ГК подбирают индивидуально и снижают постепенно во избежание обострения. В тяжелых случаях требуются ИВЛ, длительная гормональная терапия. При бронхообструкции показаны ингаляционные ГК, бета-адреномиметики. Для лучшего отхождения мокроты используются отхаркивающие средства, дыхательная гимнастика. Проводится лечение сопутствующей бронхиальной астмы.
Прогноз эозинофильной пневмонии в целом благоприятный, возможно самопроизвольное разрешение инфильтратов. Правильное лечение и наблюдение пульмонолога позволяет избежать хронизации процесса и рецидивов. Профилактика эозинофильной пневмонии сводится к мерам гигиены, предотвращающим заражение организма гельминтами, контролю за приемом медикаментов, ограничению контакта с аэроаллергенами, проведению специфической гипосенсибилизации. При необходимости рекомендуется смена места работы.
Источник: www.krasotaimedicina.ru
Гиперэозинофилия при заболеваниях органов дыхания
Для цитирования: Чучалин А.Г. Гиперэозинофилия при заболеваниях органов дыхания // Регулярные выпуски «РМЖ». 2002. №23. С. 1047
НИИ пульмонологии МЗ РФ, Москва
 НИИ пульмонологии МЗ РФ, Москва
НИИ пульмонологии МЗ РФ, Москва
Г иперэозинофилия встречается при большой группе заболеваний, которые имеют разные механизмы возникновения, самые разнообразные клинические проявления и отличия в прогнозе и исходе. В клинической практике врачи многих специальностей имеют дело с больными, у которых повышено содержание эозинофилов в крови. Наиболее часто больные с гиперэозинофилией выявляются в практике пульмонологов и аллергологов. Однако данная диагностическая проблема не является редкостью при заболеваниях сердца и сосудов (системные васкулиты), у больных с неопластическими процессами. Особое место данный синдром занимает у больных с паразитарными, грибковыми, вирусными и другими заболеваниями (табл. 1). Описаны генетические врожденные формы гиперэозинофилии и идиопатический вариант ее возникновения. Ниже приводится рубрификация заболеваний, при которых может наблюдаться синдром гиперэозинофилии (P.Weller, 2002, Up–To–Date, Vol.10, №1). Каждый из разделов, приведенных в табл. 1, нуждается в самостоятельном анализе. Цель настоящего обзора – привлечь внимание врачей к проблеме гиперэозинофилии у больных с патологией дыхательной системы и рассмотреть дифференциально–диагностические алгоритмы при этой гетерогенной группе заболеваний. Общепринятой классификации заболеваний дыхательных путей при синдроме гиперэозинофилии не существует. Ниже приведены заболевания органов дыхания аллергической природы, сопровождающиеся гиперэозинофилией:

-
Простая эозинофильная пневмония
Другую группу, при которых аллергические реакции не играют патогенетической роли, составляют разнообразные по клиническим проявлениям заболевания с поражением органов дыхания. Так, к этой группе может быть отнесен гистиоцитоз Х, лимфомы и лимфогранулематоз, инфекционные заболевания негельминтной природы (СПИД, цитомегаловирусная инфекция) и др.
Под гиперэозинофильным синдромом понимают повышение числа эозинофилов в периферической крови свыше 250 клеток в 1 мкл. Физиологическая норма колеблется от 50 до 250 эозинофилов в 1 мкл. Критическим уровнем, который указывает на патологический процесс, связанный с увеличением числа эозинофилов, является уровень клеток, превышающий 450 в 1 мкл. При этом необходимо подчеркнуть, что уровень эозинофилов крови может не коррелировать с тканевой эозинофилией и их содержанием в бронхоальвеолярном лаваже. Классическим примером может служить гистиоцитоз Х (его другое название – эозинофильная гранулема): эозинофильная инфильтрация обнаруживается только при гистологическом исследовании биоптатов легочной ткани, полученной при открытой биопсии, в то время как в крови эозинофилии не отмечается. При идиопатическом легочном фиброзе также повышенное содержание эозинофилов выявляется только при исследовании жидкости бронхоальвеолярного лаважа.
При диагностике причины гиперэозинофилии должны быть учтены все детали истории жизни и болезни пациента. Важна информация о его увлечениях (например, любитель птиц) и путешествиях (Африка, Латинская Америка и другие регионы, в которых распространены грибковые и паразитарные заболевания).
Предмет особого внимания – назначение лекарственных средств, при приеме которых наиболее часто встречаются гиперэозинофильные реакции. К ним относят: нитрофураны, фенитоин, альфа–триптофан, ампициллин, ацетаминофен, пентамидин (при ингаляционном способе введения), ранитидин, колониестимулирующий фактор гранулоцитов–моноцитов, силикат алюминия и другие соли металлов. Следут выделить серосодержащие соли, которые используют при возделывании виноградников, наркотики (героин, кокаин), аллергию на латекс у рабочих резиновой промышленности и другие.
Реакция легочной ткани на прием лекарственных средств в настоящее время вызывает все большую озабоченность медиков. В последние годы были описаны гиперэозинофильные реакции и легочные инфильтраты при назначении кортикостероидных гормональных препаратов, кромогликата натрия и некоторых других перапаратов. Иммунологические механизмы аллергических реакций, возникающих на прием лекарственных средств, охарактеризованы недостаточно. Они чаще всего не зависят от иммуноглобулина класса Е.
Клинически патологическая реакция органов дыхания может протекать, как остро возникшее заболевание, или развиваться медленно, приобретая черты хронического процесса. В последнем случае всегда возникают диагностические сложности, так как порой бывает трудно установить причинную связь между симптомами болезни и длительным приемом лекарственного средства. В этом плане лучше известны побочные эффекты нитрофуранов. Так, описаны гиперэозинофильные легочные инфильтраты, возникшие после их приема; при длительном назначении возможно развитие волчаночно–подобного синдрома (J. Murray, J. Nadel, 1988).
Наиболее частыми реакциями со стороны органов дыхания могут быть эозинофильные пневмонии, альвеолит, интерстициальная пневмония, бронхиальная астма. Таким образом, врачу, который лечит больного с гиперэозинофилией, необходимо самым тщательным образом собрать лекарственный анамнез. Он должен провести своеобразную ревизию всех лекарственных средств, назначенных врачами самых разнообразных специальностей, а также точно знать, какие препараты больной принимал сам, без ведома врачей. Данное правило является одним из необходимых условий успешной диагностики и эффективного лечения.
Физикальное обследование несет очень важную диагностическую информацию о поражении нижнего или верхнего отделов дыхательных путей. Принципиальное значение в постановке диагноза имеет обнаружение симптомов, свидетельствующих о поражении не только легких, но и других органов и систем (сердце, центральная нервная система, почки, опорно–мышечный аппарат и другие). Клиническое обследование должно ориентировать врача на проведение рациональной диагностической программы, включая современные методы лабораторной и имидж–диагностики, иммуногистохимические и гистологические исследования.
Диагностический поиск при гиперэозинофилии должен быть направлен на обнаружение симптомов, свидетельствующих о мультиорганном патологическом процессе. Если клинический осмотр выявляет поражение не только легких, но и сердца, печени, селезенки, мышц, фасций, и других органов и систем, то речь, как правило, может идти о неаллергических системных заболеваниях или же идиопатическом гиперэозинофильном синдроме. В этом плане важным диагностическим признаком является высокая СОЭ, не характерная для аллергических заболеваний. При обследовании больных с гиперэозинофилией всегда обращают внимание на ее сочетание с повышением концентрации IgE, что в большей степени характерно для аллергических заболеваний, некоторых форм первичного системного васкулита (синдром Чардж – Стросса), а также грибковых заболеваний.
Простая эозинофильная пневмония
Простую эозинофильную пневмонию отождествляют с синдромом Леффлера. В 1932 году Леффлер опубликовал работу, посвященную дифференциальной диагностике легочных инфильтратов. Он описал четырех пациентов, у которых клиническая картина характеризовалась минимальными проявлениями со стороны дыхательных путей, гиперэозинофилией и самостоятельно разрешающимися инфильтратами, которые диагностировались только при рентгенографии органов грудной клетки. Ретроспективный анализ больных с простой эозинофильной пневмонией позволяет рассматривать клиническую картину более глубоко. Так, у больных часто появляются сухой непродуктивный кашель, хрипы в грудной клетке, по большей части в ее верхних отделах, ощущение легкой боли в области трахеи, что связывают с раздражением ее слизистой при прохождении личинок аскарид или других паразитов. Мокрота носит вязкий характер и может иметь легкий кровянистый оттенок. При рентгенографии легких выявляются инфильтраты округлой или овальной формы от нескольких миллиметров до нескольких сантиметров в обоих легочных полях. Эти инфильтраты сопровождаются увеличением числа эозинофилов в периферической крови до 10%. Инфильтраты держатся несколько недель, могут мигрировать по легочным полям и самостоятельно разрешиться, не оставив рубцовых изменений в легочной ткани.
Наиболее часто простая эозинофильная пневмония вызывается такими паразитами, как Ascaris lumbricoides, Strongyloides stercoralis, Ancylоstoma, Necator, Uncinaria. Личинки этих паразитов током крови могут доставляться в дыхательные пути, а затем, в конечном счете, – в желудочно–кишечный тракт. Рекомендуется проводить исследование мокроты и кала на предмет обнаружения личинок паразитов.
В мокроте обнаруживается повышенное содержание эозинофилов и продуктов их деградации – кристаллов Шарко–Лейдена. Диагностическое значение приобретает также повышение уровня IgE, как правило, выше 1000 единиц. Обнаружение такого высокого уровня IgE всегда побуждает исключать паразитарное или же грибковое заболевание. Гиперэозинофилия и гипериммуноглобулинемия (IgE) являются реакциями, направленными на элиминацию паразитов из организма. Эозинофилы секретируют такие пептиды, как эозинофильная пероксидаза, катионный протеин, большой основной белок, а также перекись водорода и другие биологически активные субстанции. Возрастает поляризация Th2 клеток, что приводит к повышенной секреции интерлейкина 5 и продукции IgE.
Патогенетические механизмы объясняют основные клинические проявления простой эозинофильной пневмонии. Так, становится понятным, почему появляется кашель, характер мокроты, хрипы в грудной клетке, гиперэозинофилия крови и мокроты, гипериммуноглобулинемия IgE, летучий характер эозинофильных инфильтратов.
W. Thurlbleck, A. Churg (1995) приводят случаи эозинофильной пневмонии, протекавшей по типу синдрома Леффлера и инициированные приемом сульфонамидов; в других сериях причиной пневмонии явились соли никеля, которые используются при чеканке монет.
Другие формы легочной патологии обусловлены инвазией паразитов непосредственно в легочную ткань, чем объясняют продолжительные клинические проявления эозинофильных инфильтратов. К такой форме паразитарной патологии относится парагонимоз (Paragonimus westermani, род нематод). Взрослые особи мигрируют через стенку кишки и диафрагмы в легочную ткань, индуцируя воспалительную реакцию. Исходом воспалительного процесса в легких является образование фиброзных участков, содержащих один–два гельминта. Фиброзные узлы могут сливаться, образуя участки кистозного перерождения легочной ткани. Особенностью клинической картины при парагонимозе является вовлечение в патологический процесс плевральной полости. Экссудат плевральной полости и инфильтрированная легочная ткань содержат преимущественно эозинофилы. Мокрота приобретает шоколадный оттенок, в ней часто присутствуют прожилки крови. Высокое содержание эозинофилов в крови наблюдается в начале заболевания, однако при хронических формах оно может быть в пределах нормальных величин.
Наконец, третьей формой паразитарного поражения легких и других органов человеческого организма является массивное проникновение личинок и яиц паразитов в ткани. В результате гематогенной диссеминации в легкие личинок и яиц развиваются кашель, хрипы, одышка. Для острых воспалительных реакций характерно увеличение числа эозинофилов в крови. Подобного типа воспалительные реакции наблюдаются при массивном проникновении личинок аскарид, трихин, шистосом, а также при стронгилоидозе. Среди паразитарных эозинофильных форм легочной патологии особое место занимают тропические формы, которые вызываются такими филяриями, как Wuchereria bancrofti, Brugia malayi.
Таким образом, простая эозинофильная пневмония чаще всего развивается при паразитарных заболеваниях и приеме некоторых лекарственных средств. Она характеризуется минимальными проявлениями бронхолегочного синдрома, гиперэозинофилией, гипергаммаглобулинемией IgE и «летучими» легочными инфильтратами. Прогноз благоприятен; как правило, не требуется назначения глюкокортикостероидов, поскольку происходит спонтанное разрешение инфильтратов. Бесспорно, у данной категории больных необходимо проводить дегельминтизацию. Другие формы паразитарного поражения легких отличаются клиническими проявлениями и механизмами патологических процессов. Эта группа легочной патологии также протекает с эозинофилией, что необходимо учитывать при проведении дифференциальной диагностики.
Острая эозинофильная пневмония
Острая эозинофильная пневмония (ОЭП) является своеобразным антиподом простой эозинофильной пневмонии. Она протекает с симптомами острой дыхательной недостаточности, угрожающей жизни больного человека. В клинической картине имеется много общего с десквамативной пневмонией и с респираторным дистресс–синдромом взрослых. Отличительной особенностью ОЭП является обнаружение более 40% эозинофилов в бронхоальвеолярной жидкости и хороший прогноз при назначении глюкокортикостероидов. Болезнь начинается остро, в течение 1-5 дней, драматически нарастают симптомы острой дыхательной недостаточности. По жизненным показаниям начинается искусственная вентиляция легких. Реанимационным мероприятиям предшествует короткий период, когда больные жалуются на боль в грудной клетке без определенной локализации, мышечную боль, повышенную температуру тела.
При обследовании могут выслушиваться крепитирующие «целлофановые» хрипы. При рентгенологическом обследовании органов грудной клетки выявляются интенсивные смешанной природы инфильтраты, которые распространяются как на альвеолярное, так и интерстициальное пространство. Локализация инфильтратов самая разнообразная, но преимущественно – в верхних отделах легких (при хронической эозинофильной пневмонии инфильтраты локализуются в основном на периферии легких). Количество эозинофилов в периферической крови, как правило, нормальное, что особенно контрастирует с высоким их содержанием в бронхоальвеолярной жидкости – от 12 до 44%, тогда как в норме определяют единичные клетки. Попытки установить инфекционную природу безуспешны, даже если проведена биопсия легочной ткани, так же как не удается увязать происшедшие изменения с приемом лекарственных средств. Компьютерная томография высоких разрешений выявляет диффузные консолидирующиеся инфильтраты, которые распространяются на альвеолярное пространство и захватывают интерлобарные перегородки. Инфильтративный процесс часто распространяется на плевру. Данный признак может быть использован в дифференциальном диагнозе ОЭП с идиопатическим интерстициальным фиброзом легких. Плевральное повреждение более чем в 50% случаев сопровождается образованием экссудата в плевральной полости, чаще всего бывает двухстороннего. Важным подспорьем в постановке окончательного диагноза является быстрое исчезновение инфильтратов: в течение нескольких дней после назначения глюкокортикостероидов.
Патологические особенности ОЭП были изучены Davis et al. (1986), описавшими идиопатическую форму острой дыхательной недостаточности, для которой характерным оказалось высокое содержание эозинофилов в бронхоальвеолярном лаваже. Другая особенность состояла в том, что был хороший ответ на терапию глюкокортикостероидами без последующего обострения заболевания. Болезнь протекала остро, в дальнейшем рецидива не наблюдалось. В анамнезе не было никаких сведений о наличии бронхиальной астмы. Таким образом, при развитии ОЭП были исключены инфекционные заболевания дыхательных путей, бронхиальная астма и не было установлено связи с приемом известного лекарственного средства, что давало основание рассматривать эту форму патологии, как идиопатическую.
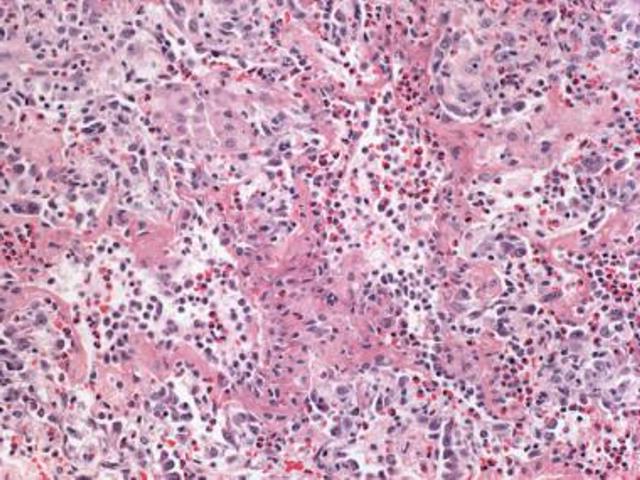
Tazelaar et al. описали морфологические особенности ОЭП (рис. 1). Они указали на острое и диффузное геморрагическое поражение альвеол с выраженной инфильтрацией эозинофилами, которые депонировались в альвеолах и интерстиции. Отмечались гиалиновые мембраны и гиперплазия пневмоцитов второго типа.

Рис. 1. Острая эозинофильная пневмония
Дифференциальный диагноз проводится с диффузным альвеолярным повреждением, острой интерстициальной пневмонией и хронической эозинофильной пневмонией. Отличительной чертой является обнаружение при ОЭП кластеров эозинофилов (5–10 клеток в поле зрения). От хронической эозинофильной пневмонии она отличается продолжительностью клинических проявлений болезни, т.е. в основе дифференциального диагноза лежат особенности клинической картины этих форм пневмонии.
Хроническая эозинофильная пневмония
Термин хроническая эозинофильная пневмония (ХЭП) был введен в клиническую практику Carrington et al. в 1969 г. Авторы наблюдали группу больных из девяти человек, все они были женщины в возрасте около пятидесяти лет. Основные клинические проявления – снижение веса, ночные поты, нарастающая в своей интенсивности одышка. Шесть женщин из девяти страдали бронхиальной астмой, но характер одышки у них существенно изменился и присоединились симптомы общей интоксикации. Особое внимание привлекли изменения, выявленные при проведении рентгенографии органов грудной клетки. У всех больных были выявлены легочные инфильтраты, расположенные по периферии, так что создавалось впечатление о наличии жидкости в плевральной полости. В последующие годы к этой клинической проблеме возвращались многие авторы (J. Murray, J. Nadel, 1988; M. Thurlbeck, A. Churg, 1995 и другие). К тому времени сформировалась клиническая концепция хронической эозинофильной пневмонии. Болезнь не протекает так остро и с признаками острой дыхательной недостаточности, как это наблюдается при ОЭП. Другая отличительная особенность, что важно учитывать при дифференциальной диагностике с простой эозинофильной пневмонией – легочные инфильтраты спонтанно не разрешаются, и больные с ХЭП нуждаются в лечении. Наконец, при этой форме пневмонии установлены характерные рентгенологические и морфологические изменения, что и предопределило правомерность выделения этой категории больных.
Итак, основные клинические проявления ХЭП – кашель, одышка, повышение температуры тела, потливость, снижение массы тела, реже – продукция мокроты, кровохарканье. Около 50% больных в анамнезе имеют указание на бронхиальную астму, у большинства из них выявляется эозинофилия периферической крови. Высокое содержание эозинофилов отмечается при исследовании мокроты. Важное диагностическое значение имеет обнаружение эозинофилов в бронхоальвеолярном лаваже, которые могут доминировать над другими клетками. Проведение бронхоальвеолярного лаважа является необходимой диагностической процедурой у больных с ХЭП.
Причина возникновения ХЭП остается мало изученной, поэтому ее рассматривают, как идиопатическое заболевание. В последние годы появились сообщения о роли лекарственных средств, индуцирующих ее возникновение. В эту группу лекарственных препаратов внесены блеомицин, нитрофураны, парааминосалициловая кислота, пенициллин, сульфаниламиды, L–триптофан, а также кокаин, соли никеля. Выше уже обсуждалась необходимость самой тщательной ревизии лекарственных препаратов, которые были назначены больному с гиперэозинофилией.
Большим подспорьем в постановке диагноза служат рентгенологические методы (рис. 2). При рентгенографии органов грудной клетки у большинства больных выявляются периферические, не сегментарные, облаковидные инфильтраты, иногда – феномен «матового стекла». Они преимущественно локализуются в области верхушек легких и чаще аксиллярно. Компьютерная томография легких позволяет получить более точную диагностическую информацию о локализации инфильтратов, их распространенности и связи с плеврой.

Рис. 2. Хроническая эозинофильная пневмония
Патоморфологические изменения при ХЭП (рис. 3) характеризуются скоплением в альвеолярном пространстве альвеолярных макрофагов с заметным увеличением числа эозинофилов. Макрофаги содержат фагоцитируемые ими гранулы эозинофилов. На ранних стадиях заболевания наблюдается белковый экссудат в межальвеолярных перегородках, с формированием эозинофильных абсцессов и появлением гистиоцитов. Отмечается гиперплазия пневмоцитов второго типа, которая сопровождается воспалительными реакциями интерстициальной ткани.

Рис. 3. Хроническая эозинофильная пневмония
Достаточно сложной областью является дифференциальная морфологическая диагностика ХЭП с синдромом Чардж–Стросса, эозинофильной гранулемой, десквамативной интерстициальной пневмонией и гранулематозом Вегенера. Отличительной морфологической чертой синдрома Чардж–Стросса являются признаки гранулематозного васкулита и развитие некротической гранулемы, что не характерно для больных с хронической эозинофильной пневмонией. При эозинофильной гранулеме преобладают изменения в интерстициальной легочной ткани, в которой заметно возрастает число гистиоцитов, появляются клетки Langerhans, а также эозинофилы. Десквамативная интерстициальная пневмония, описанная А.А. Liebow, характеризуется аккумуляцией альвеолярных макрофагов в альвеолярном пространстве. Эозинофилы при этой форме воспалительной реакции не определяются. Гранулематоз Вегенера характеризуется развитием ангиоцентрической гранулемы, которая осложняется асептическим некрозом. Наконец, следует указать на морфологические отличия при инфекционных легочных процессах, при которых удается идентифицировать патоген, что исключает идиопатическую природу ХЭП.
Лечебная программа при ХЭП основана на применении глюкокортикостероидов. Однако следует подчеркнуть, что приблизительно у 10% больных выздоровление наступает без применения каких-либо лекарственных средств. Учитывая подострое течение болезни и возможность спонтанного разрешения воспалительного процесса, необходимо проявлять сдержанность при назначении медикаментозной терапии. В практическом смысле это означает, что больные нуждаются в проведении доказательной диагностики, динамического наблюдения за течением болезни, и только после этого решается вопрос о назначении глюкокортикостероидов.
Адекватная инициальная терапия у больных с хронической эозинофильной пневмонией основана на применении преднизолона в дозе от 40 до 60 мг в сутки. Данная доза сохраняется в течение 2-6 недель до полного разрешения инфильтратов в легочной ткани, после чего суточная доза преднизолона снижается до 20–30 мг в сутки и продолжается еще восемь недель. Подобная жесткая схема назначения системных глюкокортикостероидов продиктована тем, что у этой категории больных достаточно часто происходит обострение болезни (по типу синдрома отмены). Рекомендуется прибегать к альтернирующей схеме назначения глюкокортикостероидов. Если болезнь осложняется развитием симптомов острой дыхательной недостаточности, то рекомендуется прибегать к пульс–терапии. С этой целью используется метилпреднизолон, который назначают в дозе 250 мг в/в каждые 6 часов, сочетая с приемом препаратов per os.
Обострение заболевания происходит более чем у 80% больных ХЭП и наблюдается в сроки от нескольких месяцев до года. При обострении заболевания необходимо вернуться к исходным дозам глюкокортикостероидов, чтобы добиться хорошего контроля над течением заболевания. Ингаляционные глюкокортикостероиды во время «пика» заболевания не рекомендуется назначать; их применяют в период снижения дозы преднизолона, с тем чтобы предотвратить развитие синдрома отмены.
Критериями эффективности проводимой терапии являются исчезновение одышки, нормализация температуры, снижение числа эозинофилов в периферической крови. При контрольном рентгенологическом исследовании органов грудной клетки большинство инфильтратов в течение короткого времени подвергаются обратному развитию. Обычно при правильно подобранной дозе преднизолона и чувствительности к нему процесс разрешается в течение двух недель. Более чувствительным методом в оценке эффективности терапии преднизолоном является компьютерная томография, которая позволяет проследить этапы разрешения пневмонии. В оценке эффективности терапии большое значение имеет нормализация числа эозинофилов в периферической крови и их исчезновение в бронхиальном секрете, снижение уровня IgЕ и нормализация СОЭ.
Клиническая проблема состоит в предупреждении нежелательных побочных эффектов при проведении терапии преднизолоном. Обычно лечение рекомендуется проводить в течение 6-9 месяцев. Прогноз считается неблагоприятным, если при указанной тактике ведения больного с ХЭП наступает обострение заболевания.
Идиопатический гиперэозинофильный синдром
Идиопатический гиперэозинофильный синдром (ИГЭС) характеризуется длительным повышением числа эозинофилов в периферической крови и инфильтрацией этими клетками многих органов и тканей, что и обусловливает клиническую картину мультиорганного повреждения. Данный синдром относится к числу гетерогенных по своим клиническим проявлениям и исходам, что, видимо, связано с различными причинами его возникновения и патогенетическими механизмами. Однако современное знание этой проблемы не позволяет разграничить возможно разные болезни, которые сегодня объединены в одну рубрику ИГЭС.
В постановке диагноза клиницисты ориентируются на следующие признаки: эозинофилия периферической крови более 1500/мкл, сохраняющаяся в течение более чем шести месяцев; исключены такие причины, как паразитарная инфекция и аллергические заболевания; симптомы мультиорганного патологического процесса. Указанные критерии свидетельствуют о том, что клиницисту при постановке диагноза ИГЭС необходимо исключить большую группу заболеваний, при которых происходит повышение числа эозинофилов. Иначе говоря, диагностический процесс построен по принципу исключения как известных, так и идиопатических заболеваний с гиперэозинофилией.
Клиническая картина синдрома проявляется такими неспецифическими симптомами, как общее недомогание, кашель (как правило, непродуктивный), мышечные боли, ангионевротический отек, крапивница, повышение температуры тела, нарушение зрения. Поражение сердечно–сосудистой системы, нервной системы и селезенки происходит более чем у 80% больных; реже можно наблюдать патологические изменения со стороны печени, желудочно–кишечного тракта, органа зрения.
Ключевую роль в постановке диагноза играет подсчет числа лейкоцитов и формулы крови. Так, число лейкоцитов у отдельных больных повышается до 90000 и более, что всегда побуждает исключать лейкоз. Высокое содержание среди прочих клеток белой крови приходится на зрелые формы эозинофилов, однако у части больных появляются и клетки–предшественники эозинофилов. Исследование костного мозга демонстрирует его обогащение как зрелыми формами эозинофилов, так и их предшественниками. Хромосомных и цитогенетических изменений при ИГЭС не описано.
Прогностически неблагоприятным признаком считается поражение сердца, так как это может стать причиной инвалидности, а при особенно тяжелых формах патологического процесса – и непосредственной причиной смерти. В клинической картине можно выделить три фазы поражения миокарда. Начальная стадия описывается, как стадия острого некроза; интермиттирующая стадия, следующая за некротической, характеризуется образованием внутрисердечных тромбов, которые формируются на месте развившегося ранее некроза; наконец, третья стадия – фибротическая. Острая стадия некроза миокарда развивается в первые полтора месяца от развития гиперэозинофильного синдрома. Повреждение эндомиокарда происходит вследствие его инфильтрации лимфоцитами и эозинофилами; из гранул последних выделяется значительное число веществ, приводящих к некрозу кардиомиоцитов и формированию асептических микроабсцессов миокарда. На этой стадии заболевания клинические проявления минимальны, и лишь только происшедшая тромбоэмболия и активный поиск ее источника могут выявить признаки повреждения миокарда, наступившего вследствие эозинофильной инфильтрации эндомиокарда и развившегося некротического процесса. Начальные проявления эозинофильной инфильтрации могут подтверждаться биопсией эндомиокарда, так как другие диагностические методы малоспецифичны и малочувствительны в диагностике поврежденного миокарда. Клиницистам данная категория больных больше известна по стадии массивной тромбоэмболии или же стадии фиброза миокарда, когда формируется рестриктивная кардиомиопатия и выраженная регургитация через митральный и трикуспидальный клапаны.
Неврологические симптомы у больных с ИГЭС могут возникнуть вследствие тромбоэмболии сосудов головного мозга, а также проявиться симптомами энцефалопатии или периферической нейропатии. Церебральная тромбоэмболия возникает вследствие заноса тромба из полости сердца и проявляется в виде инсульта или же преходящих ишемических эпизодов. Терапия антикоагулянтами, как правило, не приносит желаемого эффекта, так как эмболии могут рецидивировать несмотря на нее. Энцефалопатия проявляется изменениями в сфере сознания, снижением памяти, возможно развитие атаксии. У некоторой части больных появляются признаки поражения моторных нейронов, о чем свидетельствует возрастающий мышечный тонус, положительный рефлекс Бабинского. Периферическая нейропатия возникает приблизительно у каждого второго больного с ИГЭС в виде изменения чувствительности и атрофии мышц. О природе развивающейся нейропатии пока мало что известно.
Патологические изменения со стороны кожных покровов являются достаточно частой клинической проблемой у больных с ИГЭС. Больные часто обращаются по поводу ангионевротических отеков, уртикарных и эритематозных высыпаний, образования зудящих папул и узелков. В основе возникновения кожных симптомов лежит периваскулярная инфильтрация эозинофилами, в меньшей степени – нейтрофилами. Развитие кожных симптомов, таких как ангионевротический отек, уртикарные высыпания, относится к числу признаков, которые свидетельствуют о благоприятном течении болезни. Они достаточно быстро регрессируют при назначении терапии глюкокортикостероидами.
Разнообразны по своим клиническим проявлениям изменения, которые наблюдаются со стороны органов дыхания. Больные часто жалуются на появление непродуктивного кашля, одышку, но бронхиальная астма не является характерным признаком для больных с ИГЭС. При рентгенологическом исследовании часто выявляются инфильтраты, возникающие вследствие миграции эозинофилов в паренхиму легких. При далекозашедших стадиях возможно развитие фиброза легочной ткани или инфарктных пневмоний.
Другие органы и системы в патологический процесс при ИГЭС вовлекаются реже. Автор наблюдал больную, у которой была диагностирована эозинофильная инфильтрация слизистой желудка, кишечника; в клинику она обратилась по поводу обострения бронхиальной астмы и гиперэозинофильного синдрома. Отдаленное наблюдение за больной выявило поражение клапанного аппарата сердца и развитие признаков застойной сердечной недостаточности.
Дифференциальная диагностика при автора проводится с паразитарными и грибковыми заболеваниями, острой эозинофильной лейкемией, синдромом Чардж–Стросса.
Лечебная программа включает назначение глюкокортикостероидов только на этапе мультиорганного поражения. На начальных этапах заболевания, когда выявляется высокое содержание эозинофилов в крови и отсутствуют признаки поражения сердца, легких, нервной системы, кожных покровов, рекомендуется ограничиться только наблюдением за больными. Терапия глюкокортикостероидами дополняется назначением циклоспорина, интерферона- a в тех случаях, когда в клинической картине появляются признаки мультиорганной патологии и низкой эффективности преднизолона.
Бронхиальная астма (БА) относится к числу заболеваний, которые распространены в современном обществе и сохраняют тенденцию к дальнейшему росту. Болезнь определяется, как хроническое воспалительное заболевание дыхательных путей, которое протекает при участии большого количества клеток, но доминирующая роль принадлежит эозинофилам. Ведущие проявления – приступы одышки, кашель, повышенная продукция вязкого бронхиального секрета. Эти клинические признаки обусловлены преходящей обструкцией дыхательных путей, возникающей вследствие спазма гладких мышц бронхов, отека слизистой дыхательных путей и образования вязкого секрета, способного обтурировать их проходимость. У больных БА, умерших на высоте status asthmaticus, при проведении аутопсии обнаруживают выраженную гиперинфляцию, легочная ткань не коллабирует после вскрытия грудной клетки, так как просвет особенно мелких по диаметру бронхов обтурирован слизистыми пробками. Они в виде слепков часто воспроизводят анатомическую структуру бронхов. Эозинофилы – основные клетки, которые входят в состав детрита слизистой пробки. Другими элементами слизистой пробки являются спирали Куршмана, десквамированный эпителий с тельцами Креола.
При гистологическом исследовании обращает на себя внимание возросшее число бокаловидных клеток, которые находятся в состоянии гипертрофии. Морфологическим маркером БА является утолщение базальной мембраны, которая превышает 17 микрон (при норме не более 7 микрон). Эти изменения в базальной мембране обусловлены отложением коллагена IV типа, но не депозитами, состоящими из иммуноглобулинов. Особое внимание уделяется гипертрофии гладких мышц бронхов, степень которой коррелирует с тяжестью течения БА. Необходимо подчеркнуть, что аккумуляция эозинофилов в толще стенки бронхов при БА не сопровождается появлением легочных эозинофильных инфильтратов, развитием мультиорганной патологии.
Маркером БА является повышение концентрации оксида азота в выдыхаемом воздухе, которое наблюдается только лишь при этой патологии, может служить дифференциально-диагностическим тестом при гиперэозинофильном синдроме. Из большой группы легочных заболеваний повышение концентрации оксида азота происходит только у больных БА.
Ингаляционные глюкокортикостероиды рассматриваются, как базисная терапия при лечении больных, страдающих БА средней и тяжелой степени тяжести (в отличие от других форм легочной патологии, которые сопровождаются повышенным содержанием эозинофилов в мокроте и крови).
Аллергический ринит (АР) часто рассматривают, как состояние, которое предшествует развитию бронхиальной астмы. При АР сравнительно часто отмечается повышение числа эозинофилов как в периферической крови, так и в секрете, полученном из носа. Топическая эозинофилия носового секрета не коррелирует с уровнем эозинофилов в периферической крови. В плане дифференциальной диагностики необходимо учитывать, что бронхиальная астма может возникать без симптомов предшествующего аллергического ринита.
Полипы слизистой носа возникают как у больных с нарушенной толерантностью к аспирину и нестероидным противовоспалительным препаратам (аспириновая бронхиальная астма), так и у больных без признаков бронхиальной астмы.
Наконец, выделен неаллергический ринит, который протекает с повышенным содержанием эозинофил
Источник: www.rmj.ru
Эозинофильная пневмония: симптомы и лечение

Эозинофильная пневмония — основные симптомы:
- Высыпания на коже
- Слабость
- Кожный зуд
- Увеличение печени
- Повышенная температура
- Боль в груди
- Увеличение селезенки
- Одышка
- Боль в эпигастральной области
- Вздутие живота
- Потливость
- Повышенная утомляемость
- Сухой кашель
- Мокрота с кровью
- Боль в мышцах
- Интоксикация
- Изжога
- Снижение массы тела
- Нарушение дыхания
- Дыхательная недостаточность
Эозинофильная пневмония – болезнь лёгких инфекционно-аллергической природы, при которой в альвеолах скапливаются эозинофилы, а также наблюдается эозинофилия в крови. Эозинофилы – компоненты иммунной системы человека. Их количество возрастает в тех случаях, когда в лёгких развиваются воспалительные и аллергические процессы. В том числе возрастает количество эозинофилов при бронхиальной астме, часто сопровождающей данную патологию.
Кроме того, необходимо отметить, что эозинофилы обнаруживаются не только в дыхательных пузырьках лёгких (альвеолах), но и крови. До сих пор учёными не установлено, по какой причине альвеолы наполняются эозинофилами, тем не менее есть предположения, что именно может вызвать такую патологию, как эозинофильная пневмония.
Самой частой причиной развития данного заболевания являются глистные инвазии. Данную разновидность эозинофильной пневмонии описал в позапрошлом веке Леффлер, который обнаружил, что летучие инфильтраты в лёгких возникают из-за того, что личинки гельминтов мигрируют по организму, и, попадая в альвеолы, вызывают раздражение, на что иммунная система отвечает выработкой эозинофилов.
Болезнь чаще всего развивается у людей молодого возраста – от 19 до 40 лет, причём болеют люди обоих полов.
Практически любой гельминт может стать причиной развития такого заболевания. В частности, известно, что эозинофилы вырабатываются в лёгких при попадании в орган личинок шистосомоза, токсокар, аскарид, трихинелл и других гельминтов. Яйца глистов заносятся в лёгочные ткани через кровеносные сосуды, а взрослые особи попадают в лёгкие по восходящему пути.
Кроме глистных инвазий, вызывать данную болезнь могут и другие факторы, например, грибковая инфекция. Кроме того, частой причиной развития болезни становится аллергическая реакция на различные воздействия:
- лекарственные препараты;
- ингаляционные аллергены (пыльцу цветов, шерсть животных);
- профвредности (пыль, сыпучие вещества, токсические испарения и т. д.).
Лекарствами, которые чаще всего могут стать причинно развития данной болезни, являются:
- сульфаниламидные препараты;
- пенициллины;
- ацетилсалициловая кислота;
- гормональные лекарства.
Что касается ингаляционных аллергенов, то чаще всего это пыльца растений и цветущих деревьев (ландыша, лилии, липы и других). К химическим компонентам, которые бывают на производствах и могут вызвать также развитие данного заболевания у человека, относятся соли никеля.
В редких случаях эозинофильная пневмония может стать проявлением сывороточной болезни при введении туберкулина. Лечение в большинстве случаев предполагает исключение контакта с аллергеном.
Данная патология бывает трёх видов:
При простой форме симптомы не слишком выражены. Больные жалуются на слабость, утомляемость, повышение температуры тела до субфебрильных показателей, появление невыраженного кашля, характер которого сухой, а также незначительную болезненность в области трахеи. Иногда при кашле у пациентов может выделяться мокрота, в которой наблюдаются примеси крови. Если гельминтизация организма получила широкое распространение, на теле человека может появиться сыпь и зуд, а также развивается одышка с бронхиальным компонентом.
В случаях, когда яйца гельминтов попадают в другие органы, могут наблюдаться симптомы их вовлечения в воспалительный процесс, которые исчезают достаточно быстро – увеличение печени, селезёнки, воспаление слизистой желудка с появлением симптомов гастрита, развитие панкреатита и т. д.
Острая эозинофильная пневмония – состояние, которое начинается внезапно с повышения температуры тела. В этом случае болезнь протекает тяжело, с выраженной симптоматикой интоксикации. Пациенты жалуются на:
- боли в мышцах;
- боль в груди;
- нарушение дыхание и появление одышки.
Очень быстро, буквально за несколько дней, может развиться дыхательная недостаточность или респираторный дистресс-синдром. Лечение данной патологии проводить намного сложнее, чем при других формах, и требуется госпитализация пациента.
Хроническая эозинофильная пневмония – это болезнь, которая длится более четырёх недель, и характеризуется менее выраженной симптоматикой. Хроническая форма патологии чаще всего встречается у женщин с бронхиальной астмой в анамнезе. Протекает болезнь подостро – с повышенной потливостью, потерей массы тела и нарастанием одышки.
Иногда симптомы заболевания так же внезапно исчезают, как и возникли, и происходит самоисцеление организма без применения медикаментозной терапии. Особенно часто это встречается при простой форме патологии. В остальных случаях болезнь длится от нескольких дней до 2 недель. При хронической форме заболевание прогрессирует и приводит к развитию инфильтратов, нарушению функции дыхания и развитию лёгочного фиброза.
Поставить диагноз эозинофильная пневмония сложно, основываясь только на рентгенологическом исследовании или данных КТ. Поэтому показательными в этом случае становятся анализы крови, в которых определяется эозинофилия и сильное повышение СОЭ. Также для подтверждения диагноза показано проведение анализа кала на яйца глистов, взятие аллергопроб и проведение серологических тестов. Аускультация позволяет услышать влажные мелкопузырчатые хрипы или крепитацию. В случае множественных очагов инфильтрации в поражённом органе, при перкуссии определяется укорочение лёгочного звука.
Так как данное заболевание вызывают чаще всего глистные инвазии, лечение предполагает назначение противоглистных препаратов. Антибактериальное лечение в этом случае не является эффективным, поэтому антибиотики пациентам с такой патологией, как эозинофильная пневмония, не выписывают.
Очень важно проводить лечение заболевания после определения и устранения аллергена, его вызвавшего. Поэтому если патология развилась на фоне других аллергических воздействий (не гельминтов), тогда требуется устранить эти воздействия, чтобы начать эффективную терапию. Зачастую применение глюкокортикостероидов при этом заболевании даёт положительный эффект уже в течение двух суток – происходит регрессия воспаления. Поэтому лечение глюкокортикостероидами является ещё и диагностическим критерием в случае возникновения сомнений в правильности поставленного диагноза – если эффект отсутствует, значит у больного не эозинофильная пневмония, а если присутствует эффект от терапии, значит диагноз поставлен верно.
В тяжёлых случаях и при развитии осложнений (дыхательная недостаточность, лёгочный фиброз) требуется проведение ИВЛ, а также назначение длительной гормонотерапии.
Если Вы считаете, что у вас Эозинофильная пневмония и характерные для этого заболевания симптомы, то вам могут помочь врачи: терапевт, педиатр, пульмонолог.
Также предлагаем воспользоваться нашим сервисом диагностики заболеваний онлайн, который на основе введенных симптомов подбирает вероятные заболевания.

Лейкемия (син. лейкоз, лимфосаркома или рак крови) представляет собой группу опухолевых заболеваний с характерным бесконтрольным разрастанием и различной этиологией. Лейкемия, симптомы которой определяются исходя из конкретной ее формы, протекает с постепенным замещением нормальных клеток лейкозными, на фоне чего развиваются серьезные осложнения (кровотечения, анемия и пр.).

Гистоплазмоз – недуг, развитие которого происходит из-за проникновения в тело человека специфической грибковой инфекции. При данном патологическом процессе поражаются внутренние органы. Патология опасная, так как она может развиться у людей из различных возрастных категорий. Также в медицинской литературе можно встретить и такие названия недуга – болезнь долины Огайо, болезнь Дарлинга, ретикулоэндотелиоз.

Эозинофилия – состояние организма, при котором в крови диагностируется относительное или абсолютное возрастание количества эозинофилов. Вследствие этого может наблюдаться инфильтрация данными клетками других тканей. Стоит отметить тот факт, что эозинофилия не является самостоятельным заболеванием. Это своеобразный симптом, который указывает на наличие в организме человека различных аллергических, инфекционных, аутоиммунных и прочих патологий.

Билиарный цирроз является патологией печени, возникающей вследствие длительного нарушения оттока желчи из-за холестаза или поражения желчевыводящих путей. Это процесс хронического воспаления, имеющего аутоиммунный генез. Патология бывает вторичной и первичной. Стоит отметить, что преимущественно у людей с этой патологией наблюдается первичный билиарный цирроз печени.

Фасциолез – представляет собой внекишечный гельминтоз, обусловленный патологическим влиянием паразита на паренхиму печени и желчевыводящие протоки. Подобный недуг, относится к категории наиболее распространённых глистных инвазий человеческого организма. Источником недуга является возбудитель, которым может быть двуустка печёночная или двуустка гигантская. Помимо этого, клиницисты выделяют несколько путей заражения таким микроорганизмом.
При помощи физических упражнений и воздержанности большая часть людей может обойтись без медицины.
Источник: simptomer.ru
Способы диагностики и методы лечения эозинофильной пневмонии
Патология легких, отличающаяся повышенной эозинофилией и переходящими инфильтратами, называется эозинофильной пневмонией. Чаще всего заболевание диагностируется у пациентов, возраст которых – от 16 до 40 лет. Проблема имеет аллергическую природу.
- Этиология заболевания
- Провоцирующие причины
- Признаки заболевания
- Диагностика
- Методы лечения
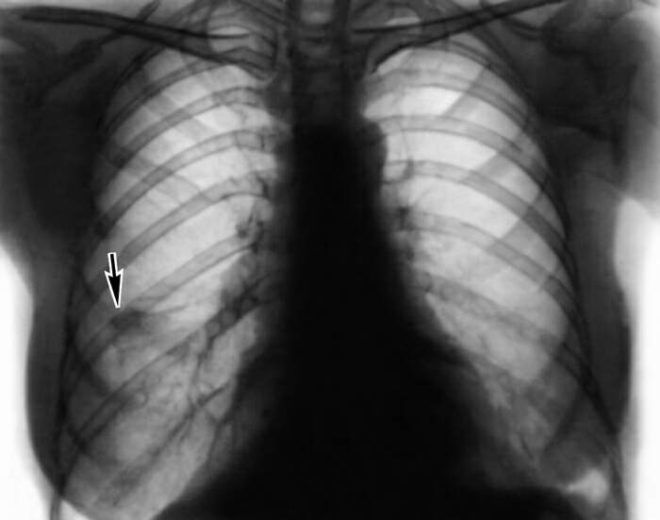
Эозинофилами называют компоненты иммунной системы. Во время развития аллергических либо воспалительных процессов их количество резко возрастает. То же самое отмечается и во время бронхиальной астмы, которая сопровождает развитие описываемой патологии.
Эозинофильная пневмония – процесс в легких, который имеет инфекционно-аллергическую природу. В альвеолах легких наблюдается скопление эозинофилов. Истинные причины наполнения альвеол указанными компонентами до конца не установлены.
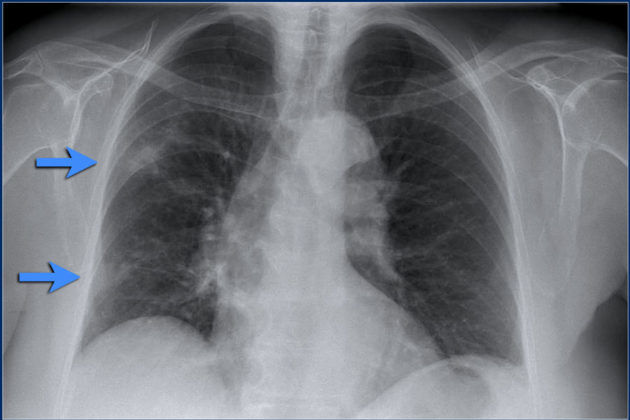
Поражение легких, сопровождающееся скоплением эозинофилов, провоцируют патогенные элементы, имеющие аллергическое или инфекционно-аллергическое происхождение. Эозинофилы вызывают повышенную чувствительность организма. В качестве причин, вызывающих данную патологию, выделяют несколько состояний.
Во время миграции личинок паразитов нарушается целостность легочной ткани. К процессу могут быть причастны такие виды гельминтов, как аскариды, нематоды, шистосомы, парагонимусы, токсокары и некоторые другие. При попадании в ткань легких паразиты вызывают эозинофильное поражение, сопровождаемое образованием инфильтратов.

Споры грибов представляют опасность для людей, чувствительность которых к ним повышена.
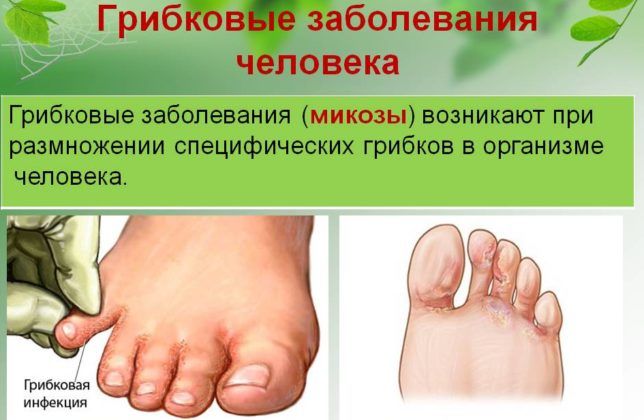
Присутствие в окружающей среде аллергенов
При приеме медикаментов, которые организм не воспринимает, возникает аллергическая реакция. Это происходит в отношении пенициллина и нитрофуранов, сульфаниламидов и изониазида. Аллергенным считается аспирин, некоторые гормональные препараты, соединения золота. Повышенная чувствительность дыхательной системы выражается в возникновении кожных реакций и появлению воспалительного процесса в легких. Цветочная пыльца часто вызывает проявления аллергии.
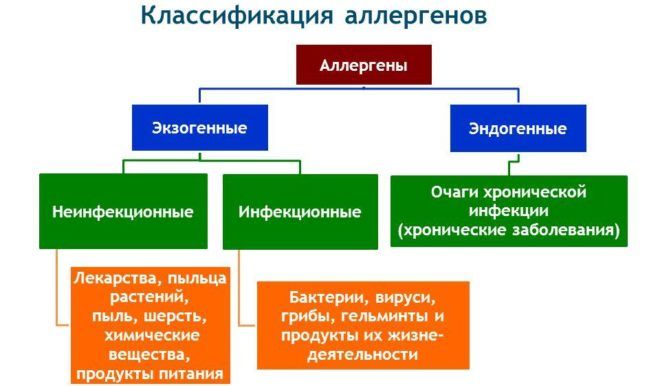
Профессиональные вещества, вредно влияющие на организм

Возбудителями эозинофильной пневмонии становятся химические реагенты, используемые в промышленном производстве, например, соли никеля. В некоторых случаях реакция наблюдается в отношении некоего препарата бытовой химии, используемого в домашних условиях.
Причина развития эозинофильной пневмонии – реакция повышенной чувствительности немедленного типа. В крови пациента определяется не только увеличенное число эозинофилов, но и гипериммуноглобулинемия.
Чаще всего эозинофильная пневмония развивается у достаточно молодых людей, возраст которых не достиг отметки в 45 лет. Первое, что необходимо предпринять для начала лечения – исключить контакт с аллергеном, который вызвал появление эозинофильного воспаления.
Вариантов проявлений основных симптомов эозинофильной пневмонии может быть несколько. Так, воспаление легких, имеющее аллергическую этиологию, часто протекает практически бессимптомно. Жалобы при заболевании могут быть очень скудными, симптомы – приниматься за признаки других заболеваний. Практически единственный выход в данной ситуации – провести рентгенологическое исследование, а в условиях лаборатории исследовать некоторые показатели крови.
Если эозинофильная пневмония обусловлена проникновением личинок гельминтов в ткань легкого, то к симптомам добавляются:
- высыпания на коже;
- одышка;
- сильный зуд;
- проявления астмы.



Эозинофильная инфильтрация других органов сопровождается признаками, которые пропадают достаточно быстро. Это могут быть симптомы следующих заболеваний: гастрит, энцефалит, панкреатит, полиневропатия и гепатомегалия.

Течение хронической эозинофильной пневмонии довольно тяжелое, сопровождающееся интоксикацией организма, сильными болевыми ощущениями в области грудной клетки, миалгией. При заболевании отмечается дыхательная недостаточность, в некоторых случаях течение пневмонии обостряется проявлениями потливости, нарастающей одышки. Масса тела значительно снижается.
Если первые признаки заболевания не вызвали подозрений и эозинофильное поражение легочной ткани все же развилось, то длительность процесса излечения может составлять до одного месяца. Выздороветь такой пациент может неожиданно. Спонтанное пропадание признаков пневмонии – отличительная черта данной патологии. Если форма заболевания стала хронической, то возможны рецидивы, повторное появление инфильтратов и отмирание легочной ткани.
Назначение терапии заболевания может производиться только после проведенной диагностики. Она включает несколько манипуляций.
Рентгенография. При наличии патологии процедура позволит определить одиночные, расположенные субплеврально затемнения с нечеткими контурами, интенсивность которых выражена средне, а форма – неправильная. Диаметр образований может достигать 3–4 сантиметров. Легочный рисунок в окружении инфильтрата выражен более ярко. Не позднее 2 недель с момента обнаружения инфильтраты пропадают, но перед этим они мигрируют по легочным полям. Если воспаление не проходит, то в тканях возможно образование кист и фиброзных очагов.
Общий анализ крови. Начальная стадия заболевания в большем количестве случаев характеризуется лейкоцитозом и повышенным количеством эозинофилов. Процент превышения может достигать показателя в 20–25%.
Аллергопробы. Включают в себя процедуры назального и ингаляционного характера и кожные пробы. Цель анализов – выявление аллергенов пыльцы, спор грибов, гельминтов. Важно, что аллергия на соли никеля сочетается практически всегда с контактным дерматитом.
 Анализ кала на наличие яиц паразитов. При наличии описываемой патологии в анализе кала должны быть обнаружены яйца глист.
Анализ кала на наличие яиц паразитов. При наличии описываемой патологии в анализе кала должны быть обнаружены яйца глист.
Бронхоальвеолярный лаваж. В лаважной жидкости отмечается появление эозинофилов, концентрация которых превышает норму на 40% и даже больше.
Пациенты, страдающие хронической эозинофильной пневмонией, чаще всего в анамнезе имеют аллергические реакции. Если заболевание сопровождается атопической отягощенностью, пациенту рекомендована консультация аллерголога, при сопровождении респираторным ринитом необходимо посещение отоларинголога.
Ведущий метод терапии эозинофильной пневмонии – лечение кортикостероидами. Использование препаратов данной группы в расчете 2 мкмг на один килограмм массы тела пациента – гарантия быстрого исчезновения симптомов заболевания.
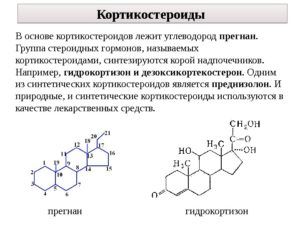
Если данная форма пневмонии приобрела хронический характер, то дозировку препаратов увеличивают. Антибактериальные препараты, известные всем как антибиотики, в терапии эозинофильной инфильтрационной пневмонии малоэффективны.
Процесс лечения должен сопровождаться дополнительным обследованием с целью выявления фактора, который стал провоцирующим. Для этого необходимо осуществить кожные пробы и определить наличие антител в сыворотке. В хронической форме заболевания случаются рецидивы, частоту их возникновения можно снизить, осуществит обследование организма полностью.
Лечение описываемой формы воспаления не может быть эффективным до тех пор, пока не устранен фактор, ставший причиной процесса. Это требует принятия следующих мер:
- исключение контактов с возможными аллергенами (как лекарственными, так и попадающими в организм через дыхательные пути);
- проведение очищающих процедур, избавляющих пациента от гельминтоза;
- прием антигистаминных препаратов;
- использование антигельминтных средств в профилактических мерах.

Науке известны случаи, когда спонтанное выздоровление наступало без использования фармакологических препаратов. Если глистная инвазия носит тяжелый характер, сопровождается обезвоживанием организма, то пациенту рекомендовано пройти курс лечения в условиях стационара, в пульмонологическом отделении.
Острая форма заболевания требует использования в терапии глюкокортикоидов. На их фоне снижение степени воспаления происходит очень быстро, в течение двух дней пациенту становится гораздо лучше. Доза лекарства подбирается сугубо индивидуально, но впоследствии она должна быть снижена во избежание обострения заболевания.

Чтобы мокрота начала отходить, пациенту показано использование в терапии отхаркивающих средств, проведение дыхательной гимнастики. При отсутствии улучшения и в тяжелых формах заболевания можно использовать методы гормональной терапии, подобранные исключительно врачом. В некоторых ситуациях невозможно обойтись без искусственной вентиляции легких.
Прогноз легочной эозинофилии благоприятен. Разрешение инфильтратов может быть самопроизвольным. Избежать перетекания пневмонии в хроническую форму можно, для этого следует регулярно посещать пульмонолога, следить за чистотой организма от гельминтов и ограничить контакты с возможными или установленными аллергенами.
Видео по теме: Эозинофильная пневмония
Источник: tvoypulmonolog.ru
 NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.
NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.