В статье приведены современные данные об эпидемиологии, этиологии, методах диагностики и консервативных способах лечения различных тазовых расстройств у женщин, в частности пролапса тазовых органов, недержания мочи, тазовой боли, сексуальных дисфункций. Особое внимание уделено тренировке мышц тазового дна в режиме биологической обратной связи, а также возможностям современного оборудования, направленным на совершенствование данной методики.
В статье приведены современные данные об эпидемиологии, этиологии, методах диагностики и консервативных способах лечения различных тазовых расстройств у женщин, в частности пролапса тазовых органов, недержания мочи, тазовой боли, сексуальных дисфункций. Особое внимание уделено тренировке мышц тазового дна в режиме биологической обратной связи, а также возможностям современного оборудования, направленным на совершенствование данной методики.
Под дисфункцией тазового дна понимают комплекс нарушений функции связочного аппарата и мышц тазового дна, удерживающих органы малого таза в нормальном положении и обеспечивающих удержание мочи и кала.
Опущение тазовых органов, различные типы недержания мочи и кала, хронический цистоуретрит, сексуальные дисфункции остаются одними из наиболее распространенных расстройств в урогинекологии. Частота опущения и выпадения тазовых органов достигает 30%, причем в 47,3% случаев пролапс гениталий сопровождается стрессовым недержанием мочи [1, 2].
Нарушение функции мышц тазового дна обусловлено рядом причин: возрастом, наследственностью, родовым травматизмом, родами крупным плодом, тяжелой физической нагрузкой, связанной с повышением внутрибрюшного давления, и др. В последнее время наблюдается тенденция к «омоложению» данных нарушений. То, что пролапс гениталий встречается у молодых и нерожавших женщин, говорит о роли дисплазии соединительной ткани в развитии заболевания.
Сочетание органической патологии и опущения тазовых органов определяет многообразие клинических проявлений: ощущение инородного тела во влагалище, императивные позывы к мочеиспусканию, недержание мочи при императивном позыве и физической нагрузке, ноктурия, ощущение неполного опорожнения мочевого пузыря, чувство дискомфорта, тяжесть в промежности и внизу живота. У многих пациенток имеет место сексуальная дисфункция и/или диспареуния. Задержка мочеиспускания или ощущения неполного опорожнения мочевого пузыря нередко связаны с опущением передней стенки влагалища. Клинические проявления могут возникать в репродуктивном возрасте и прогрессировать в течение жизни, что резко снижает качество жизни [1].
Недержание мочи у женщин – самое частое заболевание в структуре дисфункции тазового дна. Около 50% женщин в возрасте от 45 до 60 лет хотя бы однажды отмечали непроизвольное недержание мочи. Его распространенность среди россиянок составляет 33,6–36,8%. С возрастом ситуация усугубляется. Так, если в возрастной группе от 25 до 34 лет этот показатель достигает 8,7%, то в группе 55 лет и старше превышает 34%. Среди женщин старше 50 лет стрессовое недержание мочи встречается в 70% случаев, что подтверждает социальную значимость проблемы [3]. Реальная распространенность недержания мочи может быть еще выше, поскольку женщины стесняются сообщать лечащему врачу об этом расстройстве и считают его неотъемлемым признаком старения [4].
В соответствии с рекомендациями Международного общества по проблемам недержания мочи (International Continence Society – ICS), под термином «недержание мочи» понимается любое непроизвольное, неконтролируемое волевым усилием выделение мочи. Развитие заболевания обусловлено, в частности, нарушением функции детрузора (гиперактивность, низкая эластичность стенки мочевого пузыря), нарушением функционирования сфинктерного аппарата (гипермобильность уретры, недостаточность уретрального сфинктера), парадоксальной ишурией. Не последнюю роль играет и состояние связочного аппарата тазового дна.
В клинической практике недержание мочи принято подразделять на три основных типа: императивное (или ургентное), стрессовое, смешанное.
В 30–40% случаев стрессовый компонент сочетается с ургентным, то есть имеет место смешанная форма недержания мочи. С возрастом распространенность этого типа увеличивается и после 60 лет достигает 56% [5].
Среди факторов риска развития недержания мочи выделяют:
- наследственность;
- особенности труда (недержание мочи чаще возникает у женщин, занятых физическим трудом);
- наличие неврологических заболеваний;
- анатомические нарушения;
- коллагеновый статус;
- роды;
- хирургические вмешательства на органах таза;
- повреждения тазовых нервов и/или мышц тазового дна;
- расстройства кишечника;
- избыточная масса тела;
- менопауза;
- инфекции нижних мочевыводящих органов;
- психический статус.
Дисфункция тазового дна причиняет тяжелые моральные страдания, снижает социальную активность женщины. Неудобство и смущение резко ухудшают качество жизни, в том числе сексуальной [2, 6].
Для количественной оценки пролапса тазовых органов используют стандартизированную классификацию POP-Q (Pelvic Organ Prolapse Quantification), разработанную ICS в 1996 г. Эта система предполагает измерение расположения точек на передней и задней стенках влагалища, шейке матки, в своде влагалища, определение расстояния от наружного отверстия уретры до заднего края гимена, расстояния между задним краем гимена и анальным отверстием, длины влагалища. Данная классификация, предусматривающая четыре степени пролапса тазовых органов, сложна и громоздка. В то же время она имеет преимущества: воспроизводимость результатов (первый уровень доказательности), точность количественной оценки ряда анатомических ориентиров, в том числе проведенного лечения [7].
Диагностика пролапса тазовых органов и различных типов недержания мочи основана на тщательном выяснении анамнеза, анализе дневников мочеиспускания, данных анкетирования, результатах комбинированного уродинамического исследования, цистометрии, цистоуретроскопии, ультразвукового и рентгенографического исследований [8].
В урогинекологической практике используют опросники по недержанию мочи Urogenital Distress Inventory (UDI-6), Incontinence Impact Questionnaire (IIQ-7), International Consultation on Incontinence Questionnaire Urinary Incontinence Short Form (ICIQ-SF), международный индекс оценки удержания мочи, анкету оценки качества жизни SF-36, опросник Кинга и др. Стандартным опросником для оценки сексуальной функции женщин с пролапсом органов малого таза и/или недержанием мочи считается Pelvic Organ Prolapse and Incontinence Sexual Function Questionnaire (PISQ-31). PISQ-12 – более краткая версия, которая рекомендована для применения в клинической практике. Наиболее распространенным способом диагностики сексуальных дисфункций является индекс женской сексуальной функции (Female Sexual Function Index – FSFI).
Комбинированное уродинамическое исследование, признанное одним из самых эффективных методов дифференциальной диагностики типов недержания мочи, направлено на изучение состояния сократительной способности детрузора и замыкательной функции уретры и сфинктера. Урофлоуметрия – простой диагностический метод, позволяющий оценить скорость и время опорожнения мочевого пузыря. Результаты урофлоуметрии демонстрируют функциональное состояние детрузора и замыкательного аппарата уретры. Данная неинвазивная методика рекомендована в качестве рутинного скрининга при любых жалобах на нарушение мочеиспускания. Урофлоуметрия не требует специальной подготовки и предварительного обследования пациентки [9].
Для диагностики пролапса тазовых органов иногда используют ретроградную цистоуретрографию, кольпографию и проктографию в покое и при напряжении в прямой и боковой проекциях. Однако из-за опасности радиоактивного облучения, отсутствия четкой визуализации мягких тканей тазового дна, необходимости использования рентгеноконтрастных веществ данные методы не получили широкого применения.
Возможности трансвагинального ультразвукового исследования (УЗИ) достаточно высоки для уточнения расположения уретровезикального сегмента и определения сфинктерной недостаточности у пациенток со стрессовым типом недержания мочи. При УЗИ промежности можно установить локализацию дна мочевого пузыря, его расположение относительно верхнего края лона, измерить длину и диаметр уретры на всем протяжении, задний уретровезикальный угол (β) и угол между уретрой и вертикальной осью тела (α), оценить конфигурацию шейки мочевого пузыря, мочеиспускательного канала, положение шейки мочевого пузыря по отношению к симфизу. При трехмерном моделировании ультразвукового изображения можно определить состояние внутренней поверхности слизистой оболочки, диаметр и площадь сечения мочеиспускательного канала на поперечных срезах в верхней, средней и нижней трети уретры, провести осмотр шейки мочевого пузыря, визуализировать его внутренний «сфинктер» [10].
В настоящее время для оценки подвижности тазового дна широко применяется УЗИ тазового дна. К преимуществам такого метода относятся его доступность, отсутствие ионизирующего излучения, неинвазивность. Кроме того, не требуется специальной подготовки пациентки. Как правило, для определения подвижности тазового дна применяется сканирование промежности.
В одном из исследований оценивали подвижность тазового дна по динамике изменения объема пролапса от состояния покоя к состоянию напряжения (повышения внутрибрюшного давления/проба Вальсальвы) с помощью трехмерного сканирования промежности. Как показали результаты, подвижность тазового дна у больных, страдавших стрессовым недержанием мочи, почти в 1,6 раза превышала таковую у пациенток без недержания мочи. При сканировании тазовых органов у женщин без пролапса прирост его объема составил 28%, что свидетельствовало о нормальной подвижности тазового дна. В то же время у пациенток с бессимптомным пролапсом тазовых органов исследуемый показатель достигал 75%. Патологическая подвижность тазового дна начиная с показателя 52% прироста объема опущения требует профилактических мероприятий по укреплению мышц тазового дна (методика биологической обратной связи (БОС)) с последующим динамическим наблюдением. Исследователи сделали вывод, что в отличие от классификации POP-Q только трехмерное УЗИ дает полное представление о подвижности тазового дна у пациенток с выраженным пролапсом тазовых органов (третья-четвертая стадия по классификации POP-Q), которая варьируется в широких пределах. Именно поэтому степень натяжения и фиксации синтетического материала при выполнении хирургической коррекции, а также площадь сетчатого имплантата должны подбираться индивидуально в каждом случае с учетом резерва подвижности тазового дна.
Таким образом, УЗИ тазового дна помогает выявлять его патологическую подвижность до клинических проявлений пролапса, обеспечивает возможность проведения профилактических мероприятий и динамического наблюдения, а также позволяет определять функциональные резервы подвижности тазового дна при планировании хирургического лечения тазовых дисфункций [10].
В настоящее время для диагностики дисфункции тазового дна применяют широкий спектр цифровых перинеометров, влагалищных манометров и цифровых электромиографов.
Из новинок диагностического оборудования внимания заслуживает инновационный прибор Vaginal Tactile Imager, гарантирующий количественную и качественную оценку состояния мышц тазового дна в покое, во время сокращения и пробы Вальсальвы. С помощью этого прибора измеряют давление, силу и степень ригидности мышц, проводят мониторинг их состояния во время и после родов. Новейшая технология, по которой разработан чувствительный силиконовый датчик, позволяет преображать тактильные ощущения в компьютерное изображение в режиме реального времени. Прибор диагностирует ослабление тонуса мышц тазового дна, вагинизм, вульводинию, пролапс, разрывы мышц во время и после родов и другие патологические изменения тазового дна [11].
Итак, в силу многообразия клинической картины дисфункции тазового дна и вовлечения в патологический процесс соседних органов (кишечника, мочевого пузыря) подход к лечению пациенток должен быть мультидисциплинарным и предусматривать участие гинеколога, уролога, проктолога, сексолога, физиотерапевта.
Лечение пролапса гениталий осложняется тем, что самые тяжелые и часто рецидивирующие формы встречаются у пациенток пожилого и старческого возраста. Согласно данным американского исследования, распространенность пролапса гениталий увеличивается примерно на 40% с каждой последующей декадой жизни [12].
Способов лечения данного заболевания много: поведенческая терапия, тренировки мышц тазового дна с помощью специальных устройств (влагалищные конусы, тренажеры Кегеля) и портативных приборов (Myself, MyoBravo, DoloBravo), медикаментозная терапия, хирургическая коррекция.
По данным разных авторов, частота рецидивов пролапса после операции составляет 28–43%. Послеоперационные осложнения и высокий риск рецидивов требуют разработки новых эффективных способов решения данной проблемы [13].
Современные аппаратные методики для лечения дисфункции тазового дна позволяют решить проблему консервативным путем, что актуально для пациенток с противопоказаниями к оперативному лечению, а также для молодых и активных женщин с легкой степенью опущения тазовых органов, или первой-второй степенью недержания мочи [14].
Методы лечения дисфункции тазового дна подбирают индивидуально в зависимости от степени выраженности клинических проявлений заболевания, показаний и противопоказаний.
Известный комплекс упражнений, предложенный Кегелем, доказал свою эффективность [15]. Нередко именно эти упражнения, выполняемые в домашних условиях, помогают женщинам избежать прогрессирования дисфункции мышц тазового дна, а следовательно, хирургического вмешательства [16].
Упражнения Кегеля дополняют наборы влагалищных тренажеров, представляющих собой грузы различной массы для длительного удерживания во влагалище. Примерами таких лечебных тренажеров служат влагалищные конусы (Yolana, Waker Step Free, Colpo Train и др.) и вагинальные шарики (K-balls, G-balls и др.). Комплект вагинальных конусов для укрепления мышц тазового дна состоит из четырех конусов. В зависимости от состояния мышц для тренинга используется конкретный конус. Тренинг с вагинальными конусами помогает развить ощущение мышц тазового дна и способствует их наращиванию. Благодаря специальной форме и весу введенный конус выскальзывает из влагалища. Мышцы тазового дна реагируют на это рефлексом сокращения (biofeedback-phenomenon) [17]. При регулярном тренинге мускулатура тазового дна уже через несколько недель заметно укрепляется.
Лечебные тренажеры с каждым годом становятся все более популярными. В связи с этим очень важно, чтобы аппаратные методики соответствовали не только сертификатам качества и безопасности, но и современным тенденциям.
Сегодня появляются тренажеры, которые подключаются через Bluetooth к приложению на смартфоне (Magic Kegel Master, G-balls). Приложение имеет множество программ и нагрузок медицинского, общеукрепляющего и оздоровительного характера, созданных на основании различных показаний (в том числе дневника мочеиспускания). Имеются в виду подготовка к родам, послеродовому периоду, улучшение качества сексуальной жизни и т.д. [18].
На современном рынке медицинского оборудования представлено множество электромиостимуляторов для домашнего использования. Один из них MyoBravo – мультифункциональный нервно-мышечный стимулятор, разработанный в сотрудничестве с врачами, пациентами и спортсменами. Это современный двухканальный стимулятор, обеспечивающий одновременную работу четырех пар электродов (восемь поверхностных электродов) и при необходимости позволяющий применить зонд для лечения недержания мочи.
Особого внимания заслуживает метод тренировки мышц тазового дна (ТМТД) в режиме БОС, который является методом первой линии при лечении недержания мочи [15, 19]. Как показали данные метаанализа (88 рандомизированных исследований с участием 9721 женщины со стрессовой формой недержания мочи), посвященного сравнению различных методов лечения (БОС, электростимуляция мышц тазового дна, использование вагинальных конусов и шариков, тренировка мочевого пузыря, медикаментозная терапия (антидепрессанты)), наиболее эффективна (при проведении длительного курса) ТМТД, основанная на БОС [20].
За рубежом метод БОС начал успешно применяться в гастроэнтерологии и урогинекологии с 1970-х гг. БОС – это группа терапевтических процедур с использованием электронных или электромеханических инструментов, позволяющих оценить и обработать информацию о больных с целью усиления свойств нейромускульной и автономной деятельности, как нормальной, так и анормальной, в форме слуховых и/или визуальных сигналов обратной связи [21].
Метод ТМТД в режиме БОС направлен на восстановление тонуса мышц тазового дна, коррекцию замыкательной функции уретровезикальных сфинктеров, восстановление фаз физиологического наполнения и опорожнения мочевого пузыря. ТМТД способствует улучшению кровообращения в органах малого таза и нормализации психоэмоционального статуса.
Обоснованное и комбинированное использование ТМТД может существенно улучшить качество жизни больных с легкой и средней степенью тяжести стрессового недержания мочи, которым не показано оперативное лечение, а также тем, у кого имеются противопоказания к проведению хирургического вмешательства. Благодаря появлению различных индивидуальных и стационарных физиотерапевтических приборов ТМТД стала намного комфортнее [22].
Современные устройства по ТМТД с использованием БОС представляют собой аппаратно-программные комплексы, позволяющие регистрировать и фиксировать тонус мышц тазового дна с помощью вагинальных и ректальных датчиков в виде электромиографии – сигналов в режиме реального времени. При проведении процедуры гарантируется, с одной стороны, контроль ее эффективности и адекватности, с другой – необходимая конфиденциальность.
Программное обеспечение устройств для ТМТД в режиме БОС помогает менять нагрузку и динамику мышечных сокращений в соответствии с увеличением силы мышц. Благодаря дополнительным опциям в виде электромиостимуляции, включенным в аппаратные комплексы, расширяется спектр терапевтических возможностей метода. За время курса БОС-тренинга происходят обучение больных и формирование у них новых навыков [23, 24].
Одно из немаловажных преимуществ метода БОС – его безопасность. Данный вид терапии не имеет абсолютных противопоказаний. Относительные противопоказания связаны с физической или психологической невозможностью выполнения больными поставленной перед ними задачи. Эффективность ТМТД в режиме БОС повышается в сочетании с кинезиотерапией, дыхательной гимнастикой, лечебной физкультурой и плаванием [20, 25].
Пневматический тренажер мышц тазового дна (цифровой перинеометр) – оборудование, объединяющее современную пневматическую систему и технологию БОС. Данный перинеометр, разработанный на основе многолетних исследований особенностей женского организма, эффективно и безопасно помогает женщинам восстановить мышцы диафрагмы таза и укрепить их, что благотворно сказывается на состоянии здоровья и качестве сексуальной жизни [26].
Последние десятилетия возможности ТМТД последовательно и активно расширялись. В настоящее время востребован метод БОС в сочетании с электростимуляцией мышц тазового дна.
Значимым событием стала презентация новейшего оборудования для ТМТД на 44-м ежегодном конгрессе ICS. Речь идет об уникальных приборах InTone и InToneMV, которые пациентки применяют самостоятельно. Принцип работы данных продуктов основан на сочетании электромиостимуляции и ТМТД в режиме визуальной, слуховой и тактильной БОС, что существенно повышает комплаенс. Приборы эффективны не только при лечении дисфункции тазового дна, но и в случае профилактики ослабления тонуса мышц после родов. Исследователями из Бразилии установлено, что в результате проведения десяти получасовых сеансов два раза в неделю купируются симптомы недержания мочи, значительно увеличиваются тонус и сила мышц тазового дна, улучшается качество сексуальной жизни [27].
Результаты отечественных исследований клинической эффективности метода БОС в сочетании с электростимуляцией мышц тазового дна у пациенток с легкой и средней степенью стрессового недержания мочи продемонстрировали эффективность комбинированного лечения. На первом этапе всем пациенткам в течение трех – пяти минут проводили электростимуляцию мышц тазового дна с целью выявления необходимых для тренировки групп мышц. Процедура БОС выполнялась на аппарате Urostim в течение 30 минут. Мультимедийная игровая программа повышала заинтересованность пациенток и эффективность тренировок. В результате сразу после лечения субъективно состояние улучшилось у 41 пациентки из 50. Объективно через десять недель лечения наблюдалось увеличение среднего максимального внутриуретрального давления на 29%. Анализ визуальных аналоговых шкал показал улучшение на 49%. Данный комплексный подход улучшает прогноз, поскольку при обычной тренировке тазового дна пациентки не способны сокращать мышцы изолированно: вместо ожидаемого сокращения мышцы m. levator ani сокращаются прямая мышца живота, ягодичные, бедренные мышцы, что приводит к повышению внутрибрюшного давления [13].
В России на протяжении почти 20 лет у пациенток с опущением или выпадением половых органов используются пессарии [28]. При стрессовом типе недержания мочи эффективны специальные чашечно-уретральные пессарии. При одновременном применении пессариев и эстриола повышается эффективность лечения дисфункции тазового дна в менопаузе, что способствует физиологической пролиферации тканей и сохранению баланса микроценоза влагалища [29]. Использование пессариев должно сочетаться с установленным режимом мочеиспускания. Это увеличивает терапевтический эффект. Подбор пессария в зависимости от вида и степени пролапса, а также возможность самостоятельного введения делает данный метод лечения незаменимым в урогинекологической практике.
Сегодня в практической медицине широко распространены лазерные технологии. В гинекологической практике их активное использование началось в конце 1980-х гг. CO2-лазеры, эрбиевые, диодные и оптоволоконные лазерные системы применяются при оперативных вмешательствах. Лазерные системы используют при недержании мочи, атрофии слизистой оболочки влагалища, а также для интимного омоложения. В результате лазерного воздействия укорачиваются межмолекулярные поперечные связи тройной спирали коллагена, что приводит к мгновенному сокращению волокон на две трети их длины по сравнению с состоянием до процедуры. Нагревание коллагена вызывает его мгновенное сокращение, волокна становятся короче и толще. Помимо мгновенной реакции сокращения коллагена в тканях запускаются процессы реконструкции коллагеновых волокон и неоколлагенеза. В результате обработанная ткань обогащается новым, молодым коллагеном, становится упругой и эластичной.
Технологии IncontiLase и IntimaLase (Словения) применяются с 2009 г. За прошедший период в мире не зарегистрировано ни одного случая осложнений от данного вида лечения. В настоящее время метод применяется в 34 российских лечебных учреждениях [30].
Для ремоделирования коллагена используется также фракционный углекислотный лазер Deka (Италия) (длина волны излучения 10,6 мкм). Под воздействием термического углекислотного лазера эффективно увеличиваются секреция факторов роста фибробластов и регуляция синтеза коллагена, препятствующая чрезмерному фиброзу. Накопленный опыт демонстрирует высокую эффективность и перспективность данного метода при лечении легкой степени опущения тазовых органов и недержания мочи в сочетании с инволютивными процессами женских половых органов [31].
Использование перечисленных методик с менопаузальной гормональной терапией позволяет достигать высокого терапевтического эффекта у пациенток с сексуальными дисфункциями в сочетании с дисфункцией тазового дна.
При наличии ургентных позывов и ургентного недержания мочи необходима дополнительная фармакотерапия, направленная на снижение симптоматики и улучшение качества жизни. Согласно рекомендациям ICS, препаратами выбора в этом случае считаются М-холинолитики. К наиболее часто применяемым представителям этой группы относится селективный ингибитор М3-холинорецепторов солифенацин. Препарат снижает частоту мочеиспусканий, ургентных позывов и недержания мочи и характеризуется оптимальным профилем переносимости по сравнению с другими М-холинолитиками. Обычная стартовая доза – 5 мг один раз в день. При необходимости ее можно увеличить до 10 мг/сут.
Появился новый класс препаратов для лечения симптомов гиперактивности мочевого пузыря – бета-3-адреномиметики. Единственный на сегодняшний день представитель этой группы – мирабегрон – отличается лучшей переносимостью по сравнению с М-холинолитиками и не уступает им по эффективности. Мирабегрон рекомендуется как первичным больным, так и тем, кто уже принимал ранее М-холинолитики, но прекратил прием из-за нежелательных явлений или недостаточной эффективности. Препарат назначается в дозе 50 мг/сут.
Обычно оценку результатов при назначении М-холинолитиков или мирабегрона проводят через месяц и продолжают терапию длительное время, так как после отмены препаратов симптомы могут возобновиться.
Современные достижения науки позволяют осуществлять дифференцированный индивидуальный подход к лечению сложных урогинекологических заболеваний с учетом решения не только медицинских, но и социальных проблем, стоящих перед врачом. Лечение невозможно без комплексного и всестороннего подхода – определяющего фактора успеха лечения и улучшения качества жизни.
Аппаратные методики лечения дисфункций мышц тазового дна – один из важнейших способов снижения количества оперативных вмешательств в урогинекологии. Возможность консервативного лечения в случае недержания мочи и пролапса гениталий способствует росту обращаемости больных к специалисту, а возможность индивидуального использования в амбулаторных условиях большинства методик – увеличению комплаенса. Активное внедрение современного подхода к тактике ведения пациентов с дисфункциями мышц тазового дна позволит улучшить качество оказания медицинской помощи и снизить затраты на лечение.
Источник: umedp.ru
Синдром хронической тазовой боли у женщин
Одной из широко распространенных проблем женского здоровья, требующих огромных материальных затрат в медицинской сфере, является хроническая тазовая боль. С ней связано выполнение в гинекологических отделениях и консультациях в среднем 40% всех диагностических лапароскопий и 14% гистероскопий.
Среди женского населения 18 – 50-летнего возрастов этим синдромом страдают, по разным данным, от 5 до 15%. Его распространенность особенно возрастает (до 20%) в числе женщин, которые в прошлом перенесли различные воспалительные заболевания женской репродуктивной системы.
Определение понятия и этиопатогенез

Синдром хронической тазовой боли — это боль доброкачественного характера в области живота, тазовых и наружных половых органов, в зоне промежности, поясничной и крестцовой областях, которая на протяжении, как минимум, полугода длится постоянно или повторяется периодически и не обусловлена ни сексуальной активностью, ни менструальным циклом.
Международной ассоциацией, изучающей эту патологию, принято, что для постановки диагноза необходимо наличие шести обязательных характеристик:
- Длительность болей шесть или более месяцев.
- Несоответствие ощущений пациента (в отношении интенсивности болей) выраженности и характеру повреждения органов или тканей.
- Невысокая эффективность применяемой терапии.
- Наличие симптомов депрессивного состояния.
- Признаки расстройств поведенческого характера.
- Прогрессирование ограничения физической активности.
Боли в тазовой области могут быть обусловлены многими причинами. Как правило, они имеют более или менее определенную локализацию, особенно острая боль, и связаны с выраженными морфофункциональными изменениями в определенных органах.
Хроническая же боль в области таза как синдром отличается своей неопределенностью и для большинства женщин становится проблемой более значимой, чем обычное физическое страдание. Процессы адаптации организма к хроническому болевому синдрому приводят к нарушениям в личностной сфере, ухудшению качества жизни, к социальной дезориентации.
Причин для развития хронической боли очень много. Некоторые из них:
- патология внутренних половых органов (миомы матки и злокачественные опухоли, эндометриоз, внутриматочная спираль, послеоперационный или поствоспалительный спаечный процесс, повреждение крестцово-маточных связок во время родов или абортов, аномалии развития внутренних половых органов и др.);
- хронические воспалительные заболевания мочевыводящих путей, аномалии их развития или дистопия почки, мочекаменная болезнь и опухоли);
- патология костно-хрящевой системы, мышечно-связочного аппарата и периферических нервов — остеохондроз и дисковые грыжи пояснично-крестцового отдела позвоночника, корешковый синдром, кокцигодиния в результате избыточной подвижности или травмы копчика с повреждением нервных сплетений, невриномы, плекситы, артроз бедренных суставов или крестцово-копчикового сочленения, туберкулезное повреждение позвоночника или тазобедренных суставов, опущение матки или прямой кишки в результате слабости мышц и связок тазового дна; все эти патологические состояния могут быть причиной боли в тазовой области сзади;
- заболевания восходящего или нисходящего отделов толстой кишки (хронический колит, дивертикулит, спайки брюшной полости, неспецифический язвенный колит, проктит);
- сосудистая патология — варикозная болезнь вен малого таза, особенно варикозно расширенные околоматочные вены, васкулиты при системных заболеваниях соединительной ткани;
- эпилепсия, депрессивные состояния и другие расстройства психики.
Любая из перечисленных и многих других причин может явиться фактором, на фоне которого развивается синдром хронической тазовой боли как болезнь, в отличие от боли, которая является симптомом определенного заболевания. Практическим врачам-гинекологам с этой проблемой очень сложно определиться. Значительная роль в установлении функциональной, а не органической причины боли отводится терапевтам, хирургам, проктологам и психоневрологам, однако в среднем в 2% и более всех случаев причина остается неустановленной.
Ошибочно выбранная длительная консервативная терапия (курсы антибактериальных средств, монофазные контрацептивы, агонисты ГнРГ) по поводу предполагаемой патологии не только не оказывает должного эффекта, но приводит к кандидозу, вызывает развитие синдрома резистентных яичников или их преждевременное истощение.
Ошибочные хирургические методы в виде гистерэктомии с придатками, рассечения крестцово-маточных связок, пресакральной нейрэктомии зачастую только усугубляют состояние женщины. Кроме того, все это нередко способствует формированию негативного её отношения к лечению вообще и врачебному персоналу в частности.
Патогенез формирования хронического процесса
Представления о патогенезе болезни базируются на активно развивающейся в последние годы теории «функционального соматического синдрома». Рассматриваемый синдром является одним из его проявлений и характеризуется своеобразными механизмами развития, которые заключаются в следующем.
Мышцы тазового дна, функция которых заключается в поддержке, сокращении и расслаблении, и тазовые органы обладают аналогичной иннервацией. Нервные клетки, контролирующие и регулирующие эти органы и мышцы, расположены в нижних сегментах спинного мозга и в стволе головного мозга.
Тазовая боль является результатом объединения таких патологических процессов, как:
- появление постоянного источника потока множественных афферентных (поступающих в спинной мозг) патологических импульсов, что является следствием повышения возбудимости соответствующих сегментов спинного мозга, особенно большое количество таких импульсов поступает в сегменты, ответственные за регуляцию тонуса мышц, что и приводит к его повышению;
- понижение порога восприятия болевой импульсации, в результате чего обычные физиологические импульсы от органов и тканей воспринимаются как болевые;
- нарушение ответной (эфферентной) импульсации от спинного мозга и ствола головного мозга к тазовым органам и мышцам, носящей стойкий характер.
Приступы тазовых болей, как правило, неразрывно связаны и провоцируются избыточными физическими и нервно-психическими нагрузками. Механизм их возникновения при отсутствии (очень часто) явного патологического процесса в органах заключается в:
- изменении функционального состояния центральной нервной системы;
- сегментарных вегетативных расстройствах;
- замедлении оттока венозной крови и лимфы и ухудшении микроциркуляции крови в матке и придатках, что приводит к отечности миометрия, разрывам в области задних листков маточной широкой связки, к формированию лимфатических «кист», выпоту серозной жидкости в дугласово пространство;
- ишемии (нарушении питания) тазовых органов;
- расстройстве гормональной стабильности.
Однажды возникшая тазовая боль может стать хронической из-за низкой активности симпатических путей, выходящих из ядер спинного мозга и модулирующих поступление болевого сигнала к головному мозгу. Важная роль в этом принадлежит патологической импульсации, поступающей из больных тазовых органов.
Функционирование мышц в условиях длительного повышения их тонуса является причиной нарушения оттока крови, тканевой ишемии, нарушения метаболизма в тканях с освобождением гистамина, простагландинов, ацетилхолина и других медиаторов, ионов калия и водорода, образования биологически активных и недоокисленных продуктов обмена веществ, которые вызывают болевые ощущения. В фасциях и мышцах тазового дна возникают триггерные точки (точки с повышенной чувствительностью).
Последние, в свою очередь, поддерживают или еще больше увеличивают рефлекторный спазм мышц, уже направленный на защитное ограничение подвижности с целью снижения интенсивности боли, а мышечно-связочный спазм еще больше усиливает нарушение микроциркуляции и метаболизма. Итак, последовательность звеньев «боли – мышечный спазм – продление боли – поддержание спазма мышц и т. д.» формирует замкнутое звено.
Еще одно звено патогенеза — это, так называемый, «эффект качелей». Он заключается в том, что нарушение баланса влияния на клетки освобождающихся медиаторов сопровождается увеличением концентрации простагланидинов, которые подавляют выработку и биологический эффект воздействия прогестерона, что служит для организма стимулом синтеза и увеличения концентрации последнего. Прогестерон же, в свою очередь, подавляет выработку и расщепление простагландинов, что стимулирует их синтез и очередное повышение концентрации и т. д. Поэтому хронические тазовые боли сопровождаются эндокринными расстройствами, приводящими к гиперплазии эндометрия.
Кроме непосредственной боли, существующий в течение длительного времени, повышенный тонус мышц и связок приводит к появлению или усугублению уже имеющихся функциональных блокад в зоне крестцово-подвздошных сочленений. Эти блокады очень часто тоже сопровождаются болевыми ощущениями и являются дополнением к порочному кругу. При развившемся синдроме хронической тазовой боли обычно очень сложно установить, какой из факторов является первичным, а какой вторичным, но потенциальная возможность запуска порочного круга существует у любого из них.
Таким образом, множественные патогенетические звенья образуют длительно существующий порочный круг, в результате которого боль как симптом трансформируется в боль как болезнь, то есть в синдром хронической тазовой боли.
Симптомы тазовых болей у женщин

Основные диагностические критерии — это:
- Тупые, ноющие боли и неприятные ощущения в нижних отделах живота, в области паховых складок, за лонным сочленением, во влагалище, в крестцово-копчиковой зоне и в области промежности. Они характеризуются отсутствием четкой локализации и не связанны с заболеваниями органов брюшной полости и позвоночника.
Боли, как правило, иррадиируют в область ягодиц, бедренных суставов, внутреннюю и заднюю поверхности бедер, наружные половые органы и носят постоянный характер.
Их интенсивность возрастает во время акта дефекации, мочеиспускания, динамического напряжения, статического напряжения при длительном нахождении тела в вертикальном положении и положении сидя, переохлаждении, при появлении или обострении заболеваний внутренних органов, гинекологическом вагинальном исследовании. - Болезненные менструации и предменструальный период, межменструальные кровотечения.
- Выраженные признаки диспареунии, особенно при интенсивном половом акте.
- Нарушения сна, утрата трудоспособности и интереса к окружающим событиям, подавленное настроение, ипохондрическое и депрессивное состояния. В свою очередь, тревожно-депрессивные расстройства еще больше усугубляют неадекватную реакцию на боль. Симптомы нервно-психических расстройств особенно выражены у лиц с тревожным, мнительным, легко возбудимым характером.
В результате объективного осмотра выявляется неспецифическая симптоматика — обильные беловатые выделения, болезненность или повышенная чувствительность верхнего подчревного нервного сплетения, несколько увеличенное, слегка отечное, «тестоватое» тело матки, синюшность слизистой оболочки влагалища и шейки матки, избыточная подвижность последней.
При ультразвуковом исследовании — варикозно расширенные тазовые вены и измененные множественными мелкими кистами яичники. Как правило, при исследовании мазка из влагалища определяется чистота I-ой степени, а аминотест, позволяющий диагностировать вагиноз бактериальной этиологии, всегда отрицательный.
Нередко выявляются такие сопутствующие заболевания, как миоматозные узлы небольших размеров, небольшие очаги наружного эндометриоза, воспалительные процессы в трубах и яичниках в период ремиссии.
Кроме того, у многих женщин этой категории часто встречаются тяжелые варианты вегетативно-сосудистой неустойчивости, увеличение щитовидной железы, заболевания пищеварительного тракта, желчевыводящих и мочевыводящих путей, флебит геморроидальных вен и варикозная болезнь нижних конечностей, повышенная реактивная и личностная тревожность.
Число симптомов и их выраженность зависят от этапов, на которые условно подразделяется процесс формирования синдрома хронической тазовой боли:
I этап, или органный
Для него характерно возникновение эпизодических ограниченных болей в области малого таза. Им могут сопутствовать расстройства функции соседних внутренних органов. В то же время, интенсивность болевого синдрома соответствует степени нарушения местного кровообращения и венозного застоя крови. Вагинальные исследования или другие манипуляции во влагалище или на шейке матки на этом этапе вызывают у пациентки достаточно неприятные ощущения.
II этап, или надорганный
На этом этапе околоаортальные и околопозвоночные нервы и нервные сплетения вовлекаются в патологический процесс, в результате чего болевые ощущения иррадиируют, а у значительного числа женщин мигрируют в верхние отделы живота. Жалобы и ощущения пациентки при гинекологическом исследовании соответствуют данным клинического осмотра и этапу развития тазового синдрома. Однако в этот период, особенно при перемещении болей в верхние отделы, врачами нередко совершаются множественные ошибки в диагностике и лечении.
III этап, или полисистемный
Это период окончательного формирования синдрома хронической тазовой боли. Патологический процесс, в который вовлечены различные отделы путей прохождения нервных импульсов, распространен по площади и глубине, нарушен метаболизм тканей различных участков органов, расположенных в малом тазу. К нарушениям обмена веществ в тканях, менструальной и половой функций, добавляются нарушения функции кишечника и мочевыводящей системы.
Интенсивность болей значительно возрастает. Их усиление может быть спровоцировано любым, даже незначительным, раздражителем и любой причиной. Клиническая картина становится настолько запутанной, что установить причину основной патологии, основываясь только на жалобах пациентки, анамнезе заболевания и гинекологических исследованиях, уже невозможно.

Поскольку причины и патогенез синдрома носят многофакторный характер, разработка универсального алгоритма обследования таких больных достаточно проблематична и в настоящее время отсутствует.
В то же время, диагностика должна осуществляться последовательно и поэтапно, начиная с выяснения анамнеза заболевания. После этого проводятся общеклинические и специальные гинекологические исследования, определяется индивидуальный порог болевой чувствительности посредством прибора алгезиметра, рекомендуются консультации терапевта, уролога, хирурга, невролога, эндокринолога.
На следующем этапе диагностики проводятся более глубокие исследования с учетом рекомендаций консультантов других специальностей. В этих целях исследуются мазки отделяемого из влагалища и шейки матки целенаправленно с целью выяснения наличия хламидийной, герпетической или микоплазменной инфекции. Эти возбудители особенно часто поражают нервные ветви и узлы малого таза.
Кроме того, необходимо проведение УЗИ органов малого таза и брюшной полости с допплерометрией сосудов почек и таза, рентгенографии, магнито-резонансной или компьютерной томографии забрюшинного пространства и костей позвоночника и малого таза, абсорбционной денситометрии (для диагностики остеопороза и другой костной патологии), колоноскопии.
На третьем этапе диагностики рекомендуются гистероскопия, гистеросальпингография, диагностическая лапароскопия (с забором материала для цитологического исследования) в целях диагностики опухолей, хронических воспалительных и спаечных процессов, эндометриоза, варикозного расширения вен органов и стенок малого таза, разрывов заднего листка широкой маточной связки и т.д.
Лишь после полного и детального обследования и исключения заболеваний внутренних органов, костей и неврологичесих причин хронической тазовой боли возможно предположение о наличии психогенного фактора, то есть заболеваний или расстройств психоневротичесого характера.
Лечение синдрома хронической тазовой боли у женщин очень сложное. Оно должно быть комплексным и длительным. Многофакторность этиологии и патогенеза заболевания, длительность течения и упорный характер обусловливают сугубо индивидуальный подход к выбору методов лечения и определению дозировок используемых препаратов. Программы комплексного лечения включают в себя множество различных направлений.
Хирургическое или консервативное лечение
Хирургическое вмешательство и консервативная терапия выявленных заболеваний, особенно воспалительного характера с хроническим течением (противовирусная, антимикотическая и антибактериальная терапия), что способствует устранению источника болевой импульсации.
Проводится посредством устранения или снижения интенсивности и уменьшения распространенности потока патологических импульсов. Для этого используются нестероидные противовоспалительные препараты (Нурофен, Ибупрофен, Ибуклин, Нимесил и др.), комбинированные анальгетики, спазмолитические средства.
Некоторые антиконвульсанты и антидепрессанты, ингибиторы и трициклические производные (Кломипрамин, Амитриптилин, Имипрамин и др.) обратного захвата норадреналина и серотонина используются в настоящее время как основные средства при лечении хронического болевого синдрома.
Также в комплексной терапии боли применяется иглорефлексотерапия и точечный массаж, нейрохирургические лазерные методики, внутритазовые блокады нервов местноанестезирующими средствами, околошеечная денервация, предкрестцовая нейротомия и др.
При наличии наружного генитального эндометриоза, а также в целях восстановления гормонального дисбаланса используются препараты, предназначенные для заместительной гормональной терапии, комбинированные оральные контрацептивы.
Хорошим эффектом в плане редукции тазовой боли обладает монофазный контрацептив Диеногест. Он назначается при необходимости проведения контрацепции. Препарат характерен выраженным прогестагенным действием и сфокусированным влиянием на органы малого таза при отсутствии других эффектов в отношении эндокринной системы.
Сосудистая, микроциркуляторная и тканевая виды терапии
Они направлены на:
- устранение воспалительных процессов в венозных стенках и тканях;
- коррекцию нарушений микроциркуляции;
- активизацию оттока венозной крови и лимфы от тазовых органов и тканей путем повышения тонуса венозной стенки и резистентности капиллярной сети;
- нормализацию проницаемости стенки капилляров и улучшение текучести крови, то есть ее реологических свойств;
- коррекцию гормонального статуса.
Для улучшения микроциркуляции рекомендуются такие препараты, как Трентал, Пентоксифиллин, Курантил, Ороцетам и др. Большой популярностью пользуются гель Троксевазин (наружно и для фонофореза), «Цикло 3 форт» (в капсулах) на основе экстрактов иглицы и мяты с аскорбиновой кислотой, а также другие препараты, которые содержат активные компоненты иглицы, плодов каштана конского, цитрусовых. Эти средства повышают тонус венозной стенки, повышают устойчивость стенок капилляров и улучшают микроциркуляцию. При необходимости проводится эндоскопическое лечение варикозной болезни вен малого таза.
Улучшению метаболических процессов в тканях и нормализации течения в них ферментативных биохимических реакций способствуют, кроме стимуляции микроциркуляции, фолиевая кислота, комплексные витаминные (особенно аскорбиновая кислота и витамины группы “B”) и антиоксидантные препараты, Солкосерил, Инозин, Вобэнзим, экстракт артишока полевого.
Неплохим противовоспалительным действием на стенки сосудов обладают многокомпонентные гомеопатические препараты Траумель (в таблетках и в каплях для приема внутрь, в виде мази, а также в виде раствора для введения вокруг суставов и внутримышечно), Лимфомиозот (в растворе для внутримышечного введения и в каплях для приема внутрь), Вибуркол в свечах.
Восстановление биомеханических нарушений костно-мышечного аппарата таза
Особое внимание в терапии хронической тазовой боли уделяется методикам физического восстановления. В этих целях рекомендовано использование лечебной физкультуры. Она включает комплекс упражнений на сокращение и расслабление мышц промежности в сочетании с задержкой дыхания на вдохе и выдохе, самостоятельные упражнения постизометрической релаксации при наличии рефлекторного повышенного тонуса ягодичных и грушевидных мышц. Эти упражнения способствуют расслаблению мышц и связок дна таза и снижению интенсивности боли.
Для коррекции суставных дегенеративных изменений и рефлекторных нарушений мышечного тонуса и функции мышц, уменьшения интенсивности болевого синдрома, устранения двигательного патологического стереотипа широко используются мануальная терапия, лечебная физкультура, массаж пояснично-крестцовой зоны и области тазобедренных суставов, физиотерапия.
В целях устранения мышечного спазма в комплексной терапии применяются также миорелаксанты центрального действия (Мидокалм) в таблетках. Высокоэффективной и перспективной в плане купирования проявлений высокого тонуса является методика инъекций ботулинистического токсина «А» в мышцы дна таза.
Заметным положительным эффектом обладают гемеосиниатрические процедуры. Они заключаются в проведении 10 процедур внутрикожного введения гомеопатических препаратов в соответствующих акупунктурных точках.
Физиотерапевтическое лечение осуществляется посредством использования диадинамических токов, флюктуирующих и синус-моделированных токов, чрескожной электростимуляции нервных ветвей и др. Кроме того, применяются сеансы седативного массажа и рефлексотерапии.
Коррекция психологического состояния
Для нормализации нервно-психического состояния проводится обучение пациентов психологическим приемам снижения интенсивности болевых ощущений, правилам аутогенной тренировки, физического и психологического расслабления, рекомендуется проведение сеансов суггестивной терапии.
Кроме того, назначаются легкие седативные препараты (настойки или настои боярышника, валерианы и пустырника, Корвалол, многокомпонентный на основе лекарственных растений «Ново-Пассит»), а также синтетические фармацевтические вегетокорригирующие (Грандаксин) и седативные средства, транквилизаторы (анксиолитики Релиум, Диазепам), снотворные препараты и антидепрессанты, ионофорез и массаж воротниковой зоны, воздействие на определенные рефлексогенные точки в целях получения седативного эффекта.
Синдром хронической тазовой боли требует всестороннего и тщательного обследования женщины. Постановка диагноза и, тем более, выбор тактики лечения невозможны без глубокого и правильного понимания механизмов формирования этой патологии именно как болезни и дифференциации ее с болью, являющейся всего лишь симптом какого-либо заболевания или патологического состояния конкретного органа или системы.
Источник: ginekolog-i-ya.ru
ОСНОВНЫЕ СИМПТОМЫ, КОТОРЫЕ МЫ ЛЕЧИМ
У большинства наших пациентов проявляется два или более симптома
- Частота мочеиспускания / Позывы к мочеиспусканию / Задержка начала мочеиспускания
- Боль в сидячем положении
- Боль в промежности или заднем проходе
- Боль в гениталиях
- Боль во время полового акта
- Боль или уменьшение дискомфорта после испражнения
- Боль в пояснице
- Усиление боли про стрессе
- Снижение боли при принятии горячей ванны или применении тепла
- Депрессия /Чувство беспокойства по поводу симптомов
- Симптомы влияют на качество жизни
- Стандартные методы лечения не помогают
- Медицинские исследования не находят патоло
ЛЕЧЕНИЕ ДИСФУНЦКИИ ТАЗОВОГО ДНА ПО ПРОТОКОЛУ УАЙЗА-ЭНДЕРСОНА
Протокол Уайза-Эндерсона, разработанный на факультет урологии в университете Стэнфорда и направленный на лечение дисфункции тазового дна, помог многим пациентам, которые следовали протоколу, а результаты лечения по нашему протоколу были опубликованы в научных журналах.
ПРИЧИНА ПУТАНИЦЫ: МНОГОЧИСЛЕННЫЕ НАЗВАНИЯ ДИСФУНКЦИИ ТАЗОВОГО ДНА ОБЪЯСНЯЮТСЯ ТЕМ, БЫЛО ЛИ ЗАБОЛЕВАНИЕ ДИАГНОСТИРОВАНО УРОЛОГОМ, ГАСТРОЭНТЕРОЛОГОМ, ХИРУРГОМ-ПРОКТОЛОГОМ ИЛИ ГИНЕКОЛОГОМ
Люди, страдающие от боли в тазу, часто получают разные диагнозы, в зависимости от специальности врача, поставившего диагноз, что приводит к путанице среди пациентов и врачей. Вот только некоторые названия дисфункции тазового дна:
- Хроническая боль в тазу
- Синдром хронической боли в тазу
- Синдром мышцы Levator ani
- Диспареуния
- Боль в копчике/хроническая ректальная боль
- Хроническая прокталгия
- Простатит/небактериальный простатит
- Простатодиния
- Интерстициальный цистит
При дисфункции тазового дна у пациентов нет ярко выраженных признаков и результаты обследований ничем не примечательны. Поэтому очень часто такие пациенты слышат от врачей, которые не имеют точного представления о мышечной б
оли в тазовой области, что с ними все в порядке.
ДИСФУНЦКИИЯ ТАЗОВОГО ДНА КАК ЛОКАЛЬНОЕ И СИСТЕМАТИЧЕСКОЕ ЗАБОЛЕВАНИЕ
Когда пациенты, страдающие от дисфункции тазового дна, этого приводящего в замешательство заболевания, приходят на прием к врачу, в первую очередь они хотят знать как уменьшить симптомы. Однако традиционная медицина почти во всех случаях не понимает точного характера дисфункции тазового дна. В лучшем случае предлагаемое лечение не приносит постоянного облегчения, а в худшем, такое лечение как инъекции или хирургическое вмешательство, может только усугубить проблему.
Основная ошибка традиционной медицины при лечениии дисфункции тазового дна заключается в том, что она не учитывает тот факт, что дисфункция тазового дна является одновременно и систематической, и локальной проблемой. Ее систематичность заключается в том, что мышцы тазового дна напрягаются при возбуждении нервной системы. Ее локальность заключается в том, что постоянное беспокойство, чувство тревоги и нервное возбуждение у некоторых пациентов приводят к локальной боли и дисфункции мышц тазового дна. Таким образом, для того, чтобы вылечить дисфункции тазового дна, необходимо устранить эти проблемы.
Наш 6-дневный клинический курс, предлагаемый в течении года, посвящен тому, как научиться устранять локальные и систематические аспекты дисфункции тазового дна. Наши пациенты знакомятся с самым актуальным самостоятельным внутренним и наружным физиотерапевтическим лечением (средства местного применения) и применяют наш протокол релаксации (Продленная Парадоксальная Релаксация), который направлен на ежедневное снижение нервного возбуждения.
ПОЧЕМУ ДИСФУНКЦИЯ ТАЗОВОГО ДНЯ СТАНОВИТСЯ ХРОНИЧЕСКИМ ЗАБОЛЕВАНИЕМ

Замкнутый круг : напряжение – состояние тревоги – боль – защитная реакция
Oдна из причин, по которой традиционная медицина не в состоянии эффективно излечивать дисфункцию тазового дна заключается в том, что она игнорирует созданный пациентом замкнутый круг: напряжение – состояние тревоги – боль – защитная реакция.
Боль, появляющаяся в результате хронического напряжения таза, приводит
в действие защитный механизм организма, направленный на защиту от
боли в тазу. Это сродни инстинкту, который заставляет нас отдергивать руку, когда мы нечаянно прикоснулись к горячей поверхности. Точно так же мышцы таза напрягаются при боли.
Однако этот рефлекс, заставляющий человека напрягать мышцы таза при боли, является дисфункциональным, так как изначально эти мышцы уже находятся в напряженном состоянии и дальнейшее их напряжение только усугубляет ситуацию.
Воспаленный таз реагирует на чувство тревоги. Оно приводит к напряжению и усиливает активность болевых точек, которые, в свою очередь, усиливают боль. В ответ на это запускается в действие защитный механизм, который приводит к еще большему состоянию тревоги и беспокойства. Таким образом, цикл повторяется.
ЦЕЛЬ ПРОТОКОЛА УАЙЗА-ЭНДЕРСОНА – ДАТЬ ПАЦИНТАМ ВОЗМОЖНОСТЬ РАЗОРВАТЬ ЭТОТ ПОРОЧНЫЙ КРУГ
Стратегия Протокола Уайза-Эндерсона направлена на разрушение замкнутого круга: – напряжение – состояние тревоги – боль – защитная реакция – через лечение и физического, и ментального аспекта дисфункции тазового дна. Мы помогаем нашим пациентам восстановить способность тазовых мышц расслабляться и напрягаться, посредством высвобождения триггерных точек и миофасцильного расслабления внутри и снаружи мышц. Мы так же обучаем пациентов уменьшать повышенное возбуждение нервной системы и расслаблять тазовые мышцы с помощью продленной парадоксальной релаксации.
Своих первых пациентов с разнообразными дисфункциями тазового дна мы начали лечить в Стэнфордском университете в 1995 году во время обычных врачебных приемов. В 2003 году мы открыли частную практику в форме 6-дневного иммерсионного клинического курса в Санта Розе в штате Калифорния. Курс, рассчитанный на 14 пациентови и открытый в течении года, со временем внедрил Протокол Уайза-Эндерсона. Этот протокол учит пациентов тому, как восстановить функцию хронически напряженных мышц тазового дна и уменьшить чувство тревоги. Протокол Уайза-Эндерсона, самостоятельно выполняемый пациентами дома, которые прошли у нас обучение, помог многим вернуться к нормальной жизни. Выполнения протокола помогает пациентам избавиться от необходимости прибегать к дополнительной профессиональной помощи.Уже в течении десяти лет исследования документально подтверждают наши результаты обучения пациентов самостоятельному применению протокола.
Для получения дальнейшей информации, перейдите по ссылке на страницу нашей клинки.
For questions about cost and eligibility please fill out the form below, email us at ahip@sonic.net or contact our office at +1 (707) 332-1492.
СИМПТОМЫ ДИСФУНКЦИИ ТАЗОВОГО ДНА
(У большинства пациентов проявляются два или более симптома)
Источник: www.pelvicpainhelp.com
Пролапс тазовых органов у женщин
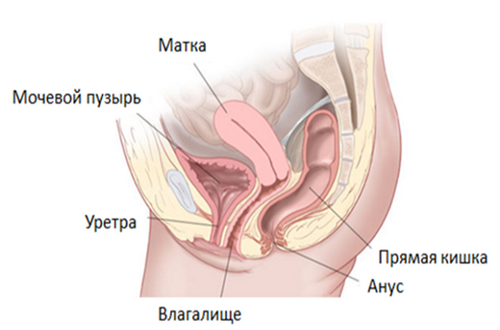
Пролапс тазовых органов у женщин – состояние, при котором одно или несколько анатомических образований в области малого таза смещаются от нормального положения и выбухают во влагалище. Выпадающим органом может быть матка, кишечник, мочевой пузырь или стенка влагалища. Органы малого таза у женщин фиксированы связками и мышцами тазового дна, патология развивается, если эти опорные структуры ослаблены при длительном перенапряжении.
Также тонус внутренних органов поддерживает нормальный гормональный фон и функциональное состояние нервной системы.
Выраженный пролапс виден вне влагалища. Точное количество женщин, страдающих от данного недуга, неизвестно, поскольку многие не обращаются к врачу из-за ложной стыдливости. Женщины чаще сталкиваются с проблемой в определенный период жизни: после родов, после гистерэктомии или в период менопаузы. Согласно статистике, половина женщин старше 50 лет имеет некоторые симптомы пролапса тазовых органов, а к 80 годам у 1 из 10 будет выполнено оперативное вмешательство по данному поводу.
Пролапс органов малого таза не опасен для жизни, но может вызывать ухудшение ее качества, болезненность и дискомфорт. Ослабление мышц и связок негативно отражается на качестве интимной жизни и вызывает ряд проблем с мочевым пузырем и опорожнением кишечника.
Уменьшить симптомы можно с помощью специальной гимнастики для укрепления мускулатуры тазового дна и соблюдения некоторых правил. Для пациенток с пролапсом продвинутой степени единственным обоснованным вариантом является хирургическое вмешательство.
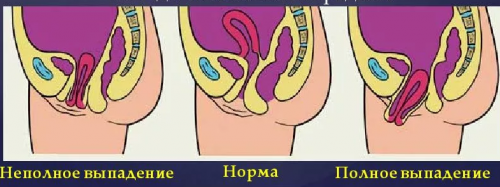
• Частичный / субтотальный пролапс: органы малого таза находятся лишь частично вне вагинального отверстия.
• Общий пролапс: органы таза вывернуты и расположены за пределами вагинального отверстия.
Стадии пролапса тазовых органов у женщин
0: нет выпадения.
1: дистальная часть пролапса локализуется на 1 см выше уровня гименального кольца.
2: дистальная часть пролапса находится на 1 см ниже уровня гименальной плоскости.
3: при выпадении влагалища хотя бы 2 см его находятся внутри.
4: вагина /и матка полностью выпадают.

Выпадение матки с образованием декубитальной язвы
Существуют различные типы пролапса, в зависимости от того, какой орган выпячивается во влагалище. Могут быть вовлечены матка, мочевой пузырь или прямая кишка. Обычно одновременно у одной женщины «провисают» несколько органов.
В тяжелых случаях свое анатомическое положение изменяет матка и стенки влагалища. У возрастных женщин патология встречается в несколько раз чаще.
Пролапс передней вагинальной стенки
Передний пролапс чаще диагностируют после гистерэктомии. Существует два типа пролапсов, которые могут возникать в передней части влагалища, и они наиболее распространены:
• Пролапс мочевого пузыря или «цистоцеле».
Цистоцеле может быть мягким, умеренным или тяжелым, в зависимости от того, насколько выбухает мочевой пузырь через переднюю стенку влагалища.
• Пролапс мочеиспускательного канала или «уретроцеле».
Как правило, патология сочетается с выпадением мочевого пузыря, это называется «цистоуретроцеле».
По мере прогрессирования ослабления связочно-мышечного аппарата нарастает симптоматика, а тканевые структуры обнаруживаются вне влагалища.
Эти пролапсы развиваются, когда ткань между влагалищем и прямой кишкой растягивается и отделяется от костей в области таза. Существует два вида пролапса задней стенки:
• Ректоцеле происходит, когда прямая кишка подается вниз и вперед, а затем впадает в заднюю стенку влагалища.
• Ректальный пролапс отличает то, что часть прямой кишки выступает через задний проход. Иногда пациентки путают состояние с выпадением геморроидальных узлов.
«Апикальный» означает «верхушечный». Существует три вида апикального пролапса:
• Энтероцеле – тонкий кишечник выпирает в верхнюю часть задней стенки влагалища.
• Маточный – матка проседает во влагалище. Выпадения матки являются вторым наиболее распространенным видом пролапса.
• Выпадение влагалища. После гистерэктомии влагалище может смещаться и пальпироваться, как инородное тело между ног, так как после удаления матки утрачивается поддержка.
Что вызывает пролапс органов таза
Все, что влияет на повышение давления в брюшной полости, может привести к пролапсу тазовых органов. Общие причины включают:
• беременность (особенно многоплодная) и осложненные самостоятельные роды;
• избыточный вес и ожирение;
• респираторные заболевания с хроническим интенсивным кашлем;
• гипоэстрогения;
• нерегулярное опорожнение кишечника, тенденция к запорам;
• онкология в органах малого таза;
• хирургическое удаление матки (гистерэктомия);
• генетическая предрасположенность;
• заболевания соединительной ткани;
• асцит;
• сахарный диабет в анамнезе;
• подъем тяжестей, в том числе, занятия определенными видами спорта.

У некоторых женщин на начальных стадиях какие-либо жалобы отсутствуют, в дальнейшем могут быть следующие симптомы:
• ощущение инородного тела (распирания) в области малого таза, жалобы усиливаются при физической нагрузке или длительном стоянии;
• тянущие боли в нижней части спины;
• неприятные ощущения во время сексуального контакта;
• чувство, что что-то выпадает из влагалища;
• дизурические расстройства: частые позывы на мочеиспускание, дискомфорт, малое количество выделяемой мочи, недержание, остаточная моча;
• формирование декубитальной язвы;
• запоры, чувство неполного опорожнения кишечника;
• рецидивирующие инфекции урогенитального тракта;
• выделения из влагалища и зуд на фоне постоянного раздражения.

Важно! Симптомы пролапса зависит от того, какой орган опущен. Если это мочевой пузырь – ожидаемо недержание мочи, если прямая кишка – пациентку беспокоят запоры, боли в спине. Дискомфорт при сексе часто сопровождает пролапс тонкой кишки. Выпадение матки сочетается с болевым синдромом, кровянистыми выделениями и диспареунией.
Врач может обнаружить пролапс тазовых органов во время обычного осмотра на гинекологическом кресле. Дальнейшая диагностика включает:
• Рентгенографию мочевого тракта с контрастом (внутривенную пиелографию);
• Микционную цистоуретроографию (вводят контрастное вещество и делают рентгеновские снимки мочевого пузыря до и после мочеиспускания, результаты могут показать вашему врачу, если что-то не так с мочевым пузырем или уретрой);
• КТ-сканирование органов таза;
• Ультразвуковое исследование (используются звуковые волны для создания изображения органов таза на экране);
• Магнитно-резонансную томографию (при сканировании применяют магнитные волны для создания трехмерного изображения органов и мышц таза).
• Цистоскопию и уродинамические исследования, если есть симптомы недержания мочи;
• Кольпоскопию, морфологическое исследование, биопсию при дифференциальной диагностике язвы и рака шейки матки.
Существует несколько видов терапии пролапса тазовых органов у женщин.
Нехирургическое лечение показано, если шейка матки не достигает преддверия влагалища и включает:
• ношение пессария (специальное приспособление, которое вводят трансвагинально для придания нормального анатомического положения внутренним органам);
• гимнастика Кегеля.
Если симптомы выражены значительно, а консервативная терапия была неэффективна, можно рассмотреть варианты операций.
Реконструктивная хирургия направлена на восстановление анатомии тазового дна и возвращение органов в исходное положение. Доступы вариативны: трансвагинальный или трансабдоминальный.
Вмешательство может быть выполнено открытым способом или с помощью лапароскопической хирургии.
Облитерирующие вмешательства (ушивания влагалища) признаны нефизиологичными, так как после операции невозможно заниматься сексом, и, кроме того, есть высокая вероятность рецидива пролапса.
Какая операция лучше при выпадении тазовых органов, определяют с учетом ряда аспектов, включая:
• возраст пациентки;
• планируемое в дальнейшем материнство;
• сопутствующие гинекологические и экстрагенитальные заболевания;
• степень выраженности патологии.
В настоящее время операции при выпадении тазовых органов проводят с помощью синтетических материалов или используют аутоткани женщины.
В зависимости от типа пролапса выполняют следующие вмешательства:
• переднюю кольпоррафию (показания – опущение передней стенки и/или цистоцеле);
• кольпоперинеолеваторопластику (показание – необходимость укрепления мышц тазового дна, может выполняться, как самостоятельное, так и вспомогательное хирургическое пособие при опущении или пролапсе);
• влагалищную экстирпацию матки (операцию выполняют возрастным пациенткам, есть ряд недостатков, связанных с нарушением архитектоники органов малого таза и пр. Одновременно проводят переднюю кольпоррафию и кольпоперинеолеваторопластику);
• 2-х этапную комбинированную операцию Краснопольского, направленную на укрепление крестцово-маточных связок+кольпоперинеолеваторопластику;
• кольпопексию (фиксацию апикальной части влагалища);
• вагинальное синтетическое протезирование.

Профилактика включает следующее:
1. Правильное питание, борьбу с ожирением и запорами.
2. Физическую активность.
3. Отказ от курения.
4. Своевременное лечение всех заболеваний, связанных с кашлем.
5. Заблаговременную госпитализацию в роддом.
6. Регулярную половую жизнь.
7. Выполнение гимнастики для укрепления мышц тазового дна.
8. Отказ от подъема тяжестей, «неженских» видов спорта.
9. Осмотр у гинеколога 1 раз в год.
Источник: genitalhealth.ru
Признак начинающегося ослабления тазового дна
Проще говоря: слабые ягодицы + слишком много кегелей = несостоятельность тазового дна.
«Большая ошибка считать, что напряженные мышцы «сильные», а расслабленные — «слабые». На самом деле, сильные мышцы — это мышцы идеальной длины. Нужно найти золотую середину для тазового дна. Упражнения Кегеля делают его все более зажатым (и более слабым)».
«Мышцы в напряженном состоянии слабые. Если еще больше качать или напрягать мышцы, то будет хуже. Наоборот, упражнения на удлинение мышц — особенно растяжка икроножных мышц, подколенных сухожилий, паховых мышц-аддукторов (отводящих) — являются лучшей рекомендацией. Также необходимо научиться держать таз в правильном положении для оптимальной силы!»
Кара Дуглас Том (Kara Douglas Thom)

Вечеринка у тазового дна: кегелей не приглашаем!
Недавно я познакомилась с женщиной, которая раньше занималась бегом. Конечно же, я спросила: «Почему вы больше не бегаете?». Она мне ответила: «Потому что я рожала первого ребенка 60 часов, а закончились роды наложением щипцов. После этого у меня пропало всякое желание бегать».
Если вы не поняли, в чем проблема, объясню: теперь у нее недержание и во время бега она писается. Мы с друзьями шутим, если кто-то подмочился на зарядке или прыгая на батуте. Но при полном недержании уже не до шуток.
Я уверена, что сильные мышцы тазового дна решают проблему недержания (хотя фармацевтические компании и хирурги хотят убедить нас в необходимости лечения). Сильное тазовое дно влияет не только на то, в каких я шортах прибегу — в сухих или мокрых, но еще благодаря ему меня больше не мучает боль в спине и бедрах во время бега.
Поэтому представляю вашему вниманию интервью с Кэти Боумен (Katy Bowmen). Кэти произвела на меня неизгладимое впечатление. Она изучает биомеханику человеческого тела. У нее есть программа на DVD «Выправленный и здоровый» (Alignet and well), также она является директором института восстановительной гимнастики (Restorativ Exercise Institute). Она перевернула мое представление о тазовом дне!
Привожу вольную версию интервью с Кэти (автор: Катриэль).
Многие женщины считают, что роды являются причиной недержания. Однако, есть множество статей о том, что беременность сама по себе дает нагрузку на мочевой пузырь (так что кесарево сечение вряд ли спасет вас), и что у большинства женщин — вне зависимости от того, есть у них дети или нет — с возрастом возникают проблемы с недержанием. Да и мужчины не застрахованы от этого. Значит, слабое тазовое дно может быть у кого угодно.
Хотя роды и могут ускорить ослабление тазового дна, они не являются его первопричиной. Первопричиной несостоятельности мышц тазового дна является его провисание из-за того, что крестец сдвигается вперед, внутрь таза. Так как мышцы тазового дна прикрепляются к копчику и к лобковой кости, то из-за сближения этих костей тазовое дно провисает (становится как гамак).
То есть лучше, чтобы тазовое дно не провисало, а было растянутым, более крепким, чтобы удерживать вес не прогибаясь?
Тазовое дно похоже на батут, сделанный из эластичного, но упругого материала. Идеальная длина мышц.
Что дают упражнения Кегеля?
С помощью упражнений Кегеля мы традиционно пытаемся укрепить тазовое дно, но на самом деле лишь продолжаем тянуть внутрь крестец, из-за чего мышцы тазового дна все больше ослабляются, а само дно сжимается. Ягодичные же мышцы тянут крестец назад.
Если эти мышцы не накачаны («нет попы»), то тазовое дно наиболее подвержено несостоятельности. Отсутствие поясничного изгиба — наиболее явный признак начинающегося ослабления тазового дна.
Очень полезно регулярное выполнение глубоких приседаний. Это тянет крестец назад, расслабляет мышцы тазового дна и позволяет не сжимать их слишком сильно, т.е. сильнее, чем нужно.
Проще говоря: слабые ягодицы + слишком много кегелей = несостоятельность тазового дна.
Да-да! Не удивляйтесь! И наука это подтверждает. Кегели — это часть нашей культуры и привычек. Никто не удосужился проверить эти знания!
Тазовое дно находится под весом органов, и сила, которая ему нужна, должна соответствовать этому весу. Супер-сильные мышцы НЕ нужны, НУЖНЫ — достаточно сильные для поддержания органов. Самые сильные мышцы — это не напряженные мышцы, а мышцы идеальной длины. Нужно найти золотую середину для тазового дна.
Кегели делают его все более зажатым (и более слабым). Сиюминутные успехи скрывают за собой вред в дальнейшем.
Вместо кегелей занимайтесь приседаниями по 2-3 подхода в день где угодно! Вы укрепите ягодичные мышцы, и они оттянут крестец назад, растянув мышцы тазового дна (оно станет как батут, а не как гамак). И затем можно иногда практиковать кегели. Но они не должны быть в списке обязательных дел.
Приседание — самый эффективный и естественный способ укрепить ягодичные мышцы, используя вес собственного тела и полную амплитуду движений.

Племена охотников-собирателей приседают много раз на дню, это для них в порядке вещей на протяжении всей жизни. Если вы будете приседать 4-5 раз в день во время беременности, это будет отличной подготовкой к родам!
Также приседания предотвращают задний вид предлежания в родах (когда ребенок рождается лицом вперед — к лобку, а не к копчику), что является причиной изматывающих родов, частого вмешательства и кесарева. Мы все чаще сидим откинувшись назад и закинув ноги, а не на корточках наклонившись вперед. А обратите внимание на детей: они так и норовят сесть на корточки.
Какую роль играет осанка и как удержать таз в правильном положении?
Тазовое дно будет оптимально выполнять свои функции, только если таз будет находиться в определенном положении. Две выступающие части спереди таза (на которые мы кладем «руки в боки») должны быть вертикально поставлены над лобковой костью.
Многие женщины привыкли подгибать под себя таз, потому что мама или бабушка говорили им не оттопыривать попу.
Атлеты обычно очень зажаты из-за четырехглавой и поясничной мышц, которые также держат таз в подогнутом состоянии.
Ношение каблуков также меняет положение суставов: чтобы компенсировать сдвиг в лодыжках многие женщины наклоняют таз.
Чтобы таз был в здоровом состоянии, надо следить, чтобы задние мышцы (ягодичные, бедренные и икроножные) не тянули его вниз, и держать поясничную мышцу и паховую область в таком же расслабленном состоянии.
Лучшей рекомендацией являются упражнение на удлинение, растяжка икроножных мышц, подколенных сухожилий, паховых мышц-аддукторов. И важно научиться держать таз в правильном положении для оптимальной силы!
Традиционное лечение тазового дна заключается в том, чтобы усилить мышцы при сохранении неправильного положения таза у пациентов. Это не очень эффективно и по статистике повторять хирургическое вмешательство приходится во второй, третий, а то и четвертый раз.
Упражнения для укрепления мышц тазового дна, ягодиц можно делать вместе с детьми, особенно если они у вас писаются ночью!
Почему многие женщины чувствуют желание пописать, когда принимают теплый душ?
Когда тазовое дно расслаблено, женщины начинают использовать ягодичные мышцы и мыщцы-аддукторы, чтобы держать мочевой пузырь закрытым (вместо сфинктера мочевого пузыря). Когда ты принимаешь душ, эти внешние сфинктеры расслабляются, и ты понимаешь, что не можешь контролировать внутренние мышцы тазового дна.
Как скоро ожидать перемен после начала тренировок мышц тазового дна?
Проблема возникает из-за совпадения двух моментов:
1) из-за слишком больших нагрузок,
2) из-за постоянного напряжения мышц тазового дна.
Для постоянного улучшения все время нужно делать следующее:
— работать над расслаблением тазового дна и напряжением ровно настолько, насколько нужно;
— растягивать задние поверхности ног, чтобы освободить таз;
— регулярно ежедневно приседать, чтобы усилить ягодичные мышцы;
— забыть о каблуках (кроме особых случаев).
Кроме того, состояние тазового дна ухудшает большое количество упражнений на пресс. Лучше делать упражнения, которые уменьшают нагрузку на связки между органами таза, например, упражнение «планка».
Источник: econet.ru
Методы реабилитации тазового дна у женщин
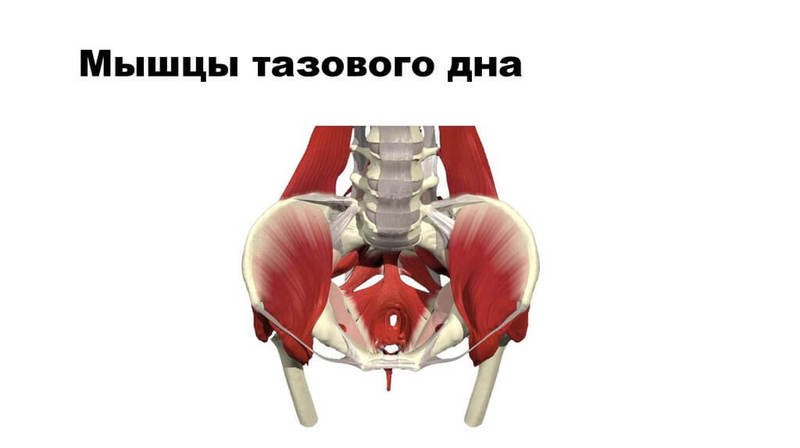
Тазовое дно представляет собой мощную мышечно-соединительнотканную пластину и состоит из трех слоев мышц:
- • наружный слой составляют 4 мышцы (в том числе луковично-пещеристая мышца, которая обхватывает и сжимает вход во влагалище при сокращении, и сфинктер заднего прохода — круговая мышца, «запирающая» прямую кишку);
- • средний слой — мочеполовая диафрагма. Через нее проходит мочеиспускательный канал и влагалище. Содержит сфинктер мочеиспускательного канала — круговую мышцу, «запирающую» мочеиспускательный канал;
- • внутренний слой состоит из мышц, поднимающих задний проход. При их сокращении происходит замыкание половой щели, сужение просвета влагалища и прямой кишки.
Что такое реабилитация тазового дна?
Реабилитация тазового дна – это комплекс мероприятий, направленных на укрепление мышц таза.
Почему возникает слабость мышц тазового дна?
После родов через естественные родовые пути влагалище обычно несколько расширяется, его эластичность до некоторой степени уменьшается. Роды, особенно осложненные, приводят к повреждениям (растяжению, надрывам, разрывам) мышц тазового дна. При разрыве или рассечении промежности (эпизио- или перинеотомия) особенно часто повреждаются мышцы внутреннего слоя, иногда после восстановления целостности промежности половая щель полностью не смыкается. В то же время с возрастом мышцы таза, равно как и мышцы всего организма, ослабевают.
К чему приводит слабость мышц тазового дна?

Недержание мочи – это непроизвольная потеря мочи.
Как распространено недержание мочи в мире?
Около 40% женщин старше 40 лет страдают от недержания мочи, причем лишь 4% не считает данное явление закономерным.
Какие виды недержания мочи существуют?
По данным международного общества по удержанию мочи (International Continence Society) выделяют шесть видов недержания мочи:
1. Стрессовое недержание мочи (недержание мочи при напряжении) – непроизвольное выделение мочи при физической нагрузке, кашле, чихании и т.д., т.е. в случаях резкого повышения внутрибрюшного давления.
2.Ургентное недержание мочи – непроизвольное выделение мочи при внезапном, сильном и нестерпимом позыве к мочеиспусканию.
3.Смешанное недержание мочи – состояние, сочетающее в себе симптомы первых двух типов недержания мочи.
4.Ночное недержание мочи (энурез).
5.Непроизвольное подтекание мочи, не сопровождающееся позывом на мочеиспускание.
6.Другие ситуационные виды недержания мочи (например: недержание мочи при половом акте, при смехе и т.д.).
Каков механизм удержания мочи в норме?
Каковы факторы риска развития недержания мочи?
• Беременность, роды.
• Пол – чаще встречается у лиц женского пола.
• Возраст – чаще встречается после 40 лет.
• Повышенный вес.
• Наследственный фактор – генетическая предрасположенность к развитию недержания мочи (синдром дисплазии соединительной ткани).
• Неврологический фактор – наличие различных заболеваний нервной системы.
• Анатомический фактор – анатомические нарушения мышц тазового дна и тазовых органов.
• Хирургические вмешательства – повреждение тазовых нервов или мышц.
Какой наиболее часто встречающийся вид недержания мочи?
Наиболее часто встречающимся типом недержания мочи является недержание мочи при напряжении — непроизвольное выделение мочи при физической нагрузке, кашле, чихании и т.д., т.е. в случаях резкого повышения внутрибрюшного давления. При этом обычно недержание мочи сочетается с ослаблением мышц тазового дна, поэтому лечение недержания мочи при напряжении необходимо сочетать с терапией, направленной на реабилитацию мышц тазового дна.
Упражнения, предложенные Арнольдом Кегелем, направлены на тренировку мышц тазового дна. Эти упражнения можно выполнять самостоятельно, без присутствия врача. Они не требуют специальной одежды или снаряжения. Их можно выполнять практически в любое время и везде, где удобно.
Как выполнять упражнения Кегеля?
Чтобы понять, какие мышцы нужно сокращать, нужно:
• Попытаться прервать струю мочи во время мочеиспускания.
• Сокращать те же мышцы так, как будто надо прервать мочеиспускание, но делать это вне мочеиспускания.
• Сжимать мышцы прямой кишки так, как будто надо препятствовать выпуску газов. Однако при этом ягодицы должны оставаться неподвижными.
Важно: при выполнении упражнений нельзя подключать мышцы живота. Ноги и ягодицы должны оставаться неподвижными.

1. Сильно сократить мышцы влагалища на 1-2 секунды, затем расслабить их; для достижения эффекта надо выполнять несколько раз в день по 5-30 сокращений.
2. Сократить мышцы влагалища на 10 секунд, затем расслабить на 10 секунд. Выполнять упражнение 4 минуты в день. После этого 1 минуту делать быстрые сокращения (по 1 секунде), чередуя их с такими же быстрыми расслаблениями.
3. Упражнение «лифт»: сократить мышцы влагалища («1-й этаж»), задержать на 3-5 секунд, продолжить сокращение с большей силой («2-й этаж»), снова удерживать. Так пройти 4-5 «этажей». Совершить такое же поэтапное движение «вниз», задерживаясь на каждом «этаже». Выполнять упражнения можно дома, в транспорте, при просмотре телевизора.
Как правильно выполнять упражнения Кегеля?
• Делать эти упражнения как можно чаще. Чем чаще, тем лучше будет результат.
• Начинать выполнение упражнений с пятисекундным интервалом, удерживая мышцы в сокращенном состоянии в течение пяти секунд. Постепенно удлинять время сокращений.
Важно: не прекращать выполнение упражнений, несмотря на усталость мышц.
Когда можно оценить результаты упражнений?
Непосредственное улучшение состояния можно почувствовать через несколько недель после начала упражнений. Однако для получения достоверного результата необходимо выполнять упражнения не менее 4 месяцев.
Что делать, если упражнения не дали эффекта?
Если гимнастические упражнения не принесли позитивных результатов из-за плохого ощущения мышц, принести желаемый результат может тренинг с вагинальными конусами.
Влагалищные конусы – это специально созданные конические грузики с изменяемым весом, которые применяются для укрепления мышц влагалища. Конус помещается во влагалище наподобие тампона. Разработан комплект из четырех конусов, имеющих различный вес. Задача женщины — научиться удерживать конус посредством сокращения мышц тазового дна.
Когда рекомендуется использование вагинальных конусов?
— для предотвращения опущений стенок влагалища и тела матки, а также других тазовых органов;
— во время беременности и после родов для предотвращения ослабления мышц тазового дна и восстановления их первоначального тонуса;
— с целью снижения рисков инфицирования и попадания неблагоприятной флоры, а также изменения pH-среды влагалища при зияющей половой щели;
— для устранения и предотвращения недержания мочи (стрессовое недержание мочи при кашле, чихании, физической нагрузке);
— для контролируемого управления силой сжатия и расслабления влагалищной группы мышц с целью повышения сексуальных ощущений во время полового акта. Продолжительный тренинг с вагинальными конусами способствует ощущаемости мышц тазового дна и их развитию. Во время беременности тренинг с конусами развивает мышцы тазового дна и предотвращает их ослабление.

Как использовать влагалищные конусы?
Необходимо подобрать конус соответствующего веса (для начала – самый легкий). Ввести его во влагалище указательным пальцем, таким же образом, как и влагалищный тампон.
• Необходимо удерживать конус в положении стоя.
Если получается, то:
• Удерживать конус, сделав несколько шагов.
Если получается, то:
• Удерживать конус при ходьбе.
Необходимо зафиксировать, сколько максимально времени возможно удерживать грузик. Время удержания надо постепенно увеличивать.
• Удерживать конус во время ходьбы по ступенькам.
• Удерживать конус во время кашля.
• Удерживать конус в течение дня.
Как часто и как долго нужно делать упражнения с влагалищными конусами?
Эти упражнения нужно делать минимум два раза в день, а, по возможности, и чаще. Если конус в течение дня спокойно удерживается, можно увеличивать массу влагалищного конуса. Таким образом, необходимо добиться способности удерживать наиболее тяжелый конус, не напрягаясь, в течение обычной дневной активности.
Можно ли выполнять упражнения Кегеля, используя влагалищные конусы?
Сочетание упражнений Кегеля с применением влагалищных утяжеляющих конусов очень эффективно.
- • Можно выполнять сокращения мышц тазового дна с помещенным во влагалище конусом.
- • Необходимо перейти к следующему весу, если есть способность выполнять упражнение в течение не менее 5 минут.
- • Можно удлинить упражнения до 10 минут, перейдя опять к самому легкому весу, и т.д.
Что делать, если невозможно удержать влагалищный конус в положении стоя?
Начать выполнять упражнения лежа. В дальнейшем, укрепив мышцы тазового дна, можно переходить к положению стоя.
Какие преимущества использования вагинальных конусов:
- • Индивидуальность для каждой женщины.
- • Требуется мало времени, чтобы научить женщину пользоваться конусами.
- • Требуется мало времени, чтобы начать тренировки.
- • Количество консультаций с врачом сводится к одному визиту.
- • Конусы — одна из форм биологической обратной связи.
- • Вес конусов можно увеличить, усилив нагрузку.
- • Приступать к использованию можно без дополнительных исследований.
Как оценить эффективность использования конусов?
Если гимнастика для мышц тазового дна проводится под наблюдением врача, при недержании мочи или при наличии гинекологических проблем, то доктор может оценить эффективность лечения как по полученным результатам (симптомы исчезнут), так и с помощью специальных цифровых приборов — перинеометров. Вагинальный датчик вводится во влагалище женщины, далее она максимально сокращает мышцы промежности, и на шкале прибора высвечивается количественная оценка этого сокращения. Перинеометр действует по тому же принципу, что и тонометр для измерения артериального давления, то есть он измеряет давление, создаваемое во влагалище.
Как долго необходимо продолжать использовать конусы?
При регулярном ежедневном использовании улучшение заметно уже через 8 недель. Чтобы максимально использовать преимущества конусов, важно, чтобы тренировки были каждый день в течение минимум 12 недель.
Можно ли использовать конусы при сухости влагалища?
Необходимо применить небольшое количество смазки.
Что делать после того, как мышцы тазового дна стали сильнее?
Чтобы сохранить мышечный тонус, необходимо продолжать использовать конусы только один раз или два раза в неделю.
Как скоро после рождения ребенка можно начать использовать упражнения Кегеля и конусы?
Упражнения Кегеля и конусы можно начать применять, как только женщина почувствует себя комфортно после родов. В среднем тренировки рекомендуется проводить через 6-8 недель после родов.
- • Необходимо промывать конус перед каждым использованием (для предотвращения раздражения или инфицирования).
- • Лучше вставлять конус после опорожнения мочевого пузыря.
- • Необходимо носить нижнее белье: если конус выпадет, то он не потеряется.
- • По возможности заниматься с конусом в одно и то же время дня. Удобно выполнять упражнения одновременно с обычными каждодневными занятиями.
- • Если невозможно удержать самый легкий грузик, надо поместить палец на острие конуса (туда, где к нему прикреплена нитка), это уменьшит вес. Затем выполнять упражнения.
- • При возможности удержания конуса внутри тела в течение 15 минут можно попробовать подняться и спуститься по лестнице, заняться домашними делами. Подобные действия действительно могут научить контролировать функцию мочевого пузыря. Возможно, при выполнении этих действий придется использовать более легкие конусы.
- • Необходимо всегда вынимать конус после использования. Он предназначен для использования в течение ограниченных периодов времени, в дневное время, и не должен использоваться постоянно.
Есть ли противопоказания для использования конусов?
Конусы не предназначены для использования женщинами, страдающими заболеваниями в области влагалища, половых органов или таза, или предполагающих у себя такие заболевания (инфекции, воспалительные заболевания, злокачественные образования тазовых органов). Нельзя использовать конусы в течение первых шести недель после родов или операции на органах таза. Не рекомендуется использовать конусы во время или сразу же после полового акта, а также во время месячных. Нельзя использовать конусы одновременно с тампонами, маточным кольцом или диафрагмой.
Что делать при отсутствии эффекта?
Прочитать инструкцию и убедиться, что конусы используются правильно. При действительном отсутствии эффекта ставить вопрос об оперативном лечении.
Можно ли использовать упражнения и конусы для профилактики слабости мышц тазового дна?
Упражнения полезны практически всем женщинам, не только с признаками слабости соответствующих мышц. Их выполнение является профилактикой хронических воспалительных заболеваний малого таза, венозного застоя, опущения стенок влагалища, недержания мочи, повышает чувствительность при половой жизни. Кроме профилактики многих гинекологических заболеваний, они способствуют также предупреждению слабости родовой деятельности (тренировка интимных мышц желательна до родов, во время беременности, учитывая предстоящую в родах нагрузку), начальных стадий недержания мочи.
Какие виды лечения недержания мочи при напряжении существуют?
Консервативное – специальные упражнения для укрепления мышц тазового дна, рассмотренные выше.
Целью хирургического лечения недержания мочи при напряжении является создание дополнительной опоры для мочеиспускательного канала с целью устранения патологической подвижности последнего. Выбор того или иного метода во многом зависит от степени недержания мочи.
Что такое петлевая (слинговая) операция?
Каковы преимущества минимально инвазивных операций?
- • Хорошая переносимость – используется при любой степени недержания мочи.
- • Использование в качестве петлевого материала синтетической сетки.
- • Возможность проведения операции под местной анестезией.
- • Непродолжительность операции (около 30 — 40 мин).
- • Короткий послеоперационный период – пациентка может быть выписана домой в день операции или на следующий после операции день.
- • Хорошие функциональные результаты – малая вероятность рецидива заболевания.
Что такое реконструкция тазового дна?
В чем суть операций по реконструкции тазового дна?
Операции по реконструкции тазового дна позволяют восстанавливать нормальные анатомические взаимоотношения органов таза при помощи собственных тканей женщины или специальных синтетических материалов, которыми укрепляется тазовое дно. Эти операции применяются при опущении мочевого пузыря, матки, сводов влагалища, других видах нарушений анатомии тазового дна. В большинстве случаев эти операции позволяют избегать удаления матки при ее значительном опущении. Пластика влагалища проводится под общим обезболиванием, спинномозговой или эпидуральной анестезией. Средняя длительность операции 1-1,5 часа. Во время вмешательства пациентка не чувствует боли.
Что происходит с имплантом в дальнейшем после сетчатой пластики?
Проленовая сетка не рассасывается и не разрушается под действием ферментов и сохраняет свою прочность и целостность в течение всей жизни пациента. Будучи практически инертной, сетка вызывает образование тонкого слоя фиброзной ткани, которая может прорастать сквозь поры сетки. Прорастание фиброзной ткани ведет к более прочному соединению сетки с окружающими тканями. Большие размеры пор не препятствуют миграции макрофагов в зону воспаления, таким образом, препятствуя инфекционным осложнениям.
Какие особенности послеоперационного периода после реконструктивной операции на тазовом дне?
- • Туалет наружных половых органов и промежности производится 4-5 раз в день;
- • спринцевания влагалища не рекомендуются;
- • швы на коже промежности снимаются на 5-е сутки;
- • женщине рекомендуется употреблять легкоперевариваемую пищу для профилактики запоров («натуживание» после операции противопоказано);
- • садиться разрешается только через 15-20 дней после выписки из стационара. Не разрешается поднимать тяжести (более 5 кг) и следует ограничивать физические нагрузки.
Половая жизнь разрешается через 2 месяца после операции.
Беременность не следует планировать в течение ближайших 12 месяцев после операции. Во время последующих родов не исключены разрывы влагалища по старому рубцу, однако это бывает редко, так как ткани успевают восстановить свою анатомическую и функциональную полноценность. Наличие пластики влагалища не является показанием для кесарева сечения в будущем.
- • При всех общих состояниях организма, при которых противопоказаны плановые хирургические вмешательства (лихорадка, инфекционные заболевания, онкологическая патология, некоторые заболевания крови);
- • при наличии легкой степени выявленных нарушений, что позволяет с успехом применить консервативные методы лечения.
Симптомы, при появлении которых следует обратиться к специалисту:
- • нарушение физиологических функций тазовых органов различной степени (мочевого пузыря, прямой кишки), которые могут появиться как в послеродовом периоде, так и во время беременности — недержание мочи, газов, кала;
- • отсутствие прежних ощущений при половой жизни при наличии желания (аноргазмия), болезненные ощущения при половом акте;
- • зияние половой щели, иногда вызывающее сухость в области половых органов;
- • появление жалоб в связи с нарушением микрофлоры влагалища, мочеиспускательного канала (периодически усиливающиеся слизистые белесые выделения с неприятным запахом при отсутствии каких-либо инфекций мочеполовых путей);
- • опущение стенок влагалища и матки (выявляется обычно при гинекологическом обследовании)
Источник: colpotrain.com
Дисфункция тазового дна у женщин: клиника, диагностика, принципы лечения
Цель исследования. Улучшение результатов хирургического лечения пациенток с дисфункцией тазового дна за счет комплексной оценки анатомических и функциональных нарушений.
Материал и методы. 299 пациенток с пролапсом гениталий II–IV стадии по классификации POP-Q обследованы и оперированы в отделении эндоскопической хирургии ГБУЗ МО МОНИИАГ.
Результаты. Частота рецидивных форм пролапса составила 21,4%, постгистерэктомического пролапса – 13,7%. Выявлена высокая частота (67,9%) и разнообразная палитра нарушений мочеиспускания (стрессовое недержание мочи – 32,5%, изолированный гиперактивный мочевой пузырь – 21,6%, смешанное недержание мочи – 45,8%, «скрытое» недержание мочи – 11,1%) и дефекации (40,8%). Методики сакроспинальной фиксации, вагинальной экстраперитонеальной кольпопексии с использованием синтетических протезов, лапароскопической сакровагинопексии, традиционных влагалищных операций по критерию эффективность/ безопасность были сопоставимы: 93,3 и 95,6%; 95,6 и 93,4%; 93 и 98,8%; 90,4 и 100% соответственно при минимальном количестве осложнений и сокращении пребывания пациенток в стационаре в среднем до 3 суток.
Заключение. Разработанная нами программа, включающая консервативный и хирургический подходы (с использованием современных малоинвазивных методик и традиционных операций) у пациенток с дисфункцией тазового дна, позволяет значительно улучшить качество жизни при минимальном количестве осложнений, отсутствии летальных и инвалидизирующих исходов и сокращении пребывания пациенток в стационаре в среднем до 3 суток.
Под дисфункцией тазового дна понимают комплекс нарушений функции связочного аппарата и мышц тазового дна, удерживающих органы малого таза в нормальном положении и обеспечивающих удержание мочи и кала [1]. Пролапс тазовых органов – частное проявление дисфункции тазового дна у женщин. Частота пролапса широко варьирует в популяции, и мировые данные свидетельствуют, что в течение жизни одна из десяти женщин оперируется по данному поводу, причем в трети случаев требуются повторные вмешательства. Количество хирургических методик и их разновидностей для коррекции пролапса не поддается исчислению [2–4]. Благодаря внедрению новых малоинвазивных и сетчатых технологий частота рецидивов пролапса снизилась, но появились новые тяжелые осложнения [5, 6]. Бесспорно, дисфункция тазового дна – сочетанная проблема: 73% пациенток с пролапсом сообщают о недержании мочи, 86% – об императивных позывах, 34–62% – о дисфункции опорожнения мочевого пузыря и 31% – о фекальном недержании [7]. Успех лечения зависит не только от достижения анатомического результата, но и от качества коррекции функциональных расстройств [5, 6]. Проблема не теряет своей актуальности, так как вследствие изменения демографической ситуации можно ожидать постоянного роста числа пациенток с дисфункцией тазового дна, так как женщины пожилого и старческого возраста являются самым быстрорастущим сегментом населения, отмечается также увеличение числа осложненных и рецидивирующих форм пролапса гениталий [1, 3, 7].
Материал и методы исследования
299 пациенток с дисфункцией тазового дна и пролапсом гениталий II–IV стадии (по классификации POP-Q) обследованы и оперированы в отделении эндоскопической хирургии ГБУЗ МО МОНИИАГ с использованием различных малоинвазивных хирургических методик (у 82% женщин к оперативному лечению приступали при наивысших (III и IV) стадиях пролапса). Группу контроля составили 35 женщин в постменопаузе без симптомов дисфункции тазового дна, сопоставимых по основным возрастным и антропометрическим показателям, наблюдающихся в поликлиническом отделении ГБУЗ МО МОНИИАГ по поводу климактерического синдрома различной степени тяжести. Программа обследования включала гинекологическое и ректовагинальное исследование с количественной оценкой генитального пролапса по системе POPQ (Pelvic Organ Prolapse Quantification), лабораторные и инструментальные методы исследования. Стандартное и специальное ультразвуковое исследование органов малого таза проводилось с помощью ультразвуковых сканеров ACCUVIXXQ фирмы MEDISON и VOLUSON-730 KRETZTECHNIK мультичастотным вагинальным датчиком. Комплексное уродинамическое исследование выполнялось на аппарате фирмы Laborie (модель MAN 247). Статистическая обработка данных выполнена на индивидуальном компьютере с помощью программ Microsoft Word, версия 7.0, и электронных таблиц Microsoft Excel, версия 7.0, расчеты производились с помощью пакета Statistica v. 7.0.
Результаты исследования и обсуждение
Наши исследования подтверждают актуальность проблемы дисфункции тазового дна: доля пациенток с пролапсом гениталий среди всех оперированных больных в отделении оперативной эндоскопии ГБУЗ МО МОНИИАГ за последние 8 лет составила в среднем 14,2%, при этом она ежегодно возрастает. Возраст женщин значительно варьировал – от 25 до 84 лет, однако доминировали пациентки в постменопаузе (79,9%). Длительность менопаузы составила от 1 до 19 лет (средняя длительность – 9 лет), что согласуется со сведениями, которые указывают на увеличение частоты дисфункции тазового дна в старших возрастных группах [7]. Основные жалобы обследованных нами пациенток с пролапсом были связаны с нарушениями мочеиспускания и дефекации, при этом частота расстройств мочеиспускания (67,9%) была выше, чем частота «проктогенных» жалоб (40,8%). 67,8% обследованных нами больных, живущих половой жизнью, испытывали диспареунию, вплоть до отказа от половой жизни.
Важным провоцирующим фактором развития заболевания явились роды через естественные родовые пути (среди пациенток.
1. Аполихина И.А., Додова Е.Г., Бородина Е.А., Саидова А.С., Филиппенкова Е.В. Дисфункция тазового дна: современные принципы диагностики и лечения. Эффективная фармакотерапия. Акушерство и гинекология. 2016; 3: 16-23.
2. Савельева Г.М., Сухих Г.Т., Серов В.Н., Радзинский В.Е., Манухин И.Б., ред. Гинекология. Национальное руководство. 2-е изд. М.: ГЭОТАР-Медиа; 2017. 1007с.
3. Радзинский В.Е., Шалаев О.Н., Дурандин Ю.М., Семятов С.М., Токтар Л.Р., Салимова Л.Я. Перионеология. Учебное пособие. Радзинский В.Е., ред. М.: РУДН; 2008. 256с.
4. Machin S.E., Mukhopadhyay S. Pelvic organ prolapse: review of the aetiology, presentation, diagnosis and management. Menopause Int. 2011; 17(4): 132-6.
5. Беженарь В.Ф., Гусева Е.С., Цыпурдеева А.А., Русина Е.И., Цуладзе Л.К. Сравнительная оценка осложнений и качества сексуальной жизни после коррекции генитального пролапса различными синтетическими имплантатами. Российский вестник акушера-гинеколога. 2014; 14(2): 57-62.
6. Щукина Н.А., Буянова С.Н., Чечнева М.А., Мгелиашвили М.В., Марченко Т.Б. Роль сетчатых протезов в коррекции осложненных форм пролапса гениталий: безусловная эффективность и осознанная опасность. Российский вестник акушера-гинеколога. 2013; 13(1): 55-8.
7. Coolen A.W.M., Bui B.N., Dietz V., Wang R., van Montfoort A.P.A., Mol B.W.J. et al. The treatment of post-hysterectomy vaginal vault prolapse: a systematic review and meta-analysis. Int. Urogynecol. J. 2017; 28(12): 1767-83.
8. Kudish B.I., Iglesia C.B., Gutman R.E., Sokol A.I., Rodgers A.K., Gass M. et al. Risk factors for prolapse development in white, black, and hispanic women. Female Pelvic Med. Reconstr. Surg. 2011; 17(2): 80-90.
9. Смольнова Т.Ю. Пролапс гениталий и дисплазия соединительной ткани Клиническая и экспериментальная хирургия. Журнал имени академика Б.В. Петровского. 2015; 2: 53-64.
10. Краснопольский В.И., Чечнева М.А., Буянова C.Н., Попов А.А., Краснопольская И.В. Ультразвуковая диагностика пролапса гениталий и недержания мочи у женщин. Краснопольский В.И., ред. М.: МЕДпресс-информ; 2016. 136с.
11. Краснопольский В.И., Буянова С.Н., Щукина Н.А., Попов А.А. Оперативная гинекология. 3-е изд. М.: МЕДпресс-информ; 2017. 320с.
12. Попов А.А., Краснопольская И.В., Тюрина С.С., Мананникова Т.Н., Федоров А.А., Слободянюк Б.А., Барто Р.А., Головин А.А. Сравнительный анализ трансвагинальной сакроспинальной фиксации и лапароскопической сакрокольпопексии в лечении генитального пролапса. Российский вестник акушера-гинеколога. 2014; 14(5): 66-70.
Источник: lib.medvestnik.ru
Дисфункция мышц тазового дна у женщин
Синдром хронической тазовой боли

Под хронической тазовой болью понимают доброкачественную постоянную или периодически повторяющуюся в течение, по крайней мере, 6 месяцев боль, испытываемую мужчиной или женщиной в области органов, расположенных в полости таза. В соответствии с данными Международной ассоциации хронической тазовой боли выделено 6 облигатных для данного заболевания признаков:
Термин «болевой синдром» употребляется в тех случаях, когда первичная патология может быть четко охарактеризована и ее наличие вначале отмечено лишь в одном органе. При прогрессировании заболевания клиническая картина может усложняться и включать различные механизмы и локализации, т. е. происходит формирование симптомокомплекса или синдрома. Согласно определению Международного общества по континенции — контролю мочеиспускания (International Continence Society — ICS) синдром хронической тазовой боли (СХТБ) подразумевает наличие постоянной или периодически повторяющейся эпизодической боли в области таза, сопровождающейся симптомами дисфункции нижнего отдела мочевыделительного тракта, нарушения половой функции, кишечной или гинекологической дисфункции при отсутствии подтверждения инфекционного заболевания или какой-либо другой верифицированной патологии.
 В последние годы активно развивается теория так называемого функционального соматического синдрома, одним из проявлений которого является СХТБ. Данное состояние может включать синдром раздраженной толстой кишки, хроническую головную и атипичную лицевую боль, дорсалгию, некоронарогенные боли в грудной клетке, фибромиалгию, синдром хронической усталости.
В последние годы активно развивается теория так называемого функционального соматического синдрома, одним из проявлений которого является СХТБ. Данное состояние может включать синдром раздраженной толстой кишки, хроническую головную и атипичную лицевую боль, дорсалгию, некоронарогенные боли в грудной клетке, фибромиалгию, синдром хронической усталости.
Классификация СХТБ в соответствии с классификацией Международной ассоциации по изучению боли [IASP] (International Association for the Study of Pain; 1994):

В ряде случаев при СХТБ прослеживается аналогия с часто встречающимся в неврологической практике синдромом – головной болью напряжения (ГБН), в патогенезе которой ведущую роль играет реакция на психосоциальный стресс в виде тревоги и депрессии при лидирующей роли последней. Существующее при этом длительное позное перенапряжение перикраниальных, шейных и глазных мышц (так называемый мышечный стресс) создает дополнительный афферентный болевой поток, участвующий в симптомообразовании. Наличие ряда общих механизмов формирования этих двух синдромов дало основание Извозчикову С.Б. и соавт. (2008) предложить термин «хроническая тазовая боль напряжения», критериями которой являются следующие:
В отличие от хронических болевых синдромов другой локализации СХТБ вследствие особенностей строения, функций и иннервации органов таза характеризуется рядом своеобразных механизмов развития. Сами органы таза иннервируются аналогично мышцам тазового дна, которые выполняют функции поддержки, сокращения и расслабления. Расположенные на уровне спинного мозга и ствола головного мозга нейроны выполняют функции контроля и регуляции активности различных органов, расположенных в полости таза. Поток избыточной ноцицептивной афферентации приводит к повышению возбудимости сегментарных структур спинного мозга. В еще большей степени повышается уровень возбуждения в сегментарных звеньях рефлекторной дуги, участвующей в регуляции мышечного тонуса. Большинство мышц не приспособлено к функционированию в условиях длительного тонического напряжения. Это приводит к появлению большого числа недоокисленных продуктов метаболизма в мышечной ткани, вызывающих развитие болевых ощущений. Однажды появившаяся боль может приобретать характер хронической вследствие недостаточной активности нисходящих от периакведуктальных ядер симпатических путей, проецирующихся на вставочные нейроны заднего рога спинного мозга и способных модулировать прохождение болевых сигналов к таламусу. В возникновении миотонических и миодистрофических изменений мышц тазового дна (копчиковая и внутренняя запирательная мышцы, мышца, поднимающая анус) важную роль играет патологическая импульсация из пораженных органов таза. Все виды повышенного тонуса мышц тазового дна или близлежащих мышечных образований могут служить пусковым механизмом тазовой боли и объясняют иррадиацию боли в прямую кишку, мочевой пузырь, головку пениса, влагалище. Кроме того, длительно существующий гипертонус мышечно-связочного аппарата таза, помимо боли, может вызывать или усугублять имеющиеся функциональные блокады крестцово-подвздошных сочленений, которые также нередко сопровождаются алгическими проявлениями и могут составлять дополнительное звено порочного круга. При СХТБ довольно трудно определить, какой из этих факторов первичен, но любой из них способен запустить формирование порочного круга.
 подробнее об иннервации органов малого таза и неврологических аспектах тазовой боли Вы можете прочитать в статье «Феномен тазовой боли глазами невролога» А.Н. Баринов, Д.А. Сергиенко (журнал «Нервные болезни» №2, 2015) [читать]
подробнее об иннервации органов малого таза и неврологических аспектах тазовой боли Вы можете прочитать в статье «Феномен тазовой боли глазами невролога» А.Н. Баринов, Д.А. Сергиенко (журнал «Нервные болезни» №2, 2015) [читать]
Пациентов с СХТБ, как правило, беспокоят боли в крестцово-копчиковой области, промежности, которые распространяются на ягодичную область, гениталии, заднюю или внутреннюю поверхность бедра. Усиление неприятных ощущений и боли происходит под влиянием статодинамического воздействия, охлаждения, обострения заболеваний внутренних органов, при акте дефекации, в момент вертикализации, а также в предменструальном и менструальном периодах.
 В связи с особенностями локализации болевых ощущений при СХТБ пациенты нередко проходят длительное многократное лечение у гинекологов, урологов, проктологов и других специалистов по поводу предполагаемых у них заболеваний органов малого таза. Нередко лишь безуспешность этого лечения наталкивает врача на мысль о возможном поражении мышечно-связочного аппарата таза.
В связи с особенностями локализации болевых ощущений при СХТБ пациенты нередко проходят длительное многократное лечение у гинекологов, урологов, проктологов и других специалистов по поводу предполагаемых у них заболеваний органов малого таза. Нередко лишь безуспешность этого лечения наталкивает врача на мысль о возможном поражении мышечно-связочного аппарата таза.

 статья «Современные представления об этиологии, патогенезе, диагностике и лечении хронической тазовой боли у женщин» М.В. Протопопова, А.С. Коган, А.А. Семендяев, В.В. Бочков; Иркутский государственный медицинский университет (Иркутск) НЦ РВХ ВСНЦ СО РАМН (журнал «Бюллетень ВСНЦ СО РАМН №6 (44), 2005) [читать]
статья «Современные представления об этиологии, патогенезе, диагностике и лечении хронической тазовой боли у женщин» М.В. Протопопова, А.С. Коган, А.А. Семендяев, В.В. Бочков; Иркутский государственный медицинский университет (Иркутск) НЦ РВХ ВСНЦ СО РАМН (журнал «Бюллетень ВСНЦ СО РАМН №6 (44), 2005) [читать]
Длительно существующий мышечно-тонический синдром может приводить к возникновению мышечной дисфункции с развитием миофасциального синдрома, появлению характерных для последнего триггерных точек и соответствующих отраженных болевых паттернов. Повышение тонуса мышц тазового дна и промежности в совокупности с болью могут инициировать дизурические расстройства как механического, так и рефлекторного генеза. Боль в позадилонном пространстве объясняется напряжением прямых мышц живота. Напряжение лонно-копчиковой мышцы сопровождается возникновением боли, проецирующейся на предстательную железу.
 статья «Миофасциальные хронические тазовые боли у женщин» А.В. Стефаниди, Иркутский государственный медицинский университет (журнал «Бюллетень ВСНЦ СО РАМН №5 (51), 2006) [читать]
статья «Миофасциальные хронические тазовые боли у женщин» А.В. Стефаниди, Иркутский государственный медицинский университет (журнал «Бюллетень ВСНЦ СО РАМН №5 (51), 2006) [читать]
Для пациентов с СХТБ характерно наличие эмоциональных расстройств (тревожность, депрессия) и частое возникновение ассоциированных с ними сексуальных нарушений в виде снижения либидо, эректильной дисфункции. Для того чтобы оценить влияние психологических факторов и повышения тонуса мышц тазового дна и промежности, а также их роль в патогенезе СХТБ, следует обратиться к филогенезу. Как известно, эмоции выражаются комплексом разнообразных двигательных реакций, которые у высших животных проявляются мимическими реакциями лицевой мускулатуры. Однако у большинства животных большее сигнальное значение для других особей несет активность хвоста, нежели собственно мимическая активность. У человека при отрицательных эмоциях возможно повышение тонуса рудиментарных мышц копчика и тазового дна, что проявляется ощущением «стеснения» в области промежности. Рудиментами мышц, обеспечивающих движения хвоста у животных, являются крестцово-бугорная, крестцово-остистая, крестцово- подвздошная, крестцово-поясничная связки. При трансформации в связочный аппарат крестца эти мышцы сохранили нейрофизиологическую регуляцию и контрактильные свойства, характерные для всех мышц. Предполагается, что патологическое напряжение крестцово-бугорной и крестцово-остистой связок может участвовать в формировании функциональных блокад крестцово-подвздошных сочленений, нередко болезненных, и синдрома скрученного таза.
Имеются данные о том, что сочетание в той или иной степени психовегетативных, тазовых мышечно-тонических и патобиомеханических нарушений является облигатным для СХТБ. Подтверждением значимой роли психовегетативных расстройств в развитии невоспалительного СХТБ является эффективность антидепрессантов (известно, что хроническая боль и депрессия имеют общие звенья патогенеза в виде недостаточности нисходящих антиноцицептивных норадренергических и особенно серотонинергических систем мозга, нарушения метаболизма субстанции Р и нейрокининов).
Лечение СХТБ представляет сложную проблему, поскольку попытки определить патофизиологические причины возникновения данного недуга часто оказываются неудачными. Для оказания помощи больным данной категории предложено проведение разнообразных лечебных мероприятий, в том числе по устранению имеющихся локальных патологических очагов, применение противовоспалительной терапии, широкое назначение антидепрессантов и противоэпилептических препаратов. В большинстве случаев основным этиологическим фактором является воспаление органов малого таза (хронический цистит, простатит), так как все симптомы, описываемые пациентами, указывают на наличие именно воспалительного процесса. С учетом многофакторного характера патогенеза хронических тазовых болей и на основании результатов проведенных в данной области исследований представляется возможным рекомендовать комплексную лечебную программу, включающую следующие ключевые звенья:
Для расслабления мышц тазового дна пациентам с СХТБ предлагается использование упражнений на сокращение мышц промежности в течение 7 — 8 с с задержкой дыхания на выдохе и последующим расслаблением мышц (также в течение 7 — 8 с) с задержкой дыхания на вдохе. Рекомендуется выполнять по 10 повторений 5 — 6 раз в течение дня в положении сидя или лежа. При наличии гипертонуса грушевидных и ягодичных мышц (часто вследствие развития рефлекторной реакции на внутритазовые «проблемы») больные самостоятельно выполняют упражнения на постизометрическую ауторелаксацию перечисленных мышц, описанные в руководствах по лечебной физической культуре и мануальной терапии.
В настоящее время в лечении болевых синдромов различной локализации широко используют мануальную терапию, целью которой является не только воздействие на дегенеративные изменения в суставах и рефлекторные — в мышцах, но и коррекция патологического двигательного стереотипа. Рекомендуется регулярное курсовое лечение, до 10 — 12 процедур на курс с частотой 1 — 2 раза в неделю. Кроме того, пациентам необходимо самостоятельно выполнять упражнения на аутомобилизацию крестцово-подвздошных сочленений и ауторелаксацию связок таза, способствующие устранению имеющихся и предотвращению новых функциональных блокад крестцово-подвздошных сочленений. Особую сложность представляет терапия тазовых миофасциальных синдромов в связи с ограниченными возможностями доступа к мышцам, расположенным в полости таза.
Монотерапия миорелаксантами центрального действия не имеет достаточной эффективности при СХТБ, однако включение их в комплексную лечебную программу оказывает заметное увеличением эффекта терапии. Для купирования мышечно-тонических проявлений у пациентов с СХТБ перспективным представляется введение ботулинического токсина типа А в мышцы тазового дна. Проведенные по данной проблеме исследования продемонстрировали значительную эффективность такой терапии. В лечении СХТБ показал заметный положительный эффект метод гомеосиниатрии — введения гомеопатических препаратов в акупунктурные точки, при этом показания для назначения препаратов и выбор точек должны соответствовать общей картине заболевания.
 читайте также статью :«Новая эффективная криогенная технология лечения хронической тазовой боли у женщин» Шакмаков А.А.; ГУО ВПО «Уральская Государственная Медицинская академия Росздрава», Екатеринбург; Лаборатория медицинских материалов и криотехнологий Института Физики Металлов УрО РАН; МУ ЦГБ № 20, г. Екатеринбург (журнал «Уральский медицинский журнал» №4 (82), 2011) [читать] и статью «Хроническая тазовая боль – что важно знать неврологу» Репина В.В. Данилов А.Б. (ГБОУ ВПО «Первый МГМУ имени И.М. Сеченова» Минздрава России), Воробьева Ю.Д. Фатеева В.В. («РМЖ» 10.12.2014, стр. 51) [читать]
читайте также статью :«Новая эффективная криогенная технология лечения хронической тазовой боли у женщин» Шакмаков А.А.; ГУО ВПО «Уральская Государственная Медицинская академия Росздрава», Екатеринбург; Лаборатория медицинских материалов и криотехнологий Института Физики Металлов УрО РАН; МУ ЦГБ № 20, г. Екатеринбург (журнал «Уральский медицинский журнал» №4 (82), 2011) [читать] и статью «Хроническая тазовая боль – что важно знать неврологу» Репина В.В. Данилов А.Б. (ГБОУ ВПО «Первый МГМУ имени И.М. Сеченова» Минздрава России), Воробьева Ю.Д. Фатеева В.В. («РМЖ» 10.12.2014, стр. 51) [читать]
 ОБРАТИТЕ ВНИМАНИЕ
ОБРАТИТЕ ВНИМАНИЕ
Варикозная болезнь вен таза
Варикозная болезнь нижних конечностей, острые венозные тромбозы и тромбофлебиты, постромботический синдром, венозные ангиодисплазии хорошо известны специалистам. Но есть патология, которую можно назвать «Terra Incognita» для широкого круга врачей. Это варикозная болезнь вен таза (ВБВТ). ВБВТ — довольно часто встречаемая патология. Она выявляется у 10 — 25% женщин репродуктивного возраста. В 24% одновременно с поражением вен таза встречается варикозная трансформация вен вульвы и промежности.
В настоящее время единой общепринятой классификации ВБВТ нет. В реальной клинической практике представляется полезным применение классификации, рекомендованной в «Российских клинических рекомендациях по диагностике и лечению хронических заболеваний вен»:
[ 1 ] по клиническим проявлениям: [1] синдром тазового венозного полнокровия (синдром тазовый конгестии); [2] варикоз наружных половых органов;[ 2 ] по течению: [1] болевая форма; [2] безболевая форма; [3] латентная форма (асимптомная);
[ 3 ] по распространенности поражения тазовых вен: [1] изолированное расширение тазовых венозных сплетений; [2] сочетанное расширение гонадных вен и тазовых венозных сплетений; [3] одностороннее или двустороннее расширение гонадных вен; [4] расширение ствола или притоков внутренних подвздошных вен.

Данная классификация не претендует на полноту, но как рабочую ее можно использовать в рутинной клинической практике, так как градация по приведенным разделам и рубрикам позволяет логично унифицированно выстраивать клинический диагноз и определять дальнейшее лечение и реабилитацию пациентов.
Клинические проявления варикозной болезни таза можно объединить в четыре симптомокомплекса: варикозный, болевой, нарушения функции тазовых органов, психоэмоциональный (пациенты с ВБВТ очень часто страдают различными психоэмоциональными нарушениями из-за длительного болевого синдрома, нарушения сексуальной жизни и т.д.).
Варикозный синдром проявляется, в первую очередь, вульнарным варикозом. Измененные вены при этом локализуются на наружных половых органах, промежности. Кроме того, они могут быть в паховых областях, над лобком, ягодицах. Следует помнить, что эти локализации не являются типичными (атипические формы).
Болевой синдром . При внимательном сборе анамнеза при варикозном расширении тазовых вен можно выявить их некоторый специфический характер. Боли при этой патологии обычно постоянные, ноющие, локализуются в гипогастрии, подвздошных областях, с иррадиацией в бедра и промежность (обратите внимание: пациентки жалуются в первую очередь на тяжесть и дискомфорт в гипогастральной области — частота выявления этого симптома варьирует от 60 до 80%). Характерным является то, что боли усиливаются при физических нагрузках, длительном сидении или стоянии, то есть они в определенной степени схожи с болями при хронических заболеваниях нижних конечностей. То, что боли связаны с патологией вен, подтверждает и тот факт, что они уменьшаются при отдыхе в горизонтальном положении с приподнятыми конечностями и приеме флеботропных лекарственных средств. Болевой синдром имеет и некоторую гормональную зависимость. Он усиливается во вторую фазу менструального цикла и при приеме гормональных препаратов. Выявление описанного характера болей позволяет обоснованно заподозрить именно патологию вен таза у пациентов. Пациентки с вульнарным варикозом могут жаловаться на тяжесть в области промежности, отечность половых губ к концу рабочего дня.
Нарушения функции тазовых органов в первую очередь проявляются дисменореей, диспареунией (боли, возникающие во время или после полового акта, которые могут сохраняться от 30 минут до 1 суток; данный симптом встречается в 50 — 60% случаев). Мможет развиваться бесплодие (вследствие длительного венозного застоя в матке и яичниках; но, по данным некоторых авторов, непосредственно ВБТ приводит к бесплодию очень редко и обычно следует даже у пациенток с ВБТ искать другие причины нарушения репродуктивной способности). У 1/4 пациенток с ВБВТ отмечаются нарушения менструального цикла. Месячные часто нерегулярные, но длительные и обильные. Дизурические нарушения чаще наблюдаются на фоне усиления болей (пациенты жалуются на учащение мочеиспускания, недержание мочи; иногда может появляться гематурия).
 Необходимо отметить , что клиническая картина заболевания многоликая и все перечисленные симптомокомплексы необязательно должны выявляться у пациентов. Кроме того, существует латентная форма, при которой на фоне выраженного варикоза клинические проявления отсутствуют.
Необходимо отметить , что клиническая картина заболевания многоликая и все перечисленные симптомокомплексы необязательно должны выявляться у пациентов. Кроме того, существует латентная форма, при которой на фоне выраженного варикоза клинические проявления отсутствуют.
Дифференциальная диагностика ВБВТ трудна, так как клинические проявления очень схожи с симптомами многих гинекологических, урологических, хирургических, неврологических заболеваний. Вот только небольшой перечень заболеваний, которые следует исключить на диагностическом этапе: альгодисминорея, миома, эндометриоз, аднексит, сальпингит, кисты яичника, опухоли яичников, язвенный колит, болезнь Крона, ректоцеле, энтерит, энтероколит, цистит, коксартроз, остеохондроз и др. И это далеко неполный список. Поэтому для исключения большинства из них требуется углубленное инструментальное обследование, которое позволит, с одной стороны, снять вопрос о конкурентном заболевании, с другой — оценит характер венозного оттока от органов таза. Также применяют флебо- и оварикографию. Наиболее доступным методом является ультразвуковое сканирование вен таза (ультразвуковое сканирование необходимо выполнять всем пациентам с ВБВТ). Могут применяться два варианта: трансабдоминальный и трансвагинальный. При первом оценивают подвздошные, нижнюю полую вены, почечные и почечный сегмент левой гонадной вены. Трансвагинальное обследование позволяет визуализировать вены матки, параметрия, яичниковый сегмент гонадных вен. Высокоинформативными диагностическими технологиями при ВБТ считаются мультиспиральная компьютерная томография (МСКТ-влебография) и магнитно-резонансная томография (МРТ-флебография с и без контраста).
 Запомните! Базовым методом является ультразвуковое ангиосканирование. Его использование позволяет установить наличие патологии со стороны вен таза. При определении тактики лечения и выборе методов оперативной коррекции следует прибегать к исследованиям второго уровня: флебо- и оварикографии, а при возможности — к МСКТ-влебографии и МРТ-флебографии.
Запомните! Базовым методом является ультразвуковое ангиосканирование. Его использование позволяет установить наличие патологии со стороны вен таза. При определении тактики лечения и выборе методов оперативной коррекции следует прибегать к исследованиям второго уровня: флебо- и оварикографии, а при возможности — к МСКТ-влебографии и МРТ-флебографии.
 источник: статья «Варикозная болезнь вен таза» С.А. Сушков Витебский государственный ордена Дружбы народов медицинский университет, Беларусь (журнал «Медицинские новости» №12, 2016) [читать]
источник: статья «Варикозная болезнь вен таза» С.А. Сушков Витебский государственный ордена Дружбы народов медицинский университет, Беларусь (журнал «Медицинские новости» №12, 2016) [читать]
Источник: laesus-de-liro.livejournal.com
 NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.
NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.