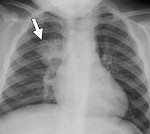
Очаговая пневмония – разновидность острой пневмонии с локализацией инфекционно-воспалительного процесса на ограниченном участке легочной ткани в пределах мелких структурных единиц — долек легкого. Течение очаговой пневмонии характеризуется лихорадкой и ознобами, кашлем сухим или со скудной мокротой, болью в грудной клетке, общей слабостью. Диагностика очаговой пневмонии основана на физикальных, рентгенологических данных, результатах лабораторных исследований (мокроты, периферической крови). Принципы лечения очаговой пневмонии заключаются в назначении антибиотикотерапии, бронхолитических и муколитических средств, лекарственных ингаляций, физиотерапевтических процедур (УВЧ, электрофореза), ЛФК, массажа.
В структуре различных форм воспаления легких очаговые пневмонии составляют наиболее обширную группу – примерно 2/3 всех случаев. Воспаление при очаговой пневмонии нередко начинается с терминальных бронхов, захватывая в виде одиночного или множественных очагов одну или группу долек легкого. Поэтому очаговой пневмонии в пульмонологии соответствуют термины «бронхопневмония» и «лобулярная пневмония». В целом воспалительный процесс при очаговой пневмонии мене активен, а клиническая картина не столь выражена, как при крупозной пневмонии.
В большей части случаев очаговая пневмония является вторичной, выступая осложнением острых респираторных инфекций, протекающих с явлениями трахеобронхита и бронхита. Заболеваемость очаговой пневмонией резко возрастает в периоды эпидемиологических вспышек гриппа. Предполагается, что вирус гриппа в известной степени сенсибилизирует организм, изменяет ткани дыхательных путей и делает их более восприимчивыми к условно-патогенной и вирулентной флоре. Среди пневмотропных агентов встречаются респираторно-синтициальные вирусы, риновирусы, аденовирусы, вирусы парагриппа.
Вторичные очаговые пневмонии могут развиваться на фоне других первичных заболеваний – кори, коклюша, скарлатины, брюшного тифа, менингококкового менингита, дизентерии, перитонита, гнойного отита, абсцесса печени, фурункулеза, остеомиелита и др. В очаговой форме могут протекать застойная и аспирационная пневмония.
Среди микробных возбудителей очаговой пневмонии в 70-80% случаев выделяются пневмококки различных типов. Наряду с пневмококком, этиологическими агентами бронхопневмонии могут выступать палочка Фридлендера, стрептококк, стафилококк, менингококк, кишечная палочка, микробные ассоциации, в некоторых случаях — микоплазмы, хламидии, риккетсии и др. Стафилококковые пневмонии часто осложняются абсцедированием легких и развитием эмпиемы плевры.
При первичной очаговой пневмонии имеет место бронхогенный путь проникновения возбудителей, при вторичных — гематогенный или лимфогенный пути распространения. Предрасполагающим моментом может выступать снижение функции местных и общих защитных систем вследствие курения, переохлаждения, стресса, вдыхания токсических веществ, снижения вентиляционных способностей легких (при пневмосклерозе, эмфиземе), метеорологических факторов (колебаний влажность воздуха, барометрического давления и др.).
Патоморфологические изменения при очаговой пневмонии соответствуют таковым при долевой пневмонии и проходят стадии серозного выпота, опеченения и разрешения.
В зависимости от величины фокуса воспаления различают мелкоочаговые и крупноочаговые пневмонии, развивающиеся в пределах дольки. Кроме этого, воспалительные очаги могут быть единичными или множественными. Чаще всего патологический процесс развивается в продольном направлении (с последовательным вовлечением бронхов, бронхиол и альвеолярных ходов), реже – путем поперечного (перибронхиального) распространения.
Альвеолярный экссудат при очаговой пневмонии обычно имеет серозный характер с примесью лейкоцитов и слущенного альвеолярного эпителия, иногда — геморрагический характер. Обычно поражаются задненижние сегменты легких, в редких случаях — верхнедолевые сегменты. Серо-красные участки воспаленной легочной ткани уплотнены, чередуются с более светлыми участками эмфиземы и темными – ателектаза, что придает легкому неоднородный пестрый вид. Обычно очаговая пневмония полностью разрешается, однако возможны исходы в абсцесс, гангрену легкого, хроническую пневмонию.
Начало очаговой пневмонии может быть острым или постепенным, манифестирующим с продромальных явлений. Клиническое течение бронхопневмонии характеризуется лихорадкой с ознобами, потливостью, общей слабостью, головной болью. Отмечаются боли в грудной клетке при дыхании и кашле.
Температура тела при очаговой пневмонии, как правило, повышается до 38-39°С, у ослабленных и пожилых пациентов может сохраняться нормальной или подниматься до субфебрильных цифр. Продолжительность лихорадочного периода при своевременно начатой антибактериальной терапии обычно составляет 3—5 дней. Кашель носит сухой или влажный характер с отделением незначительного количества слизистой, иногда — слизисто-гнойной мокроты. При крупноочаговой и сливной пневмонии может отмечаться одышка и цианоз носогубного треугольника.
Объективные данные при очаговой пневмонии характеризуются учащением дыхания до 25–30 в мин., тахикардией до 100-110 уд. в мин., приглушенностью сердечных тонов, жестким дыханием, звучными влажными хрипами. При наличии сопутствующего бронхита выслушиваются рассеянные сухие хрипы; в случае присоединения сухого плеврита — шум трения плевры.
При благоприятном течении очаговой пневмонии клиническое выздоровление обычно наступает к 12—14-му дню, рентгенологическое — к исходу 2—3-й недели или несколько позже.
Течение стрептококковой очаговой пневмонии нередко отягощается развитием экссудативного плеврита или эмпиемы плевры. Очаговые пневмонии, вызываемые палочкой Фридлендера и стафилококковой инфекцией, могут сопровождаться абсцедированием, что проявляется усилением интоксикации, увеличением количества мокроты и изменением ее характера на гнойный. Кроме этого, стафилококковые пневмонии потенциально опасны в плане осложнения пиопневмотораксом, легочным кровотечением, гнойным перикардитом, амилоидозом, сепсисом.
Гипертоксические вирусные пневмонии, протекающие в форме крупноочаговых, сливных, субдолевых, долевых, часто осложняются развитием геморрагического синдрома: кровохарканьем, носовыми кровотечениями, микрогематурией, иногда легочными и желудочно-кишечными кровотечениями. Послеоперационные очаговые пневмонии опасны развитием дыхательной или сердечно-сосудистой недостаточности.
Дифференциальный диагноз очаговой пневмонии необходимо проводить с туберкулезом, альвеолярным раком легкого, абсцессом и инфарктом легкого. С этой целью выполняется комплекс рентгенологического и клинико-лабораторного обследования с оценкой результатов рентгенологом и пульмонологом.
Рентгенологическая картина при очаговой пневмонии может быть вариабельна. В типичных случаях с помощью рентгенографии легких определяются очаговые изменения на фоне периваскулярной и перибронхиальной инфильтрации. В сомнительных случаях рентгенологические данные должны уточняться с помощью КТ и МРТ легких, бронхоскопии.
Для выяснения этиологии очаговой пневмонии производится исследование мокроты или смывов бронхов (микроскопическое, цитологическое, ПЦР, на КУБ, бактериологическое). В крови выявляется нейтрофильный лейкоцитоз, увеличение СОЭ, повышение содержания сиаловых кислот и фибриногена, диспротеинемия, положительная реакция на С-реактивный белок. Для исключения септицемии при тяжелом течении очаговой пневмонии проводится исследование крови на гемокультуру.
При очаговой пневмонии требуется как можно более ранее назначение антибиотиков с учетом данных клинико-рентгенологической и микробиологической диагностики; целесообразна комбинация препаратов различных групп. В лечении пневмоний традиционно применяются пенициллины, цефалоспорины, фторхинолоны курсами не менее 10-14 дней. Кроме внутримышечных и внутривенных инъекций антибиотиков, используется также их внутриплевральное, эндобронхиальное, эндолимфатическое введение.
В остром периоде очаговой пневмонии проводится инфузионная дезинтоксикационная и противовоспалительная терапия, в тяжелых случаях в схему лечения очаговой пневмонии вводят кортикостероиды. Назначаются бронхолитические и муколитические препараты, разжижающие мокроту и облегчающие ее эвакуацию из бронхиального дерева (эуфиллин, теофиллин, бромгексин и др.), аэрозольные ингаляции (лекарственные, щелочные, масляные, ферментные). Активно применяются витамины и стимуляторы иммуногенеза.
При явлениях дыхательной недостаточности показана оксигенотерапия, при сердечной недостаточности — сердечные гликозиды и мочегонные препараты. Тяжелые формы очаговой пневмонии требуют проведения плазмафереза. После стихания острых явлений к лечению очаговой пневмонии добавляют физиотерапевтические процедуры (лекарственный электрофорез, УВЧ, ДМВ-терапия), массаж грудной клетки.
Критериями разрешения очаговой пневмонии служат: исчезновение клинической симптоматики, нормализация рентгенологических и лабораторных показателей. Своевременная и рациональная терапия очаговой пневмонии предупреждает затяжное течение или рецидивирование воспаления. Реконвалесценты, перенесшие очаговую пневмонию, наблюдаться терапевтом-пульмонологом не менее 6 мес.
Наименее благоприятным прогнозом характеризуются стафилококковые пневмонии, протекающие с абсцедированием и деструкцией, а также вирусные пневмонии с молниеносным течением.
Источник: www.krasotaimedicina.ru
Заболевания дыхательной системы, пожалуй, одни из наиболее распространенных среди населения разной возрастной категории. Основной причиной таких заболеваний считаются вирусы, бактерии, которые после проникновения в дыхательные пути внедряются в слизистые бронхов, легких, провоцируя развитие различных воспалительных процессов.
Бронхолегочные заболевания часто чреваты своими осложнениями, поэтому их лечение нужно проводить при первых признаках и только под наблюдением врача.
Одним из немногих, но в то же время достаточно распространенных болезней дыхательной системы считается очаговая пневмония, которая в 80% случаях развивается как осложнение на фоне других болезней вирусного или бактериального происхождения. Очаговая пневмония – это острое заболевание легких воспалительного характера. В пульмологии данный вид болезни часто можно встретить под медицинским «бронхопневмония», поскольку в начале развития, воспаление развивается в бронхах, а потом распространяется на легочную ткань.
Этиологическим фактором в развитии очаговой пневмонии могут выступать самые разные бактерии, которые после проникновения в дыхательные пути провоцируют воспаление. Заболеть данным заболеванием могут как взрослые, так и дети раннего дошкольного или дошкольного возраста.
Коварность болезни заключается в том, что на начальных этапах своего развития, у больного отмечаются катаральные явления, напоминающие обычную простуду, но спустя время симптоматика усиливается, чем заставляет больного обращаться к врачу.
При очаговой пневмонии происходит поражение только небольших участков легочной ткани. Воспалительный процесс также отмечается в просвете бронхиального древа, где происходит активное скопление серозного экссудата.
Основной причиной болезни являются вирусы, бактерии, которые после проникновения в дыхательные пути поражают бронхи, затем распространяться на легкие. Очаги воспаления при очаговой пневмонии могут быть единичными или множественными, поражать одно или два легких.
В отличии от других форм болезни, очаговая пневмония менее опасна, но если лечение проводиться неправильно или и вовсе отсутствует, повышается риск всевозможных осложнений, которые могут нести опасность для здоровья и жизни больного.
Возбудители очаговой пневмонии изначально поражают слизистую оболочку бронхов, затем распространяются на бронхиолы, альвеолы и легочную ткань. Инфекционно-воспалительный процесс при очаговой пневмонии имеет выраженную клиническую картину, поэтому врач сможет с легкостью диагностировать болезнь, назначить нужное лечение.
Основной причиной очаговой пневмонии являются различные патогенные бактерии: пневмококки, стрептококки, стафилококки и другие. В некоторых случаях причиной болезни может выступать смешанная бактериальная флора.
Очаговая пневмония в редких случаях развивается как самостоятельная болезнь, но чаще всего она имеет вторичное происхождение, то есть развивается как осложнение после простуды, инфекционных заболеваний. Особое место в развитии данной болезни отводиться состоянию иммунной системы человека, а также образу жизни, сопутствующим заболеваниям.
Основные причины, которые могут спровоцировать развитие очаговой пневмонии считается:
- вирусные респираторные инфекции;
- инфекционные болезни:
- краснуха;
- скарлатина;
- коклюш и другие.
- истощение организма;
- авитаминоз;
- снижение иммунитета;
- вредные привычки:
- употребление алкоголя;
- курение.
- хронические заболевания;
- заболевания ЛОР-органов;
- переохлаждение организма;
- аллергические реакции;
- системные заболевания.
Спровоцировать развитие очаговой пневмонии могут и другие болезни вирусного или бактериального происхождения, но в независимости от этиологического фактора, лечение нужно проводить под наблюдением врача. Изначально симптомы напоминают обычную простуду или бронхит, но по мере развития болезни клиника становиться более выраженная и значительно ухудшает самочувствие человека.
В пульмологии очаговую пневмонию разделяют на следующие классификации, каждая из которых имеет свои особенности:
- Правосторонняя пневмония. Воспалительный процесс протекает в правой доли легочной ткани. В основном очаговая правосторонняя пневмония имеет выражение симптомы. При прослушивании четко слышны сухие хрипы.
- Левосторонняя пневмония. Поражение болезнетворными бактериями левого легкого. При внешних наблюдениях, у больного на вдохе затрудненное дыхание, четко прослушиваются сухие хрипы.
- Двусторонняя пневмония. Клиника при данном виде болезни более выраженная, четко просматривается интоксикация целого организма. Лечение проводиться только в стационаре.
- Очагово-сливная пневмония. Очаги воспаления выраженные, поражают большие дольки легочной ткани и сливаются в большие очаги воспаления. Данный вид болезни наиболее тяжелый. Лечение нужно проводить только в условиях стационара под пристальным наблюдением специалистов.
Начальная стадия болезни не имеет выраженной клинической картины. В основном человек в течении нескольких дней болеет вирусной инфекцией, появляется насморк, незначительное повышение температуры тела, присутствует сухой кашель, общая слабость организма.
По мере прогрессирования болезни, симптомы становиться более выраженными и сопровождаться:
- повышением температуры тела до 38-39°С;
- боль в области грудной клетки, которая усиливается при вдохе или кашле;
- сухой кашель с отхождением мокроты;
- учащенное дыхание;
- учащенное сердцебиение, тахикардия;
- головная боль4
- повышенная потливость;
- снижение аппетита;
- озноб, лихорадка;
- общая интоксикация организма.
Повышенная температура тела держится в течении 3 – 5 дней. Кашель может быть, как сухим и болезненным, так и с отхождением мокроты. Одним из основных симптомов данного заболевания считается отдышка (диспноэ), которая может присутствовать как в состоянии покоя, так и при незначительных физических нагрузках.
Появление данного симптома обусловлено тем, что в легких накапливается экссудат, который вызывает нарушение обмена углекислого газа и кислорода, что и вызывает затрудненное дыхание.
При проявлении всех вышеперечисленных симптомов, лечение нужно проводить как можно быстрее и только под присмотром врача. Отсутствие лечебной терапии ведет к развитию осложнений, которые могут быть опасны для жизни человека.
Диагностика очаговой пневмонии состоит из сбора жалоб больного, осмотра, прослушивании легких. Также врач в срочном порядке назначает рентген легких, который позволит определить очаг воспаления.
Помимо рентгенологического исследования пациенту назначаются лабораторные анализы крови, мочи. Результаты таких исследований позволят врачу составить полную картину болезни, поставить правильный диагноз, назначить необходимое лечение.
Лечение очаговой пневмонии может проводиться амбулаторно или в стационаре, это зависит от формы болезни, степени воспалительных очагов, особенностей организма больного. Лечить данное заболевание нужно комплексно.
Неотъемлемой частью лечебной терапии считается прием следующих препаратов:
- Антибактериальная терапия. Для лечения врач назначает антибиотики широкого спектра действия. В некоторых случаях врач может назначить сразу 2 препарата. Наиболее чаще больным назначаются препараты из группы цефалоспоринов, пенициллинов, фторхинолоны:
- Цефекс;
- Ампициллин;
- Макропен;
- Эритромицин;
- Цефтриаксон.
Антибиотики вводятся в организм человека внутримышечно, внутривенно или перорально. Курс лечения от 7 до 14 дней. Если в течении 3 дней после приема антибактериального препарата видимых ощущений не наблюдается, врач может сменить антибиотик на другой препарат из другой группы.
- Линекс;
- Бифи-форм;
- Лактовит.
- Парацетамол;
- Ибупрофен;
- Нурофен или Панадол (детям).
- Супрастин;
- Тавегил;
- Эриус;
- Цитрин.
Такие препараты снимают отек слизистых бронхов, предотвращают риск развития аллергии.
- Неофилин;
- Эуфелин;
- Сальбутамол.
Которые расширяют бронхи, способствуют быстрейшему отхождению мокроты.
- Амброксол;
- Лазолван;
- Проспан;
- Алтейка;
- Гербион.
Курс лечения, дозы препаратов назначаются врачом индивидуально для каждого пациента. Помимо приема лекарственных препаратов больному рекомендуется постельный режим, обильное питье, полезное питание, с большим количеством витаминов.
Когда острый период пройдет, больному назначаются физиотерапевтические процедуры, массаж, дыхательная гимнастика и другие процедуры. В основном лечение очаговой пневмонии занимает до 14 – 21 дня.
Если лечение проводиться неправильно, больной игнорирует рекомендации врача или заниматься самолечением, появляется большой риск развития осложнений.
Осложнения при очаговой пневмонии могут проявиться в том случаи, когда лечебная терапия проводилась неправильно или отсутствовала полностью. В группе риска к развитию осложнений находятся лица, в анамнезе которых присутствуют хронические заболевания бронхов, легких.
Среди всех осложнений можно выделить следующие состояния:
- экссудативный плеврит;
- острая дыхательная недостаточность;
- абсцесс или гангрена легкого;
- миокардит;
- менингит;
Все вышеперечисленные осложнения довольно опасны для здоровья и жизни человека, поэтому не стоить медлить с лечением при проявлении симптомов пневмонии. Своевременное и правильное лечение поможет предотвратить всевозможные осложнения, тем самым улучшить самочувствие больного.
Основными профилактическими методами считается правильное и своевременное лечение простудных заболеваний, а также ранняя диагностика болезни и правильная лечебная терапия под наблюдением квалифицированного врача.
Источник: otvirusa.ru
Симптомы и лечение очаговой пневмонии
О воспалении лёгких или пневмонии известно всем, поскольку это достаточно распространённое заболевание. В ряде случаев воспаление затрагивает не всё лёгкое, а отдельные его участки, тогда и развивается очаговая пневмония. Она бывает мелкоочаговая и крупноочаговая в зависимости от того, насколько крупный участок ткани поражён болезнью. Такая форма заболевания характерна для людей любого возраста и пола.
Среди различных патологий систем органов дыхания встречается очаговая пневмония, которая в 80% случаях развивается после перенесённых простудных заболеваний. Например, она может быть последствием ОРВИ или бронхита. Очаговая пневмония – это острое заболевание лёгких, которое носит воспалительный характер.
Чаще болезнь проявляет себя в демисезонье, когда иммунная система ослаблена и организм не в состоянии самостоятельно справиться с активным распространением инфекции. В этом случае она является вторичной, поскольку возникает как последствие другого заболевания.
Развивается она под воздействием следующих возбудителей:
- стрептококков и стафилококков;
- кишечной палочки;
- различных форм вирусов;
- микроскопических грибков.

- Сильное или неоднократное переохлаждение или перегревание организма.
- Курение, при котором происходит повреждение тканей бронхов и лёгких, что облегчает возможность проникновения инфекции.
- Стрессовые ситуации значительно снижают защитные силы организма и «открывают ворота» для микроорганизмов.
- Вдыхание вредных соединений, содержащихся в воздухе: пыли или ядовитых газов.
- Попадание в лёгкие через бронхи инородного предмета небольших размеров, при котором сохраняется дыхательная функция.
Помимо этого, к болезни предрасположены люди с вредными для здоровья привычками, такими как малоподвижный образ жизни, питание рафинированными продуктами, редкое пребывание на свежем воздухе, хроническое недосыпание. Очаговая пневмония может возникнуть после хирургического вмешательства или перенесённого тяжёлого заболевания. В этом случае она проявляется как осложнение после следующих недугов:
- как последствие инфаркта миокарда;
- приобретёнными и в некоторых случаях врождёнными пороками сердца;
- после любых болезней лёгких или органов дыхания;
- при наличии опухолей злокачественного или доброкачественного характера;
- в результате инфекционных заболеваний;
- после гнойных патологий.
У детей пневмония может возникнуть после тяжёлой стрессовой ситуации или нервного перенапряжения. Часто пневмония становится последствием переохлаждения.
Различают две формы очаговой пневмонии:
- аспирационная, когда болезнь развивается в результате травмы в дыхательных путях за счёт попадания постороннего предмета, ожога, токсического воздействия;
- застойная очаговая наблюдается у тяжело больных людей, когда они практически «прикованы» к кровати при травмах позвоночника, инсультах, патологиях сердца.
К особенностям развития очаговой формы можно отнести следующие факторы:
- воспаление развивается очень медленно, поскольку поражена небольшая площадь органа;
- поражённый участок ткани отличается небольшими размерами;
- выделяется экссудат слизисто-гнойного характера;
- воздух с трудом попадает в бронхи, так как нарушается их проходимость;
- болезнь протекает плавно, нет чёткого разделения на стадии;
- стенки лёгкого становятся легко проницаемыми.
Если болезнь запущена, то в дальнейшем воспалительный процесс будет продолжать своё развитие в слизистой бронхов, что приведёт к массовому поражению тканей.
Виды очаговой пневмонии и её локализация

Таким образом, в пульмонологии болезнь классифицируют на:
- правостороннюю, которая характеризуется ярко выраженными симптомами, при прослушивании явно проявляются сухие хрипы;
- левостороннюю, выраженным признаком которой является затруднённое дыхание на вдохе, хрипы также хорошо слышны;
- двустороннюю, когда проявляется чёткая клиническая картина и наблюдается сильная интоксикация, её лечение возможно только в стационаре;
- очагово-сливную, она отличается наиболее сложным и продолжительным протеканием с лечением в условиях стационара.
Сливание очагов воспаления в единое целое даёт начало очагово-сливной пневмонии. При этом инфекция распространяется на несколько сегментов или долей лёгкого и образуется макро или крупный очаг больной лёгочной ткани. Эта форма патологии протекает с последующими осложнениями.
Симптомы болезни выражены нечётко, похожи на другие патологии верхних дыхательных путей, что осложняет постановку диагноза, который основывается не на жалобах больного, а на лабораторных исследованиях.
Очаговое воспаление лёгких характеризуется острым или плавным течением. Независимо от этого к общим признакам заболевания относят:
- боль в груди;
- влажный или сухой кашель;
- озноб и лихорадку;
- головные боли, боли при кашле и дыхании;
- повышенную потливость;
- синюшную или бледную кожу с возможными высыпаниями на поверхности.
Температура тела зачастую связана с возрастом и здоровьем. У молодых людей организм борется с воспалением и температура подрастает до +39С, у пожилых людей она держится на субфебрильном уровне (незначительно повышена). Кашель обычно сухой и в редких случаях – влажный. В мокроте могут быть примеси гноя или кровяных сгустков.
Стафилококковая инфекция вызывает тяжёлое протекание пневмонии, при котором наблюдается кровохарканье, спутанность сознания, в последующем – развитие сепсиса.
Очаговая пневмония может сопровождаться тахикардией (110 сердечных сокращений в минуту) и одышкой, которая возникает при скоплении экссудата в альвеолах. При одышке наблюдаются дополнительные симптомы: рост артериального давления, жёсткое дыхание, состояние раздражения.
У ребёнка заболевание проявляется более ярко:
- резкий рост температуры до +40-41С;
- вялость и апатичное состояние;
- посинение носогубной складки;
- тошнота из-за общей интоксикации;
- участки кожи между рёбрами втянуты внутрь.
Проявления патологии у детей напоминает бронхит: кашель, признаки ОРЗ, высокая температура, поэтому важно сдать необходимые анализы и на их оснвании поставить диагноз.
Клинические проявления левосторонней и правосторонней пневмонии отличаются по некоторым признакам. Правильный диагноз может поставить только врач, ориентируясь на конкретные жалобы и результаты обследования.

Затем проводит физический осмотр, исследуя состояние кожных покровов и прослушивая дыхание, наличие хрипов в лёгких. Измеряется температура и частота сердечного ритма. Тщательный опрос даёт представление о ходе протекания патологии, её особенностях.
Исследуется кровь, где просматривается:
- соотношение белков;
- отклонения СОЭ от нормы;
- количество лейкоцитов;
- изменения в соотношении фибриногена и кислот.
Важен бакпосев мокроты, чтобы определить возбудителя инфекции. Изучается микроскопический смыв с бронхов. Для постановки диагноза используют инструментальные методы:
- рентген грудной клетки;
- КТ;
- МРТ;
- фибробронхоскопия.
После поставленного диагноза лечение нужно начинать незамедлительно. И хотя болезнь развивается медленно, нужно выиграть время, чтобы избежать осложнений.
На начальном этапе развития болезни сложно поставить диагноз, поскольку все её признаки напоминают простуду и только спустя какое-то время, когда больной чувствует ухудшение, он обращается к врачу.
В пульмонологии заболевание встречается под другим названием – бронхопневмония, поскольку вначале инфекция развивается в бронхах, а только потом переходит на лёгочную ткань. Исходя из формы болезни, развития очагов воспаления, состояния организма больного лечение проводится в стационаре или амбулаторно. Но в любом случае требуется комплексный подход к лечебным процедурам.
Антибактериальная терапия предполагает использование антибиотиков широкого спектра действия. Иногда параллельно назначают два препарата из этой группы. Это цефалоспорины, пенициллины, фторхинолоны.
Лекарства вводятся внутривенно, внутримышечно или перорально. Обычно продолжительность курса составляет от 7 до 14 дней в зависимости от тяжести болезни. Если спустя 3 дня не наблюдается улучшения, то к данному антибиотику бактерии резистентны (приспособлены) и его нужно заменить на другое антибактериальное средство.
В отношении антибиотиков самолечение строго запрещено. Подобрать необходимый препарат может только врач, который знает, какие бактерии разрушают лёгочную ткань и какой антибиотик в данном случае может быть эффективным.
Пробиотики защитят слизистую оболочку кишечника в ходе приёма антибиотиков, когда возможно её раздражение или развитие дисбактериоза. Обычно рекомендуют Линекс, Бифи-форм, Лактовит.

Антигистаминные препараты предназначены для снятия отёка со слизистой бронхов и предотвращения развития аллергических реакций на инфекцию или лекарственные средства. Это Супрастин, Тавегил, Эриус, Цитрин.
Бронхолитики за счёт расширения просвета бронхов помогают отхождению мокроты. Они эффективны при одышке и спазмах бронхов, когда за счет избытков слизи нарушается дыхательная функция. Применяют Неофилин, Эуфилин, Сальбутамол.
Отхаркивающие средства действуют в том же направлении, что и бронхолитики. Они за счёт разжижения мокроты вызывают влажный кашель, что помогает её выведению из бронхов и лёгких. Наиболее известные из них – Амброксол, Лазолван, Проспан, Алтейка, Гербион.
Витамины необходимы для поддержания защитного барьера организма и для ускорения процесса выздоровления. Обычно подбирают витаминно-минеральные комплексы или используют витаминные травяные чаи. В состав меню вводят продукты, богатые этими необходимыми соединениями.
На стадии выздоровления добавляются физиопроцедуры: массаж, дыхательную гимнастику, ингаляции. Для проведения ингаляций можно использовать специальные лекарственные препараты или травяные сборы. Попадая в бронхи и лёгкие в виде капелек лечебной жидкости, ингаляции воздействуют на очаг воспаления. Для ингаляций удобнее всего применять небулайзеры.
Курс лечения подбирает врач, исходя из проблем каждого отдельного пациента. Он учитывает индивидуальные особенности больного и сопутствующие заболевания. Важно, чтобы терапия проходила в комфортной обстановке, был создан здоровый микроклимат, в котором больной чувствовал себя хорошо. В среднем мелкоочаговая пневмония излечивается за 14-21 день.
Госпитализация необходима в том случае, если болезнь протекает в острой форме или с осложнениями. В стационаре проводится интенсивная инфузионная терапия. Даже после улучшения возможен рецидив, поэтому больной остаётся в стационаре под наблюдением врача.
Отсутствие лечения или его прекращение при первых признаках облегчения состояния, самолечение приводят к серьёзным осложнениям. Осложнения возникают и в том случае, если диагностика проведена не в полном объёме и схема терапии ошибочна.
При осложненных формах очаговой пневмонии развивается
- гангрена,
- абсцесс,
- лёгочная недостаточность,
- плеврит,
- обструктивный синдром.
Возможно развитие внелегочных осложнений, таких как эндокардит, менингит, анемия, токсический шок. Такие последствия возможны при сильно ослабленном болезнью иммунитете.

Важно соблюдать простые правила, выполнение которых по силам каждому:
- повышать защитные силы организма за счёт физической активности и витаминных препаратов;
- питаться сбалансировано, по возможности продумывая своё меню;
- меньше переутомляться и избегать нервного перенапряжения;
- как минимум час в день находится на свежем воздухе;
- заниматься лечебной гимнастикой или (в молодом возрасте) любыми видами спорта;
- содержать своё жилище в чистоте, поддерживая в нём оптимальный микроклимат;
- своевременно проводить вакцинацию против различных видов инфекций;
- раз в год проходить полный медицинский осмотр.
Если вовремя выявлены симптомы и лечение очаговой пневмонии прошло хорошо, то болезнь имеет благоприятный прогноз. При таком подходе осложнения не возникают и летальный исход невозможен.
Очаговая пневмония лёгких не относится к тем болезням, про которые можно сказать «само пройдёт». Не следует назначать себе лечение самостоятельно или уповать на рецепты народных целителей. Болезнь ведёт к разрушению тканей лёгких и потери нашей наиболее важной функции – дыхательной. А всем хорошо известно, что без дыхания можно прожить всего лишь несколько минут.
Источник: pulmono.ru
Очаговая пневмония — симптомы, лечение, возможные осложнения
Очаговая пневмония – наиболее распространенный вид воспаления легких, развивается как следствие бронхита и поэтому обозначается термином «бронхопневмония».
Причины и патогенетические механизмы развития воспаления
Заболевание зачастую выступает в качестве осложнения ОРВИ с явлениями бронхита, поэтому частота регистрации возрастает в осенне-зимний период. При активации вторичной инфекции может развиваться на фоне коклюша, кори, брюшного тифа, скарлатины, менингита, отита, фурункулеза и других заболеваний.
- пневмококки — в преобладающем большинстве наблюдений;
- стрептококки;
- вирусы;
- стафилококки;
- кишечная палочка.
Пути распространения – бронхогенный, гематогенный, лимфогенный. Последние два характерны для вторичных пневмоний.
Предрасполагающие причины развития заболевания:
- Курение;
- Переохлаждение;
- Стресс;
- Вдыхание токсических веществ;
- Хронические обструктивные болезни легких.
Воспалительные процессы зарождаются в слизистой бронхов, затем переходят на бронхиолы и далее распространяются на альвеолы, вовлекая саму легочную ткань. Выделяют мелко- и крупноочаговые фокусы, однако они редко охватывают большие участки и не выходят за пределы дольки или сегмента легкого.
Иногда очаги имеют тенденцию к слиянию, тогда речь идет уже об очагово-сливной пневмонии.
Незначительное нарушение проницаемости сосудистой стенки способствует формированию серозного экссудата или слизисто-гнойного, который концентрируется непосредственно в просвете бронхиального дерева. Кровохарканье в этой ситуации не характерно.

- Небольшой очаг поражения;
- Медленное прогрессирование воспаления;
- Умеренное нарушение проницаемости стенок сосудов;
- Экссудат серозного или слизисто-гнойного характера;
- Нарушение проходимости мелких и крупных бронхов;
- Отсутствие четкой стадийности процесса.
Симптомы и диагностика очаговой формы
Начало обычно не острое, в течение нескольких дней преобладают проявления вирусной инфекции: постепенное повышение температуры до фебрильных цифр, насморк, кашель сухой или с отделением мокроты слизистого характера, слабость.
Нарастание симптомов интоксикации на фоне проводимой терапии, появление одышкаи, тахикардии, новые температурные пики, ознобы позволяют заподозрить развитие пневмонии.
Характер мокроты меняется на слизисто-гнойный, усиливается слабость, появляется боль при дыхании и кашле в груди, что свидетельствует о присоединении плеврита.
После сбора анамнеза возникает первое подозрение на наличие воспаления в легких. Врач при физикальном осмотре выявляет характерные признаки:
- Бледность кожных покровов;
- Приглушение перкуторного звука над очагом заболевания;
- Ослабленное дыхание и отчетливые влажные мелкопузырчатые хрипы при аускультации;
- Иногда шум трения плевры.
Большую информативность имеют такие исследования, как рентген грудной клетки и компьютерная томография. В типичных случаях определяют очаговые затемнения на фоне инфильтрации как перибронхиальной, так и периваскулярной.
В анализах крови наблюдается лейкоцитоз, повышение СОЭ, диспротеинемия, увеличение содержания С-реактивного белка.
Микробиологические исследования мокроты, смывов и крови проводятся для точного определения этиологии возбудителя, определения чувствительности лекарственных препаратов и исключения септицемии при тяжелом течении.
В зависимости от локализации очагов поражения выделяют правостороннюю, левостороннюю, двустороннюю и очагово-сливную пневмонии.
Встречается более часто из-за анатомических особенностей строения бронхиального дерева. Правый главный бронх обычно более широкий и короткий, что способствует быстрому переходу инфекции на бронхи меньшего размера и в дальнейшем на легочную ткань.
Характерно наличие полиморфизма морфологических изменений в легких. Это связано с постепенным переходом инфекции на альвеолы и выявление разных стадий воспалительного процесса на ограниченном участке. Что и объясняет постепенное волнообразное развитие клинических проявлений.
При осмотре терапевт часто может выслушивать как характерные мелкопузырчатые влажные хрипы, так и сухие, что является проявлением бронхита и иногда маскирует начало пневмонии.
Правосторонняя очаговая пневмония часто может протекать со стертой и абортивной симптоматикой, что затрудняет ее диагностику. Неосложненные формы хорошо поддаются специфической терапии. Разрешается лечить пациентов в домашних условиях с активным применением народных средств.
Симптомокомплекс левосторонней пневмонии при отсутствии массивного поражения соответствует обычным проявлениям бронхопневмонии с умеренной интоксикацией.
При физикальном обследовании помимо данных перкуторных и аускультативных может наблюдаться отставание левой половины грудной клетки во время акта дыхания.
Из-за анатомического расположения имеются свои особенности инструментальной диагностики. На обычных рентгенограммах выявление мелких левосторонних очагов в задних и нижних сегментах затруднительно, особенно при некорректной методике исследования. Поэтому для оценки небольших затемнений и выявления плеврита рекомендуется проведение компьютерной томографии.
Поражение обоих легких может наблюдаться после длительного интубационного наркоза или искусственной вентиляции легких. Воспалительный процесс чаще вовлекает дольки, реже сегменты.
Поражение двух легких характеризуются более выраженными симптомами интоксикации, ознобом, сильными болями в грудной клетке с обеих сторон. Выявление на рентгене двустороннего процесса является показанием для госпитализации и проведения стационарного лечения.
При очагово-сливной форме патологические изменения захватывают несколько сегментов или даже долю легкого. Отмечается резкое отставание во время дыхания на стороне поражения. Увеличиваются признаки дыхательной недостаточности в виде одышкаи и цианоза.
На снимках отдельные воспалительные очаги чередуются с эмфизематозно измененными участками, микроабсцессами. Это наиболее тяжелый вид течения, по клинической симптоматике больше напоминает крупозную пневмонию. Требуется проведение интенсивных лечебных мероприятий, лучше в условиях стационара.
Запоздалое или неадекватное этиотропное лечение может вызывать дальнейшее развитие болезни, легочных и внелегочных осложнений.
К легочным осложнениям относятся:
- абсцесс;
- гангрена легкого;
- острая дыхательная недостаточность;
- обструктивный синдром;
- плеврит.
Среди внелегочных осложнений чаще всего наблюдаются гломерулонефрит, миокардит, эндокардиты, менингит и менингоэнцефалит, токсический шок, анемия.
При неосложненном течении заболевания клинически выздоровление наступает через две недели, рентгенологически к концу первого месяца.
Основные формы очагово-воспалительных изменений в легких можно вылечить в домашних условиях при соблюдении комплексного подхода.
- Антибактериальная терапия. Своевременное раннее ее назначение является основополагающим фактором. Целесообразно применение химиопрепаратов широкого спектра, если нет точной микробиологической верификации. Отсутствие улучшения в течение 2-3 дней является показанием к смене антибиотика.
- Симптоматическая терапия: противовоспалительные средства, антигистаминные, бронхолитики, муколитики, отхаркивающие препараты.
- Общие правила: постельный режим, диета с высоким содержанием калорий, витаминотерапия, обильное питье.
- Физиотерапия: ингаляции, массаж, лечебная гимнастика в период реконвалесценции и дополнительные общеукрепляющие средства крайне важны для полного выздоровления.
При выявлении тяжелого течения или осложнений необходима госпитализация в стационар для проведения интенсивной инфузионной терапии.
Лечение народными средствами может применяться только в сочетании со стандартными методиками. Особенно актуальна фитотерапия в качестве симптоматического лечения:
- Теплые ванные с травяными сборами;
- Настои и чаи;
- Ингаляции.
Народные средства для иммуностимуляции состоят из смеси шиповника, брусники, малины, черной смородины, чабреца и других трав, полезны при любом воспалительном процессе. С этой же целью активно применяется прополис, чеснок, лук, сливочное и оливковое масло.
Для избавления от сухого кашля могут помочь настои из душицы, мать-и-мачехи, алтея, корня солодки. Для разжижения мокроты используют простые народные рецепты в виде заваривания чаев с добавлением фиалки, почек сосны, подорожника, а также сок лука и черной редьки с медом.
В качестве противовоспалительных народных средств можно использовать мед в виде теплых компрессов. Очень активным и полезным является барсучий жир, способствующий быстрому разрешению воспаления легочной ткани и препятствующий возникновению фиброза. Часто используют также ингаляции с эвкалиптом и березовыми почками.
Богатая традициями русская культура на протяжении многих веков создала множество народных рецептов от всех болезней, в том числе и пневмонии. Активная борьба с патогенными микроорганизмами посредством современных химиопрепаратов в сочетании с нетрадиционными методиками помогают скорому восстановлению и профилактике осложнений.
Источник: pneumonija.com
 NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.
NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.