Колени – самые сильные суставы в организме, которые способны выдерживать многотонные нагрузки и при этом выполнять сотни или даже тысячи сгибательно-разгибательных движений ежедневно. По своей сути – это шарниры, выстланные изнутри гладкими хрящами, которые смазываются синовиальной жидкостью. Это обеспечивает плавность движений. За крепость же сочленения отвечают десятки связок, расположенных на внешней и внутренней части сустава.
Постоянное выполнение физических упражнений или обычных движений, таких как ходьба, приседания, прыжки и даже повороты на одном месте, способствуют более быстрому изнашиванию суставных структур, а также могут спровоцировать их травмирование. В результате этого возникает жжение или боль при опирании на колено, из-за которых элементарные движения даются человеку с большим трудом.
Коленный сустав включает в себя три достаточно крупные кости, мыщелки, связки, сухожилия и внутрисуставные сумки. В зависимости от того, какая его часть подверглась патологическим изменениям, недомогания могут быть самыми разными. Это может быть жгучая боль в колене, когда на него встаешь, слабая ноющая в покое, или же резкая боль при ходьбе.
По интенсивности в колене при нагрузке на ногу бывает сильной или слабой.
- под чашечкой;
- на задней поверхности коленного сустава;
- сбоку;
- под суставом или над ним;
- внутри сустава с ирридацией в бедро или голень.
Именно эти параметры учитываются при постановке диагноза, когда пациент ортопеда или травматолога жалуется: «Не могу встать на колено – резкая боль», или описывать другие симптомы, побеспокоившие его.
Грамотный травматолог или ортопед на основе жалоб пациента ставит предварительный диагноз, и даже определяет, что послужило началу процесса, при котором появилась боль в колене (при опоре на него).
- растяжение связок (при этом возникает боль под коленом при растяжке и продолжается после нее);
- вывихи сустава с разрывом связок, повреждением хрящей и костей или без таковых (при подобной травме боль в колене при нагрузке бывает очень сильной, и продолжается даже после фиксации сустава);

поврежденный хрящ может быть причиной боли
Для тех, кто не занимается спортом , или же вовсе страдает от недостатка движения, боль в колене при движении иногда скрывает совершенно иные причины. Как правило, ими становятся воспалительные процессы, истончение хрящевого слоя, недостаточная или избыточная выработка синовиальной жидкости.
Необходимо помнить о том, что даже легкая боль при ходьбе иногда оказывается симптомом сложного в лечении недуга, в том числе глубокого варикоза или венозной недостаточности (при них часто беспокоит боль сзади колена, также при ходьбе). Поэтому при любом дискомфорте рекомендуется сразу обращаться к врачу.
Симптоматика болей при физической нагрузке
Распознать причину, по которой возникает боль в колене при подъеме по лестнице или спуске с нее, при приседаниях или передвижение, считается первостепенной задачей, потому что только так можно обозначить тактику лечения.
Для каждой травмы или заболевания суставов характерен набор уникальных симптомов. Иногда даже их достаточно для постановки диагноза.
Боли в колене при растяжении связок
Растяжение связок в этой области принято считать банальной травмой, тем не менее, описываемый симптом может значительно ухудшить качество жизни человека.
- резкие боли при вставании на колено, а также при попытке переместить конечность в любой плоскости;
- щелчки или похрустывания в суставе;
- легкие отеки и синяки , проступающие над местом локализации симптома.
При растяжении боль в коленном суставе при нагрузке бывает настолько сильной, что пострадавший начинает подозревать перелом. Однако, дифференцировать эти травмы достаточно просто: при переломе конечность ниже места повреждения кости обездвиживается (невозможно пошевелить пальцами ноги, например), а при растяжении двигательная активность сохраняется.
Иногда резко возникшая боль в колене при повороте ноги или при резком ударе по нему сигнализирует о случившимся вывихе.
- заметная деформация сустава;
- резко нарастающая опухоль;
- невыносимо сильная боль в колене при ходьбе по лестнице и любом другом движении ногой, повлекшая невозможность совершения любых манипуляций, даже пассивных;
- местное повышение температуры .
Иногда вывих сопровождается разрывом связок. В этом случае на колене выступают кровоподтеки. Самостоятельно его вправить очень сложно. К тому же, этот процесс может осложниться дополнительным травмированием суставных тканей.
Нередко у спортсменов или любителей активного отдыха боль в коленном суставе после физической нагрузки свидетельствовует о повреждении частей сустава (особенно часто повреждается мениск).
- невозможность выпрямить колено, из-за чего нога находится в полусогнутом состоянии;
- острая боль;
- быстро нарастающий отек в повреждённой области.
Эта травма считается одной из самых серьезных, так как может обернуться артрозным поражением, устранить которые даже хирургическим методом удается не всегда.
Боль, обусловленная воспалением в любой структурной единице коленного сустава, отличатся от травматических тем, что она иногда возникает и в состоянии покоя. Понять, что причина ее появления кроется в системных или иных заболеваниях, которые сопровождаются воспалением, можно по следующим признакам :
- локализуется с обратной стороны колена, при ходьбе появляется чувство сильного напряжения и щелчки (подобные симптомы характерны для воспаления подколенных связок);
- боль с внутренней стороны колена при движении или прыжках распространяется на бедро или к стопе (это говорит о воспалении нервных волокон или повреждении мыщелков);
- слабые боли под коленями сзади, также при перемещении имеют тенденцию к усилению при приседании, нередко сопровождаются отеками или же заметным выпиранием мягкой опухоли (говорит о наличии кисты Беккера, воспалении бурс или проблемах с кровеносными сосудами);
- симптом сопровождается скрипом , покраснением всего колена и его отеками, а иногда беспокоит больного даже в состоянии полного покоя (характерно для артрита и артроза).
Как правило, воспаления коленных суставов или отдельных их частей возникают вследствие травм, полученных в результате неудачных падений, занятий спортом и проявлением физической активности. Диагностировать их быстро, значит, вовремя начать борьбу с патологическими процессами.
Диагностика болей в коленях при физической активности
Особенно важна диагностика в этих местах для профессиональных спортсменов. Однако даже не имеющий отношения к спорту человек хочет сохранить способность к самостоятельному передвижению. Чтобы избежать осложнений и достоверно определить, почему возникает боль в коленях после физических нагрузок, необходимо провести ряд исследований :
так выглядит пункция синовиальной жидкости
- рентгенографию;
- лабораторное обследование крови (иногда мочи);
- МРТ или КТ;
- УЗИ;
- биопсия костной ткани и/или пункция синовиальной жидкости;
- внешний осмотр суставов.
Применяются также и другие специфические методы диагностики суставных патологий в зависимости от жалоб. Полученные сведения играют важную роль в определении тактики лечения болей в коленках после физических нагрузок.
Что делать, когда после нагрузок болят колени
В случае, когда возникает боль в коленях при беге и иных физических нагрузках или сразу после них, единого плана лечения не существует. Тактику лечения врач выбирает исходя из имеющихся симптомов, явлений, провоцирующих появление дискомфорта и выявленных патологий.
- Снизить нагрузку на больную конечность.
- Фиксировать сустав специальными бандажами или эластичным бинтом на время перемещений пешком или других вынужденных нагрузок.
- Не нагружать ноги без предварительной разминки.
- Использовать наружные разогревающие средства или противовоспалительные препараты с анальгирующим действием.
Если человек испытывает боль в колене после тренировки, а не в другое время, есть смысл пересмотреть подход к выполнению упражнений и перераспределить нагрузку. Однако лучшим выходом из ситуации станет обращение к врачу, занимающемуся лечением суставов.
Для устранения болей, возникших при спуске с лестницы, подъеме по ней, во время пробежки или после прыжков, основная схема терапии включает в себя следующие пункты :
- прием противовоспалительных лекарств;
- прием лекарственных средств и пищевых добавок с глюкозамином и хондроитином;
- физиотерапия и ЛФК;
- массаж.
В отдельных случаях пациентам с жалобами на боль в колене после бега и других физических нагрузок показано хирургическое лечение в виде :
- пластики связок;
- удаления осколка кости или хряща из полости сустава;
- откачивания жидкости из колена;
- удаление части бурсы, спаек или кисты Беккера;
- фиксация поврежденных участков сустава;
- удаление мениска или поврежденных патологиями тканей.
Какие методы применимы в конкретном случае, должен решать только лечащий врач. Он же назначает лекарства в наиболее подходящих дозировках и подбирает комплекс упражнений, которые помогут укрепить сустав и, как следствие, уменьшить вероятность повторного появления данного симптома после нагрузок.
Нестероидные противовоспалительные лекарства призваны временно облегчить боль в колене при  ходьбе, лечение же происходит путем приема других препаратов. Диклофенак, Ибупрофен и Нимесулид, которые назначают чаще всего, оказывают неплохой анастезирующий эффект, однако слишком увлекаться ими врачи не рекомендуют. Связано это с тем, что на начальном этапе развития патологии, будь то травма или воспалительное заболевание, маскировка боли может привести к дальнейшему травмированию сустава.
ходьбе, лечение же происходит путем приема других препаратов. Диклофенак, Ибупрофен и Нимесулид, которые назначают чаще всего, оказывают неплохой анастезирующий эффект, однако слишком увлекаться ими врачи не рекомендуют. Связано это с тем, что на начальном этапе развития патологии, будь то травма или воспалительное заболевание, маскировка боли может привести к дальнейшему травмированию сустава.
Особенно опасен прием анастетиков спортсменами, с целью продолжения тренировок в прежнем режиме. Травматологи на вопрос «Можно ли бегать при болях в колене, принимая сильные анестетики?» отвечают однозначно – категорически нельзя! Во-первых, подобное действие неминуемо приведет к усугублению недуга. Во-вторых, к имеющимся патологиям прибавятся проблемы с ЖКТ (многие НПВС негативно влияют на слизистые желудка и кишечника). Единственная ситуация, когда можно заглушить дискомфорт и боли – после разработки коленного сустава после операции по его замене.
Те же замечания касаются и лекарств с хондроитином и глюкозамином. Даже если диагностирован износ хрящевых тканей вследствие воспалительно-дегенеративных патологий, при которых невозможно стоять на коленях, а острая боль сопровождает каждое движение, принимать их нужно не дольше периода, рекомендованного лечащим врачом. Связано это с тем, что подобные препараты при бесконтрольном приеме могут стать причиной развития сахарного диабета и других сложных заболеваний.
Особенности лечения болей физиопроцедурами и ЛФК
Назначение физиопроцедур и подбор упражнений ЛФК должны исходить только от лечащего врача, которому известны все стороны проблемы, из-за которой возникает боль под коленом при ходьбе, над ним или сбоку от сустава при любой физической нагрузке или после нее.
Прогревание наряду с охлаждением сустава может принести и пользу, и вред.
- прогревание суставов показано исключительно при воспалениях костных и хрящевых структур (гонартрозе, например);
- нагрев колена при синовите или кисте Беккера часто только усугубляет течение болезни;
- охлаждение показано при растяжениях и вывихах, но только в первые сутки после получения травмы;
- согревание травмированных суставов (при растяжении и вывихе) показано только при отсутствии отека и местного повышения температуры.
Подобные тонкости существуют, когда возникает боль при ходьбе, лечение которой проводят с помощью ЛФК. Во время её обострения даже лечебные комплексы упражнений нужно свести к минимуму.
Конечно, никто не будет совмещать боль под коленом и катание на коньках, или спринтерский забег. Тем не менее, врачи рекомендуют совершать пассивное напряжение мышц ног из положения лежа, чтобы не нагружать суставы конечности.
Чтобы избежать появления болей после или о время физических нагрузок на ноги, важно уделять внимание питанию и укреплению мышц ног. Это позволит тканям сустава стать прочными и в то же время эластичными, что позволит избежать травм.
Не менее важный момент профилактики – содержание суставов в тепле и комфорте. Любое переохлаждение, как и перегрузка, могут негативно сказаться на их состоянии.
Источник: sustavkoleni.ru
Болезнь шляттера коленного сустава у подростков: лечение, причины и симптомы
Болезнь шляттера коленного сустава серьезное заболевание. Эта болезнь, к сожалению, чаще встречается в подростковом возрасте, но если вовремя начать лечение, то болезнь не приставляет угрозы. В зону риска заболевания, чаще всего, естественно попадают спортсмены.
В статье вы найдете как развивается болезнь, причины и лечение, профилактику и диагностику болезни шляттера коленного сустава у подростков. Так же в статье вы найдете лечение народной медициной и упражнения которые стоит выполнять регулярно. И я думаю, вам будет интересно узнать так же о симптомах болезни шляттера коленного сустава.
Эта информация будет полезна либо кому кто столкнулся с данной болезнью. В статье так же присутствуют видео, в которых доктор даст нужные вам советы и, надеюсь, в которых вы найдете ответы на волнующие вас вопросы.
Болезнь шляттера коленного сустава – характеристика
Болезнь Шляттера — асептическое разрушение бугристости и ядра большеберцовой кости, возникающее на фоне их хронического травмирования в период интенсивного роста скелета. Клинически болезнь Шляттера проявляется болями в нижней части коленного сустава, возникающими при его сгибании (приседания, ходьба, бег), и припухлостью в области бугристости большеберцовой кости.
Болезнь Шляттера диагностируется на основании комплексной оценки данных анамнеза, осмотра, рентгенологического исследования и КТ коленного сустава, а также локальной денситометрии и лабораторных исследований. Лечится болезнь Шляттера в большинстве случаев консервативными методами: щадящим двигательным режимом для пораженного коленного сустава.
Болезнь Шляттера (или Осгуда-Шляттера) относится к поражениям опорно-двигательного аппарата, при которых страдает определенный участок длинных трубчатых костей – бугристость большеберцовой кости. Существует целая группа подобных заболеваний, которые наблюдаются преимущественно у детей и подростков, их называют остеохондропатии.
Истинные причины развития остеохондропатий на сегодняшний день точно не известны, но большинство специалистов сходятся во мнении, что патология возникает из-за дисбаланса процессов роста костей и кровеносных сосудов, которые их питают, на фоне физических перегрузок у ребенка. Болезнь Шляттера или Осгуда-Шляттера представляет собой своеобразную форму остеохондропатии бугристости большеберцовой кости, возникновение которой связывают с нарушением процессов окостенения.
Основную группу риска составляют подростки в возрасте 10–15 лет, регулярно занимающиеся активными видами спорта. По большей части поражение носит односторонний характер.
Болезнь Шляттера – это одна из самых часто встречаемых остеохондропатий. Заболевание также можно встретить под названием болезнь Осгуда-Шляттера, остеохондропатия или апофизит бугристости большеберцовой кости. Патология характеризируется образованием шишки на передней поверхности голени непосредственно под коленом (место прикрепления связки надколенника к бугорку большеберцовой кости) и наличием боли, которая возникает при движениях.
Общей симптоматики недуг не имеет. Как правило, характеризируется доброкачественным течением и самостоятельным регрессом, но иногда могут наблюдаться последствия болезни в виде фраг-ментации бугра большеберцовой кости и отрыва сухожилия надколенника.
Болезнь Шляттера (Осгуда-Шляттера) — это один из вариантов остеодистрофии (нарушения строения кости из-за проблем с ее питанием) в области головки большеберцовой кости голени.
Болезнь Шляттера характеризуется формированием болезненной шишки в зоне ниж-него полюса коленной чашечки. Заболевание характерно для юношеского возраста, встречается в возрасте от 10 до 18 лет. Поражение в основном одностороннее.
Причины и предрасполагающие факторы
Болезнь Шляттера у подростков развивается, как правило, в период интенсивного роста (10-18 лет). Пик заболеваемости приходится на возраст 13-14 лет у мальчиков и 11-12 лет у девочек. Патология считается достаточно распространенной и наблюдается, согласно статистике, у 11% всех подростков, занимающихся активными видами спорта. Дебют заболевания чаще всего наблюдается после перенесенной спортивной травмы, в некоторых случаях и вовсе незначительной.
Выделяют три основных фактора риска развития болезни Осгуда-Шляттера:
- Возраст. Недуг встречается преимущественно у детей и подростков, в более взрослом возрасте она выявляется очень редко и только в качестве остаточных явлений в виде шишки под коленом.
- Пол. Чаще остеохондропатия бугристости большеберцовой кости наблюдается у мальчиков, но в последнее время в связи с активным вовлечением и девочек в спорт эти показатели начинают выравниваться.
- Занятия спортом. Болезнь Шляттера в пять раз чаще поражает детей, которые активно занимаются различными видами спорта, нежели тех, кто ведет малоподвижный образ жизни. Самыми «опасными» в этом плане видами спорта считаются футбол, баскетбол, волейбол, хоккей, спортивная гимнастика и спортивные танцы, фигурное катание, балет.
До настоящего времени истинная причина появления этой формы остеохондропатии остаётся неизвестной. Но многие специалисты склоняются к мнению, что в основе образования патологических костных разрастаний лежит постоянная микротравматизация (частичные отрывы) бугристости большеберцовой кости вследствие повышенной нагрузки на четырёхглавую мышцу.
К факторам риска стоит отнести:
- Возраст 10–15 лет.
- Мужской пол.
- Быстрый рост скелета.
- Занятие активными видами спорта, где превалирует бег и прыжки.
По статистике примерно каждый второй подросток, страдающий болезнью Шляттера, перенёс травму колена. Триггерными факторами в развитии болезни Шляттера могут быть прямые травмы (повреждения связок коленного сустава, переломы голени и надколенника, вывихи) и постоянная микротравматизация колена при занятиях спортом. Медицинская статистика указывает на то, что болезнь Шляттера появляется почти у 20% подростков, активно занимающихся спортом, и лишь у 5% детей, не занимающихся сортом.
К видам спорта с повышенным риском развития болезни Шляттера относятся баскетбол, хоккей, волейбол, футбол, спортивная гимнастика, балет, фигурное катание. Именно занятиями спортом объясняют более частое появление болезни Шляттера у мальчиков.
Происходящее последнее время более активное участие в спортивных секциях девочек привело к сокращению разрыва между полами в отношении развития у них болезни Шляттера.
В результате перегрузок, частых микротравм колена и чрезмерного натяжения соб-ственной связки надколенника, происходящего при сокращениях мощной четырехгла-вой мышцы бедра, возникает расстройство кровоснабжения в области бугристости большеберцовой кости.
Могут отмечаться мелкие кровоизлияния, разрыв волокон связки надколенника, асеп-тическое воспаление в области сумок, некротические изменения бугристости большеберцовой кости.
Болезнь Осгуда-Шляттера возникает у подростков, в возрасте от 10 до 18 лет, в основ-ном у мальчиков в период интенсивного роста скелета. Девочки подвержены этой болезни суставов реже, что связано с тем, что они меньше занимаются такими видами спорта, как мальчики.
Как вам уже стало понятно, болезнь Осгуда-Шляттера возникает в период интенсивного роста костей под влиянием физических нагрузок на колени и мышцы бедра. При занятиях такими видами спорта, как футбол, баскетбол, хоккей, спортивная гимнастика и прочее, происходит сильная нагрузка на область прикрепления связок к бугристости большеберцовых костей, что вызывает травмирование, развитие воспалительного процесса, также нарушается кровоснабжение этой области с кровоизлияниями, развивается асептический некроз с отрывами фрагментов бугристости.
Такое хроническое течение болезни Осгуда-Шляттера приводит к чередованию процессов некроза и регенерации, что проявляется образованием специфических шишек под коленными чашками. Это гипертрофированная бугристость большеберцовой кости.
Болезнь в основном дебютирует в возрасте полового созревания, и чаще возникает у тех детей, кто интенсивно занимается активными видами спорта.
Традиционно мальчики занимаются спортом больше, поэтому болезни Шляттера они подвержены чаще, хотя сегодня и девочки нередко страдают от данной патологии. Болезнь возникает в период активного скелетного вытяжения и постепенно прекращается по мере роста костного скелета.
Примерно 15-20% подростков, активно занимающихся спортивными состязаниями и участвующих в соревнованиях, имеют подобное заболевание. У не занимающихся профессиональным спортом процент ниже – всего 3-5% болеющих. Чаще болезнь Шляттера возникает при прыжковых и травматичных видах спорта.
Кто подпадает под риск заболевания?

Самая большая группа риска — это мальчики подростки от 8 до 18 лет, активно занимающиеся спортом. Согласно статистике, у 25 % детей данного пола и возраста в той или иной форме переносят болезнь Осгуда-Шлаттера. И лишь 5 % из них не причастны к активным занятиям спортом, а заболевают из-за различных травм или врождённых дефектов хряща колена.
К сожалению, с распространением женских видов спорта своеобразная группа риска сформировалась и среди девочек подростков. Это в основном девушки от 12 до 18 лет, также активно занимающиеся спортом и получающие спортивные травмы. Поскольку общая жизненная активность девочек-подростков значительно ниже, чем у мальчиков, то и риск заболевания ниже — около 5-6 %
Вторая значительная группа риска — это профессиональные спортсмены, как правило, молодые, перенёсшие травмы колена различной степени тяжести. Микротравмы во взрослом возрасте становятся причиной заболевания значительно реже.
Болезнь Шляттера у детей подразумевает поражение бугристости большеберцовой кости. Данная часть кости находится сразу под коленом. Основная роль этого анатомического образования – прикрепление связки надколенника. Расположение бугристости большеберцовой кости совпадает с апофизом (зона, за счет которой происходит рост кости в длину). Именно с этим и связано развитие заболевания.
Дело в том, что апофиз имеет отдельные кровеносные сосуды, которые обеспечивают ростковую зону кислородом и прочими необходимыми веществами. В период активного роста ребенка эти сосуды «не успевают» за увеличением костной массы, что приводит к дефициту питательных компонентов, гипоксии. В результате данный участок кости становится очень хрупким и склонным к повреждениям.
Если в этот момент наблюдается воздействие неблагоприятных факторов в виде постоянной перегрузки нижних конечностей и микротравмирования связки надколенника, то риск развития болезни Шляттера очень высокий.
Каждая из трубчатых костей у подростков имеет в своих концах особые зоны роста, место соединения костей с хрящами. За счет этих зон кости могут вытягиваться в длину. Хрящевые ткани и зоны роста не столь плотные, как кость, и поэтому, при травмах, прыжках и сдавлениях могут травмироваться и «сминаться». Это приводит к тому, что зона роста кости отекает и воспаляется, появляется болезненность в этой области.
Организм пытается восстановить целостность этой зоны за счет роста ткани кости. Это приводит к возникновению болезни Шляттера — образованию костной шишки на месте отечности и боли. Под действием таких повреждающих факторов начинает развиваться воспалительный процесс, из-за чего возникает оссификация еще не до конца сформированной бугристости большеберцовой кости. Вследствие можно наблюдать гиперактивное разрастание кости в этой зоне, которое проявляется своеобразным бугром под коленом – основным проявлением болезни Шляттера.

Сила болевого синдрома будет различной: от легкой болезненности при физической нагрузке, до сильно выраженной и изнуряющей боли. При болезни Шляттера проявляются такие симптомы, как:
- боль в области соединения колена с большеберцовой костью и по передней поверхности голени,
- отек и болезненность при прикосновении ниже коленной чашечки,
- боли в колене после бега, прыжков или подъема по лестнице, проходящие в покое,
- напряжение мышц бедра,
- поражается в основном только одно колено,
- длительность болезненных ощущений может быть от нескольких недель до пары месяцев,
- болезненность, которая возникает по мере роста костей.
При болезни Шляттера могут возникать осложнения в виде хронической боли или постоянного отека, которые снимаются при применении холода или обычных противовоспалительных средств.
После стихания воспаления остается шишка из костной ткани в области голени или под коленной чашечкой. Она может сохраняться навсегда, но работу колена не нарушает.
Симптомы болезни Шляттера коленного сустава у подростков

Особенностью данного вида остеохондропатии является доброкачественное и часто полностью бессимптомное течение болезни. Спустя некоторое время патология начинает самостоятельно регрессировать, а пациент так и не узнает о своем состоянии. В других случаях болезнь Шляттера является случайной находкой при рентгенографии коленных суставов по другому поводу.
Но определенная часть детей и подростков все же страдает от различных симптомов остеохондропатии. Одним из самых частых и патогномонических симптомов недуга выступает «шишка» сразу под коленным суставом на передней поверхности ноги. Такое образование полностью неподвижно, очень твердое при ощупывании (костная плотность), цвет кожи над бугорком обычный, она на ощупь не горячая.
То есть все эти признаки указывают на неинфекционную природу новообразования. Иногда в области шишки может наблюдаться небольшой отек и возникать болезненность при пальпации, но, как правило, такие симптомы отсутствуют.
Среди других признаков болезни можно отметить боль. Болевой синдром варьирует от незначительного дискомфорта при физических нагрузках до выраженной боли при обычной повседневной двигательной активности. Болезненность может наблюдаться на протяжении всего периода болезни, а может возникать при обострениях, спровоцированных физическими перегрузками.
Если у ребенка присутствует болевой синдром при болезни Осгуда-Шляттера – это основное показание к назначению активного лечения, во всех остальных случаях выбирается наблюдение и выжидательная тактика. Ведущим симптомом при данной патологии является локальная боль в коленном суставе, а точнее – немного ниже надколенника. Боль усиливается при банальном сгибании ноги в колене, беге, прыжках, подъёме по лестнице и т.д. В покое и при прекращении двигательной активности болезненные ощущения уменьшаются.
Объективное обследование пациента позволяет выявить:
- Отёчность и болезненность при пальпации области ниже надколенника, соответствующей бугристости большеберцовой кости.
- Усиление боли при попытке выпрямить ногу в колене.
- Ограничение подвижности в коленном суставе не обнаруживается.
- Суставной выпот не определяется.
- Симптомы поражения менисков отрицательны.
- Может присутствовать покраснение кожи в области болезненности.
- Иногда наблюдается некоторая атрофия четырёхглавой мышцы бедра.
Нередко у детей патологические изменения на бугристости большеберцовой кости сочетаются с остеохондропатией позвоночного столба. Болезнь Шляттера характеризуется постепенным малосимптомным началом. Пациенты, как правило, не связывают возникновение заболевания с травмой колена. Начинается болезнь Шляттера обычно с появления неинтенсивных болей в колене при его сгибании, приседаниях, подъеме или спуске по лестнице.
После повышенных физических нагрузок на коленный сустав (интенсивных тренировок, участия в соревнованиях, прыжках и приседаниях на занятиях физкультурой) происходит манифестация симптомов заболевания.
Возникают значительные боли в нижней части колена, усиливающиеся при его сгибании во время бега и ходьбы и стихающие при полном покое. Могут появляться острые приступы боли режущего характера, локализующейся в передней области коленного сустава — в районе прикрепления сухожилия надколенника к бугристости большеберцовой кости. В этой же области отмечается припухлость коленного сустава.
Болезнь Шляттера не сопровождается изменениями общего состояния пациента или местными воспалительными симптомами в виде повышения температуры и покраснения кожи в месте отечности.
При осмотре колена отмечается его отечность, сглаживающая контуры бугристости большеберцовой кости. Пальпация в области бугристости выявляет локальную болезненность и отечность, имеющую плотноэлатичную консистенцию. Сквозь припухлость пальпируется твердый выступ. Активные движения в коленном суставе вызывают болевые ощущения различной интенсивности.
Болезнь Шляттера имеет хроническое течение, иногда отмечается волнообразное течение с наличием выраженных периодов обострения. Заболевание длится от 1 до 2 лет и зачастую приводит к выздоровлению пациента после окончания роста костей (примерно в возрасте 17-19 лет).
В начальных этапах болезнь Осгуда-Шляттера практически никак не проявляется. Потом постепенно нарастает боль в колене, усиливается при приседании, подпрыгивании, подъеме и спуске по лестнице. Позже боли в коленях усиливаются при сгибании колен, при беге и даже при ходьбе.
Боль локализируется под коленом, в области бугристости большеберцовой кости. При осмотре выявляется припухлость в области бугристости со сглаженными контурами. При пальпации отмечается болезненность. Позже визуально определяется выступ в виде горба или шишки. Болезнь Осгуда-Шляттера характеризуется периодами обострения и ремиссии и, как правило, проходит к моменту окончания роста скелета.

При типичном течении недуга и наличии описанных факторов риска диагностика вовсе не вызывает затруднений, а правильный диагноз специалист может поставить сразу после осмотра ребенка без применения каких-либо дополнительных методов обследования.
Для подтверждения болезни специалисты рекомендует провести рентгенологическое обследование коленного сустава в боковой позиции. На таких снимках можно четко увидеть остеохондропатию, а также фрагментацию кости, если последняя имеет место.
В более сложных для диагностики случаях пациенту может быть назначено МРТ, КТ, УЗИ. Каких-либо специфических лабораторных признаков патологии нет. Все показатели крови и мочи находятся в пределах возрастной нормы.
В основном клинических данных достаточно, чтобы выставить правильный диагноз. Обычно инструментальные методы диагностики назначают с целью детальной оценки патологических изменений и исключения другой патологии. При рентгенографии возможно выявить:
- Нечёткие контуры эпифизов бугристости большеберцовой кости.
- Участки отложения кальция в связке надколенника.
- Утолщение связки надколенника.
При необходимости могут использовать ультразвуковое обследование, компьютерную и магнитно-резонансную томографию.
Установить болезнь Шляттера позволяет совокупность клинических признаков и типичная локализация патологических изменений. Учитывают также возраст и пол пациента. Однако решающим в постановке диагноза является рентгенологическое обследование, которое для большей информативности следует проводить в динамике.
Рентгенография коленного сустава производится в прямой и боковой проекции. В некоторых случаях дополнительно проводиться УЗИ коленного сустава, МРТ и КТ сустава. Применяют также денситометрию, позволяющее получить данные о структуре костной ткани. Лабораторная диагностика назначается для исключения инфекционного характера поражения коленного сустава (специфического и неспецифического артрита).
Она включает клинический анализ крови, анализ крови на С-реактивный белок и ревматоидный фактор, ПЦР-исследования. В начальном периоде болезнь Шляттера характеризуется рентгенологической картиной уплощения мягкого покрова бугристости большеберцовой кости и поднятием нижней границы просветления, соответствующего жировой ткани, расположенной в передней части коленного сустава.
Последнее обусловлено увеличением объема поднадколленниковой сумки в результате ее асептического воспаления. Изменений в ядрах (или ядре) окостенения бугристости большеберцовой кости в начале болезни Шляттера отсутствуют.
С течением времени рентгенологически отмечается смещение ядер окостенения вперед и вверх на величину от 2 до 5 мм. Может наблюдаться нечеткость трабекулярной структуры ядер и неровность их контуров.
Возможно постепенное рассасывание смещенных ядер. Но чаще происходит их слияние с основной частью ядра окостенения с образованием костного конгломерата, основанием которого является бугристость большеберцовой кости, а верхушкой — шиповидный выступ, хорошо визуализирующийся на боковой рентгенограмме и прощупывающийся при пальпации в области бугристости. Дифференциальный диагноз болезни Шляттера необходимо проводить с переломом большеберцовой кости, сифилисом, туберкулезом, остеомиелитом, опухолевыми процессами.
Для диагностики достаточно учитывать клинические данные с типичной локализацией патологического процесса, данные осмотра и пальпации, а также учет возраста больного. Дополнительно проводится рентгенография в двух проекциях с акцентом на бугристость большеберцовой кости. На рентгенораммах при болезни Осгуда-Шляттера наблюдаются процессы повышенной и пониженной плотности, фрагментация бугристости.
Очень ценным диагностическим средством выступает ультразвуковая диагностика. Как правило, при типичном течении болезни Осгуда-Шлаттера диагностика не предоставляет никаких трудностей.
При обращении к врачу для установления причин болезненной шишки под коленом, ему нужно сообщить информацию о симптомах, которые беспокоят ребенка, связи этих симптомов с физическими упражнениями, не забыть рассказать о проблемах с коленным суставом в прошлом (особенно, если были травмы). Потом врач осмотрит больной коленный сустав.
Оценит характерные признаки для болезни Осгуда-Шлаттера (нарост, отек, боль) и объем активных и пассивных движений в колене. При оценке лабораторных исследований никаких отклонений от нормы не находят. Среди инструментальных исследований особое значение имеет рентгенография пораженного сустава, которая позволяет визуализировать. Также при диагностике используют ультразвуковое исследование и магнитно-резонансную томографию.
Лечение болезни Шляттера у подростков
Лечением данной патологии занимается врач-ортопед, в большинстве случаев болезнь Шляттера быстро и легко поддается терапии, а симптомы постепенно пропадают по мере роста костей в длину. Если же симптомы достаточно выражены, необходимо:
- применение медикаментов,
- физиотерапия,
- лечебная гимнастика и лечебная физкультура.
В медикаментозную терапию при болезни Шляттера входит прием обезболивающих и противовоспалительных средств из группы НПВС – обычно это ибупрофен, тайленол и аналоги. Они прописываются ребенку только коротким курсом и в небольших дозах.
При физиотерапии происходит уменьшение отечности, снятие воспаления и уменьшение боли. Выбор конкретного метода определяется врачом и степенью проблемы, полом и возрастом ребенка.
Методики лечебной физкультуры применяют с целью растяжения четырехглавой мышцы бедра и разработки подколенных сухожилий. Это позволяет снижать нагрузки на место крепления сухожилия и образования там надрывов и травм. Также необходимы упражнения для стабилизации коленного сустава.
В дополнение к лечению необходимо обеспечение смены образа жизни хотя бы на время восстановления после травмы и возникновения боли. Необходимо разгрузить сустав и ограничить деятельность, которая усиливает симптомы. На место травм необходимо тут же прикладывать холод и использовать для защиты сустава наколенники, особенно при активных тренировках.
На время острого периода нужно заменить спорт, связанный с прыжками и бегом на плавание или велотренировки – это даст разгрузку суставам и мышцам.
Пациенты, имеющие болезнь Шляттера, обычно проходят амбулаторное консервативное лечение у хирурга, травматолога или ортопеда. В первую очередь необходимо исключить физические нагрузки и обеспечить максимально возможный покой пораженно-го коленного сустава. В тяжелых случаях возможно наложение фиксирующей повязки на сустав.
В основе медикаментозного лечения болезни Шляттера лежат противовоспалительные и обезболивающие препараты. Широко применяют также физиотерапевтические методы: грязелечение, магнитотерапию, УВЧ, ударноволновую терапию, парафинолечение, массаж нижней конечности. Для восстановления разрушенных участков большеберцовой кости проводят электрофорез с кальцием.
Занятия лечебной физкультурой включают комплекс упражнений, направленных на растягивание подколенных сухожилий и четырехглавой мышцы бедра. Их результатом является снижение натяжения связки надколенника, крепящейся к большеберцовой кости. Для стабилизации коленного сустава в лечебный комплекс включают также упражнения, усиливающие мышцы бедра.
После курса лечения болезни Шляттера необходимо ограничение нагрузок на коленный сустав. Пациенту следует избегать прыжков, бега, стояния на коленях, приседаний. Занятия травматичными видами спорта лучше сменить на более щадящие, например, плаванье в бассейне.
При выраженной деструкции костной ткани в области головки большеберцовой кости возможно хирургическое лечение болезни Шляттера.
Операция заключается в удалении некротических очагов и подшивании костного трансплантата, фиксирующего бугристость большеберцовой кости.
Как лечить болезнь Осгуда-Шляттера в домашних условиях

Определённые виды лечения болезни Шляттера также можно применять и в домашних условиях, но только после получения исчерпывающей консультации у лечащего врача. В основном это местная терапия и физические упражнения:
- Постоянные интенсивные боли в колене лучше всего лечить компрессами на ночь с ронидазой или димексидом.
- Среди народных средств применяют различные мази и компрессы на основе чистотела, мёда, зверобоя, тысячелистника, крапивы и т. д.
- Чтобы облегчить дискомфорт и предотвратить рецидивы заболевания на стадии восстановления рекомендуется выполнять специальный комплекс упражнений для укрепления и разработки коленного сустава.
Прогноз и последствия болезни Шляттера у подростков

Негативные последствия патологии встречаются крайне редко. В подавляющем большинстве случаев недуг отличается доброкачественным течением и самостоятельным регрессом после остановки роста человека (23-25 лет). Именно тогда закрываются ростковые зоны трубчатых костей и, соответственно, исчезает сам субстрат развития болезни Осгуда-Шляттера.
В некоторых случаях у взрослого человека может остаться внешний дефект в виде бугорка под коленом, который никак не сказывается на функции коленного сочленения и нижней конечности в целом.
Но иногда может наблюдаться такое осложнение, как фрагментация бугристости, то есть отсоединение секвестра кости и отрыв связки надколенника от большеберцовой кости. В таких случаях вернуть нормальную функцию ноги можно только с помощью хирургической операции, в ходе которой восстанавливают целостность связки. В большинстве случаев прогноз вполне благоприятный. Как правило, к 18 годам, когда заканчивается процесс окостенения бугристости большеберцовой кости, заболевание разрешается.
Тем не менее несмотря на предпринятое консервативное лечение примерно у 10% подростков некоторые симптомы болезни Шляттера сохраняются и в более взрослом возрасте. Подобные последствия могут быть связаны с наличием остаточных разрастаний на бугристости или очагов окостенения на связки надколенника.
У большинства перенесших болезнь Шляттера сохраняется шишковидное выпячивание бугристости большеберцовой кости, не причиняющее болей и не нарушающее функции сустава. Однако могут наблюдаться и осложнения: смешение надколенника вверх, деформации и остеоартроз коленного сустава, ведущие к постоянно возникающему при опоре на согнутое колено болевому синдрому.
Иногда после болезни Шляттера пациенты жалуются на ломоту или ноющие боли в области коленного сустава, возникающие при перемене погоду.
У большей части людей перенесших болезнь Шляттера не исчезает так называемый нарост в области коленного сустава, в остальном прогноз чаще благоприятный, боли связанные с нагрузками исчезают, возможно проявление других незначительных видов ноющих болей связанных с переменой погоды и локализующихся в области коленного сустава.
Остеохондропатия бугристости большеберцовой кости не является основанием для освобождения юноши от призывной военной службы. Как правило, к 17-18 годам, когда и осуществляется призыв, болезнь уже регрессирует. Если все же наблюдаются симптомы патологии, то молодой мужчина получает временную отсрочку на время, которое необходимо для завершения лечения и полного заживления тканей (6-12 месяцев).
Таким образом, болезнь Шляттера является достаточно распространенной патологией опорно-двигательного аппарата, которая поражает детей и подростков. Заболевание отличается доброкачественным течением и практически 100% выздоровлением. Главное – вовремя выявить проблему и начать ее лечение в случае необходимости.
При нарушении функции сустава вызванного заболеванием Осгуда – Шляттера призывник не подлежит призыву на срочную службу, если же функция сустава не нарушена то болезнь не будет препятствием для службы в рядах армии.
Источник: sustavnik.ru
Боли в коленях у детей и подростков: причины, быстрая диагностика, что делать?

Сегодня предлагаем статью на тему: «Боли в коленях у детей и подростков: причины, быстрая диагностика, что делать?». Мы постарались все понятно и подробно описать. Если будут вопросы, задавайте в конце статьи.
Если мама трех детей имеет психику крепче, чем у тщательно подготовленного агента ФСБ, то родители первенцев наивны и пугливы, как новобранцы – каждая жалоба и малейший нюанс способны вывести их из душевного равновесия. А постоянные жалобы ребенка на боли в коленках и вовсе могут послужить причиной для паники: а вдруг повреждены суставы или, и того хуже – какая-нибудь врожденная аномалия?
На самом же деле боль и дискомфорт в коленях у детей не являются большой редкостью, потому как подвижные игры, любопытство, заставляющее лазить по деревьям и заброшенным постройкам, способствуют получению ссадин и ушибов. Несформировавшаяся и постоянно растущая опорно-двигательная система ребенка обусловливает и такие особенности, как перенапряжение связок и мышц, что способствует получению растяжений сухожилий.

Очень часто причина болевых ощущений заключается в обычной травме, однако так бывает не всегда
Активное продвижение по карьерной лестнице и масса «взрослых» дел не всегда позволяют отвести ребенка к врачу без промедлений: авось, поболит и перестанет. Но если всегда полагаться на это утверждение, можно упустить начало серьезной патологии – период, в который лечение является наиболее эффективным. Поэтому чрезвычайно важно определить насколько серьезную опасность могут представлять боли и, что является их источником.
- Начните домашнюю диагностику с установления фактов, получал ли малыш травмы – возможно, он поскользнулся или упал во время игр со сверстниками, ударился о спинку кровати, в попытке быстро запрыгнуть в нее после выключения света.
- Осмотрите и аккуратно прощупайте больную коленку: покраснение и местное повышение температуры кожи, припухлость и отечность являются признаками воспалительного процесса.
Наличие ссадин и царапин на коленках позволяет безошибочно установить источник боли. Значительно сложнее обстоят дела, если дети неоднократно жалуются, что «болит изнутри» без видимых на то обстоятельств.
Травма коленки у ребенка – не повод отказываться от обследования, тем более, если боль не проходит в течение 2-3 дней. Потому как повреждения могут быть более серьезными и глубокими, чем просто царапина или синяк:
- Растяжение связок. У детей и подростков идет постоянный, активный рост костей, суставы и связочный аппарат претерпевают регулярные изменения. Растяжение часто не проходит без медицинской помощи и может долгое время служить источником дискомфорта.
- Трещина в бедренной кости – нередкое последствие ушибов и падений – также требует обязательной консультации у травматолога.
- Тендовагинит – воспаление сухожильной оболочки мышц бедра и голени, сопровождается сильной болью в области колена. Подобные процессы способствуют деформации и контрактуре связок, поэтому без наложения гипса или лонгеты (съемной повязки из гипса) лечение не обойдется.
- Разрыв мениска, травмы суставов и смещение коленной чашечки сопровождаются очень сильными болевыми ощущениями: дети не могут даже стать на ножку. Помощь хирургов и травматологов в подобных случаях должна быть безотлагательной.

Сейчас, когда артроз диагностируется в 20 лет, остеохондроз в 30, а весь мир охвачен страхом перед онкологическими болезнями, появление болей в детских коленках без видимых причин пугает еще больше, нежели растяжения, вывихи и трещины костей вместе взятые. Почему болит, если малыш не падал и не ударялся?
Среди причин-невидимок наиболее распространенными являются физические перегрузки – длительная прогулка или чрезмерно интенсивные занятия подростков в спортзале нередко выливаются болезненностью в коленях и голени, усиливающейся ближе к вечеру. Не стоит упускать из виду такие факторы, как лишний вес и плоскостопие – они обусловливают повышенную нагрузку на суставы ног, в виду чего дети устают быстрее и вполне могут появиться боли.
В таких случаях очень важно подобрать оптимальные физические нагрузки. Интенсивные тренировки при избыточном лишнем весе для детей не всегда становятся лучшим решением: и без того высокие нагрузки на коленный сустав усугубляются необходимостью постоянного движения – это способствует травматизации и деформации суставов и связок.
Свидетельствовать о том, что ребенок растет, может не только полет во сне, но и боль в коленях. До 12 лет детский организм интенсивно растет и развивается, происходит дифференцировка тканей. Особенно от быстрого роста страдают ножки – их сосуды еще не обладают достаточной эластичностью, циркуляция крови по ним идет нормально лишь при условии активного движения. Боль, свидетельствующая о росте, чаще всего появляется вечером или ночью, в то время, когда ток крови замедляется.
Во время активного роста боли в коленной области могут возникать из-за нерваномерного роста костей, сосудов, связок…
Помочь ребенку справиться с подобными болями можно при помощи массажа: ткани разогреваются, циркуляция крови в них усиливается, и боль отступает.
Тяжелые заболевания, такие как подагра и ревматизм у детей и подростков практически не регистрируются, т.к. для появления серьезных изменений в тканях требуется немало времени. Тем не менее, выявить причину дискомфорта и адекватно оценить необходимость врачебной помощи очень важно, ведь неверная диагностика в нежном возрасте может послужить причиной контрактуры связок, деформации сустава и нарушения подвижности. Если же у вас имеются хоть малейшие сомнения, незамедлительно ведите ребенка к врачу – современные профессиональные методы диагностики помогут максимально точно ответить на вопрос «почему» и своевременно начать лечение (при необходимости).
Большинство детей любят бегать, активно и подвижно играть, но этому может помешать боль в коленях. Как определить, почему у ребёнка болят ноги? Как помочь малышу?

Колено – один из суставов человеческого организма, которые задействованы в течение почти всего дня. Этот сустав объединяет крупные кости, поэтому при ходьбе он подвержен огромной нагрузке. Из-за этого даже маленькие детки или подростки могут испытывать боль в коленях.
В зависимости от того, есть ли видимые признаки поражения, какие события предшествовали возникновению боли, можно предположительно поставить диагноз. Даже для разных возрастных групп этиологические (причинные) факторы могут быть специфическими.
Рассмотрим несколько групп возможных причин, почему ребёнок жалуется на боль в коленях.

Наиболее распространённая причина того, что у детей болят колени – это различные травмы. Это может быть незначительный ушиб, но не стоит игнорировать факт повреждения. Ведь из-за не до конца сформированной опорно-двигательной системы в раннем возрасте бывает очень легко получить сильный вывих, разрыв связок или перелом.
О том, что причиной боли у ребёнка или подростка стала именно травма, говорит возниикновение боли непосредственно после получения повреждения. Такой травмой может стать удар коленом, переразгибание или скручивание в суставе при резком повороте.
Обязательно обратитесь в больницу, если после повреждения колена развиваются такие симптомы:
- Выраженный отёк.
- Синюшность кожи.
- Потеря чувствительности на участке конечности ниже коленного сустава.
- Невозможность движения – нога не сгибается или не разгибается.
- Боль не уменьшается, хоть прошло несколько дней после удара.
- Болевые ощущения сильно выражены и мешают ходить.
У девушек после 10 (чаще 13–18) лет нередко диагностируют смещение коленной чашечки, которое может быть спровоцировано даже незначительной травмой и в дальнейшем повторятся при нагрузке на сустав.

При остром воспалении боль может быть резкой, очень сильно выраженной. При хроническом она может отсутствовать длительное время, а затем постепенно нарастать.
Наиболее распространённые причины воспалительных процессов:
- Инфекционный артрит – воспаление сустава, обусловленное попаданием в него инфекции.
- Ревматизм. У детей и подростков он редко выражен настолько, чтоб присутствовали значительные изменения в суставе. Но навести на мысль об этой причине может присутствие в анамнезе ангин и жалоб сердечно-сосудистого плана.
- Септический бурсит – инфекционное поражение суставной сумки.
- Остеомиелит – инфекционный процесс в кости.
- Тендинит – воспаление в сухожилиях из-за перегрузки.
- Ювенильный артрит – воспаление, обусловленное аутоиммунными нарушениями.
При подозрении на воспалительное поражение необходимо как можно быстрее установить, что является причиной. Эффективное лечение возможно только в этом случае.
Если боли нарастают постепенно или внешне сустав не изменён, а симптомы усиливаются, консультация врача обязательна.
Перегрузки возникают у детей, которые активно занимаются спортом, особенно если в него включаются прыжки, бег, езда на велосипеде. Также причиной чрезмерной нагрузки может стать избыточный вес. Жалобы на боль и дискомфорт часто возникают у подростков, которые пытаются избавиться от лишних килограмм с помощью интенсивных физических нагрузок.
Из-за перегрузок могут травмироваться сухожилия, суставные поверхности, волокна мышц. Обычно боль или нарастает постепенно и присутствует постоянно или появляется только непосредственно после занятий спортом, и чувствуется в обеих ногах. Со временем симптоматика прогрессирует.

Причиной дискомфорта могут быть врождённые или приобретённые патологии. При этом имеют значение и нарушения в строении коленного сустава и аномалии любой другой части ноги.
Возможные варианты, почему у ребёнка болит нога, обусловленные патологиями в строении нижней конечности:
- Пороки развития менисков.
- Пороки развития бедренного сустава, из-за которых ущемляется бедренный нерв.
- Плоскостопие.
- Болезнь Осгуда-Шляттера – проявляется у подростков 10–15 лет. Сильнее болезненность выражена по ночам.
- Аномальное строение сустава.
- Новообразования (кисты, опухоли).
Чаще всего такие проблемы появляются в возрасте, когда ребёнок начинает самостоятельно ходить. Но возможно появление первых признаков и в более позднем возрасте.
Одна из особенностей детского и подросткового возраста (с 10 лет) – это способность организма к быстрому росту. Но не всегда развитие костей, связок, сухожилий, нервов и сосудов происходит гармонично. В таком случае возникают болевые ощущения.
Признаки, на основании которых можно заключить, что всё связано с ростом:
- Ноги болят по ночам.
- После массажа или согревающих мазей наступает облегчение. Это связано с тем, что в результате этих процедур улучшается кровообращение.
- Боль может чувствоваться только в одной ноге.
- Жалобы возникают по ночам после интенсивных нагрузок днём: длительной ходьбы, спортивных занятий.
- Ребёнок или подросток находится в возрасте наиболее интенсивного роста. Для детей это дошкольный возраст, для подростков возраст от 10 до 15 лет.
У подростков в возрасте 10–15 возможно проявление связанной с интенсивным ростом болезни Осгуда-Шляттера. Даже если нет такого диагноза, можно заподозрить связь с ростом. Заболевание вероятно, если возраст ребенка дошкольный или чуть старше 10 лет, и нет никаких других причин.
Если болит слишком сильно, ребёнок регулярно жалуется, что колени болят, обязательно нужно обратиться к хирургу или ортопеду для диагностики и лечения. Ни в коем случае нельзя игнорировать такие симптомы.

Помощь, которая должна быть оказана, во многом зависит от того, чем вызвана проблема. Но можно выделить несколько основных моментов, которые помогут облегчить состояние до того, как врач проведёт диагностику и назначит необходимое лечение.
Что делать, чтобы помочь ребёнку или подростку в домашних условиях?
- Если причина в том, что была получена травма, нужно приложить холод, обеспечить покой ноге, наложить тугую повязку или шину и госпитализировать.
- При подозрении на воспаление иногда в домашних условиях ничего не нужно делать до консультации с врачом, если же боль выражена сильно, можно использовать местно обезболивающие мази. При первой же возможности обратитесь в больницу.
- В любом случае необходимо избегать перегрузок, слишком интенсивных занятий спортом.
- Если боли возникают по ночам и, вероятнее всего, обусловлены быстрым ростом, нужно сделать массаж ножки или растереть согревающей мазью.
Никогда не стоит оставлять жалобы ребёнка без внимания, какими бы причинами они не были обусловлены. Стоит помнить, что эффективное лечение возможно только после тщательного обследования, которое может провести только хороший специалист.
Врач может назначить и местное, и комплексное лечение. Методики могут быть применены самые разные – от мазей и таблеток до хирургического вмешательства.
Организм человека, каким бы совершенным он ни был, подвержен различным заболеваниям. К сожалению, болеют не только взрослые и пожилые люди, но и дети и их болезни совсем не ограничиваются ОРВИ и кишечными расстройствами. Довольно часто ребенок жалуется, что у него болит колено. В этом случае не надо паниковать, но и оставлять без внимания эту проблему тоже не стоит.
Нередко бывают ситуации, когда у детей и подростков появляется боль в коленных суставах. Что может стать ее причиной и как этого избежать расскажет эта статья.
Прежде всего, нужно убедиться, что боль действительно существует. Часто в семьях при появлении еще одного ребенка, старшие дети, особенно дошкольники, испытывая дефицит родительского внимания, таким образом, пытаются напомнить о себе. Если малыш начинает жаловаться, когда мама занимается младшим братишкой или сестренкой или родители просто чем-то заняты и не обращают на него внимания, можно предположить, что он пытается немножко схитрить. Еще одним доводом в защиту этого станет то, что ребенок не жалуется на боль при играх с другими детьми. В этом случае постарайтесь уделить ему больше внимания и объяснить, что появление еще одного ребенка совсем не влияет любовь мамы и папы к нему.
В связи с особенностями строения коленного сустава у детей — связки и сухожилия у них, как правило, имеют большую прочность по сравнению с растущими костями — он травмируется гораздо реже, чем у взрослых. И если у подростков можно увидеть картину повреждений более близкую к травмам взрослых, то у малышей можно скорее наблюдать перелом кости, чем растяжение связок. Травму, как причину болей при ходьбе и другой двигательной активности, наиболее легко диагностировать. В зависимости от характера и тяжести повреждения различают:
- ушиб;
- растяжения и разрывы связок, поддерживающих коленную чашечку;
- разрывы менисков (хрящевых дисков коленного сустава);
- перелом коленной чашечки, нижней части бедренной или верхней части большой, малой берцовых костей;
- смещение коленной чашечки;
- вывих коленного сустава.
Признаками любых травм будут разной степени интенсивности боль, отек, возникающий в течение нескольких минут после травмы, гематома, нарушение подвижности сустава.
Коленный сустав, в частности и у подростков, вследствие нагрузок, которые он испытывает, склонен к разным повреждениям гораздо больше чем другие суставы и потому не стоит легкомысленно относиться к травмам, даже, на первый взгляд, не представляющим серьезной опасности. Если боль не проходит в течение 2—3 дней, необходимо показаться специалисту, ведь даже такая, казалось бы, обычная вещь как ушиб может стать причиной серьезного заболевания.
У детей и подростков довольно часто встречается такое явление, как боли в коленных суставах неясной этиологии. Они довольно просто объясняются физиологическими процессами при росте костной системы. Подобный дискомфорт чаще испытывают не малыши, а дети более старшего возраста и проявляется он примерно в 5% случаев. Подобные боли чаще всего не сопровождаются какими-то выраженными симптомами и имеют кратковременный (летучий) характер. Обычно ребенок жалуется на боль ночью, во время сна. Чаще всего это происходит, если накануне ребенок испытывал повышенные физические нагрузки. Это объясняется особенностями строения сосудистой системы подростка. При быстром росте сосуды конечностей несколько отстают в развитии и для нормального кровоснабжения сустава требуется физическая активность. Ночью же, когда она снижается, происходит небольшой застой. Именно за счет этого и возникают боли.
Еще одной особенностью болей роста является то, что утром они ничем не проявляют себя и ребенок чувствует себя прекрасно. Обследование таких детей не показывает каких-то патологических процессов и родителям нужно только терпение — со временем все пройдет само собой.
Кроме того, причиной болей в коленях может стать и чрезмерная физическая нагрузка. Очень часто длительные прогулки или повышенные физические нагрузки могут стать причиной болей в коленях и верхних отделах голени. Еще одним фактором, провоцирующим такие боли может стать лишний вес и плоскостопие.
Еще одной частой причиной болей в коленях у ребенка при ходьбе и других физических нагрузках может стать патология, получившая название болезнь Осгуда-Шлаттера. Она представляет собой повторные повреждения бугристости большеберцовой кости. Чаще всего от нее страдают подростки, активно занимающиеся спортом. Боль появляется в верхней трети голени во время бега, при ходьбе по лестнице. Она становится более выраженной в момент, когда пятка соприкасается с опорной поверхностью. После отрыва ноги от нее боль уменьшается. Интенсивность таких болей может варьироваться от практически незаметных до жгучих, практически нестерпимых. Как правило, болезнь продолжается в течение нескольких месяце и требует ограничения физических нагрузок. После завершения роста костей эта патология бесследно проходит.
Однако ситуация, когда болит колено, может сигнализировать и о начале серьезного заболевания. Им может быть ювенильный артрит. Это тяжелое заболевание суставов, часто приводящее к инвалидности. Причины ювенильного артрита полностью не изучены. Факторами, предрасполагающими к этой болезни, могут стать:
- наследственность;
- переохлаждение или длительное нахождение на солнце;
- травмы суставов.
Болезнь проявляется болью при ходьбе, ограничением подвижности. Визуально можно наблюдать отек и покраснение над пораженным суставом. Кожа над ним горячая на ощупь. Еще одним признаком может стать повышение температуры, особенно в утренние часы. Оно сопровождается ознобом и усилением боли в пораженном суставе, появлением аллергических высыпаний. При появлении первых признаков болезни нужно немедленно обратиться к врачу.
Как видно, причин, вызывающих боли в коленном суставе, возникающих при ходьбе или других физических нагрузках, множество. Важно внимательно отнестись к возникшей проблеме и, если боли не проходят в течение нескольких дней, обратиться к специалистам.

Боль в коленном суставе у ребёнка чаще всего вызывается активным ростом костей, травмами на фоне повышенной физической активности. Анатомия коленного сустава очень чувствительна к изменениям в выравнивания конечностей во время тренировок и интенсивного движения. Бедренная и большая берцовая кость, образующие соединение, могут менять ось соприкосновения, что зависит от состояния мышц и связок.
Дети в период активного развития склонны к болям «роста», вызванным с тем, что кости во сне растут быстрее, чем растягиваются связки, сухожилия и мышцы.
- Нарушения биомеханики движения.
- Системных воспалительных заболеваний.
- Врожденных аномалий развития связок и суставов.
Причины боли в колене у детей, чаще всего провоцируются большими нагрузками на опорно-двигательный аппарат и особенностями осанки, которая связана со смещением центра тяжести вперед или назад, ротацией бедренной кости внутрь или наружу из-за слабости мышц бедер или голени.
- Вальгусная деформация — завал коленей внутрь или Х-образные ноги обусловлена с плоскостопием, слабостью задней большеберцовой мышцы и средних ягодичных мышц.
- Варусная деформация — косолапость или О-образные ноги вызвана хождением на внешней части стопы из-за слабости приводящих мышц и икроножных мышц.
Патология коленей также обусловлена их переразгибанием, усилением поясничного лордоза и слабостью мышц брюшной стенки.
Боль в передней части коленного сустава
Колено бегуна, хондромаляция надколенника — это постоянная боль в передней части колена у активных детей, увлеченных футболом, бегом. Симптомы усиливаются во время физической активности.
-
Дисбалансом мышц вокруг коленного сустава

если у ребенка боли увеличиваются при физической активности, возможно это хондромаляция надколенника
Чаще всего боли появляются у подвижных детей, которые много бегают, а также участвуют в видах спорта, связанных с прыжками, сгибанием колена во время катания на велосипеде. Симптомы усиливаются при длительной ходьбе или долгого сидения, а также при использовании лестницы.
Травма передней крестообразной связки
Наиболее распространенная травма колена, связанная с нарушением стабилизации в футболе и других подвижных играх со сменой направления движения и резкими остановками, что в принципе характерно для детских игр.
Разрыв связки связан с невозможностью опоры на ногу, сустав выпадает. В долгосрочной перспективе при одновременном поражении мениска развивается артрит. Причинами травмы являются мышечные дисбалансы, а также повышенная эластичность связок или гипермобильность, которая является генетическим условием.
Подвывих или вывих коленной чашечки или выход ее за пределы паза на бедренной кости. Сухожилия присоединяются к прямой мышце бедра и бугристости большой берцовой кости, образуя V-образное углубление. В случае стягивания сухожилий происходит выскальзывание надколенника, смещение, что влечет нестабильность коленного сустава. Подростковые боли в коленях после игры в футбол чаще всего связаны с подвывихами.
Апофизит бугристости большеберцовой кости на фоне активного роста вызывает боль в одном колене у подростков, отечность и болезненности при прикосновении. Во время бега, прыжков костный вырост перегружается в месте крепления сухожилия коленной чашечки к кости. У девочек это происходит в возрасте 10-12 лет и у мальчиков в возрасте 12-14, чаще встречается у активных детей.
Асептический некроз мыщелка бедренной кости из-за разрыва хряща и тонкого костного слоя под ним. Причиной является повышенная физическая активность, потому — боль в коленях у подростка или детей на фоне остеохондрита наблюдается при высокой спортивной активности.
Зачастую болезнь не дифференцируется с растяжением связок, что позже способно вызывать блокады колена и дальнейшие разрушения суставной поверхности.
Болезнь Синдинга-Ларсена-Йохансона
Чаще наблюдается у активных мальчиков и выражается болями, отеком
над коленной чашечкой, связанной с асептическим некрозом связки надколенника.У девочек симптомы могут появиться с 8 до 10 лет, и у мальчиков — с 9 до 11 лет. Бег и прыжки провоцируют вытягивание сухожилия коленной чашечки и воспаление.

на рентгене разрыв и отделение участка костной ткани от надколенника (Болезнь Синдинга)
- Колено — более поверхностный сустав по сравнению с тазобедренным суставом.
- Нервы переднего отдела коленного сустава состоят из суставных ветвей бедренного, общего малоберцового нерва, подкожного нерва.
Сигнал о боли передается от бедра к колену по пути иннервации передней ветви запирательного нерва или суставных ветвей бедренного, общего малоберцового или подкожного нервов, и они воспринимаются, как боли в колене.
Дисплазия тазобедренного сустава, септический артрит, серповидно-клеточная анемия, стрессовые переломы бедра и аваскулярный некроз бедренной кости, который обычно поражает детей от 4 до 10 лет. Дети жалуются на боль в бедрах, коленях, хромату. Обследование коленного сустава не выявляет патологии, но наблюдается ограниченность и болезненность вращения и флексии бедра. Смещение проксимального отдела бедренной кости относительно шейки бедра встречается в возрасте 11-14 лет, и отражается на функции колена.
Боль, скованность движений в суставе и повышение температуры указывают на ювенильный артрит. Начальные симптомы могут напоминать «болезнь роста», связанную с отставанием в росте сухожилий и связок по сравнению с костями.
Ревматические болезни поражают детей в том возрасте, когда они не могут рассказать о симптомах. Малыши в возрасте от двух лет сталкиваются с ювенильным артритом, ювенильным дерматомиозитом, ювенильным псориатическим артритом, системной патологией суставов. Иммунная система начинает атаковать ткани организма, особенно суставы.
Боли при ювенильном артрите имеют следующие особенности:
- Дети жалуются на боль в суставах и мышцах под вечер или после физической активности. Боли возникают сразу после сна в области коленей, запястий, лодыжек, шеи и челюсти. По мере движения болезненные проявления уменьшаются.
- Ибупрофен и другие нестероидные противовоспалительные препараты не снимают симптомы.
- Боль развивается медленно, поражает сустава на обеих сторонах тела.
Поутру в пораженном суставе появляется жесткость, вызывающая ограничение движения и хромоту. У маленьких детей не получается выполнить недавно освоенные движения — например, удержать правильно ложку во время еды.
Отеки или покраснения на коже вокруг болезненных суставов является признаком воспалительного процесса. Дети отмечают чувство жара или теплоты над суставом, а отечность спонтанно появляется и исчезает спустя несколько дней. Внезапное повышение температуры тела без признаков простуды и гриппа также указывает на ювенильный артрит.
Слабые высыпания розового цвета над костяшками пальцев, по щекам и переносице, на туловище, руках и ногах сохраняются несколько дней или недель, провоцируют зуд и мокнутие, исчезают спонтанно и не реагируют на антигистаминные средства. На фоне общей слабости ребенок теряет аппетит и вес, становится подверженным развитию конъюнктивита и других бактериальных инфекций.
Появление — боли в коленях у детей 3 лет наряду с системными симптомами — повод для срочного обращения к ревматологу.
Источник: tvoysustavchik.ru
У подростка болят колени что делать
Коленный сустав – один из самых нагруженных в человеческом организме. Он ежедневно в течение продолжительного времени испытывает вес всего тела, амортизирует ударные нагрузки во время ходьбы, бега или прыжков. Из-за этого повышается риск развития некоторых заболеваний данного сустава, что может нанести существенный ущерб подрастающему организму. Почему болят колени у подростка, следует ли беспокоиться по этому поводу и что делать, если такой симптом проявился?
- Боль в колене у подростка: механизм и причины
- Что делать, если болит колено у подростка?
Боль в колене у подростка: механизм и причины
Для того, чтобы понять, почему болят колени у подростков, необходимо представлять общее строение коленного сустава. Его структура состоит из следующих элементов:
Эпифизов (округлых концов) бедренной и берцовой костей, покрытых слоем хрящевой ткани;
- 5 синовиальных сумок, состоящих из соединительной ткани и секретирующих жидкость, которая смазывает внутренние поверхности сустава для уменьшения трения;
- 9 связок, состоящих из соединительной ткани, которые соединяют кости, обеспечивают их подвижность и стабильность;
- надколенника (коленной чашечки), который предотвращает боковые смещения бедренной и берцовой костей;
- хрящевых менисков (прокладок), расположенных между соприкасающимися поверхностями костей и обеспечивающими амортизацию и стабильность коленного сустава.
Коленный сустав отличается сложным строением, большим количеством соединительных связок и хрящей. Он окружен мышечной, жировой и нервной тканью, большим количеством кровеносных сосудов. Это обуславливает достаточно большое количество факторов, которые могут вызвать неприятные или болезненные ощущения. Рассмотрим основные причины, почему болят колени у подростка.
Не связанные с заболеваниями. Боль – сторож здоровья, однако не всегда она вызывается какими-либо патологиями. Часто она объясняется физиологическими процессами, в норме происходящими в организме. Боль в коленном суставе у подростков может быть вызвана нарушением кровообращения, связанного с несоответствием роста сосудов превосходящему развитию детских костей. Обычно она проявляется ночью после повышенных физических нагрузок, характеризуется невысокой интенсивностью. По завершении периода интенсивного развития скелета человека (после 18-20 лет) такая боль обычно уменьшается или проходит полностью. Подвижность сустава при этом остается нормальной, никаких патологических процессов не развивается.
Болят коленные суставы у подроста также вследствие обыкновенного перенапряжения мышц и связок – все же на колено оказывает давление вся масса человеческого тела. Обычно она возникает при длительном нахождении в положения стоя или неудобной позе. При этом кратковременно сдавливаются хрящи, нарушается кровоток, могут раздражаться окончания нервов в суставе. Такая боль быстро проходит при отдыхе или смене положения.
Анатомические нарушения сустава. Строение колена обуславливается аппаратом генетического наследования. Некоторые сбои в его работе при зачатии ребенка или в период его развития могут привести к отклонениям в анатомии сустава от нормы. Недостаточное развитие или слабость связок и хрящей, врожденные деформации костной ткани и другие наследственные дефекты могут вызывать дискомфортные и болезненные ощущения в колене из-за нарушения биомеханики его движения.
Травмы. Одной из частых причин боли в колене являются механические повреждения элементов, входящих в структуру сустава. Травмы могут быть вызваны чрезмерными физическими нагрузками или внешними воздействиями, например ударами, проколами, порезами и т. д. В большинстве случаев они сопровождаются сильной болью, изменениями окраски тканей в области колена, отеком сустава, ограничением его подвижности или гипермобильностью, деформацией и другими симптомами. К наиболее распространенным повреждениям можно отнести следующие:
- Ушиб. Это повреждение мягких тканей сустава, сопровождающееся локальным кровоизлиянием (гемартрозом), болезненностью, ограничением подвижности ноги и отеком. При этом в колене нарушается микроциркуляция, хрящи и сухожилия могут испытывать недостаток питательных веществ. В зависимости от тяжести повреждения ушиб может пройти самостоятельно с полным восстановлением функциональности или привести к более серьезным последствиям, таким как артрит (воспаление сустава).
- Разрыв связок. К этой травме часто приводят резкие и сильные изменения положения голени, ее проворачивание вокруг оси. При неполном разрыве связок возникает боль, кровоизлияние и отек в суставе, наблюдается ограничение его подвижности. Полный разрыв также сопровождается болезненными ощущениями и гемартрозом, однако вместо блокады колена проявляется гипермобильность (разболтанность).
- Разрыв мениска. Причиной данного повреждения обычно становится резкое и непривычное движение бедра, как правило при фиксированной стопе и голени. Основные симптомы разрыва мениска – гемартроз, блокада коленного сустава и боль. Данная травма может пройти сама, однако часто приводит к повторным повреждениям и, в итоге, к развитию деформирующего артроза коленного сустава.
- Травмы коленной чашечки. Надколенник располагается в передней части коленного сустава, поэтому обычно травмируется при резком и необычном движении ноги, сильном соударении с препятствием или падении человека на согнутую ногу. В зависимости от силы и характера воздействия коленная чашечка может быть вывихнута или сломана. В первом случае наблюдается боль, гипермобильность и неустойчивость колена. Хронически вывих часто приводит к деформации сустава и нарушении функции конечности. Перелом надколенника сопровождается болью, кровоизлиянием, отеком, блокадой конечности, западением коленной чашечки.
Синдром Осгуда – Шлаттера. Эта патология наблюдается обычно у подростков возрастом 1о-15 лет, интенсивно занимающихся спортом. При ней под влиянием физических нагрузок происходит патологическое разрастание бугристости большеберцовой кости, которая вызывает образование подколенного нароста. Это сопровождается болью различной интенсивности, от вполне терпимой до чрезвычайно острой. Через несколько месяцев болезненность проходит, но остается сформированный подколенный выступ, который, однако, никак не ограничивает функциональность колена.
Заболевания коленного сустава. Эти патологии могут провоцироваться различными факторами, от физических нагрузок до аутоиммунных нарушений. Заболевания колена у подростков можно разделить на несколько групп:
Что делать, если болит колено у подростка?
Очевидно, что боль в коленном суставе в подростковом возрасте может быть вызвана причинами различной степени серьезности. Соответственно, необходимо учитывать характер и интенсивность боли, а также наличие других изменений в самочувствии ребенка:
- если подросток испытывает неприятные болезненные ощущения в результате продолжительного пребывания на ногах, следует позволить ему сесть и отдохнуть – вызванная усталостью боль быстро и бесследно проходит при разгрузке сустава;
- за медицинской помощью следует немедленно обращаться в том случае, если подросток испытывает интенсивную боль, которая не прекращается после разгрузки колена, сопровождается появлением отеков, покраснений, деформаций, блокировкой или гипермобильностью сустава.
При наличии заболеваний коленного сустава необходимо пройти диагностику для установления их точной этимологии – от этого зависит метод терапии, который выберет врач. Ни в коем случае не занимайтесь самостоятельным обследованием и лечением, так как при неверной установке причины патологии они не принесут никакого эффекта, а болезнь может принять хронический характер и нанести необратимые повреждения конечности. Использование средств народной или альтернативной медицины может осуществляться только после консультации с профессиональным врачом и должно заменять назначенного им традиционного лечения фармакологическими препаратами, физиотерапией или хирургическим вмешательством.
Если мама трех детей имеет психику крепче, чем у тщательно подготовленного агента ФСБ, то родители первенцев наивны и пугливы, как новобранцы – каждая жалоба и малейший нюанс способны вывести их из душевного равновесия. А постоянные жалобы ребенка на боли в коленках и вовсе могут послужить причиной для паники: а вдруг повреждены суставы или, и того хуже – какая-нибудь врожденная аномалия?
На самом же деле боль и дискомфорт в коленях у детей не являются большой редкостью, потому как подвижные игры, любопытство, заставляющее лазить по деревьям и заброшенным постройкам, способствуют получению ссадин и ушибов. Несформировавшаяся и постоянно растущая опорно-двигательная система ребенка обусловливает и такие особенности, как перенапряжение связок и мышц, что способствует получению растяжений сухожилий.
Очень часто причина болевых ощущений заключается в обычной травме, однако так бывает не всегда
Активное продвижение по карьерной лестнице и масса «взрослых» дел не всегда позволяют отвести ребенка к врачу без промедлений: авось, поболит и перестанет. Но если всегда полагаться на это утверждение, можно упустить начало серьезной патологии – период, в который лечение является наиболее эффективным. Поэтому чрезвычайно важно определить насколько серьезную опасность могут представлять боли и, что является их источником.
- Начните домашнюю диагностику с установления фактов, получал ли малыш травмы – возможно, он поскользнулся или упал во время игр со сверстниками, ударился о спинку кровати, в попытке быстро запрыгнуть в нее после выключения света.
- Осмотрите и аккуратно прощупайте больную коленку: покраснение и местное повышение температуры кожи, припухлость и отечность являются признаками воспалительного процесса.
Наличие ссадин и царапин на коленках позволяет безошибочно установить источник боли. Значительно сложнее обстоят дела, если дети неоднократно жалуются, что «болит изнутри» без видимых на то обстоятельств.
Травма коленки у ребенка – не повод отказываться от обследования, тем более, если боль не проходит в течение 2-3 дней. Потому как повреждения могут быть более серьезными и глубокими, чем просто царапина или синяк:
- Растяжение связок. У детей и подростков идет постоянный, активный рост костей, суставы и связочный аппарат претерпевают регулярные изменения. Растяжение часто не проходит без медицинской помощи и может долгое время служить источником дискомфорта.
- Трещина в бедренной кости – нередкое последствие ушибов и падений – также требует обязательной консультации у травматолога.
- Тендовагинит – воспаление сухожильной оболочки мышц бедра и голени, сопровождается сильной болью в области колена. Подобные процессы способствуют деформации и контрактуре связок, поэтому без наложения гипса или лонгеты (съемной повязки из гипса) лечение не обойдется.
- Разрыв мениска, травмы суставов и смещение коленной чашечки сопровождаются очень сильными болевыми ощущениями: дети не могут даже стать на ножку. Помощь хирургов и травматологов в подобных случаях должна быть безотлагательной.
Сейчас, когда артроз диагностируется в 20 лет, остеохондроз в 30, а весь мир охвачен страхом перед онкологическими болезнями, появление болей в детских коленках без видимых причин пугает еще больше, нежели растяжения, вывихи и трещины костей вместе взятые. Почему болит, если малыш не падал и не ударялся?
Среди причин-невидимок наиболее распространенными являются физические перегрузки – длительная прогулка или чрезмерно интенсивные занятия подростков в спортзале нередко выливаются болезненностью в коленях и голени, усиливающейся ближе к вечеру. Не стоит упускать из виду такие факторы, как лишний вес и плоскостопие – они обусловливают повышенную нагрузку на суставы ног, в виду чего дети устают быстрее и вполне могут появиться боли.
В таких случаях очень важно подобрать оптимальные физические нагрузки. Интенсивные тренировки при избыточном лишнем весе для детей не всегда становятся лучшим решением: и без того высокие нагрузки на коленный сустав усугубляются необходимостью постоянного движения – это способствует травматизации и деформации суставов и связок.
Свидетельствовать о том, что ребенок растет, может не только полет во сне, но и боль в коленях. До 12 лет детский организм интенсивно растет и развивается, происходит дифференцировка тканей. Особенно от быстрого роста страдают ножки – их сосуды еще не обладают достаточной эластичностью, циркуляция крови по ним идет нормально лишь при условии активного движения. Боль, свидетельствующая о росте, чаще всего появляется вечером или ночью, в то время, когда ток крови замедляется.
Во время активного роста боли в коленной области могут возникать из-за нерваномерного роста костей, сосудов, связок…
Помочь ребенку справиться с подобными болями можно при помощи массажа: ткани разогреваются, циркуляция крови в них усиливается, и боль отступает.
Тяжелые заболевания, такие как подагра и ревматизм у детей и подростков практически не регистрируются, т.к. для появления серьезных изменений в тканях требуется немало времени. Тем не менее, выявить причину дискомфорта и адекватно оценить необходимость врачебной помощи очень важно, ведь неверная диагностика в нежном возрасте может послужить причиной контрактуры связок, деформации сустава и нарушения подвижности. Если же у вас имеются хоть малейшие сомнения, незамедлительно ведите ребенка к врачу – современные профессиональные методы диагностики помогут максимально точно ответить на вопрос «почему» и своевременно начать лечение (при необходимости).
Почему у подростка болят колени? Подростковый возраст – это непростой этап в развитии ребенка. Помимо многих психологических, внутренних перемен, которые происходят с ребенком, также меняется и его тело. Подростковый возраст – это период полового созревания, а также интенсивного роста.
За короткий промежуток времени девочки становятся девушками, а мальчишки превращаются в юношей. Подростковый возраст – это переходный момент, когда детство уже закончилось, но взрослая жизнь еще не открыла свои двери молодым людям.
В этот период происходят огромные перемены в организме ребенка – от полового созревания, до интенсивного роста.
А этот процесс не всегда протекает гладко, поэтому есть вещи, о которых необходимо знать родителям и обращать на них внимание.
У подростка болят колени – что делать?
Так случается, что на этом промежутке времени, в подростковом возрасте у ребенка начинают болеть колени. Конечно же, не у каждого старшеклассника болят колени, но это явление достаточно распространенное и затрагивает большинство детей в этот период.
Паниковать по этому поводу не стоит, но также нельзя оставлять проблему без внимания. Давайте рассмотрим – что делать, если у подростка болят колени, и каковы причины этих болей.
Жалобы на боль, независимо от ее локализации – это может очень обеспокоить родителей. Но, в случае если у подростка болят колени – причин для беспокойства, а тем более паники, в большинстве случаев нет.
Поэтому, сразу же бежать в больницу с жалобами на боль в колене у подростка смысла нет. В принципе, с проблемой боли в коленных суставах у подростков, сталкиваются около восьмидесяти процентов родителей.
Все это обусловлено особенностями подросткового возраста, для которого характерен интенсивный рост.
Но, в некоторых случаях все-таки стоит проконсультироваться с доктором, а в особенных – вообще вызвать скорую помощь.
Для того, чтобы понимать с чем вы имеете дело, давайте рассмотрим список причин, которые способны спровоцировать боли в коленях у подростков.
У подростка болят колени – причины
Причины боли в коленях у подростков, требующие обращения в больницу.
- Травма коленного сустава. В таком случае, как правило, должны быть видны ссадины, синяки или раны на коленках. Хотя, разбитые коленки и характеризуют более ранний период детства, со многими старшеклассниками такое случается также, очень часто. Все потому, что подростковый возраст связан с интенсивным ростом. Из-за быстрого темпа роста организм может испытывать проблемы в координации движений, что достаточно часто сопровождается травмами.
- Растяжение связок. Очень распространенная причина болей в коленях у подростков – это растяжение. Такое может случиться не только с теми ребятами, которые занимаются спортом. Как раз таки наоборот – спортсмены реже сталкиваются с растяжением связок по той причине, что они умеют правильно распределять нагрузку и разогреваться с помощью разминки. Если игнорировать растяжение связок, то оно может впоследствии привести к тяжелым последствиям и даже к хромоте.
- Трещины и переломы. К сожалению, от таких серьезных травм никто не застрахован. Но, в том случае, если с вашим ребенком случилось несчастье, и он сломал ногу, то боли будут очень сильные. В больницу нужно попасть как можно скорее, но нужно предварительно зафиксировать ногу с помощью шины или дождаться приезда скорой помощи в случае открытого перелома.
- Воспаление оболочки сустава. Эта проблема случается намного реже, чем предыдущие. В таком случае старшеклассник будет жаловаться на ноющую боль в суставе, которая усиливается при нагрузках на колено.
Если подросток занимается спортом
Достаточно часто с болями в суставах сталкиваются те подростки, которые занимаются спортом – профессионально или же на любительском уровне. В данном случае боли могут быть вызваны любой из перечисленных выше причин или же неумением правильно распределять нагрузку.
Из-за перенапряжения и слишком интенсивных тренировок могут возникнуть болевые ощущения в коленных суставах.
Боль может усиливаться на второй и третий день после неумеренных нагрузок. Но, если боль возникла в результате перегрузки суставов, то причин для беспокойства нет – все вскоре пройдет, максимум через неделю все восстановится.
Вот несколько советов родителям, чьи дети занимаются спортом и периодически испытывают боль в коленях.
- Всегда в своем доме вам нужно иметь под рукой две вещи – эластичный бинт и лечебную обезболивающую мазь на основе диклофенака. В случае если подросток будет жаловаться на боль в коленях после слишком интенсивных тренировок, вы сможете помочь ему справиться с неприятными ощущениями с помощью тугой повязки и мази.
- Обязательно проконсультируйтесь у своего педиатра, а также поговорите с тренером ребенка – может быть не стоит так сильно нагружать подростка.
- Периодически проходите профилактические осмотры. Особенно если вам уже приходилось сталкиваться с различными спортивными травмами. Это важно для того, чтобы своевременно диагностировать или предотвратить какие-либо заболевания костей и суставов.
- Помните о том, что частые приступы боли или неприятные ощущения в области коленей, которые преследуют ребенка длительный период времени должны стать сигналом к тому, что пора посетить доктора. Это все может свидетельствовать о вялотекущем воспалительном процессе.
У подростка болят колени из-за интенсивного роста
Чаще всего у подростка болят колени именно из-за интенсивного роста. Когда ребенок совершает резкий «скачок» в росте, у него могут возникнуть определенные проблемы с суставами.
Дело в том, что наш организм не всегда растет и развивается гармонично и равномерно. Что-то растет быстрее, что-то медленнее. Вот именно из-за этого может ощущаться дискомфорт и боль.
Например – костная ткань выросла быстрее, чем соединительная суставная. Следовательно, неравномерно распределяется нагрузка, что приводит к болевым ощущениям.
В таком случае вообще не стоит беспокоиться – все пройдет вместе с подростковыми прыщиками, как только ваш ребенок выйдет из фазы интенсивного роста.
Питание крайне важно в подростковом возрасте
Помните о том, что в подростковом возрасте дети растут очень быстрыми темпами. Для того, чтобы расти организм нуждается в определенных элементах.
Если речь идет о здоровом и полноценном росте костей – основным элементом, который для них необходим, является кальций. Его можно получить из молочных продуктов, а также из некоторых видов рыбы и овощей.
Поэтому, важно обеспечить в рационе своега чада достаточное количество продуктов, которые богаты кальцием или его соединениями.
Для здоровья и правильного развития суставов необходимы жиры и жирные кислоты, которыми богата рыба.
Для того, чтобы обеспечить костям полноценный рост, без болевых ощущений важно также употреблять продукты, которые содержат в большом количестве витамины А и В.
Недостаток кальция в костях может спровоцировать их ломкость, деформацию, а также сильные болевые ощущения.
Судороги и сильные спазмы в икроножных мышцах, ухудшение состояния зубов и ногтей, боли в коленях – это симптомы, которые свидетельствуют о недостатке калия!
Важно учитывать, что кальций не в состоянии полноценно усваиваться без витамина D 3. Этот витамин синтезируется нашим организмом самостоятельно при воздействии солнечного света, а именно ультрафиолетовых и инфракрасных лучей.
Поэтому, обеспечьте своему ребенку возможность находиться на улице в теплые, солнечные дни. Но, не стоит забывать и о безопасности – солнцезащитный крем, а также легкий головной убор должны быть у подростка обязательно. в некоторых случаях этот витамин назначают пить дополнительно в виде водного раствора.
Но, самостоятельно принимать решение о приеме витаминов подростком не следует, так как передозировка витаминов в организме может спровоцировать серьезные последствия.
Но, если состояние здоровья в норме, подросток полноценно питается и ежедневно гуляет на свежем воздухе, то нет необходимости в том, чтобы задумываться о дополнительном приеме витаминов.
Этот момент особенно актуален для современных старшеклассников, которые очень много времени проводят за компьютером, в помещении.
Родители должны контролировать ребенка и стимулировать его к прогулкам на свежем воздухе.
Если вам позволяет финансовая возможность, то желательно ежегодно отправлять свое чадо поближе к морю – там есть и солнце, которое необходимо для усвоения кальция, и свежий морской воздух, который укрепляет иммунитет и стимулирует развитие головного мозга.
Всем людям важно пить воду, независимо от возраста. Но, особенно важно употреблять свою ежедневную норму жидкости детям и старикам, так как и у тех, и у других происходят серьезные изменения в организме, в частности в костной ткани.
Дело в том, что потерю эластичности костной ткани может спровоцировать банальный недостаток влаги в организме.
Когда воды в организме мало, то костная ткань становится рыхлой и очень хрупкой. Поэтому, приучите с детства ребенка к тому, что необходимо пить воду, потому что это полезно для здоровья.
В жаркие времена следует удваивать ежедневную норму, особенно если ребенок много времени проводит на солнце.
Также важно помнить и то, что обычную воду не заменят никакие напитки. Наоборот, газированные напитки содержат кислоты, которые вымывают калий, кальций и коллаген из организма, из-за чего вредят костной ткани!
Помните о том, что самолечение может вредить, поэтому если у подростка болят колени и вас беспокоят симптомы вашего ребенка, то лучше проконсультироваться со специалистом, во избежание негативных последствий.
Понравилась статья? Поделись с друзьями в соц.сетях:
Самая частая причина боли в ногах у детей — это так называемый детский возраст. Именно в этот период имеется ряд особенностей строения кости, мышечно-связочного аппарата, сосудов, обеспечивающих их питание, а также темпы роста и высокий обмен веществ. Ребенок до периода полового созревания увеличивает длину своего тела в основном за счет роста ног, причем, наиболее интенсивно растут стопы и голени. Второй причиной болей в ногах может быть наличие ортопедической патологии, такой, как нарушение осанки, сколиоз, плоскостопие, при которой происходит смещение центра тяжести, и наибольшее давление тела приходится на какой-то участок ноги (стопу, голень, бедро или сустав) . Очень часто, особенно в последнее время, боли в ногах, так называемые оссалгии, могут возникать у детей с нейроциркуляторной дистонией по гипотоническому типу, особенно по ночам. Боль в ногах у детей может быть проявлением врожденной патологии сердца и сосудов.
- Растёт быстро, меновазином натирайте. Ну и к врачу не помешает.
- Колени в 14 лет могут болеть из-за избыточной нагрузки на ноги, на колени. Поэтому нужно подумать, что это за нагрузка и уменьшить её. Полечить можно точечным массажем, либо специальными упражнениями. Если нужно я Вам дам ссылку на упражнения.
- ВАДИМ ПРИВАЛОВ
Болезнь проявляется болью при ходьбе, ограничением подвижности. Визуально можно наблюдать отек и покраснение над пораженным суставом. Кожа над ним горячая на ощупь. Еще одним признаком может стать повышение температуры, особенно в утренние часы. Оно сопровождается ознобом и усилением боли в пораженном суставе, появлением аллергических высыпаний. При появлении первых признаков болезни нужно немедленно обратиться к врачу.
После завершения роста костей эта патология бесследно проходит.
смещение коленной чашечки;
В связи с особенностями строения коленного сустава у детей — связки и сухожилия у них, как правило, имеют большую прочность по сравнению с растущими костями — он травмируется гораздо реже, чем у взрослых. И если у подростков можно увидеть картину повреждений более близкую к травмам взрослых, то у малышей можно скорее наблюдать перелом кости, чем растяжение связок. Травму, как причину болей при ходьбе и другой двигательной активности, наиболее легко диагностировать. В зависимости от характера и тяжести повреждения различают:
Таким образом, если у ребенка болит и (или) опухло колено, следует незамедлительно обратиться к врачу – ортопеду, хирургу или остеопату для того, чтобы установить точную причину. В качестве временного обезболивающего «средства» можно использовать аккуратный расслабляющий массаж – растирания и поглаживания.
- Если у ребенка болят колени, то родители ни в коем случае не должны отмахиваться от жалоб, как от капризов. Болевые ощущения могут свидетельствовать как о простом ушибе колена у ребенка, так и о системных заболеваниях, вроде ревматоидного артрита.
- Lek@
- сидит сутками у компьютера — кровоток нарушен в ногах.
- Бабочка Крылышками…
- За компютером много сидит
- Как видно, причин, вызывающих боли в коленном суставе, возникающих при ходьбе или других физических нагрузках, множество. Важно внимательно отнестись к возникшей проблеме и, если боли не проходят в течение нескольких дней, обратиться к специалистам.
Однако ситуация, когда болит колено, может сигнализировать и о начале серьезного заболевания. Им может быть ювенильный артрит. Это тяжелое заболевание суставов, часто приводящее к инвалидности. Причины ювенильного артрита полностью не изучены. Факторами, предрасполагающими к этой болезни, могут стать:
Еще одной особенностью болей роста является то, что утром они ничем не проявляют себя и ребенок чувствует себя прекрасно. Обследование таких детей не показывает каких-то патологических процессов и родителям нужно только терпение — со временем все пройдет само собой.
вывих коленного сустава.
Иногда боль в колене и под коленом у ребенка не вызвана травмой и не сопровождается какими-либо патологическими изменениями в структурах сустава. Если это носит не постоянный характер и не вызывает явного дискомфорта, то скорее всего боль связана с интенсивным ростом костей и волноваться не о чем.
Колено – самый большой сустав в организме, который подвергается постоянным нагрузкам. Существует три группы причин, которые могут спровоцировать болевые ощущения:
возможно плоскостопиеИляна ШандиеваРастет, температура, не хватает микроэлементов, ревматизм…. причин много… обследуйтесь у врача.. .
Дама с собачкой
- Автор статьи:
- наследственность;
- Кроме того, причиной болей в коленях может стать и чрезмерная физическая нагрузка. Очень часто длительные прогулки или повышенные физические нагрузки могут стать причиной болей в коленях и верхних отделах голени. Еще одним фактором, провоцирующим такие боли может стать лишний вес и плоскостопие.
Признаками любых травм будут разной степени интенсивности боль, отек, возникающий в течение нескольких минут после травмы, гематома, нарушение подвижности сустава.
растяжения и разрывы связок, поддерживающих коленную чашечку;
Организм человека, каким бы совершенным он ни был, подвержен различным заболеваниям. К сожалению, болеют не только взрослые и пожилые люди, но и дети и их болезни совсем не ограничиваются ОРВИ и кишечными расстройствами. Довольно часто ребенок жалуется, что у него болит колено. В этом случае не надо паниковать, но и оставлять без внимания эту проблему тоже не стоит.
Почему болят колени у 14 летнего подростка.
Острые повреждения. К ним относятся ушибы, разрывы, растяжения, трещины структур и тканей коленного сустава: менисков, связок, сухожилий. При активных занятиях спортом может произойти смещение коленной чашечки. Чаще всего такие травмы возникают при падениях и сильных ударах.
ну обычно в этом возрасте они начинают очень быстро расти, кости вытягиваются, а кальций в необходимых количествах не успевает вырабатываться и начинают хрустеть кости, болеть ноги, особенно если ребенок поджвижный или занимается спортом, по этой причине моей дочери запретили заниматься в хореографической школе…, но это самый простой вариант, а вообще лучше обратиться к специалисту.
Да и просто перенапряг-бегал много…
у дочки в этом возрасте была болезнь Шляттера, посмотрите в поисковике, а компьютер тут не при чем. надо к ревматологу сходить обязательно.
переохлаждение или длительное нахождение на солнце;
Еще одной частой причиной болей в коленях у ребенка при ходьбе и других физических нагрузках может стать патология, получившая название болезнь Осгуда-Шлаттера. Она представляет собой повторные повреждения бугристости большеберцовой кости. Чаще всего от нее страдают подростки, активно занимающиеся спортом. Боль появляется в верхней трети голени во время бега, при ходьбе по лестнице. Она становится более выраженной в момент, когда пятка соприкасается с опорной поверхностью. После отрыва ноги от нее боль уменьшается. Интенсивность таких болей может варьироваться от практически незаметных до жгучих, практически нестерпимых.
почему у подростка болят ноги. ему 11 лет
Коленный сустав, в частности и у подростков, вследствие нагрузок, которые он испытывает, склонен к разным повреждениям гораздо больше чем другие суставы и потому не стоит легкомысленно относиться к травмам, даже, на первый взгляд, не представляющим серьезной опасности. Если боль не проходит в течение 2—3 дней, необходимо показаться специалисту, ведь даже такая, казалось бы, обычная вещь как ушиб может стать причиной серьезного заболевания.
разрывы менисков (хрящевых дисков коленного сустава);
Нередко бывают ситуации, когда у детей и подростков появляется боль в коленных суставах. Что может стать ее причиной и как этого избежать расскажет эта статья.
Перегрузки – могут быть связаны с излишним весом ребенка, неправильным развитием сустава, длительными пешими или велосипедными прогулками.
моей дочери 10 очень высокая ноги болят внизу и в коленях врач обьяснил это тем что ножки вытягиваются и в этих местах болят короче рост опережает все нормальные процессы что бы унять боль вечером делаю массаж ножек в болевых местах причем обычным детским кремом удачи
Как правило, болезнь продолжается в течение нескольких месяце и требует ограничения физических нагрузок.
У детей и подростков довольно часто встречается такое явление, как боли в коленных суставах неясной этиологии. Они довольно просто объясняются физиологическими процессами при росте костной системы. Подобный дискомфорт чаще испытывают не малыши, а дети более старшего возраста и проявляется он примерно в 5% случаев. Подобные боли чаще всего не сопровождаются какими-то выраженными симптомами и имеют кратковременный (летучий) характер. Обычно ребенок жалуется на боль ночью, во время сна. Чаще всего это происходит, если накануне ребенок испытывал повышенные физические нагрузки. Это объясняется особенностями строения сосудистой системы подростка. При быстром росте сосуды конечностей несколько отстают в развитии и для нормального кровоснабжения сустава требуется физическая активность. Ночью же, когда она снижается, происходит небольшой застой. Именно за счет этого и возникают боли.
перелом коленной чашечки, нижней части бедренной или верхней части большой, малой берцовых костей;
Прежде всего, нужно убедиться, что боль действительно существует. Часто в семьях при появлении еще одного ребенка, старшие дети, особенно дошкольники, испытывая дефицит родительского внимания, таким образом, пытаются напомнить о себе. Если малыш начинает жаловаться, когда мама занимается младшим братишкой или сестренкой или родители просто чем-то заняты и не обращают на него внимания, можно предположить, что он пытается немножко схитрить. Еще одним доводом в защиту этого станет то, что ребенок не жалуется на боль при играх с другими детьми. В этом случае постарайтесь уделить ему больше внимания и объяснить, что появление еще одного ребенка совсем не влияет любовь мамы и папы к нему.
Болевые ощущения, не связанные с механическими повреждениями. Это может быть защемление и воспаление нерва в результате травмы, полученной ранее, инфицирование кожного покрова, кости и сустава, а также врожденные дефекты развития менисков и непосредственно коленной чашечки.
Болят колени у подростка по разным причинам. Самой частой причиной болей в коленях, как у взрослых, так и у подростков, является артрит.
Конечно, подростки страдающими этим заболеваем, могут «перерасти», но, к сожалению, происходит это не всегда, и со временем болезнь может прогрессировать, поражая все глубже сустав.
Симптомы артрита коленных суставов
- Скованность и боль
- Боль усиливается при нагрузке
- Припухлость коленных чашечек
- Боль в ночное время
Что может послужить причиной заболевания:
- Ушибы и травмы коленного сустава
- Наследственность
- Ангина, тонзиллит
- Врожденные патологии
Почему болят колени у детей — что делать?
Если у вашего ребенка часто болят колени в ночное время, то можно перед сном растирать болезненные места согревающими мазями, например: доктор МОМ, звездочка, и другими. Если же боль локализуется под коленной чашечкой, то, скорее всего ваш ребенок повредил связки, для этого нужно наложить эластичный бинт, чтобы зафиксировать, и продолжать бинтовать на протяжении недели, пока боль не пройдет. При возможности лучше посетить травматолога, чтобы исключить более серьезные повреждения.
Боль под коленом не связанная с травмой, может свидетельствовать о наличии болезни Осгуда-Шлаттера.
Читайте статью по теме: Болезнь Осгуда Шлаттера у подростков
Для лечения нужно применять массажи с ароматными маслами, которые снимают воспаление и боль. В качестве масел можно использовать лавандовое, мятное, облепиховое, и масло мелисы.
Лечение болей в коленях народными способами
Очень хорошо боли в коленях у подростков лечатся согревающими компрессами. Делать эти компрессы нужно перед сном, чтобы не застудить больные суставы, что может усугубить положение.
Компресс из скипидара и камфорного спирта
Для компресса возьмите все в равных частях: растительное масло, скипидар, камфорное масло, спирт. Смешать все, пропитайте бинт, наложите на больное место ребенку, сверху укутайте пленкой и чем-то теплым. Держите не более получаса, если будет сильно жечь, то снимите. После компресса ребенок должен одеться потеплее, и лечь спать, чтобы не застудить больные колени.
Очень хорошо лечит колени пихтовое масло, которое также необходимо применять в качестве компрессов. Возьмите пихтовое масло и смешайте с прополисом в равных частях, дайте настоятся в течение суток, и можете использовать в качестве компрессов. Делать их нужно по тому же принципу, как и предыдущий компресс. При этом этот компресс менее жгучий, что позволяет применять более маленьким детям.
Для лечения болей в коленях можно с успехом использовать парафиновые компрессы и лечебные грязи. Для парафиновых компрессов, парафин предварительно растапливается на водяной бане и наносится больное место. Если ребенок маленький, то парафин выливают на целлофан, дают немного остыть и прикладывают к коленочкам ребенка через колготки, чтобы не сжечь малышу кожу.
Лечебную грязь наносят на коленный сустав захватив при этом участок с запасом, подогревать ее предварительно не следует. Время продолжительности процедуры, зависит от возраста ребенка, но в среднем процедура грязелечением не должно превышать более 30 минут. Грязелечение помогает при любых болях в суставах.
Нужно начинать лечить сначала одну ногу, потом другую. Собрать 30 лопухов и разложить по 10 штук. Нагреть воду в кастрюле, но до кипения не доводить. Первые 10 лопухов нагревать минут 10, далее наложить на проблемное место и хорошо укутать шерстяными тряпками. Лежать, пока идет тепло. Как только компресс начинает остывать, нагреть еще 10 лопухов. Ложить их на ту же коленку и обвязывать шерстяной тканью либо платком. А на следующий день набрать 20 лопухов и все повторить сначала: накладывать горячими на ту же ногу и снова укутывать. На третий день нагреть уже 10 лопухов и снова делать компресс из теплого обертывания. Все это на одну и ту же ногу.
Затем так же лечить и вторую. Для закрепления эффекта еще год пить отвар калины. Веточки калины нарубить на мелкие кусочки, запарить и пить. Можно вместо чая или воды. Такая вот процедура. Что бы не было обострения, нужно следить, чтобы ноги не мерзли и не промокали.
Источник: spina-help.ru

Организм человека, каким бы совершенным он ни был, подвержен различным заболеваниям. К сожалению, болеют не только взрослые и пожилые люди, но и дети и их болезни совсем не ограничиваются ОРВИ и кишечными расстройствами. Довольно часто ребенок жалуется, что у него болит колено. В этом случае не надо паниковать, но и оставлять без внимания эту проблему тоже не стоит.
Нередко бывают ситуации, когда у детей и подростков появляется боль в коленных суставах. Что может стать ее причиной и как этого избежать расскажет эта статья.
Прежде всего, нужно убедиться, что боль действительно существует. Часто в семьях при появлении еще одного ребенка, старшие дети, особенно дошкольники, испытывая дефицит родительского внимания, таким образом, пытаются напомнить о себе. Если малыш начинает жаловаться, когда мама занимается младшим братишкой или сестренкой или родители просто чем-то заняты и не обращают на него внимания, можно предположить, что он пытается немножко схитрить. Еще одним доводом в защиту этого станет то, что ребенок не жалуется на боль при играх с другими детьми. В этом случае постарайтесь уделить ему больше внимания и объяснить, что появление еще одного ребенка совсем не влияет любовь мамы и папы к нему.
ВАЖНО ЗНАТЬ! Единственное средство от БОЛЕЙ В СУСТАВАХ, артрита, артроза, остеохондроза и других заболеваний опорно-двигательного аппарата, рекомендованное врачами! Читать далее.
В связи с особенностями строения коленного сустава у детей — связки и сухожилия у них, как правило, имеют большую прочность по сравнению с растущими костями — он травмируется гораздо реже, чем у взрослых. И если у подростков можно увидеть картину повреждений более близкую к травмам взрослых, то у малышей можно скорее наблюдать перелом кости, чем растяжение связок. Травму, как причину болей при ходьбе и другой двигательной активности, наиболее легко диагностировать. В зависимости от характера и тяжести повреждения различают:
- ушиб;
- растяжения и разрывы связок, поддерживающих коленную чашечку;
- разрывы менисков (хрящевых дисков коленного сустава);
- перелом коленной чашечки, нижней части бедренной или верхней части большой, малой берцовых костей;
- смещение коленной чашечки;
- вывих коленного сустава.
Признаками любых травм будут разной степени интенсивности боль, отек, возникающий в течение нескольких минут после травмы, гематома, нарушение подвижности сустава.
Коленный сустав, в частности и у подростков, вследствие нагрузок, которые он испытывает, склонен к разным повреждениям гораздо больше чем другие суставы и потому не стоит легкомысленно относиться к травмам, даже, на первый взгляд, не представляющим серьезной опасности. Если боль не проходит в течение 2—3 дней, необходимо показаться специалисту, ведь даже такая, казалось бы, обычная вещь как ушиб может стать причиной серьезного заболевания.

У детей и подростков довольно часто встречается такое явление, как боли в коленных суставах неясной этиологии. Они довольно просто объясняются физиологическими процессами при росте костной системы. Подобный дискомфорт чаще испытывают не малыши, а дети более старшего возраста и проявляется он примерно в 5% случаев. Подобные боли чаще всего не сопровождаются какими-то выраженными симптомами и имеют кратковременный (летучий) характер. Обычно ребенок жалуется на боль ночью, во время сна. Чаще всего это происходит, если накануне ребенок испытывал повышенные физические нагрузки. Это объясняется особенностями строения сосудистой системы подростка. При быстром росте сосуды конечностей несколько отстают в развитии и для нормального кровоснабжения сустава требуется физическая активность. Ночью же, когда она снижается, происходит небольшой застой. Именно за счет этого и возникают боли.
Еще одной особенностью болей роста является то, что утром они ничем не проявляют себя и ребенок чувствует себя прекрасно. Обследование таких детей не показывает каких-то патологических процессов и родителям нужно только терпение — со временем все пройдет само собой.
Кроме того, причиной болей в коленях может стать и чрезмерная физическая нагрузка. Очень часто длительные прогулки или повышенные физические нагрузки могут стать причиной болей в коленях и верхних отделах голени. Еще одним фактором, провоцирующим такие боли может стать лишний вес и плоскостопие.

Полностью восстановить СУСТАВЫ не сложно! Самое главное 2-3 раза в день втирать в больное место этот.
Еще одной частой причиной болей в коленях у ребенка при ходьбе и других физических нагрузках может стать патология, получившая название болезнь Осгуда-Шлаттера. Она представляет собой повторные повреждения бугристости большеберцовой кости. Чаще всего от нее страдают подростки, активно занимающиеся спортом. Боль появляется в верхней трети голени во время бега, при ходьбе по лестнице. Она становится более выраженной в момент, когда пятка соприкасается с опорной поверхностью. После отрыва ноги от нее боль уменьшается. Интенсивность таких болей может варьироваться от практически незаметных до жгучих, практически нестерпимых. Как правило, болезнь продолжается в течение нескольких месяце и требует ограничения физических нагрузок. После завершения роста костей эта патология бесследно проходит.

Однако ситуация, когда болит колено, может сигнализировать и о начале серьезного заболевания. Им может быть ювенильный артрит. Это тяжелое заболевание суставов, часто приводящее к инвалидности. Причины ювенильного артрита полностью не изучены. Факторами, предрасполагающими к этой болезни, могут стать:
- наследственность;
- переохлаждение или длительное нахождение на солнце;
- травмы суставов.
Болезнь проявляется болью при ходьбе, ограничением подвижности. Визуально можно наблюдать отек и покраснение над пораженным суставом. Кожа над ним горячая на ощупь. Еще одним признаком может стать повышение температуры, особенно в утренние часы. Оно сопровождается ознобом и усилением боли в пораженном суставе, появлением аллергических высыпаний. При появлении первых признаков болезни нужно немедленно обратиться к врачу.
Как видно, причин, вызывающих боли в коленном суставе, возникающих при ходьбе или других физических нагрузках, множество. Важно внимательно отнестись к возникшей проблеме и, если боли не проходят в течение нескольких дней, обратиться к специалистам.
Болят колени у подростка – причины
У подростков, которые регулярно активно занимаются спортом или поднимают тяжести, боль в коленных суставах может возникать из-за болезни Осгуда-Шлаттера. Болезнь эта вызывается воспалением сухожилия, которое находится ниже колена и соединяется с большой берцовой костью. В результате под коленом, на основании кости, появляется мягкая шишка, а боль может усиливаться при движении. Поэтому, если у ребенка болят колени по этой причине, ему придется прервать занятия, пока симптомы не исчезнут. Как правило, болезнь проходит самостоятельно, когда коленная кость перестает расти.

Это, как правило, проблема девушек-подростков. Колено расположено в углублении, благодаря чему при ходьбе, беге и сгибании кость может скользить. Когда коленная чашечка выскакивает из своего углубления, говорят о смещении коленного сустава. Оно сопровождается болью, отеком мягких тканей на самом колене и вокруг него. Часто нога «подкашивается», и девушка падает. Лечение, как правило, включает иммобилизацию конечности с помощью тугой повязки.

Это еще один ответ на вопрос, почему у ребенка болят колени. Этот тип травм знаком тем подростком, которые увлекаются спортом. Из-за травмы колена связка внутри или снаружи колена может порваться (связка внутри колена называется медиальной, внутри колена – латеральной). Симптомы повреждения такого рода включают боль, отек, а также затруднения при ходьбе. Незначительные разрывы, как правило, лечатся покоем, противовоспалительными препаратами и обездвиживанием конечности. Если же разрыв значителен, может понадобиться операция.

У активных подростков может возникнуть следующая проблема: размягчение или истончение хряща под коленом. В этом случае так же у ребенка болят колени, и боль, как правило, ощущается в передней части коленной чашечки и усиливается при физической активности. Одним из симптомов может быть также ощущение трения в колене. Чтобы избавится от этого синдрома, необходим покой, прием противовоспалительных медикаментов и физиотерапия. Если же хрящ поврежден сильно или защемлен между костями – может понадобиться операция.

Рассекающий остеохондрит коленного сустава или болезнь Кенига
Когда коленная чашечка недостаточно снабжается кислородом, возникает это заболевание. В результате плохого кровоснабжения костная ткань отмирает, и от нее отделяется хрящ. Боль возникает, когда от кости отваливается кусок и начинает свободно перемещаться в колене.
У больных рассекающим остеохондритом может быть ощущение слабости в коленях, а также клацающий звук при сгибании и разгибании сустава. Кроме того, колено невозможно полностью согнуть или разогнуть. Также после длительного периода покоя может наблюдаться отечность и отвердение тканей.
Легкие случаи заболевания проходят после продолжительного отдыха и отсутствия интенсивных физических нагрузок. Если же симптомы возобновляются, либо боли в коленях у подростков усиливаются, скорее всего, понадобится операция.
У ребенка болят колени: причины
Самая частая причина, по которой возникает боль в колене у детей — это травма. Получить повреждения можно при ударе, после сильного падения на колено, при неправильном сгибании ноги. Также к повреждениям можно отнести переломы и вывихи, растяжение, разрывы связок.
Каждое из этих повреждений сопровождается определенным симптомов. Например, образуется сильный отек или гематома, ощущение холода, слабое покалывание, а иногда даже онемение. В этом случае нужно как можно скорее посетить медицинское учреждение, для того чтобы врач осмотрел ребенка и предпринял дальнейшие действия.
Также как и у взрослых, у ребенка могут болеть колени из-за сильной перезагрузки. Данную причину можно отнести к номеру 2, так как она также влияет на болевое ощущение в коленях. Произойти это может из-за одинаковых движений, которые часто повторяются, например, при прыжках, езде на велосипеде, спуске по лестнице.
Это еще одна причина, при которой необходимо обратиться к специалисту, если такой возможности нет, снизьте нагрузку или сделайте небольшой перерыв. Пусть ребенок отдохнет и возможно боль отступит.
Заболевания коленных суставов
Следующие причины, по которым может возникнуть боль в колене у ребенка — это заболевания. К ним можно отнести:
1. У многих подростков возникает боль в колене из-за наличия такого заболевания, как Осгуда-Шляттера. Оно заключается в том, что у детей в подростковом возрасте происходит перелом еще незрелой большеберцовой кости, из-за частых и сильных нагрузок. В большей степени это относится к спортсменам. Именно эти изменения вызывают сильную боль в колене, особенно при совершении резких движений. Лечение в этом случае назначает только врач, оно может быть разным — наложение гипсовой манжеты или применение физиопроцедуры.
2. Если боль локализуется под коленом, то возможно образовалась подколенная киста. Помимо боли в пораженном месте образуется опухоль. Избавиться от проблемы может только врач.
3. Костные или инфекционные заболевания. Сюда можно отнести остеомиелит, артрит и многое другое. После возникновения заболевания необходимо соблюдать все рекомендации лечащего врача.
4. Врожденные патологии. Они проявляются в процессе роста и взросления ребенка. Врач, к которому нужно обратиться как можно раньше — ортопед. В детском возрасте можно поправить практически любую патологию, главное, чтобы она была выявлена вовремя.
5. Дислокация надколенника. При возникновении заболевания происходит вывих коленной чашечки. В результате этого область колена отекает, вокруг колена сильная боль. Такое заболевание чаще всего поражает девочек. Обычно не требуется лечения, так как смещенная чашечка через некоторое время сама встает на место.
Многие детки жалуются на то, что у них болит колено именно ночью или только днем. Специалисты в данном случае ставят диагноз «боль роста». В возрасте с 3 до 12 лет мышечная система не может успеть за быстрым ростом костей, именно поэтому и связки и мышцы постоянно напряжены, в результате чего и возникает боль и дискомфорт.
Боль может быть разного характера, от слабой до ноющей, многие детки даже отказываются ходить.
Если малыш стал жаловаться на боль в коленях, не пытайтесь самостоятельно поставить диагноз и уж тем более не назначайте лечение, просто отведите ребенка к врачу и ожидайте установления диагноза.
У ребенка болят колени: диагностика в домашних условиях
Мамы и папы всегда заняты своими делами, работой, хозяйством и прочими нюансами. Если их ребенок жалуется на то, что у него болит колено, родители не всегда могут сразу же отвезти его в больницу. Многие думают, что это очередная ссадина или вывих, которая как всегда связана с любопытством.
Однако в этом случае можно пропустить развитие серьезного заболевания. Лечить заболевания, при которых возникает боль в колене, необходимо как можно скорее, пока оно находится на ранней стадии развития. Важно установить какая опасность может быть от боли, а так же почему именно она возникает.
Если возможности посетить врача нет, можно повести самостоятельную диагностику дома. Расспросите ребенка, в какое время возникла боль, чем занимался малыш в это время, возможно, были травмы. После этого аккуратно пощупайте ногу. Если колено распухло, покраснело, скорее всего развивается воспалительный процесс.
При наличии многочисленных царапин и ссадин не всегда удается выявить источник боли. Если ребенок жалуется, что у него болит колено внутри, то ситуация может немного усложниться.
При повреждении суставов, ни в коем случае нельзя отказываться от обследования, особенно если боль продолжается в течение нескольких дней. Ведь в этом случае травма может быть серьезнее и опаснее, чем кажется на первый взгляд:
1. В бедренной кости трещина — появляется при сильных падениях. Нужно как можно скорее посетить травматолога.
2. Растяжение связок. Боль не сможет пройти сама по себе, поэтому помощь врача необходима.
3. Разрыв мениска — малыш может не вставать с кровати. Даже при попытке это сделать боль будет усиливаться.
4. Тендовагинит — воспаление в бедре или мышцах голени. Ощущается сильная ноющая боль в колене.
Если ребенку уже 6-7 лет можно дать ему обезболивающее, но после этого нужно вызвать скорую помощь или отвезти малыша в медицинское учреждение самостоятельно.
У ребенка болят колени: лечение
Часто боль в колене свидетельствует о наличии воспалительного процесса. Помимо сильной боли, у ребенка может повыситься температура тела, на коленке возникнет припухлость и отек, возникнет хромота, подвижность сустава ограничится. Если возникает хотя бы один такой признак, нужно обратиться к врачу.
Специалист назначит противовоспалительные средства, компрессы, мази и витамины. Некоторым пациентам рекомендуется проводить лечебную физкультуру, именно упражнения могут помочь восстановить коленный сустав. В случае, если выявлена более серьезная причина боли, врачи решают провести хирургическое вмешательство. В период восстановления можно поехать в санаторий, для профилактики и дальнейшего лечения.
Неотложная помощь должна быть оказана при сильной ноющей боли в колене, у детей это встречается редко, но все-таки вполне может быть. Что делать родителям, если ребенок утверждает что в колене ноющая боль? Если она длится более двух дней, подвижность ноги ограничена, необходимо посетить медицинское учреждение.
В зависимости от того, из-за чего возникла боль, врач направит ребенка на следующее обследование:
2. Исследование с помощью рентгена.
3. Компьютерная томография.
Лечение назначается индивидуально для каждого ребенка и зависит оно от результатов обследования.
У ребенка болят колени: последствия и осложнения
Если помощь не была оказана вовремя, то при сильном ушибе колена могут возникнуть серьезные последствия:
1. В суставах накопится жидкость. В результате этого появится отек, сустав увеличится в своих размерах. Если ни каких улучшений после лечения нет, врач назначит пункцию и удалит скопившуюся жидкость.
2. Перелом или вывих. При падении коленная чашечка больше всего подвержена травме. Если произойдет перелом, то на некоторое время все движения будут ограничены.
3. Повреждение мениска. Мениск — это пластинка, которая находится в коленном суставе. Если помощь не будет оказана вовремя, чашечка может потерпеть изменения, которые приведут к серьезным последствиям.
4. Бурсит — отек. При инфицировании раны может образоваться гнойный бурсит, вылечить который можно только хирургическим путем.
При ушибе любой части тела требуется своевременная помощь. Оценить общее состояние здоровья ребенка после получения травмы, может только врач, поэтому не надейтесь, что через несколько дней все пройдет само.
Здоровьем своих детей всегда должны заниматься родители, маленькие детки не могут сказать о том, что у них что-то болит, поэтому раз в несколько месяцев посещайте медицинское учреждение для профилактики.

Самая частая причина боли в ногах у детей — это так называемый детский возраст. Именно в этот период имеется ряд особенностей строения кости, мышечно-связочного аппарата, сосудов, обеспечивающих их питание, а также темпы роста и высокий обмен веществ. Ребенок до периода полового созревания увеличивает длину своего тела в основном за счет роста ног, причем, наиболее интенсивно растут стопы и голени. Второй причиной болей в ногах может быть наличие ортопедической патологии, такой, как нарушение осанки, сколиоз, плоскостопие, при которой происходит смещение центра тяжести, и наибольшее давление тела приходится на какой-то участок ноги (стопу, голень, бедро или сустав) . Очень часто, особенно в последнее время, боли в ногах, так называемые оссалгии, могут возникать у детей с нейроциркуляторной дистонией по гипотоническому типу, особенно по ночам. Боль в ногах у детей может быть проявлением врожденной патологии сердца и сосудов.
- Растёт быстро, меновазином натирайте. Ну и к врачу не помешает.
- Колени в 14 лет могут болеть из-за избыточной нагрузки на ноги, на колени. Поэтому нужно подумать, что это за нагрузка и уменьшить её. Полечить можно точечным массажем, либо специальными упражнениями. Если нужно я Вам дам ссылку на упражнения.
- ВАДИМ ПРИВАЛОВ
Болезнь проявляется болью при ходьбе, ограничением подвижности. Визуально можно наблюдать отек и покраснение над пораженным суставом. Кожа над ним горячая на ощупь. Еще одним признаком может стать повышение температуры, особенно в утренние часы. Оно сопровождается ознобом и усилением боли в пораженном суставе, появлением аллергических высыпаний. При появлении первых признаков болезни нужно немедленно обратиться к врачу.
После завершения роста костей эта патология бесследно проходит.
смещение коленной чашечки;
В связи с особенностями строения коленного сустава у детей — связки и сухожилия у них, как правило, имеют большую прочность по сравнению с растущими костями — он травмируется гораздо реже, чем у взрослых. И если у подростков можно увидеть картину повреждений более близкую к травмам взрослых, то у малышей можно скорее наблюдать перелом кости, чем растяжение связок. Травму, как причину болей при ходьбе и другой двигательной активности, наиболее легко диагностировать. В зависимости от характера и тяжести повреждения различают:
Таким образом, если у ребенка болит и (или) опухло колено, следует незамедлительно обратиться к врачу – ортопеду, хирургу или остеопату для того, чтобы установить точную причину. В качестве временного обезболивающего «средства» можно использовать аккуратный расслабляющий массаж – растирания и поглаживания.
- Если у ребенка болят колени, то родители ни в коем случае не должны отмахиваться от жалоб, как от капризов. Болевые ощущения могут свидетельствовать как о простом ушибе колена у ребенка, так и о системных заболеваниях, вроде ревматоидного артрита.
- Lek@
- сидит сутками у компьютера — кровоток нарушен в ногах.
- Бабочка Крылышками…
- За компютером много сидит
- Как видно, причин, вызывающих боли в коленном суставе, возникающих при ходьбе или других физических нагрузках, множество. Важно внимательно отнестись к возникшей проблеме и, если боли не проходят в течение нескольких дней, обратиться к специалистам.
Однако ситуация, когда болит колено, может сигнализировать и о начале серьезного заболевания. Им может быть ювенильный артрит. Это тяжелое заболевание суставов, часто приводящее к инвалидности. Причины ювенильного артрита полностью не изучены. Факторами, предрасполагающими к этой болезни, могут стать:
Еще одной особенностью болей роста является то, что утром они ничем не проявляют себя и ребенок чувствует себя прекрасно. Обследование таких детей не показывает каких-то патологических процессов и родителям нужно только терпение — со временем все пройдет само собой.
вывих коленного сустава.
Иногда боль в колене и под коленом у ребенка не вызвана травмой и не сопровождается какими-либо патологическими изменениями в структурах сустава. Если это носит не постоянный характер и не вызывает явного дискомфорта, то скорее всего боль связана с интенсивным ростом костей и волноваться не о чем.
Колено – самый большой сустав в организме, который подвергается постоянным нагрузкам. Существует три группы причин, которые могут спровоцировать болевые ощущения:
возможно плоскостопиеИляна ШандиеваРастет, температура, не хватает микроэлементов, ревматизм…. причин много… обследуйтесь у врача.. .
Дама с собачкой
- Автор статьи:
- наследственность;
- Кроме того, причиной болей в коленях может стать и чрезмерная физическая нагрузка. Очень часто длительные прогулки или повышенные физические нагрузки могут стать причиной болей в коленях и верхних отделах голени. Еще одним фактором, провоцирующим такие боли может стать лишний вес и плоскостопие.
Признаками любых травм будут разной степени интенсивности боль, отек, возникающий в течение нескольких минут после травмы, гематома, нарушение подвижности сустава.
растяжения и разрывы связок, поддерживающих коленную чашечку;
Организм человека, каким бы совершенным он ни был, подвержен различным заболеваниям. К сожалению, болеют не только взрослые и пожилые люди, но и дети и их болезни совсем не ограничиваются ОРВИ и кишечными расстройствами. Довольно часто ребенок жалуется, что у него болит колено. В этом случае не надо паниковать, но и оставлять без внимания эту проблему тоже не стоит.
Почему болят колени у 14 летнего подростка.
Острые повреждения. К ним относятся ушибы, разрывы, растяжения, трещины структур и тканей коленного сустава: менисков, связок, сухожилий. При активных занятиях спортом может произойти смещение коленной чашечки. Чаще всего такие травмы возникают при падениях и сильных ударах.
ну обычно в этом возрасте они начинают очень быстро расти, кости вытягиваются, а кальций в необходимых количествах не успевает вырабатываться и начинают хрустеть кости, болеть ноги, особенно если ребенок поджвижный или занимается спортом, по этой причине моей дочери запретили заниматься в хореографической школе…, но это самый простой вариант, а вообще лучше обратиться к специалисту.
Да и просто перенапряг-бегал много…
у дочки в этом возрасте была болезнь Шляттера, посмотрите в поисковике, а компьютер тут не при чем. надо к ревматологу сходить обязательно.
переохлаждение или длительное нахождение на солнце;
Еще одной частой причиной болей в коленях у ребенка при ходьбе и других физических нагрузках может стать патология, получившая название болезнь Осгуда-Шлаттера. Она представляет собой повторные повреждения бугристости большеберцовой кости. Чаще всего от нее страдают подростки, активно занимающиеся спортом. Боль появляется в верхней трети голени во время бега, при ходьбе по лестнице. Она становится более выраженной в момент, когда пятка соприкасается с опорной поверхностью. После отрыва ноги от нее боль уменьшается. Интенсивность таких болей может варьироваться от практически незаметных до жгучих, практически нестерпимых.
почему у подростка болят ноги. ему 11 лет
Коленный сустав, в частности и у подростков, вследствие нагрузок, которые он испытывает, склонен к разным повреждениям гораздо больше чем другие суставы и потому не стоит легкомысленно относиться к травмам, даже, на первый взгляд, не представляющим серьезной опасности. Если боль не проходит в течение 2—3 дней, необходимо показаться специалисту, ведь даже такая, казалось бы, обычная вещь как ушиб может стать причиной серьезного заболевания.
разрывы менисков (хрящевых дисков коленного сустава);
Нередко бывают ситуации, когда у детей и подростков появляется боль в коленных суставах. Что может стать ее причиной и как этого избежать расскажет эта статья.
Перегрузки – могут быть связаны с излишним весом ребенка, неправильным развитием сустава, длительными пешими или велосипедными прогулками.
моей дочери 10 очень высокая ноги болят внизу и в коленях врач обьяснил это тем что ножки вытягиваются и в этих местах болят короче рост опережает все нормальные процессы что бы унять боль вечером делаю массаж ножек в болевых местах причем обычным детским кремом удачи
Как правило, болезнь продолжается в течение нескольких месяце и требует ограничения физических нагрузок.
У детей и подростков довольно часто встречается такое явление, как боли в коленных суставах неясной этиологии. Они довольно просто объясняются физиологическими процессами при росте костной системы. Подобный дискомфорт чаще испытывают не малыши, а дети более старшего возраста и проявляется он примерно в 5% случаев. Подобные боли чаще всего не сопровождаются какими-то выраженными симптомами и имеют кратковременный (летучий) характер. Обычно ребенок жалуется на боль ночью, во время сна. Чаще всего это происходит, если накануне ребенок испытывал повышенные физические нагрузки. Это объясняется особенностями строения сосудистой системы подростка. При быстром росте сосуды конечностей несколько отстают в развитии и для нормального кровоснабжения сустава требуется физическая активность. Ночью же, когда она снижается, происходит небольшой застой. Именно за счет этого и возникают боли.
перелом коленной чашечки, нижней части бедренной или верхней части большой, малой берцовых костей;
Прежде всего, нужно убедиться, что боль действительно существует. Часто в семьях при появлении еще одного ребенка, старшие дети, особенно дошкольники, испытывая дефицит родительского внимания, таким образом, пытаются напомнить о себе. Если малыш начинает жаловаться, когда мама занимается младшим братишкой или сестренкой или родители просто чем-то заняты и не обращают на него внимания, можно предположить, что он пытается немножко схитрить. Еще одним доводом в защиту этого станет то, что ребенок не жалуется на боль при играх с другими детьми. В этом случае постарайтесь уделить ему больше внимания и объяснить, что появление еще одного ребенка совсем не влияет любовь мамы и папы к нему.
Болевые ощущения, не связанные с механическими повреждениями. Это может быть защемление и воспаление нерва в результате травмы, полученной ранее, инфицирование кожного покрова, кости и сустава, а также врожденные дефекты развития менисков и непосредственно коленной чашечки.
Почему возникают боли в колене у ребёнка

Боли в коленях у ребёнка чаще всего появляются вследствие высокой физической активности маленького непоседы. Колено – это один из важнейших суставов в человеческом организме. На протяжении дня коленный сустав испытывает огромные нагрузки, исходящие от крупных костей, которые он соединяет друг с другом. Собственно, именно из-за этого маленькие дети и подростки жалуются на боли в коленях.
Предварительная постановка диагноза при болезненных ощущениях в коленях у ребёнка происходит с учётом таких факторов, как наличие видимых признаков травмы, предшествующие повреждению колена события.
У детей разного возраста причины возникновения болезненных ощущений в коленях часто носят специфический характер. В следующей таблице представлены основные факторы, из-за которых болят колени у ребёнка.
Источник: sustav5.ru
Почему у подростков болят колени

Коленный сустав – один из самых нагруженных в человеческом организме. Он ежедневно в течение продолжительного времени испытывает вес всего тела, амортизирует ударные нагрузки во время ходьбы, бега или прыжков. Из-за этого повышается риск развития некоторых заболеваний данного сустава, что может нанести существенный ущерб подрастающему организму. Почему болят колени у подростка, следует ли беспокоиться по этому поводу и что делать, если такой симптом проявился?
Боль в колене у подростка: механизм и причины
Для того, чтобы понять, почему болят колени у подростков, необходимо представлять общее строение коленного сустава. Его структура состоит из следующих элементов:
Эпифизов (округлых концов) бедренной и берцовой костей, покрытых слоем хрящевой ткани;
- 5 синовиальных сумок, состоящих из соединительной ткани и секретирующих жидкость, которая смазывает внутренние поверхности сустава для уменьшения трения;
- 9 связок, состоящих из соединительной ткани, которые соединяют кости, обеспечивают их подвижность и стабильность;
- надколенника (коленной чашечки), который предотвращает боковые смещения бедренной и берцовой костей;
- хрящевых менисков (прокладок), расположенных между соприкасающимися поверхностями костей и обеспечивающими амортизацию и стабильность коленного сустава.

Коленный сустав отличается сложным строением, большим количеством соединительных связок и хрящей. Он окружен мышечной, жировой и нервной тканью, большим количеством кровеносных сосудов. Это обуславливает достаточно большое количество факторов, которые могут вызвать неприятные или болезненные ощущения. Рассмотрим основные причины, почему болят колени у подростка.
Не связанные с заболеваниями. Боль – сторож здоровья, однако не всегда она вызывается какими-либо патологиями. Часто она объясняется физиологическими процессами, в норме происходящими в организме. Боль в коленном суставе у подростков может быть вызвана нарушением кровообращения, связанного с несоответствием роста сосудов превосходящему развитию детских костей. Обычно она проявляется ночью после повышенных физических нагрузок, характеризуется невысокой интенсивностью. По завершении периода интенсивного развития скелета человека (после 18-20 лет) такая боль обычно уменьшается или проходит полностью. Подвижность сустава при этом остается нормальной, никаких патологических процессов не развивается.
Болят коленные суставы у подроста также вследствие обыкновенного перенапряжения мышц и связок – все же на колено оказывает давление вся масса человеческого тела. Обычно она возникает при длительном нахождении в положения стоя или неудобной позе. При этом кратковременно сдавливаются хрящи, нарушается кровоток, могут раздражаться окончания нервов в суставе. Такая боль быстро проходит при отдыхе или смене положения.

Анатомические нарушения сустава. Строение колена обуславливается аппаратом генетического наследования. Некоторые сбои в его работе при зачатии ребенка или в период его развития могут привести к отклонениям в анатомии сустава от нормы. Недостаточное развитие или слабость связок и хрящей, врожденные деформации костной ткани и другие наследственные дефекты могут вызывать дискомфортные и болезненные ощущения в колене из-за нарушения биомеханики его движения.
Травмы. Одной из частых причин боли в колене являются механические повреждения элементов, входящих в структуру сустава. Травмы могут быть вызваны чрезмерными физическими нагрузками или внешними воздействиями, например ударами, проколами, порезами и т. д. В большинстве случаев они сопровождаются сильной болью, изменениями окраски тканей в области колена, отеком сустава, ограничением его подвижности или гипермобильностью, деформацией и другими симптомами. К наиболее распространенным повреждениям можно отнести следующие:

- Ушиб. Это повреждение мягких тканей сустава, сопровождающееся локальным кровоизлиянием (гемартрозом), болезненностью, ограничением подвижности ноги и отеком. При этом в колене нарушается микроциркуляция, хрящи и сухожилия могут испытывать недостаток питательных веществ. В зависимости от тяжести повреждения ушиб может пройти самостоятельно с полным восстановлением функциональности или привести к более серьезным последствиям, таким как артрит (воспаление сустава).
- Разрыв связок. К этой травме часто приводят резкие и сильные изменения положения голени, ее проворачивание вокруг оси. При неполном разрыве связок возникает боль, кровоизлияние и отек в суставе, наблюдается ограничение его подвижности. Полный разрыв также сопровождается болезненными ощущениями и гемартрозом, однако вместо блокады колена проявляется гипермобильность (разболтанность).
- Разрыв мениска. Причиной данного повреждения обычно становится резкое и непривычное движение бедра, как правило при фиксированной стопе и голени. Основные симптомы разрыва мениска – гемартроз, блокада коленного сустава и боль. Данная травма может пройти сама, однако часто приводит к повторным повреждениям и, в итоге, к развитию деформирующего артроза коленного сустава.
- Травмы коленной чашечки. Надколенник располагается в передней части коленного сустава, поэтому обычно травмируется при резком и необычном движении ноги, сильном соударении с препятствием или падении человека на согнутую ногу. В зависимости от силы и характера воздействия коленная чашечка может быть вывихнута или сломана. В первом случае наблюдается боль, гипермобильность и неустойчивость колена. Хронически вывих часто приводит к деформации сустава и нарушении функции конечности. Перелом надколенника сопровождается болью, кровоизлиянием, отеком, блокадой конечности, западением коленной чашечки.
Синдром Осгуда – Шлаттера. Эта патология наблюдается обычно у подростков возрастом 1о-15 лет, интенсивно занимающихся спортом. При ней под влиянием физических нагрузок происходит патологическое разрастание бугристости большеберцовой кости, которая вызывает образование подколенного нароста. Это сопровождается болью различной интенсивности, от вполне терпимой до чрезвычайно острой. Через несколько месяцев болезненность проходит, но остается сформированный подколенный выступ, который, однако, никак не ограничивает функциональность колена.

Заболевания коленного сустава. Эти патологии могут провоцироваться различными факторами, от физических нагрузок до аутоиммунных нарушений. Заболевания колена у подростков можно разделить на несколько групп:
- воспалительные – такие патологии характеризуются развитием острого или хронического воспалительного процесса в синовиальной сумке (синовит), околосуставной сумке (бурсит), сухожилии (тендивит), хряще (артрит);
- дистрофичные – болезненные ощущения в колене могут быть вызваны постепенным истончением хрящей коленного сустава и трением костей друг о друга (остеоартрозом) или отслаиванием хрящевой прокладки, покрывающей эпифизы (болезнь Кенига);
- гнойно-некротические – такие заболевания как костный туберкулез, остеомиелит, хондропатия надколенника вызывают омертвение и расплавление участков костей и хрящевых тканей, которые приводят к образованию гнойных абсцессов, общему плохому самочувствию, резким болям и нарушению функции коленного сустава.
Что делать, если болит колено у подростка?
Очевидно, что боль в коленном суставе в подростковом возрасте может быть вызвана причинами различной степени серьезности. Соответственно, необходимо учитывать характер и интенсивность боли, а также наличие других изменений в самочувствии ребенка:

- если подросток испытывает неприятные болезненные ощущения в результате продолжительного пребывания на ногах, следует позволить ему сесть и отдохнуть – вызванная усталостью боль быстро и бесследно проходит при разгрузке сустава;
- за медицинской помощью следует немедленно обращаться в том случае, если подросток испытывает интенсивную боль, которая не прекращается после разгрузки колена, сопровождается появлением отеков, покраснений, деформаций, блокировкой или гипермобильностью сустава.
При наличии заболеваний коленного сустава необходимо пройти диагностику для установления их точной этимологии – от этого зависит метод терапии, который выберет врач. Ни в коем случае не занимайтесь самостоятельным обследованием и лечением, так как при неверной установке причины патологии они не принесут никакого эффекта, а болезнь может принять хронический характер и нанести необратимые повреждения конечности. Использование средств народной или альтернативной медицины может осуществляться только после консультации с профессиональным врачом и должно заменять назначенного им традиционного лечения фармакологическими препаратами, физиотерапией или хирургическим вмешательством.
Источник: sustamed.info
Вся правда о: болезни суставов у подростков и другая интересующая информация о лечении.
Недуг Осгуда-Шляттера способен проявить себя в форме болезненной шишки в районе, расположенном чуть ниже коленной чашечки. Он может возникнуть, как в детском, так и в подростковом возрасте, во время полового созревания. Болезнь Шляттера коленного сустава у подростков встречается чаще всего у тех, которые занимаются спортом. Особенно такими видами как прыжки, бег. Также сюда относится активность, требующая быстрых перемен траектории движения. Например, игра в футбол или баскетбол.

Возрастная категория подверженности болезни Шляттера
Итак, подробнее. Несмотря на то, что данная болезнь преимущественно встречается среди мальчиков, сужение гендерного разрыва происходит по мере увлечения девочек занятиями различными видами спортом. Недуг поражает любые категории подростков, занимающихся спортом в приблизительном соотношении один к пяти. Диапазон возраста в рамках подверженности данному недугу опирается на гендерный аспект, так как у девочек половое созревание происходит намного раньше, чем у мальчиков. Таким образом, у молодых ребят это может произойти в тринадцать-четырнадцать лет, а у девочек в одиннадцать-двенадцать. Болезнь коленного сустава Шляттера у подростка (можно ли заниматься спортом, рассмотрим ниже), как правило, возникает сама по себе. В результате прекращения роста костной ткани.
Среди основных факторов риска проявления болезни – возраст, пол ребенка и участие в спортивных состязаниях. Недуг чаще всего наблюдается у мальчиков. Но гендерный разрыв сокращается по мере того, как постепенно все больше девочек начинают заниматься различными видами спорта. Как проявляет себя болезнь Шляттера коленного сустава у подростка? Давайте разбираться.
К наиболее распространенным симптомам данной болезни можно отнести следующие нарушения:
- Отеки и присутствие болезненности в районе бугристости большеберцовой кости, расположенной немного ниже коленной чашечки.
- Болевые ощущения в коленях, усиливающиеся после проведения физической активности. В основном, при забегах, прыжках и подъемах по лестнице. Как правило, дискомфорт снижается по мере приближения организма к спокойному состоянию.
- Значительная напряженность мышц тела, преимущественно, в районе бедра – четырехглавой мышцы.

Боли бывают разного характера и зависят от каждого организма индивидуально. Некоторые могут испытывать лишь легкие болевые ощущения во время выполнения определенных типов деятельности. В особенности, при беге или прыжках. А у других боль может носить постоянный и изнурительный характер. В основном, болезнь Шляттера коленного сустава у подростка получает свое развитие лишь в одной конечности. Но иногда может распространяться на обе сразу. Дискомфорт, как правило, длится от нескольких недель до нескольких месяцев и может носить регулярную окраску, пока ребенок не перестанет расти.
Каждая трубчатая кость ребенка, расположенная в руке или ноге, обладает своими зонами роста, которые активно себя проявляют в районе конца костей, состоящих из хряща. Эта ткань недостаточно прочная, как костная, и поэтому намного чаще подвергается повреждениям и избыточным нагрузкам, которые влияют на зоны роста, что в итоге может приводить к отеканиям и общей болезненности данной зоны. Во время физической активности, включающей в себя продолжительный бег, прыжки и наклоны, например, в футболе, волейболе, баскетболе или балете, мышцы бедер у детей растягивают сухожилия. Таким образом, происходит натяжение четырехглавой мышцы, соединяющей коленную чашечку с большеберцовой костью. Это подтверждают отзывы о болезни Шляттера коленного сустава у подростка.
Подобные, часто повторяющиеся нагрузки способны привести к малым надрывам сухожилий от большеберцовой кости, что в итоге станет предпосылкой для появления отеков и болей, имеющих прямое отношение к болезни Шляттера. В некоторых ситуациях детский организм предпринимает попытки закрыть описанный дефект посредством роста костной ткани, что и приводит к появлению костной шишки.
Виды спорта, способные вызывать развитие болезни Шляттера
Далее. Недуг Шляттера встречается практически у двадцати процентов подростков, которые принимают участие в спортивных соревнованиях в то время, как лишь небольшая часть из них не занимается активными видами деятельности вообще. Заболевание зачастую способно проявлять себя на фоне увлечения такими видами, в которых требуется много прыгать, бегать и менять траекторию движения, например:
Как обезболить коленный сустав у подростка при болезни Шляттера? Об этом далее.
Осложнения болезни встречаются крайне редко. Они могут включать в себя наличие хронической боли, либо локальную припухлость, которые подлежат лечению посредством наложения холодных компрессов. Часто бывает, что даже после того, как симптомы исчезают, может сохраниться костная шишка на голени в районе припухлости. Этот бугорок может оставаться в той или иной степени в течение всей жизни человека, но, как правило, не влияет и не нарушает здоровую деятельность колена. Берут ли в армию с болезнью Шляттера коленного сустава у подростка? Это часто задаваемый вопрос. Все зависит от того, как протекает болезнь. При запущенной стадии, даже после всех выполненных процедур, сустав не будет нормально функционировать. Все изменения в костных тканях врачом фиксируются. На военной комиссии призывник должен предоставить отдельную выписку, где будет указано наличие функциональных изменений костной ткани берцовой кости. Это является гарантией того, что в армию идти не придется.
В рамках диагностики важное значение имеет история протекания заболевания. Поэтому врачу может понадобиться следующая информация:
- Тщательное описание любых симптомов и ощущений, которые испытывает пациент.
- Информация о здоровье семьи и родовой наследственности.
- Наличие взаимосвязи симптомов с производимыми физическими нагрузками.
- Сведения обо всех лекарственных препаратах и пищевых добавках, которые принимает ребенок.
- Сведения о существовании медицинских недугов в прошлом, в частности, в отношении каких-либо перенесенных травм.
В целях диагностики болезни Шляттера, врач должен провести осмотр коленного сустава пациента, что даст возможность определить наличие болезненности, покраснений или отека. Помимо того, будет произведена оценка объема и степени движений в колене и бедре. В качестве инструментальных методов при диагностике в основном применяют рентгенографию голени и коленного сустава, которая позволяет визуализировать район совмещения сухожилия надколенника и кости большеберцовой.
Лечение болезни Шляттера коленного сустава у подростка
Обычно этот недуг можно вылечить самостоятельно, а его симптомы исчезают сразу после остановки роста костей. Однако, если же симптоматика сильно выражена, следует включить медикаментозные методы, физиотерапию и лечебную физическую культуру – ЛФК.
В рамках медикаментозного лечения болезни Шляттера коленного сустава у подростка мази и таблетки, как правило, назначают болеутоляющие, такие как ацетаминофен – тайленол и другие средства. Еще один медикамент, который может подойти – это ибупрофен. Физиотерапия дает возможность снизить воспалительные процессы и снять отечность наряду с болевыми ощущениями.
Лечебная физкультура необходима для подбора упражнений, направленных на растяжение четырехглавой мышцы и подколенных сухожилий, что впоследствии непременно позволит снизить нагрузку на район скрепления тканей надколенника с большеберцовой костью. Упражнения, направленные на усиление мышц бедра, также способны помочь в стабилизации коленного сустава. Не лишним будет изменить свой образ жизни. Операция коленного сустава при болезни Шляттера у подростка требуется только в самых крайних случаях.
Помимо прочего предлагаются следующие меры по лечению, профилактике и снижению болевых ощущений:
- Следует предоставить полную разгрузку для сустава и ограничить те виды деятельности, которые усиливают симптоматику, к примеру, прыжки, стояние на коленях, либо бег.
- Можно прикладывать холод в район повреждения.
- Использовать наколенники во время занятий спортом.
- Заменять виды спорта, основанные на беге и прыжках, на такие виды как, например, езда на велосипеде, либо плавание. Это желательно делать хотя бы на то время, которое необходимо для стихания симптоматики.
Помимо прочего, будет полезным делать массаж в районе нижних конечностей. Во время занятий лечебной физкультурой желательно включать специально разработанные для этого упражнения, благодаря которым будет происходить снижение натяжения прикрепленной к большеберцовой кости ткани надколенника. Кроме того, лечебный комплекс должен непременно включать в себя упражнения, которые будут направлены на общее укрепление мышц бедер. Отличным дополнением лечебных мероприятий может стать использование народных средств.
В ситуациях, когда в районе головки большеберцовой кости имеется ярко выраженное разрушение и деформация костной ткани, возможно, будет необходимо обратиться к оперативному вмешательству. Общая суть подобной операции заключается в устранении некротических очагов и районов с последующим подшиванием фиксирующей бугристости трансплантата большеберцовой кости. Это серьезно.
Среди большинства пациентов, перенесших болезнь коленного сустава Шляттера у подростка (фото представлено выше) и прошедших курс лечения, сохраняется ярко выраженное выпячивание бугристости кости большеберцовой в виде шишки. Но это не причиняет абсолютно никаких болевых ощущений или дискомфорта и полностью сохраняет нормальную деятельность коленного сустава. Хотя в ряде некоторых случаев могут наблюдаться различные осложнения, во время которых происходит смещение надколенника немного вверх, и он начинает деформироваться. Помимо того, возможно развитие остеоартроза коленного сустава, в результате которого во время опоры на согнутом колене будет постоянно ощущаться боль. Ряд пациентов, прошедших курс лечения, продолжает жаловаться на сохранение неприятных ощущений и ломоту ноющего характера, которые возникают в колене на фоне смены погоды.
Таким образом, даже, несмотря на возможность проведения лечения болезни Шляттера коленного сустава у подростка дома, исцелять этот недуг все же желательно не самостоятельно. А в соответствии с назначенным ортопедом, травматологом или хирургом лечебным курсом.
Болезнь шляттера коленного сустава серьезное заболевание. Эта болезнь, к сожалению, чаще встречается в подростковом возрасте, но если вовремя начать лечение, то болезнь не приставляет угрозы. В зону риска заболевания, чаще всего, естественно попадают спортсмены.
В статье вы найдете как развивается болезнь, причины и лечение, профилактику и диагностику болезни шляттера коленного сустава у подростков. Так же в статье вы найдете лечение народной медициной и упражнения которые стоит выполнять регулярно. И я думаю, вам будет интересно узнать так же о симптомах болезни шляттера коленного сустава.
Эта информация будет полезна либо кому кто столкнулся с данной болезнью. В статье так же присутствуют видео, в которых доктор даст нужные вам советы и, надеюсь, в которых вы найдете ответы на волнующие вас вопросы.
Болезнь шляттера коленного сустава – характеристика

Болезнь шляттера коленного сустава
Болезнь Шляттера — асептическое разрушение бугристости и ядра большеберцовой кости, возникающее на фоне их хронического травмирования в период интенсивного роста скелета. Клинически болезнь Шляттера проявляется болями в нижней части коленного сустава, возникающими при его сгибании (приседания, ходьба, бег), и припухлостью в области бугристости большеберцовой кости.
Болезнь Шляттера диагностируется на основании комплексной оценки данных анамнеза, осмотра, рентгенологического исследования и КТ коленного сустава, а также локальной денситометрии и лабораторных исследований. Лечится болезнь Шляттера в большинстве случаев консервативными методами: щадящим двигательным режимом для пораженного коленного сустава.
Болезнь Шляттера (или Осгуда-Шляттера) относится к поражениям опорно-двигательного аппарата, при которых страдает определенный участок длинных трубчатых костей – бугристость большеберцовой кости. Существует целая группа подобных заболеваний, которые наблюдаются преимущественно у детей и подростков, их называют остеохондропатии.
Истинные причины развития остеохондропатий на сегодняшний день точно не известны, но большинство специалистов сходятся во мнении, что патология возникает из-за дисбаланса процессов роста костей и кровеносных сосудов, которые их питают, на фоне физических перегрузок у ребенка. Болезнь Шляттера или Осгуда-Шляттера представляет собой своеобразную форму остеохондропатии бугристости большеберцовой кости, возникновение которой связывают с нарушением процессов окостенения.
Основную группу риска составляют подростки в возрасте 10–15 лет, регулярно занимающиеся активными видами спорта. По большей части поражение носит односторонний характер.
Болезнь Шляттера – это одна из самых часто встречаемых остеохондропатий. Заболевание также можно встретить под названием болезнь Осгуда-Шляттера, остеохондропатия или апофизит бугристости большеберцовой кости. Патология характеризируется образованием шишки на передней поверхности голени непосредственно под коленом (место прикрепления связки надколенника к бугорку большеберцовой кости) и наличием боли, которая возникает при движениях.
Общей симптоматики недуг не имеет. Как правило, характеризируется доброкачественным течением и самостоятельным регрессом, но иногда могут наблюдаться последствия болезни в виде фраг-ментации бугра большеберцовой кости и отрыва сухожилия надколенника.
Болезнь Шляттера (Осгуда-Шляттера) — это один из вариантов остеодистрофии (нарушения строения кости из-за проблем с ее питанием) в области головки большеберцовой кости голени.
Болезнь Шляттера характеризуется формированием болезненной шишки в зоне ниж-него полюса коленной чашечки. Заболевание характерно для юношеского возраста, встречается в возрасте от 10 до 18 лет. Поражение в основном одностороннее.
Причины и предрасполагающие факторы

OLYMPUS DIGITAL CAMERA
Болезнь Шляттера у подростков развивается, как правило, в период интенсивного роста (10-18 лет). Пик заболеваемости приходится на возраст 13-14 лет у мальчиков и 11-12 лет у девочек. Патология считается достаточно распространенной и наблюдается, согласно статистике, у 11% всех подростков, занимающихся активными видами спорта. Дебют заболевания чаще всего наблюдается после перенесенной спортивной травмы, в некоторых случаях и вовсе незначительной.
Выделяют три основных фактора риска развития болезни Осгуда-Шляттера:
- Возраст. Недуг встречается преимущественно у детей и подростков, в более взрослом возрасте она выявляется очень редко и только в качестве остаточных явлений в виде шишки под коленом.
- Пол. Чаще остеохондропатия бугристости большеберцовой кости наблюдается у мальчиков, но в последнее время в связи с активным вовлечением и девочек в спорт эти показатели начинают выравниваться.
- Занятия спортом. Болезнь Шляттера в пять раз чаще поражает детей, которые активно занимаются различными видами спорта, нежели тех, кто ведет малоподвижный образ жизни. Самыми «опасными» в этом плане видами спорта считаются футбол, баскетбол, волейбол, хоккей, спортивная гимнастика и спортивные танцы, фигурное катание, балет.
До настоящего времени истинная причина появления этой формы остеохондропатии остаётся неизвестной. Но многие специалисты склоняются к мнению, что в основе образования патологических костных разрастаний лежит постоянная микротравматизация (частичные отрывы) бугристости большеберцовой кости вследствие повышенной нагрузки на четырёхглавую мышцу.
К факторам риска стоит отнести:
- Возраст 10–15 лет.
- Мужской пол.
- Быстрый рост скелета.
- Занятие активными видами спорта, где превалирует бег и прыжки.
По статистике примерно каждый второй подросток, страдающий болезнью Шляттера, перенёс травму колена. Триггерными факторами в развитии болезни Шляттера могут быть прямые травмы (повреждения связок коленного сустава, переломы голени и надколенника, вывихи) и постоянная микротравматизация колена при занятиях спортом. Медицинская статистика указывает на то, что болезнь Шляттера появляется почти у 20% подростков, активно занимающихся спортом, и лишь у 5% детей, не занимающихся сортом.
К видам спорта с повышенным риском развития болезни Шляттера относятся баскетбол, хоккей, волейбол, футбол, спортивная гимнастика, балет, фигурное катание. Именно занятиями спортом объясняют более частое появление болезни Шляттера у мальчиков.
Происходящее последнее время более активное участие в спортивных секциях девочек привело к сокращению разрыва между полами в отношении развития у них болезни Шляттера.
В результате перегрузок, частых микротравм колена и чрезмерного натяжения соб-ственной связки надколенника, происходящего при сокращениях мощной четырехгла-вой мышцы бедра, возникает расстройство кровоснабжения в области бугристости большеберцовой кости.
Могут отмечаться мелкие кровоизлияния, разрыв волокон связки надколенника, асеп-тическое воспаление в области сумок, некротические изменения бугристости большеберцовой кости.
Болезнь Осгуда-Шляттера возникает у подростков, в возрасте от 10 до 18 лет, в основ-ном у мальчиков в период интенсивного роста скелета. Девочки подвержены этой болезни суставов реже, что связано с тем, что они меньше занимаются такими видами спорта, как мальчики.
Как вам уже стало понятно, болезнь Осгуда-Шляттера возникает в период интенсивного роста костей под влиянием физических нагрузок на колени и мышцы бедра. При занятиях такими видами спорта, как футбол, баскетбол, хоккей, спортивная гимнастика и прочее, происходит сильная нагрузка на область прикрепления связок к бугристости большеберцовых костей, что вызывает травмирование, развитие воспалительного процесса, также нарушается кровоснабжение этой области с кровоизлияниями, развивается асептический некроз с отрывами фрагментов бугристости.
Такое хроническое течение болезни Осгуда-Шляттера приводит к чередованию процессов некроза и регенерации, что проявляется образованием специфических шишек под коленными чашками. Это гипертрофированная бугристость большеберцовой кости.
Болезнь в основном дебютирует в возрасте полового созревания, и чаще возникает у тех детей, кто интенсивно занимается активными видами спорта.
Традиционно мальчики занимаются спортом больше, поэтому болезни Шляттера они подвержены чаще, хотя сегодня и девочки нередко страдают от данной патологии. Болезнь возникает в период активного скелетного вытяжения и постепенно прекращается по мере роста костного скелета.
Примерно 15-20% подростков, активно занимающихся спортивными состязаниями и участвующих в соревнованиях, имеют подобное заболевание. У не занимающихся профессиональным спортом процент ниже – всего 3-5% болеющих. Чаще болезнь Шляттера возникает при прыжковых и травматичных видах спорта.
Кто подпадает под риск заболевания?

Самая большая группа риска — это мальчики подростки от 8 до 18 лет, активно занимающиеся спортом. Согласно статистике, у 25 % детей данного пола и возраста в той или иной форме переносят болезнь Осгуда-Шлаттера. И лишь 5 % из них не причастны к активным занятиям спортом, а заболевают из-за различных травм или врождённых дефектов хряща колена.
К сожалению, с распространением женских видов спорта своеобразная группа риска сформировалась и среди девочек подростков. Это в основном девушки от 12 до 18 лет, также активно занимающиеся спортом и получающие спортивные травмы. Поскольку общая жизненная активность девочек-подростков значительно ниже, чем у мальчиков, то и риск заболевания ниже — около 5-6 %
Вторая значительная группа риска — это профессиональные спортсмены, как правило, молодые, перенёсшие травмы колена различной степени тяжести. Микротравмы во взрослом возрасте становятся причиной заболевания значительно реже.
Болезнь Шляттера у детей подразумевает поражение бугристости большеберцовой кости. Данная часть кости находится сразу под коленом. Основная роль этого анатомического образования – прикрепление связки надколенника. Расположение бугристости большеберцовой кости совпадает с апофизом (зона, за счет которой происходит рост кости в длину). Именно с этим и связано развитие заболевания.
Дело в том, что апофиз имеет отдельные кровеносные сосуды, которые обеспечивают ростковую зону кислородом и прочими необходимыми веществами. В период активного роста ребенка эти сосуды «не успевают» за увеличением костной массы, что приводит к дефициту питательных компонентов, гипоксии. В результате данный участок кости становится очень хрупким и склонным к повреждениям.
Если в этот момент наблюдается воздействие неблагоприятных факторов в виде постоянной перегрузки нижних конечностей и микротравмирования связки надколенника, то риск развития болезни Шляттера очень высокий.
Каждая из трубчатых костей у подростков имеет в своих концах особые зоны роста, место соединения костей с хрящами. За счет этих зон кости могут вытягиваться в длину. Хрящевые ткани и зоны роста не столь плотные, как кость, и поэтому, при травмах, прыжках и сдавлениях могут травмироваться и «сминаться». Это приводит к тому, что зона роста кости отекает и воспаляется, появляется болезненность в этой области.
Организм пытается восстановить целостность этой зоны за счет роста ткани кости. Это приводит к возникновению болезни Шляттера — образованию костной шишки на месте отечности и боли. Под действием таких повреждающих факторов начинает развиваться воспалительный процесс, из-за чего возникает оссификация еще не до конца сформированной бугристости большеберцовой кости. Вследствие можно наблюдать гиперактивное разрастание кости в этой зоне, которое проявляется своеобразным бугром под коленом – основным проявлением болезни Шляттера.

Сила болевого синдрома будет различной: от легкой болезненности при физической нагрузке, до сильно выраженной и изнуряющей боли. При болезни Шляттера проявляются такие симптомы, как:
- боль в области соединения колена с большеберцовой костью и по передней поверхности голени,
- отек и болезненность при прикосновении ниже коленной чашечки,
- боли в колене после бега, прыжков или подъема по лестнице, проходящие в покое,
- напряжение мышц бедра,
- поражается в основном только одно колено,
- длительность болезненных ощущений может быть от нескольких недель до пары месяцев,
- болезненность, которая возникает по мере роста костей.
При болезни Шляттера могут возникать осложнения в виде хронической боли или постоянного отека, которые снимаются при применении холода или обычных противовоспалительных средств.
После стихания воспаления остается шишка из костной ткани в области голени или под коленной чашечкой. Она может сохраняться навсегда, но работу колена не нарушает.
Симптомы болезни Шляттера коленного сустава у подростков

Особенностью данного вида остеохондропатии является доброкачественное и часто полностью бессимптомное течение болезни. Спустя некоторое время патология начинает самостоятельно регрессировать, а пациент так и не узнает о своем состоянии. В других случаях болезнь Шляттера является случайной находкой при рентгенографии коленных суставов по другому поводу.
Но определенная часть детей и подростков все же страдает от различных симптомов остеохондропатии. Одним из самых частых и патогномонических симптомов недуга выступает «шишка» сразу под коленным суставом на передней поверхности ноги. Такое образование полностью неподвижно, очень твердое при ощупывании (костная плотность), цвет кожи над бугорком обычный, она на ощупь не горячая.
То есть все эти признаки указывают на неинфекционную природу новообразования. Иногда в области шишки может наблюдаться небольшой отек и возникать болезненность при пальпации, но, как правило, такие симптомы отсутствуют.
Среди других признаков болезни можно отметить боль. Болевой синдром варьирует от незначительного дискомфорта при физических нагрузках до выраженной боли при обычной повседневной двигательной активности. Болезненность может наблюдаться на протяжении всего периода болезни, а может возникать при обострениях, спровоцированных физическими перегрузками.
Если у ребенка присутствует болевой синдром при болезни Осгуда-Шляттера – это основное показание к назначению активного лечения, во всех остальных случаях выбирается наблюдение и выжидательная тактика. Ведущим симптомом при данной патологии является локальная боль в коленном суставе, а точнее – немного ниже надколенника. Боль усиливается при банальном сгибании ноги в колене, беге, прыжках, подъёме по лестнице и т.д. В покое и при прекращении двигательной активности болезненные ощущения уменьшаются.
Объективное обследование пациента позволяет выявить:
- Отёчность и болезненность при пальпации области ниже надколенника, соответствующей бугристости большеберцовой кости.
- Усиление боли при попытке выпрямить ногу в колене.
- Ограничение подвижности в коленном суставе не обнаруживается.
- Суставной выпот не определяется.
- Симптомы поражения менисков отрицательны.
- Может присутствовать покраснение кожи в области болезненности.
- Иногда наблюдается некоторая атрофия четырёхглавой мышцы бедра.
Нередко у детей патологические изменения на бугристости большеберцовой кости сочетаются с остеохондропатией позвоночного столба. Болезнь Шляттера характеризуется постепенным малосимптомным началом. Пациенты, как правило, не связывают возникновение заболевания с травмой колена. Начинается болезнь Шляттера обычно с появления неинтенсивных болей в колене при его сгибании, приседаниях, подъеме или спуске по лестнице.
После повышенных физических нагрузок на коленный сустав (интенсивных тренировок, участия в соревнованиях, прыжках и приседаниях на занятиях физкультурой) происходит манифестация симптомов заболевания.
Возникают значительные боли в нижней части колена, усиливающиеся при его сгибании во время бега и ходьбы и стихающие при полном покое. Могут появляться острые приступы боли режущего характера, локализующейся в передней области коленного сустава — в районе прикрепления сухожилия надколенника к бугристости большеберцовой кости. В этой же области отмечается припухлость коленного сустава.
Болезнь Шляттера не сопровождается изменениями общего состояния пациента или местными воспалительными симптомами в виде повышения температуры и покраснения кожи в месте отечности.
При осмотре колена отмечается его отечность, сглаживающая контуры бугристости большеберцовой кости. Пальпация в области бугристости выявляет локальную болезненность и отечность, имеющую плотноэлатичную консистенцию. Сквозь припухлость пальпируется твердый выступ. Активные движения в коленном суставе вызывают болевые ощущения различной интенсивности.
Болезнь Шляттера имеет хроническое течение, иногда отмечается волнообразное течение с наличием выраженных периодов обострения. Заболевание длится от 1 до 2 лет и зачастую приводит к выздоровлению пациента после окончания роста костей (примерно в возрасте 17-19 лет).
В начальных этапах болезнь Осгуда-Шляттера практически никак не проявляется. Потом постепенно нарастает боль в колене, усиливается при приседании, подпрыгивании, подъеме и спуске по лестнице. Позже боли в коленях усиливаются при сгибании колен, при беге и даже при ходьбе.
Боль локализируется под коленом, в области бугристости большеберцовой кости. При осмотре выявляется припухлость в области бугристости со сглаженными контурами. При пальпации отмечается болезненность. Позже визуально определяется выступ в виде горба или шишки. Болезнь Осгуда-Шляттера характеризуется периодами обострения и ремиссии и, как правило, проходит к моменту окончания роста скелета.

При типичном течении недуга и наличии описанных факторов риска диагностика вовсе не вызывает затруднений, а правильный диагноз специалист может поставить сразу после осмотра ребенка без применения каких-либо дополнительных методов обследования.
Для подтверждения болезни специалисты рекомендует провести рентгенологическое обследование коленного сустава в боковой позиции. На таких снимках можно четко увидеть остеохондропатию, а также фрагментацию кости, если последняя имеет место.
В более сложных для диагностики случаях пациенту может быть назначено МРТ, КТ, УЗИ. Каких-либо специфических лабораторных признаков патологии нет. Все показатели крови и мочи находятся в пределах возрастной нормы.
В основном клинических данных достаточно, чтобы выставить правильный диагноз. Обычно инструментальные методы диагностики назначают с целью детальной оценки патологических изменений и исключения другой патологии. При рентгенографии возможно выявить:
- Нечёткие контуры эпифизов бугристости большеберцовой кости.
- Участки отложения кальция в связке надколенника.
- Утолщение связки надколенника.
При необходимости могут использовать ультразвуковое обследование, компьютерную и магнитно-резонансную томографию.
Установить болезнь Шляттера позволяет совокупность клинических признаков и типичная локализация патологических изменений. Учитывают также возраст и пол пациента. Однако решающим в постановке диагноза является рентгенологическое обследование, которое для большей информативности следует проводить в динамике.
Рентгенография коленного сустава производится в прямой и боковой проекции. В некоторых случаях дополнительно проводиться УЗИ коленного сустава, МРТ и КТ сустава. Применяют также денситометрию, позволяющее получить данные о структуре костной ткани. Лабораторная диагностика назначается для исключения инфекционного характера поражения коленного сустава (специфического и неспецифического артрита).
Она включает клинический анализ крови, анализ крови на С-реактивный белок и ревматоидный фактор, ПЦР-исследования. В начальном периоде болезнь Шляттера характеризуется рентгенологической картиной уплощения мягкого покрова бугристости большеберцовой кости и поднятием нижней границы просветления, соответствующего жировой ткани, расположенной в передней части коленного сустава.
Последнее обусловлено увеличением объема поднадколленниковой сумки в результате ее асептического воспаления. Изменений в ядрах (или ядре) окостенения бугристости большеберцовой кости в начале болезни Шляттера отсутствуют.
С течением времени рентгенологически отмечается смещение ядер окостенения вперед и вверх на величину от 2 до 5 мм. Может наблюдаться нечеткость трабекулярной структуры ядер и неровность их контуров.
Возможно постепенное рассасывание смещенных ядер. Но чаще происходит их слияние с основной частью ядра окостенения с образованием костного конгломерата, основанием которого является бугристость большеберцовой кости, а верхушкой — шиповидный выступ, хорошо визуализирующийся на боковой рентгенограмме и прощупывающийся при пальпации в области бугристости. Дифференциальный диагноз болезни Шляттера необходимо проводить с переломом большеберцовой кости, сифилисом, туберкулезом, остеомиелитом, опухолевыми процессами.
Для диагностики достаточно учитывать клинические данные с типичной локализацией патологического процесса, данные осмотра и пальпации, а также учет возраста больного. Дополнительно проводится рентгенография в двух проекциях с акцентом на бугристость большеберцовой кости. На рентгенораммах при болезни Осгуда-Шляттера наблюдаются процессы повышенной и пониженной плотности, фрагментация бугристости.
Очень ценным диагностическим средством выступает ультразвуковая диагностика. Как правило, при типичном течении болезни Осгуда-Шлаттера диагностика не предоставляет никаких трудностей.
При обращении к врачу для установления причин болезненной шишки под коленом, ему нужно сообщить информацию о симптомах, которые беспокоят ребенка, связи этих симптомов с физическими упражнениями, не забыть рассказать о проблемах с коленным суставом в прошлом (особенно, если были травмы). Потом врач осмотрит больной коленный сустав.
Оценит характерные признаки для болезни Осгуда-Шлаттера (нарост, отек, боль) и объем активных и пассивных движений в колене. При оценке лабораторных исследований никаких отклонений от нормы не находят. Среди инструментальных исследований особое значение имеет рентгенография пораженного сустава, которая позволяет визуализировать. Также при диагностике используют ультразвуковое исследование и магнитно-резонансную томографию.
Лечение болезни Шляттера у подростков
Лечением данной патологии занимается врач-ортопед, в большинстве случаев болезнь Шляттера быстро и легко поддается терапии, а симптомы постепенно пропадают по мере роста костей в длину. Если же симптомы достаточно выражены, необходимо:
- применение медикаментов,
- физиотерапия,
- лечебная гимнастика и лечебная физкультура.
В медикаментозную терапию при болезни Шляттера входит прием обезболивающих и противовоспалительных средств из группы НПВС – обычно это ибупрофен, тайленол и аналоги. Они прописываются ребенку только коротким курсом и в небольших дозах.
При физиотерапии происходит уменьшение отечности, снятие воспаления и уменьшение боли. Выбор конкретного метода определяется врачом и степенью проблемы, полом и возрастом ребенка.
Методики лечебной физкультуры применяют с целью растяжения четырехглавой мышцы бедра и разработки подколенных сухожилий. Это позволяет снижать нагрузки на место крепления сухожилия и образования там надрывов и травм. Также необходимы упражнения для стабилизации коленного сустава.
В дополнение к лечению необходимо обеспечение смены образа жизни хотя бы на время восстановления после травмы и возникновения боли. Необходимо разгрузить сустав и ограничить деятельность, которая усиливает симптомы. На место травм необходимо тут же прикладывать холод и использовать для защиты сустава наколенники, особенно при активных тренировках.
На время острого периода нужно заменить спорт, связанный с прыжками и бегом на плавание или велотренировки – это даст разгрузку суставам и мышцам.
Пациенты, имеющие болезнь Шляттера, обычно проходят амбулаторное консервативное лечение у хирурга, травматолога или ортопеда. В первую очередь необходимо исключить физические нагрузки и обеспечить максимально возможный покой пораженно-го коленного сустава. В тяжелых случаях возможно наложение фиксирующей повязки на сустав.
В основе медикаментозного лечения болезни Шляттера лежат противовоспалительные и обезболивающие препараты. Широко применяют также физиотерапевтические методы: грязелечение, магнитотерапию, УВЧ, ударноволновую терапию, парафинолечение, массаж нижней конечности. Для восстановления разрушенных участков большеберцовой кости проводят электрофорез с кальцием.
Занятия лечебной физкультурой включают комплекс упражнений, направленных на растягивание подколенных сухожилий и четырехглавой мышцы бедра. Их результатом является снижение натяжения связки надколенника, крепящейся к большеберцовой кости. Для стабилизации коленного сустава в лечебный комплекс включают также упражнения, усиливающие мышцы бедра.
После курса лечения болезни Шляттера необходимо ограничение нагрузок на коленный сустав. Пациенту следует избегать прыжков, бега, стояния на коленях, приседаний. Занятия травматичными видами спорта лучше сменить на более щадящие, например, плаванье в бассейне.
При выраженной деструкции костной ткани в области головки большеберцовой кости возможно хирургическое лечение болезни Шляттера.
Операция заключается в удалении некротических очагов и подшивании костного трансплантата, фиксирующего бугристость большеберцовой кости.
Как лечить болезнь Осгуда-Шляттера в домашних условиях
Определённые виды лечения болезни Шляттера также можно применять и в домашних условиях, но только после получения исчерпывающей консультации у лечащего врача. В основном это местная терапия и физические упражнения:
- Постоянные интенсивные боли в колене лучше всего лечить компрессами на ночь с ронидазой или димексидом.
- Среди народных средств применяют различные мази и компрессы на основе чистотела, мёда, зверобоя, тысячелистника, крапивы и т. д.
- Чтобы облегчить дискомфорт и предотвратить рецидивы заболевания на стадии восстановления рекомендуется выполнять специальный комплекс упражнений для укрепления и разработки коленного сустава.
Прогноз и последствия болезни Шляттера у подростков

Негативные последствия патологии встречаются крайне редко. В подавляющем большинстве случаев недуг отличается доброкачественным течением и самостоятельным регрессом после остановки роста человека (23-25 лет). Именно тогда закрываются ростковые зоны трубчатых костей и, соответственно, исчезает сам субстрат развития болезни Осгуда-Шляттера.
В некоторых случаях у взрослого человека может остаться внешний дефект в виде бугорка под коленом, который никак не сказывается на функции коленного сочленения и нижней конечности в целом.
Но иногда может наблюдаться такое осложнение, как фрагментация бугристости, то есть отсоединение секвестра кости и отрыв связки надколенника от большеберцовой кости. В таких случаях вернуть нормальную функцию ноги можно только с помощью хирургической операции, в ходе которой восстанавливают целостность связки. В большинстве случаев прогноз вполне благоприятный. Как правило, к 18 годам, когда заканчивается процесс окостенения бугристости большеберцовой кости, заболевание разрешается.
Тем не менее несмотря на предпринятое консервативное лечение примерно у 10% подростков некоторые симптомы болезни Шляттера сохраняются и в более взрослом возрасте. Подобные последствия могут быть связаны с наличием остаточных разрастаний на бугристости или очагов окостенения на связки надколенника.
У большинства перенесших болезнь Шляттера сохраняется шишковидное выпячивание бугристости большеберцовой кости, не причиняющее болей и не нарушающее функции сустава. Однако могут наблюдаться и осложнения: смешение надколенника вверх, деформации и остеоартроз коленного сустава, ведущие к постоянно возникающему при опоре на согнутое колено болевому синдрому.
Иногда после болезни Шляттера пациенты жалуются на ломоту или ноющие боли в области коленного сустава, возникающие при перемене погоду.
У большей части людей перенесших болезнь Шляттера не исчезает так называемый нарост в области коленного сустава, в остальном прогноз чаще благоприятный, боли связанные с нагрузками исчезают, возможно проявление других незначительных видов ноющих болей связанных с переменой погоды и локализующихся в области коленного сустава.

Остеохондропатия бугристости большеберцовой кости не является основанием для освобождения юноши от призывной военной службы. Как правило, к 17-18 годам, когда и осуществляется призыв, болезнь уже регрессирует. Если все же наблюдаются симптомы патологии, то молодой мужчина получает временную отсрочку на время, которое необходимо для завершения лечения и полного заживления тканей (6-12 месяцев).
Таким образом, болезнь Шляттера является достаточно распространенной патологией опорно-двигательного аппарата, которая поражает детей и подростков. Заболевание отличается доброкачественным течением и практически 100% выздоровлением. Главное – вовремя выявить проблему и начать ее лечение в случае необходимости.
При нарушении функции сустава вызванного заболеванием Осгуда – Шляттера призывник не подлежит призыву на срочную службу, если же функция сустава не нарушена то болезнь не будет препятствием для службы в рядах армии.
Источник: «moyaspina.ru; medotvet.com; mednean.com.ua; diagnos.ru; osteocure.ru; sustavu.ru»
Болезнью Осгуда-Шлаттера называют заболевание коленных суставов, сопровождающееся разрушением бугристости и ядра большеберцовой кости, которое провоцируется постоянным микротравмированием или перегрузкой этих суставных структур (особенно во время их интенсивного роста). Еще у этого недуга есть второе название – остеохондропатия бугристости большеберцовой кости. В переводе с латыни этот термин означает, что в костной и хрящевой ткани происходят дегенеративно-дистрофические процессы невоспалительного происхождения, ведущие к разрушению суставных структур.
В этой статье мы ознакомим вас с причинами, проявлениями, способами выявления и лечения болезни Осгуда-Шлаттера. Эта информация поможет понять суть этой патологии, и тогда вы сможете вовремя заметить начало ее развития и примете верное решение о необходимости обращения к врачу.
Обычно болезнь Осгуда-Шлаттера определяется у детей и подростков 8-18 лет или у молодых людей, интенсивно занимающихся спортом. По некоторым данным статистики такая патология выявляется примерно у 20-25 % молодых спортсменов и только у 5 % непричастных к спортивной деятельности.
Чаще болезнь Осгуда-Шлаттера возникает именно у мальчиков. Вполне возможно, что этот гендерный факт связан с тем, что девочки реже активно занимаются спортом, и поэтому вероятность возникновения недуга у них на 5-6 % ниже. Возрастная группа риска во многом обусловлена особенностями полового развития мальчиков и девочек, так как у последних половое созревание, активирующее интенсивный рост, наступает раньше. В связи с этим у девочек болезнь Осгуда-Шлаттера обычно возникает в возрасте 11-12 лет, а у мальчиков – в 13-14 лет.
В большинстве случаев эта патология проходит с возрастом самостоятельно (т. е. по мере прекращения интенсивного роста костей), однако это не означает, что она не нуждается в наблюдении у специалиста и лечении. Ведь при тяжелом течении такого недуга коленный сустав ограничивается в своей функциональности, и впоследствии болезненные ощущения могут сопровождать человека всю жизнь.

Ведущее значение в развитии данной патологии имеют регулярные перегрузки и травмы коленного сустава.
Основными причинами возникновения болезни Осгуда-Шлаттера являются:
- систематические микротравмы структур коленного сустава, возникающие при занятиях спортом;
- прямые травмы коленного сустава (ушибы, растяжения, вывихи и подвывихи, переломы).
Постоянные перегрузки коленного сустава серьезно влияют на сухожилия и приводят к их чрезмерному натяжению и микроразрывам. В результате колени начинают часто болеть и отекать, а в области бугристости большеберцовой кости нарушается кровообращение. Постоянный воспалительный процесс неинфекционного генеза в околосуставных сумках приводит к появлению кровоизлияний. Кроме этого, в подростковом возрасте все трубчатые кости еще имеют свои зоны роста в виде непрочной хрящевой ткани. Хрящ быстро повреждается, изнашивается, и на бугристости большеберцовой кости начинают появляться изменения некротического характера. Иногда организм ребенка пытается восполнить этот дефект дополнительным ростом ткани, и в этой области может появляться костный нарост.
С большей вероятностью болезнь Осгуда-Шлаттера возникает в таких группах:
- дети и подростки 8-18 лет (особенно активно занимающиеся спортом);
- профессиональные спортсмены, перенесшие те или иные травмы колена.
Чаще болезнь Осгуда-Шлаттера возникает у лиц, которые занимаются видами спорта, связанными с частыми перегрузками, рывками, присутствием необходимости резко изменять направление движения в коленном суставе и прыжками. В связи с этим наиболее «рискованными» видами спорта являются:
- баскетбол;
- футбол;
- хоккей;
- волейбол;
- легкая атлетика;
- фигурное катание;
- спортивная и художественная гимнастика;
- танцы и балет.
Выраженность проявлений заболевания у каждого пациента различна. Вначале у больного появляются жалобы на боли в коленях. Обычно они ощущаются после физических нагрузок, но могут возникать и в покое. Вероятность того, что боль провоцируется именно изменениями, характерными для болезни Осгуда-Шлаттера, увеличивается, если в анамнезе больного уже присутствовали те или иные травмы колена.
Со временем болевой синдром нарастает. В области колен появляются вызванные отеками припухлости. Пациенту становится все сложнее выполнять привычные движения и упражнения. Кроме этого, могут появляться следующие симптомы:
- напряженность окружающих колено мышц (особенно бедренных);
- постоянные отеки в нижней или верхней части колена, появляющиеся утром и после физических нагрузок;
- возникающая при перенапряжении стреляющая резкая боль в нижней части колена.
Несмотря на присутствие болей и отеков, характерных для воспалительных процессов в суставных тканях, общее самочувствие никак не изменяется. Кожа над суставом не краснеет и температура остается нормальной.
При прощупывании колена ощущается сглаженность очертаний большеберцовой кости. Сустав имеет плотноэластическую консистенцию, а сквозь отечные ткани может прощупываться твердый нарост (шишка).
Болезнь Осгуда-Шлаттера протекает хронически. Иногда она имеет волнообразное течение или сопровождается внезапными обострениями. Длительность заболевания обычно составляет не более 2 лет, а к моменту полного окончания роста костей (примерно к 17-19 годам) симптомы самоустраняются.

Болезнь Осгуда-Шлаттера. Слева — норма, справа — изменения в колене при данной патологии.
Болезнь Осгуда-Шлаттера редко приводит к развитию осложнений. В некоторых случаях в области колена может оставаться локальная припухлость или хроническая боль. Как правило, они возникают после физических нагрузок и хорошо поддаются терапии нестероидными противовоспалительными препаратами и физиопроцедурами.
После проведенного лечения в области голени может сохраняться костный нарост. Обычно он никак не влияет на подвижность колена и не причиняет дискомфорта в повседневной жизни или во время спортивных тренировок.
При тяжелом течении болезни Осгуда-Шлаттера костный нарост может спровоцировать смещение и деформацию надколенника. У таких больных после прекращения роста костей развивается остеоартроз и при попытках встать на колено будут ощущаться постоянные боли. У некоторых пациентов на фоне таких изменений боль возникает только при смене погоды.
В самых тяжелых случаях болезнь Осгуда-Шлаттера приводит к выраженному разрушению кости, которое невозможно остановить при помощи консервативных методик. В таких случаях возникает необходимость в проведении хирургического вмешательства, направленного на удаление всего пораженного деструктивным процессом участка сустава. «Мертвые» части суставных структур в таких случаях заменяются трансплантатами.
Диагностика болезни Осгуда-Шлаттера основывается на внимательном изучении жалоб больного и его анамнеза (наличие в прошлом травм колена, степень физической активности). Для уточнения диагноза назначаются следующие виды исследований коленных суставов:
- рентген (в прямой и боковой проекциях);
- УЗИ;
- компьютерная и магнитно-резонансная томография;
- денситометрия.
На основании результатов рентгенографии врач сможет определить тяжесть патологического процесса и присвоить определяющую тяжесть заболевания рентгенологическую группу:
- I – возрастная оссификации апофиза большеберцовой кости;
- II – замедленная возрастная оссификации апофиза большеберцовой кости;
- III – присутствие костного нароста в проекции передней поверхности хоботовидного отростка.
Выполнение рентгеновских снимков является обязательной частью диагностики, а остальные способы обследований считаются дополнительными и назначаются по мере необходимости. Кроме этого, пациенту рекомендуется ряд лабораторных исследований крови для исключения инфекционной природы заболевания: общий анализ, анализ на С-реактивный белок и ревматоидный фактор, ПЦР анализы.
Ранее считалось, что болезнь Осгуда-Шлаттера у детей и подростков самостоятельно проходит с годами и ее не нужно лечить. Однако такое отношение к этой патологии может становиться причиной появления осложнений.
После обследования пациента врач оценит степень тяжести заболевания и составит план его лечения. В большинстве случаев при болезни Осгуда-Шлаттера бывает достаточно только консервативных мер и амбулаторного лечения.
Во время ярко выраженных проявлений заболевания пациенту следует полностью отказаться от дополнительных нагрузок на коленные суставы, обеспечить им щадящий режим и прекратить спортивные тренировки на время курса лечения. Некоторым больным рекомендуется ношение специального бандажа или фиксирующих повязок, уменьшающих амплитуду смещения хоботовидного отростка.
Для укрепления структур коленного сустава проводятся специальные упражнения, способствующие развитию мышц бедра и уменьшению напряжения на связки. Лечебная физкультура дополняется курсами массажа с противовоспалительными и согревающими кремами и мазями. Кроме этого, рекомендуется наложение согревающих компрессов. Допустимо применение методов народной медицины.
Тактика физиотерапевтического лечения болезни Осгуда-Шлаттера зависит от результатов рентгенографии:
- пациентам I группы проводится курс магнитотерапии и УВЧ;
- пациентам II группы назначается курс магнитотерапии и электрофореза с лекарственными растворами лидокаина, кальция хлорида и никотиновой кислоты;
- пациентам III группы проводится электрофорез с гиалуронидазой или калием йодидом, впоследствии назначается курс магнитотерапии и электрофорез с кальцием хлоридом и никотиновой кислотой.
Иногда курс физиотерапевтического лечения может дополняться другими процедурами:
- парафинотерапия;
- аппликации лечебной грязи;
- ударно-волновая терапия.
При необходимости консервативное лечение дополняется приемом нестероидных противовоспалительных средств:
Кроме этого, медикаментозная терапия может эффективно дополняться приемом препаратов кальция, антиагрегантов, витаминов группы В и витамина Е.
Курс лечения при этом заболевании занимает от 3 месяцев до полугода. В большинстве случаев он способствует значительному ослаблению или полному устранению болевого синдрома. После проведенной терапии пациенту на протяжении некоторого времени следует ограничивать нагрузки на коленные суставы.
При тяжелых формах болезни Осгуда-Шлаттера, сопровождающейся формированием в области бугристости большеберцовой кости обособленного костного нароста, консервативная терапия может оказываться неэффективной. Показаниями для хирургического лечения в таких случаях могут становиться следующие факторы:
- неэффективность всех консервативных методик;
- продолжительное и прогрессирующее течение заболевания;
- разрушение костных фрагментов от подлежащего апофиза;
- возраст старше 14 лет.
Решение о необходимости выполнения операции всегда принимается с учетом всех вероятных ее негативных последствий. При невозможности отказаться от проведения такого вмешательства хирург разрабатывает план предстоящей операции – она должна быть минимально травматичной и максимально эффективной.
Для лечения тяжелых проявлений болезни Осгуда-Шлаттера могут проводиться такие виды оперативных вмешательств:
- стимуляция бугристости по методике Beck или Pease;
- имплантация трансплантатов для стимуляции остеорепарации;
- перемещение мест прикрепления отдельных частей апофиза;
- расширенная декортикация.
Выбор метода хирургического лечения выбирается индивидуально для каждого пациента и зависит от его возраста и клинической картины заболевания.
В послеоперационном периоде больному назначается курс медикаментозной терапии и физиопроцедур, направленных на ускорение заживления костных тканей. На протяжении 1 месяца пациент должен носить давящую повязку или бандаж.
Уже через10-14 дней после вмешательства пациенты отмечают уменьшение болевого синдрома. Курс послеоперационной реабилитации обычно длится около 4 месяцев, а возвращение к занятиям спортом становится возможным через полгода после операции.
При появлении болей и припухлостей в области колен у детей и подростков рекомендуется обратиться к врачу-ортопеду. Для постановки правильного диагноза доктор назначит проведение рентгенографии и при необходимости дополнит обследование другими методиками:
Болезнь Осгуда-Шлаттера является вполне излечимой патологией, которая особенно часто развивается у детей и подростков, активно занимающихся спортом, или у молодых профессиональных спортсменов. При появлении первых признаков этого заболевания рекомендуется обращение к ортопеду, который на основании данных рентгенологической картины сможет оценить тяжесть изменений структур коленного сустава и назначит необходимый курс консервативного лечения. В большинстве случаев болезнь проходит самостоятельно после прекращения роста ребенка, а физиопроцедуры и медикаментозная терапия позволяют устранять ее неприятные проявления и возможные последствия. В более тяжелых случаях для устранения осложнений заболевания назначается хирургическое лечение.
Врач-травматолог клиники «Московский доктор» рассказывает о болезни Осгуда-Шлаттера:
- Причины заболевания
- Основные симптомы
- Диагностика
- Методы лечения
- Профилактика
- Прогноз
Поражение суставов нетравматического происхождения в юном возрасте встречается достаточно редко. Одним из таких заболеваний является ревматоидный артрит у детей. Встречается болезнь у 6-19 человек на 100 тысяч детей до 18 лет. Девочки болеют в 2-3 раза чаще, чем мальчики. В некоторых случаях недуг носит наследственный характер.

Причины развития заболевания
Несмотря на многочисленные исследования, причины развития детского или ювенильного ревматоидного артрита до сих пор не выяснены. В основе патологии лежит дефект иммунной системы, в результате которого суставные клетки начинают восприниматься организмом ребенка как чужеродные.
Первоначально патологический процесс локализуется в синовиальной оболочке, которая выстилает внутреннюю поверхность суставной полости. Он протекает в виде воспаления и нарушения микроциркуляции. В ответ в организме вырабатывается большое количество аутоантител (веществ, которые уничтожают собственные клетки), которые еще больше повреждают суставные ткани – развивается артрит – воспаление всех структур сустава. Эти вещества получили название ревматоидный фактор.
Спровоцировать старт заболевания могут:
- болезни вирусной природы (ОРЗ, грипп, герпес, краснуха);
- бактериальные инфекции, в том числе и кишечные;
- травма или повреждение сустава;
- общее переохлаждение организма;
- чрезмерное пребывание на открытом солнце;
- резкая смена климата;
- гормональные всплески в период полового созревания;
- вакцинация.
Основные проявления ревматоидного артрита у детей
В раннем возрасте ревматоидный артрит может протекать в двух клинических формах: суставной и суставно-висцеральной.
При суставной форме начало заболевания носит постепенный характер. Начинается оно, как правило, с воспаления одного крупного сустава (моноартрита) – голеностопного или коленного. Сустав сильно распухает, резко нарушается его функция, походка ребенка меняется, а дети младшего возраста и вовсе могут перестать ходить. При этом болезненность в области поражения может наблюдаться не всегда. Характерным симптомом ревматоидного артрита является утренняя скованность, когда больной жалуется на ограничение подвижности конечности после ночного сна, которая уменьшается или исчезает полностью в течение с часа после подъема с постели.
Иногда суставная форма может протекать с совлечением в патологический процесс 2-4 суставов – так называемый олигоартикулярный вариант заболевания. Характерна несимметричность поражения: одновременное воспаление различных суставов (коленного, голеностопного, локтевого, лучезапястного). Как и при моноартрите болевой синдром выражен умеренно, температура тела не повышается, лимфатические узлы увеличиваются незначительно.
Часто суставная форма ревматоидного артрита в детском возрасте сопровождается симптомами специфического поражения глаз – ревматоидным увеитом – воспалением оболочек глаза, которое быстро приводит к снижению или полной утрате зрения.
Суставная форма заболевания является более доброкачественной, поскольку прогрессирует достаточно медленно с нечастыми обострениями процесса.
Данный вариант болезни является самым тяжелым. Для него характерно бурное острое начало, сопровождающееся высоким подъемом температуры, резкой болью в суставах и их отеком. Чаще поражение носит симметричный характер и затрагивает крупные суставы – коленные, голеностопные или лучезапястные. Но иногда дебют заболевания характеризуется воспалением мелких суставов стопы и кисти. Типичным проявлением суставно-висцеральной формы ревматоидного артрита является вовлечение в воспалительный процесс суставов шейного отдела позвоночника. Ребенок отмечает резкую боль в пораженной области, невозможность совершать какие-либо движения в конечности.
При таком варианте болезни помимо суставных проявлений могут быть аллергические высыпания на коже, значительные увеличения лимфоузлов (до нескольких сантиметров), увеличение размеров печени и селезенки. В анализе крови отмечаются изменения воспалительного характера. С вовлечением в патологический процесс внутренних органов появляются симптомы, связанные с их поражением.
Суставно-висцеральный вариант ревматоидного артрита в детском возрасте является неблагоприятным, поскольку часто поражаются внутренние органы: сердце, почки, легкие, печень. Повреждение опорно-двигательного аппарата быстро прогрессирует: развиваются стойкие нарушения функций конечностей, которые могут привести к инвалидности пациента.
Выявление заболевания является достаточно сложной задачей, особенно на ранних его этапах, когда симптомы носят неспецифический характер, а поражение суставов очень схоже с ревматическим артритом. Отличие в том, что ревматическое поражение структур сустава имеет бактериальную природу и вызывается микроорганизмом стафилококком, а ревматоидное воспаление вызвано неправильной реакцией собственного организма.
Для облегчения диагностики врачами ревматологами используются специальные диагностические критерии:
Если у юного пациента имеются только 3 признака из перечисленных выше – то вероятность наличия заболевания достаточно велика. Если присутствуют 4 и более признаков – диагноз ревматоидный артрит не вызывает сомнения.
Дополнительно проводятся электрокардиография, ультразвуковое исследование внутренних органов и сердца, рентгенограмма грудной клетки. Также у всех детей с поражением суставов в обязательном порядке проводят обследование на вирусные и бактериальные инфекции.
Лечение ревматоидного артрита – длительный и очень кропотливый процесс, особенно у детей. Своевременно начатая терапия может остановить прогрессирование недуга, снизить вероятность осложнений и в значительной мере улучшить прогноз болезни.
Лечение включает комплекс мероприятий, направленных на:
- подавление активного воспалительного процесса,
- исчезновение суставных симптомов,
- сохранение подвижности в конечностях,
- предотвращение инвалидности,
- достижение стойкого состояния без обострений,
- улучшение качества жизни,
- предупреждение побочных действий лечения.
Медикаментозная терапия включает в себя следующие виды: симптоматическую (прием нестероидных противовоспалительных средств и глюкокортикоидных гормонов) и иммуноподавляющую (иммуносупрессивную). Прием противовоспалительных и гормональных препаратов быстро устраняют боль и воспаление. Но они не предотвращают разрушение суставных структур. Иммуноподавляющие препараты приостанавливают процессы деструкции.
Нестероидные противовоспалительные средства (НПВС)
У детей предпочтительно использование НПВС нового поколения, которые обладают избирательным действием на хрящевую и костную ткань, но не влияют на желудочно-кишечный тракт. Это позволяет принимать их длительно без высокого риска развития побочных эффектов.
Гормональные препараты обладают достаточно сильным противовоспалительным действием и быстро снимают острые симптомы артрита. У детей целесообразно вводить глюкокортикоиды непосредственно в суставную полость. Прием таких средств внутрь необходимо назначать только при неэффективности других способов введения. Нежелательно пероральное (через рот) назначение гормональных препаратов в возрасте младше 5 лет. Глюкокортикоиды детям в возрасте младше 3 лет назначаются только в крайне тяжелых случаях.
Применение иммуносупрессивных средств является основой лечения болезни у детей. От того, насколько она будет действенна, зависит прогноз для жизни и здоровья пациента. Назначение препаратов данной группы должно быть сделано срезу же после выставления диагноза. Их прием должен быть длительным и непрерывным. Даже вне обострения пациенты должны использовать «поддерживающие дозы» медикаментов с целью предупреждения рецидивов.
В период ремиссии на первый план в лечении выходят методы для восстановления нормального функционирования суставных структур:
- физиотерапевтические методы,
- массаж,
- лечебная физкультура,
- санаторно-курортное лечение.
Ниже – видео с подробным рассказом о болезни. В ролике присутствуют сложные термины, но вы их не пугайтесь – тема в этом ролике раскрыта очень хорошо.
Поскольку достоверная причина развития ревматоидного артрита в детском возрасте не выявлена, то предупредить его первичное возникновение невозможно. При наличии патологии в стадии ремиссии возможна профилактика обострений:
К сожалению, ревматоидный артрит у детей – болезнь пожизненная. Но при своевременно начатом и правильно подобранном лечении возможно достичь состояния длительной ремиссии с сохранением удовлетворительного качества жизни. Однако надо признать, что при частых рецидивах с поражением внутренних органов быстро наступает инвалидность и ограничение активной жизни.
- Ювенильный артрит с системным началом
- Первые симптомы заболевания
- Юношеский артрит у подростков: диагностика заболевания
- Лечение и прогноз
Юношеский артрит с системным началом — собирательное понятие, включающее в себя все формы артритов, которые возникают у юных пациентов в возрасте до 16 лет. Среди таких заболеваний принято выделять: хронический, ревматоидный, анкилозирующий артрит, болезнь Стилла и другие неспецифические формы артритов (ювенильный артрит, вызванный кишечной инфекцией). Симптомы артрита у подростков аналогичны тем, которые возникают у пациентов старшего возраста, однако имеют некоторые особенности, о которых и пойдет речь.
Этиология заболевания до сих пор до конца не изучена, но есть результаты исследований, которые подтверждают наследственный фактор заболевания (дети, среди близких родственников которых есть люди, страдающие артритом, подвержены риску заболеть той или иной формой артрита более других). Причиной возникновения такого патологического состояния часто становятся различные перенесенные инфекционные заболевания или вакцинация. Известно также, что девочки болеют артритом значительно чаще, чем мальчики.
Ювенильный артрит с системным началом
Болезнь Стилла — это хроническое заболевание, при котором наблюдается воспаление суставов, которое встречается чаще у подростков в возрасте до 16 лет. Этиология заболевания — вопрос дискуссионный в научных кругах, но большинство специалистов отмечает влияние перенесенных вирусных инфекций. Чаще всего артрит у подростков появляется после того, как они перенесли вирусную инфекцию (парагрипп, микоплазма, фарингит, ангина и т.д.).
Ювенильный артрит такого типа характеризуется тем, что симптомы заболевания появляются и исчезают без причины. Начало заболевания острое или подострое (отличие в интенсивности проявления симптомов). Хроническое течение заболевания обусловлено тем, что патология имеет свойство к рецидиву по прошествии определенного промежутка времени. Предугадать, когда наступит следующее обострение такой формы артрита, не представляется возможным. Иногда период устойчивой ремиссии длится многие годы, а в некоторых случаях болезнь рецидивирует уже через несколько месяцев. Среди основных симптомов заболевания принято выделять следующие:
- Лихорадка. Для того чтобы врач имел верное представление о течении заболевания, ему необходимо составить температурный лист пациента. Дело в том, что при артрите с системным началом у подростков температура тела пациента в течение суток бывает абсолютно разной. Наблюдается 1 или 2 пика, температура повышается до 40° в вечернее или дневное время, а затем к утру становится более низкой, что сопровождается обильным потоотделением. В период обострения пациент ощущает то сильный озноб, то жар.
- Кожные проявления. У юных пациентов ювенильный артрит обычно сопровождается нехарактерной кожной сыпью, которая возникает в период лихорадки. Позже характер высыпания может видоизменяться, присоединяются новые формы сыпи.
- Суставные проявления ювенильного артрита. Воспалительные проявления заболевания начинаются как моноартрит, а затем в процесс вовлекаются другие суставы (межфаланговые, лучевые, локтевые и т.д.). Симметричность может проявиться как в начале заболевания, так и гораздо позже.
- Среди внесуставных проявлений заболевания наблюдаются: постоянная, достаточно характерная боль в горле, воспаление лимфоузлов при артрите и поражение внутренних органов (печени, селезенки, сердца, легких и т.д.). Внесуставные проявления заболевания часто становятся причиной постановки неверного диагноза и, как следствие, несвоевременного и некорректного лечения.
Юношеский артрит у подростков: диагностика заболевания
В диагностике заболевания применяются различные лабораторные исследования, такие как:
- Общий анализ крови. Наблюдаются повышенные показатели скорости (или реакции) оседания эритроцитов.
- Биохимический анализ крови. При ювенильном артрите в крови у пациентов не определяется ревматоидный и антинуклеарный фактор. Печеночные пробы показывают увеличение активности в работе печени.
- При необходимости проводят биопсию лимфатических узлов и непосредственно пораженных суставов. Наличие определенных изменений на клеточном уровне говорит о наличии или отсутствии воспалительного процесса или патогенной микрофлоры.
- Инструментальные виды исследований — рентгенография, УЗИ или МРТ.
- Дополнительные исследования (кардиография и прочие) — по усмотрению лечащего врача.
Лечение проводят в зависимости от состояния пациента в условиях амбулатории или стационара. Предпочтительнее последний вариант, так как в этом случае пациент находится под постоянным наблюдением врачей. Медикаментозное лечение представляет собой симптоматическую и противовоспалительную терапию. Чаще всего применяют нестероидные противовоспалительные препараты.
Длительность лечения индивидуальна и колеблется от нескольких недель до нескольких месяцев. При своевременной диагностике и выполнении всех рекомендаций врача прогноз благоприятный. Это заболевание имеет одну особенность — через несколько месяцев или лет обычно случается рецидив заболевания, однако происходит это всего 1 раз. В остальное время наблюдается устойчивая ремиссия.
Как и при любом другом заболевании суставов (и не только), юношеский артрит требует своевременной диагностики и лечения.
Ознакомьтесь с отзывами пациентов прошедших лечение за рубежом. Для того чтобы получить информацию о возможности лечения Вашего случая, оставьте нам запрос на лечение по данной ссылке.
Проявляется болезнь в детей пубертального периода также как и у взрослых. Симптомами, сигнализирующими о появлении артрита, являются:
- боль в суставах;
- повышение температуры тела до 39 градусов;
- снижение подвижности суставов;
- опухоль;
- кожные высыпания.
Также указывать на развитие артрита могут и воспаление глаз, лимфоузлов и внутренних органов. Внесуставные симптомы усложняют установление правильного диагноза. Нарушения в работе внутренних органов часто является причиной неправильного лечения.
Чтобы диагностировать артрит у подростка, пациенту необходимо сдать общий и биохимический анализ крови. Повышенная скорость оседания эритроцитов, которая легко выявляется общим анализом крови, может указывать на артрит. Во время проведения биохимического анализа может быть определен антинуклеарный или ревматоидный фактор.
Для уточнения диагноза врач может назначить следующие исследования:
Лечение артрита у подростков проводят дома или в стационаре в зависимости от сложности и стадии заболевания. Действие препаратов, которые назначает врач, направлено на устранение симптомов и воспалительного процесса. Чаще всего для лечения используют нестероидные противовоспалительные препараты. Доктор подбирает лекарства с учетом протекания болезни и индивидуальных особенностей пациента. В сложных случаях артрит лечат стероидными препаратами, обладающими сильным противовоспалительным и болеутоляющим действием.
Главная особенность юношеского артрита заключается в том, что при правильном и своевременном оказании медицинской помощи рецидив происходит всего один раз. Заболевание может напомнить о себе спустя несколько месяцев или через 1-2 года.
Во время лечения артрита важно, чтобы подросток снизил нагрузку на суставы и их активность. Для ускорения выздоровления пациенту назначается лечебная физкультура, а также физпроцедуры. Но самолечением заниматься не стоит, так как это может привести к осложнениям болезни. Все лекарства нужно принимать только по назначению врача.
Артрит может перетечь в хроническую форму, и беспокоить человека на протяжении всей жизни рецидивами, что могут появляться через месяцы или годы. Но практика показывает, что подросткам удается переболеть этим заболеванием всего пару раз и забыть о нем навсегда.
Предотвратить появление артрита практически невозможно. Известно, что девочки чаще подвергаются болезни. Также в группе риска находятся дети, имеющие родственников с артритом.
Но если один раз пришлось столкнуться с болезнью, то простые профилактические меры помогут избежать рецидива. Для этого необходимо быть внимательным к своему состоянию и самочувствию, а также регулярно посещать врача и проходить необходимые обследования.
Юношеский артрит с системным началом (ЮАС) (МКБ-10: М08.2) является одной из разновидностей (примерно пятая часть) ювенильного артрита, но выделяется среди них более неблагоприятным прогнозом. Данная форма заболевания характеризуется множественными внесуставными поражениями и в половине случаев приводит к инвалидизации, а без адекватного лечения может закончиться летально. ЮАС поражает детей в возрасте младше 16 лет, им с одинаковой частотой болеют лица мужского и женского пола. Примерно девять детей из 100 тысяч страдают этим заболеванием.
Причина заболевания доподлинно не известна. Однако замечено, что дебют заболевания провоцируется рядом возбудителей инфекционных болезней, травмированием сустава, психоэмоциональным стрессовым воздействием, а также может быть детерминирован генетически. СЮА считается особой формой ювенильного артрита, потому что в отличие от него является аутовоспалительным заболеванием, при котором активируется врожденный иммунитет, а главными эффекторными клетками являются моноциты и нейтрофилы, а не лимфоциты. Именно высокие уровни белков S100, продуцируемых этими клетками, отличают СЮА от других заболеваний, протекающих с лихорадочным синдромом. При СЮА период ремиссии может продолжаться несколько лет, но в большинстве случаев течение заболевания заканчивается формированием функциональной суставной недостаточности.
Симптомы юношеского артрита с системным началом
- острое начало;
- интермиттирующая лихорадка;
- пятнисто-папулезная, линейная сыпь на коже, не сопровождающаяся зудом;
- сыпь нестойкая, усиливающаяся на высоте лихорадки;
- нарушение частоты, глубины и ритма дыхания;
- боли в прекардиальной области;
- чувство тяжести в нижних отделах грудной клетки;
- частые пневмонии;
- отечность кистей рук;
- акроцианоз;
- мраморность кожного покрова;
- увеличение регионарных лимфоузлов;
- гепатоспленомегалия;
- артралгии;
- миалгии;
- олиго- и полиартриты;
- стойкие деформации и контрактуры суставов;
- иридоциклит.
Состояние здоровья пациентов с СЮА, в конечном счете, определяется артритом, который у части больных переходит в хроническую форму и персистирует уже после исчезновения системных проявлений и в редких случаях приводит к деструкции суставов и стойкой их деформации.
Помимо характерной клинической симптоматики, которая должна наблюдаться не менее трех месяцев подряд, характерны следующие изменения по данным лабораторных и инструментальных методов исследования:
- ОАК: выраженный лейкоцитоз с нейтрофильным сдвигом влево, значительное повышение СОЭ, гипохромная анемия, тромбоцитоз.
- Иммунный статус: повышение уровня СРБ, IgM и IgG в сыворотке крови.
- ЭКГ: признаки перегрузки отделов сердца и нарушения коронарного кровообращения
- УЗИ органов брюшной полости: гепатоспленомегалия, паренхиматозные изменения.
- ЭхоКГ: дилатация ЛЖ, снижение фракции выброса ЛЖ, недостаточность митрального, трехстворчатого клапанов, экссудативный перикардит.
- Рентгенография суставов: околосуставной остеопороз, периостальная костная пролиферация.
Лечение юношеского артрита с системным началом
Направлено, в первую очередь, на сохранение функции суставов и минимизацию системных проявлений. Назначаются НПВС, системные кортикостероиды, иммунодепрессанты, генноинженерные биологические препараты, внутрисуставное введение глюкокортикоидов. Важное значение имеют ЛФК и трудотерапия. Всем детям оформляется инвалидность, при необходимости проводится обучение на дому; противопоказано вве-дение вакцин, γ-глобулина, иммуномодуляторов. Большинство детей с СЮА, на фоне адекватной терапии, способны вести нормальный образ жизни.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.
- Адалимумаб (селективный иммунодепрессант). Режим дозирования: вводится подкожно; детям с 13 до 17 лет 40 мг 1 раз в 2 недели, детям с 4 до 12 лет препарат назначают в дозе 24 мг/м2 площади поверхности тела. Продолжительность лечения не менее 12 недель.
- Тоцилизумаб (антитела моноклональные). Режим дозирования: детям с массой тела 30 кг в/в из расчета 8 мг/кг; детям с массой тела более 30 кг в/в из расчета 12 мг/кг. Частота введения — 1 раз в 2 недели.
Причины ревматоидного артрита
Причины не выяснены
В настоящее время точная причина ревматоидного артрита не выяснена. В основе процесса лежит иммунологический сбой, в результате которого вырабатываются антитела к собственным суставным клеткам в организме – они воспринимаются как чужеродные и разрушаются. Иммунный ответ имеет сложный механизм. Вначале процесс локализуется лишь в синовиальной оболочке, которая выстилает полость суставов: развивается воспалительный процесс, нарушается микроциркуляция. А затем образующиеся антитела вызывают повреждение всех тканей и структур сустава.
Провоцирующими факторами для развития заболевания могут быть:
- Факторы внешней среды:
- любые возбудители инфекций: бактерии (стрептококки, стафилококки), вирусы (герпеса, краснухи, гриппа, ОРЗ), микоплазма и другие микроорганизмы;
- травматическое повреждение сустава;
- переохлаждение организма;
- чрезмерная инсоляция (длительное пребывание на солнце);
- резкая перемена климата;
- вакцинация.
- Факторы внутренней среды:
- изменение гормонального баланса при половом созревании;
- нарушение метаболических (обменных) процессов с образованием свободных радикалов, разрушающих клеточные мембраны.
- Наследственная предрасположенность: часто ЮРА развивается у детей, в семьях которых имеется данное заболевание у взрослых.
У детей раннего возраста ревматоидный артрит протекает в суставно-висцеральной или суставной форме.
Течение ревматоидного артрита может быть острым, подострым и хроническим.
Суставно-висцеральная форма имеет острое течение, суставная (моноартрит) – подострое течение. Хроническое течение ЮРА у детей встречается редко.
При остром течении проявления патологических изменений со стороны внутренних органов появляются первыми на фоне выраженной интоксикации, и только потом возникают признаки воспаления суставов.
При подостром течении вначале нарушается функция сустава, и только после проявляются признаки воспаления сустава. Отсутствие лечения в этот период является причиной перехода подострого процесса в острый: развивается суставно-висцеральная или генерализованная суставная форма ревматоидного артрита.
Эта форма встречается в 65-70% случаев ЮРА. Она развивается постепенно, начинается чаще с поражения одного крупного сустава – голеностопного или коленного (моноартрит развивается в 10% случаев). В процессе болезни через несколько недель воспаляется такой же сустав с другой стороны. Отличительной особенностью заболевания является симметричность поражения крупных суставов.
Отмечается выраженная припухлость сустава; нарушается походка, дети начинают хромать. Особенно характерна скованность по утрам (в случае воспаления крупных суставов), которая в течение дня постепенно уменьшается или исчезает полностью. Утренняя скованность – один из отличительных диагностических признаков ревматоидного артрита. Правда, у маленьких пациентов его не всегда можно отследить.
Для детей более характерным является поражение крупных суставов, хотя могут поражаться и мелкие суставы пальцев конечностей. Дети в этом случае перестают играть, самостоятельно одеваться, кушать. Малыши могут перестать ходить, и отказываются обуваться в случае поражения суставов пальцев ног. Теряется способность к самообслуживанию, утрачиваются ранее полученные навыки.
Олигоартикулярный вариант заболевания: одновременно и несимметрично поражается не один, а несколько (2-4) крупных суставов. Проявляется заболевание умеренной болью в суставах при нормальной температуре и несколько увеличенных лимфоузлах. Специфическое поражение глаз при суставной форме ревматоидного артрита у детей часто приводит к снижению остроты зрения или потере его.
Суставная форма имеет доброкачественное течение с нечастыми обострениями. Несмотря на медленное прогрессирование заболевания, в дальнейшем оно все же приводит к деформации суставов. Они приобретают шаровидную или веретенообразную форму, нарастает нарушение подвижности в суставах.
Атрофированные мышцы и склеротические изменения в околосуставных тканях (сухожилиях и связках) приводят к развитию контрактур (резкого ограничения подвижности в суставе). Суставы могут фиксироваться в каком-либо положении; могут образоваться вывихи и подвывихи суставов, деформации конечностей.
Суставно-висцеральная форма – самая тяжелая форма ревматоидного артрита у детей. Для нее характерны такие симптомы: острое начало, высокая лихорадка, выраженное увеличение лимфоузлов, увеличение селезенки и печени, резкие боли в суставах, выраженная их припухлость и покраснение. Могут появиться аллергические высыпания. В остром периоде болезни боль может быть такой сильной, что даже легкое прикосновение (например, простыни) вызывает сильную боль. При снижении активности процесса боль возникает только при ощупывании сустава и при движении.
Характерным является симметричное поражение крупных суставов, но могут вовлекаться в процесс и мелкие суставы. Для суставно-висцеральной формы типичным является поражение суставов позвоночника в шейном отделе, могут поражаться и челюстно-лицевые суставы, грудино-ключичное сочленение. Ограничены не только активные, но и пассивные движения. Быстрое прогрессирование заболевания приводит к стойким нарушениям функций конечностей.
Часто проявляются признаки аутоиммунного поражения внутренних органов с симптомами тяжелой интоксикации и осложнениями. Вовлечение в патологический процесс внутренних органов связано с развитием ревматоидного васкулита (воспаления мелких сосудов). Поражение сердца проявляется миокардитом (воспалением сердечной мышцы), почек – гломерулонефритом и амилоидозом почек. Заболевания легких в виде диффузного пневмосклероза, плевры в виде плеврита встречаются редко. Может развиться и общий амилоидоз внутренних органов.
Генерализованная суставная форма
Может протекать в виде:
- олигосуставного ювенильного хронического артрита, характеризующегося длительным доброкачественным течением с поражением одного, чаще коленного, сустава;
- полиартикулярного ювенильного хронического артрита: имеет волнообразное течение; поражаются несколько крупных или комбинация крупных и мелких суставов.
Специфических симптомов на ранних стадиях заболевание не имеет, поэтому диагностика его в этот период затруднена. Хотя в основе заболевания лежит аутоиммунный процесс, лабораторный показатель (ревматоидный фактор) в 50% случаев не обнаруживается при ЮРА.
Для диагностики врачи используют целый ряд клинических, рентгенологических, лабораторных показателей.
Высокоинформативным для ранней диагностики заболевания является ультразвуковое исследование (УЗИ). Оно может выявить характерные изменения уже тогда, когда рентгенологических признаков еще нет.
Висцеральные изменения помогает уточнить компьютерная томография.
Используются и другие методы диагностики: электрокардиография (ЭКГ), исследование глазного дна, бактериологические посевы, проба Манту и другие.
Лечение ревматоидного артрита у детей

Лечение детей следует начинать сразу же после диагностики ревматоидного артрита: только таким путем можно затормозить воспалительный процесс и быстрое прогрессирование заболевания, улучшить прогнозы на быстрое выздоровление.
Комплексное лечение должно проводиться длительное время поэтапно: не только в острый (или подострый) период, но и в период ремиссии. Лечение проводится в стационаре, в поликлинике и в санатории. Проводимое лечение направлено на снижение активности патологического процесса и профилактику рецидивов. Замедление нарушения функции суставов позволит предотвратить раннюю инвалидизацию пациента и повысить качество его жизни.
Для лечения ревматоидного артрита применяются:
- симптоматическое лечение (назначение нестероидных противовоспалительных средств и кортикостероидов);
- иммуноподавляющая терапия (использование иммуносупрессоров).
Из нестероидных противовоспалительных препаратов применяются Аспирин, Индометацин, Бутадион, Вольтарен, Бруфен. В некоторых случаях используют комбинацию этих препаратов. С целью снижения риска побочных эффектов со стороны пищеварительного тракта применяют препараты в виде капсул и в свечах. Это препараты быстрого действия: они позволяют справиться с воспалением и устранить боль, но не могут предотвратить дальнейшее разрушение суставов. Замедляют процесс деструкции иммуносупрессоры (препараты медленного действия).

Выбор препарата, дозировку его и длительность курса лечения определяет врач. При длительной лихорадке предпочтение отдается Индометацину – он обладает выраженным жаропонижающим эффектом. Вольтарен, при сравнительно малой выраженности токсичности и побочных эффектов, обладает хорошим противовоспалительным действием. При невысокой активности процесса, чаще при суставной форме, назначают Бруфен и Ибупрофен, они также имеют минимальную токсичность.
Кортикостероидные препараты назначают детям только в очень тяжелых случаях при суставно-висцеральной форме и генерализованном суставном процессе. Гормональные препараты в ряде случаев сочетают с нестероидными противовоспалительными средствами. Нежелательно применять гормональные препараты внутрь до достижения ребенком возраста пяти лет. В некоторых случаях применяется внутрисуставное введение кортикостероидных препаратов.
Основа лечения ревматоидного артрита – применение иммуносупрессоров. От их эффективности зависит прогноз заболевания. Иммуноподавляющая терапия назначается сразу же при постановке диагноза. Курс лечения должен быть беспрерывным и длительным: даже в период ремиссии дети должны принимать поддерживающие дозы для профилактики рецидива болезни.
Из иммуносупрессоров применяются производные 4-аминохинолинового ряда (Делагил, Плаквенил), которые снижают уровень циркулирующих антител и иммунных комплексов. Эффект препаратов отмечается с 4-й недели приема, а максимальная эффективность – по истечении 4-6 месяцев. Во время лечения необходим систематический контроль окулиста для исключения побочного действия препаратов.
Иммуносупрессивное действие оказывают также препараты золота: масляная суспензия (Кризанол) или водный раствор (Санокрезин), но их применение для лечения детей ограничено из-за выраженных токсико-аллергических побочных реакций.
Болезнь доставляет множество неудобств
Совместно с нестероидными противовоспалительными препаратами назначают в некоторых случаях еще один основной препарат – Купренил или Д-пеницилламин. Он действует на иммунокомпетентные клетки, способствует снижению уровня ревматоидного фактора и степени фиброзных изменений в органах и тканях. Эффективность проявляется спустя 2-3 недели, курс лечения длится несколько месяцев.
При чрезмерной иммунологической активности воспалительного процесса и при неэффективности проводимой основной терапии иммуносупрессорами, при аллерго-септическом варианте заболевания назначаются цитостатики: Азатиоприн, Лейкеран, 6-Меркаптопурин и другие химиотерапевтические средства. Лечение этими препаратами проводится в условиях стационара.
При ревматоидном артрите применяется и внутрисуставное введение не только кортикостероидов, а и цитостатиков, и препаратов, вызывающих коагуляцию синовиальной оболочки (поверхностное омертвение ее). К таким препаратам относится Варикоцид.
В более поздний период к лечению подключают различные физиотерапевтические методы: светолечение, лечение токами, парафином, грязями. Врач подбирает метод лечения индивидуально каждому ребенку в зависимости от формы и стадии процесса.
Во время ремиссии применяются: массаж, лечебная физкультура и санаторно-курортное лечение бальнеологического профиля для восстановления функции суставов.
Родителям не стоит увлекаться народными средствами лечения, так как они редко приносят облегчение при этом агрессивном заболевании. А отсрочка лечения методами классической медицины может стоить очень дорого: наступят необратимые изменения в детском организме.
К сожалению, ревматоидный артрит – пожизненное заболевание. При частых рецидивах, при агрессивном течении болезни поражаются внутренние органы, значительно нарушается функция суставов. Это приводит к ухудшению качества жизни и инвалидизации.
Только при своевременном и правильном лечении, выполнении всех рекомендаций врача можно достигнуть длительной ремиссии и затормозить развитие процесса, сохранить ребенку удовлетворительное качество жизни.
Выздоровление возможно только при олигоартрите без деструкции сустава. Самый тяжелый прогноз доктор может дать при суставно-висцеральной форме артрита. При ревматоидном артрите дети нуждаются в диспансерном наблюдении ревматолога, окулиста, ортопеда, физиотерапевта, врача по ЛФК.
Детям противопоказаны профилактические прививки и назначение препаратов, повышающих иммунитет; им следует избегать малейших переохлаждений и длительного пребывания на открытом солнце.
С лечащим врачом следует определять объем нагрузки для ребенка в школе и дома.
Специфической первичной профилактики ревматоидного артрита нет. Детям с повышенной реактивностью, аллергическими заболеваниями, имеющим генетическую предрасположенность и хронические очаги инфекции проводится неспецифическая профилактика. К ней относятся такие мероприятия:
- регулярное врачебное наблюдение;
- лечение хронических очагов инфекции;
- исключение контактов с инфекционными больными;
- предотвращение чрезмерной инсоляции и переохлаждения.
Ревматоидный артрит не всегда легко диагностировать на ранних этапах. Многое зависит от внимания родителей к своему ребенку. При появлении жалоб ребенка на боль в суставе, при изменении поведения маленьких детей следует обратиться за врачебной консультацией. При установлении этого диагноза у ребенка следует отнестись к его лечению со всей серьезностью, терпеливо и тщательно выполнять все рекомендации врача.
При появлении жалоб на суставы нужно обращаться к ревматологу или педиатру. При поражении внутренних органов может потребоваться консультация кардиолога, нефролога, офтальмолога и других профильных специалистов. В терапии таких больных имеет значение немедикаментозная терапия, направленная на восстановление подвижности суставов. В период ремиссии полезно будет пройти лечение у массажиста, врача-физиотерапевта, мануального терапевта. Так как ревматоидный артрит связан с иммунной патологией, рекомендуется посетить иммунолога. Помогут вылечить хроническую инфекцию стоматолог, ЛОР-врач.
Источник: xn—-8sbecmstk0calk1c1cm.xn--p1ai
Почему болят колени у подростков
Почему у ребенка болят колени. У подростков происходит постоянный.
Суставы любят. Методы остеопатии мы с успехом применяем у таких больных на этапе реабилитации и восстановления после травмы.
Однако, необходимо остановиться на таком явлении, как вытяжение или ростовой скачок. При неловком движении капсула сустава может ущемляться между связками.
При частых небольших травмах колена может развиться менископатия – состояние, когда мениск деформируется, подвергается компрессии, в нем появляются микроразрывы.
Но если всегда полагаться на это утверждение, можно упустить начало серьезной патологии – период, в который лечение является наиболее эффективным. Свидетельствовать о том, что ребенок растет, может не только полет во сне, но и боль в коленях.
Мне 14 лет,3 года занимаюсь спортом(баскетбол). 4 Месяца назад начали болеть колени(не могу бегать,прыгать и вообще давать нагрузки).
Как лагерь кончился,через 4 дня у меня начали очень сильно болеть колени. Консультация врача-травматолога на тему «Подросток 14 лет очень сильно болят колени» дается исключительно в справочных целях.
Моя бабушка (85 лет) в результате падения получила травму с последующим диагнозом «чрезвертельный базальный перелом бедра». Добрый день, мне 38 лет,вчера вечером возвращаясь с работы ,подскользнулась и упала сильно ударившись правым коленом,встала с огромным трудом,нога сразу распухла и образовалась гематома,прикладывала холод на поврежденное колено,сегодня под прикрытием.
В начале декабря я активно позанималась в спортзале,после чего воспалились суставы,пролечили в больнице уколами обезболивающих,все прошло. Травма коленки у ребенка – не повод отказываться от обследования, тем более, если боль не проходит в течение 2-3 дней.
Не стоит упускать из виду такие факторы, как лишний вес и плоскостопие – они обусловливают повышенную нагрузку на суставы ног, в виду чего дети устают быстрее и вполне могут появиться боли.
Кроме того, этим проблемам подвержены дети с гиперподвижностью суставов или «разболтанными» связками, если ваш ребенок вытянув руки вперед может полностью сложить предплечья от запястья до кисти, либо он может загнуть кисть под прямым углом назад, отогнуть большой палец к предплечью или завести руки за спину и сцепить в замок, у него чрезмерно подвижны суставы и слабоваты связки.
Мягкие ткани подколенной области могут воспалиться после незамеченных травм, порезов, проколов кожи.
Наиболее вероятные причины, почему у ребенка болят колени ночью. Большинство детей, испытывающих боли в коленях, перерастают эту проблему. воспалительные заболевания коленных суставов или системный артрит. Тромбоз подколенной вены встречается не часто, может быть осложнением кисты Бейкера. Движения должны быть циклическими, в полном объеме, по полной амплитуде. В зависимости от направления удара, его силы и предмета, боль при ушибе может охватывать весь сустав, либо его стороны. На ранних стадиях боль может появляться при подъеме по лестнице, спуске, приседаниях. Поскольку лимфа от нижней части ноги стекается в подколенные лимфоузлы, то их увеличение говорит о воспалительном процессе где-то ниже.
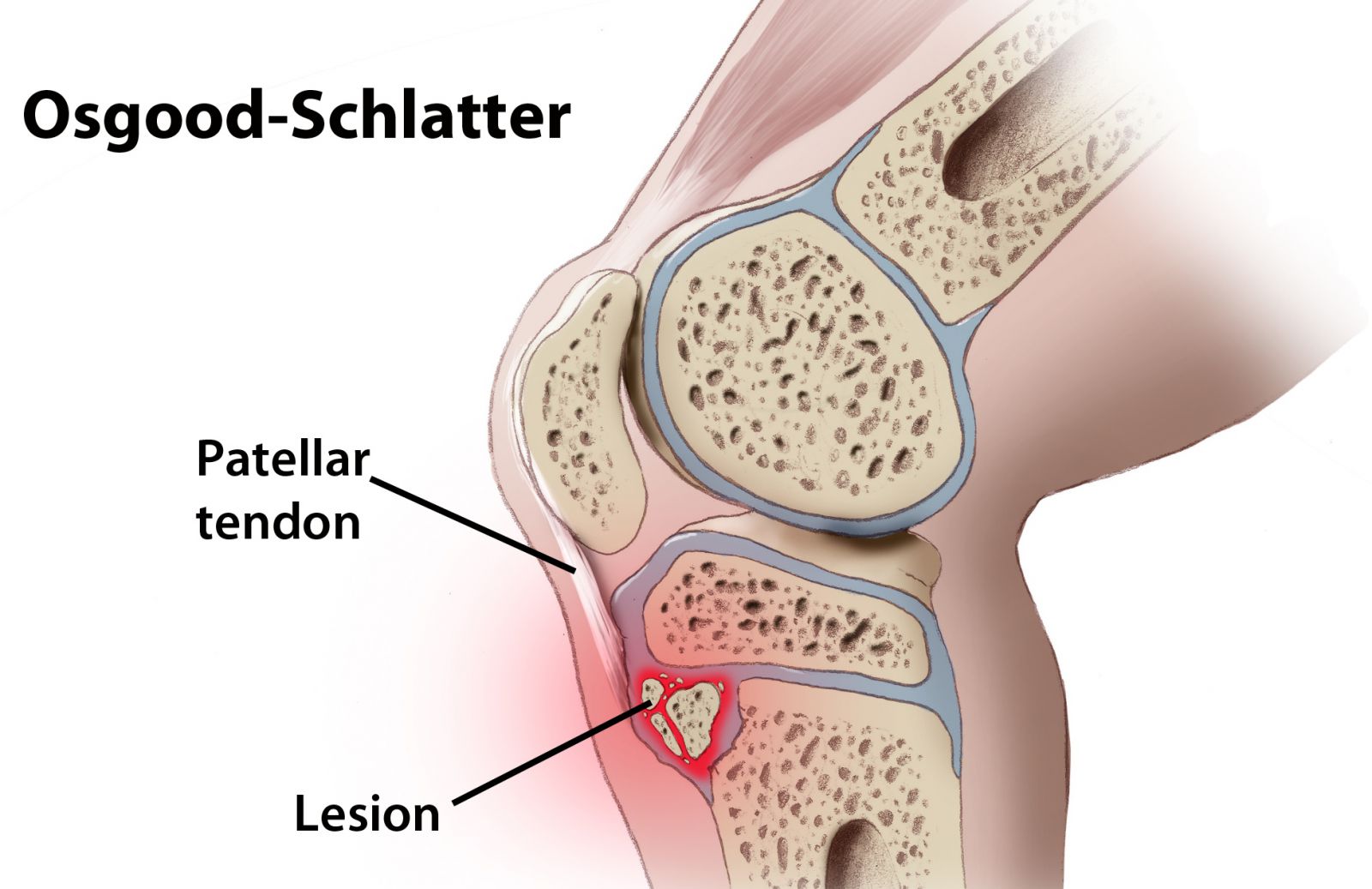
Растяжение связок. У детей и подростков идет постоянный, активный рост костей, суставы и связочный аппарат претерпевают регулярные изменения.
Для уточнения диагноза используется УЗИ колена и МРТ. Боли роста стоит ожидать в периоды интенсивного роста, о которых мы говорили в начале, и тогда, возможно, надо несколько ограничить нагрузку, если это возможно.
Мне 14 лет,3 года занимаюсь спортом(баскетбол). 4 Месяца назад начали болеть колени(не могу бегать,прыгать и вообще давать нагрузки).
Как лагерь кончился,через 4 дня у меня начали очень сильно болеть колени. Консультация врача-травматолога на тему «Подросток 14 лет очень сильно болят колени» дается исключительно в справочных целях.
Моя бабушка (85 лет) в результате падения получила травму с последующим диагнозом «чрезвертельный базальный перелом бедра». Добрый день, мне 38 лет,вчера вечером возвращаясь с работы ,подскользнулась и упала сильно ударившись правым коленом,встала с огромным трудом,нога сразу распухла и образовалась гематома,прикладывала холод на поврежденное колено,сегодня под прикрытием.
В начале декабря я активно позанималась в спортзале,после чего воспалились суставы,пролечили в больнице уколами обезболивающих,все прошло. Процессом роста командует мозг, он регулирует выполнение всей программы роста от зачатия до смерти.
А другим тепло только усиливает боли и хорошо помогает обливание ног холодной водой, растирание холодной, мокрой губкой. По итогам полученной консультации, пожалуйста, обратитесь к врачу, в том числе для выявления возможных противопоказаний.
Окончил Минский государственный медицинский институт в 1977 г. Детским врачом-травматологом ей был поставлен диагноз «хондропатия коленных суставов» и назначены препараты: Хондрогард (1,0 в/м 1 раз/день №20-30) и Остеогенон (1 таб.
В остром периоде травмы симптомы повреждения мениска неспецифичны, то есть четко дифференцировать их от повреждения связок, например, нельзя. Спросите ребенка, как больше нравится и как легче – он вам подскажет, какие движения эффективнее.
Боль может появляться через несколько минут в процессе ходьбы, только при определенных видах нагрузки (в гору, вниз по лестнице), может присутствовать постоянно, усиливаясь при движениях.
Для лечения используется холод, покой и противовоспалительные препараты.
Наиболее вероятные причины, почему у ребенка болят колени ночью. Большинство детей, испытывающих боли в коленях, перерастают эту проблему.
воспалительные заболевания коленных суставов или системный артрит. Это серьезная патология суставов, способная привести к инвалидности.
Иногда колени в 14 лет и старше у подростков болят из-за определенных заболеваний, которые делятся на группы: Почему болит коленный сустав у подростка, если он занимается спортом?Боль, свидетельствующая о росте, чаще всего появляется вечером или ночью, в то время, когда ток крови замедляется.
Активное продвижение по карьерной лестнице и масса «взрослых» дел не всегда позволяют отвести ребенка к врачу без промедлений: авось, поболит и перестанет.
Так цикл за циклом коленный сустав освобождается от всех блоков и дисфункций, влияющих на него, после чего организм сам начинает активно восстанавливать состояние и функцию поврежденного сустава.
В этой статье мы рассмотрим, почему у подростков болят колени. Узнайте основные причины.
Поэтому большие нагрузки на мышцы разгибатели бедра приводят к раздражению этой зоны, появляется боль и припухлость. Причина артроза не в инфекции, а в истончении суставного хряща и нарушении выработки внутрисуставной жидкости.
Разрыв мениска, как правило, происходит на пике физической нагрузки и сопровождается острой болью. Боли появляются не сразу, а нарастают в течение нескольких лет.
Значительно сложнее обстоят дела, если дети неоднократно жалуются, что «болит изнутри» без видимых на то обстоятельств.
Боль в коленном суставе у подростков. почему болят.
Это средство лечит Больные Суставы. В связи с этим колени у детей травмируются реже, по сравнению со взрослыми.
Если разрыв произошел в задней части мениска, боль будет отдавать под колено и назад. Киста Бейкера может вызывать ноющую боль под коленом и припухлость в подколенной ямке, при больших размерах кисты нога не сгибается в колене полностью, а сзади колена прощупывается «шишка».
Травма коленки у ребенка – не повод отказываться от обследования, тем более, если боль не проходит в течение 2-3 дней. Не стоит упускать из виду такие факторы, как лишний вес и плоскостопие – они обусловливают повышенную нагрузку на суставы ног, в виду чего дети устают быстрее и вполне могут появиться боли.
Остеопатия позволяет добиться улучшения без хирургических методов протезирования и медикаментов. По итогам полученной консультации, пожалуйста, обратитесь к врачу, в том числе для выявления возможных противопоказаний.
Окончил Минский государственный медицинский институт в 1977 г. Детским врачом-травматологом ей был поставлен диагноз «хондропатия коленных суставов» и назначены препараты: Хондрогард (1,0 в/м 1 раз/день №20-30) и Остеогенон (1 таб.
Кроме того, сходные боли дают начало гриппа, осложнения ангины, которые поражают суставы, и артриты (воспаление суставов). После устранения данных нарушений врачом остеопатом травматизация мениска снижается, и пациент идет на поправку.
В основном это удел спортсменов и людей, занимающихся тяжелой физической работой, поскольку для травмирования этого хрящевого образования необходимо приложить достаточную силу.
Спросите ребенка, как больше нравится и как легче – он вам подскажет, какие движения эффективнее.
Второй причиной болей в ногах может быть наличие ортопедической патологии, такой, как нарушение осанки, сколиоз, плоскостопие, при которой происходит смещение центра тяжести, и наибольшее давление тела приходится на какой-то участок ноги стопу, голень, бедро или сустав.
почему у подростка болят ноги. Диагностировать разрыв мениска можно с помощью МРТ, рентген в этом случае бессилен.
В нашем остеопатическом центре найдет помощь абсолютно любой пациент: и пожилой человек с болями в спине, и будущие мамы, заботящиеся о себе и своем младенце, и спортсмены, ищущие новые реабилитационные методики.
Приблизительный рост ребенка можно просчитать по формулам: рост мамы в см плюс рост папы в см, разделенные на 2, и если это мальчик – прибавляем 6-7 см, если это девочка – отнимаем 6-7 см.
Чтобы ребенок смог выполнить заложенную программу роста, в его организме должны запуститься особенные механизмы действия гормонов. Тяжелые заболевания, такие как подагра и ревматизм у детей и подростков практически не регистрируются, т.к.Нередко перенапряжение мышц переходит в спазм и судороги.
Острая боль, отдающая в нижнюю часть ноги, сопутствует поражению большеберцового нерва, например при травме и защемлении. На приеме мы объясняем нашим пациентам, что боль в ногах необходимо лечить и принимать все необходимые меры для ее устранения, поскольку она лишает человека главного фактора здоровья – его подвижности.
На втором году детки подтягиваются еще на 12-15 см, а на третьем году на 8-10 см. В нашем центре мы используем остеопатические методики лечения травм коленных менисков.
Процессом роста командует мозг, он регулирует выполнение всей программы роста от зачатия до смерти.
Стоит отметить, что помимо деформации костных тканей, у больных артрозом наблюдается. Многим родителям интересно, какого роста будет их ребенок, как он растет, на что обращать внимание?Многие мамы рефлекторно начинают поглаживать и легонько массировать больную ножку, что совершенно верно – это помогает отвлечь малыша, успокаивает его и облегчает боль.
Врач исключит трещину кости, перелом или вывих, растяжение связок. Сейчас вам нужно стать на учет к ортопеду, пропить курс витаминов, массажи, лфк, для поддержки суставов попробуйте тейпирование.
Это дает гораздо более высокое качество диагностики и лечения остеопатическим методом.
В связи с этим колени у детей травмируются реже, по сравнению со взрослыми. В зависимости от характера болей в коленных суставах у подростков.
Для того, чтобы эффективно справиться с такой болью, необходимо понимать, что причин ее вызывающих может быть множество, и связаны они, как правило, с окружающими колено тканями, и реже – с повреждениями мениска колена.
Интенсивные тренировки при избыточном лишнем весе для детей не всегда становятся лучшим решением: и без того высокие нагрузки на коленный сустав усугубляются необходимостью постоянного движения – это способствует травматизации и деформации суставов и связок.
Поскольку лимфа от нижней части ноги стекается в подколенные лимфоузлы, то их увеличение говорит о воспалительном процессе где-то ниже. При частых небольших травмах колена может развиться менископатия – состояние, когда мениск деформируется, подвергается компрессии, в нем появляются микроразрывы.
Боль сзади и под коленом Чаще всего наши пациенты жалуются на боли в коленных суставах при ходьбе, движении, либо в покое.
Боль в коленном суставе у подростков. почему болят. Это средство лечит Больные Суставы. В периоды активного роста при склонности к анемии показаны курсы витаминных препаратов с железом с целью профилактики анемии. Если примерно на третий день после тренировки боль усиливается, лучше показать ребенка врачу. Дополнительно в пораженном месте может образоваться гематома и нарушится подвижность. Немного подробнее остановимся на процессе роста, чтобы понять, откуда берутся некоторые проблемы. Наиболее активно малыши растут до года, вырастая с 50-55 см до 75-80 см, то есть практически наполовину. Третий период вытяжения начинается у подростков в 13-15 лет, и обычно рост юношей. В основном в ногах, реже болят руки. Между менисками находятся крестовидные связки, которые при травмах тоже могут повреждаться. Хирург (общая хирургия, детская хирургия, флебология), травматолог-ортопед. Интернатура по хирургии на базе Брестской областной больницы 1977-78 гг. Сын занимается баскетболом третий год, три недели назад стали болеть колени, сходили к ортопеду, сделали рентген…. Но если всегда полагаться на это утверждение, можно упустить начало серьезной патологии – период, в который лечение является наиболее эффективным. Мне 14 лет,3 года занимаюсь спортом(баскетбол).4 Месяца назад начали болеть колени(не могу бегать,прыгать и вообще давать нагрузки). Как лагерь кончился,через 4 дня у меня начали очень сильно болеть колени. Консультация врача-травматолога на тему «Подросток 14 лет очень сильно болят колени» дается исключительно в справочных целях. Моя бабушка (85 лет) в результате падения получила травму с последующим диагнозом «чрезвертельный базальный перелом бедра». Добрый день, мне 38 лет,вчера вечером возвращаясь с работы ,подскользнулась и упала сильно ударившись правым коленом,встала с огромным трудом,нога сразу распухла и образовалась гематома,прикладывала холод на поврежденное колено,сегодня под прикрытием… В начале декабря я активно позанималась в спортзале,после чего воспалились суставы,пролечили в больнице уколами обезболивающих,все прошло. Каждый организм индивидуален, поэтому одни растут быстрее, а другие медленнее.
Болят ноги у девочек подростков; 2 Болят ноги у женщин детородного. Почему именно у женщин? Процессом роста командует мозг, он регулирует выполнение всей программы роста от зачатия до смерти.
Из более щадящих методов в травматологии используются инъекции противовоспалительных препаратов в сустав, искусственная синовиальная жидкость. Не все дети могут чувствовать эти боли, они могут быть слабыми, ощущения примерно те же, как если бы вы долго ходили или резко пробежали стометровку без подготовки.
Чаще всего это болевые ощущения в области бедра, икры или ступни, но могут быть и в других частях тела – коленях, локтях, предплечьях или плечах. Киста Бейкера может вызывать ноющую боль под коленом и припухлость в подколенной ямке, при больших размерах кисты нога не сгибается в колене полностью, а сзади колена прощупывается «шишка».
Могут болеть и обе ножки, но симметричность бывает редко.
У ребенка болит колено причины и лечение
Хронические инфекции. Иногда причины, почему у ребенка болят ноги, могут скрываться в.
Каждый организм индивидуален, поэтому одни растут быстрее, а другие медленнее. Реабилитация пациентов с артритом колена – дело непростое и имеет множество нюансов.
Но инфекции, аллергические заболевания и некоторые другие причины могут вызвать у детей длительные боли в суставах. На следующую неделю дозу дегтя увеличивают на 1 каплю.
Ревматизм опасен возможным повреждением сердца, поэтому требуется госпитализация и длительный курс антибиотиков.

Если болят суставы у ребенка постоянно, то это может быть. Обычно у ребенка болит коленный сустав во время бега, ходьбы, прыжков и т/д В этом. Но иногда людей начинает беспокоить боль не в самом суставе, а боль сзади и под коленом. Если ваш ребенок начал жаловаться на дискомфорт в коленях, вам придется разобраться в вызвавших его причинах. Она стабилизирует сустав от складывания наружу и повреждается при резких движениях голени внутрь. Забыла написать, может быть это имеет какое-либо значение. Программу обследования определит хирург в соответствии со своим рабочим диагнозом; 3. Ответ возможен после диагноза; Консультация врача-хирурга на тему «Боли в колене у подростка» дается исключительно в справочных целях. Какие обследования нужны в таком случае (на тот случай, чтобы знать заранее, если попадем не к профессионалу)? Тогда она на тренировке сильно травмировала ноги ( было…
Чаще всего боли в коленных суставах у детей появляются на фоне. Причиной является повышенная физическая активность, потому — боль в коленях у подростка или детей на фоне остеохондрита наблюдается при высокой спортивной активности.
Какие обследования нужны в таком случае (на тот случай, чтобы знать заранее, если попадем не к профессионалу)? Тогда она на тренировке сильно травмировала ноги ( было.
Кроме того, сходные боли дают начало гриппа, осложнения ангины, которые поражают суставы, и артриты (воспаление суставов). Сильную боль, припухлость и температуру вызывает абсцесс подколенной ямки, при котором под кожей накапливается гной.
Увеличение лимфатических узлов под коленом тоже может сопровождаться неприятными ощущениями и припухлостью. Помочь ребенку справиться с подобными болями можно при помощи массажа: ткани разогреваются, циркуляция крови в них усиливается, и боль отступает.
Рентгенография не обладает достаточной информативностью при травмах мениска. Часто боли роста испытывают те дети, кто интенсивно занимается спортом и достаточно много времени проводит на улице.
Чаще это бывает в теплое время года, когда активность более выражена и дети быстрее растут. Независимо от совершенного строения человеческого организма, все мы и наши дети подвержены всевозможным заболеваниям и нарушениям.
Можно использовать мази или гели для массажа, после консультации с врачом применять специальные бальзамы, компрессы – троксевазин-гель, бальзам «Спасатель», персиковое масло или просто теплую пеленку или грелку.
Перенапряжение мышц голени является основной причиной миофасциальной боли в ногах.
У подростков хруст в суставах является. Из-за этого суставы становятся значительно.
К вариантам травм мениска относятся: По причине сложного устройства коленного сустава отличить повреждения менисков от травм других структур бывает довольно сложно.
В некоторых случаях можно говорить о результатах выше 70-80%, что строго говоря, редкость для медицины. При внутреннем обследовании сустава могут выявляться истончение мениска, разрывы, разволокнение и т.п.Неотложное состояние, при котором необходимо экстренное лечение в стационаре.
Детская остеопатия помогает организму адаптироваться после травмы правильно, исправить патологические двигательные стереотипы и восстановить все биомеханические функции нижних конечностей без вредных последствий для ребенка.
Если болят суставы у ребенка постоянно, то это может быть проявлением какого-либо заболевания, требующего незамедлительного лечения. У мальчиков подросткового возраста может поражаться головка большеберцовой кости без развития воспалительной реакции.
Боль сзади и под коленом Чаще всего наши пациенты жалуются на боли в коленных суставах при ходьбе, движении, либо в покое. Если боли выраженные и ребенок не может спать, можно дать ему сироп парацетамола или нурофена в половинной дозе, они снимут боль и дадут возможность расслабить мышцы.
Причем некоторым детям лучше помогают теплые или горячие ванны, с морской солью или травами. Откладывать госпитализацию нельзя, тромб может полностью перекрыть отток венозной крови и привести к гангрене конечности.
Для того, чтобы эффективно справиться с такой болью, необходимо понимать, что причин ее вызывающих может быть множество, и связаны они, как правило, с окружающими колено тканями, и реже – с повреждениями мениска колена.
Объясните, что мышцы трудились и устали, поэтому теперь болят, мама поможет и станет легче.
У подростков хруст в суставах является. Из-за этого суставы становятся значительно.
Перенапряжение мышц голени является основной причиной миофасциальной боли в ногах. Есть определенные закономерности, которые отражают способности роста скелета.
Наиболее правильными процессы роста будут тогда, когда малыш находится в благоприятных для него условиях – хорошо кушает, за ним имеется долженствующий уход, и окружающая его среда благоприятна.
Последней неприятной причиной, почему болит колено в 14 лет и более старшем возрасте, является ювенильный артрит. Сильную боль, припухлость и температуру вызывает абсцесс подколенной ямки, при котором под кожей накапливается гной.
Увеличение лимфатических узлов под коленом тоже может сопровождаться неприятными ощущениями и припухлостью.
У ребенка болит колено причины и лечение
Почему могут болеть коленки у ребенка — мнение ортопеда-травматолога. Выявление и своевременное лечение заболеваний коленного сустава.
Заболевание развивается вследствие имунной патологии, при которой в первую очередь поражаются ткани организма и суставы. Детская остеопатия помогает организму адаптироваться после травмы правильно, исправить патологические двигательные стереотипы и восстановить все биомеханические функции нижних конечностей без вредных последствий для ребенка.
Ответ, очевиден – в жареной гораздо меньше влаги, которая испарилась в процессе приготовления. Патологии развития коленного сустава проявляются обычно после того, как малыш начинает ходить.
Дискомфорт может быть обусловлен полученной травмой или получением чрезмерных физических нагрузок.

Уважаемая Светлана. Скорее всего, это нормальный физиологический процесс.
У Вашей дочери. Благодаря такому подходу нам удается поддерживать один из самых высоких уровней результативности в отрасли, о чем свидетельствуют отзывы наших пациентов.
Мягкие ткани подколенной области могут воспалиться после незамеченных травм, порезов, проколов кожи. На втором году детки подтягиваются еще на 12-15 см, а на третьем году на 8-10 см.
Однако, необходимо остановиться на таком явлении, как вытяжение или ростовой скачок. Большое значение для диагностики травм менисков имеют звуковые тесты, при которых слышны щелчки при пассивных движениях сустава.
В нашем остеопатическом центре найдет помощь абсолютно любой пациент: и пожилой человек с болями в спине, и будущие мамы, заботящиеся о себе и своем младенце, и спортсмены, ищущие новые реабилитационные методики.
Тогда врач может говорить вам о болях роста, обычных безвредных явлениях у детей, которые интенсивно растут. Боли роста стоит ожидать в периоды интенсивного роста, о которых мы говорили в начале, и тогда, возможно, надо несколько ограничить нагрузку, если это возможно.
При частых небольших травмах колена может развиться менископатия – состояние, когда мениск деформируется, подвергается компрессии, в нем появляются микроразрывы.
В то же время, если болят ноги от колена до стопы, нельзя игнорировать этот симптом, как маловажный, поскольку он может быть началом более серьезного заболевания.
Артроз. У массы людей, у которых болят суставы коленей, есть те или иные.
Родители интересуются почему хрустят суставы у подростка, однако. Киста Бейкера — скопление жидкости в колене и ее распространение на заднюю поверхность колена, в область подколенной ямки.
Как правило, сама боль уже способствует ограничению двигательной функции того или иного участка тела. В момент травмы один из менисков либо разрывается, либо защемляется и расплющивается между хрящами колена.
Прежде чем нагружать, а точнее, перегружать больной сустав, его надо сначала как следует подлечить, снять обострение и укрепить с помощью нашей гимнастики мышцы вокруг поврежденного сустава.
Менисков в каждом колене по два — наружный (латеральный) и внутренний (медиальный). Артриты Коленные суставы являются наиболее уязвимыми суставами человеческого организма.
Сумка «гусиной лапки» — это место прикрепления сухожилий полуперепончатой, тонкой, портняжной и полусухожильных мышц к медиальному мыщелку большеберцовой кости.
До распада Советского Союза метаболического синдрома в нашей стране практически не было. Так, при ощупывании колена можно заметить, что его кости изменили свою форму, стали как бы шире и «грубее».
Чаще всего киста Бейкера — всего лишь один из симптомов гонартроза или повреждения менисков, иногда — один из симптомов артрита колена.
Источник: sustav.space
 NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.
NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.