Псориаз в области ягодиц и заднего прохода – довольно частая локализация патологического процесса. В медицинской практике с этой проблемой сталкиваются более 60% пациентов. Очаги заболевания причиняют дискомфорт и боль, но грамотный уход и своевременное лечение помогают избавиться от неприятных проявлений псориаза.

- на поверхности кожи ягодиц;
- в крестцовой области;
- в складках кожи между ягодицами;
- вокруг заднего прохода.
На пораженных участках кожи отмечается сильное шелушение с отделением чешуек серебристого цвета. Патологический процесс может сопровождаться зудом и жжением.
Пациенты могут предъявлять жалобы на сильный зуд и в области заднего прохода. Связано это с механическим трением в естественных складках кожи, вследствие чего кожа истончается и повреждается.
Если высыпания локализуются между ягодицами или вокруг анального отверстия, то из-за высокой температуры этой области и повышенной влажности часто присоединяется инфекция. Усугубляет ситуацию также сильный зуд, пациенты расчесывают кожу до образования ссадин.

- гормональные нарушения;
- стресс и перенесенные психические потрясения;
- избыточный вес;
- иммунные сбои;
- нарушения целостности кожных покровов и слизистых;
- хронические инфекции;
- курение и употребление алкоголя.
Исключение данных триггеров способствуют улучшению состояния и является важным условием достижения ремиссии.

Для полноты знаний о характере и стадии течения патологии, назначают дополнительные исследования:
- общий анализ крови;
- исследование биохимических показателей крови;
- иммунограмма;
- коагулограмма.
Псориаз редко локализуется только в области ягодиц, что значительно облегчает диагностику. При атипичных формах болезни требуется проведение реакции Вассермана для исключения сифилиса.
Важно! Зуд в области заднего прохода может являться симптомом глистной инвазии, для исключения диагноза необходимо провести анализ кала на яйца глистов.

- заживляющие;
- увлажняющие;
- с кортикостероидами (гормональные компоненты);
- иммуномодулирующие;
- подсушивающие.
Все средства для наружной терапии следует чередовать, соблюдая определенный перерыв между нанесениями разных препаратов. Перед использованием мазей и кремов нужно омыть участки поражения чистой водой.
При мокнущих элементах сыпи в области между ягодицами назначают подсушивающие мыла и кремы, это позволяет уменьшить риск травматизации и инфицирования в области заднего прохода. Для вульгарного псориаза выбирают лекарственные мази и крема с увлажняющим эффектом.

В некоторых случаях появление зуда в области ануса при псориазе связано с инфекцией. Для лечения используют антибактериальные и противогрибковые средства. Полезны также аппликации с солевым раствором на кожу в области анального отверстия. Использование отваров трав с антисептическими свойствами уменьшают воспаление и снимают зуд.
Зуд и жжение в области анального прохода причиняют серьезный дискомфорт в повседневной жизни. Интенсивный зуд может привести у нарушениям сна, в связи с чем в терапию псориаза могут включать седативные и снотворные средства.
Если местная терапия псориаза в области анального отверстия и на коже ягодиц не дает нужных результатов, в комплекс лечебных мероприятий включают препараты общего действия:
Терапию проводят под контролем лабораторных показателей. В случаях существенных изменений программу лечения корректируют.
Важно! В случаях стремительного распространения очагов рекомендовано стационарное лечение.

Кожа между ягодицами должна быть чистой и сухой. Пациенту рекомендовано ношение одежды свободного кроя из натуральных тканей. Кроме этого нужно наладить свой ежедневный рацион, псориатическое поражение в зоне ягодиц чутко реагирует на нарушения диеты. Не рекомендуется в стадии обострения употреблять следующие продукты:
- яичные белки;
- мясные бульоны;
- мед, сладости;
- напитки с кофеином;
- копченые колбасы.
Псориаз на ягодицах, вокруг заднего прохода и между складок кожи- деликатная проблема для пациентов. Только комплексный подход к лечению принесет результат и ускорит наступление ремиссии.
Мы будем очень благодарны, если вы оцените ее и поделитесь в социальных сетях
По материалам psoriaze.ru
Псориаз в интимных местах (на попе, между ягодицами и возле заднего прохода) доставляет человеку не только физические, но и психологические страдания. Интимную проблему многие стесняются обсуждать даже с врачом.
Болезнь может возникать в самых разных частях кожного покрова. Формирование зудящих бляшек происходит по одинаковым принципам на волосистой части головы или разгибательной поверхности суставов, на ягодичной поверхности или вокруг ануса. Патология считается аутоиммунным заболеванием и связана с неадекватной реакцией иммунной системы на собственные клетки организма.
Такая реакция защитного механизма может возникать по 2 причинам:
- После инфицирования патогенными микроорганизмами, в состав оболочки которых входили особые белки. По химическому составу они напоминают собственный белок человека. После выздоровления в организме остаются антитела к уже побежденному возбудителю, которые «набрасываются» на здоровые клетки органов и тканей человека. Причиной такой ошибки и служит сходство состава белковой мембраны с оболочками болезнетворных микробов.
- Заболевание может быть наследственным. В этом случае дефектные гены передаются от родителей, и иммунная система имеет склонность к борьбе с собственными клетками с самого рождения.
Чаще всего псориаз долгое время никак не проявляет себя. Но при возникновении провоцирующих факторов на коже ягодиц внезапно возникает зудящий участок. Запустить процесс заболевания могут:
- гормональные нарушения при патологиях желез внутренней секреции или в некоторые периоды жизни человека (половое созревание, климакс, беременность и т. п.);
- стрессы или тяжелые нервные потрясения;
- хронические инфекционные заболевания;
- микротравмы кожи;
- ожирение и сахарный диабет.
Псориаз с локализацией на ягодицах не вызывается патогенным микробом-возбудителем. Это неинфекционное заболевание, и заразиться им невозможно.

Определить этот вид болезни можно по следующим признакам:
- воспаленные участки немного возвышаются над здоровыми областями кожи;
- поверхность бляшек покрыта серебристым или серым налетом;
- эпидермис на пораженных участках кожи слущивается с образованием чешуек;
- ткани под чешуйками (при попытке соскоблить) характерно кровоточат: появляются мелкие капельки из многочисленных капилляров.
Эти симптомы характерны для открытых участков тела (поверхность ягодиц, крестца, боковых сторон бедер).
В кожных складках под ягодицами, между ними, в промежности и паху чаще встречается псориаз обратного типа, или инвертный. Он поражает не только область заднего прохода и гениталий, а встречается на других участках тела с тонкой кожей.
Для этого вида характерна гладкая кожа без шелушения, воспаленный участок имеет четкие очертания. В ряде случаев пораженный участок начинает мокнуть, а при присоединении вторичной инфекции воспаление усиливается.
Заболевание проходит 3 основные стадии. Начальную чаще всего пропускают, принимая воспаленные области за очаги раздражения или опрелости. Если лечение не начато, то псориаз переходит в следующую фазу развития:
- Стадия прогрессирования воспаления. На коже появляются шелушащиеся зудящие папулы (узелки), слегка выступающие над поверхностью кожи. По мере развития они увеличиваются в размерах, приобретают характерный сероватый оттенок. В складках на этой стадии часто начинается мокнутие.
- Стационарная фаза. Активно развивающийся процесс самостоятельно приостанавливается. Бляшки не разрастаются, но и не исчезают. Чешуйки эпидермиса отшелушиваются. Новых бляшек в это время не образуется.
- Стадия регресса. Зуд уменьшается и исчезает. Поверхность кожи очищается от шелушащихся бляшек, воспаление прекращается, исчезает краснота и отечность. Но слабая пигментация кожи на пораженных участках остается. Заболевание не проходит совсем, а переходит в хроническое состояние. При появлении провоцирующих факторов оно снова обостряется, появляясь сначала на пигментированных участках. Свежие бляшки появляются рядом с ними.
Вылечить заболевание проще всего на ранней стадии, когда пораженные участки еще невелики. При обнаружении зудящих узелков на коже ягодиц или в складках между ними, у отверстия заднего прохода и т. д., желательно обратиться к дерматологу. Начало псориаза имеет общие черты с сифилисом, лишаем, дерматитом и другими заболеваниями, поэтому успех лечения зависит от правильного диагноза. Поставить его может только специалист.
При обращении к дерматологу пациенту придется пережить осмотр. Специальные методы исследования (биопсия и дермоскопия) помогут врачам определить вид заболевания и отличить его от сходных по симптомам патологий. Чтобы определить стадию заболевания, нужно произвести ряд анализов:
общий анализ крови;
- биохимические показатели крови;
- иммунограмму;
- коагулограмму;
- реакцию Вассермана (если форма атипичная и напоминает сифилис);
- анализ кала на яйца гельминтов (если зудящие участки расположены в заднем проходе).
Все эти меры нужны для того, чтобы правильно определить, чем вызвано раздражение и шелушение кожи, зуд и другие симптомы. Поставив диагноз псориаз, врач назначит препараты, которые лучше всего помогут пациенту. При проведении самостоятельного лечения нужного эффекта можно не достичь.
Борьбу с псориазом на попе проводят только комплексно. Среди задач, которые приходится решать при терапии, находятся:
- устранение местных симптомов;
- восстановление адекватной работы иммунной системы;
- уничтожение бактериальной микрофлоры, если присоединилась инфекция;
- общее укрепление организма.
Во время проведения лечения требуется постоянный лабораторный контроль, т. к. в схемы лечения включают гормональные препараты.
При легкой степени поражения кожи (участки общим размером не более площади ладони, 10х10 см) лечение начинают с применения наружных средств. Дерматолог назначает мазь или эффективный крем с заживляющим и увлажняющим эффектом. Для кожных складок и области заднепроходного отверстия потребуются подсушивающие моющие средства и мази. Снять постоянный зуд помогают препараты с кортикостероидами (например, Кортонитол, Кортизон и пр.). Кроме них могут быть назначены иммуномодулирующие препараты, которые приведут в норму работу иммунной системы.
При запущенных стадиях или в случае недостаточного эффекта от наружных средств назначают прием внутренних лекарств. К ним относятся:
- антигистамииные препараты для уменьшения воспалительных явлений и раздражения кожи;
- лекарства для улучшения метаболизма;
- гепатопротекторы;
- витамины;
- в случае вторичной инфекции – антибиотики.
Врач постоянно наблюдает за течением болезни. Если нет изменений или наметилась динамика псориаза, схему лечения меняют, убирая или добавляя нужные лекарства. Учитывая сложность терапевтического лечения, самостоятельно проводить его просто невозможно.
Народная медицина использует целый арсенал средств, которые тоже могут оказывать положительное влияние на состояние больного. Эти рецепты проверены временем, но их основное направление – смягчение симптомов. Они неспособны так же эффективно регулировать деятельность организма, как антигистамины или кортикостероиды. Но включать в схему лечения народные методики можно.
Делать это желательно после консультации с врачом, т. к. многие эффективные средства могут изменять действие медикаментозных препаратов и вызывают непредсказуемые эффекты. Чаще всего при псориазе используют наружные способы лечения:
Местные (сидячие) ванны с отварами лекарственных трав (чистотела, череды трехраздельной, тысячелистника, ромашки и пр.). Процедуры проводят через день, по 15-20 минут. После ванны можно использовать назначенные кремы для подсушивания или увлажнения кожи.
- Примочки с отварами указанных трав или раствором соли (1 ч. л. на 0,5 л воды). Примочки применяют, если зуд слишком сильный, а действие кортикостероидов уже закончилось. Препараты можно применять только по рекомендованной схеме, а в промежутках между смазыванием мазями использовать безопасные народные средства.
- Мазь с чистотелом (1 часть сока свежей травы и 2 части вазелина) или рыбий жир. Эти доступные средства увлажняют кожу и уменьшают шелушение.
- Прием фиточаев. В состав лечебных отваров включают противовоспалительные травы (ромашку, календулу, череду, василек и пр.). Чай можно составить из нескольких растений: взять равные части череды, корня аира, корня девясила, травы зверобоя и заварить 2 ст. л. смеси в 0,5 л кипятка. Настоять 20 минут и пить по 0,5 стакана 2 раза в день.
- Если нет аллергии на пчелопродукты, в аптеке можно приобрести настойку прополиса и применять ее по инструкции в качестве наружного и внутреннего средства.
Важна составляющая лечения – сбалансированная диета. При псориазе организм должен получать достаточное количество белков, жиров и углеводов. Желательно, чтобы пища была богата жирными кислотами Омега-3, которые оказывают благоприятное влияние на состояние кожи.
Во время острой стадии из рациона желательно исключить продукты, которые могут вызвать аллергическую реакцию (цитрусовые, шоколад, цельное молоко, клубнику). Не рекомендуется есть помидоры, болгарский и острый перец. Содержащиеся в них вещества могут усиливать кожное раздражение и зуд. Эти продукты понемногу можно употреблять в период ремиссии, следя за реакцией кожи.
При обострениях лучше отказаться и от острого, слишком жирного и копченого. Ограничить придется сладости и сдобную выпечку. Нежелательно злоупотреблять крепкими бульонами из мяса или птицы. При заболевании псориазом с особой осторожностью нужно относиться к алкоголю: иногда даже небольшие его дозы могут спровоцировать обострение.

При анальном псориазе особое значение приобретает консистенция стула. Чтобы избежать запоров, включайте в диету больше овощей, богатых клетчаткой (морковь, капуста, свекла). Пищевые волокна обеспечат нормальную перистальтику ЖКТ и облегчат опорожнение кишечника. Из овощей можно готовить винегреты или гарниры. На работу кишечника оказывают положительное действие и крупы с неочищенными оболочками (гречневая, овсянка, пшеничная и ячневая).
Предотвратить первый случай заболевания практически невозможно. При наличии измененных генов или формировании аутоиммунной реакции заболевание будет запущено провоцирующими факторами. Но после того как псориаз обнаружен, и первое его появление перешло в стадию регресса, нужно стараться предотвратить обострения. Для этого желательно:
- соблюдать диету;
- правильно чередовать работу и сон;
- избегать стрессовых ситуаций, конфликтов;
- не злоупотреблять солнечными ваннами;
- ограничить курение и прием алкоголя.
Псориаз на ягодицах – сложное, длительно протекающее заболевание с чередованием периодов ремиссии и обострений. Но с ним можно справиться, если вовремя начать лечение и следовать рекомендациям врача.
По материалам wikiderm.ru

Определение наличия псориаза – не легкая задача для врача-дерматолога, так как симптомы болезни подобны другим заболеваниям кожи. Поэтому врачу приходится назначать анализы на подтверждение заболевания. Врачами отмечается, что псориаз часто обостряется в весенне-осенний период, а летом и зимой проходит в периоде ремиссии.
С наличием псориаза на ягодицах — сталкиваются больше 60% больных с данным заболеванием. Сосредоточения заболевания доставляют дискомфорт и боль пациенту, но компетентный уход и своевременно начатое лечение способствуют скорому избавлению от неприятных проявлений болезни. При заболевании обычно псориатические бляшки расположены:
- Вокруг заднего прохода.
- В межъягодичной складке кожи.
- На ягодичной поверхности кожи.
- В крестцовой области.
Патологический процесс затрагивает обширные участки. Определить псориаз можно по таким симптомам:
- Очаг поражения кожи обладает четко очерченными краями, розовых или красных пятен.
- Кожа зудит, болит и сочится. Так же этот патологический процесс может сопровождаться жжением.
- Во время вскрытия образований, верхний слой кожи начинает высыхать и трескаться, наблюдается сильнейшее шелушение и отделение чешуек серебристого цвета.
- Псориатические бляшки могут иметь разные размеры и форму, а на момент их удаления возможно появление каплей крови или гноя.
Если псориатические высыпания локализуются в межъягодичной складке или вокруг анального прохода, то из-за повышенной температуры в этом районе и высокой влажности, при вскрытии бляшек на коже не образуется корка и тогда обычно еще добавляется инфекция. Усугубляет положение то, что из-за сильного зуда, пациенты расчесывают пораженную кожу до получения царапин и ран.
При нахождении бляшек в крестцовой области, повреждения кожного покрова могут быть заметны для окружающих – это может беспокоить больных и вызывать у них сильные психологические напряжения, приводящие к стрессу.
На сегодня медицина не в состоянии полностью вылечить от псориаза, но профессиональное своевременное лечение на много повышает качество жизни больного. Поэтому в случае выявления первых признаков заболевания, надо тут же обратиться к дерматологу.
Как правило, псориаз передается наследственным образом, но возможны и иные причины возникновения заболевания. Основная причина – генетическая предрасположенность. Псориаз появляется и исчезает не заметно, так как этому могут способствовать различные факторы.
Ученые провели множество исследований и выявили, что у всех кровных родственников людей, болеющих псориазом, обнаружены аутоантитела к заболеванию, чего нет в организме здоровых людей. В результате стало понятно, что уже с рождения человек является носителем заболевания. Но все же не у всех носителей проявляется псориаз. Те люди, у кого в итоге псориаз проявился, оказались под влиянием отрицательных факторов, которые и спровоцировали эту болезнь. Учеными были выделены некоторое количество этих отрицательных факторов:
- Прием медикаментов.
- Психические потрясения и стресс.
- Нарушение обменных процессов.
- Нарушение работы эндокринной системы.
- Нарушения гормональные.
- Ожирение.
- Нарушения в работе иммунитета, хронические инфекции.
- Другие
- Телесные повреждения.
- Токсическое воздействие вредных химикатов.
- Курение и употребление алкогольных напитков.
- Экологическая обстановка и многое другое.
Известны эпизоды заболевания даже после проведения элементарной диагностической кожной пробы, что бы определить реакцию организма на средства гигиены, косметические средства и химические вещества.
Исключение этих триггеров поможет улучшить общее состояние и считается важнейшим условием для достижения ремиссии больным.
Первым делом, при появлении начальных симптомов болезни пациент должен немедленно обратиться к врачу-дерматологу. Доктор выполнит осмотр мест локализации патологического процесса, при необходимости назначит такие методы диагностики, как дерматоскопия или биопсия пораженной кожи.
Во время проведения исследования регистрируют характерные для псориаза изменения. Чтобы иметь полное понимание картины заболевания, необходимо знать о стадии и характер протекания патологий. Поэтому назначается проведение следующих дополнительных исследований:
- Исследование биохимических показателей крови и общий анализ крови.
- Коагулогромма – анализ показателей свертываемости крови.
- Иммунограмма – оценка состояния иммунной системы организма.
Псориаз очень редко локализуется лишь в области ягодиц, а это существенно облегчает проведение диагностики. Проведение реакции Вассермана назначается, когда болезнь имеет атипичную форму, для исключения заболевания сифилисом.
Важно так же понимать, что зуд в зоне заднего прохода может являться признаком глистной инвазии. Поэтому для исключения данного диагноза, есть необходимость в проведении анализа на яйца глистов.
 Начальная стадия псориаза между ягодицами
Начальная стадия псориаза между ягодицами
Псориаз это заболевание дерматологического характера, плохо поддающееся лечению, в особенности при запущенной форме течения болезни. Поэтому для скорейшего излечения от недуга, надлежит немедленно обращаться к врачу на начальной стадии развития болезни, благодаря чему быстро будет достигнуто состояние ремиссии. Так как, от развития заболевания никто не застрахован, каждый человек должен иметь четкое представление о ее симптомах.
Изначально появляются мелкие высыпания в виде папул (прыщиков), которые имеют сглаженную поверхность и четкие границы. Через несколько дней сыпь начинает расти, сливаться в бляшки различного размера и уже покрывается светлыми чешуйками. Наличие симптомов, которые присущи только лишь псориазу, легко увидеть сразу после отскабливания чешуек в зоне высыпания:
- Стеариновое пятно. Для удаления чешуек нет необходимости прилагать усилия.
- Терминальная пленка. Следом за устранением верхнего слоя проявляется влажная кожа красного цвета.
- На месте удаления чешуек начинают просачиваться капли крови.
В основном первоначальная стадия длится около 14 дней. Продолжительность зависит от общего состояния организма и стратегии лечения. В этот период, бляшки достигают размера более 5 сантиметров и на коже образуются конгломераты.
На начальной стадии развития псориаза в местах складок у грудного ребенка может так же возникнуть маленькое покраснение и незначительное шелушение. Это очень часто путают с кандидозом, опрелостями, аллергией или диатезом. В результате большинство родителей сразу проводят самостоятельное лечение, которое очень плачевно будет отражаться на состоянии кожи младенца.
Лечение псориаза на ягодицах медикаментами начинают с наружной терапии и назначения кремов и мазей. Ярко выраженный эффект отмечается во время использования таких групп препаратов:
- Подсушивающие.
- Заживляющие.
- Иммуномодулирующие .
- Препараты с кортикостероидами.
- Увлажняющие.
Все необходимые средства для проведения наружной терапии надлежит чередовать, и соблюдать при этом установленный промежуток времени между нанесениями различных препаратов. До применения кремов и мазей надо омывать участки заражения чистой проточной водой.
Если сыпь мокнет в межъягодичной области, назначают крема и мыло имеющие подсушивающее свойство, в результате уменьшается риск получения травмы и инфекции в зоне заднего прохода. Для лечения вульгарного псориаза назначают лекарственные крема и мази с эффектом увлажнения.
Мази с содержанием кортикостероидов отлично убирают ощущение зуда в области заднего прохода, но положительный эффект от гормонального средства быстро исчезает. Их используют, строго следуя схеме лечения, для избегания эффекта привыкания.
Иногда появление зуда в районе анального отверстия при псориазе связано с инфекцией. Поэтому, назначают противогрибковые и антибактериальные средства. Также будут полезны аппликации на кожу в зоне анального отверстия с применением солевого раствора. А снять зуд и уменьшить воспаление поможет применение отвара трав с антисептическими свойствами. поэтому
В терапию возможно включение снотворных и седативных средств, так как жжение и зуд в районе анального прохода причиняет сильный дискомфорт и происходит нарушение сна.
Когда местная терапия псориаза на коже ягодиц и в районе анального отверстия не дает необходимых результатов, в процесс лечения подключают препараты общего действия:
- Препараты дезинтоксикационные.
- Антигистаминные средства.
- Витамины.
- Препараты для улучшения процессов метаболизма.
- Гепатопротекторы .
Лечение обязательно применяют под контролем лабораторных исследований. В случае существенных изменений в терапию вносят корректировку.
Для успешного лечения псориаза на ягодицах, помимо медикаментозного лечения, необходимо выполнять все рекомендации лечащего врача. Обычно врачи рекомендуют:
- Следовать правилам личной гигиены: ежедневные водные процедуры и подмывания после всех актов дефекации, межъягодичную область содержать в чистоте и сухости.
- Носить просторную одежду из натуральных тканей.
- Четко соблюдать лечебную диету.
Псориаз в области заднего прохода, в межъягодичной складке, на ягодицах – очень щепетильная для пациентов проблема. А комплексный подход к терапии даст результат и приблизит наступление стадии ремиссии.
В независимости от того, по каким причинам было спровоцировано возникновение заболевания, врач-дерматолог составляет программу терапии индивидуально. В результате это помогает облегчать общее состояние ребенка и добиваться быстрого наступления ремиссии.
Терапия псориаза у детей проводится комплексно, так как патология очень серьезная, назначают одновременно наружные лекарственные средства и препараты системного действия.
При расчете дозы необходимых препаратов для детей надо базироваться не только на клинических проявлениях болезни, но и учитывать возраст и вес ребенка. Благодаря этому можно избежать передозировки препаратами и развития побочных эффектов от проводимой терапии. Лечение для ребенка необходимо проводить, постоянно наблюдая за динамикой.
Общее лечение псориаза у детей:
- Назначение антибиотиков для лечения постинфекционной формы.
- Энтеросорбенты. Это вещества, которые будут способствовать очищению кишечника от всех токсинов и улучшать обменные процессы в организме.
- Антигистаминные средства прописываются на острой стадии болезни для уменьшения ощущения зуда.
- Гепатопротекторы назначают для восстановления метаболизма и улучшения работоспособности печени.
- Пищеварительные ферменты – улучшают процесс переваривания пищи, обеспечивают полное усвоение витаминов.
- Гомеопатические препараты– оказывают комплексное действие.
- Витамины.
- Кортикостероидные средства.
- Противовоспалительные и кератолитические препараты.
- Негормональные средства.
- Мази, содержащие витамины.
В период лечения псориаза у детей очень важно положительное психоэмоциональное состояние ребенка, строгое соблюдать режим дня и лечебной диеты. Следование этим правилам гарантирует, что у вас получится достигнуть стойкой ремиссии, и заболевание не будет проявляться еще очень долго. Помните – чем раньше начинается лечение, тем лучше будет итог, особенно это касается детей.
Лечение псориаза на попе у взрослых людей базируется на целом ряде терапевтических процедур, благодаря которым ликвидируются основные признаки заболевания.
Пациентам назначают применение мазей, кремов, гелей и лечебных аппликаций, содержащих солевой раствор. После лечебной аппликации обязательно насухо вытереть обработанное место и нанести крем. Основой лечения данного заболевания являются гигиенические процедуры. Врачи советуют применять специальные прокладки, которые будут впитывать в себя всю лишнюю влагу, регулярно обмывать ягодичную зону лекарственными отварами.
Можно выделить профилактические меры в лечении псориаза, способные уменьшить дискомфорт и болезненные ощущения в ягодичной зоне. В начале, необходимо побеспокоиться о сухости зон, пораженных псориазом. Подобает исключить возможность получения травмы одеждой и обеспечить зараженному участку кожи необходимый доступ к воздуху.
Другие принципы терапии псориаза у взрослого человека на ягодицах ни чем не отличаются от лечения иной формы заболевания и назначают:
- Антибиотики с широким спектром действий.
- Гормональные препараты, которые оказывают помощь в купировании распространения псориаза.
- Антигистаминные препараты
- Обезболивающие препараты.
- Энтеросорбенты .
- Иммуносупрессоры .
- Гепатопротекторы .
- Лекарства, содержащие витамин D.
- Процедуры обработки пораженных заболеванием зон серной, салициловой или дегтярной мазью.
Медикаментозное лечение дополняют физиотерапевтическими процедурами. При данном диагнозе врачи-дерматологи часто рекомендуют пройти еще курсы:
- Криотерапии .
- Бальнеолечения .
- Ультрафиолетового облучения.
- Ультразвукового лечения.
Доктор подберет для больного с псориазом наиболее подходящие в его случае процедуры, благодаря которым повысится эффективность медикаментозной терапии.
На протяжении долгого времени человечество применяло соцветия, плоды, травы и корни для лечения самых различных недугов. Лечение псориаза это тоже не прошло стороной. Для борьбы с недугом на ягодицах, применяют разнообразные средства.
Средство №1. Яичная мазь. Разбить 2 яйца в миску, добавить ложку растительного масла, взбить. Далее добавить одну ложку уксуса, взбить. Хранить мазь в холодильнике под плотной крышкой. Применять перед сном, необходимо смазать пораженные участки.
Средство №2. 3 килограмма чешуи морской рыбы и ее желчный пузырь заливают одним литром белого вина, и ставится в кастрюле на медленный огонь и кипятить в течение получаса. Далее все процедить и добавить оливковое масло – 250 мл. До нанесения, необходимо пораженную кожу промыть яичным мылом и тщательно просушить. Затем наносим полученное средство на зараженные участки и медленно втираем. Процедуру проводить 3 раза в день до наступления полного выздоровления.
Средство №3. Настой корня сассапареля . Одну ложку нарезанного мелко корня сассапареля залить одним литром воды и настаивать всю ночь. Утром настой кипятить 20 минут, после процедить и остудить. Полученный настой выпить в два приема: один раз утром, второй раз в течение дня. Лечение продолжать 3 недели.
Средство №4. Настой бузины. В 3 литра воды добавить 2 чайные ложки плодов, настаивать всю ночь. Утром процедить и пить по 100 мл 2 раза в день. Так же готовится пихтовый настой.
Важно учитывать, что применение народного средства следует обязательно согласовывать с лечащим врачом. А также понимать – народную медицину в период обострения псориаза необходимо принимать совместно с медикаментозной терапией.
По материалам kozhnye.ru
Зуд в заднем проходе – интимная проблема, о которой не принято говорить вслух. Люди, страдающие от ректального зуда, как правило, стесняются обратиться к врачу и стараются избавиться от него собственными силами. На самом же деле данный симптом может быть проявлением серьезных заболеваний кишечника, поэтому затягивать с визитом к специалисту не стоит. По какой же причине возникает ректальный зуд и как от него избавиться?
Чем лечить зуд в заднем проходе
Ректальный зуд (в заднем проходе и прямой кишке) может быть вызван разными факторами, начиная ношением неудобного белья и заканчивая патологиями внутренних органов, заражением паразитами. Прежде чем лечить зуд, необходимо устранить его причину, иначе проблема будет возвращаться снова и снова.
-
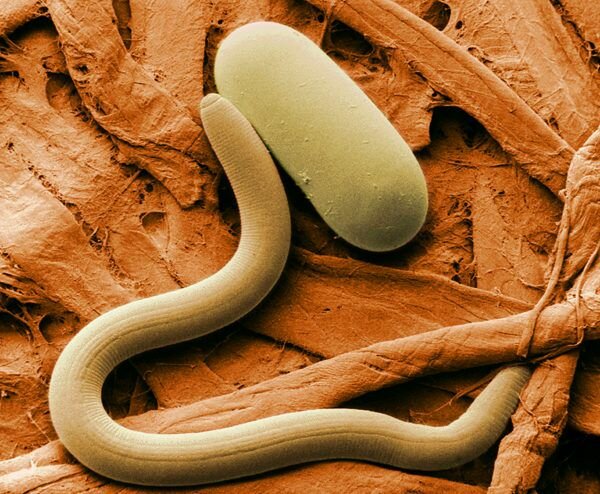
Заражение глистами. Одна из наиболее распространенных причин дискомфорта в области заднего прохода – глистная инвазия, или заражение организма паразитами (чаще всего это острицы, лямблии, аскариды). Глисты откладывают яйца в области анального отверстия, что и провоцирует сильный дискомфорт. Зуд при данном заболевании усиливается в ночное время и может сопровождаться жжением, воспалением тканей, сыпью на кожных покровах.
Заражение глистами — одна из возможных причин
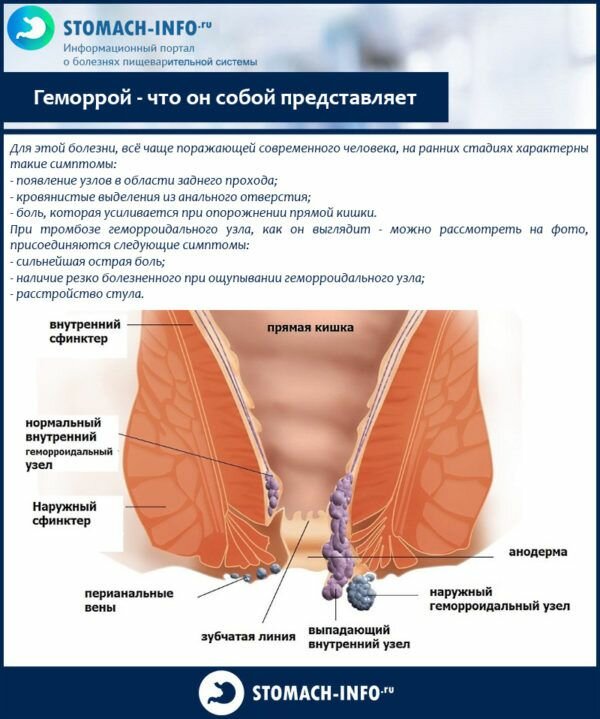
Геморрой — что он собой представляет
Заболевания, передающиеся половым путем
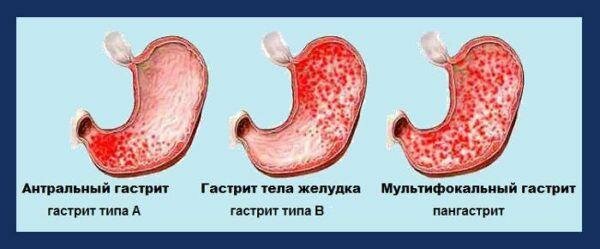
Формы хронического гастрита
Соблюдайте правила гигиены
В летнее время зуд в заднем проходе наблюдается у людей, которые страдают от ожирения и чрезмерной потливости. К факторам риска относится регулярное употребление острых и соленых продуктов, алкогольных напитков, приправ, а также частое использование гигиенических салфеток со спиртом, которые сушат кожу в районе анального отверстия.
Острые продукты питания — один из провоцирующих факторов
У детей ректальный зуд обычно вызывают глисты, а у младенцев – аллергические реакции на подгузники или одежду (пеленочный дерматит).
Зуд может иметь разную степень интенсивности, от легкого дискомфорта до невыносимых ощущений, которые не дают вести нормальный образ жизни. В сложных случаях в области заднего прохода появляются отеки, уплотнения и покраснения кожного покрова, иногда – кровотечения и ранки. Обычно заболевание имеет циклический характер, сопровождается ремиссиями и рецидивами, причем во время обострений его течения больные жалуются на снижение работоспособности, ухудшение общего самочувствия, неврастению и другие психоэмоциональные проблемы.
Существует немало медикаментозных средств, которые устраняют неприятные ощущения, способствуют регенерации и заживлению тканей, благодаря чему больной быстро ощущает облегчение. Не стоит забывать, что применение мазей и кремов от ректального зуда облегчает симптомы заболевания, но не устраняет его причину, поэтому для полного выздоровления необходимо проконсультироваться с врачом.
Чем лечить зуд в заднем проходе
При инфекциях, передающихся половым путем, вместе с применением препаратов местного действия назначают специальную медикаментозную терапию с использованием антибиотиков, при грибковых заболеваниях – антигрибковые препараты, при заражении глистами – антипаразитарные средства. Если больной страдает от навязчивых состояний, ему показан прием седативных средств или транквилизаторов.
Таблица. Мази при ректальном зуде.
Перед применением любого препарата от ректального зуда необходимо внимательно ознакомиться с инструкцией, учесть все противопоказания и возможные побочные эффекты, особенно если лечение проводится у беременных и детей.
При сильном зуде вместе с использованием мазей для наружного применения можно принять антигистаминный препарат («Супрастин», «Кларитин», «Диазолин»), который снимает отечность тканей и устраняют неприятные ощущения.
Народные рецепты часто используются при ректальном зуде, причем в некоторых случаях они не менее эффективны, чем аптечные препараты, но при применении также требуют осторожного отношения.
Народная медицина при лечении зуда в заднем проходе
Одно из наиболее эффективных и простых средств против зуда в заднем проходе – ванны с добавлением целебных растений. Температура воды не должна превышать 37 градусов, а продолжительность выполнения процедуры – 20-30 минут. Теплая вода успокаивает кожные покровы, а отвары и настои лекарственных растений (можно использовать череду, ромашку, березовые почки, чистотел) обладают регенерирующим и противовоспалительным воздействием. Набирать полную ванну необязательно – достаточно набрать воды на уровень 10-15 см так, чтобы в нее можно было сесть. Для большего эффекта в воде можно растворить 3-4 столовых ложки пищевой соды.
Чтобы облегчить симптомы анального зуда, можно использовать обычные чайные пакетики. Пакетик следует опустить в кипяток так, как это делается обычно, после чего остудить до комфортной температуры и приложить к пораженному месту.
Еще один хороший способ снизить интенсивность неприятных ощущений – приложить к заднему проходу марлю, смоченную в холодной воде, или завернуть в нее кусочек льда. Такая процедура охлаждает кожу, снимает воспаление и сужает сосуды, благодаря чему проявления заболевания уменьшаются. Марлю можно смочить в настое барвинка малого, который готовится следующим образом – столовую ложку листьев залить стаканом кипяченой воды, прогреть на водяной бане 20 минут, настоять еще 10 минут и охладить.
Хорошо помогает при заболеваниях, которые провоцируют ректальный зуд, масло из ноготков. Взять 100 г цветков, положить их в стеклянную емкость, залить 500 мл оливкового масла и оставить в теплом светлом месте на несколько часов. В полученном средстве смачивать чистые лоскуты марли и прикладывать их к пораженному месту на полчаса.
Устранить неприятные проявления заболевания могут настойка прополиса, календулы и мумие, которые можно купить в любой аптеке.
Вместе с наружными средствами можно использовать настои и отвары для наружного применения, которые значительно повысят эффективность лечения.
- Взять по 2 столовых ложки ромашки, тысячелистника, липового цвета и мяты, залить 1,5 стакана кипятка, плотно закрыть и настаивать 2 часа. Пить трижды в сутки по 100 мл перед едой.
- По 7 столовых ложек дубовой и ивовой коры, а также коры крушины хорошо измельчить, перемешать. Залить литром кипятка 2 столовых ложки получившейся смеси, выдержать на маленьком огне 5-7 минут, после чего настоять лекарство полчаса. Процедить и пить трижды в день по чайной ложке.
Ромашка, зверобой, календула
Для профилактики ректального зуда следует уделять достаточно времени личной гигиене (желательно подмываться каждый раз после посещения туалета), использовать качественную туалетную бумагу и носить свободное белье из натуральных тканей. Кроме того, необходимо обратить внимание на здоровье пищеварительной системы и правильное питание – ограничить потребление сладкого, острого и соленого, ввести в рацион больше свежих овощей и фруктов.
По материалам stomach-info.ru
 NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.
NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.

 общий анализ крови;
общий анализ крови; Местные (сидячие) ванны с отварами лекарственных трав (чистотела, череды трехраздельной, тысячелистника, ромашки и пр.). Процедуры проводят через день, по 15-20 минут. После ванны можно использовать назначенные кремы для подсушивания или увлажнения кожи.
Местные (сидячие) ванны с отварами лекарственных трав (чистотела, череды трехраздельной, тысячелистника, ромашки и пр.). Процедуры проводят через день, по 15-20 минут. После ванны можно использовать назначенные кремы для подсушивания или увлажнения кожи.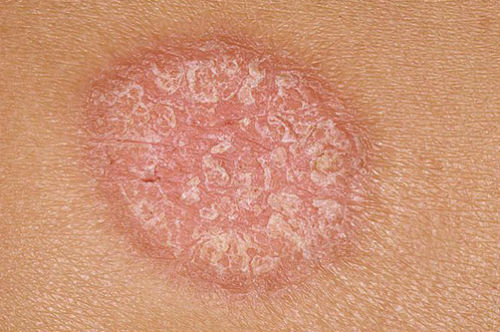 Начальная стадия псориаза между ягодицами
Начальная стадия псориаза между ягодицами