Виды псориаза являются условным делением основного заболевания на формы, так как доказательств самостоятельного их существования нет. Каждая клиническая разновидность псориаза считается вариантом течения обыкновенного вульгарного типа. Классификация кожного заболевания необходима в первую очередь для выбора тактики лечения – у каждой разновидности существуют свои особенности подхода к терапии.
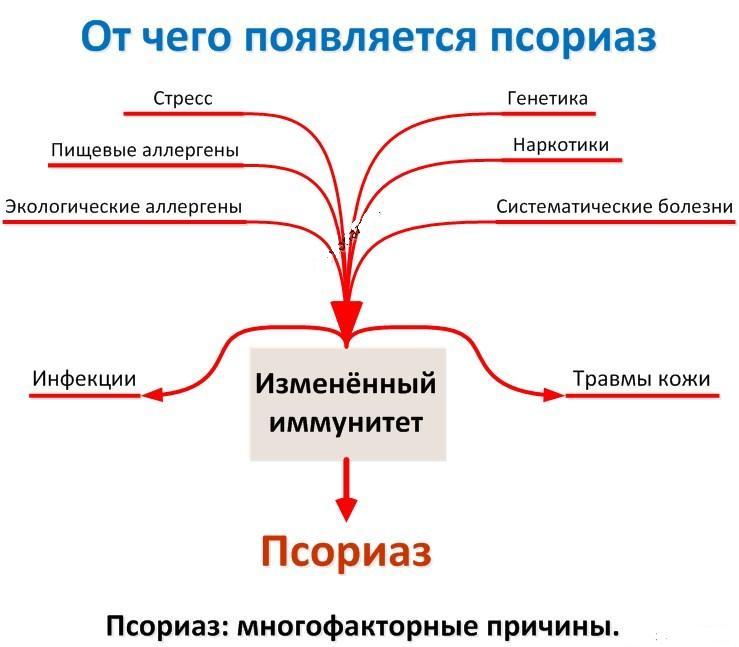
В настоящее время доказано, что корнем причины данного заболевания является интенсивный неконтролируемый рост и деление клеток эпителия кератиноцитов. В норме процесс обновления верхних слоев кожи составляет 7 дней, у заболевших же он сокращается до 1-2-х дней. В результате этого процесса, на коже образуются красноватые бляшки, покрытые чешуйками ороговевшей кожи. По сути, они являются участками хронического воспаления, патологического роста сосудистой сети и скопления защитных клеток.
Течение кожного заболевания отличается по степени тяжести, поэтому в дерматологии принято классифицировать следующие клинические формы псориаза:
Особенность болезни заключается в возможности перехода лёгких разновидностей в тяжелые под влиянием отягощающих факторов-провокаторов: избыточного ультрафиолетового излучения, обострения сопутствующих инфекционных заболеваний, беременности, сахарного диабета, алкоголизма, нерационального лечения кортикостероидами, частых ОРВИ, ангин, стрессов, воздействия профессиональных и косметических химических средств. Заболевание может протекать как в ограниченной форме, так и генерализованной.
Так, бляшки экссудативного мокнущего псориаза могут поражать лишь определённые участки тела, но в ряде случаев такая разновидность может переходить и в тяжёлую распространённую. Этим и объясняется условность классификации кожной болезни.
Ограниченные формы псориаза включают обыкновенный тип, ладонно-подошвенный, экссудативный, пустулёзный, себорейный. К распространённым видам относят эритродермию, некоторые варианты течения экссудативного типа и пустулёзного.
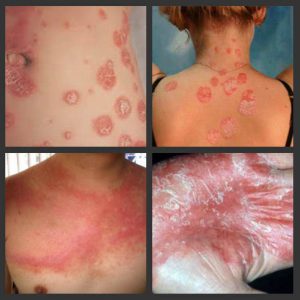
Вульгарная форма является самым распространённым вариантом течения болезни. Она характеризуется возникновением чётко отграниченных от окружающей кожи папул, слегка возвышающихся над кожей. Пятна могут иметь розовый или ярко-красный цвет, поверхность их покрыта серебристыми чешуйками, рыхлой консистенции.
Пятна имеют отличительные черты, характеризующие только псориатические высыпания: симметричность, феномен стеаринового пятна, плёнки и кровяной росы.
- Суть феномена стеаринового пятна заключается в том, что скобление по поверхности папулы вызывает ещё большее шелушение. Клиницисты отмечают сходство такой бляшки с растёртым стеарином.
- Если удалить чешуйки, тотчас обнаруживается прозрачная, тонкая, блестящая плёнка.
- После снятия плёнки выступают маленькие капли крови.
Данная триада симптомов является первоочередным маркером при диагностировании болезни.
У каждого больного заболевание протекает с различной степенью воспаления и вовлечением суставов. Доказано, что рентгенографические изменения суставов присутствуют у всех пациентов, но клинические симптомы возникают не у каждого.
Важно! Начальная форма псориаза характеризуется строгой локализацией высыпаний, но по прошествии нескольких лет пятна могут распространиться на другие участки тела и потерять свою географическую специфичность.
Типичная локализация пятен в начальной форме заболевания:
- Волосистая часть кожи головы.
- Кожа вокруг крупных суставов (локтевых, коленных).
- Поясница.
- Пах.
- Межъягодичная область.
В начале болезни бляшки длительное время появляются в одном и том же месте при обострениях, но позднее при отягощении заболевания, они распространяются по телу.
К разновидностям вульгарного типа относят каплевидный, бляшечный и летний псориаз.
Нередко элементы сыпи имеют форму капли, такой псориаз называют каплевидным. Он носит ограниченный характер. Лёгкая форма псориаза включает и каплевидный тип.
Бляшечный тип образуется на фоне лёгких видов – вульгарного, каплевидного. Мелкие элементы, характеризующие лёгкие типы, сливаются и образуют бляшки диаметром до 20-30 см.
Летняя форма псориаза также является разновидностью лёгких типов. Заболевание отличается наличием обострений после получения большой дозы загара на фоне полного благополучия. Так как классический вид недуга имеет тенденцию к обострениям в весенне-осенний период, летнюю форму выделяют в отдельную разновидность за атипичность. Высыпания локализуются на голове, верхней части спины и груди, а также на ногах. Элементы мелкие и сохраняют псориатическую специфичность.
Для любой разновидности псориаза характерен интенсивный зуд и появление новых пятен в местах травм и интенсивного раздражения кожи.
Экссудативная форма развивается наиболее часто при следующих сопутствующих патологиях:
Экссудативный псориаз характеризуется постепенным образованием типичных бляшек с инфильтрированным основанием, отёчных, покрывающихся коркой. Серебристые чешуйки, характерные для обыкновенного вида теряют свою специфичность и становятся жёлтыми за счёт экссудата. Так кожа реагирует на патологические процессы в дерме. Интенсивная секреция экссудата придаёт бляшкам мокнущий вид. Затем он подсыхает и формируется корка различной толщины.
Экссудативная разновидность псориаза протекает как в лёгкой, так и в тяжёлой форме. При лёгкой мокнущие бляшки имеют небольшой диаметр и располагаются в типичных местах. Тяжёлый тип характеризуется генерализованной сыпью, интенсивным зудом и жжением, теряет свою специфичность в аспекте псориатической триады.
Наиболее часто себорейная разновидность поражает волосистую часть кожи головы, область за ушами, крылья носа, кожу между лопатками и под грудью.
Высыпания не имеют чётких границ, чешуйки имеют не серебристый, а жёлтый цвет. Характерно формирование «псориатической короны», когда бляшки постепенно спускаются с кожи головы на лоб. Важной характеристикой болезни является отсутствие выпадения волос и нарушение жирового, углеводного обмена в организме.
Ладонно-подошвенный вид недуга относится к лёгким типам, за исключением случаев, когда в процесс вовлекаются ладони и подошвы при тяжёлых, генерализованных формах (эритродермия, артропатический вид). Наиболее часто возникает у больных, занятых физическим трудом, сопровождающимся контактом с профессиональными вредностями. Высыпания могут быть единичными, множественными и сливающимися (бляшками). Ладони и подошвы покрываются болезненными трещинами, пустулами и жёлтыми, трудно снимающимися корками. На ногтях образуются вдавления, пластины утолщаются, реже – разрыхление, ломкость, борозды и изменение цвета, деформация.
Псориатические феномены при себорейном и ладонно-подошвенном виде выражены слабо, что затрудняет диагностику заболевания.
Классификация форм псориаза запущенного тяжёлого течения включает эритродермию, артропатический и пустулёзный вид.
Эритродермия является наиболее тяжёлой разновидностью кожного недуга. Развивается на фоне прогрессирования лёгких типов – обыкновенного, экссудативного видов. Характеристики эритродермии:
- В процесс вовлекается весь кожный покров. Кожа отёчна, гиперемирована, шелушение выражено на различных участках по-разному.
- Больных беспокоит интенсивный нестерпимый зуд, жжение, бессонница, высокая температура тела.
- Выпадают волосы и в значительной степени поражаются ногти.
- Увеличиваются паховые и бедренные лимфоузлы.
Пустулёзный вид псориаза является следствием прогрессирования экссудативной и ладонно-подошвенной формы. На поверхности бляшек образуются небольшие гнойные пустулы, которые быстро засыхают в корку.
Течение псориаза артропатического вида зависит от степени поражения суставных поверхностей. Если в суставах не произошли выраженные анатомические изменения, то болезнь протекает в виде лёгких артралгий. Тяжёлые артралгии возникают при развитии сильнейшего воспаления и деформации. Следствием этого являются анкилозы – полная потеря подвижности. Поражаться может как один сустав, так и несколько. В начале заболевания обычно воспаляются суставы кистей и стоп, а затем коленные и локтевые. В запущенной форме поражается позвоночник, развивается спондилоартрит. Артрит возникает как на фоне, так и до высыпаний.
С целью профилактики формирования запущенных тяжёлых видов псориаза, важно соблюдать основные принципы лечения с рациональным применением гормональных мазей, исключать самолечение, соблюдать диету и избегать воздействия провокаторов обострений.
Существуют множественные разновидности псориаза. В медицинскую классификацию МКБ-10 включены следующие виды псориаза: бляшковидный псориаз, псориаз сгибательных поверхностей, каплевидный псориаз, пустулезный псориаз, эритродермический псориаз.

- Бляшковидный псориаз. Наиболее часто встречающаяся форма заболевания. По размерам бляшки могут существенно разниться и включать в себя как точечный псориаз, так и монетовидный псориаз. Визуально бляшковидный псориаз представлен в виде шелушащихся пятен беловато-желтого цвета, имеющих красноватый венчик и склонных к слиянию.
- Псориаз сгибательных поверхностей. Представлен в виде красных не шелушащихся или очень слабо шелушащихся пятен, располагающихся исключительно в складках и на сгибах (пах, подмышки, складки под грудью и т.д.). Псориаз сгибательных поверхностей часто осложняется присоединением вторичной инфекции.
- Пустулезный псориаз, или экссудативный. Характеризуется появлением на голенях и предплечьях мелких пузырьков, имеющих тенденцию к слиянию, наполненных прозрачной жидкостью с отечной воспаленной кожей под и над ними. При вскрытии пузырьков может присоединиться гнойная инфекция.
- Каплевидный псориаз. К нему относится милиарный псориаз. Представлен в виде множественных плотных лиловых псориатических образований, чаще локализующихся на поверхности бедер. Обычно каплевидный псориаз поражает молодых людей после перенесенной стрептококковой инфекции.
- Эритродермический псориаз. Характеризуется отслойкой кожи на больших поверхностях, сопровождается интенсивным зудом и болью. Эритродермический псориаз часто развивается на фоне резкой отмены лечения гормональными препаратами. Эритродермический и пустулезный псориаз – наиболее тяжелые типы псориаза.
Лечение всех видов заболевания выполняется исключительно с комплексным подходом и включает:
- Местную терапию:
- Противовоспалительные мази и крема в стадии обострения (серно-салициловая, салициловая).
- Кератолитики и редуцирующие средства при стихании процесса (мази на основе дёгтя, нафталана, ихтиола, иприта, серы, кальципотриола).
- Гормональные мази и лосьоны (Бетасалик, Дипросалик, Лоринден, Целестодерм, Флуцинар, Гидрокортизон, Синафлан).
- Общую терапию:
- Успокоительные средства.
- Для купирования зуда – блокаторы гистаминовых рецепторов (Лоратадин, Цетиризин, Парлазин).
- Псориаз мокнущий требует назначения мочегонных средств (Фуросемид, Гипотиазид).
- Нестероидные противовоспалительные препараты (Диклофенак, Ибупрофен).
- Кортикостероиды включают в схему только при эритродермии с лимфоаденопатией.
- Витамины группы В, А, Е, С и Д.
- Плазмаферез.
- Физиолечение:
- Ультрафиолетовое излучение.
- Радоновые и сульфидные ванны.
- Парафин и озокерит.
- ПУВА-лечение в комплексе с ретиноидами.
Лечение артропатического псориаза подразумевает обязательное включение нестероидных противовоспалительных медикаментов для терапии артралгий, пирогенных средств, цитостатиков при прогрессировании процесса.
Лечение экссудативного псориаза должно осуществляться с параллельной профилактикой развития пустулёзной разновидности, поэтому назначают иммуномодуляторы – препараты тимуса (Тималин, Тактивин), препараты интерферона (Циклоферон, Виферон). При данной форме нежелательны серные курорты и отдых в тропических жарких странах.
Мазь от псориаза бляшечной формы, вульгарной и каплевидной как можно дольше не должна содержать гормональные вещества.
Из пищевого рациона следует исключить красные и оранжевые фрукты, алкоголь, копчености и маринады, газированные напитки, рафинированные сладости, шоколад, орехи и мёд.
Псориаз, одно из распространённых, загадочных, дерматологических заболеваний на всей планете, при котором кожа покрывается розовыми пятнами с чешуйчатым серым эпителием. В России примерно 2% всего населения страдает от этой патологии, цифра варьируется в зависимости от региона. Наибольший всплеск замечен в странах Скандинавии, порядка 7%, следом за ними Дания в которой диагностируется больных псориазом около 5-6%, за ней Германия 4% и США 2-3%.
Интересный факт! Частота диагностирования патологии в сельской местности ниже чем городских мегаполисах в три-четыре раза.
Одна из причин псориаза — курение и алкоголь
Псориаз не является заразным заболеванием, так как ни относится к инфекционным патологиям. Десятилетние исследования подтвердили, что ни половым путём, ни воздушно-капельным и даже при переливании крови от больного к здоровому человеку заражения не происходит.
Несмотря на прогресс сегодняшнего уровня медицины, полностью избавить человека от патологии, к сожалению, практически невозможно, но методы, использующиеся в терапии, успешно помогают бороться с болезнью. Адекватная терапия в состоянии добиться длительной ремиссии, а профилактические меры избавить от частых обострений. Точная причина из-за которой возникает болезнь не установлена, несмотря на многолетние её изучения. Учёные выдвигают ряд гипотез и связанных с ними факторов способных повлиять на изменения в организме на клеточном уровне и вызвать соответствующий эффект. К ним можно отнести:
- психологический фактор, а именно частые стрессы или сильные жизненные потрясения;
- наличие предболезней, различных дерматозов (грибковых инфекций на коже, опоясывающего герпеса, лишая и др.);
- как аллергическая реакция на различные отравления, в том числе пищевые и алкогольные;
- в результате постоянных переохлаждений и особых климатических условий;
- гормональные изменения, одна из самых распространённых гипотез наряду со стрессовыми ситуациями, в период полового созревания или во время менопаузы у женщин, замечен всплеск развития болезни;
- нарушение обмена веществ, генетическая предрасположенность и др.
Этот перечь практически бесконечен, но это лишь возможные факторы, но они не являются точными причинами.
Интересный факт! Псориаз относится к болезни молодых, в 70% случаев он развивается у людей в возрасте 16-20 лет.
Псориаз имеет обширную классификацию, его можно разделить по:
Выделяют две степени тяжести заболевания, лёгкая, средняя и тяжёлая. Установлено, что большая часть пациентов (более 65%) страдает от лёгкой степени псориаза, у 25% отмечена средняя тяжесть и лишь у 8% диагностирована тяжёлая. Степень тяжести определяется при обследовании исходя из:
- объёма поражения кожного покрова;
- агрессивности болезни, насколько выражена клиническая картина (зуд, кровоточивость, активность шелушения, покраснение и отёчность);
- стойкость патологии к назначенному лечению.
Основным из этих критериев является объём поражённого эпителия. Существует примерное разделение, лёгкая степень имеет поражения кожи до 3%, среднее до 10%, а свыше уже считается тяжёлой. Но несмотря на это, если у пациента повреждены суставы, даже при незначительном повреждении эпителия, это состояние относят как к тяжёлой форме.
Тяжёлая форма псориаза способна без видимых причин переходить в среднюю или лёгкую, а также наоборот.
Для более подробной классификации псориаз выделяют в две обширные группы, которые содержат подгруппы.
- генерализованная форма;
- ладонно-подошвенная;
- по типу кольцевидной эритемы;
- ювенильный или инфантильный.
Эта форма была впервые описана в 1909 году, мюнхенским врачом Цумбушем. Считается сложной в некоторых случаях даже угрожающей для жизни пациента, формой. Имеет агрессивное течение, молниеносное начало буквально за считанные часы покрывает кожу ярко-красными образованиями, охватывает значительные её участки, может вызвать состояние эритродермии. На поверхности поражённой кожи образовываются гнойные фолликулы, их количество постоянно увеличивается, превращая эпителий в сплошное загноившееся поле. Генерализованный псориаз поражает практически всегда взрослых, у детей диагностируется крайне редко. Клиническая картина ярко выражена, больные жалуются на:
чувствительность и сильный болезненный дискомфорт кожных покровов;
- высокую температуру тела;
- лихорадку;
- головные боли и недомогание;
- миалгию;
- тошноту.
Излюбленное место локализации этого вида в области промежности, гениталий, складках кожи, в местах сгибов суставов. В особо тяжёлых случаях процесс может распространиться на слизистые оболочки к примеру, на язык и полость рта, в некоторых вариантах болезнь переходит на волосяную часть головы или ногти. Может наступить выпадения волос на поражённых участках кожи, через несколько месяцев течения патологии.
Эта форма отличается ладонно-подошвенной локализацией. Пустулы могут появиться только на ладонях или наоборот, лишь на стопах, а также поражение бывает и того и другого участка тела, имеют чёткие границы. У четверти всех больных псориазом диагностируют этот вид, немного чаще наблюдается у женщин. Гнойные фолликулы имеют размер от двух до пяти миллиметров, ими покрывается вся поражённая часть кожи. Длится болезнь годами, сменяясь периодически ремиссиями.
Вид возникает в большей степени у детей, протекает не так остро, как предыдущие описанные формы псориаза. Бляшки имеют кольцевидную форму, пустулы возникают в небольшом количестве, по периферии очага. Локализуются в большей степени на туловище, реже на руках и ногах. Другие симптомы выражены неярко.
Не имеет выраженной клинической картины, относится к лёгкой степени псориаза, особой терапии не требует и практически всегда проходит самостоятельно.
Распространённая форма, имеет различные названия классический, бляшковый, вульгарный или простой псориаз. Относится к не пустулёзной группе, течение болезни развивается постепенно. Папулы могут быть разного размера и формы, они покрыты шелушащимся эпителием, при правильной терапии имеет длительные ремиссии. Но если лечение не будет начато, вульгарный псориаз может перейти в любой другой вид, в более сложные формы.
Чаще возникает из уже существующего псориаза другой, более лёгкой формы, как первичное заболевание диагностируется редко. Алые бляшки с сухими серо-белыми чешуйками покрывают практически всю кожу, реже эритродермия бывает частичной, в этом случае страдает только часть эпителия. Кожный покров уплотнён и отёчный. Из жалоб отмечается, жжение, зуд и сухость кожи, чувство стягивания. При длительном течении патологии выпадают волосы и ногти.
Очень сложная форма болезни, возникает по разным данным у 10-30% больных псориазом. Заключается в поражении суставов, сначала более мелких, таких как фаланг пальцев рук и стоп, с распространённостью процесса затрагивает и более крупные, как лучезапястные и голеностопные. Как правило, возникает на фоне кожных высыпаний, на разном этапе болезни. Имеет различные степени тяжести, от незначительных болевых ощущений, заканчивая существенной деформацией суставов. Псориатический артрит характеризуется хроническим течением и выраженной сезонностью. Требует углублённого, сложного и неотложного лечения.
Экссудативная форма псориаза
Диагностируется преимущественно у людей с нарушенным обменом веществ, имеющих ожирение, дисфункцию щитовидной железы или сахарный диабет, чаще у детей или пожилого населения. Проявляет себя немного по-иному, нежели другие формы псориаза. На теле образовываются очаги отёчного воспаления, с невыраженной инфильтрацией и отсутствием чётких краёв. Наблюдаются наслоения из гнойно-серозной массы, которая подсыхая, образовывает многослойный шар корок. Цвет образований серо-жёлтый, белые чешуйки отсутствуют, в связи с постоянным выходом наружу экссудата (воспалительная жидкость с неприятным запахом и возможным гнойным содержимым). При удалении корок, поверхность кожи под ними приобретает красный, воспалённый цвет с сукровичными, а порой и кровяными выделениями. Беспокоит больных зуд и жжение.
Встречается у 2-6% больных, часто возникает параллельно с другими формами. Получил своё название, за счёт кардинального отличия от классического псориаза. Образования глянцевые и гладки, практически всегда без чешуек, из-за влажной поверхности, возникают они в складках, особенно часто локализуются под грудью, между ягодиц и на гениталиях. Пятна имеют тёмно-красный цвет, кожа на этих местах очень уязвима из-за частого трения, могут возникать микротрещины, которые являются проводником инфекции. Вызывает у пациента болезненные ощущения в основном из-за места своего образования.
Одна из самых часто встречаемых форм, может развиться в любом возрасте. В волосах образовывается нарост в виде корок с чешуйками, который повторяет по форме рост волос, может немного выходить за их пределы, создавая вид «псориазной шапочки». Возникшие образования не мешают росту волос и не влияют на них, а соответственно при этой форме не наблюдается их выпадение. Клиническая картина проявляется постепенно, изначально не особо привлекая к себе внимание, начинается с чуть большего шелушения эпителия по себорейному типу. С прогрессом патологии усиливается зуд и раздражение, при расчесывании возникшие бляшки часто травмируются вызывая ссадины и раны. Кожа на голове становится грубой, бугристой и периодически кровоточит. Шелушащиеся бляшки поражают мочки ушей и территорию за ними, заднюю сторону шеи, затылок и пробор.
Для того, чтоб снизить частоту повторяющихся обострений и продлить время ремиссии при любых формах псориаза требуется постоянный контроль, применение профилактических методов и передерживания определённых правил.
Вместо ванны душ. Для собственной гигиены лучше отдать предпочтение душу, так как после ванны происходит большее обезвоживания организма. Применять губку необходимо только мягкую, так как более жёсткая способна привести к микротравмам.
То же правило относится и к полотенцу, оно должно быть, также мягким и кожу им следует пропитывать, а не растирать. После душа важно увлажнить кожу, питательными лосьонами, кремами, маслом или специальными медикаментозными препаратами.
Одежду следует выбирать из натуральных тканей, которые не смогут вызвать аллергической реакции, а также она не должна слишком прилегать к телу и натирать.
Следует избегать бытового травматизма кожи, порезов, царапин, ожогов, так как они могут спровоцировать обострение патологии.
Стараться не допускать стрессовых ситуаций и нервных потрясений.
И напоследок, не забывать о важности правильного питания и употребления щелочной воды, так как без этого правила добиться длительной ремиссии вряд ли получится. А также не станет лишним санаторно-курортное лечение, хотя бы раз в год побалуйте себя отдыхом, который так важен для вас!
Хронический рецидивирующий дерматоз неинфекционного происхождения называется псориазом (иначе – чешуйчатый лишай). Заболевание поражает кожные покровы и проявляется многообразными формами. Рассмотрим медицинскую классификацию псориаза, стадии и формы болезни.
По характеру и тяжести течения разделяют три стадии псориаза – прогресса, стационарную и регресса.
Прогрессирующая стадия псориаза
Сопровождается увеличением числа и слиянием псориатических высыпаний (бляшек) в крупные воспалительные очаги. Отмечается шелушение в центре папул и бляшек с рыхлым расположением чешуек. По краям воспаленные участки не шелушатся. Шелушение – завершающий этап воспаления. Псориатические очаги растут быстрее, чем происходит шелушение. Поэтому на стадии прогресса образуются воспаленные шелушащиеся очаги с красным ободком по краям.
Отмечается феномен Кебнера – изоморфная реакция, характеризующаяся формированиемвоспаленных очагов вследствие механического или химического воздействия (на местах царапин, порезов и ссадин, ожогов, уколов, на участках трения с одеждой, в зонах облучения). Воспаление развивается на протяжении 7–9 дней после получения травмы, реже – через 3 дня либо через 3 недели.
На стационарной стадии не появляются новые псориатические элементы, очаги не увеличиваются в размерах. Отмечается умеренное равномерное шелушение по всей поверхности высыпаний.
На этом этапе вокруг псориатических папул формируется роговой слой кожи, называемый псевдоатрофическим ободком Воронова. Уменьшается и со временем исчезает шелушение и воспаление кожи. На местах поражений остаются пигментные пятна (отмечается гипо- или гиперпигментация кожи).
Лечение разных стадий болезни отличается, подбирается индивидуально. Наряду с медикаментозными средствами рекомендуются физиотерапевтические процедуры, соблюдение специального диетического рациона и применение народных средств.
По времени развития обострений различают летнюю, зимнюю и неопределенную формупсориаза.
Согласно классификации различают следующие формы псориаза:
- вульгарный;
- пустулезный;
- псориатическая эритродермия;
- псориатический артрит.
Бляшковидный, вульгарный или обыкновенный псориаз
Бляшковидная форма характеризуется формированием красных воспаленных пятен, покрытых сухими, отслаивающимися серыми либо серебристо-белыми чешуйками. Воспаленные псориатические очаги (бляшки) растут, соединяясь,формируют крупные очаги.
К вульгарному псориазу относят каплевидную (иначе точечную) и обратную форму.
Каплевидный псориазсопровождается формированием мелкой, выступающей над кожей, сыпи в форме кружочков, точек или капель. Красные, иногда фиолетовые, высыпания распространяются на обширных поверхностях кожного покрова.
Обратный псориаз (иначе псориаз сгибательных поверхностей) сопровождается образованием воспаленных очагов в кожных складках – подмышечных впадинах, бедрах, под животом у тучных людей и под грудью у женщин. Появляются красные,не шелушащиеся пятна, но иногда возможно слабое шелушение.
Пустулезная форма характеризуется тяжелым течением с формированием воспаленных пузырьков (пустул). Внутри пустул скапливается прозрачный секрет– экссудат. Кожа вокруг пузырьков краснеет, отекает, нагревается. При попадании в волдыри инфекции развивается гнойное воспаление.
Пустулезный псориаз бывает:
- пальмоплантарный – поражает кожу рук и ног;
- ладонно-подошвенный – локализуется на ступнях, ладонях;
- генерализованный – поражает обширные участки кожи.
При псориатической эритродермии воспаляется вся кожа, повышается температура тела, увеличиваются лимфатические узлы, ухудшается общее самочувствие пациента. Патологический процесс характеризуется формированием красных воспаленных очагов, повышением температуры кожи на этих участках. Первоначально участки эритемы возникают независимо от локализации псориатических высыпаний, но стечением времени сливаются, охватывая обширные области. Отмечается зуд, шелушение и сухость, отечность и болезненность воспаленных участков.
На запущенных тяжелых стадиях эритродермии отмечается сильное шелушение, отслоение целых участков кожи. Нарушается барьерная функция и термическая регуляция, повышается риск заражения крови. Поражаются внутренние органы: развивается почечная недостаточность, образуются трофические язвы. У пациента теряется вес.
При псориатической артропатии происходит поражение соединительной ткани и суставов кистей, стоп, фаланг пальцев. Чаще патологический процесс развивается симметрично. Иногда патологические изменения отмечаются впозвонках и крупных суставах – плечевом, коленном и тазобедренном. Такие поражения ведут к инвалидности пациента, который из-за болезни не передвигается без посторонней помощи либо становится прикованным к постели.
Подробнее о клинических проявлениях псориаза узнаете из видео:
На сегодняшний день известно множество клинических форм псориаза. Классические симптомы – уплотненные участки гиперемированной кожи с шелушением – есть во всех случаях, однако имеется ряд существенных отличий при разных видах патологии. Формулировка диагноза обязательно должна отражать особенности течения каждого конкретного случая заболевания и его стадию: от этого напрямую зависит тактика лечения пациента.
В международной классификации болезни выделяют следующие виды псориаза:
В клинической практике лечения эта классификация не нашла широкого применения, поскольку она не отражает всех тонкостей заболевания. Дерматологи выделяют разные виды патологии на основании данных о характере высыпаний, локализации очага поражения, стадии заболевания. Все типы псориаза разделяют на две большие группы: пустулезная и непустулезная формы.
Добрый день, ну вот и я решилась написать и рассказать свою историю борьбы с псориазом. Вводные данные: мне 34 из них большую часть своей жизни болею псориазом. Что я. Читать историю полностью »
Факт! Многие разновидности псориаза легко можно спутать с другими дерматологическими болезнями. Самостоятельно ставить диагноз и начинать лечение категорически нельзя, возможно резкое ухудшение состояния и развитие тяжелых осложнений.

Помимо высыпаний на коже, появляются и другие признаки заболевания, в частности такие как:
- слабость;
- озноб;
- быстрая утомляемость;
- нарушения сна;
- головная боль.
Чаще всего высыпания появляются в области гениталий, а также в складках и на сгибательных поверхностях. Самой сложной формой считается генерализованный пустулезный псориаз, поражающий не только кожу, но и внутренние органы. Кроме того, опасность заключается и в периодических сезонных обострениях.
Классификация пустулезного типа включает:
- акропустулез (акродерматит Аллопо);
- псориаз Барбера;
- псориаз фон Цумбуша;
- импетиго герпетиморфное.
Важно! Пациенты с пустулезной формой должны получать медицинское лечение в стационарных условиях независимо от стадии процесса. Стабилизация процесса и длительная ремиссия позволяют находиться на диспансерном наблюдении.

Ладонно-подошвенный характер распространения заболевания получил название псориаз Барбера. Пустулы могут сочетаться с вульгарными элементами сыпи, часто кожа бывает уплотнена и отечна. Пустулы вскрываются с образованием глубоких эрозивных дефектов кожи, длительный процесс заживаления протекает с образованием гнойных корок.
Чаще всего заболевание по типу Цумбуша развивается на фоне бляшечного псориаза. Появление пустул в больших количествах и их слияние в один патологический очаг сопровождается симптомами интоксикации: высокая температура тела, слабость, головные боли. В общем анализе крови отмечается увеличения СОЭ и количества лейкоцитов.
Важно! Генерализованный пустулезный псориаз Цумбуша является причиной летального исхода и преждевременной утраты трудоспособности!
Герпетиморфное импитиго – эта форма пустулезного псориаза характеризуется быстрым периферическим ростом. Начало заболевания характеризуется появлением пустул в подмышечной области, паху и в околопупочной зоне. Разрыв пустулы сопровождается сильным шелушением, а после заживления на кожу остаются участки пигментации.

При вульгарной форме псориаза на коже пациентов появляются участки уплотнения кожи с гиперемией, на поверхности появляются чешуйки серебристого цвета – внешне сыпь напоминает бляшки, поэтому такой тип псориаза еще называют бляшечный.
Эритематозный псориаз может являться как первичной патологией, так и осложнением вульгарной формы. При этом типе псориаза элементы сыпи могут распространяться по всей поверхности кожи, а выраженные воспалительные процессы приводят к появлению симптомов общего характера:
- повышение температуры тела;
- слабость;
- жар или озноб;
- стянутость кожных покровов;
- отеки по всему телу;
- зуд и жжение.
Обильная сыпь приводит к серьезным нарушениям водно-солевого и энергетического обмена, поэтому часто появляются сопутствующие заболевания, без медицинской помощи пациентам грозит инвалидность и даже летальный исход.
Характер сыпи и размер очага поражения играю ведущую роль в выборе средств лечения, однако локализация патологического процесса имеет не меньшее значение. Некоторые лекарственные средства нельзя применять при расположении сыпи на определенных участках кожи.
Проявления псориаза на руках и ногах напрямую зависят от формы заболевания. При классическом течении патологического процесса высыпания изначально локализуются на локтевых и коленных сгибах, затем очаг поражения начинает распространяться.
В зависимости от стадии заболевания могут повреждаться поверхности ладоней и стоп. Поскольку кисти – это главный «инструмент» человека, псориатические элементы постоянно подвергаются механическому воздействию. Кожа становится грубой, плотной, покрывается темными корками. Постоянная ходьба аналогичным образом сказывается на состоянии ступней, возможно образование глубоких болезненных трещин.
Псориаз, возникающий на теле, начинает в основном проявлять себя со спины и распространяется при обострении процесса. Обычно он проявляет себя как вульгарный псориаз с характерными пустулами и шелушением, которые объединяются в одну большую область. Кожные элементы на спине могут иметь каплевидную или бляшкообразную форму. Возможна локализация псориаза на животе, в подмышечной и паховой области.

Интересно! Заболевание языка может встречаться в 3% случаев всех пациентов с этим заболеванием.
Непосредственно на коже лица элементы сыпи возникают в случаях распространения заболевания с волосистой части головы – «псориатическая корона». Достаточно редко псориатические бляшки располагаются области носогубного треугольника – такой вид псориаза носит название обратный или сгибательный.
Возможно появление сыпи на ушах, правда такое местоположение сыпи в 95% случаев является результатом расширения очага поражения другой локализации.
Псориаз на волосистой области головы представляет собой себорейную форму, которая затрагивает область роста волос. Повреждения кожи через некоторое время разрастаются на всю поверхность головы и имитируют перхоть. Такое расположение заболевания наблюдается в 50% случаев псориаза головы.
Факт! При себорее волосистой части головы характерным признаком являются чешуйки и корочки желтого цвета, в то время как хронический псориаз отличается отделением чешуек серебристого или белого цвета.

Так как наблюдается отслаивание ногтей, появление дефектов и других нарушений, то псориаз можно очень просто спутать с грибковой инфекцией. При хроническом заболевании ногтей может наблюдаться даже полная потеря ногтевой пластины.
Не принято классифицировать болезнь по сезонам, однако, в зависимости от времени года это заболевание может обостряться. Если же болезнь протекает ровно, без периодов обострения в определенное время года, то это свидетельствует о ее всесезонном типе.
Кожа пациентов с летним псориазом достаточно восприимчива к солнцу, поэтому периоды обострения наблюдаются именно в это время. Гораздо чаще наблюдается зимние виды болезни, которые характеризуются тем, что провоцирующим фактором рецидива выступает холод.
Важно! Методы лечения обязательно нужно подбирать в зависимости от конкретного сезонного типа заболевания.
Лечение напрямую зависит от того, к какому виду относится псориатическое поражение. Поэтому дерматолог изначально проводит полное обследование пациента для определения стадии и типа заболевания. Легкая форма зачастую лечится различными мазями и кремами, тяжелые стадии болезни и осложненное течение требует системного лечения и комплексного подхода к проблеме.
Псориаз – довольно распространенное сложное заболевание, которое образуется у многих людей независимо от возраста. Возраст, а иногда даже и пол, тоже учитывает врач. В назначении лекарственных средств есть профессиональные нюансы.
Поэтому лечить заболевание должен только один и тот же дерматолог. Без необходимости не следует менять лечащего врача. Самостоятельная диагностика и применение медикаментозных средств может только усугубить проблему.
• При помощи этого средства вы сможете убрать псориаз с кожи всего лишь за 10-15 процедур! • Устраняет псориаз в 97% случаев и моментально снижает проявления псориаза, избавляет от зуда • Для наших подписчиков цена снижена на 50%
По материалам kozhnuebolezni.ru
Псориаз или чешуйчатый лишай – одна из распространенных форм дерматоза. Относится она к неинфекционным хроническим заболеваниям и довольно плохо поддается лечению. Недуг поражает в основном кожный покров, длится годами с чередованием обострений и ремиссий.
Псориаз является хроническим незаразным заболеванием с неясной этиологией. Согласно классификации дерматозов он относится к папуллосквамозным кожным заболеваниям.
Псориаз – недуг известен очень давно. Ранее его часто путали с проказой. Как отдельная болезнь она изучается более 200 лет. На сегодня наиболее известными гипотезами, объясняющими механизм возникновения псориаза, являются следующие предположения.
- Первая гипотеза рассматривает чешуйчатый лишай как болезнь кожи. Предполагается, что при этом нарушается нормальный рост и дифференциация кожных клеток, что приводит к избыточному их размножению и накоплению в толще кожи. При этом наблюдается появление незрелых кератиноцитов. Последние воспринимаются организмом как чужеродные, что провоцирует аутоиммунную агрессию Т-лимфоцитов и макрофагов и их накопление в толще кожи. Это и является основной причиной воспаления. В пользу гипотезы служит эффективность лечения псориаза веществами, подавляющими размножение кератиноцитов – ретиноиды, витамин D, которые иммуномодуляторами не являются.
- Вторая гипотеза утверждает, что воспаление кожи является вторичным по отношению к выработке медиаторов воспаления. Предполагается, что Т-киллеры и Т-хелперы – клетки, предупреждающие развитие инфекций и злокачественных опухолей, перемещаются в кожу, где высвобождают чрезмерное количество воспалительных цитокинов. Последние вызывают воспаление, что привлекает к очагу макрофаги и приводит к избыточному размножению клеток кожи и синтезу кератиноцитов. Однако, что именно выступает причиной миграции Т-лимфоцитов в кожу остается неизвестной. Подтверждением гипотезы является тот факт, что иммуносупрессоры тоже весьма эффективно воздействуют на псориаз и в некоторых случаях могут привести к полному исчезновению псориатических бляшек.
Еще одна особенность болезни – явная зависимость от неспецифических раздражителей. Чешуйчатый лишай может спонтанно исчезать и возникать без всякой видимой причины. Однако установлено, что в большинстве случаев первые бляшки появляются после стресса и сильных волнений.
По наследству недуг не передается, однако предрасположенность к нему связана с определенными генами. Согласно статистике при заболевании 1 родителя риск развития псориаза у ребенка составляет 7%, если оба родителя больны – 40%.
Псориаз чаще встречается у женщин. Основной причиной этого является не столько половая принадлежность, сколько особенности кожи: на сухой, слишком чувствительной коже чешуйчатый лишай развивается чаще и быстрее. Проявиться он может практически в любом возрасте, но, как правило, первые псориатические бляшки появляются еще до 20 лет.
Что такое псориаз, расскажет видео ниже:
Если точной причины запуска механизма не установлено, то факторы, заметно усиливающие проявления лишая или провоцирующие его образования известны лучше.
- Психологические – это могут быть не только волнения, но и депрессия, нарушения сна, моральная неудовлетворенность.
- Эндокринный фактор – дисфункции щитовидной, паращитовидной, вилочковой желез и так далее во многих случаях приводит к патологическому изменению кожи.
- Расстройства пищеварительных органов также часто провоцируют обострение недуга.
- Сбои в работе иммунной системы, безусловно, влияют на состояние кожи.
- Стафилококки, стрептококки, дрожжеподобные грибки и другие являются мощными антигенами. При хроническом течении недуга, вызванного болезнетворной микрофлорой, выделяется огромное количество Т-лимфоцитов, часть которых может мигрировать в кожу и вызывать появление псориаза.
- Повреждения кожного покрова – химические, механические, а также длительный прием глюкокортикоидов, алкогольная интоксикация, курение могут спровоцировать обострение. Очень часто первые псориатические бляшки появляются именно на поврежденных участках.
Чешуйчатый лишай поражает не только кожу. При неблагоприятных обстоятельствах жертвой болезни становятся и суставы, что и превращает псориаз из относительно безопасной кожной болезни в весьма серьезный недуг. Классифицируется болезнь по многим признакам, однако чаще всего используется разделение на пустулезный и непустулезный псориаз.
Встречается намного чаще – до 90% пациентов. В основном поражает кожные покровы, в том числе и волосистую часть головы, а также ногти. Различают 2 основных вида непустулезного псориаза.
Вульгарный – обычный, бляшковидный. Его можно назвать классической формой. Повреждения на коже выглядят как бляшки или папулы – узелки, приподнятые над уровнем кожи. Цвет папул розоватый или красноватый, граница четкая. Поверхность бляшки покрыта серебристо-белыми чешуйками.
Диаметр бляшки варьируется от 1–3 до 20 мм и более. В некоторых случаях бляшки могут сливаться, образуя довольно крупные формирования. Чаще всего вульгарный псориаз появляется на сгибах крупных суставов, на волосистой части головы. Механическое или химическое повреждение кожного покрова – тоже «излюбленное» место локализации бляшек.
В зависимости от участка появления и течения недуга обычный псориаз разделяют на несколько подвидов.
- Себорейный – локализуется на участках с большим количеством сальных желез: лоб, волосистая часть головы, носогубные и носощечные складки, на груди, между лопатками. На лице и спине сыпь имеет «классический» вид, а вот за ушами или под волосами очень похож на себорейный дерматит. Здесь бляшки имеют яркий цвет, покрытый серозно-гнойными корочками, сопровождаются отеками. Как правило, псориатическая сыпь вызывает сильный зуд.
- Ладонно-подошвенный – появляется на ладонях и подошвах, является весьма распространенной формой. По виду напоминает скорее дерматоз. На подошве псориаз часто сочетается с грибковыми поражениями, что затрудняет диагностику, и лечение. Ладонно-подошвенный псориаз, в свою очередь, разделяют на 3 подвида:
- папулезно-бляшечный – папулы плотные, почти не выступают над кожей, чешуйки с трудом отделяются от бляшки. Как правило, высыпания появляются в краевых зонах, сопровождаются отеком и кератозом;
- псориатическая мозоль – плотные округлые наросты, состоящие в основном из ороговевшего эпидермиса. Покраснения почти не наблюдается, размеры бляшки могут варьироваться от 2–3 мм до 2–3 см;
- везикулезно-пустулезная – проявляется в виде серозно-гнойных или гнойных пузырьков. В диаметре бляшки достигают 2 мм, однако склонны к слиянию.
- Каплевидный – чаще встречается у детей и лиц, не достигших 30 лет. Эта форма считается тяжелой. Папулы розовато-оранжевого цвета диаметром от 1 до 10 мм появляются на плечах, бедрах, туловище. На волосистой части головы эта форма встречается редко и практически никогда – на ладонях и стопах. Болезнь быстро прогрессирует и принимает затяжное хроническое течение в 68% случаев. Как правило, высыпания появляются после перенесенной ангины, тонзиллита и других стрептококковых инфекций верхних дыхательных путей.
- Интертригинозный – крупные бляшки локализуются в кожных складках: на животе, между ягодицами, в подмышечных впадинах, где кожа часто мокнет. Бляшки весьма болезненны. Эта форма чаще всего встречается у лиц с ожирением, а также у страдающих сахарным диабетом.
- Псориатическая онихия – ногтевые пластинки поражаются у 25% больных чешуйчатым лишаем. По внешнему виду повреждения ничем не отличается от обычной онихии: наблюдается эффект «масляного пятна», наперстка, ногтевая пластина деформируется и легко отслаивается. Может быть единственной формой недуга, а может сочетаться с другими видами.
Второй вид не пустулезного псориаза – псориатическая эритродермия. Встречается у 2–3% больных. Как правило, является результатом прогресса заболевания на фоне провоцирующего фактора: психических переживаний – 30%, неадекватного лечения – 20%, злоупотребление алкоголем – 17%, перенесенного инфекционного заболевания – 10%.
Эритродермия развивается в течение нескольких недель: сначала появляются типичные псориатические бляшки, которые затем сливаются в одно целое. В результате кожный покров на значительных участках тела представляет собой одну бляшку на фоне сильного отека ярко-красного цвета. Появление бляшки сопровождается сильным зудом и шелушением, на поверхности появляются трещины. Если псориаз проявляется на фоне аллергической реакции, то развитие его крайне стремительное – в течение нескольких часов. Эритродермия сопровождается всеми признаками интоксикации: ознобом, высокой температурой, суставной и мышечной болью.
Эта форма встречается намного реже – не более 1%. Выделяют около 7 вариантов недугов, разных по симптоматике. Все виды пустулезного псориаза являются опасными для жизни.
- Генерализованный – начинается с появления эритемы ярко-красного цвета в области кожных складок, крупных суставов, а также мочеполовых органов. Эритема поражает большие участки кожи и крайне болезненна. На ее фоне появляются пустулезные высыпания, быстро увеличивающиеся в количестве. Пустулы сливаются между собой, образуя крупные гнойные участки. Высыпания носят волнообразный характер: уменьшается количество сыпи на одном участке и тотчас же появляется на другом. Недуг сопровождается повышением температуры, ознобом, головными болями, увеличением лимфатических узлов. После исчезновения сыпи температура падает, однако эритемы сохраняются еще довольно долго.
- Пустулезынй псориаз Барбера – по виду похож на непустулезный ладонно-подошвенный, однако сопровождается появлением пустул с гнойным содержимым.
- Аннулярный пустулез – пустулы формируются на большом участке кожи. Кожа сильно отекает, становится красно-бурой. Пустулы склонны к слиянию и образуют «гнойные озера». При большой площади такие формирования могут угрожать жизни. Недуг сопровождается всеми признаками интоксикации – повышенной температурой, ознобом, нередко рвотой, мышечными болями.
- Пальмоплантарный – пустулы образуются на ладонях и подошвах, обычно со стороны пятки и большого пальца. После их повреждения появляется коричневый налет, превращающийся в корки.
- Импетиго псориатическое – пустулезные высыпания более всего напоминают проявления герпетической инфекции и нередко распространяются на слизистые. Недуг сопровождается сильной лихорадкой. Считается, что псориатическое импетиго связано с дисфункцией паращитовидной железы.
- Артропатическая форма – может возникать как до соответствующих повреждений кожи, так и сопутствовать им. При этом виде недуга воспалению подвергается не кожа, а дистальные суставы, как правило, мелкие. На первой стадии воспаления не сопровождаются болезненностью, однако заболевание довольно быстро становится генерализованным: воспаление сопровождается отечностью, болезненностью, ограничением в движении и часто приводит к инвалидности.
Выделяют еще несколько разновидностей болезни, не входящих в общую классификацию.
- Экссудативная форма – чаще всего наблюдается у пациентов, страдающих системным заболеванием: сахарным диабетом, ожирением. Папулы покрыты желтоватыми пластинками, при удалении которых обнажается раневая поверхность. В этом случае наблюдается более выраженная лейкоцитарная инфильтрация. Такая форма очень болезненна.
- Парапсориаз – специфическая форма, объединяющая признаки вульгарного псориаза, розового и красного лишая и себорейной экземы. От других видов недуга парапсориаз отличает заметным нарушением проницаемости капилляров. Парапсориаз не имеет четких признаков, его очень сложно дифференцировать, даже гистологические изменения не являются надежным критерием.
- Псориаз Напкина – очень редкая форма.
- Лекарственно-индуцированный – его главным отличием от других видов является причина: поражения вызываются приемом определенных лекарств. Как правило, такая форма быстро излечивается при отказе от приема препаратов.

- Конечности – чаще всего очаги образуются на локтевых сгибах. При атипичной форме бляшки формируются на сгибательной поверхности сустава. При ладонно-подошвенной форме бляшки и пустулы возникают на ладонях и стопах – они куда плотнее и грубее. Как правило, очаги появляются симметрично, хотя бывают и исключения.
- Голова – на лице псориаз появляется редко. Обычно высыпания формируются на лбу, в носогубных складках, вокруг глаз за ушными раковинами. При себорейной форме поражается волосистая часть головы. Причем бляшки склонны к слиянию и могут покрывать всю поверхность головы.
- Туловище – при интертригинозном псориазе бляшки формируются в кожных складках на животе, в паху, между ягодицами. Но, как правило, появление высыпаний на теле является признаком генерализованного заболевания.
- Ногти – ногти на пальцах рук повреждаются заметно чаще, чем ногти на пальцах ног. Обычно недуг комбинируется с другими видами чешуйчатого лишая.
Псориаз в своей классической форме – достаточно специфическое заболевание. Однако при атипичной форме и при сочетании с грибковыми инфекциями или повреждениями другого рода, диагностировать болезнь оказывается совсем непросто.
Симптомы псориаза у детей и взрослых описаны врачами в видео ниже:
Обычный внешний вид бляшки – розово-красное пятно, приподымающееся над уровнем кожи, поверхность которого покрыта серебристыми чешуйками. Однако специфическими признаками недуга являются другие симптомы.
- При соскабливании поверхности бляшки шелушение увеличивается, а бляшка становится белой, начинает напоминать каплю стеарина. Это связано с утолщением рогового слоя кожи и эпителия, а также накоплением жироподобных веществ в слое эпидермиса. Эффект называют симптомом стеаринового пятна, он является характерным признаком именно псориаза.
- Второй симптом – терминальная пленка. Эпидермальный слой под чешуйками имеет влажную бархатистую поверхность и причиняет дискомфорт.
- Симптом кровяной росы – на поверхности бляшки, лишенной чешуек, выступают капельки крови. Между собой капли не сливаются. Их появление объясняют травмированием дермальных сосочков.
- Симптом Пильнова – отмечается на начальной стадии. Розовая бляшка без шелушения имеет ободок красной кожи.
- Симптом Картамышева – псориатическая бляшка в отличие от дерматической всегда возвышается над уровнем кожи. При пальпации граница между бляшкой и кожей очень хорошо ощущается.
- Симптом Воронова – признак регресса. На периферии бляшки кожа становится морщинистой, но более светлой и блестящей, чем здоровая.
- Симптом «наперстка» – характерен для онихии. На ногтевой пластинке появляются множественные точечные углубления.
- Симптом «масляного пятна» – желтовато-бурое пятно под ногтевой пластиной.
- Линия Бо-Рейля – продольные линии, проходящие по всей длине ногтя. Характерны для любых форм онихии.
Для отдельных видов недуга существуют и свои специфические признаки, однако они менее характерны и порой лишь затрудняют диагностику.
Чешуйчатый лишай может появиться у детей любого возраста, включая новорожденных. Признаки болезни у грудного ребенка, конечно, заметно отличаются от симптомов, наблюдаемых у взрослого. Однако чем старше становится ребенок, тем более «взрослые» черты болезни у него появляются.
На начальной стадии у маленьких детей высыпания появляются в кожных складках, на голове, в том числе и на лице, на половых органах. Часто сыпь наблюдается в местах, где нежная кожа натирается одеждой или подгузниками. По внешнему виду сыпь очень напоминает опрелость, особенно при пеленочном псориазе, из-за чего современное лечение зачастую опаздывает.
Высыпания довольно быстро приобретают характерный признак псориаза – шелушение, папулы и бляшки сливаются, формируя крупные конгломераты. Кожа покрывается корками, сильно зудит, причиняя малышу большой дискомфорт. Из-за расчесывания сыпи очень велика вероятность присоединения вторичной инфекции.

- Симптомы – если наблюдается характерная псориатическая триада – симптом стеаринового пятна, терминальной пленки и кровяной росы, сомневаться в диагнозе не приходится. Однако учитывает возможность присоединения вторичного недуга, обследование, все же, проводят.
- Биопсия – гистологические исследования позволяют обнаружить инфильтрацию лимфоцитами, макрофагами, нейтрофилами. Регистрируется появление незрелых кератиноцитов, утолщение кожных капилляров.
- Рентгенография – назначается при подозрении на артропическую форму. Таким образом оценивают состояние суставов на поврежденных участках.
Диагноз детям до 1 года устанавливают только по внешним симптомам. Для проверки могут взять соскобы кожи.
Излечить псориаз невозможно. Однако можно добиться устойчивой ремиссии и заметно понизить интенсивность проявлений. Для этого пациенту надо строго соблюдать рекомендации врача, выполнять физиотерапевтические процедуры – фототерапия, ПУВА-терапия, солевые ванны, и соблюдать диету. Многие также используют народные методы для лечения недуга. При легкой или средней тяжести болезни госпитализация не проводится.
В большинстве случаев лекарства, необходимые для лечения, выпускаются в пероральной форме, что позволяет лечиться на дому. Терапия включает препараты для наружного пользования, облегчающие симптомы болезни, и для внутреннего, воздействующие на иммунную систему.
Препараты наружного назначения:
- кремы и мази, включающие витамин D – кальципотриол, например;
- кортикостероидные мази – снижают степень иммунной реакции в коже и уменьшают воспаление: преднизолоновая мазь, локоид;
- комбинированные препараты, включающие и кортикостероиды, и витамин D, например, ксамиол;
- составы на базе нафталана – лостерин, нафтадерм;
- березовый деготь и мази на его основе;
- кремы на базе солидола – карталин, цитоспор. Быстро снимает зуд и шелушение. Использовать можно даже сам солидол, но только чистый, без присадок;
- препараты с цинком – подсушивает кожу, уменьшает воспаление. Часто применяется при экссудативной форме особенно у детей;
- кератолитические кремы – белосалик, например, применяются только для снятия чрезмерного шелушения. Нельзя использовать при экссудативной форме недуга.
Детям могут назначаться также серно-дегтярные мази и борные.
Препараты внутреннего назначения:
- ретиноиды – тигазон, неотигазон. Лекарство останавливает избыточный рост кожных клеток, нормализует процесс ороговения;
- антигистаминные – уменьшают кожный зуд, устраняют аллергический фон и воспаление. Антигистамины назначают при любой форме псориаза;
- энтеросорбенты – энтеросгель. Снижает всасываемость токсичных веществ в тонком кишечнике;
- цитостатики и иммунодепрессанты – циклоспорил, метотрексат, подавляют иммунную систему, тем самым уменьшая количество Т-лимфоцитов. Назначаются только при тяжелой форме. Такое лечение без наблюдения врача проводить нельзя;
- нестероидные противовоспалительные средства – диклофенак, ибупрофен, используются при суставных болях;
- кортикостероиды – могут назначать как в таблетках, так и внутривенно в зависимости от тяжести недуга. Как правило, назначают бетаметазон, дексаметазон, преднизолон.
Лечение псориаза требует индивидуального подхода к каждому пациенту. Весьма немаловажным при этом является чисто психологический фактор: ведь псориаз заметно влияет на внешний вид. Из-за этого лечение часто сопровождается приемом успокаивающих средств и консультаций с психотерапевтом.
Виды псориаза подробно описаны в данном видео:
По материалам gidmed.com
Псориаз – это хроническое заболевание, имеющее аутоиммунную природу. Насчитывается более 10 форм псориаза. Как правило, у человека наблюдается только одна разновидность заболевания, которая определяется по характеру высыпаний. В этой статье мы расскажем вам о разновидностях псориаза и как выглядит псориаз на фото.
Бляшковидный псориаз, или обыкновенный псориаз, вульгарный псориаз, простой псориаз – самая распространенная форма патологии, она наблюдается у 80 % пациентов. Болезнь начинается с появления небольших участков красной горячей сухой вздутой кожи. Воспаление постепенно увеличивается в размерах, на нем появляется легко отслаивающаяся серо-белая чешуйчатая пленка (бляшка), сняв которую, можно увидеть травмированную кровоточащую кожу. Псориатические бляшки часто сливаются с соседними, образуя так называемые парафиновые озера. Бляшечный псориаз может поражать любой участок тела: голову, руки, локтевые и коленные сгибы, ногти, стопы, ноги, гениталии.
Каплевидный псориаз наблюдается у каждого 10-го пациента, характеризуется появлением большого количества мелких приподнятых над здоровой кожей высыпаний красного, лилового и даже синеватого цвета. Сухая сыпь по форме напоминает слезинки или капли (отсюда и название). Часто каплевидный псориаз возникает как осложнение после стрептококковой инфекции лор-органов (ангина, фарингит). Заболевание поражает в большинстве случаев бедра, также может наблюдаться на голенях, шее, спине, плечах и предплечьях, скальпе.
Пятнистый псориаз – это тяжелая форма каплевидного псориаза. Проявляется крупными локациями поврежденной кожи по всему телу. Впервые диагностируется в детстве или у совсем молодых людей. Женщины болеют пятнистым псориазом чаще, чем мужчины.
Пустулезный псориаз, или экссудативный, (болезнь Барбера, болезнь Цумбуша) является наиболее тяжелой из кожных форм псориаза, может возникать как реакция на прием лекарственных препаратов или стрессовую ситуацию. Представляет собой волдыри или пузырьки (пустула), наполненные неинфицированной прозрачной межтканевой жидкостью (экссудатом). Пустулы окружены красной, воспаленной, горячей кожей, которая легко отслаивается при механическом воздействии. Если в пустулы проникает инфекция, в экссудате появляется гной. Чаще всего пустулезный псориаз проявляется на голенях и предплечьях. В тяжелых случаях сыпь может распространяться на все тело, а пустулы – сливаться между собой.
Фолликулярный псориаз поражает устья волосяного покрова на голенях и бедрах. Сыпь представляет собой мелкие светлые папулы с углублением в середине. Эта форма заболевания встречается достаточно редко.
Псориаз сгибательных поверхностей представляет собой гладкие блестящие красные пятна, приподнятые над поверхностью кожи, располагающиеся исключительно в ее складках: в паху, под молочными железами, под животом при абдоминальном ожирении, на внутренней поверхности бедер, в подмышках. Из-за частого травмирования кожи в этих областях (трение, бритье, выделение пота) существует риск присоединения грибковой инфекции.
Псориаз сгибательных поверхностей
Псориаз сгибательных поверхностей
Ладонно-подошвенным псориазом чаще всего страдают люди 30-50 лет, занимающиеся физическим трудом. Заболевание может проявляться либо в виде обыкновенных псориатических бляшек и папул, либо в виде гиперкератотических образований, симулирующих омозолелости и мозоли. В некоторых случаях псориаз на руках или на ногах бывает сплошным, что проявляется в виде повышенного утолщения или ороговения. Для границ такого типа поражения характерна четкость, в более редких случаях эта форма псориаза ограничивается появлением крупнокольцевидного шелушения.
Псориаз ногтей (псориатическая ониходистрофия) нередко встречается у больных с псориатическими высыпаниями на ладонях, кистях, стопах, подошвах, пальцах рук и ног. Болезнь меняет внешний вид ногтей: на них появляются точки, будто выдавленные иголкой, поперечные и продольные бороздки, пятна. Цвет ногтей приобретает желтый или серый оттенок, кожа под ногтями и вокруг них утолщается и шелушится, сама пластина также утолщается и расслаивается. При тяжелой форме заболевания может быть полное отмирание ногтевой пластины.
Псориаз волосистой части головы — одна из наиболее распространенных форм данного заболевания. Клиническими признаками патологии являются красные шелушащиеся пятна, покрывающие кожу головы, воспалительный процесс, зуд.
Псориаз на голове не представляет значительной угрозы здоровью, но он нередко провоцирует развитие психологических комплексов и даже становится причиной социальной изоляции из-за неэстетичного внешнего вида: ведь эта часть тела всегда на виду, и непривлекательные корочки не удается скрывать от окружающих. Заболевание может возникать у людей любой возрастной категории, но чаще встречается у молодых.
Псориаз волосистой части головы
Псориаз волосистой части головы
Себорейный псориаз – это заболевание, сходное по патогенезу с себорейной экземой. Наиболее часто она поражает волосистую часть головы, а также кожу за ушными раковинами, носогубные складки, грудь, область между лопатками. Очаги себорейного псориаза кожи головы представляют собой отдельные участки с сильным шелушением, которые переходят от лба к волосистой части и образуют так называемую псориатическую корону. В области ушных раковин заболевание проявляется в виде красных экзем с гнойными корками, которые часто трескаются. На лице и других участках кожи болезнь характеризуется пятнистыми высыпаниями с характерными псориатическими чешуйками.
Эритродермическая форма относится к тяжелой разновидности псориаза. Поражается большая поверхность кожного покрова, кожа может сходить пластами, повышается температура, пациент испытывает сильную боль. Воспаление сопровождает интенсивный зуд, отек кожи и подкожной клетчатки. Эта форма может возникать как обострение вульгарного бляшечного псориаза, особенно при резкой отмене лечения. Также эритродермический псориаз может быть следствием инфекционных заболеваний, сильного стресса или отравления токсинами (в том числе алкоголем). Псориатическая эритродермия опасна инфицированием травмированных участков и развитием пиодермии (гнойного поражения кожи) по всему телу. В самых тяжелых случаях заболевание может привести к летальному исходу. При своевременном лечении эритродермический псориаз переходит в простую форму.
Эритродермическая форма псориаза
Эритродермическая форма псориаза
Артропатический псориаз (псориатический артрит, псориатическая артропатия) – это тоже тяжелая форма болезни, при которой поражается не только кожа, но и соединительная ткань и на первых этапах мелкие суставы кистей и стоп. В этом случае пальцы рук и ног распухают, их движения скованны и сопровождаются болью. Более тяжелая форма болезни поражает тазобедренные, коленные, плечевые, лопаточные, позвоночные суставы, что может привести к инвалидности. Псориатический артрит наблюдается у 10-15 % людей, больных другой формой псориаза.
По материалам www.losterin.ru
Диагностировать псориаз не всегда просто, поэтому на помощь приходит дифференциальная диагностика псориаза.
Рассмотрим особенности ее применения и достоинства перед другими видами диагностик.
Псориаз – сложное заболевание, представленное в большом количестве разновидностей. Неопределенность клинической картины заболевания заставляет дифференцировать заболевание с большим количеством других кожных болезней.
многочисленных гипотез, описывающих причины развития болезни (наследственные факторы, нервные состояния, проблемы метаболизма), в качестве основного фактора можно выделить наследственность.
О роли генетики свидетельствует тот факт, что люди, в чьих семьях предки страдали от псориаза, значительно чаще подвержены возникновению этого заболевания. Остается не закрытым вопрос о типе наследования заболевания.
Есть предположение, что псориаз – многофакторная болезнь, имеющая долю генетической составляющей (70%) и долю особенностей окружающей среды (30%).
В качестве первичного морфологического фактора болезни выступает папула красного или розового цвета. Она покрыта большим количеством чешуек рыхлого типа, имеющих серебристый оттенок. Если их поскабливать, проявятся прочие симптомы болезни – стеариновые пятна, терминальные пленки, кровяная роса. На начальной стадии болезни высыпаний достаточно мало, однако с течением времени их количество становится увеличенным. Если псориаз вызван инфекционными болезнями или тяжелыми потрясениями нервной системы, а также непереносимостью лекарств, то может проявляться обильная сыпь.
Заболевание в прогрессивной форме сопровождается возникновением папул, образованных в области травм и расчесов. Эти болячки впоследствии могут сливаться между собой, образовывая бляшки. При стационарной стадии болезни интенсивность роста идет на спад, отеки и поражения приобретают четкие границы, могут утолщаться. Сыпью может быть покрыт любой участок тела, чаще всего это волосистая часть головы и поверхности сгибов.
При обычном псориазе клиническая картина характерна, поэтому для постановки верного диагноза и назначения качественного лечения не требуется много времени и усилий. Но есть случаи, когда можно спутать псориаз с другими болезнями – красный плоский лишай, болезнь Рейтера, себорея, красная волчанка и другие. Для проведения диагностики важным является проведение обследований и гистологические изменения.
В учет в ходе дифференциальной диагностики берутся клинические особенности проявления, имеющие зависимость от локализации болезни – в области кожных складок, головы, шеи, живота и ногтей.
Для красного плоского лишая характерны такие черты, как папулы в полигональной форме, блестящие высыпания, вдавления в центре образований. При многих формах красного плоского лишая характерно образование сетчатого рисунка на поверхности папул. Обычно процесс дифференциальной диагностики не представляет особого труда и сопровождается рядом признаков.
- Возникновение блестящих папул сиреневого цвета;
- Слабо выраженное шелушение пораженных покровов;
- Локализация болезни в области поверхности сгиба.
На основании имеющейся симптоматики не составляет труда поставить верный диагноз, при этом проведение гистологического исследования нецелесообразно. Особую важность в данном случае представляет кольцевидная форма красного лишая, которая чаще всего образуется на половых органах. Папулезные элементы небольшого размера могут группироваться и образовывать большие поражения. Они имеют сиреневатый цвет, высыпания могут одновременно появляться в полости рта.
При сифилисе, в отличие от псориаза, папулы имеют полушаровидную форму и яркую окраску болячки в медно-красный цвет. Поскольку наблюдается процесс большей инфильтрации, папулы располагаются поверхностно и отличаются большей плотностью. Происходит обильное шелушение в виде т. н. воротничка Биетта, периферический рост папул и объединение их в бляшки. Отличительная особенность сифилиса заключается в том, что папулы имеют приблизительно равные величины, кроме тех, что располагаются в области складок.
При болезни рейтера в качестве основного симптома выступает уретрит, также проявляется артрит, конъюнктивит, поражение глаз и суставов, высыпания псориатического типа (в области головки полового члена, подошв, рта). Поражения на коже обнаруживаются с такой же частотой, как и болезни суставов при псориазе. Спустя некоторое время после развития уретрита образуются мелкие папулезные образования, имеющие коричнево-красный оттенок, впоследствии они могут расти и образовывать ярко очерченные области поражений. В отличие от псориаза, при болезни рейтера высыпания отличаются меньшей стойкостью.
Себорейный дерматит – еще одно явление, похожее по проявлению на псориаз. Здесь отсутствует четко прослеживаемая инфильтрация кожи. В этом случае постановление дигноза является сложным, особенно если родственники больного человека никогда не страдали от псориаза. Нередко ошибочно диагностируется себорея. Провести диагностику в этом случае помогает характер пустул в области головы. Границы чешуек менее четкие, нежели при псориазе, причем на голове они выражены ярче, чем на туловище. При соскабливании может проявляться не точечное кровотечение, а кровоточащая поверхность.
При атопическом дерматите, в отличие от псориаза, проявляется неяркая эритема, возникает шелушение, экскориация в местах локализации образований. Традиционно поражается область лица, шеи, верхней части груди, ямок под локтями и коленями. Зуд имеет ярко выраженный характер.
Проявляется в виде изолированных бляшек, образованных в области затылка у женщин климактерического возраста. Такое явление может иметь колоссальные сходства с ограниченным нейродермитом, с учетом того, что эта форма псориаза сопровождается возникновением сильного зуда. В диагностике оказывает помощь серебристость шелушения и не выраженная инфильтрация.
Это заболевание, в отличие от псориаза, имеет более острые симптомы протекания, особенно это касается начальной стадии. Проявляется зуд, очаги поражения имеют в основном полициклические границы. При болезни ярко выражены воспалительные процессы с пузырьками и пустулами, корками и чешуйками. Для проведения качественного и достоверного диагноза проводится культуральное и микроскопическое исследование.
В зависимости от вида и формы протекания псориаза, его необходимо дифференцировать с другими заболеваниями.
- Так, например, если псориаз поражает подошвы и ладони, необходимо проводить дифференциацию с таким явлением, как дерматофитии стоп, кистей, экзема.
- Если имеет место быть псориатическая эритродермия, проводится ее дифференциация с токсидермией, розовым лишаем или проявлением красного плоского лишайного заболевания, экземой, лимфомами кожи.
- При диагностировании артропатического псориаза проводится дифференциальная диагностика с артрозами, заболеванием Рейтера, артрита.
- При обнаружении у больного псориазиформных высыпаний можно ассоциировать их с токсидермией.
- Генерализованное пустулезное заболевание дифференцируется с сепсисом и бактериемией, герпетиформным импетиго. Делается посев крови, обследование на ВИЧ (в редких ситуациях).
- Локализация высыпаний в области половых органов может стать причиной путаницы и необходимости дифференциации псориаза с вульвитом. Псориаз, в отличие от данной болезни, имеет меньшую остроту воспаления, хроническое, а не острое течение.
- Псориаз в области подошвы и ладоней может дифференцироваться с экземой, кератодермией, акродерматитом Алоппо. В отличие от некоторых этих заболеваний проявления псориаза традиционно начинаются не на концевых фалангах, а в проксимальных отделах ладоней и во внутренней части стоп.
- Псориаз также дифференцируется с грибовидным микозом, но развитие второго заболевания чаще характерно для лиц старше 40 лет, при этом изменения происходят более стойко, нежели при псориазе, наблюдается большая инфильтрация, отсутствуют яркие тона.
- Нередко проводится дифференциация псориатической эритродермии и эритродермической формой саркоидоза. Вторая форма заболевания встречается реже и имеет более монотонное протекание, то есть, нет яркой выраженности чередования ремиссий и обострений.
- Артропатический псориаз должен быть отличен от ревматоидного артрита. Данное заболевание (псориаз) чаще всего встречается на фоне псориатической эритродермии, пустулезном псориазе. Диагностика может представлять сложности в связи с присутствием сходства в рентгенологических изменениях.
- Фолликулярный псориаз традиционно необходимо дифференцировать с красным волосяным отрубевидным лишаем и заболеванием Кирле. Но при псориазе первоначальные поражения проявляются в устьях волосяных фолликул и выглядят как мелкие узелки с ороговением.
Таким образом, дифференциальная диагностика заболевания является достаточно сложной, однако знание четких проявлений заболевания позволит достичь должного эффекта и применить верную терапию к каждому отдельному случаю.
По материалам dermatolog03.ru
 NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.
NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.

