Иммунобиологические препараты для лечения аллергологических, дерматологоических, ревматологических заболеваний, а также онкологии в мире используются больше 10 лет. Суть данного метода лечения состоит в таргетном (прицельном) подавлении различных соединений и биологически активных веществ в организме, например ферментов, гормонов, цитокинов, которые отвечают за развитие патологического процесса.
Иммунобиологические препараты — это белковые препараты, полученные с помощью современных биотехнологических методов, которые специфически и своевременно влияют на иммунную систему, блокируя или стимулируя один или несколько путей иммунного ответа.
Биологическая терапия — это применение иммуномодуляторов, которые могут изменять функции иммунной системы путем подавления или стимуляции определенных иммунных ответов. Этот новый подход кардинально отличается от других иммуномодуляторов, которые оказывают общее подавляющее или стимулирующее действие на всю иммунную систему. Иммунобиологические препараты действуют таргетно, то есть направлены на конкретную цель, например, ингибиторы фактора некроза опухолей-альфа (TNF-a), модуляторы Т-клеток или ингибиторы цитокинов. Чем конкретнее цель у лекарственного препарата, тем меньше влияние на другие биологические функции, что делает препарат более безопасным и эффективным.
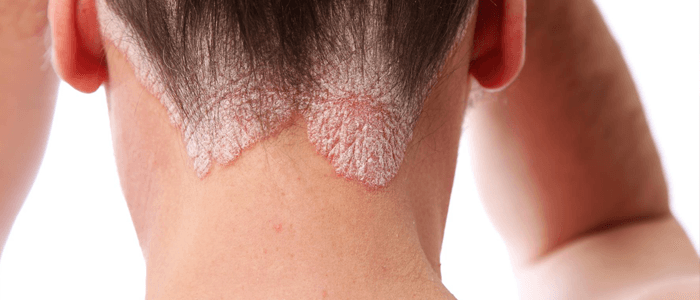
Псориаз — хроническое воспалительное состояние кожи, которое снижает качество жизни пациента, точная причина которого остается неизвестной. Доказано воздействие, как генетических, так и иммунологических факторов в развитии псориаза.
Местные методы лечения обычно эффективны в случаях ограниченной не тяжелой формы псориаза. Пациенты с тяжелой формой псориаза нуждаются в системных лекарственных препаратах или лечении ультрафиолетовым светом, чтобы получить симптоматическое облегчение. До недавнего времени доступными системными лекарственными средствами были: циклоспорин, метотрексат, гидроксикарбамид, сложные эфиры фумаровой кислоты, обработка ультрафиолетовым светом с использованием или без псораленов и ретиноидов. Все эти методы лечения сопровождаются серьезными побочными эффектами, тяжесть которых нарастает с каждым днем приема препарата. Открытие роли иммунной системы и, в частности, Т-клеток, фактора некроза опухоли (ФНО) в патогенезе псориаза привело к разработке селективных иммунобиологических препаратов.
Использование иммунобиологических препаратов в лечении псориаза значительно снижает воспалительную нагрузку и улучшает качество жизни пациента. Также, за счет снижения воспалительной нагрузки, предотвращает появление или обострение сопутствующих заболеваний таких, как патология сердечно-сосудистой системы, желудочно-кишечного тракта, эндокринопатии, метаболический синдром, псориатический полиартрит и депрессивные расстройства. За последнее десятилетие появилось несколько иммунобиологических методов лечения псориаза.
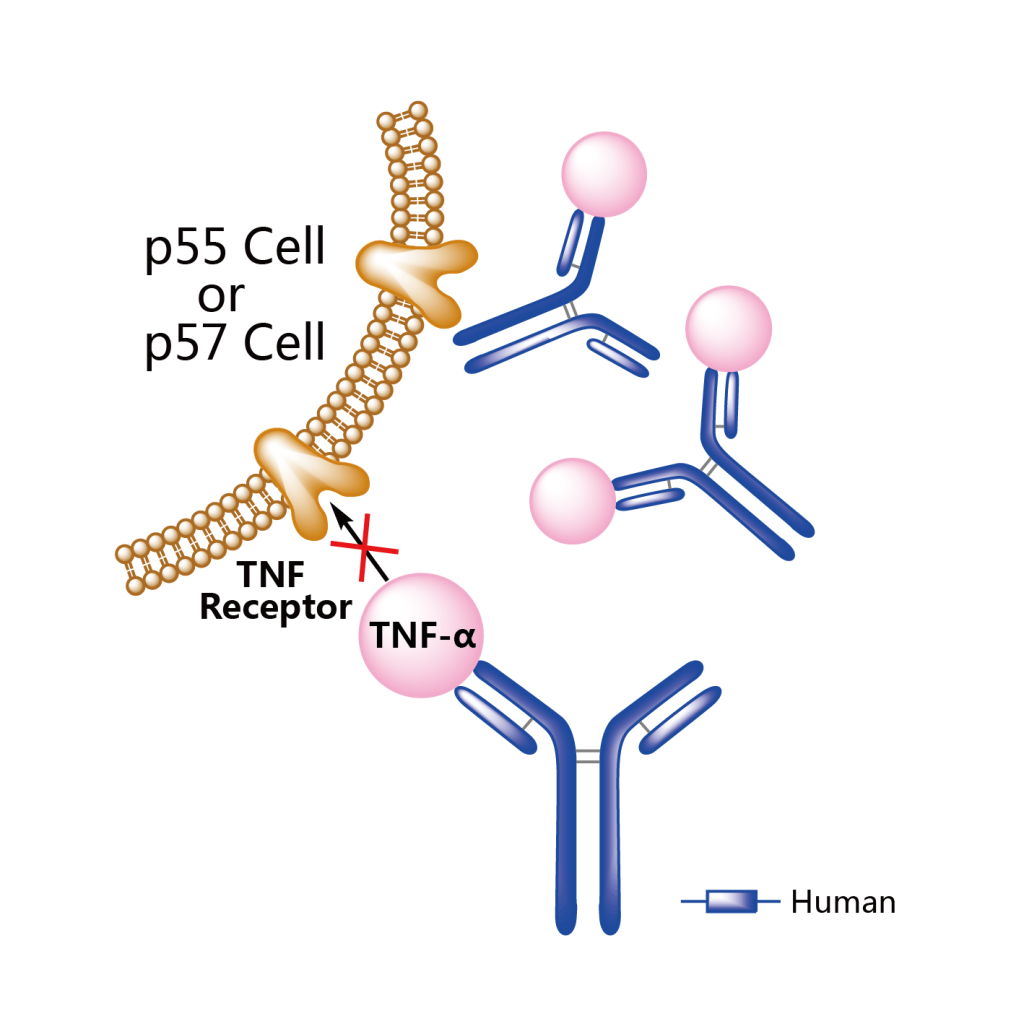
Наш организм естественным образом вырабатывает белок TNF-a, чтобы стимулировать лейкоциты для борьбы с инфекциями. Для большинства людей этот иммунный ответ является временным и вызывает воспаление в пораженной области для борьбы с инфекцией. Однако, при псориазе, организм производит избыточное количество TNF-белка и скоплению лейкоцитов, что приводит к постоянному воспалению на пораженных участках кожи. Блокируя и ингибируя эффекты TNF-a, эти препараты уменьшают воспаление и другие признаки и симптомы, связанные с псориазом.
Адалимумаб (Хумира) Adalimumab (Humira®) представляет собой искусственное моноклональное антитело (белок), которое селективно связывается с фактором некроза опухоли (ФНО) и блокирует его за счет взаимодействия с поверхностными клеточными рецепторами. Фактор некроза опухоли TNF-a — это естественный цитокин, который принимает участие в регуляции нормального воспалительного и иммунного ответа. При псориазе TNF-a чрезмерно стимулирует клетки иммунной системы, называемые Т-клетками, и вызывает образование псориатических бляшек.
Адалимумаб одобрен для использования у взрослых с псориазом средней тяжести, когда другие методы лечения неэффективными, лекарственные препараты вызывают побочные эффекты или реакции, которые требуют прекращения терапии.
Ограничивая активность TNF-a, адалимумаб способен снижать воспалительные реакции организма, которые приводят к развитию псориатических бляшек.
Адалимумаб (Хумира) может предотвратить или ограничить дальнейшее разрушение суставов, при псориатическом артрите, а также предотвратить развитие других коморбидных состояний, связанных с псориазом.
По материалам fxmed.com.ua
Псориаз относится к самым распространенным дерматозам, однако причины его возникновения до сих пор точно не выяснены. Одна из популярных теорий связывает развитие дерматоза со сбоем в работе иммунной системы. Именно этим обусловлено использование иммуномодуляторов при псориазе.
Кожный покров относится к основным органам иммунной системы человека и имеет все виды фагоцитарных и иммунокомпетентных клеток. В нормальном состоянии клетки иммунной системы кожи и слизистых оболочек, а также количество провоспалительных и противовоспалительных цитокинов сбалансировано, благодаря чему обеспечивается адекватный иммунный ответ на раздражение. Развитие псориаза связано с чрезмерной активностью некоторых иммунных клеток, что приводит к нарушению слущивания кожного покрова. При этом заболевании нарушения иммунитета обнаруживаются и на клеточном, и на гуморальном уровне.
Помимо кожи, в патологический процесс оказываются вовлеченными суставы и внутренние органы. Мелкие суставы поражаются чаще, чем крупные. Сегодня медицина предлагает множество препаратов для устранения симптоматики болезни. В последние десятилетия началось широкое применением иммуномодуляторов при псориазе. Эти препараты препятствуют размножению иммунных клеток, тем самым оказывая угнетающее воздействие на иммунитет. Это приводит к значительному смягчению симптоматики болезни.
В широком смысле термин «иммуномодуляторы» употребляется для обозначения природных или синтетических веществ, оказывающих на иммунную систему регулирующее действие. В соответствии с характером их влияния на иммунитет препараты подразделяют на иммуностимулирующие и иммуносупрессивные.
Иммуносупрессоры применяют при аутоиммунных заболеваниях, воспалении, аллергии, трансплантации с целью подавления активности лимфоидных клеток. Выделяют несколько основных групп иммуносупрессоров:
- Гормональные препараты.
- Цитостатики.
- Антирезус иммуноглобулины и антилимфоцитарные иммуноглобулины.
- Моноклональные антитела.
- Некоторые антибиотики.
Их иммуномодулирующая активность связана со способностью угнетать кроветворение (гемопоэз), вступать во взаимодействие с белками, принимающими участие в иммунном ответе, тормозить выработку нуклеотидов и т.д.
Иммуномодуляторы получают из тканей растений и животных посредством биосинтеза, используя методы генной инженерии и химического синтеза.
Сегодня во многих странах мира иммуносупрессоры используют для терапии аутоиммунных заболеваний. Их действие основано главным образом на искусственном угнетении иммунитета, подавлении способности клеток к делению. Некоторые из этих средств применяются в трансплантологии, другие – в онкологии.
Применение иммуномодуляторов при псориазе началось относительно недавно. Препараты делятся на две группы:
- Иммуномодуляторы общего действия – оказывают воздействие на иммунитет в целом. По отзывам специалистов, они могут весьма негативно влиять на жизненно важные органы: сердце, печень, почки. Поэтому при назначении средств данной группы необходим постоянный контроль за функционированием всего организма.
- Иммуномодуляторы селективного (избирательного) действия – моноклональные антитела – направленно действуют на конкретную часть иммунной системы, провоцирующей развитие псориаза и проявления его симптоматики. До и во время их применения проводят иммунологический анализ для обнаружения возможных патологических изменений в функционировании иммунной системы. Как правило, медикаменты данной группы не оказывают отрицательного влияния на важные органы. Сегодня они практически заменили иммунодепрессанты первого поколения. Определенная часть этих средств рекомендована и использованию при таких серьезных патологиях, как гепатиты, болезни почек и др.
В настоящее время иммуномодуляторы показаны к применению при псориазе в тяжелой или среднетяжелой форме, а также при псориатическом артрите.
В комплексном лечении псориаза эти препараты можно использовать исключительно по назначению врача, который подбирает конкретное средство, разрабатывает индивидуальную схему лечения, включает в нее также другие медикаменты или физиопроцедуры. Поиск наиболее подходящего для каждого случая иммуномодулятора может длиться довольно долго, поскольку предварительно проводится расчет его переносимости и токсичности. Продолжительность курса в среднем составляет от 4 недель до полугода.
За последние 20-25 лет эти препараты стали важной частью терапии псориаза. Их использование позволяет сократить дозу кортикостероидов и получить более выраженный клинический эффект. Однако не следует забывать и об обратной стороне медали: препараты данной группы имеют целый ряд недостатков. Основные из них:
- Необходимость постоянного и всестороннего врачебного контроля для обнаружения побочных действий на органы и системы.
- Возможность изменения биологии кожи при длительном и повторном применении.
- Наличие вероятности рецидива заболевания в течение 6 месяцев, причем с более тяжелой симптоматикой – вплоть до развития генерализованных пустулезных форм.
- Высокий риск развития заболеваний инфекционной и воспалительной этиологии вследствие снижения иммунной защиты.
- Дороговизна многих иммуномодуляторов (в частности, последнего поколения), что делает терапию с их применением недоступной для категории пациентов со средним уровнем доходов.
В силу перечисленных факторов многие специалисты считают применение иммунодепрессантов целесообразным только при тяжелых разновидностях псориаза и в случае неэффективности других методов лечения.
Препарат является иммунодепрессантом и цитостатиком, относится к группе синтетических хлорэтиламинов. Подавляет пролиферирующие и покоящиеся иммунокомпетентные клетки, тормозит функционирование Т-лимфоцитов, в результате снижается гуморальный и клеточный ответ. Не оказывает влияния на функцию кроветворения. В большинстве случаев применяется в виде инъекций.
Циклоспорин применяется при псориазе, псориатическом артрите, ряде других заболеваний аутоиммунного и ревматического характера, при онкологических заболеваниях.
Дозировка определяется индивидуально и корректируется с учетом клинического эффекта и степени токсического воздействия. При псориазе препарат назначают с расчетом 2,5 мг на 1 кг веса в день. В случае тяжелой клинической картины можно применять двойную дозу. При отсутствии эффекта в течение 6 недель препарат необходимо отменить. Для поддерживающей терапии минимально эффективная доза должна быть не больше 5 мг на 1 кг.
Длительность курса – не более 12 недель. Лечение проводится с перерывами из-за возможного негативного воздействия на почки.
Основными проблемами применения Циклоспорина являются:
- поражение почек;
- повышение артериального давления;
- повышение вероятности развития инфекционных и опухолевых заболеваний (в основном в случае применения больших доз препарата);
- панцитопения;
- алопеция (частичная или полная);
- гипертрихоз;
- раздражение слизистых оболочек органов ЖКТ;
- тяжесть в эпигастральной области;
- дизурические явления;
- гематурия;
- слабость;
- ухудшение зрения;
- головокружение;
- тошнота, иногда с рвотой;
- тремор;
- судорожные припадки;
- парестезии;
- анорексия;
- анемия
- гиперкалиемия;
- тромбоцитопения;
- обратимые формы аменореи и дисменореи.
При лечении циклоспорином пациенты должны дважды в неделю делать анализ крови, поскольку прием Циклоспорина не показан при уровне лейкоцитов ниже 3500 клеток на куб. мм и уровне тромбоцитов менее 100 000 клеток на мкл. Необходимо строгое соблюдение дозировки и времени приема средства. Необходимо избегать близкого контакта с инфекционными больными.
- тромбоцитопения;
- лейкопения;
- анемия;
- кахексия;
- гипоплазия костного мозга;
- тяжелые патологии сердца, почек, печени;
- онкологические заболевания;
- повышенная чувствительность к компонентам;
- артериальная гипертензия;
- острые инфекции глаз (при местном применении);
- беременность;
- период лактации;
- возраст до 1 года.
Отзывов о применении данного иммуномодулятора при псориазе не очень много. Пациенты в основном отмечают значительное количество нежелательных эффектов, что может быть обусловлено превышением дозировки или длительности лечения. Многие больные указывают на смягчение симптоматики псориаза, но отдельные пользователи отмечают, что эффект оказался временным: после улучшения у них наступило обострение болезни. Почти все пациенты упоминают дороговизну препарата.
Цена данного иммуномодулятора зависит от дозы и формы выпуска и может варьироваться в диапазоне от 2300 рублей за 10 капсул по 25 мг до 9900 рублей за 10 капсул по 100 мг.
Препарат разрабатывался в качестве противоракового средства. Вскоре было замечено, что при его приеме значительно сокращается выраженность псориатических высыпаний. Сегодня Метотрексат применяют для лечения тяжелых форм псориаза, псориатического артрита и других болезней аутоиммунного характера. Прием больших доз препарата приводит к блокировке синтеза ДНК и РНК и предупреждает размножение клеток – в частности, опухолевых. Однако при лечении псориаза используется гораздо меньшая доза препарата чем при онкологических заболеваниях (примерно в 100 раз).
Специалисты полагают, что при аутоиммунных патологиях Метотрексат действует по другой схеме. В соответствии с одной из теорий, он маскирует определенные молекулы, в результате иммунным клеткам не удается их обнаружить. Без данных молекул клетки не скапливаются на кожном покрове и не провоцируют воспаление, приводящее к формированию бляшек.
Данный иммуномодулятор назначают при поражении более 20% площади кожи, а также при развитии атипичной и пустулезной разновидностей псориаза, псориатического артрита и эритродермии. Препарат оказывается эффективным также в случае поражения ногтей.
- Трижды в неделю перорально по 2,5 мг с интервалом в 12 часов. Продолжительность курса – 4-5 недель.
- Внутривенно и внутримышечно. Доза составляет 10-30 мг по 1 разу в неделю. Продолжительность лечения – 5 недель.
- Тошнота.
- Головные боли.
- Реакции со стороны кожи.
- Аллергические высыпания.
- Отит.
- Поражение тканей печени, почек и костного мозга.
- Заболевания легких.
- Нарушения со стороны ЖКТ.
- Стоматит.
- Гингивит.
- Фарингит.
- Пиодермия.
- Язвы голени.
- Геморрагической синдром.
- Анемия.
- Тромбоцитопения.
- Лейкоцитопения.
- Нарушение менструального цикла.
- Цистит.
- Выкидыш.
- Врожденные дефекты плода.
- нарушения функции печени и почек;
- язвенная болезнь;
- заболевания костного мозга;
- беременность, планирование беременности;
- кормление грудью.
Пациенты подчеркивают эффективность препарата, значительное сокращение количества бляшек, но только в период лечения Метотрексатом. Многие опасаются его принимать из-за высокого риска поражения печени и почек.
Иммуномодулятор можно купить по следующим ценам:
таблетки по 2,5 мг – 250-300 рублей;
таблетки по 10 мг (50 шт.) – 450-600 рублей;
раствор для инъекций в ампулах по 50 мг (5 шт.) – 2500-5000 рублей.
Относится к препаратам селективного действия, применяемым при тяжелых и среднетяжелых формах псориаза. Исследования показывают, что данный иммунодепрессант эффективен при невосприимчивости организма к другим способам лечения. Препарат способствует улучшению качества жизни больных, удлиняет ремиссию, снижает риск рецидивов.
Инфликсимаб применяют при псориазе и прогрессирующем псориатическом артрите в случае поражения не менее 5 суставов. Пациентам назначают внутривенные инъекции с применением инфузионной системы по 3-5 мг/кг. Максимальная скорость введения – 2 мл в минуту. Часто используют в сочетании с Метотрексатом.
Нервная система и органы чувств:
- головные боли;
- головокружение;
- усталость;
- депрессия;
- амнезия;
- нарушение сна;
- спутанность сознания;
- кератит;
- конъюнктивит;
- менингит;
- парестезии;
- невропатия.
Сердечно-сосудистая система и кровь:
- сердечная недостаточность;
- аритмия;
- повышение или снижение АД;
- брадикардия;
- спазм сосудов;
- тромбофлебит;
- анемия;
- тромбоцитопеническая пурпура;
- лимфоцитоз.
- тошнота;
- нарушение пищеварения;
- желудочно-пищеводный рефлюкс;
- нарушение функции печени;
- холецистит;
- панкреатит;
- гепатит;
- желудочно-кишечные кровотечения;
- перфорация кишечника
- вагинит;
- отеки;
- инфекции мочевыводящих путей.
- сухость;
- нарушение пигментации;
- цианоз;
- потливость;
- розацеа;
- себорея;
- аллергические реакции;
- алопеция;
- васкулит;
- эритема.
- миалгии;
- артралгии;
- лихорадка;
- боль в груди, животе, спине.
- Повышенная чувствительность к компонентам (включая мышиные белки).
- Тяжелые инфекции: туберкулез, сепсис, абсцесс.
- Возраст до 18 лет.
- Беременность.
- Период грудного вскармливания.
Большая часть пациентов оставляет положительные отзывы о данном иммуномодуляторе, подчеркивая достижение длительной ремиссии даже при тяжелых формах псориаза. Негативные отзывы связаны в основном с возникновением побочных эффектов. Больные часто упоминают утомляемость, головные боли, тошноту. Многих не устраивает также цена препарата.
Это достаточно дорогое лекарство. Один флакон Инфликсимаба стоит от 24000 до 50000 рублей.
Препарат представляет собой гуманизированные рекомбинантные моноклональные антитела, полученные на основе клеток яичников китайского хомяка. Подавляет активизированные Т-лимфоциты, оказывая воздействие на иммунологические процессы, способствует снижению выраженности клинических проявлений псориаза, сокращению симптомов воспаления и улучшению состояния кожи.
Средство назначают при бляшечной форме псориаза тяжелой и средней степени. Эфализумаб вводят подкожно, периодически меняя область инъекции. Раствор готовят непосредственно перед применением. Начальная доза составляет 0,7 мг/кг. Следующие инъекции проводятся раз в неделю, доза вводимого препарата увеличивается до 1 мг/кг. Терапия длится 12 недель.
При наличии положительной динамики лечение продолжают. Если после 12-недельного курса заметный клинический эффект отсутствует, терапию следует отменить.
- Гриппоподобный синдром: симптомы простуды, головная боль, тошнота, миалгия.
- Реакции в месте введения препарата: покраснение, аллергические высыпания, крапивница.
- Лимфоцитоз и лейкоцитоз.
- Тромбоцитопения.
- Тяжелые инфекции.
- Со стороны печени: повышение уровня щелочной фосфатазы и печеночных трансаминаз.
- Новообразования доброкачественного и злокачественного характера.
Поскольку препарат относится к иммунодепрессантам, при лечении псориаза у пациентов с рецидивирующими или хроническими инфекционными заболеваниями возможно развитие тяжелого инфекционного заболевания.
Во время применения Эфализумаба необходим постоянный контроль количества тромбоцитов и лейкоцитов.
- Повышенная чувствительность к препарату.
- Тяжелые инфекционные болезни: туберкулез, сепсис, гепатит В, С.
- Злокачественные новообразования.
- Вакцинация живыми бактериями.
- Возраст пациента до 18 лет.
- Беременность.
- Кормление грудью.
Средство применяют с осторожностью при печеночной, почечной недостаточности и при лечении пациентов пожилого возраста.
Из-за высокого риска развития тяжелых инфекционных заболеваний, в том числе прогрессирующей мультифокальной лейкоэнцефалопатии (ПМЛ), FDA не рекомендует начинать лечение новых больных данным средством. Если пациент уже применяет Раптиву, за ним должно вестись тщательное наблюдение для обнаружения неврологической симптоматики, указывающей на развитие ПМЛ. С больным, продолжающим лечение препаратом, обсуждают варианты альтернативной терапии.
Это пептид синтетического происхождения, состоящий из глутаминовой кислоты и триптофана. Обладает иммуносупрессивными свойствами, тормозит реакции клеточного и гуморального иммунитета. Способствует снижению количества лимфоцитов в составе периферической крови, пропорционально снижает уровни супрессоров и хелперов, подавляет процесс пролиферации Т-клеток. Иммуномодулятор не обладает токсичностью, достаточно эффективен в низкой дозировке. Его можно применять при лечении псориаза и для профилактики рецидива заболевания у взрослых и детей.
1-2 мл препарата вводят внутримышечно. Длительность курса – 7-10 дней, после чего необходим 2-дневный перерыв. После этого терапию повторяют по аналогичной схеме. В зависимости от выраженности симптоматики проводят 3-5 циклов.
Интраназальное введение спрея целесообразно при профилактическом использовании средства, при проведении поддерживающей терапии и при лечении детей. В каждый носовой ход вводят 1 или 2 дозы. Продолжительность курса – 7-10 дней. После 14-дневного перерыва курс можно повторить.
При генерализованной псориатической эритродермии показано внутримышечное введение раствора (по 2 мл) в течение 2 недель, после этого переходят к использованию спрея и средних доз глюкокортикостероидов.
- В результате проведения повторного курса не исключено снижение количества лейкоцитов.
- Возможны аллергические реакции.
Применение Тимодепрессина создает благоприятный фон для обострения инфекций бактериального, вирусного, паразитарного, грибкового происхождения. При появлении симптомов развития инфекционного процесса требуется проведение соответствующей терапии.
При возникновении непредвиденных побочных реакций следует обратиться к специалисту.
Препарат не назначают одновременно с иммуностимуляторами.
- Острая фаза инфекционных и вирусных заболеваний.
- Неконтролируемая гипертония.
- Индивидуальная непереносимость средства.
- Беременность.
- Период кормления грудью.
Судя по отзывам, иммуномодулятор хорошо переносится пациентами, предупреждает рецидивы псориаза, смягчает симптоматику и редко вызывает побочные эффекты. Их возникновение в основном связано с нарушением схемы лечения. Многих не устраивают высокие цены.
Спрей для назального применения можно приобрести за 3500-3800 рублей
Раствор для внутримышечного введения (5 ампул) стоит примерно 3000-3500 рублей.
Препарат купирует воспалительный процесс и подавляет иммунный ответ организма. Используется:
- для лечения псориатического артрита в активной и прогрессирующей форме при отсутствии эффекта от применения базовых противовоспалительных средств;
- при псориазе средней и тяжелой степени выраженности в случае непереносимости другого вида системной терапии, предусматривающей применение Метотрексата, Циклоспорина или ПУВА;
- при лечении хронического псориаза с тяжелой симптоматикой у детей старше 8 лет при непереносимости или неэффективности другой системной терапии и/или фототерапии.
Энбрел может назначать только врач, имеющий определенный опыт в сфере лечения псориаза или псориатического артрита. Средство вводят подкожно.
Энбрел в форме лиофилизата (его используют для приготовления раствора) рекомендован в дозировке 25 мг больным с массой тела меньше 62,5 кг.
При псориазе и псориатическом артрите дважды в неделю вводят 25-миллиграммовую дозу или 1 раз в неделю – 50-миллиграммовую.
Альтернативный метод допускает применение 50 мг два раза в неделю, но при этом длительность курса не должна превышать 12 недель. Если терапию необходимо продолжить, переходят на стандартную схему лечения. Длительность курса определяется в зависимости от достигнутого эффекта. Лечение проводят до наступления ремиссии. Для этого в среднем требуется 24 недели.
При отсутствии положительной динамики в течение 12 недель введение препарата прекращают. При необходимости курс можно повторить.
При лечении детей доза составляет 0,8 мг/кг, однако максимальная разовая доза не должна превышать 50 мг. Средство вводят с периодичностью 1 раз в неделю.
- Инфекции кожи, мочеполовых путей, верхних дыхательных путей, редко – пневмония, флегмона, сепсис.
- Система кроветворения: анемия, тромбоцитопения, нейропения, панцитопения.
- Иммунная система: образование аутоантител, реакции аллергического или анафилактического характера.
- ЦНС: судороги, поперечный миелит, неврит зрительного нерва.
- Дыхательная система: заболевания легких.
- Пищеварительная система: аутоиммунный гепатит, повышение активности печеночных ферментов.
- Сердечно-сосудистая система: ухудшение симптоматики застойной сердечной недостаточности.
- Кожа: высыпания, зуд, развитие пустулезного псориаза, многоформная эритема, кожные формы васкулита, редко – рак кожи.
- Кожно-мышечная система и соединительная ткань: красная волчанка, волчаночноподобный синдром.
- Местные реакции, общие нарушения: кровотечение, подкожная гематома, зуд, эритема, припухлость, боль, лихорадка.
- Риск развития сепсиса или сепсис.
- Активные инфекции (локализованные или хронические), включая туберкулез.
- Беременность.
- Кормление грудью.
- Возраст до 3 лет (поскольку в растворе содержится бензиловый спирт).
- Гиперчувствительность к компонентам лекарственной формы.
При следующих заболеваниях препарат применяют с осторожностью:
- застойная сердечная недостаточность;
- демиелинизирующие болезни;
- состояния иммунодефицита;
- дискразия крови;
- патологии, создающие благоприятный фон для развития или активации инфекций: гепатиты, сахарный диабет и др.
В положительных отзывах о данном иммуномодуляторе пациенты в основном подчеркивают его эффективность, достижение достаточно длительной ремиссии. Минусом, по мнению применявших Энбрел, является подверженность организма различным инфекционным процессам, что связано с подавлением иммунитета.
Препарат относится к категории дорогих. Цена раствора для подкожного введения (16 шт, 50 мг/мл) составляет 15000-26000 рублей.
Лиофилизат для приготовления раствора (4 шт, по 25 мг) можно приобрести за 52000 рублей.
Это иммуносупрессор нового поколения, применяемый при псориазе и псориатическом артрите. Активное вещество – лефлуномид. Обладает антипролиферативным, иммуномодулирующим, противовоспалительным действием.
Препарат выпускают в таблетированной форме. Таблетки глотают целиком, запивая жидкостью. Время приема пищи не оказывает влияния на всасывание активного вещества.
Лечение начинают с нагрузочной дозы 100 мг. Араву принимают 3 дня подряд, по 1 разу в день. Как правило, результат появляется спустя 4 недели и продолжает нарастать в течение 4-6 месяцев. Терапию проводят длительное время.
- Сердечно-сосудистая система: повышение артериального давления.
- ЖКТ: тошнота, рвота, диарея, поражение слизистой ротовой полости, анорексия, боли в эпигастрии, нарушение вкусовых ощущений.
- Дыхательная система: заболевания легких.
- Обмен веществ, питание: снижение веса, повышение уровня КФК, гипокалиемия, гиперлипидемия.
- Нервная система: головокружение, головные боли, парестезии, чувство беспокойства.
- Костно-мышечная и соединительная ткани: разрыв сухожилий, тендосиновит.
- Кожа, подкожные ткани: зуд, экзема, сильное выпадение волос, сухость кожи, редко – мультиформная эритема, обострение псориаза, развитие пустулезной разновидности псориаза.
- Иммунная система: легкие аллергические реакции, крапивница, редко – васкулит, анафилактические реакции.
- Инфекции и паразитарные болезни: развитие тяжелых инфекционных заболеваний, повышение частоты возникновения ринита, бронхита, пневмонии.
- Кровь и лимфатическая система: лейкопения, анемия, панцитопения, эозинофилия.
- Печень: повышенная активность печеночных трансаминаз, редко – гепатит и тяжелое поражение печени.
- Общие расстройства: астения.
- Органы репродуктивной системы: снижение концентрации спермы, подвижности сперматозоидов, их общего количества.
- Новообразования: прием иммуносупрессоров повышает риск малигнизации, в частности – риск возникновения пролиферативных заболеваний.
- Повышенная чувствительность к компонентам.
- Иммунодефицит.
- Нарушения функции печени.
- Тяжелые инфекции.
- Анемия, тромбоцитопения, лейкопения.
- Нарушение костномозгового кроветворения.
- Почечная недостаточность.
- Гипопротеинемия.
- Беременность.
- Период грудного вскармливания.
- Возраст до 18 лет.
Препарат новый, поэтому отзывов о нем не очень много. Многие подчеркивают частое возникновение побочных эффектов в виде диареи, болевых ощущений в животе, анемии. В основном они бывают связаны с превышением дозировки. К минусам Аравы специалисты и пациенты относят также необходимость длительного применения препарата.
Цена 30 таблеток по 10 или 20 мг составляет 3200-4300 рублей.
По материалам 1psoriaz.ru
Псориаз возникает вследствие неправильной реакции иммунной системы человека на факторы внешней среды. Процесс развития воспаления при псориазе это сложный комплекс иммунологических реакций. Ключевую роль в поражении при псориазе играет белок — фактор некроза опухоли альфа (ФНО-альфа), который производят клетки иммунной системы, и при псориазе его количество резко возрастает.
Самый современный вариант лечения псориаза, а также ряда других иммуновоспалительных заболеваний — это иммунобиологическая терапия.
В отличие от классических цитостатических препаратов, которые широко используются в лечении псориаза, иммунобиологические препараты не вызывают выраженного иммунодефицита, за счет этого побочные эффекты при их применении минимальны или вовсе отсутствуют.
В последние десятилетия с развитием молекулярной биологии и иммунологии, стало возможным создать биологические препараты узконаправленного действия, которые избирательно воздействуют на определенные механизмы, не затрагивая остальных составляющих иммунной системы.
При псориазе крайне эффективным механизмом является снижение повышенного уровня ФНО-альфа, путем связывания его со специфическим искусственно-созданным антителом. При устранении ФНО-альфа каскад иммунологических реакций разрывается и процесс останавливается. Современные препараты ингибиторы ФНО-альфа отлично переносятся и удобны во введении.
В Украине доступно три препарата для иммуно-билогической терапии: Адалимумаб, Инфликсимаб, Устекинумаб, сравнительная характеристика приведена в таблице.
По материалам www.euroderm.com.ua
Заболеваемость по всему миру растет с каждым годом (сейчас она достигает 3% от всего населения 1 ), в том числе и среди молодых людей. В России, по данным исследования International Data Base (2004), страдающих псориазом около 3 миллионов 12 .
Кроме того, регистрируется большое число пациентов с тяжелым течением псориаза, которое сопровождается другими патологиями: гипертонией, сахарным диабетом, сердечной недостаточностью, патологией печени и почек.
Для того, чтобы понимать по каким принципам назначается лечение, попробуем разобраться, с чем связано развитие заболевания, как оно проявляется и протекает.
Псориаз (псориатическая болезнь) – это хроническое воспалительное заболевание, при котором поражаются кожа, ногти, суставы. Имеет генетическое происхождение, основные процессы связаны с иммунным ответом и патологической активностью клеток рогового (верхнего) слоя кожи – кератиноцитов 3 .
Наиболее распространенные теории возникновения 1,2 :
- генетическая,
- вирусная,
- нейрогенная,
- обменная,
- теория врожденных дефектов капилляров кожи,
- иммунологическая.
Считается, что в процесс, кроме кератиноцитов, вовлекаются иммунные клетки (Т-лимфоциты), кровеносные сосуды 2 . В результате формируются очаги воспаления, которые клинически проявляются различными видами высыпаний.
Нарушения в иммунной системе запускаются не только генетически, но и под действием провоцирующих внешних и внутренних факторов. Это могут быть кожные повреждения, алкоголь, инфекционные болезни и другие токсические влияния, например, прием некоторых лекарственных средств 1 .
В зависимости от того, связан ли псориаз с системой антигенов тканевой совместимости (HLA), которые способны распознавать чужеродные агенты на поверхности кожи и удалять их, различают типы болезни:
- I тип – связан с HLA-антигенами, диагностируют у 65% больных, чаще в молодом возрасте.
- II тип – не связан, проявляется у более старших людей 1 .
Разновидность заболевания определяют по месту поражения и типу высыпаний. Чаще характерная сыпь появляется на разгибательных поверхностях рук и ног, особенно в области коленных и локтевых суставов. Но могут переходить и на кожу туловища, а также на волосистую часть головы. Обостряется больше в холодное время 1 .
Формы псориаза 1 :
Вульгарный (обыкновенный). Плотные плоские розоватые высыпания, которые возвышаются над уровнем кожи и покрыты легко отпадающими рыхлыми чешуйками. Если их удалить, то становится видна красноватая поверхность, на которой возможны точечные кровоизлияния. Элементы постепенно сливаются в бляшки различной формы и размеров.
Экссудативный. Отличается от обыкновенного тем, что высыпания покрываются желтыми пластинчатыми корками, а под чешуйками поверхность мокнет и кровоточит.
Себорейный. Развивается на волосистой части головы, а также в местах наиболее активной работы сальных желез: носогубных и заушных складках, между лопатками, на груди. На голове можно обнаружить много перхоти, которая маскирует сыпь. Иногда высыпания переходят и на лоб.
Ладонно-подошвенный. Обычно пациенты, у которых он появляется, заняты физическим трудом. Высыпания с плотными крупными чешуйками, возможны трещины на утолщенной коже.
Пустулезный. Тяжелая форма с признаками интоксикации – повышение температуры, воспалительные изменения формулы крови (увеличение числа лейкоцитов и СОЭ). Сыпь в виде мелких пузырьков на фоне покраснения и чешуек, сопровождается жжением и болезненными ощущениями, часто на ладонях и подошвах.
Артропатический. Кроме высыпаний, отмечаются боли в суставах (чаще в мелких), а также скованность и ограничение движений, отечность и деформация. Такая форма может заметно прогрессировать и приводить к инвалидизации.
Псориатическая эритродермия. Развивается резко, затрагивает сразу несколько областей. Отмечается выраженная краснота и отечность, множество чешуек, сливающиеся бляшки. Может подниматься температура, возникать боли в суставах.
Кроме форм, различают стадии заболевания 1 :
- Прогрессирующая. В это время болезнь развивается, появляется много новых элементов сыпи или они затрагивают очередной участок кожи. Узелки и пузырьки увеличиваются в размерах и сливаются в бляшки.
- Стационарная. Рост элементов и появление новых узелков прекращается.
- Регрессирующая. Замедлятся шелушение, сыпь постепенно уходит, бляшки становятся плоскими, на месте высыпаний остаются пятна, лишенные пигмента.
Болезнь при прогрессировании значительно сказывается на качестве жизни пациентов 4 . Оценивается такое влияние через дерматологический индекс качества жизни (ДИКЖ). Речь идет не только о физических, но и моральных страданиях. Особенно это касается таких форм, как артропатический псориаз и псориатическая эритродермия. Снижается социализация больных, они замыкаются на своей проблеме, периодически погружаются в депрессию, избегают близких отношений.
Учитывая большое количество факторов, от которых зависит развитие заболевания, а также различные проявления, разработано множество методов лечения псориаза. Обычно применяется их комбинация, которая включает как медикаментозные, так и немедикаментозные воздействия.
План терапии составляют в зависимости от тяжести болезни, площади поражения кожи, выраженности симптомов (покраснения, зуда, шелушения). Все эти данные применяются для расчета индекса охвата и тяжести псориаза (PASI) 3 . Принимается во внимание также пол, возраст, стадия болезни, общее состояние пациента, наличие сопутствующих заболеваний, которые часто ограничивают возможность выбора методов.
Цели лечения:
- Уменьшение клинических проявлений: обратное развитие высыпаний и других симптомов.
- Улучшение общего состояния.
- Восстановление трудоспособности.
При псориазе обязательно соблюдать диету и правила ухода за кожей. Так как есть опасность поражения печени, то рекомендуют снизить в рационе количество жирной пищи, отказаться от алкоголя, а также сладкого (простых сахаров) и мучного. Акцент в рационе делается на белках: нежирном мясе, рыбе, молочных продуктах, овощах и фруктах 1 . Стоит обратить внимание на аллергические реакции или непереносимость тех или иных продуктов.


Как ухаживать за кожей? Нельзя расчесывать места, в которых появляются высыпания. Не стоит использовать жесткие мочалки или растираться полотенцем. При обострениях необходимо избегать избыточного ультрафиолетового облучения, ванн, травм и раздражений.
Перед применением любых препаратов необходима консультация лечащего врача.
В комплексном медикаментозном лечении псориаза сочетают средства для местного (наружного) и системного применения 2 .
Местные средства. Применяются для уменьшения воспаления и шелушений. Это мази, кремы, лосьоны, аэрозоли, которые содержат различные активные вещества 2 :
- Салициловую кислоту, серу, мочевину.
- Глюкокортикостероиды – гидрокортизон, преднизолон, негалогенизированные глюкокортикоидные мази.
- Фторированные препараты – более сильные, используются при повторных обострениях, значительном воспалении, но могут вызывать местные реакции, не подходят для детей и пожилых пациентов.
- Дитранол – предупреждает избыточный рост кератиноцитов, обладает противовоспалительным действием. Возможно кратковременное и длительное применение.
- Кальципотриол — производное витамина Д3. Подавляет деление клеток рогового слоя кожи, корректирует иммунные реакции, сдерживает воспалительный процесс. Важная особенность – не вызывает атрофию кожи и способствует стойкой ремиссии. Хорошо комбинируется с немедикаментозными методами лечения.
Препараты для системной терапии при псориазе можно разделить на следующие группы 1 :
- Ароматические ретиноиды – синтетические аналоги ретиноевой кислоты (ацетритин). Ведущая роль в лечении пациентов с псориазом. Тормозят рост клеток наружных слоев кожи, стабилизируют клеточную структуру. Хорошо зарекомендовали себя при себорейной и артропатической формах заболевания. Отлично сочетаются с местными препаратами и ультрафиолетом (ПУВА, СФТ).
- Циклические полипептиды с иммуносупрессивным действием (циклоспорин А или сандиммун). Подавляют иммунные реакции и воспаление, нормализуют сосудистую реакцию, тормозят рост кератиноцитов. Применяется для лечения псориаза в тяжелых формах и наличии противопоказаний для других методов.
- Цитостатики (антагонист фолиевой кислоты метотрексат). Влияет на синтез ДНК, подавляет размножение клеток. Назначают при псориазе, нечувствительном к другим средствам.
- Нестероидные противовоспалительные средства (НПВС – диклофенак, напроксен). Применяются при поражении суставов и экссудативной форме.
- Биологические препараты (инфликсимаб). Действие основано на сходстве активного вещества с цитокином ФНО, который непосредственно участвует в иммунных и воспалительных процессах. Инфликсимаб блокирует цитокины, тем самым уменьшает воспаление. После 10 недель лечения у более чем 80% больных наблюдается улучшение, а у четверти из них — полный регресс1.
- Дезинтоксикацию проводят с помощью введения глюконата кальция, натрия и магния сульфата 3 .
- Антигистаминные средства (кларитин, лоратадин и другие) используют для уменьшения зуда 3 .
- Гепатопротекторы (эссенциальные фосфолипиды) предупреждают повреждения печени 3 .
- При тяжелых формах псориаза глюкокортикостероиды применяются в качестве системной терапии внутримышечно 3 .


Для оценки эффективности и безопасности лечения больным проводят лабораторные тесты (анализ крови клинический, биохимия крови – печеночные и почечные пробы, циркулирующие иммунные комплексы), а также исследования кожи с помощью ультразвука с небольшой глубиной проникновения в дерму и высоким разрешением.
Лекарственные препараты действуют более эффективно в комбинации с другими методами, такими как светотерапия, фототерапия и т.д.
Светолечение дает фотоиммунологический ответ, который проявляется в зависимости от глубины проникновения ультрафиолета. УФ-лучи типа Б работают поверхностно на уровне кератиноцитов. А УФ-лучи типа А проникают более глубоко и могут справиться с воспалением в дерме 1 .
- Фотохимиотерапия (ПУВА) – сочетание длинноволновых УФА-лучей и фотосенсибилизатора, 8-метоксипсоралена. Подавляет синтез ДНК, рост и деление клеток кожи, влияет на внутрикожные иммунные процессы, регулирует продукцию биологически активных веществ, которые стимулируют воспаление (простагландинов). Курс лечения составляет 20-30 сеансов 1 .
- Селективная фототерапия (СФТ) – применение средневолновых УФБ-лучей 1 .
- Фототерапия с длиной волны УФБ 311 нм способствует более быстрому достижению ремиссии 1 .
- Бальнеофотохимиотерапия (БФХТ) проводится в виде ванн 3 .
Климатотерапия. Санаторно-курортное лечение оказывает свое целебное действие, благодаря сочетанию таких природных факторов, как температура и влажность воздуха на берегу моря, атмосферное давление, ультрафиолетовое излучение и состав солей. Так, в Мертвом море концентрация соли доходит до 300 г на 1 л воды. Вредные солнечные лучи задерживаются, а длинноволновые и средневолновые УФ-лучи достигают поверхности земли. Солнечные ванны и морские купания дополняют наружным применением натуральных масел, кремов и шампуней на основе минералов Мертвого моря и дегтя 1 .


В период затухания болезни проводят профилактические курсы, в которые входят седативные, успокаивающие средства, витаминотерапия, физио- и психотерапия. В уходе за кожными покровами в этот период важно не допускать сухости. Для этого используют увлажняющие, жиросодержащие средства, так называемые эмоленты. Они оказывают защитное, восстанавливающее действие, предупреждают появление трещин и корок.
В настоящее время разрабатываются новые терапевтические направления в терапии псориаза. Вот некоторые из них.
Методы активации механизмов саногенеза (МАМС) 5 : применение лечебного плазмофереза с целью выведения из кровотока разрушенных клеток и токсических продуктов воспаления; использование гепарина и вобэнзима в сочетании с фотофорезом или эктсракорпоральной фотохимиотерапией. При этом лимфоциты выделяют из крови, затем они проходят облучение в специальной системе, после чего клеточные элементы возвращаются в кровяное русло. Эффективность такой терапии связана с восстановлением процессов саморегуляции, иммунных реакций и адаптации организма к внешним условиям.
Криотерапия 6 , которая предполагает общее или местное охлаждение кожи и слизистых. При этом происходит перераспределение крови между глубокими и поверхностными сосудами, отток лимфы из тканей, включаются внутренние механизмы регуляции кровотока, налаживается питание костной и хрящевой ткани, возникают специфические биохимические и физические процессы. При использовании метода отмечается обезболивающее, расслабляющее и противоотечное действие. Местная криотерапия больше влияет на кожные проявления при псориазе, а общая действует на глубокую регуляцию и нормализует обмен веществ.
Современные иммунологические препараты, влияющие на аутоиммунные процессы. Разработан устекинумаб 8 , который представляет собой человеческие антитела, действующие на ключевое звено развития псориаза. Он блокирует интерлейкины, лимфоциты и разрывает патологический замкнутый круг аутоиммунной активности в глубоких слоях кожи. Его применение дает возможность снизить дозу базисных препаратов, таких как метотрексат, циклоспорин А и глюкокортикоиды, уменьшить риск развития побочных эффектов. Кроме того, хорошо переносится больными и не накапливается в организме.
Озонотерапия 9 заключается во внутривенном введении озонированного физиологического раствора. У озона отмечаются дезинтокискационное, противовоспалительное, иммуномодулирующее, антиокислительное действие. При этом метод прост в применении, доступен и хорошо переносится.
Эта область поражается довольно часто 10 и требует особого подхода в лечении и уходе, который должен быть тщательным и щадящим одновременно.


Волосы и кожа головы нуждаются в правильном очищении и увлажнении. Это могут обеспечить средства из группы эмолентов, которые питают, увлажняют, поддерживают нужный баланс рН и восстанавливают структуру волос. Также они способны удерживать влагу, проникать в глубокие слои кожи, поддерживать ее структуру и восстанавливать водно-липидный слой.
Обычно в детском возрасте заболевание протекает в более легкой форме, но психологическое равновесие нарушается намного быстрее и чаще. Поэтому терапия должна смягчить проявления болезни. Подобрать адекватное лечение бывает сложнее в связи с побочными эффектами некоторых лекарственных средств.
Местная терапия в этом случае считается безопасной и эффективной. Дозы и длительность курса подбирается индивидуально в зависимости от возраста, степени тяжести и локализации поражений.


Препараты первой линии – это глюкокортикостероиды (ГКС) в форме кремов, мазей, гелей и лосьонов. Назначается в составе комбинированного лечения или в качестве монотерапии. Учитывается и тот факт, что всасывание ГКС у детей происходит быстрее и сильнее, чем у взрослых. Поэтому стараются применять их короткими курсами, не захватывать участки с тонкой кожей и ограничивать площадь нанесения. Для профилактики вторичной инфекции дополнительно используют антибактериальные и противогрибковые средства.
Как видим, на сегодняшний день существует довольно много методов лечения и профилактики обострений псориаза. Они позволяют достичь ремиссии и повысить качество жизни.
По материалам www.emolium.ru
 NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.
NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.