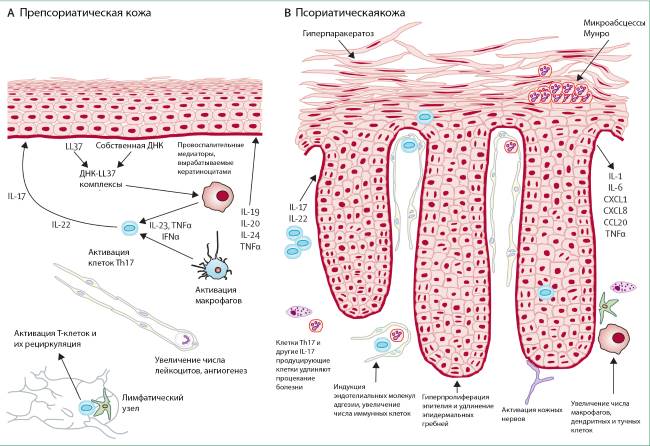
Псориаз относится к числу серьезных заболеваний, которые в большинстве случаев принимают хроническую форму.
Если установлен диагноз данной болезни, то пациенту необходимо на протяжении всей жизни соблюдать ряд правил.
При нарушении рекомендаций специалистов вспышки обострений могут возникать через короткие промежутки времени, доставляя физический и эстетический дискомфорт.
Псориаз в значительной степени нарушает качество жизни. Успех лечения данной болезни напрямую зависит от своевременной ее диагностики.
Кто и как диагностирует псориаз? Этим занимается врач-дерматолог. При наличии трудностей с выявлением признаков заболевания, специалист может назначить дополнительные анализы и обследование у профильных медиков.
Для установки диагноза дерматолог должен выявить три основных признака псориаза:
- стеариновое пятно (чешуйки с кожных высыпаний легко снимаются не вызывая болевых ощущений у пациента);
термальная пленка (участок кожи, располагающийся под стеариновым пятном, эпидермис отличается повышенной чувствительностью, блестящим оттенком и чрезмерной тонкостью кожного покрова);
- точечное кровотечение при удалении термальной пленки (если удалить термальную пленку, то на поверхности эпидермиса мгновенно появится множество мелких капелек крови).
Если у специалиста возникает подозрение на развитие псориатического артрита, то пациенту нужно сделать рентгенографию. Необходима такая процедура для составления клинической картины состояния суставов.
В процессе изучения рентгеновского снимка врач может сразу определить степен поражения костных тканей и стадию развития болезни.
В некоторых случаях установление диагноза происходит при первом посещении дерматолога. Врач не назначает дополнительные анализы, а сразу составляет индивидуальный курс лечения. Подобные ситуации распространены, когда пациенты обращаются к специалист при первых подозрениях на псориаз.
При подозрении на псориаз пациентам назначаются не только обязательные, но и дополнительные анализы. Осуществление некоторых процедур необходимо для исключения других заболеваний кожных покровов, имеющих схожие признаки.
Виды анализов, которые необходимо сдать при подозрении на псориаз:
- общий анализ крови (псориаз не оказывает влияния на общий состав крови, но данный анализ необходим для составления общей клинической картины состояния здоровья пациента);
- гемосканирование крови (процедура назначается дополнительно к основным анализам, во время ее проведения происходит максимально тщательное исследование клеток крови);
- биопсия кожных покровов (данная процедура считается самым точным способом диагностики псориаза, небольшой кусочек эпидермиса сначала удаляется у пациента, а затем тщательно исследуется с помощью микроскопа, при затруднении диагностики с первого раза, врач может назначить повторную биопсию);
иммунологические анализы (назначается дополнительная консультация с иммунологом, который дает направление пациенту на процедуры, позволяющие составить клиническую картину его иммунной системы);
- биохимический анализ крови (анализ необходим для исследования уровня мочевой кислоты, скорости оседания эритроцитов и изучения других показателей);
- анализ кала на наличие гельминтов (анализ назначается в редких случаях, при наличии множества дополнительных симптомов, затрудняющих диагностику);
- анализ мочи (необходима процедура для определения водно-солевого баланса в организме).
Если подозрения на псориаз появляются во время беременности, то женщине назначается дополнительный анализ – изучение уровня пролактина.
Данное вещество способно спровоцировать не только возникновение сыпи, напоминающей псориазное поражение, но и спровоцировать вспышку болезни при уже установленном диагнозе.
Проводиться такая диагностика должна квалифицированным специалистом. В некоторых случаях может понадобиться комплексное обследование нескольких профильных врачей.
Дифференциальная диагностика:
- розовый лишай (болезнь напоминает капельный псориаз, высыпания покрыты чешуйками и визуально выглядят, как небольшие овальные бляшки);
- себорейная экзема (при псориазе волосы не выпадают, при себорейной экземе высыпания имеют желтоватую окраску, а их границы нечеткие, при расчесывании образуются мокрые ранки, подобных симптомов при псориатическом поражении кожи не наблюдается);
- дерматомиозит (у пациентов появляется мышечная слабость, красные папуля появляются между фалангами пальцев или на веках, от посриазного поражения кожи болезнь можно отличить по окраске бляшек и путем проведения дополнительных анализов);
- папулезный сифилис (окраска папул при псориазной болезни более яркая, при сифилисе бляшки не сливаются друг с другом, основные симптомы сифилиса отсутствуют, увеличения периферических лимфатических узлов не наблюдается);
- болезнь Рейтера (появление высыпаний при болезни Рейтера появляется спустя короткий промежуток времени после развития уретрита, бляшки при этом менее стойкие, чем псориатическая сыпь, псориаз не вызывает субъективных расстройств).
Псориаз относится к числу хр
Полностью излечиться от этой болезни практически невозможно, но соблюдение некоторых правил и рекомендаций помогает пациентам надолго забыть о проблеме и добиться поддержания ремиссии.
Особое внимание необходимо уделять не только образу жизни и рациону питания, но и личной гигиене, контакту с окружающими людьми, а также ряду других факторов.
Профилактика псориаза заключается в следующих действиях:
- контроль рациона питания (обмен веществ в организме напрямую связан с продуктами, которые человек употребляет в пищу, при псориазе необходимо ограничить присутствие в рационе соленых, жареных, копченых и жирных блюд, с осторожностью относиться к продуктам, в состав которых входят синтетические красители или относящимся к категории аллергенов).
- Отказ от самолечения сильнодействующими препаратами (некоторые медикаменты из-за высокой концентрации отдельных компонентов, способны спровоцировать обострение псориаза, к таким препаратам, например, относятся антибиотики, любой курс лечения необходимо согласовывать со специалистом).
- Соблюдение правил личной гигиены и полноценный уход за кожными покровами (для ухода за кожей рекомендуется использовать специальные средства на растительной основе, некоторые шампуни или гели для душа обладают способностью пересушивать кожу, что вызовет обострение заболевания).
- Отказ от злоупотребления вредными привычками (никотин и алкоголь относятся к числу веществ, которые вызывают интоксикацию организма, для пациентов с установленным диагнозом псориаза вредные привычки могут стать причиной частых обострений болезни).
- Исключение синтетической одежды (кожа должна получать достаточное количество кислорода, синтетика этого обеспечить не может, поэтому для исключения вспышки заболевания рекомендуется носить предметы гардероба исключительно из натуральных материалов).
- Исключение стрессовых ситуаций (заболевание может обостряться под воздействием психологических факторов, если исключить переживания самоконтролем не получается, то необходимо пройти курс лечения специальными препаратами, укрепляющими нервную систему).
- Дерматологические процедуры (для пациентов с псориазом разработано множество программ профилактики заболевания, в число которых входит курортное лечение, использование специальных обертываний и аппликаций для кожи).
Длительность ремиссии псориаза зависит от множества факторов. Продление этого периода не подразумевает использование дорогостоящих лекарств или процедур. Состояние иммунитета контролируется за счет соблюдения элементарных правил. В медицинской практике зафиксировано немало случаев, когда обострения заболевания не происходило в течение нескольких десятилетий.
По материалам skinmagic.online
Важной задачей дерматолога является диагностика псориаза. От нее зависит качество лечения пациента. Определить псориаз по анализу крови и другим исследованиям – главная обязанность врача.
Псориаз относится к сложным аутоиммунным патологиям. Поэтому, прежде чем ставить данный диагноз, необходимо убедиться в нем. С этой целью каждый пациент должен пройти обследование при псориазе. Оно поможет исключить другие патологии. Дифференциальная диагностика псориаза проводится по основному синдрому болезни – кожным проявлениям. К патологиям, имеющим схожие дерматологические признаки, относятся:
- Различные формы дерматита (себорейный, атопический);
- Красный плоский лишай;
- Сифилис;
- Болезнь Рейтера;
- Эпидермофития паха;
- Нейродермит.
С сосудистыми заболеваниями можно дифференцировать псориаз на ногах, который редко бывает изолированным. Помимо основного синдрома, следует обратить внимание на характер течения патологии, распространенность высыпания на коже, общее состояние пациента. Диф. диагностика псориаза должна проводиться врачом-дерматологом. Она основывается на данных осмотра кожи и лабораторных анализов. Диагностика псориаза у детей должна выполняться особо тщательно. Эта патология редко встречается в практике педиатров. В некоторых случаях развивается псориаз при беременности, при этом требуется специальное наблюдение.
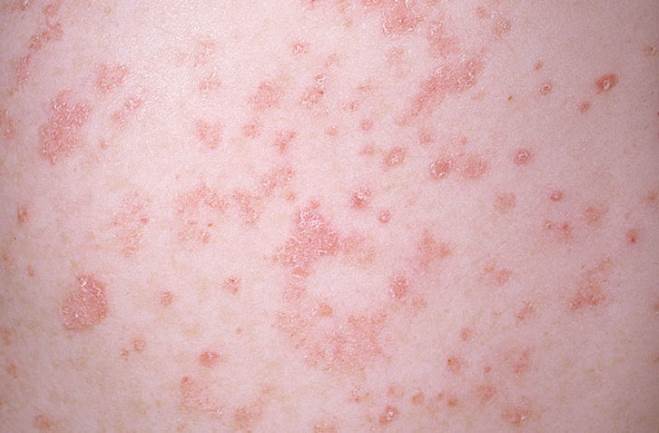
Определить псориаз на коже у больного или какое-то другое заболевание, следует как можно раньше. Это влияет на тактику лечения и прогноз. Узнать псориаз удается по специфическим кожным проявлениям – бляшкам (фото 2). Они представляют собой папулы розового цвета, которые возвышаются над поверхностью кожи. Прогрессирующая стадия характеризуется распространением пятен и возникновением на них чешуек серебристого цвета. Алгоритм диагностики представляет собой последовательное выполнение исследований.
Чтобы распознать псориаз у ребенка, выполняют те же методы, что и для взрослых пациентов. В первую очередь проводится осмотр кожного покрова. Определить псориаз у ребенка можно только после выполнения дерматологических методов диагностики. Поэтому педиатр должен направить больного в специализированный диспансер. План обследования при псориазе включает следующие пункты:
- Выяснение жалоб и осмотр;
- Специальное исследование пораженной кожи – дермоскопия;
- Лабораторные исследования – общий и биохимический анализ крови, коагулограмма, исследование мочи;
- Биопсия кожи при псориазе.
Только после получения результатов можно сделать заключение. Диагностика псориаза ногтей основана на лабораторных методах и физикальных данных. Чтобы выявить болезнь, важны все обследования. Наибольшую значимость представляет биопсия при псориазе. Она позволяет провести исследование пораженных участков ткани.
Диагностика псориаза проводится в условиях стационара. Это нужно для контроля лечения и исключения заразных заболеваний. Дифференциальный диагноз псориаза и красного плоского лишая основан на физикальном осмотре. Также, выполняется дермоскопия. Высыпания при лишае имеют сиреневый оттенок, центр патологического очага вдавлен внутрь, края папул – возвышены. Патологические очаги локализованы на сгибательных поверхностях, в паховой области. Шелушение кожного покрова не выражено.
Диф. диагноз псориаза и сифилитического поражения основан на данных анамнеза болезни и специального лабораторного теста – реакции Вассермана. Папулы при данной патологии отличаются полушаровидной формой и одинаковыми размерами. Дифференциальный диагноз артропатического псориаза проводят с болезнью Рейтера. Для этого патологического состояния характерно поражение суставов, мочевыводящих путей, глаз. Диагностика в клинике включает наблюдение за состоянием пациента. При болезни Рейтера высыпания проходят быстрее, локализуются чаще на половых органах и в ротовой полости.
В литературе по дерматологии можно найти специальную таблицу дифференциального диагноза псориаза (фото в гал). В ее основе лежит кожный синдром. Формулировка диагноза включает фазу патологического процесса, степень тяжести и клиническую форму болезни. Поставить диагноз псориаз можно только после оценки всех показателей и длительного наблюдения. Симптомы при этой патологии сохраняются на протяжении нескольких месяцев.
Исследования псориаза начинаются с лабораторных методов диагностики. Они помогают быстро исключить такие болезни, как сифилис, дерматит, аллергические патологии кожи. Какие анализы нужно сдать при псориазе? Для диагностики необходимо выполнить исследование крови и мочи. С их помощью удается определить инфекционную природу патологического состояния и фазу процесса. Определить псориаз по анализу крови невозможно. Однако он помогает предположить данный диагноз.
Общий анализ крови указывает на наличие воспалительного процесса бактериальной, или вирусной этиологии. Эти данные являются неспецифическими, поэтому по ним нельзя поставить диагноз. Анализ крови на псориаз покажет увеличение числа лейкоцитов и ускорение СОЭ, в некоторых случаях отмечается снижение гемоглобина. Он поможет исключить вирусные патологии и аллергические заболевания. СОЭ при псориазе может быть сильно повышено. Это связано с наличием хронического аутоиммунного воспаления. Сдавать кровь при псориазе следует 2-4 раза в год. Исследование позволяет следить за активностью процесса воспаления.
Биохимический анализ крови при псориазе тоже не является специфичным. В нем будет наблюдаться повышение фракций белков, отвечающих за воспалительный процесс. Ревматоидный фактор должен быть отрицательным. Самый достоверный анализ на псориаз – это биопсия кожи с поверхности бляшек. Гистологическое исследование позволяет сделать окончательное заключение.
Анализы сдают при псориазе постоянно. С помощью этих исследований доктор оценивает динамику патологического процесса и лечения. Некоторых пациентов интересует вопрос: можно ли быть донором крови с псориазом? На этот вопрос может ответить только лечащий врач. Все зависит от анализов, которые имеются у больного на данный момент. Если изменений в них не наблюдается, то следует проконсультироваться с врачом-трансфузиологом.
Часто больные интересуются: можно ли через кровь заразиться псориазом? Вероятность передачи данной патологии невысока, однако инфицирование возможно. Если воспалительный процесс находится в активной фазе, при псориазе сдавать донорскую кровь запрещено. Заболевание характеризуется накоплением иммунных комплексов, которые направлены на уничтожение собственных клеток кожи. В активной стадии процесса патологические антитела могут вызвать инфицирование у человека, не болевшего ранее.
С особой осторожностью стоит назначать лечение псориаза у детей, ведь в терапии этого заболевания используются гормоны, которые вредны для растущего организма. Подбирать и менять дозировку медикаментов должен дерматолог, совместно с педиатром.
По материалам www.psoriazo.ru
Какой врач лечит псориаз? Это вполне уместный вопрос при появлении на коже красных высыпаний с белой шелушащейся корочкой, которые к тому же сильно зудят. Многие думают, что данное заболевание лечит дерматолог, однако это отчасти не так – псориаз развивается на фоне системных нарушений, которые могут поражать почки, печень, сердце, суставы и психику пациента, поэтому наряду с дерматологом в лечение чешуйчатого лишая должны принимать участие и профильные врачи.
Псориаз – опасное заболевание, которое может привести к летальному исходу вследствие каких-то тяжелых осложнений, если не начать лечить его вовремя или заниматься самолечением.
Псориаз – аутоиммунное заболевание неинфекционного характера, на развитие которого могут оказать влияние такие факторы:
- Нарушение работы обмена веществ.
- Неадекватное реагирование организма на внешние раздражители, которое выражается чрезмерным разрастанием и быстрым делением клеток. Так, в среднем нормальное деление клеток должно происходить в 21-25 дней. При псориазе процесс сильно ускоряется, в результате чего обновление и деление клеток происходит за пять или шесть дней. Вследствие этого новые клетки наслаиваются на старые, которые не успевают отшелушиваться, в итоге появляются воспаленные очаги, покрытые бугорками, узелками и чешуйками не отслоившегося эпителия. Через некоторое время эти бугорки и узелки начинают сливаться, и образуют в конечном итоге одно красное пятно. Псориаз — неинфекционное заболевание, а значит, и не заразно, то есть оно никак не может передаваться.
- Нарушение работы иммунной системы, неправильное питание, частые стрессы, не подходящий для организма человека климат.
Существует два вида псориаза:
- В большинстве случаев развивается в результате генетических нарушений работы иммунной системы. Этой разновидностью псориаза заболевает около 65 % населения в возрасте от 15 до 35 лет. При этом стоит отметить тот факт, что этот вид псориаза поражает только кожу.
- Развитие заболевания развивается у людей, перешагнувших 50-летний рубеж. Патология поражает ногти и суставы.
Основными проявлениями псориаза первого вида являются красные бляшки с белой корочкой, которые возникают в основном на голове, руках и лице. Отшелушивание мертвых клеток на голове похоже на перхоть, поэтому человек на протяжении какого-то времени может даже не подозревать, что у него псориаз.
На ступнях и ладонях при псориазе могут появиться большие волдыри и трещины, которые причиняют сильный дискомфорт и болевые ощущения.
При второй разновидности псориаза у больного часто наблюдается деформация ногтей, которые постепенно начинают слоиться. В связи с этим нередко возникает вопрос: какой врач лечит псориаз ногтей. Суставы могут сковываться, скручиваться и принимать неестественную позу, причиняя больному сильную боль. Таким образом, развивается псориатический артрит.
Многие задаются вопросами о том, какой врач лечит псориаз, и к кому обращаться в первую очередь. При подозрении на развитие такого заболевания врач-дерматолог — это первый специалист, к которому нужно обращаться сразу же при появлении признаков патологии.
Опять же если возвращаться к вопросу, к кому обратиться при псориазе, следует учитывать все те осложнения и последствия, а также причины, по которым начала развиваться болезнь. В терапии дерматолог принимает непосредственное участие, а затем при необходимости могут подключиться и такие узкопрофильные специалисты, как иммунолог, гастроэнтеролог, нефролог, кардиолог, ревматолог, психолог.
Если заболевание осложнено, к примеру, псориатической артропатией или артритом, то к терапии помимо дерматолога подключается еще и ревматолог. Стоит отметить тот факт, что псориатический артрит и псориаз ногтей могут развиваться не только как осложнение псориаза, но и как вполне самостоятельные патологии.
Нередко возникает вопрос, какой врач лечит псориаз на голове. Часто к терапевтическим мерам против псориаза на голове подключается и невропатолог, который помогает больному избавиться от повышенной тревожности, депрессии, а также повысить устойчивость к стрессовым ситуациям.
Основным методом диагностирования такого заболевания, как псориаз, является визуальный осмотр, а также жалобы пациента и его образ жизни. Врач должен обязательно провести опрос пациента на предмет того, есть ли в роду больные псориазом, так как заболевание может носить генетический характер.
Однако для того чтобы уточнить диагноз и не спутать его с какой-нибудь другой болезнью ввиду схожести симптомов, следует пройти и другие обследования, на которые врач дает направление.
Лабораторное исследование включает в себя общий анализ крови и мочи. Понадобится также исследование кала на яйца глистов.
Данный метод диагностики имеет место в том случае, если заболевание находится в запущенной стадии. При инструментальной диагностике нужно сдавать анализ на псориаз, а именно тест с оксидом калия. Необходимо сдать посев на определение микрофлоры и проверить уровень пролактина.
В качестве дополнительного исследования применяется биопсия. Небольшой кусок эпидермиса с пораженного участка отщипывается при помощи специальных щипцов, а затем рассматривается под микроскопом. При наличии таких показателей результат можно считать положительным:
- отсутствие защитного слоя эпидермиса;
- отечность эпидермального слоя;
- увеличенное количество капилляров в зоне поражения.
Для точного диагноза важно, чтобы все показатели были в пределах нормы и не искажали истинную картину патологии.
В связи с этим необходимо следовать некоторым рекомендациям, перед тем как отправляться на сдачу анализов:
- Если во время диагностики нужно сдавать кровь, то на анализ нужно идти натощак – кушать можно за 8-10 часов до процедуры.
- В течение 10 дней до предстоящего обследования нельзя принимать какие-либо лекарственные препараты.
- Перед биопсией не применять мазей и кремов от псориаза.
- За несколько дней до обследования прекратить курить и не употреблять алкоголь.
- Нельзя перенапрягать организм какими-либо эмоциональными нагрузками и стрессовыми ситуациями.
Какой врач лечит псориаз на локтях и других частях тела? Каких-то универсальных методов терапии псориаза нет, лечение подбирается индивидуально для каждого пациента, исходя из общего состояния здоровья и местах поражения. В большинстве случаев назначается комплексное лечение псориаза, которое включает в себя местную и системную терапии, а также фототерапию.
Данный метод терапии проводится при помощи мазей, гелей и кремов.
Применяются такие средства:
- Салициловая мазь. Размягчает и удаляет чешуйки, способствую при этом всасыванию в эпителий других лечебных препаратов. Наносить средство нужно на пораженный участок не менее трех раз в день.
- «Антралин». Такая мазь помогает уменьшить шелушение эпителия и остановить деление клеток.
- Серно-дегтярная мазь. Уменьшает воспалительный процесс, однако не рекомендуется применять ее для терапии на лицевой части головы.
Такая терапия включает в себя прием медикаментозных препаратов и введение инъекций. Основными препаратами, эффективно борющимися с псориазом, являются «Циклоспорин», «Изотретиноин», «Метотрексат». Лечение данными препаратами рекомендуется проводить курсами. Длительность применения и дозировку может назначать только лечащий врач.
Данный метод терапии является одним из самых эффективных в лечении псориаза. Во время терапии на пораженные участки кожного покрова больного оказывается воздействие ультрафиолетовых лучей.
Помимо основных методов лечения псориаза, к терапии заболевания должны подключаться и профильные врачи.
Так, при развитии изменений в центральной нервной системе, дерматолог должен направить больного на консультацию к психологу или неврологу, которые назначат свое соответствующее лечение.
При нарушениях в работе сердечно-сосудистой системы требуется консультация и обязательное наблюдение кардиолога. При неправильном функционировании желудочно-кишечного тракта и печени должны подключаться такие врачи, как гастроэнтеролог и нефролог соответственно.
Так как заболевание носит аутоиммунный характер, то наряду с врачом-дерматологом псориаз лечит и иммунолог. От заболевания невозможно вылечиться навсегда, но можно облегчить симптомы, вовремя посещая необходимых специалистов и соблюдая все рекомендации врачей.
По материалам fb.ru
Псориаз (чешуйчатый лишай) представляет собой неизлечимое заболевание кожи, причины развития которого до конца не известны. Проявляется болезнь в виде бляшек на кожном покрове, который воспаляется и отекает . Это сопровождается характерным шелушением и отчетливым зудом. Корочка отпадает и под ней образуется изъязвленная кровоточащая поверхность. Обусловлено это тем, что на коже имеется большое количество мелких капилляров.
После получения результатов проведенных исследований, специалисты выделили две гипотезы прогрессирования псориаза: развитие на фоне дисфункций эпидермиса и вследствие сбоев в работе иммунной системы организма. В первом случае ответ защитных сил организма является вторичным. А во втором — происходит восприятие родных клеточных структур в качестве чужеродных.
Как диагностировать псориаз? В настоящее время проблем с этим не возникает. Симптомы болезни настолько явные, что у врачей уже после визуального осмотра пациента не остается никаких сомнений.
Основной специфический симптом — сыпь на кожном покрове, которая локализуется на различных участках тела. В самом начале патологического процесса она проявляется в виде небольших уплотнений, которые имеют розовый цвет. Их диаметр составляет 1-2 мм. Постепенно они становятся похожими на бугорки. В зоне роста конгломераты становятся ярко-розовыми и покрываются рыхлыми чешуйками белого цвета. Бляшки увеличиваются до 7-8 см. При осмотре пациента врач делает соскоб. Как правило, этих мер для диагностики чешуйчатого лишая достаточно. Дополнительные исследования используются для того, чтобы понять о каком именно заболевании идет речь. Существует много болезней, имеющих схожую симптоматику. Определить какая именно патология прогрессирует, поможет дифференциальная диагностика.
Какие анализы нужно сдать при псориазе? Сначала ОАК (общий анализ крови), ОАМ (общий анализ мочи) и в обязательном порядке анализ кала на я/глист.
Комплексное обследование позволяет назначить эффективное лечение, учитывая индивидуальные особенности организма больного. Такой подход дает возможность определить степень поражения организма, тяжесть и форму течения болезни, наличие сопутствующих заболеваний.
Если клиническая картина псориаза нечеткая, то возникает необходимость в проведении биопсии кожного покрова . При данном исследовании осуществляется небольшой отщип пораженной ткани. Это позволяет провести отличие чешуйчатого лишая от схожих заболеваний, имеющих аналогичную симптоматику. Только таким образом можно получить гистологическое подтверждение поставленного диагноза.
Среди основных критериев диагностики следует выделить:
- Клинические проявления и жалобы больного;
- Наличие сопутствующих патологий и образ жизни пациента;
- Сбор информации о родственниках с целью определения наследственной предрасположенности;
- Присутствие псориатической симптоматики: терминальная пленка, ярко-выраженные чешуйки и точечное кровотечение;
- Прогрессирование феномена Кебнера.
Врач назначает ряд лабораторных и инструментальных анализов с целью определения причины развития псориаза. Такой подход позволяет исключить вероятность частых рецидивов болезни.
Инструментальная диагностика — это максимально информативный метод исследования, назначаемый преимущественно в запущенных случаях при прогрессировании чешуйчатого лишая. Данная методика широко используется тогда, когда имеют место специфические симптомы. Необходимо сдать такие анализы на псориаз, как тест с оксидом калия и биопсия. В обязательном порядке делают посев для определения микрофлоры, проводят обследование на наличие сифилида и определяют уровень пролактина.
Для определения уровня нейтрофильных лейкоцитов (телец Реете), толщины слоя кератиноцитов и их гистологическую незрелость, необходимо исследовать отщип, взятый с конгломератов. Рост числа макрофагов и Т-лимфоцитов в крови и иные признаки являются верным признаком развития чешуйчатого лишая.
Биопсия подразумевает проведение гистологического анализа отщипа под микроскопом. При наличии ряда признаков результат проводимых исследований будет положительным:
- Отсутствие защитного слоя эпидермиса, который защищает кожный покров от обезвоживания;
- Отечность и удлинение эпидермальных отростков;
- Увеличение количества капилляров (кровеносных сосудов) в области поражения;
- Появление микроабсцессов — скоплений нейтрофильных лейкоцитов в области рогового слоя;
- Инфильтрация вокруг сосудистых структур (лимфогистиоцитарная).
Среди основных методик диагностики следует выделить соскоб с конгломерата при помощи специального предметного стекла. В данном случае также проводится анализ признаков так называемой псориатической триады. Они появляются в определенном порядке: сначала — феномен стеариновых пятен, потом — шелушение и феномен терминальной пленки.
При снятии чешуйчатого слоя можно увидеть гладкую розовую поверхность кожного покрова, как будто отполированную. При дальнейшем проведении соскоба наблюдается появление точечного кровотечения, что по-другому называется «кровяной росой».
Особое внимание уделяется наличию феномена Кебнера. Он характерен только для периодов обострения и представляет собой появление бляшек на тех местах кожного покрова, которые были травмированы.
Для того чтобы уточнить диагноз можно использовать метод УФ-излучения (длина волны 308 нм). Если посветить эксимерным лазером на конгломерат или папулы, то шелушащиеся участки начинают светиться.
При локализации бляшек в области расположения суставных структур ставится под вопросом псориатический артрит. В данном случае имеет место сильная боль. Для уточнения диагноза берется анализ крови и проводится рентгенография или УЗИ в области локализации поражения.
Получить более точные сведения позволяет лабораторная диагностика псориаза. Среди основных методов следует выделить следующие:
- Общий анализ крови (ОАК). Дает возможность определить общее состояние пациента, выявить такие патологии, как анемия и лейкоцитоз. ОАК показывает СОЭ (скорость оседания лейкоцитов) и другие показатели;
- Общий анализ мочи (ОАМ). Дает информацию по водно-солевому балансу организма;
- Ревматические пробы . Необходимы для определения уровня белка в крови. При его повышении речь идет о наличии хронического воспалительного процесса. Если речь идет о псориазе, то данные показатели остаются в норме.
Диагноз псориаз не может быть поставлен на основании только лабораторных анализов. В обязательном порядке проводятся дополнительные исследования. Пациент направляется на консультацию к специалистам, как иммунолог, нефролог, инфекционист и дерматолог.
Многие формы псориаза имеют схожие проявления с иными заболеваниями кожи, которые необходимо срочно лечить. Именно поэтому врач назначает дополнительные исследования, позволяющие определить истинную причину патологического изменения кожного покрова.
При псориазе дифференциальная диагностика проводится со следующими заболеваниями:
- Себорейная экзема и различные дерматозы;
- Красная волчанка, лишай (плоский и розовый);
- Болезнь Рейтера и нейродермит;
- Папулезная форма сифилида.
Опытные дерматологи обычно определяют вид и форму заболевания, исходя из клинической картины. Псориатические высыпания имеют своеобразный вид, несмотря на это требуется проведение более углубленных исследований, чтобы исключить любой вид дерматоза.

При псориазе цветовая выраженность более яркая, если сравнивать с папулезной формой сифилида . Конгломераты шелушатся по всей поверхности, а при сифилиде — только по краям. В первом случае лимфатическая система не претерпевает никаких изменений. При возникновении спорного вопроса пациенту назначается серологическое исследование крови.
Если говорить о псориазе кожи головы, то часто возникает путаница с таким заболеванием, как себорейная экзема . В области кожи головы, расположенной на границе волосистой части появляется желтое шелушение. Присутствует ярко выраженный зуд. Чтобы отличить болезни назначаются гистологические исследования.
Псориатические бляшки могут появиться на затылке. Чаще всего это происходит у женщин в климактерическом периоде. Данная форма заболевания имеет схожесть с ограниченным нейродермитом . Отличительные черты нейродермита от псориаза — серебристый оттенок чешуек и отсутствие инфильтрации.
Среди диагностических мер при чешуйчатом лишае выделяют стандартные и дополнительные. В первом случае речь идет об анализе крови (общий и биохимический), исследование мочи и кала. Исследования не позволяют подтвердить тот факт, что пациент болен именно этим заболеванием, но дают возможность установить причину его развития и имеющиеся осложнения.
В обязательном порядке используются дополнительные методики, такие как биопсия кожного покрова, рентгенография суставов, бактериологический посев . Посредством таких исследований выявляется степень поражения организма и устанавливаются иные заболевания, при их наличии.
Обратить внимание следует на такое информативное исследование, как тест с применением гидроксида калия . Эта мера принимается когда имеется подозрение на наличие грибковой инфекции.
Беременным женщинам назначают исследование, позволяющее определить уровень пролактина. Концентрация этого гормона имеет ключевое значение при постановке диагноза.
Проведенные анализы дают возможность не только подтвердить диагноз, но и выявить истинные причины развития псориаза. Большое значение имеет принятие мер для определения в организме патогенных бактерий и вирусов. Это позволяет назначить эффективное лечение и избежать вероятности прогрессирования патологического процесса или возникновения аллергической реакции на используемые медикаменты.
Эффективность назначенной медикаментозной терапии в первую очередь будет зависеть от правильности поставленного диагноза. Не следует делать поспешных выводов и при появлении шелушений на коже покупать препараты от чешуйчатого лишая. Нужно сначала пройти комплексное обследование. Только после получения точных результатов анализов,принимать решение по поводу применения того или иного лекарственного препарата.
По материалам psordoc.ru
 NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.
NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.
 термальная пленка (участок кожи, располагающийся под стеариновым пятном, эпидермис отличается повышенной чувствительностью, блестящим оттенком и чрезмерной тонкостью кожного покрова);
термальная пленка (участок кожи, располагающийся под стеариновым пятном, эпидермис отличается повышенной чувствительностью, блестящим оттенком и чрезмерной тонкостью кожного покрова); иммунологические анализы (назначается дополнительная консультация с иммунологом, который дает направление пациенту на процедуры, позволяющие составить клиническую картину его иммунной системы);
иммунологические анализы (назначается дополнительная консультация с иммунологом, который дает направление пациенту на процедуры, позволяющие составить клиническую картину его иммунной системы);