Чем опасен острый бронхит у детей, его симптомы и лечение
Острый бронхит – одно из самых распространенных детских болезней. Чаще всего им страдают маленькие дети в возрасте от года до семи лет. Чем его лечить, как распознать первые симптомы? Можно ли применять антибиотики, помогут ли народные средства?
Острым бронхитом называют воспалительный процесс, протекающий в бронхах и поражающий слизистую оболочку верхних дыхательных путей. Вызывается вирусами, бактериями, аллергенами и даже токсинами. При попадании бактерий в дыхательные пути образуется большое количество слизи, покрывающей эпителий и закупоривающей бронхи.
По статистике Минздрава России за 2014 г., заболеваемость бронхитом у детей от 0 до 14 лет составила 9981 человек. Для сравнения: за 2013 год эти цифры составили 11991 человек. Чем же опасна болезнь?
Часто бронхит является следствием респираторных вирусных заболеваний, например, ОРВИ или ОРЗ, гриппа. Может возникнуть в результате бактериальной инфекции (стафилококки, стрептококки). Реже заболевание является аллергическим или паразитарным. Иногда причина может носить смешанный характер (бактериальной и инфекционной природы).
Наиболее частые причины появления:
склонность к аллергии;
затрудненное носовое дыхание;
Простой острый бронхит – легкая форма заболевания. При несвоевременно начатом лечении или самолечении может перерасти в обструктивную или хроническую форму. В этом случае справиться с ним будет непросто.
Эту болезнь можно разделить на несколько видов:
Бронхиолит развивается у малышей до года. Для него характерно затруднение дыхания, лихорадка, общая интоксикация организма. Протекает бронхиолит очень тяжело, вызывает множество осложнений.
По форме заболевание можно разделить на:
При острой форме болезнь длится около 14-20 дней, при рецидивирующей может повторяться до 3 раз за год. Хроническая форма – самая тяжелая: ребенок болеет бронхитом ежегодно, продолжительность воспаления может составлять до 3 месяцев.
Не менее серьезной является обструктивная форма, при которой происходит сильный отек слизистой бронхов, затрудняющий дыхание. Острая форма сопровождается большим количеством мокроты. При правильно назначенном лечении большой опасности для здоровья не представляет. В зависимости от причины, вызвавшей болезнь, может применяться лечение антибиотиками.
Что делать, если у ребенка болит живот, как помочь вашему малышу, читайте на нашем сайте.
Вся информация о Линексе для детей находится здесь.
А как принимать Пантогам в таблетках для детей, читайте тут.
Основными симптомами острого бронхита у детей на начальной стадии являются сильный, частый, сухой кашель, высокая температура, насморк.
Через несколько дней кашель становится влажным, с мокротой. Такие изменения свидетельствуют об улучшении самочувствия и скором выздоровлении. Для лучшего отхождения мокроты могут назначаться отхаркивающие препараты. К неспецифическим симптомам можно отнести вялость, головную боль, отсутствие аппетита, тахикардию.
Нередко на начальном этапе бронхит можно перепутать с ОРВИ. При неосложненной острой форме температура редко превышает 38 С. Если же болезнь протекает на фоне вирусной инфекции, то температурные показатели могут быть намного выше. Но при острой форме высокая температура держится не более 2-3 дней.
При прослушивании в легких различаются незначительные хрипы, очень жесткое дыхание. Чтобы исключить пневмонию, рекомендуется сделать рентген легких. При бронхите на снимке будет хорошо заметен ярко выраженный легочный рисунок, без очагов инфильтрации.
На ранней стадии болезни может появиться сильный сухой кашель. Через несколько дней повышается температура. Если вовремя начать лечение, то спустя несколько дней кашель становится влажным, а температура понижается.
Признаки бронхиолита можно назвать следующие:
влажные булькающие хрипы;
Течение болезни длительное и тяжелое. Может иметь последующие осложнения в виде пневмонии.
У детей постарше острый бронхит протекает немного легче. Основной его признак – очень частый сухой кашель и повышение температуры. Часто ребенок жалуется на боль в груди. При вовремя начатом лечении кашель становится продуктивным, появляется мокрота желтого или белого цвета.
Если болезнь протекает на фоне инфекционного заболевания, то мокрота может иметь зеленоватый оттенок, с примесью гноя. Болезнь может сопровождаться спазмом бронхов, с затрудненным выдохом, тяжелым лающим кашлем.
Первичным методом диагностирования заболевания является прослушивание легких. Далее назначаются анализы крови и мочи. На основании анализа крови можно сделать заключение о природе заболевания: вирусной, бактериальной или аллергической.
Рентген рекомендуется сделать, чтобы исключить пневмонию или другие серьезные заболевания. Для корректировки лечения, определения возбудителя болезни может потребоваться анализ мокроты.
В диагностике бронхиолита дополнительно используется обследование на тахикардию, прозрачность легочного рисунка, наличие синюшности вокруг рта и одышки.
А как принимать Полисорб детям при аллергии, читайте здесь.
Активированный уголь – популярный абсорбент, который знают все. Как принимать, сколько давать малышу, узнайте, нажав сюда.
После подтверждения симптомов и признаков острого бронхита приступают к его медикаментозному лечению, об особенностях которого рассказано далее.
В терапии бронхиолита нельзя применять отхаркивающие препараты. У грудничков кашлевого рефлекса нет, поэтому к лекарственным средствам надо подходить очень осторожно, давать только под наблюдением специалиста. Малышей до года рекомендуется госпитализировать в стационар.
Основной метод лечения – использование препаратов, снимающих отек бронхов, ликвидирующих очаг инфекции, способствующих быстрому выведению мокроты из легких. При осложненном течении болезни назначают терапию антибиотиками.
Детям старшего возраста применяют комплексные методы лечения. При заложенности носа можно использовать сосудосуживающие препараты, но не более 7 дней. Обычно назначаются отхаркивающие средства.
При высокой температуре (38 С и выше) дают жаропонижающие лекарства: Парацетамол, Ибуфен или Ибупрофен. Хорошо облегчают общее состояние ингаляции, антигистаминные препараты. Иногда может быть назначен курс антибиотиков. Принимать такие препараты надо очень осторожно, по предписанию врача.
Обязательны полноценное питание и употребление большого количества жидкости (морсы, соки, минеральная вода без газа, молоко, травяные чаи, отвары). При отсутствии температуры можно делать согревающие компрессы. Ежедневно проводят тщательную влажную уборку и проветривание помещения.
Назначаются физиопроцедуры, общеукрепляющий массаж. При правильном лечении болезнь проходит за 15-20 дней и осложнений не вызывает.
Острым бронхитом чаще болеют дети дошкольного возраста. Чтобы не допустить появления болезни, необходимо строго соблюдать профилактические меры:
- своевременная вакцинация против самых распространенных детских болезней, на фоне которых может развиться бронхит;
необходимо оградить ребенка от табачного дыма и других неблагоприятных химических факторов;
не допускать длительного насморка, сразу начинать лечение;
беречь детей от переохлаждений и сквозняков;
своевременно лечить любые простудные заболевания;
исключить продукты и другие факторы, вызывающие аллергию;
Очень важно соблюдать эти несложные рекомендации, внимательно следить за состоянием ребенка, своевременно обращаться к врачу и не заниматься самолечением. Это поможет избежать не только острого бронхита, но и многих других заболеваний.
Посмотрите видео об остром бронхите у детей и его лечении от педиатра Комаровского:
Источник: malutka.pro
боли в животе при бронхите или пневмонии (затруднительном дыхании и сухом кашле)
Здравствуйте! Очень надеемся на Вашу помощь. Наша история:
Моя дочь в 2г 7мес первый раз заболела бронхитом (обструктивный), с тех пор уже больше года (сейчас ей 3г 9 мес ) болеем постоянно. Один раз в июне 2014г была пневмония правосторон. верхнедолевая (если не ошибаюсь). На данный момент болеет тоже, диагноз еще не знаем, к врачу идем утром. Как обычно у нас все как по плану, первый день сопли и редкий сухой кашель (задняя стенка горла красная- по словам педиатра), второй день с самого утра затруднительное дыхание, хрипы, свисты, кашель, температура от 37, 5 до 38,3 (редко больше), не сбиваю до 38,5. и ЖАЛОБЫ НА БОЛЬ В ЖИВОТЕ В РАЙОНЕ ПУПКА. Не больше одного- двух дней. До крика со слезами, руку приложу, глажу животик, вроде успокаивается, сутки практически из за этого ни на шаг не отпускает! Врачу говорила, она это во внимание особо не берет, ношпу четвертинку прописала и все на этом. Не помогает! Также джосет, антибиотик (последний раз суммамед пили, до этого клацид, и уколы цефтриаксона в больнице) , ингаляции с беродуалом, в больнице еще пульмикорт. По опыту на третьи сутки ребенку становится значительно лучше, хотя и в первый день может по мимо спать и лежать, побегать и веселетится. Проветриваем регулярно, пить заставляю с трудом, увлажнять стараюсь! Делаю массаж! Последний раз мы болели 2-3 недели назад. На мое утверждение что при вирусном бронхите антибиотики бессмысленны, педиатр глядя на анализ крови, как то не убедительно сказала, что у нас бактериальный! Хочется верить, но бывают сомнения, что правильно выбрали педиатра.
С Вами ,так сказать, «познакомилась» совсем недавно, доверие 100%, поэтому за помощью обращаюсь именно к Вам. Ответьте пожалуйста:
1. Может ли врач, по анализу крови определить инфекцию, вирусную, бактериальную, и грибковую? Или требуется дополнительная диагностика?
2. Грибок в квартире (мы жили там год до июня этого года) мог повлиять на развитие бронхита и пневмонии?
3. Могут ли боли в животе в нашем случае говорить о наличии глистов или лямблий? Может ли это спровоцировать частые болезни? Или это просто спазм? Или какая еще может быть причина этих болей?
4. Стоит ли нам каждый раз обращаясь к врачу делать анализ крови и рентген?
5. Правильно ли мы лечимся? Может не то лечение нам назначает врач?
6. Не раз проходили курс прогревания озокерито парафином, галокамера, пьем витамины и имуноповышающие (уже прочитала что бессмысленно), физкультура присутствует (цирковая студия), прогулки тоже, проветривпние, увлажнение. Ничего не помогает, все временно, и не бывает у нас соплей или безобидного кашля, у нас все проходит всегда так. Страшно услышать когда она чихнет или кашлянет, потому что знаю чем это заканчивается! ! как нам быть? Помогите доктор! ?
Ждем от Вас скорого ответа, совета и рекомендаций! С глубоким уважением! Благодарю!
Источник: klubkom.net
лечение острого бронхита у детей

Различают острую и хроническую форму бронхита, воспаление бронхов может протекать в простой форме либо осложняться обструкцией. При отсутствии лечения заболевание приводит к возникновению бронхиальной астмы. Наиболее часто бронхит диагностируется у детей, начиная с трехлетнего возраста и выше.
Первым симптомом бронхита у ребенка является кашель, сухой или влажный. Наличие хрипов и затруднение дыхания в данном случае указывают на осложнение заболевания обструкцией .
Основные признаки бронхита у детей проявляются на 2-3 день после появления кашля. Это повышение температуры тела до 38 градусов и выше, отказ ребенка от пищи, его пассивность. Больной ребенок часто капризничает, плохо засыпает или вообще не спит ночью.
Медленное повышение температуры тела, наличие сухого непродуктивного кашля, проявляющегося в основном в ночные часы, свидетельствует о развитии атипичного бронхита, основными возбудителями которого являются такие микроорганизмы, как хламидии. Подобная форма заболевания диагностируется довольно редко, однако и она имеет место быть.
Даже если родители знают, как лечить бронхит у ребенка. обращение к педиатру обязательно. Диагностика заболевания включает в себя:
- анализ крови больного (берется из пальца);
- рентгенологическое обследование грудной клетки (позволяет дифференцировать воспаление бронхов от пневмонии);
- анализ отхаркиваемой ребенком мокроты.
Бронхит у детей довольно редко приводит к развитию осложнений и легко поддается лечению. Какой-либо специфической терапии при этом может и не понадобиться.
Если заболевание сопровождается сильным непродуктивным кашлем, назначаются разжижающие мокроту и отхаркивающие препараты, чаще всего в виде сиропа. При высокой температуре, которая держится на протяжении 3 суток, родителям рекомендуется давать ребенку безопасные жаропонижающие и противовоспалительные средства, такие, как Панадол. Парацетамол. Ибупрофен. Средство обычно назначается врачом-педиатром, курс приема не должен превышать 3-5 дней.
Детям старшего возраста при диагнозе «острый бронхит» показаны ингаляции лекарственными препаратами, имеющими отхаркивающие и противовоспалительные свойства. В качестве средства для ингаляций также могут использоваться минеральная вода, натрия хлорид (физраствор), эфирные масла (эвкалипт, пихта, шалфей).
Антибиотики при бронхите у детей показаны в том случае, если заболевание имеет бактериальное происхождение и протекает в тяжелой форме.
Массаж при воспалительных заболеваниях бронхов у детей может применяться в качестве вспомогательной терапии. Подобная процедура показана детям, достигшим возраста 6 месяцев. Перед началом проведения массажа ребенка следует уложить на живот на удобную не слишком мягкую поверхность. Голова больного должна находиться на уровень ниже, чем таз и грудная клетка. Для этого под живот ребенка кладется подушка или небольшое свернутое одеяло.
Массаж следует начинать с легкого растирания спины малыша эфирным маслом, далее нужно осторожно простучать позвоночник и его ответвления подушечками пальцев, затем посадить ребенка и дать ему откашляться. Подобная процедура способствует отхаркиванию мокроты и ее удалению из бронхов. Затем ребенка необходимо положить сначала на один бок, затем на другой и проделать руками те же движения, что и раньше. Массаж выполняется в течение 10-15 минут не более 2 раз в день, лучше всего утром после пробуждения и в любое время в течение дня.
Не следует делать массаж, если у больного отмечаются повышенная температура тела и сухой кашель без мокроты.
Бронхит обычно развивается в качестве осложнения какой-либо вирусной или бактериальной инфекции верхних дыхательных путей. Однако у маленьких детей данное заболевание может возникнуть «просто так», без видимой на то причины. Воспаление бронхов у грудничка можно заподозрить по появлению характерного шума в его грудной клетке, хрипов. Основной причиной затруднения дыхания при бронхите становится вязкая слизь, скопившаяся в воспаленных нижних дыхательных путях.
Педиатры при диагностировании бронхита у самых маленьких детей назначают противовоспалительные, муколитические препараты (Бромгексин ), при наличии высокой температуры – жаропонижающие средства (Парацетамол ), редко – антибиотики (Цефуроксим ).
Прогноз лечения благоприятен, бронхит у маленьких детей редко сопровождается какими-либо осложнениями.
В организме любого ребенка бронхи постоянно выделяют небольшое количество мокроты. Она выполняет дренажные функции, обеспечивая своевременное очищение дыхательной системы и ее защиту от микробов и вирусов. Острый бронхит у детей возникает в тех случаях, когда объем этой жидкости резко увеличивается, имеют место воспалительные и застойные явления, а бронхи уже не способны очищаться самостоятельно.
Симптомы и признаки острого бронхита у детей
Клинические проявления болезни зависят от 2-х факторов – ее возбудителя и формы.
Так, при вирусном остром бронхите температура тела малыша повышается, но лишь до субфебрильных значений (около 37,2-37,5), держится не более 3-5 дней. Во время дыхания можно услышать сухие негромкие хрипы.
Для бактериальной формы заболевания характерна сильная гипертермия, вплоть до 39-40 градусов. Температура держится долго, 8-10 суток. Кроме того, наблюдаются признаки интоксикации организма:
- слабость;
- головная боль;
- тошнота;
- ломота в суставах конечностей.
Общим симптомом для обоих типов патологии является кашель. В первые 2-3 дня болезни он непродуктивный (сухой), как правило, приступообразный, иногда – мучительный. Затем начинает выделяться обильное количество мокроты. При вирусной форме бронхита слизь прозрачная и не слишком вязкая, легко откашливается. Если возбудителем заболевания являются бактерии – мокрота густая, имеет желто-зеленый оттенок, иногда с гнойными примесями.
Также различают острый простой и обструктивный бронхит у детей.
В первом случае болезнь считается неопасной, так как, несмотря на обильное выделение секрета, дыхательные пути ребенка не перекрываются и не закупориваются. Легкие формы такой патологии возникают на фоне гриппа или простуды, часто разрешаются самостоятельно, после полного выздоровления малыша.
Острый обструктивный бронхит у детей характеризуется процессом резкого сужения бронхов (бронхоспазм) или перекрытием дыхательных путей вязкой мокротой. Ему свойственны дополнительные симптомы:
- свист при выдохе;
- слышимые влажные хрипы;
- трудности при дыхании;
- одышка ;
- стойкая субфебрильная температура тела;
- сильный непродуктивный кашель;
- выпячивание грудной клетки;
- втяжение межреберных промежутков.
Младенцы тяжелее переносят любую разновидность описываемой патологии. У грудничков, помимо вышеописанных проявлений, наблюдаются такие признаки:
- беспокойный сон;
- вялость днем;
- отказ от грудного кормления;
- пищеварительные расстройства (понос, запор);
- боли в животе;
- частый плач.
Для деток до 1 года бронхит представляет серьезную угрозу жизни из-за избыточного количества мокроты, которую кроха не в состоянии откашлять.
Как правило, для борьбы с неосложненными формами заболевания нужна симптоматическая терапия:
- Постельный режим.
- Соблюдение полноценного, витаминизированного рациона питания.
- Обильное количество теплой жидкости – минеральная вода, травяные отвары, чаи, морсы.
- Увлажнение слизистых – регидратация дыхательных путей. Хороший эффект при остром бронхите производят ингаляции, различные аэрозольные препараты.
- Прием жаропонижающих (по необходимости) на основе парацетамола.
- Использование противокашлевых, отхаркивающих средств, бронхолитиков (при обструктивном виде болезни) и муколитиков.
- Лечебная гимнастика и массаж спины, постуральный дренаж.
Антибиотики при остром бронхите применяются исключительно при наличии таких показаний:
В остальных случаях использование антибактериальных средств нецелесообразно.
Их разделяют на:
- острый бронхиолит
- острый бронхит
- острый обструктивный бронхит
Причины возникновения бронхита у детей
Частой причиной острого бронхита у детей являются вирусы, реже бактерии. При возникновении физических факторов, воздействии химических и токсических веществ возникают ирритационные бронхиты. также возможны аллергические острые бронхиты .
Дифтерию, коклюш, брюшной тиф нередко сопровождают бронхиты. От возраста детей нередко зависят клинические особенности и этиология бронхитов. При остром бронхите не требуется никакого специфического лечения, только общий уход за больным ребенком, и контролировать симптомы болезни.
Основные симптомы острого бронхита у детей. повышенная температура тела, кашель, хрипы, боль за грудиной, выделение мокроты (при остром — она прозрачная, при хроническом — с гноем).
Бронхит может протекать у маленьких детей с синдромом бронхиальной обструкции. т.е. с закупоркой мелких отделов бронхах. Из-за этого нарушается дыхательной системы основная функция и развивается гипоксия.
При заболевании детей острым бронхитом ни в коем случае не стоит заниматься самолечением. Обязательно нужно обратиться к специалисту, 
Все острые бронхиты требуют терапии антибиотиками. Эти меры нужны при угрозе перехода его в пневмонию, а определить это может только врач. Основные принципы лечения острого бронхита у детей сводятся к подавлению места начала инфекции, общей терапии и улучшению очищения бронхов. Лечение ребенка возможно и на дому, но если подымается температура выше 38 градусов, симптомы интоксикации, отдышка, тогда требуется госпитализация. Особенно это касается детей младше 3-х лет.
Если на фоне общего лечения температура вернулась в норму, увеличилась активность ребенка, поднялся аппетит, то выбор антибиотиков был верным, но если нет положительной динамики, то стоит сменить антибиотик или подключить второй препарат, но уже коррекцию терапии следует изменять на основе микробиологического посева мокроты.
Длительность анитибиотикотерапии составляет 7 дней при остром бронхите и до 14 дней при хроническом. Еще наряду с антибиотиками назначаются препараты, которые улучшают дренажную функцию бронхов, муколтические препараты, разжижающие мокроту. Также при остром бронхите у детей важным звеном при лечении является физиотерапия. Обычное течение бронхита 2-3 недели, хотя в последнее время течение болезни существенно изменилось, она может протекать около 4-х недель, да и симптомы стали проявлять более интенсивнее.
Источник: vrachskazal.ru
Бронхит у детей: причины, симптомы и лечение
Бронхит – это респираторное заболевание, у которого могут быть опасные осложнения. У родителей возникает множество вопросов по поводу терапии этой болезни: в каких случаях применяются антибиотики и можно ли вылечить ребенка с помощью ингаляций и согревающих процедур. Состояние малыша может резко ухудшиться, все зависит от формы заболевания и возраста. Поэтому домашнее лечение необходимо всегда согласовывать с врачом. Чтобы ускорить выздоровление, надо поддерживать в комнате оптимальную влажность и температуру.
Содержание:
- Что такое бронхит. Виды заболевания
- Причины возникновения заболевания
- Симптомы бронхита различных типов
- Типы острого бронхита
- Симптомы простого бронхита
- Симптомы обструктивного бронхита
- Признаки бронхиолита
- Протекание бронхита у малышей разного возраста
- Диагностика бронхита
- Лечение бронхита
- Медикаменты, назначаемые детям при бронхите
- Применение народных способов при бронхите
Так называют воспаление слизистой оболочки бронхов. Заболевание имеет инфекционную и аллергическую природу. Нередко воспалительный процесс появляется на фоне простуды и гриппа. Чаще всего инфекционным бронхитом дети заболевают в холодное время года, когда иммунная защита организма слабеет.
Инфекция попадает в организм ребенка извне при вдыхании зараженного воздуха. Возможна также активизация собственной условно-патогенной микрофлоры, чему способствует переохлаждение организма, снижение иммунитета.
В зависимости от причины возникновения различают следующие виды бронхита:
- Бактериальный. Его возбудителями являются такие бактерии, как стрептококки, стафилококки, пневмококки, гемофильная и коклюшная палочки, хламидии, микоплазмы.
- Вирусный. Возникает из-за проникновения в бронхи вирусов гриппа, а также аденовирусов.
- Аллергический. Он возникает при раздражении бронхов химическими веществами, пылью или пыльцой растений, частичками шерсти животных.
Инфекционные виды заразны. Когда больной чихает или кашляет, инфекция распространяется на 10 м вокруг.
При грудном вскармливании у ребенка имеется пассивный иммунитет, то есть с молоком матери он получает защитные антитела к инфекциям. Поэтому малыши в возрасте до 1 года болеют бронхитом лишь в тех случаях, когда у них имеются отклонения в развитии органов дыхания, они родились недоношенными или организм ослаблен другими заболеваниями.
Развитие инфекции в бронхах происходит тогда, когда слизь, образовавшаяся в них в результате раздражения и воспаления слизистой, подсыхает, перекрывая дыхательные ходы. В этом случае нарушается вентиляция этих органов.
Причинами заболевания детей бронхитом являются:
- проникновение вирусов и бактерий в бронхи с воздухом, во время пребывания в контакте с больным человеком;
- попадание инфекции в дыхательные пути при облизывании игрушек и других предметов, которые малыш тянет в рот;
- заражение паразитами, попадание инфекции в бронхи через кровь;
- врожденные пороки развития органов дыхательной системы, приводящие к застою мокроты, возникновению хронических воспалительных процессов;
- пребывание в прокуренном помещении или вдыхание паров бензина, растворителей или других химических веществ;
- попадание в дыхательные пути раздражающих частиц (растительной пыльцы, тополиного пуха, шерсти) или контакт с веществами, имеющими резкий запах (стиральным порошком, косметическими средствами).
Если лечение бронхита у детей не проведено своевременно или оказалось неэффективным, то заболевание из острой формы переходит в хроническую. При этом оно длится годами, с периодическими рецидивами. Наиболее часто рецидивирующий бронхит возникает у детей 4-7 лет. Заболевание повторяется 3-4 раза в год после простуды, примерно в течение 2 лет. Приступов бронхоспазма при этом не бывает.
Вероятность возникновения осложненного заболевания повышается при наличии у ребенка воспаления аденоидов или хронического тонзиллита. Факторами, способствующими возникновению бронхита у грудного ребенка, являются раннее отлучение от груди, неподходящие санитарно-бытовые условия, наличие в доме курильщиков.
Устройство дыхательной системы у детей имеет свои особенности. Дыхательные ходы у них более узкие, благодаря чему возможно их быстрое перекрывание при возникновении отека слизистой. Врожденные пороки развития легких или бронхов проявляются сильнее у грудных малышей. После 1-1.5 лет отклонения зачастую исчезают.
Иммунитет у детей находится в стадии развития, восприимчивость к инфекциям у них повышена. Дыхательные мышцы слабее, за счет чего вентиляция дыхательных органов хуже, чем у взрослых. К тому же объем легких у детей меньше, что способствует ускоренному распространению возбудителей заболевания.
У детей недостаточно развита терморегуляция организма. Они быстрее перегреваются, легче простывают.
Примечание: Особенно быстро спазм и отек бронхов (обструкция) развивается у грудных детей. Возникающая нехватка кислорода опасна для жизни.
Существуют следующие разновидности острого заболевания:
- Простой бронхит. Проявления наиболее легкие. Симптомов нехватки воздуха не бывает.
- Обструктивный бронхит. Тяжелое и опасное состояние, при котором возможно возникновение дыхательной недостаточности.
- Бронхиолит. Происходит воспаление бронхиол (бронхиальных трубочек диаметром 1 мм, расположенных в области перехода в легкие). Это ведет к закупорке легочных сосудов, возникновению заболеваний сердца.
Бронхит любого типа начинается с появления признаков простуды, которые затем приобретают характерные особенности воспалительного процесса.
На фоне простуды у ребенка наблюдается общая слабость, головная боль, сильный сухой кашель до 7 дней. Пересыхание слизи приводит к появлению сипения в бронхах. Если воспаление поразило также гортань, то появляется лающий кашель. Происходит повышение температуры до 37°-38° (в зависимости от тяжести заболевания). Постепенно сухой кашель переходит во влажный. Появляются булькающие хрипы. Если отхождение мокроты происходит нормально, то состояние ребенка значительно улучшается. Болезнь в такой форме может продолжаться в течение 1-3 недель. Тяжесть проявлений зависит от возраста малыша, его физического развития, общего состояния здоровья.
Если болезнь запустить, то у ребенка возникают такие осложнения, как бронхиолит и пневмония. Иногда заболевание, возникающее в вирусной форме, протекает не совсем обычно. После того как вирус погибает (примерно через неделю), ребенку становится лучше, но затем состояние его резко ухудшается: поднимается температура, усиливается кашель, головная боль. Это говорит о том, что к вирусной инфекции присоединилась бактериальная, требуется срочное лечение антибиотиками.
Инфекционный процесс может быть как односторонним, так и двусторонним. Одним из признаков заболевания становится покраснение глаз из-за воспаления слизистой оболочки (конъюнктивит).
Признаки обструкции чаще всего появляются у детей младше 3-4 лет. Обычно они возникают при вирусной или аллергической форме заболевания. Основными признаками обструктивного бронхита являются шумное хриплое дыхание с удлиненным выдохом, приступообразный кашель, заканчивающийся рвотой, втяжение межреберных мышц на вдохе, вздутие грудной клетки.
При такой форме заболевания температура тела у ребенка не повышается. Обструктивный бронхит может возникнуть внезапно после того, как малыш поиграл с домашним животным (например, в гостях) или надышался краской во время ремонта.
Признаки обструкции иногда появляются примерно на 4 день заболевания гриппом или ОРЗ. Характерными являются приступы сухого кашля, не приносящего облегчения. В легких прослушиваются свистящие хрипы.
До 4 лет возможны рецидивы заболевания, затем приступы чаще всего прекращаются.
Примечание: От бронхиальной астмы обструктивный бронхит отличается тем, что симптомы дыхательной недостаточности развиваются медленно, в то время как при астме ребенок начинает задыхаться внезапно.
Часто повторяющийся обструктивный процесс любого происхождения может перейти в бронхиальную астму.
Видео: Как лечить обструктивный бронхит у детей
Основным признаком воспаления бронхиол является одышка. Вначале она возникает у ребенка, если он активно двигается, но со временем появляется и в состоянии покоя. Во время вдоха можно услышать характерное сипение. При прослушивании врач слышит хрипы в нижней части бронхов.
Как правило, при бронхиолите температура повышается до 38°-39°. Ребенку труднее сделать выдох, чем вдох. Грудная клетка и плечи приподнимаются. Лицо отекает, появляется синева. Непрекращающийся кашель со скудной мокротой не дает облегчения, вызывая боли в груди. Проявлениями этого состояния являются также сухость во рту, редкое мочеиспускание, учащенное сердцебиение.
Протекание бронхита у малышей разного возраста
Бронхит после простуды у ребенка – это нередкое явление. Иногда он протекает легко, без повышения температуры и проявляется только кашлем. В осложненных случаях температура бывает высокой, возникают спазмы бронхов и удушье.
Начинается болезнь обычно с сухого кашля. Постепенно в бронхах скапливается мокрота, которая становится слизисто-гнойной. Появляются хрипы, их можно считать признаками перехода болезни в стадию выздоровления. В этот момент важно облегчить выведение мокроты наружу, очистку бронхов от инфекции. Детям постарше это сделать легче, так как они уже понимают, что нужно откашливаться и выплевывать мокроту.
Маленькому ребенку не всегда удается сделать это самостоятельно. Родители могут ему помочь, например, перевернув его на другой бочок. При этом мокрота перемещается по стенкам бронхов, вызывая их раздражение и возникновение кашля.
У грудных детей из-за трудностей с отхождением слизи из бронхов и ее застоя чаще основными признаками являются приступы сильного кашля с одышкой. В возрасте 2-6 месяцев заболевание, как правило, возникает в форме бронхиолита.
Обычно выздоровление после неосложненного бронхита наступает через 7-8 дней. Если бронхит осложняется обструкцией, то он может проявляться в течение нескольких недель, переходить в пневмонию.
По характеру кашля и виду отделяемой мокроты врач определяет, какого типа бронхит возникает у ребенка. Мокрота белого цвета характерна для вирусного воспаления, а зеленовато-желтый оттенок у нее появляется при бактериальном воспалении бронхов. При аллергическом бронхите откашливаются комочки прозрачной слизи.
Во время осмотра и прослушивания грудной клетки определяется наличие таких симптомов бронхита у детей, как сиплое дыхание, затрудненность выдоха, вздутие грудной клетки, втягивание мышц в межреберной области.
С помощью общего анализа крови определяется количество лейкоцитов, устанавливается наличие воспалительного процесса.
При опасных осложнениях (тяжелых приступах кашля, сопровождающихся высокой температурой больше 3 дней) делается рентген легких. При этом используется оборудование с пониженной дозой радиоактивного излучения. Проводится пневмотахометрия. С помощью специального прибора исследуется проходимость дыхательных путей на вдохе и выдохе.
При наличии признаков инфекционного заболевания делается анализ мокроты для установления типа возбудителя инфекции. Для диагностирования бронхиолита у грудных детей проводят гистологическое исследование мокроты на наличие характерных вирусов, способных обитать в бронхах и легких, так называемой респираторно-синцитиальной инфекции. Важным признаком воспаления бронхов у грудного малыша является цианоз (синюшность кожи и слизистых оболочек), который появляется в результате сердечной и легочной недостаточности.
Для постановки диагноза имеет значение наличие характерных хрипов и одышки, а также частота и сила сердцебиений.
Сильный кашель может возникать и при других заболеваниях, таких как пневмония, ларингит, туберкулез. Его причиной может быть врожденная патология функционирования дыхательной системы, попадание инородного тела в трахею. Диагностика позволяет подтвердить наличие бронхита, назначить правильное лечение.
Видео: Доктор Е.Комаровский о причине и лечении бронхита
Прежде всего, родители должны помнить о том, что ни в коем случае недопустимо заниматься самолечением. Как подчеркивает педиатр Е.Комаровский, маленькому ребенку при бронхите может навредить не только бесконтрольный прием медикаментозных препаратов, но и неправильное применение домашних процедур.
Госпитализация проводится в тех случаях, когда острый бронхит протекает в осложненной форме (при наличии одышки, высокой температуры, затруднениях при приеме пищи и воды). В домашних условиях при лечении простого бронхита ребенок должен находиться в постели, если у него высокая температура. Как только она нормализуется, ребенку необходимы прогулки на свежем воздухе.
Нужно часто поить теплым чаем, компотом (потребление жидкости должно быть увеличено в 1.5 раза по сравнению с обычным). Это способствует разжижению мокроты и выведению ее из бронхов. Для питья можно готовить травяные чаи (липовый, мятный). Полезно пить щелочную минеральную воду, которая поможет уменьшить вязкость мокроты. Грудного ребенка как можно чаще прикладывают к груди, дополнительно поят водой.
Тепловые процедуры (ингаляции, горчичники, ванночки для согревания ног, растирание грудной клетки) можно проводить только при отсутствии повышенной температуры тела.
Медикаменты, назначаемые детям при бронхите
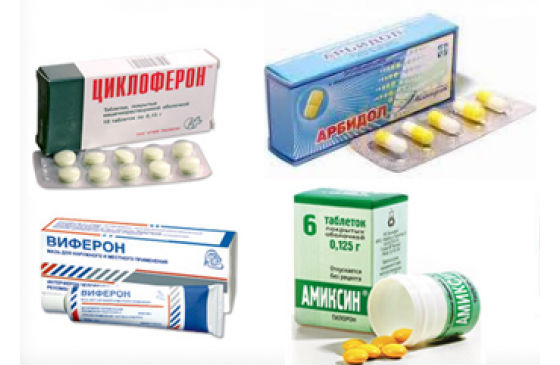
Противовирусные препараты, такие как арбидол, анаферон, гриппферон, интерферон, при остром бронхите врач назначает с учетом возраста и веса ребенка.
Антибиотики при бронхите оказывают эффективное действие только в том случае, когда заболевание имеет бактериальную природу. Их назначают, когда густая мокрота окрашена в желто-зеленый цвет, при этом наблюдается высокая температура, затрудненное дыхание, симптомы интоксикации организма (тошнота, сильная головная боль, слабость, нарушение сна). О наличии бактериального процесса можно говорить, если симптомы заболевания не ослабевают в течение 10 дней после начала противовирусного лечения. Антибиотики необходимы, если у ребенка возникает бронхиолит и существует угроза перехода его в пневмонию. Обычно детям назначаются азитромицин, зиннат, супракс, сумамед.
Средства от кашля. Применяются препараты следующих видов:
- отхаркивающие (пертуссин, экстракт корня солодки, отвары некоторых трав);
- средства, разжижающие мокроту, такие как бромгексин, лазолван, либексин.
Предупреждение: Малышам до 2 лет давать отхаркивающие средства ни в коем случае нельзя. Их прием усилит приступ кашля. Разжиженная мокрота может попасть в дыхательные пути и в легкие, что приведет к еще более серьезным осложнениям.
Жаропонижающие средства. Применяются панадол (парацетамол), нурофен (ибупрофен), ибуклин в виде таблеток, суспензий, свечей – в формах, удобных для детей любого возраста.
Антигистаминные препараты (зиртек – для детей старше 6 месяцев, эриус – с 1 года, кларитин – с 2 лет). Они используются при лечении аллергического бронхита у детей.
Препараты для ингаляции. Используются при обструктивном остром бронхите. Процедуры проводятся с использованием специального ингалятора. Применяются такие средства, как сальбутамол, атровент.
В качестве дополнительных процедур назначаются массаж грудной клетки, лечебная дыхательная гимнастика, физиотерапевтическое лечение (ультрафиолетовое облучение, электрофорез). Процедуры не проводятся в период обострения болезни.
Применение народных способов при бронхите
Народные лекарства на основе природных компонентов помогают облегчить состояние ребенка при бронхите, провести профилактическое лечение для предотвращения рецидивов, укрепления иммунитета. Такие средства после согласования с врачом принимают в качестве дополнения к медикаментозному лечению.
Примечание: Известный Московский врач, главный пульмонолог России профессор Л. М. Рошаль настоятельно рекомендует при хроническом бронхите использовать «Монастырский сбор», составленный из 16 трав (шалфей, череда, полынь и другие). Травяные средства, горчица, мед и другие лекарственные компоненты, используемые в народной медицине, у многих людей вызывают аллергию. Поэтому их можно использовать не всем.
В качестве отхаркивающего средства можно применять отвар мать-и-мачехи, хорошо успокаивает кашель при простом бронхите отвар зверобоя, оказывающий бактерицидное и противовоспалительное действие. Известным лекарством от кашля при бронхите, пневмонии считается печеная редька с медом, овсяный отвар. Помогают также содовые ингаляции.
К эффективным домашним методам лечения можно отнести процедуры согревающего и отвлекающего действия (применяются ножные ванночки, горчичники, банки, согревающие компрессы на правую сторону груди).
Важнейшей мерой профилактики бронхита является своевременное лечение простуды, насморка, инфекционных заболеваний горла и верхних дыхательных путей. Ребенка необходимо закаливать, приучать к занятиям физкультурой, он должен много времени проводить на свежем воздухе. В питание круглый год необходимо добавлять витамины.
Родителям важно позаботиться о том, чтобы в квартире был всегда чистый, прохладный, достаточно влажный воздух.
Источник: prosto-mariya.ru
 NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.
NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.