Ингаляции при бронхите: можно или нет?
Медицинская статистика показывает, что чаще взрослые и дети, болеют легочными патологиями. Наиболее распространенная из них – это бронхит. Современные методы лечения предусматривают различные варианты избавления от этого заболевания. Но наиболее эффективными являются именно ингаляции.
Только врач расскажет, можно ли делать ингаляции взрослым и детям при бронхите. Важно соблюдать правила проведения процедуры. Тогда лечение будет действительно эффективным.
Преимущество такого лечения заключается в том, что лекарства проникают глубоко в дыхательную систему. Таким образом, и оказывают свое действие. Положительной стороной этой процедуры является то, что она помогает:
- снять отечность бронхов;
- уменьшить воспалительный процесс, который развивается в области верхних дыхательных путей;
- ускорить процесс отхождения мокроты у детей и взрослых.
Ингаляции при бронхите показаны пациентам, чтобы облегчить состояние больного. В частности, это касается дыхания. После процедуры пациент легче откашливается.
Несмотря на всю положительность процедуры, существуют определенные противопоказания, о которых следует помнить:
- Во-первых, нельзя делать ингаляции при бронхите, если у больного повышенная температура тела (больше, чем 37,5 градуса).
- Во-вторых, процедура противопоказана людям, у которых есть проблемы с сердцем или легкими.
- В-третьих, нельзя делать ингаляции, если у человека есть склонность к частым кровотечениям из носа.
Есть еще один положительный момент. При помощи ингаляций увлажняется слизистая оболочка в дыхательных органах у детей и взрослых. Как правило, подобные процедуры обладают большим эффектом, особенно при бронхите. А в случае с детьми, у которых болезнь развивается за считанные часы, необходимо действовать быстро. Если вдыхать пары эфирных масел, чеснока, эвкалипта или мяты, розмарина, можно уменьшить приступы кашля. Человеку будет легче откашливаться.
Ингаляции при бронхите можно делать, но при этом следует соблюдать строгие правила. Тогда лечение будет наиболее эффективным.
- Процедуру следует проводить через час после приема пищи.
- Одежда на больном должна быть свободной, чтобы она не мешала дыханию.
- Необходимо строго соблюдать все рекомендуемые пропорции, что касается лекарственных препаратов. В противном случае, может наступить обратный эффект.
- Чтобы исключить осложнения после процедуры, следует определить переносимость лекарств пациентом.
- Для взрослого человека одна ингаляция составляет максимум 3 мин. Что касается детей, это время не превышает 1 мин. За сутки разрешается делать от 3 до 5 процедур.
- Маленьким детям проводить лечение следует осторожно. Чем младше малыш, тем меньше времени занимает процедура.
- В процессе ингаляций при бронхите пациенту нельзя разговаривать или отвлекаться другими делами. Необходимо полностью сконцентрироваться на лечении.
- После процедуры в течение часа не рекомендуется принимать пищу, петь, курить или выходить на улицу.
- Если у больного обструктивный или острый бронхит, врачи рекомендуют делать ингаляции через рот. Если нарушения в области верхних дыхательных путей, тогда вдыхать лекарства следует через нос. Это касается как взрослого человека, так и детей.
Медицина предусматривает паровые, сухие ингаляции, а также процедуры специальным прибором, который называется небулайзер.
Паровые ингаляции при бронхите: можно ли?
Когда на улице царит прохладная и дождливая погода, дети и взрослые простывают. Многие из них подхватывают вирусную инфекцию. Так развивается насморк, боль в горле, бронхит и другие болезни дыхательной системы. Такой метод лечения, как паровая ингаляция является старым и проверенным. Но использовать его можно только после консультации врача. Есть риск возникновения серьезных осложнений.
Когда развивается воспалительный процесс в дыхательной системы, сосуды бронхов расширяются. Кровообращение слегка меняется, отток крови медленный, приток повышенный. Таким образом, возникает заложенность носа, отекает гортань и глотка. Паровые ингаляции согревают и увлажняют мягкие ткани. В результате, слизь в бронхах разжижается, и лучше выделяется. Но этот эффект сохраняется недолго. Дело в том, что после процедуры, сосуды расширяются, увеличенные и без того разрыхленные слизистые отекают.
Нагревание и рыхлая структура воспаленных тканей приводит к тому, что образуется благоприятная среда для размножения болезнетворных бактерий. Вследствие чего происходит проникновение их в более глубокие отделы дыхательной системы. Поэтому, прежде, чем начинать лечить бронхит самостоятельно, необходима консультация с квалифицированным доктором. Он подскажет, как правильно сделать процедуру, чтобы получить положительный эффект.
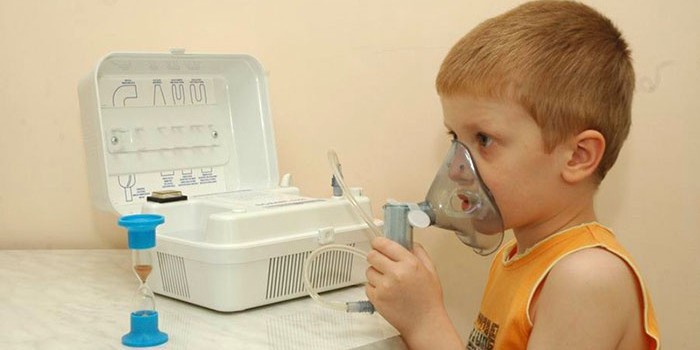
Ингаляции с небулайзером при бронхите
Современная медицина предлагает воспользоваться специальными приборами для проведения процедуры. Преимущество их в том, что они расщепляют лекарство, таким образом, оно быстрее попадает в дыхательную систему. На сегодняшний день наиболее эффективным являются ингаляции именно с небулайзером, на это есть причины:
- Прибор доступный и легкий в использовании.
- Есть возможность делать процедуру любыми лекарственными препаратами. Например, антибиотиками, муколитиками, бронхолитиками.
- Ингаляции небулайзерами при бронхите совершенно безопасные.
- За счет расщепления в аэрозоль, лекарство способно проникать в самые мелкие бронхи.
- Прибором можно делать процедуру маленьким детям или пожилым людям.
Кроме того, небулайзер можно использовать для ингаляций при бронхите с добавлением не только специальных лекарственных препаратов, но и соды, минеральной воды. Не рекомендуется использовать эфирные масла, травяные отвары или настои. Особой эффективностью небулайзеры обладают при обструктивном бронхите.
Ингаляции при острой форме бронхита
При таком сложном течении болезни у детей или взрослых, на фоне воспалительного процесса, развивается синдром острой бронхиальной обструкции. Простыми словами – это спазмы бронхов. Патологические процессы сопровождаются серьезной отдышкой, пациенту тяжело выдыхать полной грудью. Кроме того, его тревожат сильные приступы кашля, вместе с которым выделяется нехорошая слизь светлого цвета.
Поэтому врачи выписывают пациентам лекарственные препараты, которые помогают расширять бронхи. Так пациент может лучше дышать, свободнее. Как правило, это бронходилататоры, лекарства, которые также можно использовать вместе с небулайзером для проведения ингаляций.
Бронхит сопровождается сильным сухим кашлем, поэтому помогают влажные и теплые ингаляции. Особенно, если заболевание проходит в острой форме. В небулайзер можно добавлять физраствор или пищевую соду, минеральную воду Боржоми.
Когда кашель станет влажным, тогда пациенту проводят ингаляции с лекарственными препаратами, которые выводят слизь и мокроту из бронхов. Это муколитики и отхаркивающие средства, бронхолитики, они ускоряют процесс выведения мокроты.
Важно! Если причиной кашля у ребенка является аллергическая реакция, ингаляции делать нельзя.
Прежде, чем делать ингаляции при остром бронхите маленьким детям, следует консультироваться с квалифицированным специалистом. Если в основе сильного кашля лежит аллергическая реакция, и родители самостоятельно поставили диагноз, ингаляции могут усугубить ситуацию. Есть риск вызвать отек бронхов и обструкцию. Поэтому врачи рекомендуют, при первых симптомах бронхита, обращаться в больницу.
Ингаляции при бронхите с мокрым кашлем у детей
Важно, в первую очередь, правильно оказать первую помощь ребенку. В большинстве случаев, из-за халатности, кашель быстро перерастает в воспаление легких. Раньше ингаляции проводились строго в стационарном отделении, под наблюдением врача. Сегодня, современная медицина предлагает небольшие приборы, которыми можно самостоятельно пользоваться в домашних условиях.
В случае с лечением бронхита у взрослого человека, больной может сам позаботиться о себе. Если это ребенок, к лечению бронхита и влажного кашля следует подойти максимально ответственно. Без назначений доктора, не использовать препараты. Неизвестно, на какой стадии находится бронхит. Исходя из диагноза и индивидуальных данных, врач прописывает эффективные лекарства для ингаляций.
Если строго соблюдать правила использования небулайзера, тогда положительный эффект наступит намного быстрее:
- Нельзя делать ингаляции, если у ребенка влажный кашель.
- На голодный желудок также не рекомендуется проводить процедуру. А после еды следует выждать, как минимум 1 час.
- Если нет индивидуальных назначений врача, тогда можно делать только 3 ингаляции за день ребенку.
- В зависимости от прописанного лекарства, время каждой ингаляции составляет не больше, чем 10 мин.
- Во время процедуры следует объяснить ребенку, что вдохи и выдохи производятся медленно.
Можно делать ингаляции дома, используя народные средства. Но лучше использовать небулайзер, особенно при бронхите у маленького ребенка. Родители со времен предков заставляют детей дышать над кастрюлей, которая стоит на огне. Вода кипит, ребенок дышит. Но это неправильное лечение. Все может закончится ожогом слизистой дыхательных путей.
Источник: zdorovie-legkie.ru
Ингаляции при бронхите у детей и взрослых
Заболевания нижних дыхательных путей всегда требуют не только системного лечения – важная роль в борьбе с ними отводится местному использованию лекарств, и обеспечить максимальный эффект от их применения помогают ингаляции. Особенно значимой данная процедура является во время бронхита: врач может назначить ее и для устранения симптомов, и с терапевтической целью. Как ее провести и какой ингалятор использовать?
Терапевтическая методика, название которой произошло от латинского слова «inhalo», означающего «вдыхаю», базируется на введении лекарственных средств, имеющих форму пара, дыма или газа, через вдох. При болезнях нижних дыхательных путей он осуществляется ртом. Пульмонологи выделяют такой метод лечения бронхита среди остальных, поскольку только посредством ингаляционного введения лекарства могут проникать очень глубоко, доходя даже до альвеол. Эффект от терапии двойной:
- системный – воздействие на организм полностью;
- местный – снятие симптомов болезни.
Эффект, который вы получаете от такой процедуры, частично определяется использованным лекарственным средством: можно воздействовать на патогенные микроорганизмы, убирать проявления аллергии, снимать воспаление. Если не акцентироваться на составах растворов, ингаляционное введение полезных веществ дает:
- облегчение дыхания;
- разжижение густой мокроты и стимуляция ее выведения из гортани и глотки;
- положительное воздействие на кровоснабжение пораженной слизистой;
- увлажнение дыхательных путей;
- усиление микроциркуляции в тканях, что стимулирует регенеративные процессы в клетках.
Существует несколько разновидностей такой процедуры. Общая и усредненная классификация – подразделение на горячую и холодную методику: последняя с небулайзером или использованием аэрозолей, а горячая подразумевает вдыхание пара от лечебных составов. При бронхите могут использоваться все версии ингаляционной терапии, выбор между ними должен сделать врач, опираясь на жалобы пациента. Основные отличия этих процедур:
- Паровая – классическая методика вдыхания горячего пара (жидкость, от которой он исходит, имеет температуру 50-55 градусов, чтобы не случилось ожога). Не применяется при температуре, не рекомендована маленьким детям.
- Тепловлажная – с применением щелочных растворов, температура жидкости в пределах 30-40 градусов, поддерживается постоянно.
- Влажная – подразумевает использование аэрозолей с лекарственными препаратами, преимущественно противовоспалительными и антибактериальными. Выполнять ее желательно под контролем врача, поскольку здесь важно грамотно подобрать лекарство. Температура жидкости – 30 градусов. Процедура подходит детям до года.
- С небулайзером – при помощи специального аппарата, превращающего жидкость в аэрозоль. Самая безопасная методика.
Применение компрессорного ингалятора изначально практиковалось в лечении приступов астмы, но позже врачи начали его рекомендовать и лицам, страдающим от бронхита. Работает прибор просто: в основной отдел заливается лечебная жидкость, которая впрыскивается в виде аэрозоля в глотку. Размер частиц настолько мал, что они достигают трахеи и опускаются ниже, могут дойти даже до легочных альвеол, поэтому сеансы с небулайзером назначают при всех заболеваниях нижних дыхательных путей. К плюсам методики можно отнести и:
- возможность использования большого количества лекарственных жидкостей;
- получение терапевтического эффекта, а не симптоматического;
- в зависимости от залитого состава процедура будет не только увлажнять и способствовать разжижению мокроты, но и оказывать противоаллергическое воздействие (снимать отек), убивать патогенные микроорганизмы на слизистой;
- безопасен для маленьких детей;
- можно проводить при ОРВИ с температурой;
- нет риска получить ожог слизистой.
Недостатков у небулайзера и проводимой с ним процедуры мало: основным минусом является цена прибора. Лекарственные жидкости тоже нужно подбирать под каждую его разновидность, поскольку существует несколько версий прибора, различающихся по механизму действия:
- ультразвуковые – разрушают высокомолекулярную структуру антибиотиков и муколитиков, поэтому для ингаляций лекарственными препаратами (при бронхите они обязательны) не подходят;
- компрессорные – под давлением разбивают жидкость на частицы величиной менее 0,5 мкм (для лечения бронхита и иных заболеваний нижних дыхательных путей используют 0,4-0,2 мкм), но обладают крупными размерами и подходят только для проведения ингаляции в вертикальном положении;
- электронно-сетчатые (мембранные) – не разрушают структуру лекарства, но имеют высокую стоимость.
Традиционный способ проведения ингаляций, практикующийся еще с советских времен, и до того, как в аптеках появились специальные приборы, процедуру проводили с использованием большой кастрюли, где преимущественно варили картошку, либо чайника, куда был залит кипяток. Проблема заключалась лишь в необходимости находиться рядом с плитой, чтобы происходил постоянный подогрев жидкости, но схема для всех вариантов паровой ингаляции (с прибором и без) оставалась неизменной:
- Жидкость (преимущественно отвары лекарственных трав) нагревалась до кипения.
- Больной садился, наклонившись над емкостью, откуда выходит пар.
- Накрывшись с головой толстым полотенцем или одеялом, больной дышал паром 10-20 мин. (зависит от нескольких факторов).
После такой процедуры требуется провести полчаса-час под одеялом, поскольку тело начинает потеть, а голову желательно накрыть платком (она становится мокрой в процессе). Ключевым плюсом мероприятия является увлажняющий эффект, который она оказывает на слизистую, и ее прогрев, поэтому такую методику советуют применять даже при первых симптомах больного горла. Дополнительно горячий пар помогает:
- смягчить сухой кашель;
- стимулировать отхождение мокроты;
- уменьшить боль в гортани.
Симптоматика же паровой ингаляцией почти не блокируется, полезные вещества до бронхов тоже не доходят. В некоторых ситуациях процедура даже может нанести вред: если у больного высокая температура и гнойные процессы в горле, дышать паром нельзя, а при сильном отеке гортани и воспалении слизистой ситуация только ухудшится из-за расширения сосудов, не исключен даже ожог дыхательных путей. Субъективным минусом паровой ингаляции врачи называют и недолговременный эффект, поэтому к такой методике при заболевании бронхов прибегают редко.
Ингаляции относятся к лечебным процедурам, даже если выполняются паром от вареной картошки или отвара ромашки, поэтому при их выполнении нужно четко соблюдать все правила, а перед началом терапии обязательно следует проконсультироваться с врачом. На основании симптоматики конкретной стадии бронхита подбирается безопасный для текущего состояния вид ингаляции, а после в силу вступают общие правила для такой процедуры:
- Тепловлажные и паровые методики выполняют только при нормальной температуре тела.
- Скомбинированный с астмой бронхит требует проведения ингаляций только под контролем врача, и если используются лекарственные препараты, то исключительно с бронхорасширяющим свойством.
- Проведение процедуры допускается только спустя час после физической нагрузки и 1,5-2 ч. после приема пищи.
- Какая бы методика ни использовалась, вдох делается ртом, а выпускают воздух носом. Дыхание должно быть размеренным и глубоким. Разговаривать нельзя.
- Длительность терапии определяется состоянием больного и выбранной методикой, но дышать паром рекомендовано не дольше 15-ти мин., а с небулайзером взаимодействие происходит в течение 5-10 мин.
- Оставшийся в небулайзере раствор на следующий сеанс не переносят, а выливают: пользоваться можно только свежим.
Если лечение бронхита ингаляционным методом требует использования нескольких лекарственных средств, поставляемых только в формате аэрозолей через небулайзер, их необходимо применить в правильном порядке. Точную схему стоит согласовать с врачом, но преимущественно используется такая очередность:
- Бронхорасширяющие растворы (бронхолитики).
- Отхаркивающие составы (обязательно сделать перерыв между процедурами в 15-30 мин.).
- Остальные препараты – антисептики, антибиотики, гормональные средства, противовоспалительные: их применение разрешено только после избавления от отошедшей мокроты.
С чем можно делать ингаляции небулайзером
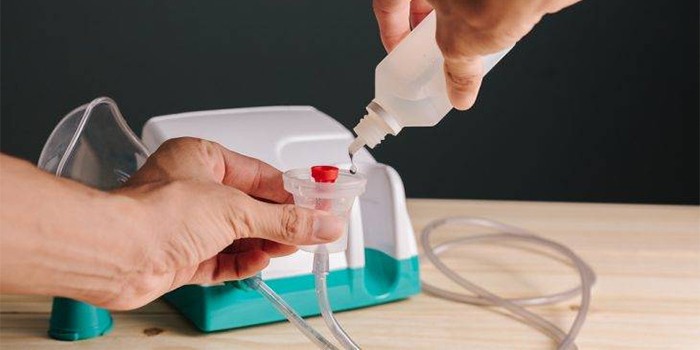
Какую жидкость залить в такой прибор, определяется его типом и зачастую указывается в прикладываемой производителем инструкции. Врачи делят все терапевтические составы для устройства на 3 категории: жидкие аптечные лекарственные средства, травяные отвары (рецепт подбирают по стадии и симптоматике болезни) и растворы на основе соли, соды, эфирных масел. Не исключается применение минеральной воды. Перед тем как залить в прибор выбранную жидкость, нужно провести подготовку:
- Промыть теплой водой резервуар для лекарственного средства.
- Заполнить его раствором для ингаляции.
- Маску, которая прикладывается к лицу, обработать антисептиком или мыльной водой.
- Включить прибор (большинство устройствработают от сети).
Самое дешевое средство, которое можно залить в основной отдел небулайзера – солевой раствор: он обладает антисептическим свойством, устраняет патогенные бактерии и оказывает отхаркивающий эффект. Учитывайте, что солевой раствор обязательно нужно чередовать с составами, способными увлажнять слизистую (преимущественно это травяные отвары), иначе вы ее пересушите. Такой состав при бронхите и заболеваниях дыхательных путей помогает:
- снять отек с носоглотки;
- ослабить ощущение заложенности носа;
- уменьшить частоту приступов кашля;
- стимулировать восстановление слизистой, травмированной сухим кашлем.
Солевые ингаляции небулайзером делают до 4-х р/сутки, классические рецепты лекарственного раствора безопасны для маленьких детей и беременных женщин. Готовить средство желательно с использованием физраствора, чтобы предотвратить пересушивание слизистой. Пара самых действенных рецептов:
- Прокипятить 1 л фильтрованной воды. Развести в ней 3 ст. л. морской соли, дожидаясь полного растворения крупинок. Влить 3 мл физраствора, когда жидкость остынет до комнатной температуры. Перелить в небулайзер.
- Довести до кипения 1 л воды, высыпать туда 15 г морской соли. Когда она растворится, а раствор остынет, добавить 1 каплю эфирного масла сосны.
В некоторых инструкциях к небулайзеру указываются требования по растворам, которые можно с ним использовать. Содовый специалисты рекомендуют делать через разбавление физраствором (0,9%-й раствор поваренной соли), купленного в аптеке препарата «сода-буфер». Если же вы решили готовить лечебный состав самостоятельно, воспользуйтесь классическим рецептом – 1 ч. л. соды на 1 л физраствора, размешивать до растворения сухого продукта. Дополнить средство можно эфирным маслом эвкалипта. Несколько моментов содовой ингаляции:
Источник: sovets.net
Как делать ингаляции при бронхите в домашних условиях и какие из них эффективнее?
Воспаление бронхов сопровождается накоплением трудноотделяемой мокроты и сужением просвета их стенок. Ингаляции при бронхите в домашних условиях – доступный и действенный метод, помогающий увлажнить слизистые и справиться с кашлем без сильных таблеток.
Эффективны ли ингаляции при бронхите
Бронхит возникает на фоне респираторных инфекций, вызванных бактериями и вирусами. Если носоглотку можно обрабатывать полосканиями, каплями и спреями, то при проникновении возбудителей в нижние дыхательные отделы многие предпочитают лечиться препаратами для внутреннего применения.
Вязкую слизь, образующуюся при воспалении, необходимо размягчать и подталкивать к выходу. И с этой задачей гораздо лучше справляются лекарства, доставленные напрямую в бронхи, нежели прошедшие длинный путь через пищеварительный тракт. Поэтому на вопрос, можно ли при бронхите делать ингаляцию, врачи всегда отвечают: нужно! Вдыхание лечебных аэрозолей помогает бороться с кашлем, воздействуя непосредственно на мокроту и слизистую бронхов.
Ингаляции при бронхите у взрослых и детей ускоряют выздоровление за счет многостороннего эффекта:
- разжижают густой секрет в бронхах, трахее, носу и гортани;
- увлажняют слизистые оболочки;
- облегчают отхаркивание;
- уменьшают воспаление;
- расширяют просвет бронхов.
В зависимости от применяемых препаратов ингаляция также может подавлять бактериальную и вирусную инфекцию, устранять спазмы, снимать отеки. Этот метод терапии подходит пациентам любого возраста, как при остром, так и при хроническом бронхите.
Всегда ли при бронхите можно делать ингаляции
У ингаляций есть ограничения, касающиеся методов проведения процедуры и используемых лекарств, а также связанные с состоянием здоровья пациента:
- При бактериальном бронхите с гнойным отделяемым нельзя дышать над горячим паром.
- Склонность к аллергии заставляет предельно внимательно выбирать лечебные средства. Однозначно не стоит добавлять в ингалятор эфирные масла и травы, которые могут спровоцировать бронхоспазм. В любом случае каждое вещество, рекомендованное народными рецептами, должно быть предварительно протестировано. К тому же масляные растворы и растительные настои могут испортить небулайзер.
- Любой препарат от кашля может стать причиной негативной реакции организма – нельзя исключать индивидуальную непереносимость какого-либо из компонентов.
- Паровые процедуры не делают во время жара у пациента. При субфебрильной температуре – только по согласованию с лечащим врачом. Исключением из этого правила являются ингаляции при обструктивном бронхите – при сужении бронхов с признаками дыхательной недостаточности вдыхание бронхолитиков снимает приступ удушья.
- Не рекомендуется дышать над кипящей водой из-за риска получить ожог и сухость слизистых.
- При хрупких сосудах носа ингаляции нежелательны. Поскольку аэрозоль воздействует на слизистую, процедура может спровоцировать сильное носовое кровотечение.
- Запрещено лечиться ингаляциями при сердечно-сосудистых заболеваниях, связанных с недостаточностью, аритмией, ишемией, нарушениями мозгового кровообращения, инфарктами и инсультами.
- Тяжелые легочные патологии — пневмоторакс, эмфизема, кровотечения – являются прямыми противопоказаниями для любых паровых и аэрозольных процедур.
Во всех остальных ситуациях использовать ингаляции можно и нужно, главное – подобрать эффективное лечебное средство и правильно выполнять саму процедуру.
Дышать над картошкой или тазиком с горячей водой, накрывшись одеялом и потея, — так в представлении многих выглядит ингаляция. Сегодня нет надобности использовать этот «дедовский» способ. Современные аппараты-небулайзеры позволяют проводить процедуру безопасно и комфортно, в том числе у маленьких детей. Однако отсутствие ингалятора – не повод отказываться от лечения. Лучше «погреться» над целебным паром хотя бы по старинке, чем совсем никак.
Чтобы получить от процедуры максимальный эффект, необходимо придерживаться следующих рекомендаций:
- Лекарство для ингаляции при бронхите нельзя подбирать самостоятельно, его назначает врач.
- Сеанс следует начинать не раньше, чем через 1,5 – 2 часа после еды и через 30 минут после физической активности.
- В помещении должна быть комфортная температура, не допустимы сквозняки.
- Дышать нужно свободно, не форсируя, через рот.
- При паровой ингаляции – использовать воду не горячее 40 градусов.
- Длительность – 10 – 15 минут.
- После процедуры в течение часа: отдыхать, не разговаривать, не есть. Ни в коем случае не выходить на холод.
- Курс лечения составляет 5 дней по 2 – 3 захода.
- Вечером ингаляцию проводить не позднее 18 часов, иначе активное откашливание придется на время сна.
Ингаляции при бронхите небулайзером – самый эффективный метод лечения кашля. Ингалятор превращает жидкость в аэрозоль из мельчайших капель, благодаря чему больной может дышать лекарственным препаратом как обычным воздухом. Пар поступает в дыхательные пути через маску или мундштук, присоединенный к аппарату с компрессорным / ультразвуковым механизмом.
Небулайзер – обязательный прибор для семей с маленькими детьми. Также он должен быть у каждого, кто страдает бронхитами, бронхиальной астмой и частыми простудными заболеваниями. Преимущество такого ингалятора – в высокой результативности лечения, универсальности и безопасности:
- Он подходит взрослым и детям, для грудничков существуют специальные насадки, позволяющие проводить процедуру в горизонтальном положении.
- Вдыхание аэрозоля исключает риск ожога слизистых оболочек.
- Лекарство в мелкодисперсном виде мгновенно проникает в бронхи и оседает на слизистой, где начинает работать по назначению.
Недостаток небулайзера в том, что при недостаточной очистке он может сам стать источником инфекции. После каждого сеанса все съемные части прибора – от стаканчика для жидкости до насадок — нужно промывать теплой водой с мылом, протирать антисептиком и сушить на чистой салфетке. Если не выполнять эти правила, при следующих процедурах больной будет вдыхать собственные бактерии, и попадут они напрямую в легкие. Также есть риск заражения другого человека, которому потребуется воспользоваться ингалятором.
Второй «минус» небулайзера – невозможность делать масляные и травяные ингаляции. Эфирное масло и растительные отвары засоряют сопла аппарата и выводят его из строя. Существуют приборы, позволяющие применять такие жидкости, но этот момент нужно предусмотреть при покупке – уточнить в аптеке, есть ли в ингаляторе соответствующий режим.
Кроме того, «самодельные» лекарства для небулайзера применять небезопасно. Аппарат распыляет их до частичек размером меньше 5 мкм, которые способны проникнуть глубоко в легкие, вызвать масляную пневмонию и оседание растительных аллергенов. Для лечения бронхита такими средствами подходит только небулайзер, создающий аэрозоль с каплями больше 10 мкм.
Но все же рекомендуется использовать в дисперсионных ингаляторах только специальные аптечные препараты – Амбробене, Лазолван, Амброксол и другие по рецепту врача. Капли разводятся в физрастворе в соответствии с инструкцией либо заливаются в чистом виде, если это уже готовый раствор.
Лекарства для ингаляций небулайзером
Врач прописывает препараты для ингаляции при бронхите с учетом тяжести состояния, симптоматики и индивидуальных особенностей пациента. Если в рецепте указаны сразу несколько средств разного действия, то процедуры делаются в следующей последовательности:
- бронхолитик;
- через 15 минут – отхаркивающее;
- после откашливания – антисептик.
Чаще всего при воспалениях дыхательных путей назначают:
- Бронхорасширяющие препараты Сальбутамол, Атровент, Беродуал, предназначенные для купирования приступов удушья. Ингаляции с Беродуалом при бронхите показаны при наличии обструкции, одышки, спазмов.
- Лазолван — раствор для ингаляций, способствующий разжижению мокроты. Для использования в небулайзере смешивается с физраствором в равных пропорциях. Дозировка: 2 – 4 мл в зависимости от возраста. Процедуры проводятся до 3 раз в сутки.
- Флуимуцил – антибактериальное лекарство, размягчающее вязкий секрет. Используется при влажном кашле с гнойной мокротой для улучшения отхаркивания и подавления инфекции. На процедуру нужно 3 – 4 мл средства, разведенные в физиологическом растворе. Частота сеансов – 2 – 3 раза ежедневно.
- Генсальбутамол — готовая жидкость для ингаляций с муколитическим и отхаркивающим действием. При остром воспалении используется до 4 раз в день, после стабилизации достаточно 2 сеансов.
- Дексаметазон – гормональный антигистамин, назначаемый при обструктивном бронхите, аллергическом кашле для снятия отека и воспаления. Для ингаляции разбавляется физраствором 1 : 1. Дозировка: 1 мл трижды в день для взрослых, 0,5 мл 2 раза в сутки – детям.
- Хлорофиллипт — спиртовой раствор на основе масла эвкалипта. Является природным антисептиком, применяется для ингаляции при бактериальном бронхите. Активен против стафилококковой инфекции. Для процедуры 3 – 4 мл разводятся в десятикратном объеме физраствора. Ингаляции проводятся 3 – 4 раза в день при отсутствии аллергии на эвкалипт.
- Мирамистин – безопасный антисептик, используется для ингаляций при бронхите у детей любого возраста, взрослых, не исключая беременных и кормящих женщин. Заливается в небулайзер в чистом виде.
- Минеральная вода – средство для увлажнения слизистой, разжижения мокроты и «вытягивания» ее из бронхов. Для ингаляций подходят слабощелочные воды с удаленным газом. Нарзан или Боржоми в количестве 4 мл наливаются в ингалятор и используются при бронхите 4 раза в день.
- Натрия хлорид – выполняет те же функции при воспалении, что и минеральные воды. Ингаляции физраствором при бронхите способствуют очищению бронхов, их рекомендуется проводить, чередуя в небулайзере с лекарствами.
При бронхите ингаляции – важная часть лечения. Если нет специального прибора, ничего страшного – подышать полезными парами можно и без него. Делают это одним из способов:
- Налить горячий раствор в кастрюлю или таз, наклониться над емкостью и накрыться сверху большим полотенцем, одеялом.
- Лечебную жидкость разогреть в чайнике, скрутить конус из бумаги, отрезать кончик и вставить получившуюся воронку в носик. Дышать паром через широкую часть конуса.
И в том, и в другом случае вдыхать нужно через рот, выдыхать – носом, с осторожностью, чтобы не обжечь дыхательные пути.
Здесь пациент практически не ограничен, чем делать ингаляцию при бронхите. При отсутствии аллергии в ход можно пускать не только аптечные средства, но и народные рецепты. Самые популярные из них:
- Отхаркивающий настой из листьев эвкалипта (20 г), цветов бузины (20 г) и сока каланхоэ (5 г). Залить сырье 2 стаканами кипятка, оставить на час. Подогретым раствором делать ингаляции 2 – 3 раза в день.
- Эвкалиптовый настой с антисептическим и отхаркивающим действием. Взять 15 г листьев, добавить корень солодки, соцветия ноготков, ромашки, траву шалфея и череды – все по 15 г. Измельчить, поместить смесь в термос и настаивать 2 часа в половине литра кипятка. Дышать над лекарством 3 – 4 раза в сутки по 10 минут.
- Ромашковый настой с сосновыми почками. По 30 г каждого ингредиента залить кипящей водой, оставить в термосе на 60 минут. 2 – 3 паровые процедуры в день по 15 минут разжижают мокроту и облегчают откашливание.
- Противовоспалительное лекарство от бронхита с корой калины. 20 г коры смешать с мятой и порезником (по 15 г), настоять в тепле 1 час, залив кипятком. Для лечения ингаляции следует повторять 3 раза в день по четверть часа.
- Травяной отвар с корой дуба. Компоненты: измельченная дубовая кора (25 г), по 20 г ромашки, календулы, зверобоя и шалфея, 500 мл горячей воды. Заварить в термосе, дышать над паром по 10 минут, утром и вечером.
- Средство от хронического бронхита с противовоспалительным и обеззараживающим эффектом. В пол-литра кипятка добавить 1 ч. л. свежего сока чеснока или лука, делать ингаляции трижды в сутки по 15 минут.
- Ингаляции содой при бронхите служит антисептическим и смягчающим лекарством. 1 ч. л. на 300 мл воды развести для одной процедуры. Повторять утром и около 18-00.
- Дышать над медовой водой можно только пациентам, не склонным к аллергии. 2 ч. л. меда на половину стакана воды вскипятить и вдыхать пар в течение 10 минут.
- Содово-солевой раствор с эвкалиптом смягчает мокроту и способствует отхаркиванию, имеет противовоспалительное и антисептическое действие на слизистую бронхов. Для лекарства берется литр воды, 3 ст. л. соли, 1 ч. л. питьевой соды, 5 капель эвкалиптового масла, все размешивается и используется для ингаляции. Дважды в день повторять с новым раствором.
- Сухая солевая ингаляция. Раскалить морскую соль мелкого помола в сковороде и дышать над испарениями под покрывалом, периодически помешивая. Средство помогает справиться с кашлем при бронхите.
- Паровая ингаляция с прополисом, как и медовая, не рекомендуется аллергикам. Остальным она помогает лечить бронхит за счет обеззараживающих и противовоспалительных свойств. Для процедуры подойдет спиртовая настойка прополиса или чистое вещество, самостоятельно разведенное водкой в пропорции 20 : 200 г. Настойку влить в кипящую воду и дышать парами над емкостью.
- Масляные ингаляции. При бронхите полезно вдыхать испарения, содержащие антисептические, противовоспалительные, отхаркивающие эфиры. Для лечения можно взять лавандовое, мятное, пихтовое, можжевеловое, кедровое и другие масла. Их используют в чистом виде, в смесях, добавляют к настоям и отварам – по несколько капель на пол-литра жидкости. Ингаляции делаются 2 – 3 раза, продолжительностью по 10 – 15 минут. Перед использованием каждое мало проверяется на аллергию.
Ингаляции – самое доступное и эффективное средство от бронхита, однако не единственное. Наряду с паровыми процедурами при воспалении может понадобиться прием антибиотиков, антигистаминных препаратов, жаропонижающих. Неграмотная терапия способна привести к обструкции, дыхательной недостаточности, пневмонии, поэтому никакого самолечения при этом заболевании быть не должно. Любые лекарства для приема внутрь и ингаляций прописываются врачом, а средства народной медицины допустимы только в дополнение к основному курсу.
Отзыв №1
«У ребенка был непрекращающийся кашель, педиатр назначил ингаляции с Лазолваном. Кто б мне сказал, что их нельзя делать на ночь! Не спали вообще, потому что сын «лаял» как ненормальный.
Вроде стал откашливаться, а мы все продолжаем дышать через небулайзер. В итоге ушли в обструкцию. Опять-таки никто не подсказал, что при мокром кашле Лазолван нужно отменять! Врач на дом пришел, сказал прям постоянно дышать минералкой или обычным физраствором, никаких лекарств. Если начнется приступ с одышкой – Беродуал, а потом опять водичку. Лечились долго, но обошлось без антибиотиков».
Отзыв №2
«У меня мама врач, и она очень негативно отзывается о небулайзерах. Я как-то хотела купить домой, она запретила. Говорит, что это рассадник микробов, и с его помощью только загонять инфекцию в легкие. Т
ак и лечимся обычными ингаляциями – травками-муравками, бальзамом «Звездочка». Все в кипяток, пледом накрыться и дышать. А лучшая ингаляция – это баня. Побольше пара, масел добавить – мяты, эвкалипта. И все, любой кашель проходит.»
Источник: glavvrach.com
Ингаляции при хроническом и обструктивном бронхите у взрослых и детей: лекарства, растворы, антибиотики
На вопрос – можно ли при бронхите делать ингаляции? – пульмонологи отвечают утвердительно, так как введение лекарственных веществ через дыхательные пути, минуя ЖКТ, является одним из важнейших методов лечения кашля при заболеваниях дыхательных путей.
Ингаляции при бронхите дают возможность не только быстро и целенаправленно воздействовать на цилиарный эпителий слизистой воспаленных бронхов, улучшить клиренс трахеобронхиального секрета и снять спазм, но и минимизировать возможные побочные эффекты препаратов.
Основные показания к проведению ингаляционной терапии с помощью любого распыляющего прибора или устройства (ингалятора) включают все формы заболеваний трахеобронхиальной и респираторной областей дыхательных путей: острый и хронический бронхит и трахеобронхит, гнойную форму бронхита, бронхопневмонию, обструктивный бронхит и ХОБЛ (хроническую обструктивную болезнь легких), астматический бронхит и бронхиальную астму.
Следует иметь в виду, что горячие паровые ингаляции при бронхите при температуре тела выше субфебрильной (более +37,5°С) делать противопоказано, а при выраженной артериальной гипертензии – не рекомендовано.
Главная подготовка к проведению ингаляции касается приготовления раствора – в точном соответствии с указанными пропорциями и дозировкой. Раствор, вводимый механическим или электрическим распылителем, должен быть примерно температуры тела.
Техника проведения ингаляций при бронхите
Техника проведения зависит от применяемого устройства. Следует производить распыление раствора одновременно с вдохом (чуть запрокинув голову), вход должен быть спокойным, без форсирования. После задержки на 3-4 секунды производится выдох через нос. Удобнее всего ингаляторы с мундштуком: главное не размыкать губ при вдохе.
Правило простое: одна доза (вдох) – одно распыление раствора.
Препараты для ингаляции при бронхите
При всем разнообразии распыляющих устройств, используемых на сегодняшний день, (пневматическим, мембранным или ультразвуковым ингалятором) считаются самыми эффективными благодаря мелкодисперсному аэрозолю, в который преобразуется жидкое лекарственное средство и путем пассивной диффузии проникает в мерцательный эпителий слизистой оболочки бронхов.
Чтобы проводить эффективные ингаляции при бронхите, необходимы лекарственные вещества, обеспечивающие максимальный терапевтический результат в борьбе с главными симптомами данного заболевания – кашлем и сужением просветов бронхов.
На практике применяют следующие препараты для ингаляции при бронхите:
- бронхорасширяющие средства (бронхолитики) – Сальбутамол (Сальбутан, Сальбувент, Вентолин, Аэролин и другие торговые названия), Беродуал, Формотерол (Форадил), Тербуталин, Фенотерол (Беротек, Аэрум, Арутерол);
- разжижающие слизистый секрет бронхов (муколитики) на основе амброксола гидрохлорида (Амбробене, Лазолван и др.) и ацетилцистеина (раствор Ацетилцистеина для ингаляций, Туссиком, Флуимуцил);
- соединения кромоглициевой кислоты (порошок Кромолин для приготовления раствора, аэрозоли Тайлед или Талеум);
- фторированные глюкокортикостероиды для ингаляционного применения с помощью небулайзера: Пульмикорт (Будесонид), Флутиказон (Фликсотид), Дексаметазон, Беклометазона дипропионат (Бекломет, Бекотид). Специалисты подчеркивают, что при наличии указанных препаратов ингаляции с Преднизолоном сейчас никто не проводит: преднизолон является нефторированным ГКС (то есть его минералокортикоидная активность выше и системные побочные действия проявляются чаще) и предназначен для парентерального и перорального применения.
О том, когда необходимы антибиотики для ингаляций при бронхите, речь пойдет далее.
Растворы для ингаляций при бронхите
Кроме того, используются некоторые антисептические растворы для ингаляций при бронхите, проводимых с помощью небулайзера. Правда, часть из них применяют в оториноларингологии – пациентам с ангиной, ларингитом или фарингитом.
Несмотря на то, что применение в пульмонологии не указано в официальной инструкции, ингаляции Мирамистином популярны благодаря бактерицидным свойствам этого четвертичного аммониевого соединения бензалкония: практически не абсорбируясь слизистой оболочкой, препарат (в форме 0,01% раствора) губительно действует на микробную, вирусную и грибковую инфекцию. Рекомендуют взрослым проводить одну ингаляцию в день (разовая доза – 4 мл), а детям 5-12 лет – 3 мл (1 мл мирамистина+ 2 мл физраствора). Хотя данный антисептик эффективен только при начальной концентрации.
Бактериостатический препарат Декаметоксин или Декасан для ингаляции применяют в случае осложненного бронхита, когда в откашливаемой мокроте имеется примесь гноя. Тогда ингаляции небулайзером проводятся дважды в день – по 5-10 мл раствора: он готовится из смеси препарата с физраствором в пропорции 1:1 для взрослых и 1:3 – для детей (старше двух лет).
Антисептическое и противовоспалительное средство, представляющее собой 1% спиртовой раствор экстракта листьев эвкалипта – Хлорофиллипт для ингаляции тоже больше используется в лор-практике. Он также разводится физиологическим раствором (1:10) и применятся по 3-5 мл два раза в течение дня.
Кстати, для увлажнения слизистой можно делать ингаляции с физраствором: один-два раза в день по 5-10 мл чуть теплого 0,9% водного раствора натрия хлорида.
Ингаляции с Диоксидином – тоже оцениваются неоднозначно. Во-первых, данный бактерицидный препарат, согласно инструкции, используется в лечении тяжелых гнойных воспалений, некротических ран (в том числе ожоговых) и сепсиса. Во-вторых, ингаляции Диоксидином делают только при гнойных заболеваниях носоглотки и только взрослым. Кроме того, это средство токсично, и его переносимость больными отслеживается в условиях медучреждения (с мониторингом основных показателей функционирования организма).
Относительно ингаляции с Эуфиллином необходимо отметить, что данный препарат предназначен для снятия спазмов бронхов, сосудов легких и головного мозга – путем приема внутрь, внутримышечных и внутривенных инъекций, а также ректально (делают микроклизмы). На слизистые оболочки Эуфиллин действует раздражающе, поэтому для ингаляций врач его не назначит.
Ингаляции при остром и хроническом бронхите
Ингаляции при остром бронхите проводятся для того, чтобы облегчить кашель путем разжижения густой мокроты, которую трудно откашлять. Для этого используются препараты-муколитики.
Делают ингаляции небулайзером с Ацетилцистеином (в форме 20%-го раствора для ингаляций в ампулах, другое торговое название – Тууссиком) – по 2-5 мл до трех раз в течение дня (длительность процедуры 15 минут). Ингаляции при бронхите у детей с этим препаратом допускается проводить только после двух лет. Больше полезной информации в материале – Лечение бронхита у детей
Готовый раствор (15 мг/2 мл) Лазолван при бронхите – ингаляции проводятся взрослым и детям с пятилетнего возраста – по 2,5 мл; детям от двух до пяти лет – по 2 мл; детям до двух лет – по 1 мл препарата, не более двух раз в сутки. В физрастворе Лазолван растворять нельзя: рН физраствора выше 5 (7-7,5), и препарат выпадет в осадок. Допускается разведение в равных пропорциях с дистиллированной водой. То же касается ингаляции с Амбробене, поскольку оба средства содержат амброксола гидрохлорид и являются синонимами. Концентрация раствора Амбробене – 7,5 мг/мл, но на дозировке это никак не отражается.
Пульмонологи рекомендуют предупреждать приступы кашля после процедуры с помощью предварительного использования средств бронхолического действия. А примерно через час после ингаляции сделать дренажный массаж, подробно читайте – Как делать массаж при бронхите
Ингаляции при хроническом бронхите проводятся как с муколитическими средствами, так и с бронхорасширяющими: Сальбутамолом, Беродуалом, Формотеролом, Тербуталином, Фенотеролом. А при обострении используют Декасан.
При остром и хроническом воспалении бронхов часто бывает сужение их просвета, что проявляется затрудненным дыханием с одышкой и хрипами. И в таких случаях проводятся ингаляции при обструктивном бронхите.
Назначаются ингаляции Сальбутамола (в форме ингаляционного раствора 1,25 мг/мл в ампулах) – по 2,5 мл (ничем не разбавляя) до четырех раз в течение суток. Возможны побочные действия в виде тахикардии, тошноты и рвоты, тремора и повышенного беспокойства.
Ингаляции с Беродуалом допускается проводить пять раз в течение одного дня (но не чаще, чем через два часа после очередной процедуры, длительностью примерно пять минут). Дозировка для небулайзера составляет 4 капли препарата на 3 мл физраствора. При использовании ручного ингалятора препарат не разбавляют. Побочные эффекты Беродуала аналогичны Сальбутамолу.
Если заболевание зашло в стадию воспаления с некрозом (о чем свидетельствует не только желто-зеленая мокрота при кашле и хрипы при дыхании, но и субфебрильная лихорадка), следует иметь в виду, что делать горячие (паровые) ингаляции при гнойном бронхите ни в коем случае нельзя. А можно ингаляции Декасаном, Хлорофиллиптом или Мирамистином.
И здесь нужно было бы использовать антибиотики для ингаляций при бронхите, лучше всего – фторхинолоны, макролиды и цефалоспорины последних поколений. Но все они относятся к системным препаратам и имеют другие способы применения – пероральный или парентеральный.
Как показывают исследования, даже в условиях современного клинического стационара лишь у половины больных острым бронхитом удается достоверно установить возбудитель. И ключевую роль в этиологии этого заболевания (в более чем 90% случаев) играют вирусы. Поэтому лечение, даже без верификации бактериального возбудителя, требует применения антибиотиков при наличии гнойной мокроты и увеличении ее количества.
Раньше врачи назначали ингаляции средством Биопарокс (с полипептидным антибиотиком фузафунгином), но Европейское медицинское агентство, проведя экспертизу побочных эффектов препарата, запретило его выпуск весной 2016 года.
Теперь противомикробные препараты для ингаляций при бронхите ограничиваются 4%-м раствором Гентамицина сульфата (антибиотика группы аминогликозидов), который разбавляют для ингаляций физиологическим раствором – 1:6 для взрослых и подростков старше 12 лет, а для детей 2-12 лет – 1:12. На одну процедуру в день расходуется не больше 3 мл. В списке побочных действий Гентамицина (правда, при парентеральном введении) не только снижение функций почек, но и ухудшение слуха до его полной потери.
Ингаляции при астматическом бронхите
Астматический или аллергический бронхит предполагает – кроме указанных ранее бронхолитиков и муколитиков – назначение глюкокортикоидов, которые снимают воспаление.
Для ингаляции с Дексаметазоном используется раствор для парентерального введения (ампула 2 мл), который смешивается с физраствором (12 мл). Доза одной процедуры не превышает 4 мл, а их количество и продолжительность лечения определяет врач.
Также применяется суспензия Пульмикорт для ингаляций (в 2 мл суспензии 0,5мг активного вещества будесонида). Дозировка: 1-2 мг в сутки для взрослого, для детей старше шести месяцев – 0,25-0,5 мг.
Эффективные ингаляции при бронхите (взрослым и детям старше пяти лет) – процедуры небулайзером с соединениями кромоглициевой кислоты в виде недокромил-натрия (порошок Кромолин для приготовления раствора, готовые аэрозоли Тайлед, Талеум): три-четыре раза в сутки по 5-10 мг 4 раза в сутки. Рекомендуется перед процедурой сделать ингаляцию с одним из бронхорасширяющих средств, так как после недокромил-натрия может возникнуть спазм бронхов.
Ингаляция при бронхите в домашних условиях
Предлагаемые рецепты ингаляций при бронхите, которые можно делать для облегчения кашля, многочисленны и разнообразны.
Самые известные ингаляции при бронхите в домашних условиях – паровые: дышать ртом над емкостью с водой t
Источник: ilive.com.ua
 NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.
NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.