Как лечить острый бронхит у детей антибиотиками и народными средствами — симптомы и признаки
Острый бронхит у ребенка – заболевание достаточно частое и опасное. Хотя воспаление бронхов отличается легким течением и хорошо поддается лечению, патология становится причинами серьезных осложнений. Лечить заболевание следует сразу, но делать это грамотно.
Острый бронхит симптомы и лечение у детей

Это заболевание отличается быстрым развитием и имеет три типа, разных по симптоматике. Какой бронхит посетил вашего ребенка?
Простой острый. Заболевание характеризуется воспалительным процессом бронхов и поражением слизистой. Болезнь сопровождается отделением прозрачной мокроты и не имеет бронхиальную обструкцию (закупорка бронхов).
Острый обструктивный. Чаще такая патология наблюдается у детей 2-4 лет. Заболевание сопровождается ярко выраженной бронхиальной обструкцией (отдышкой и затруднением дыхания). Такая форма опасна своим частым осложнением – бронхиальной астмой.
Бронхиолит. Разновидность обструктивного бронхита. Воспаление распространяется на мелкие бронхи, бронхиолы и провоцирует развитие дыхательной недостаточности. Бронхиолит медики диагностируют даже у самых крохотных малышей (до года жизни).
Развитие острого бронхита у детей напрямую связано с сезонной эпидемией респираторных заболеваний (грипп, ОРВИ, ОРЗ). Пик роста патологии приходится на последние дни декабря и длится до начала марта. По статистике в 50-90% случаев острый бронхит у детей становится осложнением простудных болезней.
В каждом шестом случае патология перерастает в хроническую стадию. Чаще это случается в дошкольном возрасте, если ребенок входит в категорию ЧБД (часто болеющие дети).

Чаще заболевание вирусной этимологии диагностируется у малышей до 2-3 лет, а у грудничков патология может иметь и смешанную вирусно-бактериальную природу.
По классификации этиологии причин детского острого бронхита, сделанной в 2009 году, наблюдается следующая картина:
- 0-3 месяца жизни: микоплазмы, хламидии, вирусы герпеса, цитомегаловирус и энтеровирус;
- 0-6 месяцев: хламидии, микоплазмы;
- 6 месяцев-3 года: вирусы парагриппа I и III типа и респираторно-синцитиальный вирус;
- 3 год жизни: парагрипп, коронавирусы;
- 4-8 лет: вирусы гриппа, респираторно-синцитиальные вирусы;
- 8-17 лет: микоплазмы, хламидии.
Для всех возрастных категорий виновниками заболевания становятся вирусы гриппа (А, В, С), риновирусы и аденовирусы. Особенно это характерно для холодного межсезонья.
Сама болезнь не является опасной для детского организма. Опасность несет не заболевание, а осложнения, которые патология приносит очень часто.

- Пневмонию. Инфекционное воспаление тканей легких острого характера. Инфекция охватывает все части легких (бронхи, альвеолы и бронхиолы).
- Бронхопневмонию (очаговая пневмония). Воспалительное заболевание легких с вовлечением в патологический процесс какой-либо части органа. У детей чаще развивается двусторонняя бронхопневмония.
Осложнения чаще встречаются у детишек дошкольного возраста. Риск их появления увеличивает пассивное курение и проживание в экологически неблагоприятных районах.

- Вирусные инфекции (вирусный острый бронхит). Грипп, аденовирус, ОРЗ и ОРВИ.
- Бактерии (бактериальный острый бронхит). Моракселла, стафилококк, стрептококк и пневмококк.
- Хламидии и микоплазмы (атипичный острый бронхит). Хламидии и микоплазма пневмонии, пситаки.
- Грибки. Самая редкая форма детского острого бронхита. Грибковая патология развивается только при условии сильного ослабления организма.
Причастны к появлению воспаления и химические/физические факторы: пассивное курение, смог, длительное нахождение в загазованном воздухе, наполненном углекислым газом, дымом.
Спровоцировать заболевание может контакт с пыльцой, шерстью животных, домашней пылью, бытовой химией (аллергическая природа бронхита). Свою лепту в развитие детского недуга вносят и следующие факторы:
- ослабление иммунитета;
- регулярные переохлаждения;
- проблемы с носовым дыханием;
- предрасположенность к аллергиям;
- слабые защитные функции дыхательной системы.
Острый бронхит симптомы и лечение у детей

Острый простой бронхит. Такая патология развивается после перенесенного простудного заболевания. Поэтому основной симптом острого бронхита у детей:
- головная боль;
- заложенность носа, насморк;
- недомогание, раздражительность, общая слабость;
- повышение температуры, но незначительное (до +37,5⁰ С);
- периодическое покашливание, сопровождаемое першением горла.
В процессе развития заболевания к этим признакам добавляется кашель. Вначале он непродуктивный, сухого типа. Спустя 2-3 суток откашливание переходит в мокрую форму. Мокрота имеет слизистый вид, прозрачная. Но при присоединении бактериальной инфекции слизь становится желтовато-зеленой.

- затруднения дыхания, сопровождаемые хрипами и свистами;
- мучительные приступы кашля сухой формы (первые 7 суток болезни);
- на поздней стадии заболевания кашель становится влажным с обильным отделением слизи.
Острый бронхиолит. Когда у ребенка воспаляются мелкие бронхи, этот процесс проявляется таким образом:
- учащение пульса;
- скрипящее дыхание;
- общая слабость и вялость;
- сильный насморк и заложенность носа;
- субфебрильная температура (+37,2-37,5⁰ С);
- сухой кашель, перерастающий во влажный спустя 2-3 суток с начала болезни;
- цианоз (посинение носогубного треугольника), у очень маленьких детей могут синеть и кончики пальцев.
Единственное важное правило, которое должны придерживаться родители задающиеся вопросом как лечить острый бронхит у ребенка – не включать скрытые таланты доктора и не заниматься самодеятельностью. Терапия бронхита острой формы может проходить в условиях стационара и амбулаторно. Все зависит от возраста и состояния ребеночка.

Но с обязательным условием соблюдения всех рекомендаций педиатра и поддержания лечебного режима:
- Исключаются активные физические нагрузки (игры, гимнастика, спорт).
- Запрещаются прогулки при сырой и промозглой погоде, а также при температуре.
- В остальное время гулять можно и нужно, но не слишком сильно утепляйте ребенка, не допускайте его перегревания.
Лечение острого бронхита у детей антибиотиками
Ответить на вопрос сколько лечится острый бронхит у детей способен только педиатр, он же занимается лечением ребенка и он же подскажет какие антибиотики при остром бронхите у детей помогут лучше всего. Медик разрабатывает индивидуальный план терапии, опираясь на возраст маленького пациента, особенности течения заболевания и состояния здоровья. В терапевтический курс включаются следующие медикаменты:
Антибиотики. Антибактериальные средства принимаются с 2-3 дня болезни. При условии присоединения бактериальной инфекции (об этом свидетельствует изменение цвета мокроты на желтовато-зеленый и ее анализ). Лечение проводят антибиотиками последнего поколения из группы пенициллинов, макролидов и цефалоспоринов.

- до года: Анаферон, Кипферон, Имупред, Лаферабион, Иммунофлазид, Афлубин, Ацикловир.
- от 1-2 лет: Гропринозин, Афлубин, Анаферон, Вибуркол, Оциллококцинум, Лаферобин, Флавозид, Имупрет.
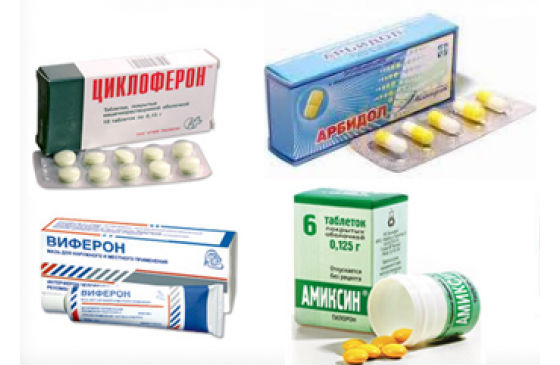
- от 6 лет: Кагоцел, Амиксин, Гиппферон, Инфлюицид, Ридостин, Циклоферон, Энгистоп, Афлубин, Инфлюицид или Арбидол.
Противокашлевые и отхаркивающие средства. При выборе лекарства педиатр учитывает, какой кашель у ребенка при остром бронхите:
- при сухом кашле рекомендован прием противокашлевых препаратов: Стоптуссин, Синекод;
- при появлении откашливания используют средства, разжижающие мокроту: Ацетал С, АЦЦ или Ацетилцистеин;
- для быстрого выведения скапливаемой в бронхах слизи применяют отхаркивающие медикаменты: Гербион, Лазолван, Проспан, Флюдитек или Бромгексин.

Прием пищи должен быть дробным и частым, еда вкусной и калорийной. В обязательном порядке включается теплое и обильное питье (домашние компоты, морсы, кисели).
А вот продукты-аллергены на время лечения лучше исключить из рациона. Это шоколад, цитрусовые, малина и мед. Если малыш находится на грудном вскармливании, эти советы касаются кормящей мамы.
При лечении острого бронхита рекомендуется проводить ингаляционные процедуры. Для ингаляций лучше использовать содовые и физрастворы либо готовые средства (Атровент, Сальбутамол).
Лечение острого бронхита у детей народными средствами
Для лечения острого бронхита у детей существует большое количество рецептов. Но родителям следует помнить о некоторых важных правилах использования бабушкиных методов:
- Все ингаляции проводятся с помощью небулайзеров. Такие любимые паровые процедуры (дыхание над емкостью с целительными отварами, накрывшись полотенцем) при остром бронхите неэффективны.
- Тепловые согревающие процедуры любого вида (растирания, мази, обертывания, компрессы, прогревания) нельзя проводить при повышенной температуре.
- Некоторые эффективные народные средства (прополис, мед) относятся к аллергенам. Применять их следует с особой осторожностью.
- Все напитки, с любовью приготовленные мамами, должны быть теплыми, но не горячими.
Детей чаще отпаивают подогретым молоком с разнообразными добавками: сода, козий жир, мед, масло. При сильном влажном кашле рекомендуется давать детям овсяную кашицу (предварительно овес необходимо долгое время отваривать в молоке). Это вкусное и питательно лекарство рекомендуется и когда проводится лечение острого бронхита у взрослых народными средствами.

При остром бронхите детям полезно пить настои либо отвары целительных трав. Это липовый цвет, листочки калины, мать-и-мачехи, смородины черной. При изготовлении заваривайте в стакане кипятка столовую ложку сухого сырья.
Если у ребенка температура не превышает норму, полезно провести следующие процедуры:
- Масляные обертывания грудной клетки (кроме области сердца).
- Компрессное лечение. Лучше использовать отварную картошку с добавлением 2-3 капель йода и растительного масла. Можно использовать любое растительное масло. Его нагревают, пропитывают х/б ткань и накладывают на тело. Сверху компресс закрепляют вощеной бумагой.
- Укладывать спать ребеночка с двумя грелками на грудь и спину. Не забывайте своевременно менять в них воду, не допускайте охлаждения грелок.
- Каждый вечер парить ноги (можно использовать порошок горчицы) и ставить горчичники (но не самодельные). При условии, что малыш достиг возраста 3 лет.
Острый бронхит опасен своими осложнениями. Чтобы не допустить развитие опасных ситуаций, при лечении в обязательном порядке следует выполнять и меры профилактики.
Профилактика острого бронхита у детей
Если заболевание хоть однажды посетило ребенка, велика вероятность его повторения. Чтобы не допустить возврата опасной ситуации, вооружитесь следующими советами:
- Придерживайтесь грамотного распорядка дня.
- Совершайте ежедневные прогулки, но при хорошей погоде.
- Своевременно вакцинируйте ребенка в преддверии надвигающейся эпидемии гриппа.
- Сбалансируйте детский рацион питания, включив в меню много фруктов, овощей.
- Познакомьте малыша с основами закаливания, проложите дорожку в бассейн или спортивные секции.
- Избавьте ребенка от вида курящих родителей. Пассивное курение – частая причина острого бронхита.
Острый бронхит у детей до года — как лечат грудничков?
У младенца острый бронхит становится следствием не до конца вылеченного ОРЗ либо гриппа. Как лечить патологию в младенческом возрасте? Ведь иммунитет у крошки еще слабый, и большинство медикаментозных средств противопоказано. Первое что следует сделать родителям – обратиться к педиатру и тщательно соблюдать все его рекомендации.
Часто для лечения заболевания у грудничков в качестве дополнительной терапии используют массаж. Сделать его могут и родители, но при соблюдении правил:
- Перед сеансом крохе следует дать прописанное врачом лекарство.
- Напоить ребенка теплым питьем. Это повысит эффективность процедуры и поспособствует выводу мокроты.
- Лучшее время для массажа – день либо утро. Если промассажировать малыша вечером, ночью он будет кашлять и плохо отдохнет.
- Чтобы не допустить перегрузки ЖКТ, проводите сеансы за 2 до приема пищи либо за час после.
- Длительность процедуры не должно превышать полчаса. Проводить массаж лучше 2-3 раза в неделю.
Вначале разогрейте тельце крохи детским маслом и приступайте к поглаживанию грудной клетки. Движения должны быть мягкими с постепенным нарастанием. После груди переходите на верхнюю область спины. После поглаживаний переходите к интенсивным растираниям.
Кроме лекарств и домашнего массажа при лечении острого бронхита у младенцев важно обильное питье. Почаще давайте малышу пить теплую воду, детские чаи либо соки. Следите и за хорошей влажностью в доме. Это советует и известный врач-педиатр Комаровский.
Советы по лечению острого бронхита у детей от доктора Комаровского
Главный совет, который дает доктор Комаровский при лечении острого бронхита у детей – нельзя приводить к тому, чтобы слизь, образовываемая бронхами, засыхала. Для этого поддерживайте правильный микроклимат в детской: влажность воздуха в пределах 50-60% при температуре в +18-22⁰ С.
Если врач предлагает подключить к лечению антибиотики, поинтересуйтесь о целесообразности использования агрессивных средств. По мнению Комаровского в 99% случаях острый бронхит – результат вирусной инфекции, и лишь в 1% заболевания действительно требуется прием антибиотиков.
Терапия острого бронхита у детей должна включать в себя традиционные способы: обильное теплое питье, прием жаропонижающих при температуре и постельный режим. Но как только состояния ребенка нормализуется, вытаскивайте его из постели и отправляйтесь на каждодневные прогулки.
Если случаи воспаления повторяются, задумайтесь, что приводит к рецидивам болезни. Курят ли родители, есть ли у ребенка аллергия, какой воздух в вашем районе. При длительном проживании в районах с неблагоприятной экологией развивается хронический пылевой бронхит.
Самое важное – не допустить повторения болезни (хронический бронхит у детей очень опасен) и не заниматься самостоятельным лечением. Ведь благополучное выздоровление зависит от своевременной терапии, которую может назначить лишь опытный педиатр.
Из видео ниже вы узнаете еще несколько советов по лечению острого бронхита от доктора Комаровского:
Источник: bronhit.guru
Бронхит — что это за «монстр»? Каким он бывает у детей, как проявляется и чем его вылечить?
У детей заболевания органов дыхания встречаются достаточно часто. Из всех болезней дыхания в детском возрасте 50 % составляет острый бронхит. Бронхит проявляется воспалением слизистой оболочки бронхов, возникающим по разным причинам.ьПик заболевания бронхитом выпадает на весенне-осенний и зимний сезон, что напрямую связано с погодными условиями и вспышками ОРВИ в это время. Бронхитом может заболеть ребёнок любого возраста. Намного чаще заболевают дети в раннем возрасте (с момента рождения до 3 лет). Основные проявления бронхита — кашель (сухой или влажный), повышение температуры и хрипы в бронхах.
- Острый простой бронхит.
- Острый обструктивный бронхит.
- Бронхиолит.
- Рецидивирующий бронхит.
- Рецидивирующий обструктивный бронхит.
- Хронический бронхит.
- Аллергический бронхит.
По продолжительности болезни бронхит подразделяют на острый, рецидивирующий и хронический.

Среди вирусов виновниками бронхита чаще являются вирус парагриппа, гриппа, аденовирусы, риновирусы, микоплазма.
Среди бактериальных возбудителей встречаются стафилококки, стрептококки, пневмококки, гемофильная палочка. Бронхит бактериальной природы нередко встречается у детишек с хронической инфекцией в носоглотке (аденоидиты, тонзиллиты). Однако чаще всего причиной являются условно-патогенные бактерии (аутофлора) при нарушении выделительной и защитной функции внутренней оболочки бронхов за счёт острой респираторной инфекции.
Аллергический бронхит возникает при вдыхании различных аллергенов — химических (моющие и парфюмерные средства), домашней пыли, природных компонентов (пыльца растений), шерсти и продуктов жизнедеятельности домашних животных.
Предрасполагающими факторами в развитии бронхита считаются переохлаждение или внезапное перегревание, загрязнённый воздух и пассивное курение. Эти факторы актуальны для детей, проживающих в больших городах.
Острый бронхит у детей, как отдельная болезнь, встречается редко, обычно он проявляется на фоне явлений ОРВИ.
Вирусы прикрепляются на внутреннюю оболочку бронхов, проникают внутрь, размножаются и повреждают её, угнетая защитные свойства бронхов и создавая благоприятные условия бактериям для развития воспаления.
Обычно перед признаками бронхита происходит повышение температуры тела, начинает болеть голова и горло, появляется общая слабость, насморк, покашливание, першение в горле, иногда может охрипнуть голос, саднить и болеть за грудиной.

Дети отличаются от взрослых тем, что обычно не сплёвывают, а проглатывают мокроту. Поэтому определить, слизистая она или гнойная, достаточно сложно. Обычно ко второй недели болезни кашель увлажняется, и температура тела снижается.
По большей части, острый бронхит протекает благоприятно, и через две недели происходит выздоровление.
Затяжной бронхит — это бронхит, лечение которого длиться более трёх недель.
Чем лечить острый бронхит и кашель у детей?
- На весь период повышения температуры и на 2 — 3 дня после её снижения рекомендуется постельный режим.
- Рекомендовано обильное тёплое питье.
- Питание, диета при бронхите обязано быть полноценным, сбалансированным, обогащённым витаминами.
- Должны проводиться тщательные влажные уборки и проветривание комнаты.
- Противовирусные препараты (Арбидол, Анаферон, Виферон) назначаются врачом. Их применение эффективно лишь при начале приёма не позднее 2 дней с начала заболевания.
- При лихорадке выше 38,5 градуса Цельсия назначаются жаропонижающие препараты в возрастной дозировке (Нурофен, Эффералган, Цефекон).
- Назначаются отхаркивающие и муколитические средства, делающие мокроту менее густой и облегчающие её выведение (АЦЦ, Бромгексин, Амброксол, Гербион, Аскорил). Это основной элемент лечения.
- Противокашлевые препараты (Синекод) назначаются лишь при навязчивом, мучительном кашле.
- Антигистаминные (противоаллергические) средства выписывают лишь детям с выраженными признаками аллергии.
- Рекомендованы щелочные ингаляции (с добавлением соды или минеральной воды).
- Физиопроцедуры при остром бронхите в условиях поликлиники назначают редко. В стационаре в разгаре болезни назначают УФО, УВЧ на грудную клетку. После стихания обострения назначаются диадинамические токи (ДДТ), электрофорез.
Назначение антибиотиков показано:
- детям до года при среднем и тяжёлом течении болезни;
- если температура выше 38,5˚Ϲ держится 3 дня.
Бактериальный препарат принимают, строго соблюдая назначения врача и возрастные дозировки.
Болеющему ребёнку необходимы уход и забота любящих родственников, готовых выполнять беспрекословно назначение врача и обеспечить необходимые условия для выздоровления.

- Не забывайте регулярно проветривать комнату, ребёнку необходим свежий воздух. Комнату лучше проветривать в отсутствие малыша. Необходимо поддерживать температуру воздуха в пределах 18 — 22 градусов и влажность в 50 — 70 %.
- Ребёнок должен питаться правильно и полноценно, но не заставляйте его есть насильно.Если у малыша температура и он отказывается от еды, насильное кормление может спровоцировать рвоту. Главное — напоить кроху.
- Если ребёнок потеет, необходимо менять одежду и постельное бельё.
- В качестве питья при остром бронхите хорошо подходят тёплые травяные чаи, домашние компоты и морсы, простая вода. Не рекомендуется пить соки. Они оказывают раздражающее действие и усиливают кашель.
- Не рекомендуют снижать температуру, которая меньше 38,5 градуса. Такая температура тела не опасна для ребёнка и говорит о включении в работу защитных сил организма. Исключением являются дети с фебрильными судорогами в прошлом.
- Многих родителей интересует, можно ли купать ребёнка при бронхите. Купать малыша в разгар заболевания и при повышенной температуре не следует. При нормализации температуры и уменьшении кашля можно ополоснуться под душем.
- Гулять в период разгара заболевания и при повышенной температуре не рекомендуется. Также следует воздержаться от прогулок при влажной, ветреной, холодной погоде, если сохраняется остаточный кашель.
Это бронхит, проявляющийся обструктивным синдромом и экспираторной одышкой (затруднён выдох). Бронхиальная обструкция развивается при нарушении проходимости бронхов, причиной которой является в основном инфекция или аллергия. У 25 % детей бронхит проходит с явлениями обструкции.
Особенно часто обструктивный бронхит как проявление ОРВИ возникает у детей до трёхлетнего возраста. Развитие бронхита связывают с тем, что в данном возрастном периоде 80 % воздухоносных путей составляют мелкие бронхи (менее 2 мм в диаметре).
Причиной развития обструктивного бронхита могут быть вирусы и бактерии. Нередко причиной бронхообструкции является аллергия. У детей до 3 лет обструкцию часто вызывают цитомегаловирус, вирус парагриппа, аденовирус.
Факторы, предрасполагающие к развитию обструкции
- Курение матери во время беременности.
- Пассивное курение.
- Задержка внутриутробного развития.
- Аллергическая предрасположенность (аллергические заболевания у мамы или папы), наличие проявлений аллергии у ребёнка.
Патогенез (механизм развития) обструктивного бронхита
По определению ВОЗ (Всемирная организация здравоохранения), обструкция — это сужение или закрытие дыхательных путей, которое происходит в результате:
- накопления слизи внутри бронхов;
- отёка (утолщения) слизистой оболочки бронха;
- сокращения мышц бронхов, и, как результат, — сужения просвета бронха;
- сдавливания бронха извне.
У детей преимущественно раннего возраста сужение дыхательных путей при обструкции вызвано набуханием слизистой оболочки, выделением и накоплением мокроты внутри бронхов. Это связывают с хорошим кровоснабжением слизистой бронхов и тем, что в детстве просветы бронхов сами по себе узкие.
- В начале болезни преобладают симптомы вирусной инфекции: поднимается температура, начинает течь из носа, появляется боль в горле и нарушается состояние.
- Одышка при бронхите у ребёнка может проявиться в первый день болезни и в процессе её течения. Частота дыхания и длительность выдоха постепенно увеличивается. Дыхание малыша делается шумным и свистящим. Это связано с увеличением выделения и накопления слизи в бронхах.
- В результате одышки и повышенной температуры слизь в бронхах подсыхает и появляются сухие жужжащие и свистящие хрипы. Хрипы и шумное дыхание можно услышать на расстоянии. Чем ребёнок младше, тем чаще, кроме сухих хрипов, выслушиваются влажные среднепузырчатые хрипы.
- При усилении одышки в дыхании начинает участвовать вспомогательная мускулатура. Это проявляется западением межреберий и эпигастрия, появлением втянутых ямок над ключицами, раздуванием крыльев носа.
- Нередко развивается синюшность вокруг рта и бледность кожи, ребёнок становится беспокойным. Он старается сесть, опираясь на руки, чтобы облегчить дыхание.
Общие принципы лечения совпадают с лечением простого бронхита.
Дети до двухлетнего возраста, а также со средним и тяжёлым течением обструктивного бронхита лечатся в стационаре.
Для устранения бронхообструкции назначается несколько категорий препаратов:
- Бронхолитики ингаляционно (при вдыхании расширяют бронхи, облегчая состояние). Для ингаляции при бронхите используют спейсеры с маской, в который вводят препарат из дозированного ингалятора, и небулайзеры. Лечение бронхита небулайзером позволяет регулировать дозу вдыхаемого препарата и скорость поступления его в маску. Положительный эффект наступает через 10 — 15 минут с момента начала ингаляции. Детям постарше можно использовать аэрозольный ингалятор. У детей хорошие результаты даёт применение Беродуала.
- Спазмолитики снимают мышечный спазм, тем самым делая бронхи шире и облегчая дыхание (Но-шпа, Папаверин).
- Если нет эффекта от бронхолитиков и нарастает одышка, следующим этапом в лечении обструкции является назначение ингаляции с глюкокортикоидами (Пульмикорт).
- При отсутствии эффекта гормональный препарат вводят внутримышечно или внутривенно.
- Противоаллергические средства применяют, если есть предрасположенность к аллергии.
- Назначают противовирусные препараты.
- Антибактериальная терапия показана при среднем и тяжёлом течении с развитием осложнений.
- Для выведения мокроты назначают муколитики и отхаркивающие средства.
- Массаж и гимнастика назначается после снятия обструкции. Хороший эффект даёт вибрационный массаж и дыхательная гимнастика. Для массажа малыша укладывают животом на колени взрослого, свесив головой вниз, и постукивают пальцами по спинке в направлении головы. Более старших детей лучше уложить на кровать. Массаж делают не менее 2 раз в день, обязательно утром по 15 минут.
- Из физиопроцедур назначают УВЧ, аппликации с парафином и азокеритом, электрофорез с калия йодидом, с кальцием.
Бронхиолит — это поражение бронхов, характеризующееся распространнёным поражением бронхиол (конечных ветвей бронхов диаметром не более 1 мм, переходящих в лёгкие) и мелких бронхов.
В группе риска — дети в возрасте 5 — 6 месяцев. Болезнь протекает тяжёло, в большинстве случаев с развитием дыхательной недостаточности. Причиной заболевания являются вирусы.
Бронхиолит проявляется распространённым воспалением бронхиол с двух сторон. Происходит разрушение поверхностных клеток на внутренней оболочке мелких бронхов и бронхиол, развивается сильный отёк, усиливается выделение слизи. Из-за разрушенного эпителия выведение слизи из бронхиол нарушается, и образуются плотные слизистые пробки, которые частично или полностью закрывают их просвет.

Типичным проявлением бронхиолита является нарушение гемодинамики (движение крови в сосудах) в результате гипоксемии (снижение содержания кислорода в крови).
Восстановление слизистой бронхов начинается с 3 — 4-го дня начала заболевания. Полное восстановление происходит на 15 день.
Клинические признаки острого бронхиолита
- Появлению признаков острого бронхиолита предшествуют умеренно проявляющиеся симптомы вирусных заболеваний (ринит, назофарингит).
- Внезапно, а иногда постепенно на 2 — 4-й день болезни, ухудшается состояние ребёнка. Появляется вялость, раздражительность, снижается аппетит.
- Сначала кашель сухой, навязчивый, вскоре быстро увлажняется.
- Одышка нарастает до 60 — 80 в минуту. В то же время у ребёнка при дыхании западают межрёберные промежутки и эпигастрий, раздуваются крылья носа.
- Кожа бледнеет, проявляется цианоз (синюшность) вокруг рта.
- Сердцебиение у ребёнка учащается.
- Во время прослушивания лёгких обнаруживаются множественные влажные мелкопузырчатые хрипы на вдохе и сухие, свистящие хрипы в момент выдоха. Эти хрипы родители слышат даже на расстоянии. Если одышка сильно выражена и дыхание у ребёнка поверхностное, хрипы почти не прослушиваются.
- Могут возникнуть периоды апноэ (отсутствие дыхание), особенного у недоношенных.
- При выраженной одышке развивается обезвоживание, ребёнок теряет жидкость во время частого дыхания.
- Температура у больного чаще высокая, но может быть субфебрильная (37,3 — 37,8 ˚Ϲ) или даже нормальная.
Наибольшую опасность представляют первые 2 — 3 дня заболевания. Появляется одышка с приступами апноэ, что может привести к гибели ребёнка. После этого состояние малыша либо улучшается (одышка и кашель проходят спустя несколько дней, и ребёнок выздоравливает), либо дыхательная недостаточность длится еще 2 — 3 недели.
Факторы риска тяжёлого течения бронхиолита
- Возраст ребёнка младше 3 месяцев.
- Недоношенность, особенно менее 34 недель.
При бронхиолите показана госпитализация.
- Лежащему ребёнку нужно приподнять головной конец кровати.
- Он дышит увлажнённым кислородом с помощью маски.
- Если мероприятия не приносят результата, ребёнку показана искусственная вентиляция лёгких.
- Так как при одышке ребёнок теряет много жидкости и наступает обезвоживание, ему необходимо обильное питьё. При сильном обезвоживании назначается капельное внутривенное введение растворов.
- Бронхолитики применяют в аэрозоле (Сальбутамол).
- Для устранения обструкции могут быть назначены гормоны (преднизолон) в аэрозоле или внутривенно.
- Когда состояние больного улучшается, назначают вибрационный массаж. Грудным детям ритмично постукивают кончиками согнутых пальцев руки вдоль межреберий.
Бронхиолит — довольно тяжёлое заболевание. Примерно 1 — 2 % процента детей погибают. Дети, перенёсшие бронхиолит, имеют риск развития обструкции, если заболевают ОРВИ. У некоторых детей с наклонностью к аллергии в дальнейшем развивается бронхиальная астма.
Поэтому при появлении кашля, а тем более одышки у детей младше 2 лет стоит незамедлительно обратиться в больницу для консультации и назначения лечения.
Рецидивирующий бронхит у детей выставляют, когда эпизод рецидива (обострения) повторяется не меньше 3 раз за год в течение 2 лет без признаков обструкции. Чаще всего он проявляется на фоне острой респираторной инфекции и протекает достаточно длительно, 2 — 3 недели и даже дольше.
Рецидивирующие бронхиты — это детская форма болезни. После лечения рецидива бронхи восстанавливаются полностью.
Причиной обострения могут быть вирусы и бактерии одновременно. Среди бактерий, вызывающих обострение, в равной степени обнаруживают пневмококк и гемофильную палочку, а у школьников часто микоплазму.
Факторы, способствующие развитию рецидивирующего бронхита
- Возраст ребёнка. Чаще всего заболевают дети с рождения до семи лет.
- Хронические тонзиллиты, аденоидиты.
- Наличие хронических болезней ЛОР-органов у домочадцев. Это служит источником инфекции.
- Курение родителей, неблагоприятные жилищные условия, климатические факторы.
- Аспирационный синдром.
- Наследственные заболевания (муковисцидоз).
- Врождённые аномалии развития бронхов.
Механизм развития рецидивирующего бронхита
Впервые рецидивирующий бронхит обычно развивается на фоне остаточных явлений ОРВИ у детей, регулярно посещающих детские сады. Основной фактор, способствующий развитию обострения, — это хронические заболевания ЛОР-органов (тонзиллит, отит, аденоидит). При этом инфекция распространяется сверху вниз, спускаясь в бронхи.
Различают три периода заболевания:
- Обострение.
- Неполная ремиссия.
- Полная ремиссия.
Обычно обострения случаются осенью или весной, значительно реже зимой и совсем не возникают летом. Начинается рецидив как обычное ОРВИ с поднятия температуры, выделениями из носа, головной болью и першением в горле. Кашель присоединяется через 2 — 3 дня. Сначала он сухой и болезненный, затем постепенно переходит во влажный. Это главный симптом болезни.
Чем взрослее ребёнок, тем чаще с началом кашля у него начинает выделяться мокрота. Как правило, кашель одинаковый на протяжении дня, но усиливается по утрам. При осмотре врач педиатр выслушивает сухие хрипы и среднепузырчатые на вдохе. Обострение длится 3 — 4 недели.

Вне обострения при осмотре часто наблюдается вялое состояние наряду с бледностью кожи и затруднением носового дыхания, дети храпят во сне. Могут быть увеличены шейные лимфатические узлы, отмечается потливость кожи.
Лечение зависит от периода болезни. В момент обострения актуальны следующие мероприятия, процедуры и препараты:
- Постельный режим на 5 — 10 дней.
- Антибактериальная терапия (Амоксиклав, Аугментин, Сумамед) на неделю.
- Муколитики (Мукалтин, Бромгексин, Амброксол).
- Отхаркивающие средства Гербион, Геделикс).
- Щелочные ингаляции с начала обострения, затем ингаляции с отхаркивающими средствами.
- Если ребёнок лежит в больнице, назначают УФО грудной клетки, а затем электрофорез с йодидом калия, кальцием.
- Лечебную гимнастику и массаж хорошо сочетать с постуральным дренажом (улучшает выведение мокроты). Дренаж проводят в обязательном порядке утром после пробуждения и вечером. Ребёнок, лежа на кровати, наклоняется головой вниз и упирается руками в пол, в таком положении желательно находиться 10 — 20 минут.
В период ремиссии важно пролечить хронические инфекции, также назначают средства, стимулирующие иммунитет (ИРС-19, Полиоксидоний, Бронхомунал).
После обострения полезно хотя бы раз в год восстановительное лечение в санатории своего региона.
Вне обострения летом полезно курортное лечение в санаториях южного берега (Крым, Анапа).
В период ремиссии также важно соблюдать ряд рекомендаций:
- Обеспечить гипоаллергенную обстановку дома.
- Делать лечебную гимнастику и массаж. Дети могут заниматься на уроках физкультуры в составе подготовительной группы.
- Выявить и пролечить очаги хронической инфекции.
- Фитотерапия и иммуномодуляторы курсами.
- Утренняя гимнастика, закаливание, выезд на природу по выходным, желательно за город.
При правильном лечении большинство больных поправляются или заболевают значительно реже. У некоторых детей заболевание переходит в аллергический обструктивный бронхит или в бронхиальную астму.
Этот вид бронхита развивается вследствие попадания жидкости в дыхательные ходы. Это встречается при нарушении глотания у недоношенных и детишек с родовой травмой, а также при врождённых пороках развития пищевода (сужение пищевода, пищеводотрахеальные свищи).
Факторы, указывающие на аспирационный бронхит:
- Заболевание бронхитами в период новорождённости.
- Приступы кашля, появление хрипов. Возникают они во время кормления или при перемене положения тела.
- Молоко выливается через нос.
- Обострение начинается без признаков ОРВИ с нормальной температурой тела.
- Нарушение глотания, неврологические расстройства у детей с повторными бронхитами.
Лечением аспирационного бронхита – это устранение причины поступления жидкости в просвет дыхательных ходов ребёнка.
Рецидивирующий обструктивный бронхит
Это бронхит, периодически повторяющийся на фоне ОРВИ у малышей до 3 лет. У некоторых детей он является началом бронхиальной астмы.
Основным фактором развития рецидивирующего обструктивного бронхита (РОБ) является гиперреактивность бронхов в результате воспаления.
- инфекционные факторы (хламидии, микоплазмы);
- неинфекционные факторы (пассивное курение, физическая нагрузка).
Основные звенья механизма развития включают ряд факторов:
- Бронхоспазм — сужение бронхов в результате сокращения мышц бронхов под действием раздражителя.
- Утолщение внутренней оболочки бронхов из-за отёка.
- Повышенное выделение бронхиальной слизи и нарушение её выделения.
- Частичная или полная закупорка бронха вязкой слизью.
Предрасполагающие факторы развития РОБ:
- курение матери в период беременности и пассивное курение;
- перенесённый бронхиолит;
- неврозы и вегетососудистая дистония.
Обострение развивается при заболевании ОРВИ и проявляется симптомами обструктивного бронхита. Инфекция может присутствовать в организме несколько недель и месяцев и активизироваться при ОРВИ, проявляясь бронхообструкцией.
Лечение больного в периоде обострения аналогично лечению острого обструктивного бронхита.
В период ремиссии назначается профилактическое противорецидивное лечение. Для этой цели используют аэрозольные ингаляции (Фенотерол, Беродуал, Серетид). Если обострение вызвано физическими факторами (холодным воздухом, физической нагрузкой) назначают Интал, Тайлед.
У детей он начинается как следствие воспалительного процесса в бронхе при воздействии разнообразных аллергенов. Аллергены раздражают внутреннюю поверхность бронхов при вдохе, и появляется кашель. Этот кашель называют аллергическим бронхитом.
Причины, приводящие к развитию аллергического бронхита
Ведущей причиной развития является попадание аллергенов в организм ребёнка при дыхании.
Самые частые аллергены:
- пыльца диких и комнатных растений;
- шерсть и другие частицы домашних животных (перья, корм, выделения);
- химические средства, используемые в быту (моющие, косметические, парфюмерные);
- пыль домашняя и книжная;
- лекарственные средства.
Аллергический бронхит проявляется:
- упорным, приступообразным, преимущественно ночным кашлем (в первое время он, как правило, сухой, позднее переходит во влажный);
- затруднённым дыханием или одышкой;
- сухими, влажными или свистящими хрипами, их врач слышит при аускультации;
- ухудшением состояния и самочувствия при поступлении аллергена в организм.
Симптомы бронхита могут сочетаться с проявлениями других аллергических заболеваний (заложенность носа, слезотечение и покраснение глаз, высыпания на коже).
Отличия аллергического бронхита от бронхиальной астмы:
- Хрипы слышны на вдохе.
- Для бронхита не характерны приступы удушья.
- Главное — выявить и устранить воздействие аллергена.
- Антигистаминные средства (Супрастин, Тавегил). Их можно принимать в форме таблеток или делать уколы. Устраняют или уменьшают проявления аллергии.
- Отхаркивающие средства (Бромгексин, Пертуссин, Мукалтин, травяные сборы). Способствуют выведению мокроты.
- Бронхолитики (Интал, Сальбутамол). Устраняют спазм бронхов, тем самым облегчая дыхание.
- В некоторых случаях назначают курсы ингаляционных глюкокортикоидов (Фликсотид, Серетид). Устраняют воспаление и проявления аллергии.
- АСИТ. Это специфическая иммунотерапия, которая снижает чувствительность ребёнка к воздействию аллергенов.
Для здоровья ребёнка важно вовремя выявить и устранить аллерген из окружения, а также правильно лечить малыша, соблюдая рекомендации аллерголога.
При наличии жалоб на кашель, затруднённое дыхание ребёнок осматривается педиатром. Врач проводит аускультацию лёгких, определяя наличие и характер хрипов.
После осмотра по необходимости назначается:
- общий анализ крови. В нём определяются воспалительные изменения;
- рентгенография лёгких. Виден усиленный лёгочный рисунок;
- посев мокроты на определение возбудителя;
- бронхоскопия.
По результатам обследования проводят заключение, выставляют диагноз и назначают лечение на дому или, при необходимости, в стационаре.
При вовремя начатом правильном лечении бронхиты не представляют опасности для детей, и малыши выздоравливают спустя несколько недель.
Однако у деток раннего возраста из-за особенности дыхательных путей существует опасность перехода острого бронхита в обструктивный, а также опасность развития бронхиолита и пневмонии (воспаления лёгких).
При бронхиолите опасность заключается в развитии апноэ (остановки дыхания), отсутствие экстренной помощи ведет к гибели ребёнка.
У малыша, имеющего склонность к аллергии, рецидивирующие обструктивные бронхиты могут переходить в бронхиальную астму.
Как быстро вылечить бронхит у ребёнка?
К сожалению, быстро вылечить бронхит невозможно. Это заболевание не проходит самостоятельно. Родителям придётся постараться, чтобы вылечить ребёнка. При простом бронхите без осложнений выздоровление наступает спустя две недели. Обострения рецидивирующего бронхита могут протекать ещё дольше — до 2 — 3 месяцев.
Источник: kroha.info
Нарушение дыхания встречается у малышей практически в любом возрасте. Даже новорожденные детки могут заболеть. Своевременная диагностика и вовремя назначенное лечение приводят к полному выздоровлению.
Воспаление слизистой оболочки бронхов, спровоцированной какой-либо причиной, называется острым бронхитом. Поводов, которые способствуют развитию болезни, большое многообразие. Особенность строения бронхиального дерева способствует появлению данного заболевания у малышей.
Наибольшее количество случаев болезни обычно регистрируется в холодное время года. Также отмечается рост заболеваемости острым бронхитом во время эпидемий гриппа или инфекционных простудных заболеваний. Мальчики болеют одинаково часто, как и девочки. Пик заболеваемости приходится на возраст 4 — 10 лет.
Заболеть бронхитом может каждый ребенок. Это обусловлено множеством причин, которые вызывают данное заболевание. В некоторых случаях наблюдается даже несколько разных провоцирующих факторов, воздействующих одновременно и вызывающих болезнь.
Острый бронхит могут вызвать:
Вирусные инфекции. Являются наиболее частой причиной болезни. Среди активных возбудителей: вирусы гриппы, парагриппа, аденовирусы, РС- вирусы. Они хорошо сохраняются во внешней среде и способны быстро распространяться. Попадая на слизистые оболочки верхних дыхательных путей, микробы вызывают воспаление и появление неблагоприятных симптомов болезни.
Бактерии. Стафилококки, стрептококки, моракселла, синегнойная палочка, а также анаэробные микроорганизмы часто являются возбудителями бронхита. Такие формы болезни обычно протекают намного тяжелее, чем вирусные. Требуется назначение антибиотиков.
Воздействие токсических веществ. Выбросы промышленных предприятий и заводов способствуют повреждению бронхов и развитию бронхита. Мельчайшие компоненты токсических продуктов долгое время могут находиться в воздухе. При попадании в бронхи они вызывают травматизацию и дают толчок бронхиальной обструкции.
Врожденные дефекты строения бронхов. Формироваться органы дыхания перестают в третьем триместре беременности. Заболевание, выявленное в это время у будущей мамы, способствует недоразвитию органов дыхания у ребенка.
Попадание инородных тел. Внезапная закупорка просвета бронха приводит к развитию неблагоприятных симптомов бронхита.
Грибковая инфекция. Встречается у ослабленных малышей или детишек с иммунодефицитами.
В детском возрасте бронхиочень узкие и имеют маленький диаметр. Это способствует более легкому проникновению инфекции, которая вызывает сильный воспалительный процесс.
Снаружи эпителий бронхов покрыт ресничками. Они способствуют очищению бронхиального дерева от различных частиц, которые могут попасть внутрь. У малышей реснички еще не достаточно хорошо функционируют, что также способствует развитию бронхита.
Во время болезни происходит избыточное образование мокроты. Это во многом связано с тем, что количество желез, которые вырабатывают слизь в бронхах, у малышей гораздо больше, чем у взрослых. Воспаление активирует их работу, вызывая появление мокроты и сильного кашля.
Слабая дыхательная мускулатура вызывает снижение активного дыхания в острый период болезни. Маленький объем легких способствует активному размножению болезнетворных микроорганизмов и усилению воспалительного процесса. Чем меньше возраст ребенка, тем тяжелее протекает болезнь.
Инкубационный период может быть разным. Это во многом зависит от причины, вызвавшей болезнь. Для вирусных инфекций он длится 3-5 дней. Для бактериальных бронхитов он составляет обычно 7-10 суток. Токсические воздействия могут проявляться по-разному: от нескольких дней до 1 месяца. У грудничка заболевание протекает гораздо тяжелее, а инкубационный период может быть короче.
Все формы острого бронхита можно классифицировать по степени тяжести и клиническим формам. Такое деление помогает докторам выбрать правильное лечение, которое способствует полному выздоровлению малыша в короткие сроки.
По клинической форме острые бронхиты могут быть бронхиолитами. При этом процессе повреждаются мельчайшие бронхи и бронхиолы. Заболевание протекает наиболее тяжело. Чаще всего встречается у малышей в 2 года. Во время обострения болезни малыша госпитализируют в стационар, оснащенный отделением реанимации и интенсивной терапии.
По степени тяжести:
Легкие. Протекают с незначительно выраженными симптомами. Осложнений не вызывают. Длятся 7-14 дней. Хорошо лечатся. После качественно проведенной терапии проходят без следа.
Средней степени. Сопровождаются повышением температуры до 38 градусов и появлением надсадного изнуряющего кашля. Очень сильно страдает самочувствие ребенка. Лечение длительное, бывают осложнения. При неэффективности проводимой терапии требуется госпитализация в детское отделение.
Тяжелые. Требуют обязательного лечения ребенка в стационаре. Опасны развитием неблагоприятных и опасных осложнений. Часто протекают с симптомами дыхательной недостаточности.
После окончания инкубационного периода появляются первые характерные признаки болезни. Выраженность таких проявлений зависит от иммунитета ребенка, возраста, а также наличия хронических сопутствующих заболеваний. Малыши раннего возраста переносят болезнь тяжелее, чем школьники.
Для острого бронхита характерны следующие симптомы:
Кашель. Может быть надсадным и приступообразным. При тяжелом течении он не прекращается даже в ночное время. Длительный кашель даже может способствовать появлению рвоты.
Повышение температуры тела до 37-39 градусов.
Покраснение горла и насморк. Характерны для вирусных и бактериальных инфекций.
Одышка. Малыши начинают учащенно дышать. Количество дыхательных движений за минуту увеличивается на 10% и более.
Шумное дыхание. При прохождении воздуха через воспаленные и плотно сомкнутые бронхи происходит усиление сопротивления. Этот процесс и вызывает шумное дыхание, которое становится слышным со стороны. В ряде случаев можно услышать даже клокочущие хрипы.
Общая слабость. Малыши становятся вялыми, менее активными. Они плохо кушают, сонливы. Постоянный кашель делает малыша очень тревожным и легко возбудимым.
Болезненность в груди при дыхании. Частый и длительный надсадный кашель приводит к появлению боли во время дыхания.
Повышенная потливость. Является проявлением сильной интоксикации.
При появлении первых симптомов болезни обязательно покажите малыша педиатру. Доктор с помощью фонендоскопа сможет выслушать специфические хрипы, которые появляются при бронхите. После проведения осмотра ребенка, врач назначит весь необходимый комплекс лечения.
Обычно для установления причины заболевания и правильного диагноза назначают:
Общий анализ крови. Повышенное количество лейкоцитов при ускоренной СОЭ говорит о наличии инфекционного процесса. Изменение параметров в лейкоцитарной формуле помогает установить предположительную причину болезни: вирусную или бактериальную.
Биохимия. Проводится для уточнения сопутствующих осложнений. Помогает определить наличие повреждения почек или других внутренних органов во время тяжелого течения болезни.
Рентгенография. Проводится у малышей старше одного года. Снимки позволяют уточнить характер повреждений, а также провести дифференциальную диагностику с другими заболеваниями.
Анализ мокроты на выявление возбудителя. Проводится обычно в первые дни заболевания. Помогает установить точную причину болезни.
Бакпосев мокроты с определением чувствительности к антибиотикам. Минус исследования — долгий срок выполнения анализа. Обычно результат готов только через 7-10 дней. Позволяет точно выявить возбудителя и установить его чувствительность к различным антибактериальным препаратам.
Определением газов крови. Измерение показателей насыщения крови кислородом проводится при тяжелом течении болезни.
Компьютерная или магнитно-резонансная томография. Эти методы применяются лишь в сложных случаях, когда диагноз бывает поставить очень трудно. Данные исследования высоко информативны и позволяют точно получить результат. Проводятся у малышей более старшего возраста, которые способны не двигаться во время всего проведения обследования.
Легкие формы болезни протекают обычно спокойно. После адекватно проведенного лечения малыш может на долгое время забыть о том, что когда-то перенес бронхит. Однако при тяжелом течении могут возникнуть осложнения. В некоторых случаях они бывают достаточно опасны.
Самым частым осложнением вирусных или бактериальных бронхитов является развитие пневмонии. Обычно она возникает у ослабленных и часто болеющих малышей. Низкий уровень иммунитета приводит к быстрому распространению воспалительного процесса в легкие. Пневмония может развиться стремительно. Это значительно нарушает состояние малыша, и утяжеляет течение болезни.
Другим, не менее опасным осложнением, является образование абсцесса – полости в легком, которая заполнена гноем. Обычно они формируются при неправильно подобранном антибактериальном лечении, а также при сильном истощении детского организма за период болезни. Лечение данного осложнения проводится только в условиях стационара.
При неправильно подобранной терапии острый бронхит может переходить в хронический. Такой вариант бывает при недостаточном долечивании. После назначения лекарственных средств малыш начинает себя чувствовать гораздо лучше уже на 3-4 день болезни.
Некоторые мамы перестают в это время давать ребенку антибиотики или противокашлевые средства, либо самостоятельно уменьшают их дозировку. Это приводит к хронизации процесса и развитию возможных обострений в дальнейшем.
Острый бронхиолит также может переходить в хронический. Эта форма болезни наиболее опасна развитием стойкого нарушения дыхания. В результате болезни происходит сильное и постоянное сужение просвета бронхов. Воздух с растворенным в нем кислородом практически не может попасть в легкие. Это приводит к развитию дыхательной недостаточности. Лечение проводится в условиях хирургического отделения.
Согласно клиническим рекомендациям, в которых дается подробное описание о том, как проводится терапия острого бронхита, для устранения неблагоприятных симптомов применяется целый спектр различных лекарственных средств.
Для лечения острого бронхита назначают:
Противокашлевые и отхаркивающие препараты. Они помогают делать мокроту более жидкой и улучшать ее отхождение. «Амброксол», «Лазолван», «Флавамед», «Синекод», «Гиделикс» помогут устранить кашель, и нормализуют дыхание. Назначаются обычно на 7-10 дней, 2-3 раза в сутки. Дозировку и кратность выбирает лечащий врач с учетом возраста и состояния ребенка.
Жаропонижающие. Применяются при достижении температуры показателей выше 38 градусов. Назначаются лекарственные средства на основе парацетамола. При длительном приеме могут вызывать побочные неблагоприятные действия.
Противовирусные. Могут назначаться в виде свечей, капель в нос или таблеток. Для активизации местного иммунитета применяется интерферон. Препарат выпускается в виде назальных капель или аэрозоля.
Антибиотики. Обычно применяются препараты широкого спектра действия. Наиболее эффективно назначать антибиотики только после проведения бакпосева мокроты на определение чувствительности к ним. Наиболее часто применяются: «Супракс», препараты цефалоспорина, «Сумамед», «Флемоксин солютаб» и другие. Курсовую дозу и длительность приема выбирает лечащий врач с учетом тяжести болезни.
Бронхолитики. Применяются при обструктивном варианте острого бронхита для устранения обструкции. Препараты на основе сальбутамола быстро снимают бронхиальный спазм и улучшают дыхание. Комбинированное средство «Беродуал» помогает справиться даже с самой тяжелой обструкцией.
Гормоны. Применяются только при аллергическом варианте бронхита. Назначаются обычно в ингаляциях. Системный прием может способствовать появлению побочных действий. При назначении гормональной терапии рекомендуется регулярно проводить спирометрию для оценки функций дыхания.
Теплое обильное питье. Способствует более быстрому удалению токсинов из организма. В качестве напитков отлично подойдут фруктовые и ягодные компоты, а также морсы и отвары. За сутки малыш должен получать не менее литра жидкости. Грудничков рекомендуется допаивать кипяченой водой.
Перкуссионный массаж. Легкие постукивающие и вибрационные движения по грудной клетке улучшают отхождение мокроты и улучшают дыхание. Можно выполнять массаж, когда ребенок лежит на кровати с опущенной головой. Такое положение способствует лучшему отхаркиванию мокроты и уменьшению кашля.
Дыхательная гимнастика. Улучшает дыхание и способствует уменьшению бронхиальной обструкции. Рекомендуется к проведению ежедневно. Длительность упражнений составляет 10-15 минут.
Источник: www.o-krohe.ru
Бронхит у детей: причины, симптомы и лечение
Бронхит – это респираторное заболевание, у которого могут быть опасные осложнения. У родителей возникает множество вопросов по поводу терапии этой болезни: в каких случаях применяются антибиотики и можно ли вылечить ребенка с помощью ингаляций и согревающих процедур. Состояние малыша может резко ухудшиться, все зависит от формы заболевания и возраста. Поэтому домашнее лечение необходимо всегда согласовывать с врачом. Чтобы ускорить выздоровление, надо поддерживать в комнате оптимальную влажность и температуру.
Содержание:
- Что такое бронхит. Виды заболевания
- Причины возникновения заболевания
- Симптомы бронхита различных типов
- Типы острого бронхита
- Симптомы простого бронхита
- Симптомы обструктивного бронхита
- Признаки бронхиолита
- Протекание бронхита у малышей разного возраста
- Диагностика бронхита
- Лечение бронхита
- Медикаменты, назначаемые детям при бронхите
- Применение народных способов при бронхите
Так называют воспаление слизистой оболочки бронхов. Заболевание имеет инфекционную и аллергическую природу. Нередко воспалительный процесс появляется на фоне простуды и гриппа. Чаще всего инфекционным бронхитом дети заболевают в холодное время года, когда иммунная защита организма слабеет.
Инфекция попадает в организм ребенка извне при вдыхании зараженного воздуха. Возможна также активизация собственной условно-патогенной микрофлоры, чему способствует переохлаждение организма, снижение иммунитета.
В зависимости от причины возникновения различают следующие виды бронхита:
- Бактериальный. Его возбудителями являются такие бактерии, как стрептококки, стафилококки, пневмококки, гемофильная и коклюшная палочки, хламидии, микоплазмы.
- Вирусный. Возникает из-за проникновения в бронхи вирусов гриппа, а также аденовирусов.
- Аллергический. Он возникает при раздражении бронхов химическими веществами, пылью или пыльцой растений, частичками шерсти животных.
Инфекционные виды заразны. Когда больной чихает или кашляет, инфекция распространяется на 10 м вокруг.
При грудном вскармливании у ребенка имеется пассивный иммунитет, то есть с молоком матери он получает защитные антитела к инфекциям. Поэтому малыши в возрасте до 1 года болеют бронхитом лишь в тех случаях, когда у них имеются отклонения в развитии органов дыхания, они родились недоношенными или организм ослаблен другими заболеваниями.
Развитие инфекции в бронхах происходит тогда, когда слизь, образовавшаяся в них в результате раздражения и воспаления слизистой, подсыхает, перекрывая дыхательные ходы. В этом случае нарушается вентиляция этих органов.
Причинами заболевания детей бронхитом являются:
- проникновение вирусов и бактерий в бронхи с воздухом, во время пребывания в контакте с больным человеком;
- попадание инфекции в дыхательные пути при облизывании игрушек и других предметов, которые малыш тянет в рот;
- заражение паразитами, попадание инфекции в бронхи через кровь;
- врожденные пороки развития органов дыхательной системы, приводящие к застою мокроты, возникновению хронических воспалительных процессов;
- пребывание в прокуренном помещении или вдыхание паров бензина, растворителей или других химических веществ;
- попадание в дыхательные пути раздражающих частиц (растительной пыльцы, тополиного пуха, шерсти) или контакт с веществами, имеющими резкий запах (стиральным порошком, косметическими средствами).
Если лечение бронхита у детей не проведено своевременно или оказалось неэффективным, то заболевание из острой формы переходит в хроническую. При этом оно длится годами, с периодическими рецидивами. Наиболее часто рецидивирующий бронхит возникает у детей 4-7 лет. Заболевание повторяется 3-4 раза в год после простуды, примерно в течение 2 лет. Приступов бронхоспазма при этом не бывает.
Вероятность возникновения осложненного заболевания повышается при наличии у ребенка воспаления аденоидов или хронического тонзиллита. Факторами, способствующими возникновению бронхита у грудного ребенка, являются раннее отлучение от груди, неподходящие санитарно-бытовые условия, наличие в доме курильщиков.
Устройство дыхательной системы у детей имеет свои особенности. Дыхательные ходы у них более узкие, благодаря чему возможно их быстрое перекрывание при возникновении отека слизистой. Врожденные пороки развития легких или бронхов проявляются сильнее у грудных малышей. После 1-1.5 лет отклонения зачастую исчезают.
Иммунитет у детей находится в стадии развития, восприимчивость к инфекциям у них повышена. Дыхательные мышцы слабее, за счет чего вентиляция дыхательных органов хуже, чем у взрослых. К тому же объем легких у детей меньше, что способствует ускоренному распространению возбудителей заболевания.
У детей недостаточно развита терморегуляция организма. Они быстрее перегреваются, легче простывают.
Примечание: Особенно быстро спазм и отек бронхов (обструкция) развивается у грудных детей. Возникающая нехватка кислорода опасна для жизни.
Существуют следующие разновидности острого заболевания:
- Простой бронхит. Проявления наиболее легкие. Симптомов нехватки воздуха не бывает.
- Обструктивный бронхит. Тяжелое и опасное состояние, при котором возможно возникновение дыхательной недостаточности.
- Бронхиолит. Происходит воспаление бронхиол (бронхиальных трубочек диаметром 1 мм, расположенных в области перехода в легкие). Это ведет к закупорке легочных сосудов, возникновению заболеваний сердца.
Бронхит любого типа начинается с появления признаков простуды, которые затем приобретают характерные особенности воспалительного процесса.
На фоне простуды у ребенка наблюдается общая слабость, головная боль, сильный сухой кашель до 7 дней. Пересыхание слизи приводит к появлению сипения в бронхах. Если воспаление поразило также гортань, то появляется лающий кашель. Происходит повышение температуры до 37°-38° (в зависимости от тяжести заболевания). Постепенно сухой кашель переходит во влажный. Появляются булькающие хрипы. Если отхождение мокроты происходит нормально, то состояние ребенка значительно улучшается. Болезнь в такой форме может продолжаться в течение 1-3 недель. Тяжесть проявлений зависит от возраста малыша, его физического развития, общего состояния здоровья.
Если болезнь запустить, то у ребенка возникают такие осложнения, как бронхиолит и пневмония. Иногда заболевание, возникающее в вирусной форме, протекает не совсем обычно. После того как вирус погибает (примерно через неделю), ребенку становится лучше, но затем состояние его резко ухудшается: поднимается температура, усиливается кашель, головная боль. Это говорит о том, что к вирусной инфекции присоединилась бактериальная, требуется срочное лечение антибиотиками.
Инфекционный процесс может быть как односторонним, так и двусторонним. Одним из признаков заболевания становится покраснение глаз из-за воспаления слизистой оболочки (конъюнктивит).
Признаки обструкции чаще всего появляются у детей младше 3-4 лет. Обычно они возникают при вирусной или аллергической форме заболевания. Основными признаками обструктивного бронхита являются шумное хриплое дыхание с удлиненным выдохом, приступообразный кашель, заканчивающийся рвотой, втяжение межреберных мышц на вдохе, вздутие грудной клетки.
При такой форме заболевания температура тела у ребенка не повышается. Обструктивный бронхит может возникнуть внезапно после того, как малыш поиграл с домашним животным (например, в гостях) или надышался краской во время ремонта.
Признаки обструкции иногда появляются примерно на 4 день заболевания гриппом или ОРЗ. Характерными являются приступы сухого кашля, не приносящего облегчения. В легких прослушиваются свистящие хрипы.
До 4 лет возможны рецидивы заболевания, затем приступы чаще всего прекращаются.
Примечание: От бронхиальной астмы обструктивный бронхит отличается тем, что симптомы дыхательной недостаточности развиваются медленно, в то время как при астме ребенок начинает задыхаться внезапно.
Часто повторяющийся обструктивный процесс любого происхождения может перейти в бронхиальную астму.
Видео: Как лечить обструктивный бронхит у детей
Основным признаком воспаления бронхиол является одышка. Вначале она возникает у ребенка, если он активно двигается, но со временем появляется и в состоянии покоя. Во время вдоха можно услышать характерное сипение. При прослушивании врач слышит хрипы в нижней части бронхов.
Как правило, при бронхиолите температура повышается до 38°-39°. Ребенку труднее сделать выдох, чем вдох. Грудная клетка и плечи приподнимаются. Лицо отекает, появляется синева. Непрекращающийся кашель со скудной мокротой не дает облегчения, вызывая боли в груди. Проявлениями этого состояния являются также сухость во рту, редкое мочеиспускание, учащенное сердцебиение.
Протекание бронхита у малышей разного возраста
Бронхит после простуды у ребенка – это нередкое явление. Иногда он протекает легко, без повышения температуры и проявляется только кашлем. В осложненных случаях температура бывает высокой, возникают спазмы бронхов и удушье.
Начинается болезнь обычно с сухого кашля. Постепенно в бронхах скапливается мокрота, которая становится слизисто-гнойной. Появляются хрипы, их можно считать признаками перехода болезни в стадию выздоровления. В этот момент важно облегчить выведение мокроты наружу, очистку бронхов от инфекции. Детям постарше это сделать легче, так как они уже понимают, что нужно откашливаться и выплевывать мокроту.
Маленькому ребенку не всегда удается сделать это самостоятельно. Родители могут ему помочь, например, перевернув его на другой бочок. При этом мокрота перемещается по стенкам бронхов, вызывая их раздражение и возникновение кашля.
У грудных детей из-за трудностей с отхождением слизи из бронхов и ее застоя чаще основными признаками являются приступы сильного кашля с одышкой. В возрасте 2-6 месяцев заболевание, как правило, возникает в форме бронхиолита.
Обычно выздоровление после неосложненного бронхита наступает через 7-8 дней. Если бронхит осложняется обструкцией, то он может проявляться в течение нескольких недель, переходить в пневмонию.
По характеру кашля и виду отделяемой мокроты врач определяет, какого типа бронхит возникает у ребенка. Мокрота белого цвета характерна для вирусного воспаления, а зеленовато-желтый оттенок у нее появляется при бактериальном воспалении бронхов. При аллергическом бронхите откашливаются комочки прозрачной слизи.
Во время осмотра и прослушивания грудной клетки определяется наличие таких симптомов бронхита у детей, как сиплое дыхание, затрудненность выдоха, вздутие грудной клетки, втягивание мышц в межреберной области.
С помощью общего анализа крови определяется количество лейкоцитов, устанавливается наличие воспалительного процесса.
При опасных осложнениях (тяжелых приступах кашля, сопровождающихся высокой температурой больше 3 дней) делается рентген легких. При этом используется оборудование с пониженной дозой радиоактивного излучения. Проводится пневмотахометрия. С помощью специального прибора исследуется проходимость дыхательных путей на вдохе и выдохе.
При наличии признаков инфекционного заболевания делается анализ мокроты для установления типа возбудителя инфекции. Для диагностирования бронхиолита у грудных детей проводят гистологическое исследование мокроты на наличие характерных вирусов, способных обитать в бронхах и легких, так называемой респираторно-синцитиальной инфекции. Важным признаком воспаления бронхов у грудного малыша является цианоз (синюшность кожи и слизистых оболочек), который появляется в результате сердечной и легочной недостаточности.
Для постановки диагноза имеет значение наличие характерных хрипов и одышки, а также частота и сила сердцебиений.
Сильный кашель может возникать и при других заболеваниях, таких как пневмония, ларингит, туберкулез. Его причиной может быть врожденная патология функционирования дыхательной системы, попадание инородного тела в трахею. Диагностика позволяет подтвердить наличие бронхита, назначить правильное лечение.
Видео: Доктор Е.Комаровский о причине и лечении бронхита
Прежде всего, родители должны помнить о том, что ни в коем случае недопустимо заниматься самолечением. Как подчеркивает педиатр Е.Комаровский, маленькому ребенку при бронхите может навредить не только бесконтрольный прием медикаментозных препаратов, но и неправильное применение домашних процедур.
Госпитализация проводится в тех случаях, когда острый бронхит протекает в осложненной форме (при наличии одышки, высокой температуры, затруднениях при приеме пищи и воды). В домашних условиях при лечении простого бронхита ребенок должен находиться в постели, если у него высокая температура. Как только она нормализуется, ребенку необходимы прогулки на свежем воздухе.
Нужно часто поить теплым чаем, компотом (потребление жидкости должно быть увеличено в 1.5 раза по сравнению с обычным). Это способствует разжижению мокроты и выведению ее из бронхов. Для питья можно готовить травяные чаи (липовый, мятный). Полезно пить щелочную минеральную воду, которая поможет уменьшить вязкость мокроты. Грудного ребенка как можно чаще прикладывают к груди, дополнительно поят водой.
Тепловые процедуры (ингаляции, горчичники, ванночки для согревания ног, растирание грудной клетки) можно проводить только при отсутствии повышенной температуры тела.
Медикаменты, назначаемые детям при бронхите
Противовирусные препараты, такие как арбидол, анаферон, гриппферон, интерферон, при остром бронхите врач назначает с учетом возраста и веса ребенка.
Антибиотики при бронхите оказывают эффективное действие только в том случае, когда заболевание имеет бактериальную природу. Их назначают, когда густая мокрота окрашена в желто-зеленый цвет, при этом наблюдается высокая температура, затрудненное дыхание, симптомы интоксикации организма (тошнота, сильная головная боль, слабость, нарушение сна). О наличии бактериального процесса можно говорить, если симптомы заболевания не ослабевают в течение 10 дней после начала противовирусного лечения. Антибиотики необходимы, если у ребенка возникает бронхиолит и существует угроза перехода его в пневмонию. Обычно детям назначаются азитромицин, зиннат, супракс, сумамед.
Средства от кашля. Применяются препараты следующих видов:
- отхаркивающие (пертуссин, экстракт корня солодки, отвары некоторых трав);
- средства, разжижающие мокроту, такие как бромгексин, лазолван, либексин.
Предупреждение: Малышам до 2 лет давать отхаркивающие средства ни в коем случае нельзя. Их прием усилит приступ кашля. Разжиженная мокрота может попасть в дыхательные пути и в легкие, что приведет к еще более серьезным осложнениям.
Жаропонижающие средства. Применяются панадол (парацетамол), нурофен (ибупрофен), ибуклин в виде таблеток, суспензий, свечей – в формах, удобных для детей любого возраста.
Антигистаминные препараты (зиртек – для детей старше 6 месяцев, эриус – с 1 года, кларитин – с 2 лет). Они используются при лечении аллергического бронхита у детей.
Препараты для ингаляции. Используются при обструктивном остром бронхите. Процедуры проводятся с использованием специального ингалятора. Применяются такие средства, как сальбутамол, атровент.
В качестве дополнительных процедур назначаются массаж грудной клетки, лечебная дыхательная гимнастика, физиотерапевтическое лечение (ультрафиолетовое облучение, электрофорез). Процедуры не проводятся в период обострения болезни.
Применение народных способов при бронхите
Народные лекарства на основе природных компонентов помогают облегчить состояние ребенка при бронхите, провести профилактическое лечение для предотвращения рецидивов, укрепления иммунитета. Такие средства после согласования с врачом принимают в качестве дополнения к медикаментозному лечению.
Примечание: Известный Московский врач, главный пульмонолог России профессор Л. М. Рошаль настоятельно рекомендует при хроническом бронхите использовать «Монастырский сбор», составленный из 16 трав (шалфей, череда, полынь и другие). Травяные средства, горчица, мед и другие лекарственные компоненты, используемые в народной медицине, у многих людей вызывают аллергию. Поэтому их можно использовать не всем.
В качестве отхаркивающего средства можно применять отвар мать-и-мачехи, хорошо успокаивает кашель при простом бронхите отвар зверобоя, оказывающий бактерицидное и противовоспалительное действие. Известным лекарством от кашля при бронхите, пневмонии считается печеная редька с медом, овсяный отвар. Помогают также содовые ингаляции.
К эффективным домашним методам лечения можно отнести процедуры согревающего и отвлекающего действия (применяются ножные ванночки, горчичники, банки, согревающие компрессы на правую сторону груди).
Важнейшей мерой профилактики бронхита является своевременное лечение простуды, насморка, инфекционных заболеваний горла и верхних дыхательных путей. Ребенка необходимо закаливать, приучать к занятиям физкультурой, он должен много времени проводить на свежем воздухе. В питание круглый год необходимо добавлять витамины.
Родителям важно позаботиться о том, чтобы в квартире был всегда чистый, прохладный, достаточно влажный воздух.
Источник: prosto-mariya.ru
 NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.
NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.