Гусева Надежда Андреевна
Врач пульмонолог, научный сотрудник ФГУ НИИ пульмонологии ФМБА России, врач терапевт, функциональная диагностика легких
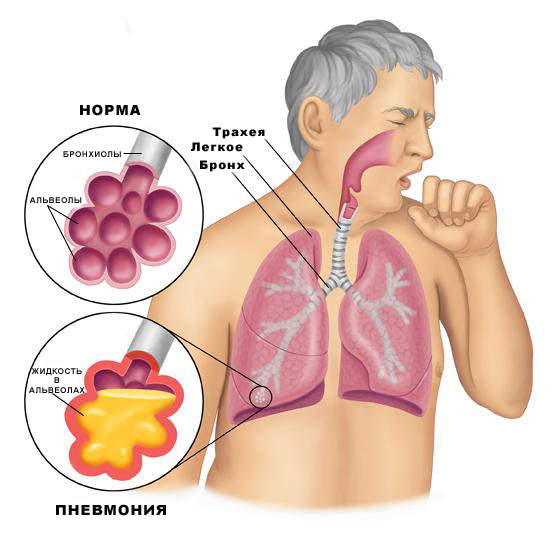
Пневмония или воспаление легких – это воспаление альвеол, составляющих легочную ткань в результате инфекции. Альвеолы – это воздушные мешочки. Из низ и бронхов формируются легкие.
Когда-то пневмония была одной из главных причин смерти, но сейчас большинство людей выздоравливают благодаря эффективному лечению антибиотиками. Для проведения эффективной и грамотной терапии часто даже не надо ложиться в больницу. Таблетированные формы антибиотиков в настоящее время настолько эффективны, что легко справятся с нетяжелым и неосложненным течением пневмонии в домашних условиях.
Однако, и в настоящее время от пневмонии все же можно погибнуть. Чаще всего гибнут от данного заболевания старики, люди с тяжелыми хронически заболеваниями или младенцы. Это происходит из-за слабо развитого у них иммунитета. Некоторые формы пневмоний стало трудно лечить из-за повышенной устойчивости к ним бактерий. Это связано с бесконтрольным, по любому поводу и без повода, приему антибиотиков, особенно распространенному в нашей стране.
Причины
Чаще всего пневмония поражает маленьких детей и пожилых людей. У них же она дает наибольшее количество осложнений. Причиной воспаления легких часто является не только бактериальная инфекция, но и другие микроорганизмы, включая простейшие, грибы и вирусы.
В других случаях вдыхание химических веществ (ацетон, цемент и другие) или рвотных масс вызывает ожог слизистой дыхательных путей, а затем незащищенную поверхность легких атакуют микроорганизмы , и также развивается пневмония.
Большая часть пневмонии у людей без сниженного иммунитета в настоящее время вызывается пневмококком. Эта форма пневмонии часто является осложнением после ОРВИ. Другими наиболее частыми возбудителями пневмонии у практически здоровых людей могут быть легочные микоплазма или хламидия. Эта инфекция передается воздушно-капельным путем и поражает несколько человек, живущих или работающих в одном помещении. Хорошо распространяются эти возбудители и через общую систему кондиционирования.
Причиной пневмоний у пациентов, длительно находящихся в больнице и стариков, часто бывает стафилококк. Этот тип пневмоний чаще всего является осложнением гриппа, приводит к распаду легочной ткани и формированию в ней абсцессов (гнойников).
Синегнойная палочка и Клебсиелла, так же часто являются возбудителями пневмоний, развившихся в стационаре и имеют крайне тяжелое течение.
Причиной пневмонии могут стать и вирусы гриппа. В этом случае пневмония развивается стремительно с нарастающей одышкой, и лечится только в условиях стационара.
В редких случаях пневмонию вызывают простейшие и грибы.Эти инфекционные агенты поражают людей с резко ослабленным иммунитетом. Например, пневмоцистная пневмония развивается у больных СПИДом или людей, получающих химеотерапию.
Существует еще одна форма пневмонии, которая называется аспирационная. Ее причиной является попадание рвотных масс в дыхательные пути и присоединение затем бактериальной инфекции. Такая пневмония встречается преимущественно у алкоголиков, у пожилых людей с нарушением глотательного рефлекса (часто после перенесенного инсульта или черепно-мозговой травмы) или при выраженном забросе содержимого желудка в пищевод, затем в глотку и трахеобронхиальное дерево. Это часто происходит при серьезных заболеваниях желудка и пищевода (например, короткий пищевод, удаление части желудка).
Механизм развития пневмонии.
Как же развивается воспаление легких?
При снижении иммунитета или при очень агрессивном инфекционном возбудителе вирусы или бактерии попадают в трахеобронхиальное дерево, а затем, при слабости легочной защиты, и в легочную ткань. Начинается воспаление сначала в отдельных альвеолах, они заполняются клетками крови и жидкостью, которая проникает в них через поврежденные инфекцией стенки легочных сосудов. Сначала, это защитная реакция организма на проникший в дыхательную систему агрессор. А затем, если сил у организма не достаточно, развивается воспаление легких.
Обычно при пневмонии поражается одно легкое, но в тяжелых случаях возможна и двухсторонняя пневмония.
Симптомы.
У пневмонии, развившейся у практически здорового человека начало обычно быстрое, симптомы начинаются с повышения температуры и развиваются в течение нескольких часов.
- Кашель сухой или с мокротой. При этом мокрота чаще всего имеет желтый или зеленоватый характер (признак бактериального воспаления).
- Боль в грудной клетке, усиливающаяся при вдохе и кашле.
- Нехватка воздуха при физической нагрузке или в покое.
- Высокая температура, озноб.
Такая картина развития воспаления легких наблюдается у практически здоровых людей.
Если иммунитет человека снижен, то симптомы могут носить не столь яркий характер. Человек может чувствовать в течение нескольких дней лишь небольшое недомогание, температура сохраняется нормальной или повышается только до 37,2-37,4. Затем может присоединиться небольшой кашель со скудной мокротой, нехватка воздуха при нагрузке. У стариков к этим симптомам может присоединиться ухудшение течения других хронических заболеваний, которыми они страдают. Например, сахарного диабета, гипертонической болезни.
Осложнения.
Воспаление легких может из легочной ткани перейти на плевру. Плевра – это двухслойные листки, которые покрывают легкие и отделяют их от грудной клетки. Воспаление этих листков называется плевритом. При тяжелом течении пневмонии между ними начинает скапливаться жидкость, которая сдавливает легкие и затрудняет дыхание.
В легочной ткани на фоне пневмонии может развиться нагноение и сформироваться абсцесс. В полость этого гнойного мешка крайне плохо проникают антибиотики, зато скопившиеся там продукты жизнедеятельности бактерий хорошо всасываются в кровь и могут привести к ее заражению или сепсису.
При обширном поражение легочной ткани может развиться дыхательная недостаточность.
Диагностика.
Однозначный диагноз воспаления легких можно поставить только после проведения рентгена органов грудной клетки или компьютерной томографии легких. Последний метод более точен и может показать даже начинающиеся изменения в легочной ткани, а также развитие осложнений.
Для уточнения степени воспалительного процесса сдают клинический анализ крови, С-реактивный белок. Для определения вида возбудителя, вызвавшего воспалительный процесс необходимо сделать посев мокроты и сдать кровь на антитела к тем или иным возбудителям ( чаше всего это касается микоплазмы или хламидии).
Лечение.
Если человек находится в хорошем физическом состоянии, если у него нетяжелое течение пневмонии, то можно проводить лечение в домашних условиях.
Лечение в стационаре необходимо только в тяжелых случаях пневмонии, а также у детей и стариков с ослабленным иммунитетом. Во всех этих случаях терапия остается той же, что и на амбулаторном этапе лечения, изменяется только форма введения антибиотика на внутримышечную или внутривенную. Как только состояние пациента улучшается, его переводят на таблетированные антибиотики.
При развитии осложнений часто необходима помощь торокальных хирургов для удаление жидкости из плевральной полости или для удаления или дренирования (вскрытия) абсцесса легкого.
Источник: integramed.info
Пневмония: причины, симптомы, диагностика, лечение.
Карнаушкина Мария Александровна
Доктор медицинских наук, врач-пульмонолог, доцент кафедры госпитальной терапии №2 МГМУ им. Сеченова, преподаватель кафедры ФПДО
Поскольку воздух вдыхается через нос и рот, на дыхательные пути постоянно воздействуют микроорганизмы (вирусы, бактерии), способные вызвать заболевание пневмонии. Однако организм здорового человека обычно в состоянии противодействовать инфекции. Анатомические особенности строения носа и зева, иммунная система, способность кашлять, а также похожие на волоски структуры, названные реснитчатым эпителием, составляют единый комплекс системы защиты легких. Пневмония может развиться, если иммунная защита ослаблена или микроорганизмы особенно агрессивны.
Группы риска
Некоторые группы населения находятся в большем риске развития внебольничных пневмоний. К ним относятся люди:
- Старше 65 лет;
- Курильщики;
- Плохо питающиеся;
- Страдающие хроническими заболеваниями легких (муковисцидоз, астма, хроническая обструктивная болезнь легких (ХОБЛ));
- Имеющие диабет и ишемическую болезнь сердца (ИБС);
- Имеющие ослабленную иммунную систему из-за ВИЧ, пересадки органа, химиотерапии или длительного использования стероидов;
- Алкоголики и наркоманы;
- Недавно перенесшие вирусную инфекцию верхних дыхательных путей.
Причины пневмонии
Пневмония может быть вызвана множеством микроорганизмов, включая вирусы, бактерии и, реже, грибы. Наиболее распространенная причина внебольничной пневмонии — бактерия Streptococcus pneumoniae или пневмококк (pneumococcus). Вирусы (вирус гриппа), по различным оценкам, являются причиной внебольничной пневмонии у взрослых почти в 20 процентах случаев. Грибы редко вызывают пневмонии у пациентов с хорошей иммунной системой. Люди с иммунодефицитом (т.е. с ВИЧ, после пересадки органов или после химиотерапии) подвержены более высокому риску грибковой инфекции. Наиболее частой причиной тяжелой пневмонии грибковой этиологии является Микоплазма.
Симптомы пневмонии
Общие симптомы пневмонии включают:
- боль в грудной клетке,
- одышку,
- боль при дыхании и при кашле,
- учащенное сердцебиение и дыхание,
- тошноту,
- рвоту,
- кашель с мокротой зеленого или желтого цвета.
Иногда мокрота имеет ржавую окраску. У большинства людей при пневмониях возникает лихорадка (температура свыше 38ºC), хотя у пожилых людей наличие лихорадки не обязательный симптом. У пациента может быть озноб и расстройства сознания.
Диагноз пневмонии
Пневмония обычно диагностируется на основании клинико-лабораторного обследования и рентгенографии или компьютерной томографии легких (КТ).
Рентген грудной клетки — наиболее простой и информативный вид обследования при подозрении на пневмонию.
Исследование мокроты – бактериологическое и микроскопическое исследование образца мокроты, собранной при откашливании. Исследование мокроты проводиться для идентификации бактерий, которые вызвали пневмонии и могут помочь определить, какой антибиотик предпочтителен.
Исследование крови — общий клинический анализ крови позволяет выявить увеличение количества лейкоцитов, подтверждая наличие бактериальной инфекции у пациента с пневмонией. Увеличенное число нейтрофилов — индикатор присутствия бактериальной инфекции, включая пневмонию.
Гемокультура – бактериологическое исследование образцов крови. Используется, чтобы определить, распространилась ли инфекция при пневмонии от легких в кровоток. Для этого берутся образцы крови из вены, и проводиться ее посев на питательных средах. Обычно в кровотоке не должно быть никаких бактерий. Гемокультуры используются, чтобы идентифицировать бактерии — возбудители пневмонии, и выбрать антибиотик.
Пневмония может уменьшить количество кислорода в крови. Уровень кислорода быстро и эффективно измеряется при помощи пульсоксиметра, а при тяжелых состояниях измеряется кислород в артериальной крови.
Лечение пневмонии
Цель лечения пациентов с внебольничной пневмонией состоит в том, чтобы вылечить инфекцию и предотвратить осложнения.
Большинство пациентов эффективно лечат от пневмонии дома с применением пероральных (таблетированных) антибиотиков. Люди, находящиеся в группе риска, могут быть госпитализированы. Госпитализированным пациентам обычно поводят антибиотикотерапию в режимах внутривенного или внутримышечного введения. Длительность госпитализации с пневмонией зависит от целого ряда факторов, включая имеющиеся хронические болезни легких, ослабленную иммунную систему или пневмония более чем в одном сегменте легких (мультилобарная пневмония). Такие пациенты нуждаются в более длительной госпитализации.
Выбор антибиотика
Для лечения пневмонии применяются различные антибиотики в разных режимах. Критерии выбора антибиотика — максимальный антибактериальный эффект в оптимальные сроки с учетом тяжести пневмонии. Применение одного и того же антибиотика в течение прошедших трех месяцев может привести к развитию резистентности (нечувствительности) у бактерий, вызвавших пневмонию.
Ожидаемое выздоровление
Пациент с пневмонией, при правильном выборе антибиотика, обычно отмечает улучшении после трех — пяти дней лечения антибиотиками. Основные признаки улучшения – это снижение температуры тела и уменьшение кашля. Усталость и постоянный, но более умеренный, кашель могут продлиться в течение одного месяца, хотя большинство людей в состоянии возобновить свою обычную деятельность в течение недели после того как пневмония отступила.
Все пациенты, независимо от места лечения (дом или больница), должны проявить заботу о себе во время периода восстановления. Это включает полноценный отдых ночью и, при потребности, в дневное время. Пациенты должны выпивать достаточное количество жидкости, чтобы избежать обезвоживания. Жестких рекомендаций по объему потребляемой жидкости во время пневмонии (вода, чай, минеральная вода) нет, но жажда — хороший и надежный индикатор потребности человека в воде.
Курс антибиотиков должен быть закончен по рекомендации врача, а не по ощущениям или умозаключению самого пациента. Спустя четыре — шесть недель после выявления пневмонии необходимо посетить врача. Это нужно для того, чтобы исключить возможные осложнения.
Осложнения пневмонии
При правильно подобранном курсе лечения возможно успешное выздоровление без развития осложнений. Однако велика вероятность возникновения осложнений пневмонии у пациентов из групп риска.
- Плеврит, гидроторакс-накопление жидкости в плевральной полости. При инфицировании этой жидкости может развиться гнойный процесс в плевре (эмпиема).
- Абсцесс — скопление гноя в области поражения пневмонией легкого.
- Бактериемия — процесс, при котором инфекция из легких попадает в кровоток. Это — серьезное осложнение, так как инфекция может распространиться по кровотоку к другим органам.
- Смерть. Хотя большинство людей выздоравливает от пневмонии, но все же для некоторых это заболевание может стать смертельным. Cмертность от внебольничной пневмонии составляет около трех процентов.
Когда обратиться за помощью?
Любой, кто подозревает у себя пневмонию, должен обратиться за медицинской помощью как можно скорее. Пневмония — тяжелое заболевание, которое может быть опасно для жизни, особенно для людей старше 65 лет, страдающих алкоголизмом или имеющих серьезные хронические болезни и ослабленную иммунную систему.
Если у пациента возникли ниже перечисленные симптомы пневмонии или их комбинация, необходимо срочно обратиться к врачу:
- Высокая температура тела, лихорадка;
- Постоянный кашель с мокротой;
- Одышка при обычной нагрузке;
- Боль в груди при дыхании.
Поскольку пневмония распространяется воздушно- капельным путем, больной пневмонией должен ограничить свои контакты с окружающими и пользоваться защитной маской.
Если у Вас есть подозрение на Пневмонию (воспаление легких) , обязательно обратитесь за помощью к специалистам.
В нашем центре Вы можете получит оперативную консультацию лучших специалистов в данной области в комфортных условиях нашей поликлинической базы, либо на ДОМУ, а так же пройти все необходимые исследования.
Три причины обращения к нам при пневмонии:
- только у нас консультируют пульмонологи института пульмонологии Москвы
- только у нас профессионально, с методической точностью проводятся все дыхательные тесты
- мы знаем, что такое сервисное сопровождение
Источник: integramed.info
Пневмония у детей: симптомы и лечение
Воспаление легких (пневмония) – тяжелое инфекционное заболевание, которому подвержены люди всех возрастов. И дети не являются исключением. В последнее время наблюдается увеличение количества острых инфекционных заболеваний органов дыхания, и воспаление легких является самым опасным из них. Поэтому родители должны понимать, что это такое – пневмония, как распознать эту болезнь, и что делать в случае ее появления у ребенка.
Описание
Опасность болезни связана с той важной ролью, которую играют легкие в организме человека. Ведь легкие выполняют функцию доставки кислорода в ткани организма и, следовательно, поражение столь важного органа может иметь тяжелые последствия.
В легкие поступает кислород из верхних дыхательных путей во время вдоха. В специальных пузырьках легких – альвеолах происходит процесс обогащения крови кислородом. Одновременно из крови в альвеолы поступает углекислый газ, который выбрасывается наружу при выдохе. Внутренняя поверхность легких имеет слизистую оболочку, назначение которой — защищать легкие от негативных внешних воздействий.
Каждое легкое состоит из 10 сегментов, которые сгруппированы в доли – в правом легком их три, в левом – два. При воспалении легких инфекционный процесс поражает внутренние структуры легких, что значительно затрудняет процесс дыхания и газообмена. А это может отражаться и на других органах, прежде всего, на сердце.
Газообмен отнюдь не исчерпывает функции легких в организме. Также они участвуют в следующих процессах:
- регулирование температуры тела,
- фильтрация вредных веществ ,
- регулирование количества жидкостей и солей,
- очищение крови,
- выведение токсинов,
- синтез и нейтрализация белков и жиров.
При инфекционных заболеваниях желудочно-кишечного тракта, отравлениях, травмах и ожогах во много раз возрастает нагрузка на легкие, и они могут не справляться с выведением токсинов из организма. Это может спровоцировать инфекционный процесс в легких.
Разновидности воспаления легких
В отличие от других заболеваний органов дыхания доля случаев, имеющих чисто вирусную этиологию, невелика. Примерно в 80% случаев речь идет о поражении легких различными штаммами бактерий. В детском возрасте основная масса заболеваний пневмонией связана с тремя типами бактерий – пневмококком, микоплазмой и легочной хламидией. Однако и бактерии других видов также могут стать источником заболевания.
В их число входят стафилококки, стрептококки, клебсиеллы, гемофильная палочка, кишечная палочка, синегнойная палочка, микобактерии туберкулеза и некоторые другие. Гораздо реже легкие страдают от воздействия патогенных грибков, еще реже могут наблюдаться пневмонии, вызванные гельминтами.
По возрастным группам возбудители также распределяются неравномерно. Пневмония у грудных детей и у детей дошкольного возраста чаще всего вызвана пневмококками. В младшем школьном возрасте дети чаще подвержены микоплазменной пневмонии. Подростки чаще всего болеют пневмонией, вызываемой хламидиями.
По размерам и форме области воспаления пневмония делится на:
- очаговую,
- сегментарную,
- сливную,
- крупозную,
- левостороннюю,
- правостороннюю.
При очаговой пневмонии существуют лишь отдельные очаги воспаления размером около 1 см, а при сливной эти очаги сливаются вместе. При сегментарной пневмонии поражается один из сегментов легких. При крупозном типе воспаления легких патологическим процессом охватывается вся доля.
Бактерии в дыхательных путях. Фото: Kateryna Kon
При бронхопневмонии затрагиваются не только ткань легких, но и слизистая оболочка бронхов. Обычно бронхопневмония является следствием бронхитов.
Реже встречается чисто вирусная пневмония. Возбудителями данной формы болезни могут являться вирусы гриппа, парагриппа, аденовирусы. Двусторонняя пневмония чаще всего вызывается пневмококками и гемофильной палочкой. Атипичная пневмония у ребенка чаще всего вызывается микоплазмами и хламидиями. Этот вид пневмонии может длиться дольше, и тяжело поддается лечению антибиотиками.
Больничная пневмония чаще всего вызывается стафилококками, синегнойной палочкой и клебсиеллой.
Особенности воспаления легких в детском возрасте
Левосторонняя пневмония у ребенка чаще всего протекает тяжелее, чем правосторонняя. Это обусловлено тем, что легкие имеют ассиметричное строение, и с левой стороны дыхательные пути уже, чем с правой. Это обстоятельство затрудняет выведение слизи и способствует укоренению инфекции.
Хорошо известно, что дети подвержены пневмонии чаще, чем взрослые. У этого факта есть несколько причин. Прежде всего, у маленьких детей довольно слабый иммунитет по сравнению с взрослыми. А вторая причина заключается в том, что органы дыхания у ребенка не столь развиты как у взрослого. Кроме того, узость дыхательных ходов у детей обуславливает застой в них слизи и затрудняет ее выведение.
Также у грудных детей обычно осуществляется дыхание при помощи движений диафрагмы, на которые влияет состояние желудочно-кишечного тракта. Нарушение его работы, выражающееся, например, во вздутии живота, немедленно отражается на легких – в них возникают застойные явления, приводящие к повышению количества болезнетворных микроорганизмов. У грудных детей также относительно слабая дыхательная мускулатура, которая не позволяет им эффективно откашливать мокроту.
Симптомы пневмонии у ребенка
Как проявляется пневмония? Симптомы пневмонии у детей разного возраста несколько отличаются. Однако стоит отметить, что при всех видах пневмонии отмечается такой симптом, как дыхательная недостаточность. Она выражается, прежде всего, в учащении дыхания при пневмонии, чего обычно не бывает при инфекционных заболеваниях верхних дыхательных путей. В норме соотношение пульса и частоты дыхания составляет 3 к 1. Однако при пневмонии соотношение может достигать 2 к 1 и 1 к 1. То есть, если пульс у ребенка – 100, то частота дыхания может составлять более 50 вдохов в минуту. Несмотря на повышенную частоту дыхания, оно обычно поверхностное, неглубокое.
Как еще можно определить дыхательную недостаточность? Существует и ряд других признаков, свидетельствующих о ней, например, посинение кожных поверхностей, прежде всего, в области носогубного треугольника. Иногда может наблюдаться бледность кожных покровов.
Во-вторых, при воспалении легких существует и другой характерный признак – высокая температура. Уровень гипертермии при пневмонии обычно значительно выше, чем при прочих респираторных заболеваниях и может достигать +39-40ºС. Однако этот симптом может наблюдаться не при всех видах пневмонии. Признаки атипичной пневмонии у ребенка включают субфебрильную температуру или температуру несколько выше +38ºС. Иногда может наблюдаться и такой сценарий заболевания, когда температура в первые дни повышается до высоких значений, а затем снижается. Кроме того, у детей до года из-за несовершенства иммунной системы температура также может оставаться в пределах субфебрильной даже при тяжелейших формах пневмонии.
Признаки пневмонии у ребенка включают и другие респираторные симптомы. Прежде всего, это кашель. Как правило, он может наблюдаться в том случае, если инфекцией затронуты не только легкие, но и бронхи, что чаще всего и бывает на практике, а также в том случае, если пневмония является осложнением ОРЗ. Кашель может быть разнообразным, но как правило, он не совсем сухой, а связан с отхождением мокроты. Или же в первые дни заболевания появляется сухой кашель, а затем он переходит в кашель с отхаркиванием мокроты. Многообразием проявлений отличается двусторонняя крупозная пневмония. У детей симптомы при данной форме заболевания включают не только кашель, но «ржавую» мокроту, включающую эритроциты из поврежденных мелких капилляров.
При развитии пневмонии у ребенка симптомы будут включать признаки интоксикации – головные боли, тошнота, головокружение. При некоторых видах пневмонии у детей симптоматика может включать боли в груди, иногда в области подреберья.
Симптомы пневмонии у грудного ребенка могут быть не столь сильно выражены, как у детей старшего возраста. Часто симптомы пневмонии у грудных детей включают лишь субфебрильную температуру и кашель (в некоторых случаях может и отсутствовать). Поэтому распознавание недуга в возрасте до года затруднено. Следует обращать внимание на косвенные симптомы – низкий тонус мышц, вялость, отказ от груди, беспокойство, частые срыгивания.
Причины возникновения
По причинам возникновения пневмония делится на первичную и вторичную. К первичным пневмониям относятся случаи заболевания, которые возникают непосредственно от заражения болезнетворными микроорганизмами. К вторичным пневмониям относятся случаи заболевания, представляющие собой осложнения других респираторных заболеваний – ОРВИ, бронхита, гриппа, ангины, и т.д.
В большинстве случаев речь идет о вторичных заболеваниях. Надо отметить, что вирусные респираторные заболевания очень часто провоцируют возникновение пневмоний и подготавливают для них почву тем, что они ослабляют иммунитет и понижают защитные свойства бактерицидной мокроты, образующейся в легких.
Довольно редко пневмония переносится от человека к человеку воздушно-капельным путем. Как правило, возбудители заболевания уже обитают в организме, задолго до его начала, и просто ждут своего часа, чтобы начать свое наступление на легкие. Спусковым крючком, способным спровоцировать активизацию патогенной микрофлоры, может быть инфекционное заболевание верхних дыхательных путей, грипп, ослабление иммунитета, например, в результате переохлаждения организма.
В особую группу случаев заболеваний пневмонией входят так называемые госпитальные инфекции. Они возникают в стационарах, в том случае, если больные лечатся от других заболеваний. Госпитальные пневмонии вызываются особыми, госпитальными штаммами бактерий, имеющих повышенную устойчивость к традиционным антибиотикам.
Таким образом, пневмонию могут вызвать и застойные явления в легких, связанные с долгим постельным режимом. У маленьких детей застой в легких может вызываться и кишечными инфекционными заболеваниями, при которых появляется вздутие живота и нарушается нормальная вентиляция легких. Также возникновению пневмонии может способствовать частое срыгивание пищи ребенком, при котором рвотные массы с содержащимися в них кишечными патогенными микроорганизмами могут частично попадать в легкие.
Если пневмония возникает у новорожденных, то этому могут быть две основные причины – либо ребенок заразился непосредственно в роддоме, либо был инфицирован уже в утробе матери.
Прочие факторы, способствующие заболеванию:
- стрессы,
- авитаминозы,
- неправильное питание,
- пассивное курение окружающих.
Диагностика
У ребенка острая пневмония может диагностироваться лишь врачом. При первых признаках пневмонии у ребенка следует вызвать терапевта. Опытный врач может определить очаг воспаления при помощи прослушивания шумов и хрипов в легких и простукивания грудной клетки. Также для распознавания болезни используются и прочие диагностические признаки: дыхательная недостаточность, характер гипертермии, поражение верхних дыхательных путей.
Однако для того, чтобы однозначно поставить диагноз и определить местоположение очага заболевания в большинстве случаев требуется рентгенография. На рентгеновском снимке прекрасно видны степень поражения легких и область распространения патологического процесса. Именно этот признак является наиболее важным при диагностике.
Тем не менее, рентген далеко не всегда позволяет определить возбудителя заболевания. А ведь от этой информации во многом зависит стратегия лечения. Для этой цели используются бактериологические анализы – выделение антител к возбудителю или самих возбудителей из крови и капелек мокроты. Правда, далеко не всегда удается однозначно определить возбудителя, поскольку в мокроте может содержаться сразу несколько потенциально патогенных микроорганизмов. Кроме того, принимается во внимание нарушение лейкоцитарной формулы, увеличение уровня СОЭ (20 мм/ч и более), снижение гемоглобина. Однако значительное увеличение количества лейкоцитов сопровождает не все виды пневмонии. Максимальное увеличение количества лейкоцитов наблюдается при хламидийных инфекциях (30 000 на мкл).
Прогноз
В большинстве случаев пневмонии у детей, при условии своевременного обращения к врачу прогноз благоприятный. Серьезную опасность для жизни представляют пневмонии у новорожденных и грудных детей, особенно у недоношенных. Также опасны своими тяжелыми осложнениями пневмонии, вызванные стафилококками и стрептококками, а также синегнойной палочкой. В большинстве случаев при правильном лечении вероятность осложнений невелика.
Осложнения
Воспаление легких у ребенка в возрасте 2 года может принимать тяжелые формы и перекидываться на другие органы.
Среди наиболее распространенных осложнений стоит назвать абсцесс легкого, деструкцию легочной ткани, плеврит, попадание воздуха в область плевры.
Осложнения при пневмонии у детей, оказывающие влияние на другие органы:
- сердечная недостаточность,
- сепсис и септический шок,
- менингит,
- миокардит,
- эндокардит,
- перикардит,
- нарушение свертываемости крови.
Лечение
Лечение острой пневмонии у ребенка может проводиться как в стационаре, так и в домашних условиях. Выбор того или иного варианта делается врачом, исходя из таких факторов:
- возраст ребенка,
- состояние больного,
- предполагаемый тип заболевания,
- возможность родителей обеспечить должный уход за ребенком,
- наличие курящих в семье.
Если не вылечить острую пневмонию, то она может перейти в хроническую, длящуюся до полугода.
Лечение бактериальной пневмонии у ребенка осуществляется в основном при помощи антибиотиков. Разумеется, во время первого осмотра у врача зачастую нет возможности точно установить тип возбудителя. Поэтому сначала назначаются антибиотики общего действия или же выбирается антибиотик на основе приблизительных предположений. Впоследствии, по мере того, как будут накапливаться диагностические данные, это назначение может быть либо отменено, либо подтверждено. Эффективность антибиотика оценивается в первые дни после назначения, обычно спустя 2-3 дня. Как понять, подействовал ли препарат? Если на фоне его приема происходят улучшения состояния пациента – снижение температуры, ослабление симптомов, свидетельствующих о легочной недостаточности, то медикаментозная терапия данным препаратом продолжается. Если же улучшений не наступает, то используется другой препарат. К этому времени у врача уже могут быть в распоряжении данные о природе инфекции, которые могут помочь ему сделать правильный выбор.
Далеко не всякий антибактериальный препарат может использоваться при лечении пневмонии у детей. Среди препаратов, эффективных при пневмонии и разрешенных в педиатрической практике, наибольшее распространение получили антибиотики группы цефалоспоринов и макролидов. Однако возможен и выбор других препаратов – пенициллинов, сульфаниламидов, амоксициллинов. Реже используются фторхинолоны и тетрациклины, лишь в случае тяжелых осложнений и неэффективности других средств. Стоит учитывать и возраст ребенка, например, в 3 года могут подойти одни препараты, а в 1 год – уже нет.
Выбор препарата – непростое дело, и он должен осуществляться не наобум, людьми, не обладающими сведениями о свойствах антибиотиков, а квалифицированным специалистом, обладающим большим практическим опытом и способным учесть все факторы, такие как противопоказания, эффективность и побочные действия препарата, а также состояние больного, его возраст, особенности заболевания. В противном случае применение антибиотиков может только навредить.
Фото: Ermolaev Alexander/Shutterstock.com
Если у ребенка пневмония, то, как правило, назначается пероральный прием антибиотиков. Однако в случае тяжелого протекания болезни, или же в том случае, если прием антибиотиков вызывает у ребенка тошноту или рвоту, назначается парентеральное введение препаратов.
Следует строго соблюдать указанную врачом дозировку препаратов. Нерегулярный прием может свести на нет весь терапевтический эффект лекарств, из-за того, что в крови не будет достаточной концентрации вещества. Также, если у больного появились признаки улучшения, не стоит бросать прием препарата, необходимо довести курс лечения до конца.
Среди негативных факторов, связанных с приемом антибиотиков, следует выделить то обстоятельство, что они негативно воздействуют на полезную микрофлору организма, прежде всего, кишечную. Поэтому параллельно с приемом антибиотиков следует принимать и препараты-пробиотики.
Стоит ли использовать жаропонижающие и противовоспалительные средства при пневмонии у ребенка? Это делать в отдельных случаях можно, но только с разрешения врача. Сбивать температуру при помощи жаропонижающих при воспалении легких не рекомендуется по той причине, что гипертермия является защитной реакцией организма и призвана мобилизовать все его силы на борьбу с инфекцией. Разумеется, многое зависит от того, насколько высоки значения температуры. Если она превышает +39ºС, то такой перегрев организма может негативно сказываться на состоянии больного. У маленьких детей высокая температура может даже приводить к судорогам. В подобных случаях стоит давать ребенку жаропонижающее уже при достижении градусником отметки в +37, 5ºС. В противном случае, если ребенок хорошо переносит температуру, и у него нет каких-то сопутствующих заболеваний, при которых высокая температура может быть опасна, то температуру лучше не снижать искусственно. В качестве жаропонижающих препаратов чаще всего используются парацетамол и прочие нестероидные препараты.
Необходимо также давать больному как можно больше питья. При пневмонии у ребенка организм теряет много жидкости – это связано, прежде всего, с обильным выделением пота. Кроме того, обильное питье позволяет скорее выводить токсины из организма. Однако при признаках отека легких прием жидкости ограничивается.
Как правило, пневмония у ребенка сочетается с образованием слизи в бронхах и кашлем, при котором эта слизь выводится из дыхательной системы. Поэтому важной категорией средств являются препараты для облегчения кашля. Они делятся на три основные группы – муколитические, отхаркивающие и бронхорасширяющие. Муколитические средства понижают вязкость бронхиальной слизи, а отхаркивающие средства облегчают ее вывод. Среди отхаркивающих и муколитических препаратов чаще всего используют бромгексин, амброгексал, ацетилцистеин. Среди бронхорасширяющих препаратов, предназначенных для снятия бронхоспазмов, чаще всего используется эуфиллин.
Противокашлевые препараты, подавляющие активность кашлевого центра, противопоказаны, поскольку они приводят к застою мокроты в легких.
Можно ли применять народные средства?
Стоит ли использовать средства народной медицины при пневмонии, выявленной у ребенка, и могут ли они заменить антибиотики? Как известно, многие родители настороженно относятся к антибиотикам. И эта обеспокоенность понятна – ведь антибиотики могут иметь побочные эффекты, например, дисбактериоз и способны вызывать аллергические реакции. Поэтому они стараются заменить антибиотики при лечении инфекционных заболеваний какими-то альтернативными средствами. Стоит прямо сказать, что подобный подход в случае бактериальной пневмонии – это безответственное легкомыслие.
Пневмония у ребенка – это не ангина, которая проходит за семь дней в случае лечения, и за неделю в случае отсутствия лечения. Это тяжелая и представляющая опасность для жизни болезнь, которая не имеет других эффективных способов лечения, кроме приема антибиотиков. Связано это с тем, что очаг воспаления находится очень глубоко, порой в нижней части легких, и никакие полоскания горла настоями трав и даже ингаляции не смогут на него воздействовать. Желающим лечить своего ребенка народными методами следует вспомнить, что до изобретения антибиотиков выживаемость маленьких детей в случае пневмонии составляла около 30%. Эта статистика наглядно показывает эффективность народных средств по сравнению с современной антибиотикотерапией. Разумеется, если ребенок плохо переносит какой-то антибиотик, то следует сказать об этом врачу, и он наверняка сможет найти замену.
Дополнительные меры при лечении
В качестве вспомогательных мер могут назначаться массаж и физиопроцедуры. Их проводят при пневмонии, когда у ребенка началась снижаться температура.
Само собой разумеется, что при лечении в домашних условиях больной должен соблюдать постельный режим. Воздух в комнате, где он находится, не должен быть ни слишком теплым, ни слишком холодным. Оптимальной является температура в 19-20 градусов. Также следует следить за достаточной влажностью воздуха, поскольку сухой воздух раздражает слизистые оболочки дыхательных путей. Помимо обильного питья также стоит обратить внимание на диету. Разумеется, больного не стоит кормить насильно, если нет аппетита при высокой температуре. Однако стоит отметить, что при заболевании организм должен получать повышенное количество белков, витаминов и микроэлементов, так что питание должно быть полноценным. Пища должна быть легкоусвояемой и гипоаллергенной.
В стационарных условиях при тяжелом состоянии проводится оксигенотерапия (искуственная вентиляция легких).
Восстановительный период
При правильном соблюдении всех предписаний врача полное выздоровление может произойти за 10-14 дней. Однако даже после выздоровления ребенок, посещающий школу, на несколько месяцев (от 1,5 до 3) должен быть освобожден от занятий физкультурой и физических нагрузок Следует избегать эмоционального и физического переутомления детей, переболевших пневмонией. Их ставят на диспансерный учет на период до полутора лет. В этот время могут назначаться дополнительные анализы и рентгеновские исследования. В период реабилитации рекомендуется использовать дыхательную гимнастику.
После выздоровления могут в течение некоторого времени наблюдаться остаточные симптомы болезни, например, сухой кашель, связанный с недостаточным восстановлением слизистой оболочки. Для скорейшего восстановления функциональности легких рекомендуется санаторно-курортное лечение, вдыхание морского воздуха.
Профилактика
Пневмония у ребенка в большинстве случаев – это болезнь пониженного иммунитета. Поэтому профилактика заболевания у детей включает мероприятия по повышению иммунитета – закаливание, правильный распорядок дня, физическая активность, полноценное питание, прием витаминных комплексов. Вместе с этим следует следить за тем, чтобы ребенок не получал бы переохлаждений, за чистотой и достаточной влажностью воздуха в квартире.
И, разумеется, необходимо вовремя лечить респираторные заболевания, которые могут стать непосредственной причиной пневмонии – ОРВИ, фарингиты, ларингиты, тонзиллиты, и в первую очередь, бронхиты.
Универсальных прививок от пневмонии на данный момент не существует, однако можно сделать прививки от некоторых возбудителей пневмонии, например, пневмококка и гемофильной палочки. Эти прививки не являются обязательными и проводятся по желанию родителей.
Склонность к пневмониям в детском возрасте является поводом для глубокого обследования и выявления причин ситуации. Вполне возможно, что ребенок имеет наследственные патологии легких и бронхов и хронические заболевания, такие, как мусковисцидоз. Это состояние требует постоянного наблюдения и лечения.
Источник: med.vesti.ru
Пневмония: симптомы и лечение воспаления легких
Пневмония или воспаление легких относится к острым инфекционным заболеваниям. Возбудителями пневмонии могут быть разновидности вирусов, бактерий, грибков. Встречаются также такие виды, как аспирационные пневмонии или параканкрозное воспаление легких, развивающееся вокруг очага раковой опухоли в тканях легкого. При первых признаках воспаления легких необходимо срочно обратиться к врачу.
Воспалительный процесс в легких – заболевание, способное нанести значительный вред здоровью. До изобретения антибиотиков смертность от воспаления легких достигала 80%. На данный момент в различных регионах показатели летального исхода вследствие развития пневмонии составляют от 5 до 40%, причем страдают в основном пожилые люди.
Неосложненная форма заболевания при своевременной диагностике и терапии излечивается за 10-14 дней. Современные лекарственные средства помогают избежать тяжелых осложнений и вылечить практически любые формы воспаления легких без последствий. Однако необходимо помнить, что для эффективного лечения и успешной профилактики осложнений терапией данного заболевания должен заниматься специалист.
Фото: create jobs 51/ Shutterstock.com
Что такое воспаление легких
Пневмония – воспалительный процесс с локализацией в легочных тканях. В большинстве случаев возбудителем является инфекционный агент. Пути попадания инфекции в организм различны, чаще всего это воздушно-капельный, реже – распространение через кровоток.
Часть микроорганизмов, ответственных за развитие воспаления легких, постоянно присутствует в теле человека. При должном уровне иммунной защиты организм успешно справляется с подобными инфекциями, при снижении уровня защитных сил (переохлаждении, первичном заболевании) развивается воспалительный процесс в легких.
Наиболее часто в этиологии пневмонии присутствуют заболевания верхних дыхательных путей. В таком случае на фоне симптомов простуды, трахеита, острого, хронического бронхита, иного очага инфекции в органах дыхания развивается воспалительных процесс в легких. Возникновение заболевания также может быть следствием перенесенной болезни других органов и систем, осложнением после хирургического вмешательства, иных ситуаций, негативно влияющих на иммунитет.
Симптомы пневмонии у взрослых и детей
Симптоматика заболевания зависит от причин, его вызывавших, возраста пациента, состояния его здоровья. Заболевание протекает остро или развивается в стертой форме, может иметь классические симптомы или быть бессимптомной, атипичной пневмонией. Наиболее тяжелое течение болезни с выраженными легочными осложнениями отмечается у пожилых пациентов, людей с ослабленным иммунитетом и детей с их несовершенной иммунной системой.
Фото: PR Image Factory / Shutterstock.com
Клиническая картина воспаления легких: симптомы у взрослых
Наиболее частый пусковой фактор воспалительного процесса в легких у взрослой части населения – переохлаждение организма. К характерным симптомам воспаления легких в подобных случаях относят следующие проявления, возникающие последовательно:
- внезапно развивающаяся гипертермия тела, резкий подъем температуры до фебрильных показателей;
- симптомы интоксикации организма (утомляемость, слабость, головные боли);
- на 3-5 день появляется сухой кашель, переходящий во влажный, с отделением мокроты;
- болевые ощущения в грудной клетке со стороны поражения легочных тканей (при двусторонней пневмонии с обеих сторон) при кашле, дыхании. Иногда отчетливо слышны хрипы;
- появление одышки как следствие обширного поражения легкого и начала дыхательной недостаточности.
Картина заболевания может не соответствовать классической схеме развития болезни. Клинические проявления и тяжесть заболевания во многом зависят от типа возбудителя воспалительного процесса. Так, среди атипичных возбудителей известен вирус гриппа H1N1, инфекционный агент «свиного гриппа», который вызывает тяжелое осложнение в виде вирусной двусторонней пневмонии, сопровождающейся значительными поражениями легочной ткани с обширными очагами воспаления, острой дыхательной недостаточностью.
С высокой частотой воспаление легких развивается на фоне ОРЗ, ОРВИ, сопровождающихся гриппоподобными симптомами. Риск возникновения пневмоний и наличия иных осложнений значительно повышается при самостоятельном «лечении», чаще всего заключающемся в приеме жаропонижающих средств. Это способствует распространению инфекции вниз по дыхательным путям и образованию инфекционных очагов в легких. Таким образом, профилактикой пневмонии при инфекционных заболеваниях становится полный курс лечения и своевременная диагностика.
Симптомы воспаления легких у детей
Частота заболеваемости у детей коррелирует с возрастом: малыши до трех лет болеют в 2-3 раза чаще (1,5-2 случая на 100 человек), чем дети старше 3. Грудные дети болеют пневмонией чаще вследствие аспирации желудочного содержимого при срыгивании, попадании инородных тел в дыхательные пути, родовых травм, пороков развития.
Симптомы пневмонии в детском возрасте также различаются в зависимости от возрастного периода, этиологии и распространения воспалительного процесса.
В возрасте до одного года выделяют следующие признаки:
- сонливость, вялость, общее недомогание, отсутствие аппетита;
- раздражительность, частый беспричинный плач;
- гипертермия, нередко в субфебрильных пределах;
- учащение ритма дыхания;
- при одностороннем процессе – признаки недостаточного наполнения одного из легких, отставание половины грудной клетки при дыхательных движениях;
- симптомы дыхательной недостаточности – цианоз носогубного треугольника, кончиков пальцев особенно во время плача, кормления, повышенного возбуждения.
У детей старшего возраста при пневмонии симптомы схожи с проявлениями воспаления легких у взрослых: жар, слабость, сонливость, повышенное потоотделение, снижение аппетита, потеря интереса к любимым занятиям, выраженное общее недомогание, возможно развитие дыхательной недостаточности при вовлечении в воспалительный процесс обширных областей легких или индивидуальных особенностях ребенка.
Фото: Africa Studio / Shutterstock.com
Классификация пневмоний
Классификация форм пневмонии, как хорошо изученного заболевания, базируются на нескольких факторах, что позволяет точнее диагностировать и эффективнее лечить воспаление легких у пациентов.
Классификация по условию возникновения
Выделяют внебольничные пневмонии и внутрибольничную, госпитальную пневмонию. Внутрибольничной считается форма, развивающаяся в условиях стационара, клиники спустя 48 часов после госпитализации пациента по иным показаниям. Выделяют данную разновидность воспаления легких по причине особенностей протекания и лечения, так как в условиях стационаров и больниц нередко развиваются штаммы инфекционных возбудителей, устойчивые к антибактериальной терапии.
Аспирационная форма, развивающаяся вследствие попадания в нижние дыхательные пути содержимого полости рта, носоглотки или желудка, а также инородных частиц в виде твердых тел. Бактериальные возбудители, находящиеся в аспирационных массах или предметах, развиваются и вызывают тяжелый вид воспаления с гнойными осложнениями: выработкой гнойной мокроты, затрудненностью ее транспортировки и значительными поражениями тканей легкого.
Фото: wavebreakmedia / Shutterstock.com
Классификация по объему поражения легких
В зависимости от распространенности воспалительного процесса, объема вовлеченных тканей легких выделяют несколько типов заболевания.
Симптомы очаговых пневмоний
Очаговая форма характеризуется четкой локализацией воспалительного процесса. Наиболее часто данная разновидность развивается как осложнение вирусного заболевания. Отмечается сухой кашель с переходом во влажную форму, высокая температура тела, болезненность при кашле, наличие мокроты с гнойными вкраплениями.
Односторонняя форма заболевания
Процесс захватывает только правое или только левое легкое, причем может распространяться на небольшой сегмент или вовлекать все доли органа. Симптоматика зависит от объема поражения, возбудителя, общего состояния пациента, может быть ярко выражена или протекать бессимптомно.
Двустороннее воспаление легких
Локализация очагов воспаления отмечается как в правом, так и в левом легком. При этом воспалительный процесс может быть сегментарным, долевым или вовлекать полностью весь орган. Основное отличие – поражаются обе стороны легкого вне зависимости от объема поражения.
Крупозная пневмония
При данной форме пневмония характеризуется одной из наиболее ярко выраженных клинических картин. Отличительными внешними симптомами крупозной формы является резкое повышение температуры тела до предельных показателей (40°С и выше), выраженный болевой синдром, характерный желто-оранжевый оттенок отделяемой мокроты.
Возбудителем крупозной пневмонии чаще всего становятся пневмококки, и своевременное назначение антибактериальных препаратов (чаще всего назначают антибиотики пенициллинового ряда) приносит выздоровление как при крупозной, так и при иных формах пневмококковых пневмоний.
Долевое воспаление легких
Легкое – орган, состоящий из условных долей: в правом легком их три, в левом – два. Если поражена одна доля органа, то это долевая форма, локализация в двух долях означает бидолевую форму, одностороннюю или двустороннюю. При поражении двух долей левого легкого говорят о тотальной пневмонии, двух долях правого – субтотальной форме.
Виды воспаления характеризуют обширность процесса и тяжесть поражения тканей. Чем больше сегментов и долей вовлечено, тем сильнее выражены симптомы заболевания.
Классификация воспаления легких по причине болезни
Диагностика заболевания по возбудителю во многом диктует методы терапии и выбор лекарственных средств. В зависимости от причин и вида инфекционного агента выделяют несколько типов заболевания
Воспаление легких вирусной этиологии
Инфекционные воспаления легких, вызванные вирусами, могут быть осложнением гриппа, парагриппа или ОРВИ (аденовирусная форма) или иметь первичную этиологию. В виду несовершенства методов диагностики не всегда можно выявить, какой именно вирус ответственен за возникновение заболевания, поэтому лечение чаще всего проводится с применением антивирусных препаратов широкого действия и носит симптоматический характер.
Если при вирусной форме назначают антибактериальные средства, это означает, что есть симптоматика или вероятность присоединения бактериальной инфекции.
Бактериальные инфекции в этиологии пневмоний
Бактериальное воспаление легких – одно из наиболее распространенных видов пневмоний. Выделяют несколько групп бактерий, способных вызывать воспалительные процессы нижних дыхательных путей. Среди них наиболее часто возбудителем пневмоний являются пневмококки, стрептококки, стафилококки, микоплазма, хламидии, синегнойная палочка и другие.
При условии правильного определения возбудителя и подбора эффективного препарата бактериальная форма успешно лечится антибиотиками. Однако важно помнить о необходимости подбора терапии по чувствительности бактерии к препаратам конкретной группы.
Фото: Dragon Images / Shutterstock.com
Особенности стафилококковых пневмоний
Стафилококковая форма чаще всего является осложнением после ОРВИ. Заболевание характеризуется симптомами значительной интоксикации организма, алым цветом отделяемой мокроты, слабостью, головокружениями.
Возбудитель микоплазменных пневмоний
Микоплазменная форма воспаления легких развивается при попадании в ткани легких особых бактерий – микоплазмы. Наиболее часто данной форме болезни подвержены дети и подростки.
Заболевание не отличается выраженной симптоматикой, что затрудняет диагностику, лечится успешно, хотя сам процесс терапии довольно длительный из-за особенностей микоплазмы как возбудителя.
Хламидийная инфекция в этиологии воспаления легких
Причиной развития хламидийных пневмоний является попадание в дыхательные пути и легкие хламидий, бактерий, в норме вызывающих бактериальный хламидиоз влагалища. Наиболее распространен путь заражения от матери к ребенку при прохождении через родовые пути, если не была произведена дородовая санация влагалища и наличествует пагубная флора, содержащая хламидии.
Данный тип распространен в большей мере среди детей, особенно грудных, и подростков, и на начальной стадии имеет невыраженную клиническую картину, схожую с ОРЗ. Терапия при такой форме заболевания подбирается индивидуально, с учетом возраста и особенностей пациента.
Вместе с микоплазменными инфекциями эти две формы попадают под категорию атипичных пневмоний, также характеризующихся поражением альвеол и интерстициальных тканей. Характер интерстициальных пневмоний чаще всего затяжной, с переходом в хроническую форму.
Грибковые инфекции
Различные грибковые возбудители также могут становиться причиной воспалительного процесса в легких. При этом постановка диагноза требует тщательного обследования, так как клиническая картина не выражена, симптоматика в течение длительного времени может быть довольно «смазанной», не соответствовать классическим проявлениям заболевания бактериальной этиологии. Лечение длительное, с применением антимикозных препаратов.
Любые виды и стадии пневмоний считаются тяжелым заболеванием, опасным осложнениями и негативно влияющим на организм в целом. Курс правильно подобранной терапии позволяет с высокой эффективностью излечивать пациентов при условии своевременного обращения на диагностику и соблюдения назначений специалиста.
Источник: med.vesti.ru
Сколько лечится пневмония у взрослых?
Воспалительный процесс любой формы переносится тяжело, способствует развитию многих хронических заболеваний. Особенно сложно и длительно протекает воспаление легких – пневмония. Больные с нетерпением ждут, когда состояние улучшится, пытаясь узнать сколько лечится пневмония у взрослых, что за собой влечет.
Медицинская статистика говорит о том, что от пневмонии каждый год умирает 6% болеющих, а возникает воспаление в 4% случаев всех легочных патологий. Относиться к подобному явлению как к обычному простудному заболеванию нельзя, воспаление легких сложно лечится, терапия должна быть тщательной, правильной. На момент лечения больного обязательно госпитализируют, трудовую деятельность, обычный образ жизни заменяются постельным режимом и приемом медикаментозных препаратов.
Что влияет на скорость лечения пневмонии?
Однозначного ответа на вопрос, сколько времени нужно, чтобы вылечить воспаление легких получить от врачей невозможно. Результативность зависит от многих факторов:
- правильно установленного диагноза, определения степени патологии, тяжести протекания;
- назначения нужных препаратов;
- соблюдения медикаментозного лечения, постельного режима;
- окружения больного, если пациенту отводится отдельная палата, он скорее идет на поправку, нежели, когда рядом содержатся другие больные пневмонией;
- возраста больного;
- наличия других тяжелых заболеваний в том числе и хронического плана;
- общего состояния организма.
Чтобы ускорить процесс восстановления нужно прислушиваться к советам специалиста. Хотя, пневмония легких – это такое заболевание, которое проще предотвратить, чем вылечить. Однако, чем раньше больной с подозрением на воспаление легких обратиться за профессиональной медицинской помощью, тем быстрее вылечится заболевание. Процесс станет менее мучительным и никаких последствий за собой не повлечет.
Что такое пневмония?
Сильнейшее воспаление легких, поражающее мягкие ткани органа, разрушающее их, провоцируется наличием в организме определенного ряда инфекций, которая постепенно проникает в легкие, локализуясь в небольшой зоне, либо обширно поражая большую часть органа.
Проявление пневмонии
Первыми признаками, указывающими на появление пневмонии считается одышка, проблемы с дыханием, воздуха постоянно не хватает, возникает кислородное голодание. Периодически возникает сильный болезненный кашель, выходит мокрота. Обязательно повышается температура тела, сначала до 37 °С, со степенью тяжести увеличивается до 40°С. Жар, слабость провоцируют обильное потоотделение. Кашель, резкие повороты туловища, физические действия вызывают сильную грудную боль. Ощущение боли усиливается, если поднять вверх руки и сделать глубокий вдох.
В зависимости от индивидуальных особенностей организма, на ответную реакцию патогенных раздражителей, температура в редких случаях не поднимается, отсутствуют симптомы грудной боли. Иногда такое течение болезни затрудняет диагностику пневмонии, лечение затягивается.
Чем хуже общее состояние больного, тем слабее работает иммунная система организма, ослаблены защитные функции. Все это позволяет симптомам выражаться более ярко, причиняя человеку невероятные муки, страдания. Сколько времени лечится пневмония у взрослых в таком случае, определить трудно, все зависит от того как быстро организм сумеет окрепнуть, чтобы самостоятельно противостоять инфекции.
Период лечения пневмонии
Учитывая сложность, тяжесть протекания пневмонии, определенно можно предположить, сколько лечится пневмония у взрослых – долго, период лечения чаще всего в легких случаях захватывает около 20 дней, тяжелые формы патологии могут лечиться до сорока дней, и больше. Однако, больной уже на четвертые сутки обычно чувствует себя несколько лучше и примерно через неделю, может заверять всех, что он уже вылечился. Такое состояние ошибочно, облегчение, снижение симптоматики наступает в результате использования определенных медикаментозных препаратов. Если курс лечения на данном этапе прервать, то болезнь станет вновь четко проявляться, продолжая распространяться на большую часть органа.
В случае с пожилыми людьми характер протекания пневмонии предугадать сложно, порой медикаментозная терапия длится до двух месяцев, дольше, особенно, если воспалению легких сопутствуют другие опасные заболевания.
Лечение пневмонии в стационаре
Среднетяжелая, тяжелая форма воспаления легких, бронхов должны устраняться в условиях стационара. Медицинский персонал в таких случаях сумеет организовать правильный уход, присмотр. В стационарных условиях ставят капельницы, делаются уколы, что дома не всегда возможно. Больной строго соблюдает постельный режим, правильно питается.
При этом основная процедура лечения, то есть госпитализации затягивается не на долго, в дальнейшем допускается долечивание в домашних условиях. Сколько лечится пневмония у взрослых в стационаре, зависит от состояния больного в целом и того насколько эффективной стала для его организма выбранная терапия.
Так можно пролежать в больнице от 10 до 15дней, при этом после, дома, обязательно продолжают лечиться еще некоторое время. Дополнительно посещают врача, чтобы тот мог сделать соответствующие анализы, проверить удачным ли стало лечение, идет ли больной на поправку. В случае обострения, возобновления патологии, возможна повторная госпитализация. Более тяжелые формы патологии требуют принудительной госпитализации, которая может продлиться больше месяца.
Терапия в домашних условиях
Продолжить лечение воспалительного процесса в домашних условиях не сложно, только нужно, чтобы за больным кто-то ухаживал. Сразу нужно отметить, что симптомы заболевания могут время от времени проявляться, на остаточном уровне, что скажется капризами, вспыльчивостью, плохим настроением, резкостью больного по отношению к окружающим его людям. Поэтому предпочтительнее, когда такой уход выполняют близкие люди, чтобы не так провоцировать ослабленного человека.
Больного пневмонией, помещают в отдельную комнату, в которой важно поддерживать абсолютную стерильную чистоту. В комнате не должно быть жарко, достаточно прогревать ее до 18 °С — 22 °С, иначе человек будет сильно потеть, что вызовет дискомфорт, недовольство, дополнительные проблемы. Проветривать помещение желательно до двух раз в сутки, а вот пока больной спит, можно слегка приоткрывать форточку, не допуская сквозняков и сильного похолодания в комнате.
Тем не менее, чаще всего даже после полного вылечивания, период реабилитации существенно затягивается. Около двух месяцев после, многие люди остаются в ослабленном состоянии. Физическая, трудовая деятельность остаются невозможными. Перенесенное заболевание еще некоторое время проявляется остаточной симптоматикой – слабостью, вялостью, плохим аппетитом, перепадами температуры. В такие периоды организм становится максимально неустойчив к возникновению многих респираторных заболеваний, патологий вирусного, инфекционного характера.
Курс реабилитации должен обязательно включать в себя общеукрепляющие препараты, позволяющие нормализовать работу систем жизнедеятельности и в первую очередь повысить иммунитет.
Если лечение пневмонии занимает более длительные сроки, больной на поправку не идет, чувствует себя плохо. Симптомы патологии проявляются все чаще и ярче, нужно пересмотреть выбранный список препаратов. Скорее всего назначенные медикаментозные средства не достаточно эффективны в конкретно данном случае, нужен пересмотр, выбор других лекарств. Дополнительно назначается дыхательная гимнастика, много внимания уделяется физиопроцедурам, массажу грудной клетки, спины.
Прогнозы
Когда возникают подозрения о наличии воспалительного процесса в легких, раздумывать нет времени, лечиться нужно скорее, чтобы предотвратить осложнения, не запустить стремительно развивающуюся патологию. Насколько быстро удается вылечиться в каждом конкретном случае зависит от многих факторов, однако нужно помнить, что правильное, пусть даже долгое лечение позволяет полностью устранить проблему, и уже спустя пару месяцев больной о ней будет только вспоминать.
Запушенные формы пневмонии, неправильная терапия, повлекут за собой разрушение ткани легких, возникновение более страшных, опасных заболеваний, следствием которых уже может быть летальный исход.
Источник: zdorovie-legkie.ru
Как лучше лечить воспаление легких, чтобы избежать осложнений?
Основным оружием в борьбе против воспалительных процессов в легких считается этиологическая и симптоматическая терапия. Первый вариант представляет собой ликвидацию всех очагов воспаления, а второй – устранение проявлений данной патологии. При лечении используются антибактериальные средства (антибиотики), а также множество других методик, позволяющих устранить кашель и нормализовать температуру тела, т.е. улучшить общее состояние пациента. Причем методы терапии для людей различных возрастных групп могут значительно отличаться. Об этом и многом другом можно узнать, прочитав эту статью.
Чем лечить воспаление легких? Прежде чем ответить на этот вопрос, следует уяснить, что пневмония (или воспаление легких) – это крайне сложный и непредсказуемый недуг, о борьбе с которым даже не стоит говорить без предварительной консультации пульмонолога и терапевта. Перед применением лекарств пациент в обязательном порядке проходит полное обследование. Поэтому при любых подозрениях, связанных с воспалением легких, нужно без промедления обратиться к врачу.
Признаки, указывающие на воспаление легких
Нередко данное заболевание путают с ОРЗ или с бронхитами. В связи с этим необходимо помнить о классических симптомах пневмонии, чтобы своевременно обратиться к врачу и начать лечение. К ним относятся:
- Одышка;
- Повышенная температура тела в течение 3-ех дней;
- Кашель с выделением мокроты;
- Загрудинная боль, связанная с дыханием;
- Резкое ухудшение самочувствия.
Окончательный диагноз может установить лишь специалист. Для этого обычно проводятся такие мероприятия, как аускультация (выслушивание при помощи фонендоскопа) легких, перкуссия (простукивание) грудной клетки, рентгенография и ряд лабораторных анализов.
Как лечить воспаление легких?
Как уже говорилось выше, выделяют симптоматическую и этиологическую (патогенетическую) терапию.
Симптоматическое лечение ставит перед собой задачу по облегчению состояния больного и смягчению проявлений заболевания. Основные препараты – муколитики и жаропонижающие средства.
Причем следует отметить, что снижать температуру у пациентов с пневмонией необходимо только в том случае, если она достигает 39 °C и сопровождается резким ухудшением самочувствия.
Применение муколитиков способствует улучшению эвакуации слизи из дыхательных путей. К тому же, некоторые препараты данной группы значительно усиливают действие антибактериальных средств. При воспалении легких врачи предпочитают назначать один из следующих препаратов:
- Карбоцистеин (мукодин, мукопронт);
- АЦЦ (ацетилцистеин, мукобене);
- Амброксол (лазолван, амбробене).
Дозировка препаратов и продолжительность курса лечения определяется исключительно врачом.
Общие рекомендации
Лечить пневмонию можно в домашних условиях (более 80% всех пациентов), однако для эффективного использования лекарственной терапии необходимо создать соответствующие условия и обеспечить больного надлежащим уходом.
При воспалении легких больной должен соблюдать специальную диету, которая предполагает исключение из рациона тяжелой и жирной пищи. Рекомендуется кушать как можно больше овощей и фруктов.
Для быстрого и полного выздоровления больной должен ежедневно употреблять достаточное количество жидкости. Ведь дополнительное пить позволяет организму вырабатывать больше слизи и предупреждать развитие обезвоживания тканей, которое нередко возникает при повышенной температуре тела. За сутки нужно выпивать не менее 3-ех литров жидкости. Также можно пить щелочную минеральную воду, молоко и натуральные соки.
До окончательного выздоровления человек должен находиться в условиях повышенного комфорта и покоя, особенно если приходится лечить пневмонию у ребенка. Во всех случаях рекомендуется постельный режим.
Лечебная физкультура при воспалении легких
Лечебные физические нагрузки позволяют значительно сократить сроки выздоровления и риск развития тяжелых осложнений, поэтому врачи рекомендуют ее всем пациентам, столкнувшимся с данным заболеванием.
Физкультура должна проводиться с первых дней заболевания. Вначале это обычная перемена положения тела (на разных боках либо на спине), а позже к этому добавляются специальные дыхательные упражнения. После выздоровления занятия следует продолжить как минимум 2 месяца, после чего проконсультироваться с врачом по данному вопросу.
Антибиотикотерапия при пневмонии
Перед тем как приступить к лечению воспаления легких, нужно уточнить объем пораженных тканей при помощи различных диагностических методов. На основании полученных данных назначается определенная терапевтическая схема и прогнозируется риск развития осложнений.
На практике доктора выделяют несколько групп пациентов, в зависимости от степени тяжести течения пневмонии:
- I группа. Пациенты до 60-ти лет, у которых нет сопутствующих патологий и основное заболевание (пневмония) протекает без осложнений. При их лечении применяются пенициллины и макролиды. Лечение зачастую проводится на дому под контролем врача;
- II группа. Пациенты после 60-ти лет с сопутствующими заболеваниями (Сердечная недостаточность, почечная недостаточность, нарушения психики, алкоголизм, АГ, СД). Лечение проводится при помощи цефалоспоринов 3-ого поколения и аминопенициллинов. Пациенты всегда направляются в стационар;
- III группа. Люди любого возраста, у которых заболевание протекает крайне тяжело с наличием множественных осложнений. Лечение зависит от конкретной ситуации, но всегда применяются самые эффективные и быстродействующие препараты. Пациенты направляются в реанимационное отделение, где ведется постоянный контроль за их состоянием.

Продолжительность лечения воспаления легких в большинстве случаев составляет не менее 3-ех недель. А при тяжелом течении и при наличии осложнений может затягиваться на два, а то и на три месяца.
Прогноз заболевания
В тех случаях, когда заболевание протекает достаточно легко, а помощь оказывается своевременно и в необходимом объеме, пациент, как правило, полностью выздоравливает. Однако об этом можно говорить только спустя 20-30 дней и никак не раньше. При других раскладах, например, при развитии тяжелых осложнений, все зависит от состояния организма человека до заболевания, от умений врача, а также от многих других факторов. Можно сказать лишь то, что такие тяжелые ситуации встречаются крайне редко (менее 3% случаев). В основном же прогноз для людей, столкнувшихся с пневмонией, хороший.
Профилактика
Предупредить развитие воспаления легких можно и даже нужно. Для этого необходимо отказаться от всех вредных привычек (курение, алкоголь) и заняться созданием благоприятной атмосферы на рабочем месте и у себя дома. Очень эффективен метод закаливания. Ну и, конечно же, самую важную роль при профилактике любого заболевания, в том числе и пневмонии, играем соблюдение здорового образа жизни.
Источник: izbavsa.ru
Пневмония: симптомы и лечение воспаления легких
Пневмония или воспаление легких относится к острым инфекционным заболеваниям. Возбудителями пневмонии могут быть разновидности вирусов, бактерий, грибков. Встречаются также такие виды, как аспирационные пневмонии или параканкрозное воспаление легких, развивающееся вокруг очага раковой опухоли в тканях легкого. При первых признаках воспаления легких необходимо срочно обратиться к врачу.
Воспалительный процесс в легких – заболевание, способное нанести значительный вред здоровью. До изобретения антибиотиков смертность от воспаления легких достигала 80%. На данный момент в различных регионах показатели летального исхода вследствие развития пневмонии составляют от 5 до 40%, причем страдают в основном пожилые люди.
Неосложненная форма заболевания при своевременной диагностике и терапии излечивается за 10-14 дней. Современные лекарственные средства помогают избежать тяжелых осложнений и вылечить практически любые формы воспаления легких без последствий. Однако необходимо помнить, что для эффективного лечения и успешной профилактики осложнений терапией данного заболевания должен заниматься специалист.
Фото: create jobs 51/ Shutterstock.com
Что такое воспаление легких
Пневмония – воспалительный процесс с локализацией в легочных тканях. В большинстве случаев возбудителем является инфекционный агент. Пути попадания инфекции в организм различны, чаще всего это воздушно-капельный, реже – распространение через кровоток.
Часть микроорганизмов, ответственных за развитие воспаления легких, постоянно присутствует в теле человека. При должном уровне иммунной защиты организм успешно справляется с подобными инфекциями, при снижении уровня защитных сил (переохлаждении, первичном заболевании) развивается воспалительный процесс в легких.
Наиболее часто в этиологии пневмонии присутствуют заболевания верхних дыхательных путей. В таком случае на фоне симптомов простуды, трахеита, острого, хронического бронхита, иного очага инфекции в органах дыхания развивается воспалительных процесс в легких. Возникновение заболевания также может быть следствием перенесенной болезни других органов и систем, осложнением после хирургического вмешательства, иных ситуаций, негативно влияющих на иммунитет.
Симптомы пневмонии у взрослых и детей
Симптоматика заболевания зависит от причин, его вызывавших, возраста пациента, состояния его здоровья. Заболевание протекает остро или развивается в стертой форме, может иметь классические симптомы или быть бессимптомной, атипичной пневмонией. Наиболее тяжелое течение болезни с выраженными легочными осложнениями отмечается у пожилых пациентов, людей с ослабленным иммунитетом и детей с их несовершенной иммунной системой.
Фото: PR Image Factory / Shutterstock.com
Клиническая картина воспаления легких: симптомы у взрослых
Наиболее частый пусковой фактор воспалительного процесса в легких у взрослой части населения – переохлаждение организма. К характерным симптомам воспаления легких в подобных случаях относят следующие проявления, возникающие последовательно:
- внезапно развивающаяся гипертермия тела, резкий подъем температуры до фебрильных показателей;
- симптомы интоксикации организма (утомляемость, слабость, головные боли);
- на 3-5 день появляется сухой кашель, переходящий во влажный, с отделением мокроты;
- болевые ощущения в грудной клетке со стороны поражения легочных тканей (при двусторонней пневмонии с обеих сторон) при кашле, дыхании. Иногда отчетливо слышны хрипы;
- появление одышки как следствие обширного поражения легкого и начала дыхательной недостаточности.
Картина заболевания может не соответствовать классической схеме развития болезни. Клинические проявления и тяжесть заболевания во многом зависят от типа возбудителя воспалительного процесса. Так, среди атипичных возбудителей известен вирус гриппа H1N1, инфекционный агент «свиного гриппа», который вызывает тяжелое осложнение в виде вирусной двусторонней пневмонии, сопровождающейся значительными поражениями легочной ткани с обширными очагами воспаления, острой дыхательной недостаточностью.
С высокой частотой воспаление легких развивается на фоне ОРЗ, ОРВИ, сопровождающихся гриппоподобными симптомами. Риск возникновения пневмоний и наличия иных осложнений значительно повышается при самостоятельном «лечении», чаще всего заключающемся в приеме жаропонижающих средств. Это способствует распространению инфекции вниз по дыхательным путям и образованию инфекционных очагов в легких. Таким образом, профилактикой пневмонии при инфекционных заболеваниях становится полный курс лечения и своевременная диагностика.
Симптомы воспаления легких у детей
Частота заболеваемости у детей коррелирует с возрастом: малыши до трех лет болеют в 2-3 раза чаще (1,5-2 случая на 100 человек), чем дети старше 3. Грудные дети болеют пневмонией чаще вследствие аспирации желудочного содержимого при срыгивании, попадании инородных тел в дыхательные пути, родовых травм, пороков развития.
Симптомы пневмонии в детском возрасте также различаются в зависимости от возрастного периода, этиологии и распространения воспалительного процесса.
В возрасте до одного года выделяют следующие признаки:
- сонливость, вялость, общее недомогание, отсутствие аппетита;
- раздражительность, частый беспричинный плач;
- гипертермия, нередко в субфебрильных пределах;
- учащение ритма дыхания;
- при одностороннем процессе – признаки недостаточного наполнения одного из легких, отставание половины грудной клетки при дыхательных движениях;
- симптомы дыхательной недостаточности – цианоз носогубного треугольника, кончиков пальцев особенно во время плача, кормления, повышенного возбуждения.
У детей старшего возраста при пневмонии симптомы схожи с проявлениями воспаления легких у взрослых: жар, слабость, сонливость, повышенное потоотделение, снижение аппетита, потеря интереса к любимым занятиям, выраженное общее недомогание, возможно развитие дыхательной недостаточности при вовлечении в воспалительный процесс обширных областей легких или индивидуальных особенностях ребенка.
Фото: Africa Studio / Shutterstock.com
Классификация пневмоний
Классификация форм пневмонии, как хорошо изученного заболевания, базируются на нескольких факторах, что позволяет точнее диагностировать и эффективнее лечить воспаление легких у пациентов.
Классификация по условию возникновения
Выделяют внебольничные пневмонии и внутрибольничную, госпитальную пневмонию. Внутрибольничной считается форма, развивающаяся в условиях стационара, клиники спустя 48 часов после госпитализации пациента по иным показаниям. Выделяют данную разновидность воспаления легких по причине особенностей протекания и лечения, так как в условиях стационаров и больниц нередко развиваются штаммы инфекционных возбудителей, устойчивые к антибактериальной терапии.
Аспирационная форма, развивающаяся вследствие попадания в нижние дыхательные пути содержимого полости рта, носоглотки или желудка, а также инородных частиц в виде твердых тел. Бактериальные возбудители, находящиеся в аспирационных массах или предметах, развиваются и вызывают тяжелый вид воспаления с гнойными осложнениями: выработкой гнойной мокроты, затрудненностью ее транспортировки и значительными поражениями тканей легкого.
Фото: wavebreakmedia / Shutterstock.com
Классификация по объему поражения легких
В зависимости от распространенности воспалительного процесса, объема вовлеченных тканей легких выделяют несколько типов заболевания.
Симптомы очаговых пневмоний
Очаговая форма характеризуется четкой локализацией воспалительного процесса. Наиболее часто данная разновидность развивается как осложнение вирусного заболевания. Отмечается сухой кашель с переходом во влажную форму, высокая температура тела, болезненность при кашле, наличие мокроты с гнойными вкраплениями.
Односторонняя форма заболевания
Процесс захватывает только правое или только левое легкое, причем может распространяться на небольшой сегмент или вовлекать все доли органа. Симптоматика зависит от объема поражения, возбудителя, общего состояния пациента, может быть ярко выражена или протекать бессимптомно.
Двустороннее воспаление легких
Локализация очагов воспаления отмечается как в правом, так и в левом легком. При этом воспалительный процесс может быть сегментарным, долевым или вовлекать полностью весь орган. Основное отличие – поражаются обе стороны легкого вне зависимости от объема поражения.
Крупозная пневмония
При данной форме пневмония характеризуется одной из наиболее ярко выраженных клинических картин. Отличительными внешними симптомами крупозной формы является резкое повышение температуры тела до предельных показателей (40°С и выше), выраженный болевой синдром, характерный желто-оранжевый оттенок отделяемой мокроты.
Возбудителем крупозной пневмонии чаще всего становятся пневмококки, и своевременное назначение антибактериальных препаратов (чаще всего назначают антибиотики пенициллинового ряда) приносит выздоровление как при крупозной, так и при иных формах пневмококковых пневмоний.
Долевое воспаление легких
Легкое – орган, состоящий из условных долей: в правом легком их три, в левом – два. Если поражена одна доля органа, то это долевая форма, локализация в двух долях означает бидолевую форму, одностороннюю или двустороннюю. При поражении двух долей левого легкого говорят о тотальной пневмонии, двух долях правого – субтотальной форме.
Виды воспаления характеризуют обширность процесса и тяжесть поражения тканей. Чем больше сегментов и долей вовлечено, тем сильнее выражены симптомы заболевания.
Классификация воспаления легких по причине болезни
Диагностика заболевания по возбудителю во многом диктует методы терапии и выбор лекарственных средств. В зависимости от причин и вида инфекционного агента выделяют несколько типов заболевания
Воспаление легких вирусной этиологии
Инфекционные воспаления легких, вызванные вирусами, могут быть осложнением гриппа, парагриппа или ОРВИ (аденовирусная форма) или иметь первичную этиологию. В виду несовершенства методов диагностики не всегда можно выявить, какой именно вирус ответственен за возникновение заболевания, поэтому лечение чаще всего проводится с применением антивирусных препаратов широкого действия и носит симптоматический характер.
Если при вирусной форме назначают антибактериальные средства, это означает, что есть симптоматика или вероятность присоединения бактериальной инфекции.
Бактериальные инфекции в этиологии пневмоний
Бактериальное воспаление легких – одно из наиболее распространенных видов пневмоний. Выделяют несколько групп бактерий, способных вызывать воспалительные процессы нижних дыхательных путей. Среди них наиболее часто возбудителем пневмоний являются пневмококки, стрептококки, стафилококки, микоплазма, хламидии, синегнойная палочка и другие.
При условии правильного определения возбудителя и подбора эффективного препарата бактериальная форма успешно лечится антибиотиками. Однако важно помнить о необходимости подбора терапии по чувствительности бактерии к препаратам конкретной группы.
Фото: Dragon Images / Shutterstock.com
Особенности стафилококковых пневмоний
Стафилококковая форма чаще всего является осложнением после ОРВИ. Заболевание характеризуется симптомами значительной интоксикации организма, алым цветом отделяемой мокроты, слабостью, головокружениями.
Возбудитель микоплазменных пневмоний
Микоплазменная форма воспаления легких развивается при попадании в ткани легких особых бактерий – микоплазмы. Наиболее часто данной форме болезни подвержены дети и подростки.
Заболевание не отличается выраженной симптоматикой, что затрудняет диагностику, лечится успешно, хотя сам процесс терапии довольно длительный из-за особенностей микоплазмы как возбудителя.
Хламидийная инфекция в этиологии воспаления легких
Причиной развития хламидийных пневмоний является попадание в дыхательные пути и легкие хламидий, бактерий, в норме вызывающих бактериальный хламидиоз влагалища. Наиболее распространен путь заражения от матери к ребенку при прохождении через родовые пути, если не была произведена дородовая санация влагалища и наличествует пагубная флора, содержащая хламидии.
Данный тип распространен в большей мере среди детей, особенно грудных, и подростков, и на начальной стадии имеет невыраженную клиническую картину, схожую с ОРЗ. Терапия при такой форме заболевания подбирается индивидуально, с учетом возраста и особенностей пациента.
Вместе с микоплазменными инфекциями эти две формы попадают под категорию атипичных пневмоний, также характеризующихся поражением альвеол и интерстициальных тканей. Характер интерстициальных пневмоний чаще всего затяжной, с переходом в хроническую форму.
Грибковые инфекции
Различные грибковые возбудители также могут становиться причиной воспалительного процесса в легких. При этом постановка диагноза требует тщательного обследования, так как клиническая картина не выражена, симптоматика в течение длительного времени может быть довольно «смазанной», не соответствовать классическим проявлениям заболевания бактериальной этиологии. Лечение длительное, с применением антимикозных препаратов.
Любые виды и стадии пневмоний считаются тяжелым заболеванием, опасным осложнениями и негативно влияющим на организм в целом. Курс правильно подобранной терапии позволяет с высокой эффективностью излечивать пациентов при условии своевременного обращения на диагностику и соблюдения назначений специалиста.
Источник: med.vesti.ru
 NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.
NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.











