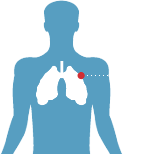
- дыхательные пути
- бронхи
- легкие
Данное заболевание относится к специализациям: Пульмонология
1. Что такое пневмония?
Пневмония представляет собой достаточно серьезное инфекционное или воспалительное заболевание легких
Болезнь может поражать только часть легких или легкие полностью. Обычно пневмония вызывается бактериями, вирусами или другими микроорганизмами. Тяжесть заболевания зависит от того, каким микроорганизмом вызвана инфекция. Вирусная пневмония, как правило, серьезное заболевание, но большую опасность оно представляет только для пожилых, маленьких детей и людей с ослабленной иммунной системой.
2. Симптомы заболевания
Иммунная система организма должна защищать легкие и другие органы от вирусов. Но во время пневмонии ослабленный организм не справляется с инфекцией и в легких начинают размножаться бактерии, что вызывает воспаление легких. Часто пневмония развивается после перенесенного гриппа или простуды. Хронические заболевания (астма, болезни сердца, рак диабет) также увеличивают вероятность заболеть пневмонией.
Если воспаление возникает в альвеолах (воздушных мешочках легких), они заполняются жидкостью. Легкие становятся менее эластичными и не так эффективно как раньше, обогащают кровь кислородом. В этом случае легкие вынуждены работать более интенсивно, чтобы удовлетворить потребность организма в кислороде. Это является причиной одышки, одного из наиболее распространенных симптомов пневмонии. Воспаление вызывает и другие симптомы пневмонии:
- Кашель, в том числе, кашель с отделением мокроты;
- Боль в груди;
- Лихорадка;
- Учащенное дыхание;
- Озноб;
- Учащенное сердцебиение;
- Слабость, усталость;
- Тошнота и рвота;
- Диарея
Стоит отметить, что симптомы пневмонии очень схожи с симптомами другого заболевания легких – острого бронхита. Но пневмония – более серьезная болезнь. В отличие от бронхита пневмония влияет на способности легких снабжать организм кислородом. Поэтому правильная диагностика пневмонии очень важна, хотя иногда даже врач не всегда может сразу отличить эти болезни. Иногда единственным способом точной диагностики является рентген грудной клетки.
3. Диагностика пневмонии
Поскольку мы затронули эту тему, остановимся подробнее на вопросе диагностики пневмонии. Обследование у хорошего пульмонолога – лучшее, что Вы можете сделать для диагностики пневмонии. Врач обязательно спросит Вас о симптомах, при необходимости назначит анализ крови и рентген грудной клетки. Если симптомы неявные, может потребоваться дополнительное обследование. В ряде случаев проводится анализ мокроты для определения бактерии, которая вызывает пневмонию. Это позволяет подобрать наиболее оптимальную схему лечения пневмонии.
4. Лечение и профилактика болезни
Лечение пневмонии.
Если пневмония вызвана бактериями, наиболее эффективным методом лечения является прием антибиотиков. Антибиотики довольно быстро способствуют улучшению состояния пациента. Но есть и другие способы облегчить симптомы болезни. Врачи рекомендуют больше отдыхать и спать, а также употреблять много жидкости. Следует отказаться от курения. В случае если кашель при пневмонии очень сильный и мешает Вам спать, пульмонолог может назначить лекарство от кашля.
Вирусная пневмония обычно не лечится с помощью антибиотиков. Иногда антибиотики могут назначаться лишь для предотвращения осложнений. Вирусная пневмония обычно проходит самостоятельно при условии обеспечения больному покоя и терапии, направленной на лечение кашля.
Профилактика пневмонии.
Людям старше 65 лет, а также курящим, имеющим проблемы с сердцем или легкими врачи иногда рекомендуют сделать пневмококковую вакцину. Она не сможет полностью защитить от пневмонии, но в случае заражения болезнь, как правило, проходит гораздо легче.
Кроме того, мерами профилактики пневмонии является минимизация контакта с больными гриппом, простудой, корью или ветрянкой. Нередко пневмония развивается после этих заболеваний. Элементарные меры гигиены (например, частое мытье рук) также помогут предотвратить распространение вирусов и бактерий, которые могут вызвать пневмонию.
Источник: medintercom.ru
Пневмония у детей: симптомы и лечение
Воспаление легких (пневмония) – тяжелое инфекционное заболевание, которому подвержены люди всех возрастов. И дети не являются исключением. В последнее время наблюдается увеличение количества острых инфекционных заболеваний органов дыхания, и воспаление легких является самым опасным из них. Поэтому родители должны понимать, что это такое – пневмония, как распознать эту болезнь, и что делать в случае ее появления у ребенка.
Описание
Опасность болезни связана с той важной ролью, которую играют легкие в организме человека. Ведь легкие выполняют функцию доставки кислорода в ткани организма и, следовательно, поражение столь важного органа может иметь тяжелые последствия.
В легкие поступает кислород из верхних дыхательных путей во время вдоха. В специальных пузырьках легких – альвеолах происходит процесс обогащения крови кислородом. Одновременно из крови в альвеолы поступает углекислый газ, который выбрасывается наружу при выдохе. Внутренняя поверхность легких имеет слизистую оболочку, назначение которой — защищать легкие от негативных внешних воздействий.
Каждое легкое состоит из 10 сегментов, которые сгруппированы в доли – в правом легком их три, в левом – два. При воспалении легких инфекционный процесс поражает внутренние структуры легких, что значительно затрудняет процесс дыхания и газообмена. А это может отражаться и на других органах, прежде всего, на сердце.
Газообмен отнюдь не исчерпывает функции легких в организме. Также они участвуют в следующих процессах:
- регулирование температуры тела,
- фильтрация вредных веществ ,
- регулирование количества жидкостей и солей,
- очищение крови,
- выведение токсинов,
- синтез и нейтрализация белков и жиров.
При инфекционных заболеваниях желудочно-кишечного тракта, отравлениях, травмах и ожогах во много раз возрастает нагрузка на легкие, и они могут не справляться с выведением токсинов из организма. Это может спровоцировать инфекционный процесс в легких.
Разновидности воспаления легких
В отличие от других заболеваний органов дыхания доля случаев, имеющих чисто вирусную этиологию, невелика. Примерно в 80% случаев речь идет о поражении легких различными штаммами бактерий. В детском возрасте основная масса заболеваний пневмонией связана с тремя типами бактерий – пневмококком, микоплазмой и легочной хламидией. Однако и бактерии других видов также могут стать источником заболевания.
В их число входят стафилококки, стрептококки, клебсиеллы, гемофильная палочка, кишечная палочка, синегнойная палочка, микобактерии туберкулеза и некоторые другие. Гораздо реже легкие страдают от воздействия патогенных грибков, еще реже могут наблюдаться пневмонии, вызванные гельминтами.
По возрастным группам возбудители также распределяются неравномерно. Пневмония у грудных детей и у детей дошкольного возраста чаще всего вызвана пневмококками. В младшем школьном возрасте дети чаще подвержены микоплазменной пневмонии. Подростки чаще всего болеют пневмонией, вызываемой хламидиями.
По размерам и форме области воспаления пневмония делится на:
- очаговую,
- сегментарную,
- сливную,
- крупозную,
- левостороннюю,
- правостороннюю.
При очаговой пневмонии существуют лишь отдельные очаги воспаления размером около 1 см, а при сливной эти очаги сливаются вместе. При сегментарной пневмонии поражается один из сегментов легких. При крупозном типе воспаления легких патологическим процессом охватывается вся доля.
Бактерии в дыхательных путях. Фото: Kateryna Kon
При бронхопневмонии затрагиваются не только ткань легких, но и слизистая оболочка бронхов. Обычно бронхопневмония является следствием бронхитов.
Реже встречается чисто вирусная пневмония. Возбудителями данной формы болезни могут являться вирусы гриппа, парагриппа, аденовирусы. Двусторонняя пневмония чаще всего вызывается пневмококками и гемофильной палочкой. Атипичная пневмония у ребенка чаще всего вызывается микоплазмами и хламидиями. Этот вид пневмонии может длиться дольше, и тяжело поддается лечению антибиотиками.
Больничная пневмония чаще всего вызывается стафилококками, синегнойной палочкой и клебсиеллой.
Особенности воспаления легких в детском возрасте
Левосторонняя пневмония у ребенка чаще всего протекает тяжелее, чем правосторонняя. Это обусловлено тем, что легкие имеют ассиметричное строение, и с левой стороны дыхательные пути уже, чем с правой. Это обстоятельство затрудняет выведение слизи и способствует укоренению инфекции.
Хорошо известно, что дети подвержены пневмонии чаще, чем взрослые. У этого факта есть несколько причин. Прежде всего, у маленьких детей довольно слабый иммунитет по сравнению с взрослыми. А вторая причина заключается в том, что органы дыхания у ребенка не столь развиты как у взрослого. Кроме того, узость дыхательных ходов у детей обуславливает застой в них слизи и затрудняет ее выведение.
Также у грудных детей обычно осуществляется дыхание при помощи движений диафрагмы, на которые влияет состояние желудочно-кишечного тракта. Нарушение его работы, выражающееся, например, во вздутии живота, немедленно отражается на легких – в них возникают застойные явления, приводящие к повышению количества болезнетворных микроорганизмов. У грудных детей также относительно слабая дыхательная мускулатура, которая не позволяет им эффективно откашливать мокроту.
Симптомы пневмонии у ребенка
Как проявляется пневмония? Симптомы пневмонии у детей разного возраста несколько отличаются. Однако стоит отметить, что при всех видах пневмонии отмечается такой симптом, как дыхательная недостаточность. Она выражается, прежде всего, в учащении дыхания при пневмонии, чего обычно не бывает при инфекционных заболеваниях верхних дыхательных путей. В норме соотношение пульса и частоты дыхания составляет 3 к 1. Однако при пневмонии соотношение может достигать 2 к 1 и 1 к 1. То есть, если пульс у ребенка – 100, то частота дыхания может составлять более 50 вдохов в минуту. Несмотря на повышенную частоту дыхания, оно обычно поверхностное, неглубокое.
Как еще можно определить дыхательную недостаточность? Существует и ряд других признаков, свидетельствующих о ней, например, посинение кожных поверхностей, прежде всего, в области носогубного треугольника. Иногда может наблюдаться бледность кожных покровов.
Во-вторых, при воспалении легких существует и другой характерный признак – высокая температура. Уровень гипертермии при пневмонии обычно значительно выше, чем при прочих респираторных заболеваниях и может достигать +39-40ºС. Однако этот симптом может наблюдаться не при всех видах пневмонии. Признаки атипичной пневмонии у ребенка включают субфебрильную температуру или температуру несколько выше +38ºС. Иногда может наблюдаться и такой сценарий заболевания, когда температура в первые дни повышается до высоких значений, а затем снижается. Кроме того, у детей до года из-за несовершенства иммунной системы температура также может оставаться в пределах субфебрильной даже при тяжелейших формах пневмонии.
Признаки пневмонии у ребенка включают и другие респираторные симптомы. Прежде всего, это кашель. Как правило, он может наблюдаться в том случае, если инфекцией затронуты не только легкие, но и бронхи, что чаще всего и бывает на практике, а также в том случае, если пневмония является осложнением ОРЗ. Кашель может быть разнообразным, но как правило, он не совсем сухой, а связан с отхождением мокроты. Или же в первые дни заболевания появляется сухой кашель, а затем он переходит в кашель с отхаркиванием мокроты. Многообразием проявлений отличается двусторонняя крупозная пневмония. У детей симптомы при данной форме заболевания включают не только кашель, но «ржавую» мокроту, включающую эритроциты из поврежденных мелких капилляров.
При развитии пневмонии у ребенка симптомы будут включать признаки интоксикации – головные боли, тошнота, головокружение. При некоторых видах пневмонии у детей симптоматика может включать боли в груди, иногда в области подреберья.
Симптомы пневмонии у грудного ребенка могут быть не столь сильно выражены, как у детей старшего возраста. Часто симптомы пневмонии у грудных детей включают лишь субфебрильную температуру и кашель (в некоторых случаях может и отсутствовать). Поэтому распознавание недуга в возрасте до года затруднено. Следует обращать внимание на косвенные симптомы – низкий тонус мышц, вялость, отказ от груди, беспокойство, частые срыгивания.
Причины возникновения
По причинам возникновения пневмония делится на первичную и вторичную. К первичным пневмониям относятся случаи заболевания, которые возникают непосредственно от заражения болезнетворными микроорганизмами. К вторичным пневмониям относятся случаи заболевания, представляющие собой осложнения других респираторных заболеваний – ОРВИ, бронхита, гриппа, ангины, и т.д.
В большинстве случаев речь идет о вторичных заболеваниях. Надо отметить, что вирусные респираторные заболевания очень часто провоцируют возникновение пневмоний и подготавливают для них почву тем, что они ослабляют иммунитет и понижают защитные свойства бактерицидной мокроты, образующейся в легких.
Довольно редко пневмония переносится от человека к человеку воздушно-капельным путем. Как правило, возбудители заболевания уже обитают в организме, задолго до его начала, и просто ждут своего часа, чтобы начать свое наступление на легкие. Спусковым крючком, способным спровоцировать активизацию патогенной микрофлоры, может быть инфекционное заболевание верхних дыхательных путей, грипп, ослабление иммунитета, например, в результате переохлаждения организма.
В особую группу случаев заболеваний пневмонией входят так называемые госпитальные инфекции. Они возникают в стационарах, в том случае, если больные лечатся от других заболеваний. Госпитальные пневмонии вызываются особыми, госпитальными штаммами бактерий, имеющих повышенную устойчивость к традиционным антибиотикам.
Таким образом, пневмонию могут вызвать и застойные явления в легких, связанные с долгим постельным режимом. У маленьких детей застой в легких может вызываться и кишечными инфекционными заболеваниями, при которых появляется вздутие живота и нарушается нормальная вентиляция легких. Также возникновению пневмонии может способствовать частое срыгивание пищи ребенком, при котором рвотные массы с содержащимися в них кишечными патогенными микроорганизмами могут частично попадать в легкие.
Если пневмония возникает у новорожденных, то этому могут быть две основные причины – либо ребенок заразился непосредственно в роддоме, либо был инфицирован уже в утробе матери.
Прочие факторы, способствующие заболеванию:
- стрессы,
- авитаминозы,
- неправильное питание,
- пассивное курение окружающих.
Диагностика
У ребенка острая пневмония может диагностироваться лишь врачом. При первых признаках пневмонии у ребенка следует вызвать терапевта. Опытный врач может определить очаг воспаления при помощи прослушивания шумов и хрипов в легких и простукивания грудной клетки. Также для распознавания болезни используются и прочие диагностические признаки: дыхательная недостаточность, характер гипертермии, поражение верхних дыхательных путей.
Однако для того, чтобы однозначно поставить диагноз и определить местоположение очага заболевания в большинстве случаев требуется рентгенография. На рентгеновском снимке прекрасно видны степень поражения легких и область распространения патологического процесса. Именно этот признак является наиболее важным при диагностике.
Тем не менее, рентген далеко не всегда позволяет определить возбудителя заболевания. А ведь от этой информации во многом зависит стратегия лечения. Для этой цели используются бактериологические анализы – выделение антител к возбудителю или самих возбудителей из крови и капелек мокроты. Правда, далеко не всегда удается однозначно определить возбудителя, поскольку в мокроте может содержаться сразу несколько потенциально патогенных микроорганизмов. Кроме того, принимается во внимание нарушение лейкоцитарной формулы, увеличение уровня СОЭ (20 мм/ч и более), снижение гемоглобина. Однако значительное увеличение количества лейкоцитов сопровождает не все виды пневмонии. Максимальное увеличение количества лейкоцитов наблюдается при хламидийных инфекциях (30 000 на мкл).
Прогноз
В большинстве случаев пневмонии у детей, при условии своевременного обращения к врачу прогноз благоприятный. Серьезную опасность для жизни представляют пневмонии у новорожденных и грудных детей, особенно у недоношенных. Также опасны своими тяжелыми осложнениями пневмонии, вызванные стафилококками и стрептококками, а также синегнойной палочкой. В большинстве случаев при правильном лечении вероятность осложнений невелика.
Осложнения
Воспаление легких у ребенка в возрасте 2 года может принимать тяжелые формы и перекидываться на другие органы.
Среди наиболее распространенных осложнений стоит назвать абсцесс легкого, деструкцию легочной ткани, плеврит, попадание воздуха в область плевры.
Осложнения при пневмонии у детей, оказывающие влияние на другие органы:
- сердечная недостаточность,
- сепсис и септический шок,
- менингит,
- миокардит,
- эндокардит,
- перикардит,
- нарушение свертываемости крови.
Лечение
Лечение острой пневмонии у ребенка может проводиться как в стационаре, так и в домашних условиях. Выбор того или иного варианта делается врачом, исходя из таких факторов:
- возраст ребенка,
- состояние больного,
- предполагаемый тип заболевания,
- возможность родителей обеспечить должный уход за ребенком,
- наличие курящих в семье.
Если не вылечить острую пневмонию, то она может перейти в хроническую, длящуюся до полугода.
Лечение бактериальной пневмонии у ребенка осуществляется в основном при помощи антибиотиков. Разумеется, во время первого осмотра у врача зачастую нет возможности точно установить тип возбудителя. Поэтому сначала назначаются антибиотики общего действия или же выбирается антибиотик на основе приблизительных предположений. Впоследствии, по мере того, как будут накапливаться диагностические данные, это назначение может быть либо отменено, либо подтверждено. Эффективность антибиотика оценивается в первые дни после назначения, обычно спустя 2-3 дня. Как понять, подействовал ли препарат? Если на фоне его приема происходят улучшения состояния пациента – снижение температуры, ослабление симптомов, свидетельствующих о легочной недостаточности, то медикаментозная терапия данным препаратом продолжается. Если же улучшений не наступает, то используется другой препарат. К этому времени у врача уже могут быть в распоряжении данные о природе инфекции, которые могут помочь ему сделать правильный выбор.
Далеко не всякий антибактериальный препарат может использоваться при лечении пневмонии у детей. Среди препаратов, эффективных при пневмонии и разрешенных в педиатрической практике, наибольшее распространение получили антибиотики группы цефалоспоринов и макролидов. Однако возможен и выбор других препаратов – пенициллинов, сульфаниламидов, амоксициллинов. Реже используются фторхинолоны и тетрациклины, лишь в случае тяжелых осложнений и неэффективности других средств. Стоит учитывать и возраст ребенка, например, в 3 года могут подойти одни препараты, а в 1 год – уже нет.
Выбор препарата – непростое дело, и он должен осуществляться не наобум, людьми, не обладающими сведениями о свойствах антибиотиков, а квалифицированным специалистом, обладающим большим практическим опытом и способным учесть все факторы, такие как противопоказания, эффективность и побочные действия препарата, а также состояние больного, его возраст, особенности заболевания. В противном случае применение антибиотиков может только навредить.
Фото: Ermolaev Alexander/Shutterstock.com
Если у ребенка пневмония, то, как правило, назначается пероральный прием антибиотиков. Однако в случае тяжелого протекания болезни, или же в том случае, если прием антибиотиков вызывает у ребенка тошноту или рвоту, назначается парентеральное введение препаратов.
Следует строго соблюдать указанную врачом дозировку препаратов. Нерегулярный прием может свести на нет весь терапевтический эффект лекарств, из-за того, что в крови не будет достаточной концентрации вещества. Также, если у больного появились признаки улучшения, не стоит бросать прием препарата, необходимо довести курс лечения до конца.
Среди негативных факторов, связанных с приемом антибиотиков, следует выделить то обстоятельство, что они негативно воздействуют на полезную микрофлору организма, прежде всего, кишечную. Поэтому параллельно с приемом антибиотиков следует принимать и препараты-пробиотики.
Стоит ли использовать жаропонижающие и противовоспалительные средства при пневмонии у ребенка? Это делать в отдельных случаях можно, но только с разрешения врача. Сбивать температуру при помощи жаропонижающих при воспалении легких не рекомендуется по той причине, что гипертермия является защитной реакцией организма и призвана мобилизовать все его силы на борьбу с инфекцией. Разумеется, многое зависит от того, насколько высоки значения температуры. Если она превышает +39ºС, то такой перегрев организма может негативно сказываться на состоянии больного. У маленьких детей высокая температура может даже приводить к судорогам. В подобных случаях стоит давать ребенку жаропонижающее уже при достижении градусником отметки в +37, 5ºС. В противном случае, если ребенок хорошо переносит температуру, и у него нет каких-то сопутствующих заболеваний, при которых высокая температура может быть опасна, то температуру лучше не снижать искусственно. В качестве жаропонижающих препаратов чаще всего используются парацетамол и прочие нестероидные препараты.
Необходимо также давать больному как можно больше питья. При пневмонии у ребенка организм теряет много жидкости – это связано, прежде всего, с обильным выделением пота. Кроме того, обильное питье позволяет скорее выводить токсины из организма. Однако при признаках отека легких прием жидкости ограничивается.
Как правило, пневмония у ребенка сочетается с образованием слизи в бронхах и кашлем, при котором эта слизь выводится из дыхательной системы. Поэтому важной категорией средств являются препараты для облегчения кашля. Они делятся на три основные группы – муколитические, отхаркивающие и бронхорасширяющие. Муколитические средства понижают вязкость бронхиальной слизи, а отхаркивающие средства облегчают ее вывод. Среди отхаркивающих и муколитических препаратов чаще всего используют бромгексин, амброгексал, ацетилцистеин. Среди бронхорасширяющих препаратов, предназначенных для снятия бронхоспазмов, чаще всего используется эуфиллин.
Противокашлевые препараты, подавляющие активность кашлевого центра, противопоказаны, поскольку они приводят к застою мокроты в легких.
Можно ли применять народные средства?
Стоит ли использовать средства народной медицины при пневмонии, выявленной у ребенка, и могут ли они заменить антибиотики? Как известно, многие родители настороженно относятся к антибиотикам. И эта обеспокоенность понятна – ведь антибиотики могут иметь побочные эффекты, например, дисбактериоз и способны вызывать аллергические реакции. Поэтому они стараются заменить антибиотики при лечении инфекционных заболеваний какими-то альтернативными средствами. Стоит прямо сказать, что подобный подход в случае бактериальной пневмонии – это безответственное легкомыслие.
Пневмония у ребенка – это не ангина, которая проходит за семь дней в случае лечения, и за неделю в случае отсутствия лечения. Это тяжелая и представляющая опасность для жизни болезнь, которая не имеет других эффективных способов лечения, кроме приема антибиотиков. Связано это с тем, что очаг воспаления находится очень глубоко, порой в нижней части легких, и никакие полоскания горла настоями трав и даже ингаляции не смогут на него воздействовать. Желающим лечить своего ребенка народными методами следует вспомнить, что до изобретения антибиотиков выживаемость маленьких детей в случае пневмонии составляла около 30%. Эта статистика наглядно показывает эффективность народных средств по сравнению с современной антибиотикотерапией. Разумеется, если ребенок плохо переносит какой-то антибиотик, то следует сказать об этом врачу, и он наверняка сможет найти замену.
Дополнительные меры при лечении
В качестве вспомогательных мер могут назначаться массаж и физиопроцедуры. Их проводят при пневмонии, когда у ребенка началась снижаться температура.
Само собой разумеется, что при лечении в домашних условиях больной должен соблюдать постельный режим. Воздух в комнате, где он находится, не должен быть ни слишком теплым, ни слишком холодным. Оптимальной является температура в 19-20 градусов. Также следует следить за достаточной влажностью воздуха, поскольку сухой воздух раздражает слизистые оболочки дыхательных путей. Помимо обильного питья также стоит обратить внимание на диету. Разумеется, больного не стоит кормить насильно, если нет аппетита при высокой температуре. Однако стоит отметить, что при заболевании организм должен получать повышенное количество белков, витаминов и микроэлементов, так что питание должно быть полноценным. Пища должна быть легкоусвояемой и гипоаллергенной.
В стационарных условиях при тяжелом состоянии проводится оксигенотерапия (искуственная вентиляция легких).
Восстановительный период
При правильном соблюдении всех предписаний врача полное выздоровление может произойти за 10-14 дней. Однако даже после выздоровления ребенок, посещающий школу, на несколько месяцев (от 1,5 до 3) должен быть освобожден от занятий физкультурой и физических нагрузок Следует избегать эмоционального и физического переутомления детей, переболевших пневмонией. Их ставят на диспансерный учет на период до полутора лет. В этот время могут назначаться дополнительные анализы и рентгеновские исследования. В период реабилитации рекомендуется использовать дыхательную гимнастику.
После выздоровления могут в течение некоторого времени наблюдаться остаточные симптомы болезни, например, сухой кашель, связанный с недостаточным восстановлением слизистой оболочки. Для скорейшего восстановления функциональности легких рекомендуется санаторно-курортное лечение, вдыхание морского воздуха.
Профилактика
Пневмония у ребенка в большинстве случаев – это болезнь пониженного иммунитета. Поэтому профилактика заболевания у детей включает мероприятия по повышению иммунитета – закаливание, правильный распорядок дня, физическая активность, полноценное питание, прием витаминных комплексов. Вместе с этим следует следить за тем, чтобы ребенок не получал бы переохлаждений, за чистотой и достаточной влажностью воздуха в квартире.
И, разумеется, необходимо вовремя лечить респираторные заболевания, которые могут стать непосредственной причиной пневмонии – ОРВИ, фарингиты, ларингиты, тонзиллиты, и в первую очередь, бронхиты.
Универсальных прививок от пневмонии на данный момент не существует, однако можно сделать прививки от некоторых возбудителей пневмонии, например, пневмококка и гемофильной палочки. Эти прививки не являются обязательными и проводятся по желанию родителей.
Склонность к пневмониям в детском возрасте является поводом для глубокого обследования и выявления причин ситуации. Вполне возможно, что ребенок имеет наследственные патологии легких и бронхов и хронические заболевания, такие, как мусковисцидоз. Это состояние требует постоянного наблюдения и лечения.
Источник: med.vesti.ru
Воспаление легких (Пневмония)
Содержание
Общая информация
Пневмония или воспаление легких — инфекционное заболевание лёгких.
Легкие — это парный орган, занимающий практически всю полость грудной клетки. Легкие являются главным органом дыхательной системы. Их размер и форма способны меняться в зависимости от фазы дыхания (вдох, выдох).
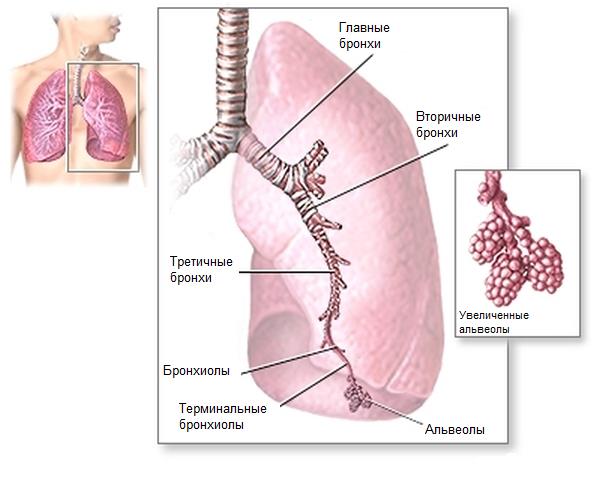
Легкие состоят из долей. Правое легкое делится на три доли: верхнюю, среднюю и нижнюю долю, а левое — на две: верхнюю и нижнюю. Доли легкого делятся на бронхолегочные сегменты, сегменты — на дольки, а долька – на ацинусы. Ацинус (от лат. acinus — виноградная гроздь) — это часть дольки легкого, включающая одну дыхательную бронхиолу, её ветви, альвеолярные ходы и альвеолярные мешочки.
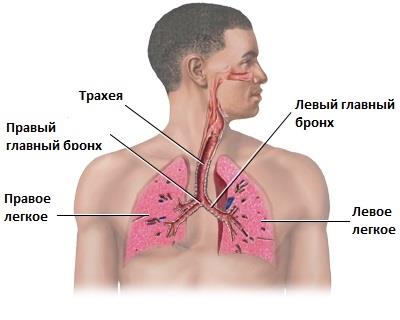
Воздух в легкие поступает следующим образом: т рахея делится на главные бронхи , которые вплетаются в легкие, разветвляются (бронхиальное дерево), правый главный бронх образует три ветви, а левый — две. Далее ветви делятся в следующем порядке: ветви — средние бронхи — мелкие бронхи – дыхательные бронхиолы — альвеолярные ходы, каждый из которых заканчивается альвеолярными мешочками. Стенки альвеолярных ходов и мешочков состоят из альвеол (пузырьки). Именно в альвеолах происходит обмен кислородом и углекислым газом между кровью и поступившим извне воздухом.
Пневмония чаще развивается у детей младше двух лет, взрослых старше 65 лет и людей с ослабленной иммунной (защитной) системой организма. Чаще всего развитие пневмонии связано с переохлаждением, вирусным заболеванием, приемом лекарственных препаратов, снижающих иммунитет.
Смертность при пневмонии достигает 1-9% (из 100 человек от пневмонии умирает от 1 до 9 человек). Такой высокий процент обусловлен, в основном, несвоевременным обращением за медицинской помощью, а также развитием пневмонии на фоне других тяжелых болезней.
Причины
Существует множество причин, вызывающих пневмонию. Наиболее распространенными являются бактерии и вирусы в воздухе, которым мы дышим. Ваш организм, как правило, предотвращает заражение микробами легких. Но иногда микробы могут осилить вашу иммунную систему , даже если ваше здоровье в целом хорошее.
Пневмония классифицируется в соответствии с типами микробов, которые вызывают её, и места, где вы приобрели инфекцию.
Внебольничная (коммунальная) пневмония
Внебольничная пневмония является наиболее распространенным типом пневмонии. Заражение происходит за пределами больниц и других медицинских учреждений и может быть вызвана следующими причинами:
- Бактерии, такие как пневмококки (Streptococcus pneumonia). Бактериальная внебольничная пневмония может возникнуть сама по себе или после простуды. Этот тип пневмонии часто затрагивает одну область (долю) легкого, и называется долевой пневмонией.
- Микоплазмы – как правило, вызывают легкие признаки и симптомы, по сравнениею с другими видами пневмонии. «Пневмония перенесенная на ногах», термин, используемый для описания пневмонии, которая недостаточно серьезна, чтобы потребовался постельный режим. Такая пневмония, как правило, является результатом заражения микоплазмами.
- Вирусы, в том числе те, которые относятся к одному типу вирусов, вызывающих простуду и грипп. Вирусы являются наиболее частой причиной пневмонии у детей в возрасте до 2 лет. Вирусная пневмония, как правило, лёгкая. Но вирусная пневмония вызываемая определенными вирусами гриппа, такими как тяжелого острого респираторного синдрома (ТОРС или SARS), может приобрести тяжелый характер течения.
- Грибки, которые можно найти в почве и в птичьем помете. Этот тип пневмонии является наиболее распространенным у людей с общими проблемами здоровья или ослабленной иммунной системой, а так же у людей, которые вдыхают большую дозу данного возбудителя.
Внутрибольничная (госпитальная или нозокомиальная) пневмония
Внутрибольничная пневмония — бактериальная инфекция , которая возникает у людей в первые 48 и более часов после госпитализации. Внутрибольничная пневмония является серьезным заболеванием, так как бактерии , вызывающие её, могут быть более устойчивыми к антибиотикам .
Люди, которые находятся на искусственной вентиляции легких (ИВЛ), применяемой в отделениях интенсивной терапии, подвергаются повышенному риску этого вида пневмонии.
Институциональная пневмония
Институциональная пневмония вызывается бактериальной инфекцией. Она возникает у людей, длительно находящихся в местах длительного ухода за больными — в таких как центры диализа почек. Как и внутрибольничная пневмония, институциональная пневмония может быть вызвана бактериями устойчивыми к антибиотикам .
Аспирационная пневмония
Аспирационная пневмония возникает, когда вы вдыхаете еду, питье, рвоту или слюну в легкие. Это может произойти, если что-то беспокоит ваш нормальный рвотный рефлекс, например, черепно-мозговая травма, проблемы с глотанием или чрезмерное употребление алкоголя или наркотиков.
Факторы риска
Пневмонии подвержен любой человек. Но две возрастные группы подвержены самому большому риску:
- Младенцы и дети моложе 2 лет, потому что их иммунная система продолжает еще развиваться
- Люди старше 65 лет
- Некоторые хронические заболевания, такие как астма, хроническая обструктивная болезнь легких и болезни сердца;
- Ослабление или подавление иммунной системы, из-за таких факторов, как ВИЧ / СПИД, трансплантации органов, химиотерапии рака или долгосрочное использование стероидов;
- Курение, которое нарушает естественные защитные силы организма против бактерий и вирусов, которые вызывают пневмонию;
- Нахождение на искусственной вентиляции легких во время госпитализации.
Симптомы
Многие люди ошибочно считают, что воспаление легких можно распознать по высокой температуре и сильному кашлю , однако зачастую симптомы этой болезни напоминают признаки легкой простуды . Заболеваемость воспалением легких начинает повышаться в осеннюю пору по мере ухудшения погоды.
Симптомы (признаки) бактериальной пневмонии могут появляться как остро, так и постепенно. Они включают:
- лихорадку (повышение температуры тела выше 39 0 С), иногда наблюдается, наоборот, снижение температуры тела (обычно встречается у людей старше 65 лет)
- дрожь,
- острую боль в груди, кашель с густой, рыжеватой или зеленоватой мокротой,
- учащенный пульс и учащенное дыхание,
- сильное потоотделение,
- синюшность губ и ногтей.
Для вирусной пневмонии характерны:
Симптомы пневмонии, вызываемой микоплазмами, часто схожи с симптомами бактериальной и вирусной пневмонии, но выражены обычно слабее.
Диагностика
Во время осмотра при прослушивании дыхания в легких врач может обнаружить пузырчатые хрипы (звук, указывающий на наличие густой жидкости в легких).
Врач может назначить дополнительное обследование (с учетом имеющихся симптомов болезни):
- Анализ крови. Повышенное количество лейкоцитов (белые кровяные клетки) говорит о наличии воспалительного процесса.
- Рентген органов грудной клетки (рентгенография)- это основной метод в диагностике заболевания. При пневмонии на рентгенограмме отчетливо виден воспалительный очаг (это может быть долевое воспаление, которое локально (местно) развивается в одной из долей легкого, или более обширный процесс). Иногда при рентгенографии выявляется осложнение пневмонии – гидроторакс (скопление жидкости в плевральной полости -полость между легкими и грудной клеткой). В этом случае производится пункция (прокол) плевральной полости, и жидкость удаляют через длинную иглу. При необходимости производится хирургическое вмешательство, и жидкость удаляют из плевральной полости операционным путем.
- Анализ мокроты, собранной при откашливании больного, устанавливает причину пневмонии (наличие бактерий, вирусов и микроорганизмов говорит об инфекционном процессе).
- Бронхоскопия — через тонкую трубку, введенную в нос или рот пациента, врач осматривает бронхи и, при необходимости, может сделать забор слизи из очага воспаления.
- Компьютерная томография легких — при длительно не излечивающейся пневмонии позволяет более детально осмотреть легкие.
Лечение
Людей, которые заболели внебольничной (коммунальной) пневмонией обычно можно лечить в домашних условиях с помощью лекарств. Хотя ваши симптомы могут облегчиться в течение нескольких дней или недель, слабость может сохраняться в течение месяца или более.
Ваш врач, скорее всего, рекомендует в последующем пройти рентгенографию грудной клетки, чтобы проверить, насколько легкие очистились от инфекции. Этого может оказаться достаточным для того, чтобы прекратить лечение, даже если рентгенологическая картина легких еще не полностью нормализовалась. Лишь около половины результатов рентгенографии грудной клетки у людей с внебольничной пневмонией после 28 дней лечения возвращается к норме.
Конкретные мероприятия зависят от типа и тяжести вашей пневмонии, вашего возраста и общего состояния здоровья. Они в себя включают:
- Антибиотики, для лечения бактериальной пневмонии. Начало применения может занять время, необходимое для того, чтобы определить тип бактерий, ставшей причиной пневмонии, и выбрать лучший антибиотик для лечения его. Улучшение часто наступает в течение трех дней, хотя у курильщиков наступление улучшения обычно занимает вдвое больше времени. Если ваши симптомы не улучшаются, врач может рекомендовать другой антибиотик.
- Антивирусные препараты, для лечения вирусной пневмонии. У таких больных улучшение наступает в течение одной-трех недель.
- Жаропонижающие препараты, такие как аспирин или ибупрофен.
Лекарства от кашля, для подавления кашля с тем, чтобы вы могли отдохнуть. Но не желательно кашель ликвидировать полностью, поскольку кашель способствует перемещению жидкости из легких и их очищению.
Госпитализация
Возможно, вас придется госпитализировать, если:
- Вы старше 65 лет
- У вас развилась путанность сознания во времени, месте, и вы не узнаете людей
- У вас развилась тошнота и рвота, что мешает принимать пероральные антибиотики
- У вас высокое артериальное давление
- У вас очень частое дыхание, одышка
- Вам трудно дышать самостоятельно
- У вас температура тела ниже нормы
Если вас необходимо подключить к аппарату искусственной вентиляции легких или ваше состояние очень тяжелое, то, возможно, потребуется госпитализировать в отделение интенсивной терапии.
Дети могут быть госпитализированы, если:
- возраст младше 3 месяцев
- отмечается чрезмерная сонливость
- наблюдаются проблемы с дыханием
- отмечается низкий уровень кислорода в крови
- появились признаки обезвоживания
- температура тела ниже нормы
Образ жизни и домашние средства
Чтобы помочь вам быстрее восстановиться и уменьшить риск осложнений:
- Побольше отдыхайте. Даже тогда, когда вы начинаете чувствовать себя лучше, будьте осторожны, старайтесь не утруждать себя.
- Оставайтесь дома, даже если у вас нормализовалась температура и прекратился кашель с мокротой. Поскольку пневмония может повториться, лучше не возвращаться к полной рабочей нагрузке, пока вы не будете уверены, что ваше состояние окончательно улучшилось. Спросите вашего лечащего врача, если вы не уверены.
- Пейте больше жидкости, особенно воды, чтобы помочь облегчить образование мокроты в легких и ее выход.
- Строго принимайте все лекарственные препараты, назначенные вам вашим врачом. Если вы прекратите лечение слишком рано, то ваши легкие могут продолжать содержать бактерии, которые смогут опять начать размножаться и вызвать у вас пневмонию повторно.
Прогноз заболевания
Пневмония может привести к развитию целого ряда осложнений со стороны легких.
Наиболее тяжелое осложнение – это развитие дыхательной недостаточности. Её развитие при пневмонии наиболее вероятно у пожилых больных, пациентов с сопутствующими хроническими заболеваниями легких и сердца. Дыхательная недостаточность у таких больных может стать причиной смерти.
Также к летальному (смертельному) исходу может привести развитие сердечно-сосудистой недостаточности (внезапное развитие недостаточности кровообращения, вызванное нарушением работы сердца).
Возможные осложнения
Чаще всего людей, больных пневмонией можно успешно лечить с помощью лекарств. Но у некоторых людей, особенно у тех, которые находятся в группах повышенного риска, могут возникнуть осложнения, такие как:
- Бактерии в крови (бактериемия). Бактерии, которые поступают в кровоток из легких могут распространять инфекцию в другие органы, что может тяжелым нарушениям внутренних органов.
- Абсцесс легкого. Абсцесс возникает в случае расплавления ткани легкого с образованием полости, заполненной гноем. Абсцесс обычно лечится с помощью антибиотиков. Иногда прибегают к хирургическим методам или проводя дренаж с длинной иглой или трубкой, помещенной в область абсцесса для удаления гноя.
- Накопление жидкости вокруг легких (плеврит). Пневмония может привести к скоплению жидкости в тонком пространстве между слоями ткани, которые выстилают легкие и грудную полость (плевра). Если жидкость становится зараженной или её становится много, то возможно, потребуется, чтобы ее удалили хирургическим путем с помощью длинной иглы.
- Затрудненное дыхание. Если у вас пневмония тяжелой степени или у вас есть хронические заболевания легких, то могут возникнуть проблемы с дыханием и недостаточным обеспечение организма кислородом. Возможно, вас придется госпитализировать и использовать аппарат ИВЛ, пока не наступит излечение.
Профилактика
Чтобы предотвратить пневмонию рекомендуется:
- Проходить сезонную вакцинацию против гриппа. Вирус гриппа может стать прямой причиной вирусной пневмонии. Бактериальная пневмония также является частым осложнением гриппа. Вакцинация от гриппа обеспечивает существенную защиту организма.
- Получите прививку от пневмонии. Врачи рекомендуют одноразовую вакцину против стрептококковой пневмонии (пневмококковую вакцину) для всех людей старше 65 лет, а также для людей любого возраста, проживающих в домах престарелых и учреждениях длительного медицинского ухода, а также для курильщиков. Вакцина особенно рекомендована для тех, кто находится в группе повышенного риска заболевания пневмококковой пневмонией. Некоторые врачи рекомендуют повторную вакцинацию через пять лет после первой дозы.
- Вакцинируйте вашего ребенка. Врачи рекомендуют различные вакцины от пневмонии для всех детей младше 2 и для детей в возрасте от 2 до 5 лет, которые подвергаются особому риску пневмококковой инфекции. Дети, посещающие детский сад, также должны получить вакцину. Кроме того, врачи рекомендуют сезонные прививки от гриппа для детей старше шести месяцев.
- Соблюдайте гигиену. Чтобы защитить себя от обычных респираторных инфекций, которые могут приводить к пневмонии, регулярно мойте руки или используйте дезинфицирующее средство для рук на спиртовой основе.
- Не курите. Курение повреждает естественную защиту ваших легких против респираторных инфекций.
- Старайтесь оставаться отдохнувшим и подтянутым. Правильный отдых, здоровое питание и умеренные физические нагрузки могут помочь укрепить вашу иммунную систему.
- Покажите пример. Оставайтесь дома, если вы больны. Когда вы находитесь в общественных местах и у вас простуда, во время кашля и чихания прикрывайте рот и нос внутренней частью локтя.
Источник: www.zdrav.kz
Пневмония
Что такое пневмония?
Пневмония – острое инфекционное заболевание, характеризующееся преимущественным воспалением респираторных отделов легких и наличием внутриальвеолярной экссудации.
Причины возникновения пневмонии
Пневмония является полиэтиологичным заболеванием, то есть она может быть вызвана большим количеством различных возбудителей, среди которых имеются бактерии (пневмококк, гемофильная палочка, моракселла, стрептококк, стафилококк и т.д.), внутриклеточные возбудители (микоплазма, хламидия, легионелла и др.), вирусы (грипп, парагрипп, риновирус и т.д.) и даже грибы (кандида, аспергилл и пневмоциста).
Пневмонии, вызываемые внутриклеточными возбудителями и вирусами, принято выделять в отдельную группу так называемых «атипичных». Это обусловлено особенностями их клинической картины, а также несколько иными подходами к диагностике и лечению заболевания. В свою очередь пневмонии грибковой этиологии встречаются исключительно у лиц со значительным снижением иммунитета (ВИЧ-инфекция и др.). Существует множество различных факторов, существенно повышающих вероятность заболевания. Наиболее важными из них являются:
- курение и алкоголизм
- травмы грудной клетки
- заболевания сердца, почек, легких и других внутренних органов
- иммунодефицитные состояния и стрессы
- продолжительный постельный режим (гипостатическая пневмония)
- онкологические заболевания
- длительное пребывание больного на искусственной вентиляции легких
- нарушение акта глотания (аспирационная пневмония)
- пожилой возраст (старше 60 лет) и т.д.
Чаще всего возбудитель пневмонии попадает в легкие через дыхательные пути в составе мелких капелек аэрозоля, реже с током крови из других очагов инфекции в организме. В результате его внедрения в легочной ткани возникает воспаление. В это место активно устремляются клетки крови и макрофаги, здесь же происходит накопление экссудата. Отдельные микроорганизмы, вызывающие пневмонию, способны выделять токсины, которые приводят к некрозу и разрушению участков легочной ткани.
Признаки и симптомы пневмонии
Клиническая картина пневмонии во многом определяется возбудителем (причиной) заболевания, а также объемом поражения самого легкого. Однако, вне зависимости от этого, для нее практически всегда характерны общие симптомы в виде слабости и повышенной утомляемости, головной и мышечной боли, снижения аппетита. Все это сопровождается ознобом и резким подъёмом температуры тела до 38-40°C. Для пневмонии также присущ сухой кашель, который через некоторое время становится влажным с трудно отделяемой слизисто-гнойной мокротой. При этом больные могут жаловаться на боль в грудной клетке, усиливающуюся при дыхании и кашле, что в свою очередь свидетельствует о поражении плевры. Достаточно часто тяжелое течение пневмонии сопровождается одышкой, бледностью и синюшностью кожи лица в области носогубного треугольника. Важно отметить, что у детей и лиц пожилого возраста общие симптомы могут значительно превалировать в клинической картине заболевания. На основании клинико-рентгенологических данных в зависимости от объема поражения легкого выделяют очаговую, долевую (крупозную) и тотальную пневмонию.
Очаговой пневмонии часто предшествует вирусная инфекция верхних дыхательных путей (грипп, парагрипп, аденовирусная инфекция и т.д.). Само же заболевание нередко начинается постепенно (в виде второй «волны» инфекции) с повышения температуры и появления сухого кашля. При очаговой пневмонии поражаются преимущественно нижние отделы легких (чаще справа).
Крупозная пневмония характеризуется поражением как минимум доли легкого с обязательным вовлечением в процесс плевры. Заболевание при этом наоборот начинается остро с потрясающего озноба и резкого повышения температуры тела до 39-40°C. Практически одновременно с этим из-за сопутствующего поражения плевры отмечается появление боли в грудной клетке. При крупозной пневмонии кашель присоединяется в течение дня и уже изначально может носить характер влажного. Иногда заболевание сопровождается одышкой в покое и лихорадочным румянцем щек, более выраженным на стороне поражения.
Особенности клинического течения пневмоний различной этиологии
Стафилококковая пневмония характеризуется высокой склонностью к развитию обширных некрозов легочной ткани с последующим образованием в ней абсцессов. По некоторым данным летальность при пневмонии данной этиологии у взрослых достигает 30-40%. Заболевание характеризуется острым началом с высокой фебрильной лихорадкой (до 40-41°C) и обильными выделениями гнойной мокроты. Иногда оно сопровождается спутанностью сознания и наличием положительных менингеальных симптомов.
Стрептококковая пневмония в основном встречается в период эпидемических вспышек респираторных заболеваний. Достаточно часто она осложняется плевритом или эмпиемой плевры. Для стрептококковой пневмонии также характерно раннее развитие некроза легочной ткани с появлением обильной мокроты гнойного характера.
Микоплазменная пневмония в самом начале своего развития может напоминать обыкновенную простуду. При этом первыми признаками заболевания являются повышение температуры, разбитость, насморк (ринит) и першение в горле. Спустя некоторое время к данным симптомам присоединяется одышка, являющаяся прямым признаком воспаления легких. Заболеваемость микоплазменной пневмонией особенно велика среди детей и подростков в изолированных коллективах (детские сады, школы и т.д.).
Хламидийная пневмония начинается с фарингита, а также появления длительного сухого кашля и насморка. Дальнейшее течение болезни сопровождается одышкой и длительным повышением температуры, что собственно и позволяет заподозрить пневмонию.
В настоящее время развитие легионеллезной пневмонии возникает преимущественно при контакте с загрязненной системой кондиционеров высотных зданий и офисных помещений. Заболевание начинается с потери аппетита, головной боли, слабости, а иногда и поноса (диареи). Такие симптомы как кашель, боли в горле и груди появляются несколько позднее. Легионеллезная пневмония практически не встречается у детей.
Наиболее частыми осложнениями пневмонии являются острая дыхательная недостаточность и респираторный дистресс-синдром, плеврит, эмпиема плевры и абсцесс легкого, легочное сердце, эндокардит, миокардит и перикардит, инфекционно-токсический шок, менингит и гломерулонефрит, ДВС-синдром и др.
Диагностика пневмонии
Диагноз пневмонии устанавливается на основании клинической картины заболевания с учетом результатов инструментальных и лабораторных методов исследования. Аускультативно над очагом поражения легкого могут выслушиваться влажные хрипы, крепитация, бронхиальное дыхание и т.д. Однако для подтверждения диагноза пневмонии практически всегда требуется выполнение рентгенографии органов грудной клетки.
При необходимости определения возбудителя пневмонии используется микроскопическое исследование мокроты или бронхиальных смывов, полимеразная цепная реакция (ПЦР) и иммуноферментный анализ (ИФА), реакция торможения непрямой гемагглютинации (РТНГА), реакция непрямой гемагглютинации (РНГА) и др. К неспецифическим методам лабораторной диагностики пневмонии относят общий анализ крови (ОАК), общий анализ мочи (ОАМ) и электрокардиографию (ЭКГ). Данные методы позволяют оценить степень тяжести заболевания, а также определить наличие осложнений.
Дифференциальная диагностика пневмонии проводится с туберкулезом и раком легкого, пневмонитом и системной красной волчанкой, панкреатитом и прободной язвой желудка, абсцессом печени, аппендицитом и т.д.
Лечение и профилактика пневмонии
Лечение пневмонии зависит от тяжести заболевания, наличия осложнений и возраста больного. Необходимость госпитализации при этом устанавливается врачом в соответствии с имеющимися на то показаниями. Питание больного пневмонией должно быть достаточно калорийным и в то же время содержать минимальное количество трудноперевариваемых продуктов. Целесообразно включить в рацион овощи и фрукты, обеспечить обильное питье (для улучшения отделения мокроты и профилактики обезвоживания).
Основным компонентом лечения пневмонии являются антибактериальные средства (амоксициллин, азитромицин, левофлоксацин и т.д). Выбор препарата, дозировку, кратность и длительность его применения также определяет врач, принимая во внимание возраст пациента, особенности клинической картины пневмонии и наличие сопутствующих заболеваний. В последнее время при лечении пневмонии все чаще используются комбинации из нескольких антибактериальных препаратов со средней продолжительностью терапии не менее 7-10 дней.
Наличие продуктивного кашля является показанием к применению отхаркивающих (лазолван, бромгексин и др.) и разжижающих мокроту (АЦЦ) лекарственных препаратов. В то же время больным пневмонией с сухим кашлем (или вовсе без него) следует воздержаться от их использования. Для устранения одышки рекомендовано применение ингаляционных бронхорасширяющих препаратов (беродуал и беротек, сальбутамол и др.). При этом следует отметить, что лучшим способом их доставки являются ингаляции с помощью небулайзера. Жаропонижающие средства (парацетамол, ацетилсалициловая кислота) во время пневмонии принимаются по показаниям (обычно при температуре тела выше 38°C) в зависимости от возраста пациента и наличия у него сопутствующих заболеваний. При пневмонии следует достаточно внимания уделить иммуномодулирующей терапии поливитаминами.
Профилактика острой пневмонии в первую очередь заключается в соблюдении здорового образа жизни и общем укреплении организма. При этом не менее важное значение отводится предупреждению возникновения острых респираторных инфекций. С этой же целью следует исключить влияние всех предрасполагающих факторов пневмонии. Для профилактики гипостатической пневмонии, возникающей преимущественно у пожилых людей при длительном постельном режиме, необходимо проводить массаж грудной клетки путем переворачивания больного на живот с легким постукиванием снизу вверх по всей поверхности спины. Достаточно эффективным методом является дыхательная гимнастика с использованием надувной игрушки.
Источник: medmir.by
Пневмония у детей
Одним из наиболее опасных заболеваний у малолетних детей является пневмония (воспаление легких). Она опасна прежде всего серьезными осложнениями, приводящими нередко к инвалидности и даже смерти ребенка.
Ежегодно в мире регистрируется около 155 миллионов случаев заболевания пневмонией у детей, и она уносит жизни примерно 1,8 миллионов детей в возрасте до пяти лет, что составляет 20% всех случаев детской смертности.
Что представляет собой пневмония? Причины и факторы риска ее возникновения

В большинстве случаев у детей пневмония развивается на фоне вирусной инфекции (чаще гриппа, аденовирусной или респираторной инфекции) при присоединении бактериальной флоры. Среди бактерий наиболее частыми возбудителями пневмонии у детей являются стрептококк пневмонии, стафилококки, гемофильная палочка.
Вирусы и бактерии, которые обычно присутствуют в носе или горле ребенка, могут инфицировать легкие при их вдыхании. Они могут также распространяться воздушно-капельным путем при кашле или чихании.
На развитие и течение болезни оказывают многие факторы, а именно:
- инфекционные заболевания матери во время беременности и родов;
- гипоксия плода и афиксия в родах;
- аспирация (попадание рвотных масс в дыхательные пути);
- у детей грудного и раннего возраста повторные ОРЗ;
- повторные гнойные отиты;
- врожденные пороки развития, особенно сердца и легких;
- онкогематологические заболевания;
- первичные и вторичные иммунодефициты и другие.
Факторами риска, способствующими возникновению пневмонии у детей могут быть:
- Ослабление иммунной системы ребенка может быть вызвано недостаточным или неправильным питанием. Это касается особенно детей грудного возраста, не получающих молоко матери в виде основного вида вскармливания.
- Предшествующие заболевания, такие как: частые ОРИ, бронхиты, отиты.
- Отрицательное воздействие следующих экологических факторов: проживание в перенаселенных жилищах; загрязнение воздуха внутри помещений, вызванное приготовлением пищи и использованием биотоплива (например, дерево или навоз) для отопления; курение родителей и др.
Симптомы, позволяющие заподозрить пневмонию у ребенка, разнообразны.
При наличии острых респираторных заболеванийследует обращать внима-ние на появление следующих симптомов:
- высокая температура тела (более 38оС свыше 3 дней);
- кряхтящее дыхание;
- кашель;
- одышка (частота дыхания в минуту у детей до 2 месяцев более 60, у детей от 2 до 12 месяцев — более 50, у детей от года до 3 лет — более 40);
- озноб;
- втяжение межреберных промежутков;
- цианоз (посинение губ, кожи);
- отказ от еды, питья;
- беспокойство или сонливость.
Диагностика и лечение болезни
Не каждый педиатр при выслушивании ребенка может сразу обнаружить хрипы и изменения над поверхностью легких.
Существует высказывание, что у детей, особенно раннего возраста, пневмонию «лучше видно, чем слышно», т.е. такая симптоматика, как бледность и синюшность носогубного треугольника, учащенное затрудненное дыхание, раздувание крыльев носа, быстрая утомляемость, необоснованная потливость и т.п. – свидетельство о возможной пневмонии у ребенка.
Диагностика основывается на данных анамнеза (совокупности сведений о развитии болезни), клинических проявлениях, результатах рентгенологического и лабораторных исследований.
Наиболее достоверным методом диагностики пневмонии является рентгенологический. При подтверждении диагноза пневмонии только врач назначает соответствующее лечение.
Лечение пневмонии может быть эффективным и успешным лишь при раннем его начале. Как правило, оно проводится в стационаре: лечение детей на дому допустимо при соблюдении всех правил стационарного режима и терапии.
Для лечения пневмонии применяют антибиотики. Выбор медикамента зависит от вида микроорганизма, вызвавшего заболевание.
Очень важно проследить за действиями антибиотиков в первые 1-2 дня их применения и, в случае отсутствия эффекта, врач сможет решить вопрос о замене антибактериального препарата на другой. При лечении на дому нужно обеспечить достаточный питьевой режим, обычное питание. В комнате должно быть чисто и свежо, надо чаще проветривать, это способствует углублению дыхания. Горчичники и банки при пневмонии не рекомендуются, они не способствуют выздоровлению. Отхаркивающие препараты нужны при трудно отделяемой мокроте. Рассасывание пневмонии ускоряет дыхательная гимнастика и массаж грудной клетки, но они показаны только при нормализации температуры.
Критериями выздоровления являются: нормализация температуры тела, улучшение самочувствия и состояния больного, исчезновение клинических, лабораторных и рентгенологических признаков воспалительного процесса.
Полное восстановление кровотока в легких происходит через 1-2 месяца от начала болезни. Поэтому в этот период нужно отказаться от физических перегрузок и контактов с больными ОРИ. Нельзя совсем изолировать ребенка, но стоит разумно ограничить число его контактов с больными.
Меры профилактики и защиты от пневмонии
Предупреждение пневмонии у детей с самого раннего возраста – одно из основных условий сокращения детской инвалидности и смертности.
В профилактике пневмоний у детей большое значение имеет:
- Своевременная иммунизация против Hib (гемофильная инфекция), пневмококка, кори и коклюша.
- Грудное вскармливание в течение первых шести месяцев жизни ребенка и его адекватное и полноценное питание в дальнейшем.
- Систематическое закаливание детского организма.
- Приобщение ребенка к занятиям физкультурой и спортом.
- Борьба с запыленностью и загазованностью окружающей среды и внутри помещений.
- Ограждение ребенка от «пассивного курения».
- Соблюдение правил личной гигиены и гигиены в перенаселенных жилых помещениях.
- Изоляция здоровых детей от больных острыми респираторными инфекциями.
- Своевременное реагирование на любые недомогания ребенка.
Родителям необходимо всегда помнить: воспаление легких можно избежать, если следовать изложенным рекомендациям, внимательно и заботливо относиться к своим детям.
Источник: www.gdikb.by
Пневмония (воспаление легких)
УСЛУГИ (Семейный врач)
ЗАБОЛЕВАНИЯ (Семейный врач)
Dear Irina, I want to thank you all so much for making my stay in hospital so bearable. You are all so professional and dedicated.
Лечением данного заболевания занимается Семейный врач
Что такое пневмония?
Термин пневмония является обобщающим для целой группы воспалительных процессов, протекающих в легких человека, часто это заболевание так и называют – воспаление легких.
Воспаление легких у детей и взрослых может быть вызвано целым рядом бактерий-возбудителей, наиболее часто – стрептококком, пневмококком, стафилококком. Пневмония может быть первичной, то есть развиться, как самостоятельное заболевание, так и вторичной, то есть являться осложнением иной болезни, например, гриппа.
Руководитель центра семейной медицины. Кардиолог
Ведущий семейный врач, педиатр
Ведущий семейный врач
Семейный врач, нефролог
Семейный врач, гастроэнтеролог
Семейный врач, анестезиолог, врач интенсивной терапии
Семейный врач, профпатолог
Семейный врач, гастроэнтеролог-гепатолог
Заведующая стационаром, семейный врач, клинический фармаколог
Воспаление легких — очень серьезное заболевание, и, при отсутствии адекватного лечения, часто приводит к летальному исходу , особенно при пневмонии у детей и пациентов старшего возраста. Как уже упоминалось, пневмония может быть вызвана разными возбудителями, поэтому перед началом лечения необходимо сдать анализы и четко установить вид возбудителя для того, что позволит выбрать препарат, направленно действующий именно против этих бактерий.
Причем сделать это нужно максимально быстро, поскольку течение воспаления легких при задержке начала лечения становится намного более тяжелым – воспалительный процесс в легких развивается очень быстро. Для этого нужны лабораторные исследования. В лаборатории нашего медицинского и диагностического центра имеется все необходимое для выявления пневмонии у детей и взрослых: и самое современное оборудование, и опытнейшие специалисты.
Симптомы и признаки пневмонии

Но существует и так называемая атипичная пневмония . Она начинается вяло, повышение температуры, как правило, незначительное. Больные жалуются на плохое самочувствие, головные боли, кашель, причем, в отличие от обычного воспаления легких, кашель сухой, без отхождения мокроты.
Опасность атипичной пневмонии состоит в том, что больные слишком поздно обращаются за медицинской помощью, стараются побороть недомогание домашними, народными средствами, и упускают время. О высокой летальности этой формы болезни слышали все – поэтому при появлении признаков атипичной пневмонии необходимо как можно быстрее обращаться к специалистам. Лучше перестраховаться, чем рисковать жизнью!
Как лечить пневмонию
Для лечения пневмонии у детей и взрослых используются антибиотики. При правильно назначенном лечении (назначении препаратов в соответствии с вызвавшим заболевание возбудителем, правильно выбранные дозы и продолжительность лечения, назначение сопутствующей терапии) воспаление легких имеет все шансы быть излеченным. Самолечение пневмонии – недопустимо! Ведь раннее окончание курса приема антибиотика способно вызвать привыкание бактерий к нему, и тогда воспаление легких может вспыхнуть с новой силой.
Передозировка же антибиотика приведет к тому, что возбудители пневмонии будут уничтожены, но вместе с ними погибнет и полезная, естественная флора кишечника, возникнет дисбактериоз — заболевание, требующее отдельного и длительного лечения. Ну, а о том, к чему приведет прием препаратов, выбранных больным или его домашними самостоятельно, даже страшно подумать! Опасность «не угадать» с лекарством — очень велика, а цена ошибки – просто огромна!
Не играйте в азартные игры на своё здоровье и на свою жизнь, не рискуйте безрассудно!
Воспаление легких чрезвычайно опасно и для детей, и для взрослых. Появились симптомы пневмонии – звоните в центр семейной медицины GMS Clinic по телефону +7 495 781 5577, +7 800 302 5577 , и мы придем Вам на помощь, круглосуточно, без выходных. В нашем распоряжении удобные машины скорой медицинской помощи, оснащенные самым современным оборудованием.
И помните, что лечение пневмонии нужно начинать как можно раньше!
Получить подробную информацию об услугах и ценах и записаться на прием Вы можете круглосуточно по телефону +7 495 781 5577, +7 800 302 5577. Информацию о расположении нашей клиники и схему проезда Вы найдете в разделе Контакты.
Размещенная информация не может быть использована посетителями сайта в качестве медицинских рекомендаций. Выбор лекарственных средств и методики лечения должен осуществлять исключительно Ваш лечащий врач.
Источник: www.gmsclinic.ru
Бактериальная пневмония
Бактериальная пневмония – микробная инфекция респираторных отделов легких, протекающая с развитием внутриальвеолярной экссудации и воспалительной инфильтрации легочной паренхимы. Бактериальная пневмония сопровождается лихорадкой, слабостью, головной болью, кашлем со слизисто-гнойной или ржавой мокротой, одышкой, болью в груди, миалгией и артралгией, легочной недостаточностью. Диагноз бактериальной пневмонии основан на данных физикального осмотра, рентгенографии легких, общего и биохимического анализов крови, микроскопии и посева мокроты. Основу лечения бактериальной пневмонии составляет этиотропная антибиотикотерапия.
Бактериальная пневмония
Бактериальная пневмония – острый инфекционно-воспалительный процесс в легочной ткани, вызываемый патогенной микробной флорой и характеризующийся развитием лихорадочного, интоксикационного синдромов и дыхательной недостаточности. Среди прочих этиологических форм воспаления легких (вирусных, паразитарных, грибковых и пр.) бактериальные пневмонии уверенно удерживают первое место. Ежегодно бактериальной пневмонией заболевает около 1000 человек на 100 тыс. населения. Наиболее уязвимый контингент — дети младше 5 лет и пожилые люди после 75 лет. В пульмонологии проблема бактериальной пневмонии акцентирует на себе внимание в связи с неуклонным ростом числа случаев осложненного течения и уровня летальности.
Классификация бактериальной пневмонии
По клиническому течению выделяют очаговую (бронхопневмонию) и долевую (лобарную, крупозную) бактериальную пневмонию. При очаговой форме воспалительные изменения затрагивают отдельные участки легочной ткани и прилегающие к ним бронхи; при долевой – паренхиму целой доли легкого. Чаще поражаются нижние отделы легких. Может иметь место односторонняя и двусторонняя бактериальная пневмония, при одновременном поражении плевры развивается плевропневмония.
Классификация нозологических форм заболевания базируется на видах инфекционных возбудителей, в соответствии с которыми различают пневмококковые, стафилококковые, стрептококковые, менингококковые пневмонии, а также пневмонии, вызванные гемофильной палочкой, клебсиеллой, кишечной палочкой, синегнойной палочкой, легионеллой и др.
По клинико-патогенетическим критериям бактериальная пневмония может носить характер внебольничной (амбулаторной) или нозокомиальной (госпитальной, внутрибольничной) инфекции с развитием симптомов через 48-72 часа после помещения пациента в стационар. Бактериальная пневмония может иметь легкое, средней степени, тяжелое и затяжное течение.
Причины бактериальной пневмонии
Бактериальная пневмония развивается при поражении легких грамположительными и грамотрицательными бактериями, многие из которых могут присутствовать в нормальной микрофлоре верхних дыхательных путей. Спектр возбудителей бактериальной пневмонии определяется формой заболевания. Внебольничная форма чаще всего вызывается пневмококками, гемофильной палочкой. Внутрибольничная бактериальная пневмония обычно инициируется мультирезистентными штаммами золотистого стафилококка, синегнойной палочки, палочки Фридлендера, энтеробактерий, гемофильной палочки, анаэробов. Возбудителями вентилятор-ассоциированной пневмонии, возникающей при использовании ИВЛ, на ранних сроках (48-96 ч) являются обитатели микрофлоры ротовой полости, на поздних (>96 часов) – внутрибольничные штаммы.
При других бактериальных заболеваниях (сибирской язве, гонорее, сальмонеллезе, туляремии, брюшном тифе, коклюше) возбудителями пневмонии могут служить представители специфической микрофлоры. При иммунодефицитном состоянии бактериальными агентами часто выступают пневмококки, легионелла и гемофильная палочка.
Патогенные микроорганизмы могут проникать в легочную ткань прямым, воздушно-капельным и гематогенным путем. У пациентов с неврологической симптоматикой и нарушением сознания часто наблюдается аспирация секрета ротовой полости и носоглотки, контаминированного бактериями. Гематогенная диссеминация возбудителя бактериальной пневмонии происходит с током крови из внелегочного очага (при инфекционном эндокардите, заглоточном абсцессе). Инфекция может проникать в легкие при ранениях грудной клетки, интубации трахеи, из окружающих тканей при прорыве постдиафрагмального абсцесса и т. д.
В патогенезе бактериальной пневмонии определяющим является не только вирулентность и механизм проникновения возбудителя, но и уровень местного и общего иммунитета. К развитию бактериальной пневмонии предрасполагают ОРВИ, курение, употребление алкоголя, частые стрессы, переутомление, гиповитаминоз, пожилой возраст, загрязнение воздуха. Снижение иммунной защиты происходит при сопутствующей патологии: застойной сердечной недостаточности, врожденных пороках бронхолегочной системы, ХОБЛ, хронической ЛОР-инфекции, иммунодефиците, тяжело и длительно протекающих заболеваниях; вследствие хирургического вмешательства и длительной иммобилизации.
Бактериальной пневмонии свойственно поражение дыхательных путей с воспалительной инфильтрацией паренхимы легких; синдромом раздражения плевры и плевральным выпотом. Возможно образование очагов некроза легочной ткани с формированием полости, осложняющееся некротической пневмонией и абсцессом легкого.
Симптомы бактериальной пневмонии
Клинические проявления и тяжесть течения бактериальной пневмонии определяются типом возбудителя, объемом поражения, возрастом и состоянием здоровья пациента.
При типичном варианте бактериальной пневмонии возникает внезапная ремиттирующая лихорадка, кашель продуктивного характера со слизисто-гнойной или ржавого вида мокротой, иногда плевральные боли в грудной клетке. Больных беспокоит сильная слабость, резкое недомогание, головная боль, одышка, миалгия и артралгия, потеря аппетита. Нередко выявляется синусовая тахикардия, аритмия, артериальная гипотония. Могут развиваться признаки дыхательной, сердечной и почечной недостаточности.
Для стафилококковой пневмонии характерно бурное начало, скачок температуры до 40°С с рецидивирующими ознобами, общее тяжелое состояние, связанное с деструкцией легких, появлением очагов некроза, полостей, абсцедированием легочной ткани. Фридлендеровская пневмония напоминает крупозное воспаление легких, имеет затяжное течение и сопровождается лихорадкой (39-40°С), упорным кашлем, выделением вязкой бурой мокроты с неприятным запахом, общей интоксикацией, быстрым развитием обширных некрозов легочной ткани, одиночных абсцессов, плеврита, инфаркта легкого, септических осложнений. Тяжело протекающая пневмония, вызванная синегнойной палочкой, характеризуется высоким уровнем летальности. При пневмококковой пневмонии некроз и абсцедирование развиваются редко.
Атипичные формы бактериальной пневмонии возникают при инфицировании легких анаэробами полости рта, легионеллой. Их особенностью служит постепенное развитие симптоматики, доминирование внелегочных проявлений. Например, легионеллезная пневмония сопровождается неврологическими проявлениями, дисфункцией печени, диареей. У пожилых лиц бактериальная пневмония отличается затяжным течением с длительным субфебрилитетом, заметным ухудшением самочувствия, выраженной одышкой, обострением сопутствующих заболеваний, дисфункцией ЦНС.
Осложнениями бактериальной пневмонии могут стать гнойные процессы в легких (абсцесс, гангрена легкого), эмпиема плевры, гнойный плеврит, респираторный дистресс-синдром, миокардит, гломерулонефрит, менингит, инфекционно-токсический шок, сепсис.
Диагностика бактериальной пневмонии
При осмотре больного бактериальной пневмонией отмечается бледность, цианоз, тяжелое дыхание; при пальпации – усиление голосового дрожания со стороны поражения; при перкуссии – укорочение и притупление легочного звука; при аускультации — усиление бронхофонии, жесткое или бронхиальное дыхание, влажные мелкопузырчатые хрипы и шум трения плевры. Синдром воспаления при бактериальной пневмонии подтверждается лейкоцитозом со сдвигом формулы влево, лимфопенией, умеренным или значительным повышением СОЭ, появлением С-реактивного белка.
Рентгенография легких в прямой и боковой проекциях определяет наличие, локализацию и протяженность участков воспаления и деструкции легочной ткани, наличие плеврального выпота. Установить потенциального возбудителя бактериальной пневмонии помогает микроскопия, а также культуральный посев мокроты и промывных вод бронхов.
При одышке и хронической легочной патологии изучается ФДВ, при тяжелом осложненном течении бактериальной пневмонии исследуется газовый состав артериальной крови для оценки уровня гипоксемии и гиперкапнии, насыщения Hb кислородом. Дополнительно проводится посев крови на стерильность, анализ плеврального выпота, ИФА.
Спиральная КТ и МРТ легких применяются при дифференциации диагноза. При диагностике бактериальной пневмонии требуется исключить инфильтративный туберкулез, рак легкого, инфаркт легкого, эозинофильный инфильтрат, застойную сердечную недостаточность, ателектаз легкого.
Лечение бактериальной пневмонии
Лечение бактериальной пневмонии в зависимости от степени тяжести проводится амбулаторно или в условиях стационара, при необходимости в отделении ИТ. В лихорадочный период рекомендован постельный режим, обильное питье, легко усваиваемое полноценное питание.
Этиотропная противомикробная терапия назначается эмпирически с коррекцией после идентификации возбудителя и получения антибиотикограммы. При бактериальной пневмонии применяются аминопенициллины, макролиды, цефалоспорины в виде монотерапии или сочетания нескольких антимикробных препаратов. При нетяжелой внебольничной пневмонии назначаются пероральные и внутримышечные формы препаратов, при тяжелом течении целесообразно их внутривенное введение; длительность лечения составляет 10-14 дней. При пневмонии, вызванной стафилококками, энтеробактериями и легионеллой необходим более длительный курс антибиотикотерапии, составляющий 14-21 день. При аспирационной и госпитальной бактериальной пневмонии дополнительно используются фторхинолоны, карбапенемы, комбинации с аминогликозидами, линкозамидами и метронидазолом.
В осложненных случаях проводится дезинтоксикационная и иммунотерапия, коррекция микроциркуляторных нарушений и диспротеинемии, кислородотерапия. Могут назначаться жаропонижающие средства, анальгетики, глюкокортикоиды, сердечные препараты. Больным с бронхообструктивной патологией показана аэрозольтерапия с бронхо- и муколитическими средствами. При абсцедировании проводится санационная бронхоскопия с использованием растворов антисептиков, антибиотиков, муколитиков. Рекомендуются дыхательные упражнения, массаж, физиопроцедуры. Показано наблюдение терапевта и пульмонолога, санаторно-курортное лечение.
Прогноз бактериальной пневмонии обусловлен тяжестью процесса, адекватностью антибиотикотерапии. Летальность при бактериальной пневмонии достигает 9% (при нозокомиальной форме — 20%, у пожилых пациентов — 30%, в осложненных случаях — до 50%).
Источник: www.krasotaimedicina.ru
 NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.
NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.