Что это экстрасистолия при брадикардии? Желудочковые экстрасистолии — это преждевременные сокращения сердечных мышц. Обнаружить их можно с помощью ЭКГ (электрокардиограммы). Экстрасистолы являются самым распространенное нарушением сердечного ритма. В последнее время возросла тенденция появления данного нарушения даже у здоровых людей.

Экстрасистолия при брадикардии
Важно отметить тот момент, что желудочковые экстрасистолии в целом безопасны. Самолечение антиаритмическими препаратами может только навредить. Но, стоит учитывать и тот факт, что на фоне данного нарушения могут развиваться и более сложные заболевания, например: желудочковая тахикардия, брадикардия.
Причины желудочковой экстрасистолии
Для точной диагностики важно знать анамнез пациента. Он поможет быстрее распознать диагноз. Экстрасистолы могут развиваться на фоне некоторых распространенных болезней. Например:
- артериальная гипертензия;
- хроническая сердечная недостаточность;
- кардиосклероз.
Желудочковая экстрасистолия бывает, как и «сопровождающей» в сердечно-сосудистых болезнях, так и развиваться независимо. В следствии каких либо внешних показателей. Например:
Экстрасистолии и лечение
Показаниями для лечения желудочковой экстрасистолии являются данные ЭКГ, при которых видно групповые экстрасистолы. Исследование покажет, есть ли существенные перебои в работе сердца, а также ухудшения показаний работоспособности желудочков и миокарда в целом. Для устранения перебоев в сердце и восстановления его полноценной работы назначают комплексное лечение . Его пациент может проходить курсами.



Часто наблюдаются желудочковые экстрасистолии на фоне брадикардии. Давайте разберемся по порядку. Брадикардия это замедленное сердцебиение. К слову, желудочковая тахикардия это учащённый сердечный ритм. Оба состояния считаются патологическими, но учитывая физиологические особенности каждого человека лечение, если оно необходимо, подбирают индивидуально. Так же существуют такие понятия как физиологическая брадикардия и физиологическая желудочковая тахикардия.
Это значит, что сердце работает правильно и без изменений, но либо с замедленным, либо ускоренным ритмом. Такие явления встречаются у спортсменов, которые постоянно находятся в условиях интенсивных нагрузок. Их сердце адаптируется до условий, требуемых организмом. В таких случаях лечение также не назначается, но ведется частый мониторинг. И оба эти состояния сопровождают экстрасистолии.
Симптоматика желудочковой экстрасистолии при брадикардии
Основным симптомом является снижение ЧСС (частоты сердечных сокращений). Она понижается, чередуясь с нормой, либо не поднимается выше. На фоне этого отмечаются скачки давления, при этом клиника нормализуется в покое. В состоянии активности проявления экстрасистолии практически незаметны. Ощутимы они только в состоянии покоя. И чем ниже пульс, тем четче они проявляются.
Как пациенты характеризуют ощущения? Им кажется, что сердцу что-то мешает, лежать на левом боку сложно, так как симптоматика усугубляется. Наблюдается иллюзия воздушного мешка, подпирающего сердце. Также чувствуются перебои сердца, усталость, головокружение. Брадикардия может быт предвестником более серьёзной патологии. И проходит после того, как будет проведено лечение.
Медикаментозное лечение
Назначает терапию для устранения экстрасистолии только под руководством кардиолога или аритмолога. Есть три группы препаратов с разным процентом эффективности. Необходимая доза действующего вещества определяется степенью тяжести. Если отмечена экстрасистолия при брадикардии, то назначают препараты с меньшим процентом эффективности, и при этом включают в лист назначения еще и стабилизаторы ритма.
Учитывают показатели и артериальное давление. Если есть скачки, то назначают препараты Атенолол, Бисопролол, Метопролол и др. Для стабилизации ритма в комплекс входят также Панангин, Дилтиазем, Карбамазепин. В более сложных случаях назначают также Пропафенон (Пропанорм) и Амиодарон (Кордарон). В любом случае препарат и индивидуальную схему применения назначает только врач.
Народные рецепты
Существует множество народных средств лечения экстрасистолии и брадикардии. Но они не могут заменить комплексного лечения, и пользоваться методиками стоит осторожно.
- Лечение боярышником. Употреблять сушеные цветки, заваривая как чай (на стакан кипятка столовая ложка), и пить три стакана в день. Или же собирать его в пору цветения и заливать водкой в стеклянной банке. После настаивания в затемненном месте, принимают три раза в день по чайной ложке.
- Лечение календулой. Для этого две чайные ложки календулы залить парой стаканов кипятка, настоять на протяжении часа и процедить. Принимать по полстакана четыре раза в день.
- Лечение хвощем полевым. Одну столовую ложку сухого хвоща залить тремя стаканами кипятка и оставить на три часа. После процедить и принимать шесть раз в день по столовой ложке.
Важно! Перед употреблением проконсультируйтесь с лечащим врачом. Индивидуальная непереносимость и аллергия может быть на любой из этих способов. Лучше себя обезопасить.
Прогнозы
При своевременном обращении к кардиологу все симптомы можно устранить. Умеренная брадикардия не несет в себе нарушений кровообращения. Но при наличии желудочковой экстрасистолии необходимо собрать полный спектр обследований, чтобы не пропустить более серьёзную патологию на этом фоне.
Поскольку лечение брадикардии подразумевает собой комплекс медпрепаратов, то прогнозы являются благоприятными. Симптоматика исчезает, а после приема лекарств на ЭКГ видно уменьшение экстрасистолии. И при правильном дальнейшем следовании рекомендациям ухудшения состояния не будет.
Желудочковая экстрасистолия, при грамотном подходе специалистов, может проходить бессимптомно, не доставляя дискомфорта пациенту. Окончательно вылечить ее невозможно, поскольку в состоянии сердечно-сосудистой системы играет важную роль даже окружающая среда. Но при правильном комбинировании лекарственных средств можно стабилизировать ритм, укрепить мышцы сердца и убрать перебои в работе.
Источник: kakiebolezni.ru
Брадикардия при экстрасистолии
Брадикардия — один из видов аритмии, который характеризуется снижением частоты сердечных сокращений менее, чем до 50-ти ударов в минуту. Иногда она возникает вместе с экстрасистолией, проявляющейся сердечными сокращениями вне очереди. Часто это состояние имеет функциональный характер, не сопровождается патологической симптоматикой и не требует специфического лечения. Иногда встречаются опасные разновидности этой патологии, которые требуют постоянного мониторинга и адекватной терапии.
Что это такое?
Экстрасистолия — самый распространенный вид аритмии, который встречается у 60—70% относительно здоровых людей.
Экстрасистолы — импульсы, возникающие за пределами синусового узла, которые проходят по миокарду между стандартными импульсами, тем самым провоцируя внеочередное сердечное сокращение. При брадикардии нормальные импульсы, которые возникают в синусовом узле, проходят по сердечной мышце очень медленно. Часто экстрасистолы имеют нейрогенную природу и незаметны для человека. Многие люди обнаруживают патологию совершенно случайно во время планового осмотра у врача. Для подтверждения диагноза, следует сделать электрокардиограмму и мониторинг Холтера.
- желудочковая;
- наджелудочковая.
Характерные особенности экстрасистол:
- ритмичные, хаотичные;
- нормальные, патологические;
- единичные, множественные, групповые.
Вернуться к оглавлению
Причины возникновения брадикардии с экстрасистолией
В зависимости от причин возникновения экстрасистолии бывают функциональными и органическими. При первой человек намного комфортней чувствует себя в стоячем положении, а при второй — в лежачем. Основные факторы, провоцирующие экстрасистолию разных видов при брадикардии указаны в таблице.
- аномалии нервной системы;
- артериальная гипертензия;
- тиреотоксикоз;
- болезни желудка и печени;
- анемия;
- ишемическая болезнь сердца;
- врожденные или приобретенные пороки сердца;
- хроническая сердечно-сосудистая недостаточность;
- нарушение кровообращения;
- патологии эндокринной системы;
- инфекционные недуги сердца;
- кардиосклероз;
- заболевания внутренних органов;
- остеохондроз.
- вегетососудистая дистония;
- физическое истощение, переутомление;
- менструации у женщин;
- избыток в рационе кофеина;
- инфекционные заболевания;
- эмоциональный стресс;
- злоупотребление алкоголем;
- лихорадка;
- курение.
Симптоматика
В большинстве случаев функциональная экстрасистолия при брадикардии не имеет симптомов. Иногда проявления все же возникают, их интенсивность и частота зависят от степени патологии, вида, индивидуальных особенностей организма человека. Экстрасистолия часто выступает симптомом другого заболевания внутренних органов и систем организма. В этом случае проявления одной патологии переплетаются с симптомами другой.
Распространенные симптомы аномалии:
- головокружение;
- снижение частоты сердечных сокращений;
- повышенная потливость;
- чрезмерная раздражительность;
- кратковременное замирание сердца;
- ощущение перебоев в работе сердца;
- нехватка воздуха;
- общая слабость;
- скачки артериального давления;
- повышенная тревожность;
- низкий пульс;
- толчки в груди;
- необоснованное чувство страха.
Лечение патологии
Экстрасистолы нейрогенного характера часто возникают у молодых и здоровых людей. Единичные и редкие импульсы вне синусового узла не несут серьезной угрозы здоровью и не требуют специализированного лечения. Достаточно придерживаться общих рекомендаций и вести здоровый образ жизни. В этом случае категорически противопоказано самолечение, поскольку аритмические препараты принесут больше вреда чем пользы.
Если же экстрасистолы при брадикардии множественные, групповые, возникают слишком часто, а также при индивидуальной непереносимости симптомов патологии, врач назначает лечение, учитывая специфические черты болезни и общее состояние пациента. При отсутствии адекватной терапии есть вероятность возникновения сопутствующих заболеваний сердечно-сосудистой системы.
Медикаменты
Для получения адекватной медикаментозной терапии, следует обратиться к одному из узкопрофильных специалистов:
Вид лекарственных средств, частоту употребления, а также дозы врач назначает в конкретно взятом случае индивидуально, учитывая особенности недуга, сопутствующие заболевания, пол, возраст, физиологические особенности и артериальное давление пациента. При лечении экстрасистолии на фоне брадикардии применяют медикаментозные средства с небольшим процентом эффективности вместе с лекарственными препаратами, стабилизирующими ритм. Если есть основное заболевание, которое спровоцировало нарушение сердечного ритма, следует сначала избавиться от него.
 Основные медикаменты, применяемые для борьбы с патологией:
Основные медикаменты, применяемые для борьбы с патологией:
Народные средства
Без предварительной консультации с лечащим врачом, не стоит использовать народные средства, так как это чревато разными последствиями — от аллергии до серьезных осложнений.
Народная медицина очень богата на рецепты, направленные на борьбу с экстрасистолией и брадикардией. Большинство из них советую делать разнообразные чаи, настойки, отвары на основе различных органических элементов, таких как:
Методы профилактики и прогнозы
При своевременной диагностике, адекватной терапии и выполнении всех рекомендаций лечащего врача прогноз исчезновения экстрасистолы при брадикардии очень благоприятный. Устранить неприятные симптомы и нормализовать сердечный ритм удается довольно быстро. При функциональной природе патологии показатели приходят в норму самостоятельно через какое-то время. Некоторые разновидности аномалии имеют хронический характер. Желудочковая экстрасистолия не всегда поддается полному устранению, но можно избавиться от симптомов и стабилизировать состояние при помощи медикаментов. Человек при этом сможет вести нормальный образ жизни, не ощущая никакого дискомфорта. Важно пройти полное обследование, чтобы не пропустить серьезную патологию, которая спровоцировала подобную патологию.
Чтобы предотвратить возникновение экстрасистолии и брадикардии следует регулярно посещать кардиолога для профилактического осмотра, вовремя устранять острые и хронические заболевания, полноценно питаться и отдыхать, заниматься умеренными физическими нагрузками и много гулять на свежем воздухе. Следует отказаться от вредных привычек, чрезмерного употребления кофеина и минимизировать физические и эмоциональные перенапряжения.
Источник: etodavlenie.ru
Все факты об экстрасистолии сердца: что это такое и как лечить
Сердце считается не только одним из самых важных органов организма человека, но также и одним из самых уязвимых для различных болезней. Именно поэтому за его здоровьем необходимо следить.
Но случается, что человека настигают различные сердечные заболевания. Для того, чтобы знать, как с ними бороться, необходимо знать, что они из себя представляют и чем вызваны.
Сегодня мы рассмотрим такую патологию, как экстрасистолия сердца — что это такое, чем опасно и как ее вылечить?
Общая информация
Одним из наиболее распространённых заболеваний сердца является экстрасистолия. Таким термином называют нарушения в ритме сердечной мышцы, при которой она сокращается преждевременно.
Выявить данное заболевание очень просто при помощи ЭКГ, которая выдают учащённый или же преждевременный экстрасистолический комплекс.
Вообще, преждевременный комплекс может быть как экстрасистолическим, так и парасистолическим. Дело в том, что экстрасистолы и парасистолы являются неотъемлемыми атрибутами работы главной мышцы в организме, а лечение нарушения их ритма проходит абсолютно одинаково.
Распространенность и особенности
Экстрасистолия может быть зафиксирована у абсолютно любого человека, даже здорового, поэтому подобное нарушение работы не обязательно требует врачебного вмешательства.

Большинство людей сталкиваются с этим нарушением ритма сердца, но даже не догадываются об этом, потому что какой-либо существенной симптоматики, кроме незначительных нарушений при прохождении кардиограммы не появляется.
Существует определённая норма, при которой количество экстрасистол в сутки не считается опасным: до 200.
Если их регистрируется меньше, то человек, скорее всего, абсолютно здоров. Ведь сердце человека, как и любой другой орган не может работать с эталонной стабильностью.
При этом, ни в коем случае не следует путать ёе с тахикардией. Отличить эти заболевания при наличии аппарата для ЭКГ можно без проблем.
Как правило, экстрасистолы бывают либо одиночными, либо двойными (парными). Если же экстрасистол подряд 3 и более, то такое заболевание уже называют тахикардией, оно требует более решительной терапии. При тахикардии замечается существенный сбой работы сердечной мышцы, при котором она работает неровно и нестабильно.
Уровень опасности и общие черты
Стоит сказать, что экстрасистолию никто из исследователей не относит к опасным недугам сердечной мышцы.

Кемпбелл и другие известные мировые кардиологи рассматривают её в первую очередь как «косметический» сбой сердца, который никак не влияет на качество этой работы.
Однако если экстрасистолия является частой, а также замечены симптомы тахикардии, «пробежки» ритма, то это обязательно должно стать поводом для обследования, чтобы медики могли чётко понять причину подобного нарушения.
Ведь за симптомами данной болезни могут скрываться куда более значительные и опасные, поэтому обследование должно быть назначено и пройдено в обязательном порядке.
Симптомами, которые могут привести к терапии экстрасистолии, являются такими:
- Гемодинамические нарушения, которые вызваны неровным ритмом работы мышцы сердца.
- Собственные ощущения человека, когда он сам чувствует нестабильность сердечного ритма, которая приносит дискомфорт.
- При обследовании: структурные изменения, а также ухудшение показателей миокарда, что может повлечь очень серьёзные последствия без медицинского вмешательства.
Локализация болезни
Экстрасистолия как болезнь делится на несколько типов локализации, которые уже были перечислены ранее.
- Желудочковая экстрасистолия возникает вследствие появления в сердечных желудочках самостоятельного очага импульсов сокращений, который мешает нормальной работе сердечной мышцы.
Подобное нарушение чаще всего наблюдается у мужчин, особенно в возрасте. Симптомов данное нарушение работы сердечной мышцы практически не имеет. Как и при других аритмических нарушениях, больные отмечают то «замирание» то учащение ритма работы сердца.
Она не является угрозой жизни пациента, однако при высоких показателях нарушения ритма требует глубокого обследования и последующей терапии. Следует сказать, что симптомы и врачебные показания одинаковы при любой локализации.

Узнайте больше о том, что делать при экстрасистолии сердца и что это вообще такое, из видео:
Причины возникновения
Причины возникновения экстрасистолии сходны с причинами возникновения многих других сердечных заболеваний:

- Курение сигарет
- Ишемические неполадки в работе сердца
- Злоупотребление кофеиносодержащими напитками: кофе, энергетиками и т.д.
- Сбои в работе миокарда
- Порок сердца (врождённый или приобретённый)
- Нехватка калия
- Различные сбои в деятельности артериальной системы
Распространение по возрасту и полу
Стоит сказать, что у мужчин данное сердечное заболевание встречается часто. Это связано с тем, что мужчины чаще курят сигареты, а также подвержены различным другим негативным факторам. Увеличивается частота этого заболевания с возрастом. У женщин также это заболевание достаточно распространено, однако обычно в некритических формах.
Признаки заболевания
Общими симптомами экстрасистолии являются следующие:
- Чувство тревоги
- Бессонница
- Головокружение и слабость
- Ощутимая аритмия, которую чувствует сам пациент: «замирание», учащение
- Повышение выделения пота
Следует сказать, что эти симптомы являются общими для многих сердечных заболеваний, поэтому выявить их проще всего на ЭКГ.
Диагностика
Диагностировать экстрасистолию проще всего с помощью ЭКГ. Электрокардиограмма позволяет с легко и точно вычислить любой тип сбоя работы сердечной мышцы. Ведь на ленте ЭКГ чётко вырисовываются нормальные и неправильные, учащённые сокращения.
Но, к сожалению, не всегда получается выявить экстрасистолы при помощи электрокардиограммы. Дело в том, что эта процедура длится недолго, вследствие чего нарушения работы сердечной мышцы могут быть не зафиксированы.

Кроме того, во время ЭКГ пациент лежит, то есть, не проявляет никакой активности. В жизни же человек редко бывает неподвижен.
В таком случае наилучшим решением будет диагностика данного заболевания при помощи Холтеровского монтирования.
Преимуществом этого типа диагностики является то, что за пациентом наблюдают в течение всего дня, который он проводить в своём привычном ритме.
Таким образом, врачу удастся точно определить наличие сбоев в ритме основной мышцы в организме.
О диагностике более подробно рассказано на видео:
Методы лечения
Иногда подобный недуг требует лишь психологического лечения. Случается, что требуется просто вывести человека из тревожного или же депрессивного состояния, чтобы эта болезнь прошла. Для этого можно обращаться к психиатрам и психологам.

Лечиться можно и медикаментозно. Что за лекарства принимать при экстрасистолии сердца от неприятных симптомов? В данном случае употребляют следующие препараты:
- Аллапинин, этацизин, которые используются при аритмии
- Метопролол, Соталол, которые являются блокираторами адреналина
- Верапамил – лекарство-антагонист кальция
Некоторые не хотят обращаться к медикаментозным методам лечения, отдавая преимущества народным средствам от аритмии сердца в виде экстрасистолии. Вот некоторые рецепты, чем можно лечить экстрасистолию сердца:
- Настойка боярышника по 10 капель 3 раза в день. Для её приготовления боярышник залить водкой и настаивать в течение 10 дней.
- Смесь валерианы в таком же режиме. Для её изготовления несколько чайных ложек этого растения заливают 100 мл кипятка и варят 15 минут. Далее смесь необходимо процедить.
Чаще всего для лечения используют специальный катетер, который по артериям «доставляют» в нужный отдел сердца и из него уже с помощью радиочастот посылаются необходимые для правильного сердечного ритма импульсы.
Нужна ли реабилитация
Как правило, лечение данного заболевания не требует специальной реабилитации.
Возможные последствия и осложнения
Если же вы никак не боретесь с проблемой, то это «косметическое» заболевание может перейти в тахикардию, которая является куда более серьёзной.
Кроме того, может быть повышена вероятность возникновения инфаркта миокарда, поэтому заниматься данной хворью, если она уже возникла и об этом говорит врач, нужно. Иначе последствия могут быть гораздо более пагубными для основной мышцы, разгоняющей кровь. Экстрасистолию можно расценивать как первый «звоночек», который может сигнализировать о проблемах.
Профилактика
Для профилактики следует придерживаться определённых правил, которые помогут не только избежать повторение недуга, но и укрепят организм в общем:

- Старайтесь придерживаться здорового образа жизни: не ешьте жирную пищу, в разумных рамках оказывайте физические нагрузки, откажитесь от вредных привычек.
- Высыпайтесь
- Употребляйте всевозможные витамины
- Проводите много времени на свежем воздухе
- Уменьшайте эмоциональное напряжение
- Избегайте употребления кофеина, а также энергетиков
Ведь здоровье сердца должно быть приоритетным для каждого человека!
Источник: oserdce.com
Аритмия сердца
 Аритмии сердца — это нарушения, при которых изменяются функции сердца, обеспечивающие ритмичное и последовательное сокращение его отделов. Синусовый ритм — это нормальный ритм сердца, он равен в состоянии покоя от 60 до 90 ударов в минуту. Число сердечных сокращений у человека зависит от разных причин. При физической нагрузке, повышении температуры тела, сильных эмоциях частота ритма увеличивается. К патологическим изменениям сердечного ритма относятся: синусовая тахикардия, синусовая брадикардия, мерцательная аритмия, синусовая аритмия, экстрасистолия, пароксизмальная тахикардия.
Аритмии сердца — это нарушения, при которых изменяются функции сердца, обеспечивающие ритмичное и последовательное сокращение его отделов. Синусовый ритм — это нормальный ритм сердца, он равен в состоянии покоя от 60 до 90 ударов в минуту. Число сердечных сокращений у человека зависит от разных причин. При физической нагрузке, повышении температуры тела, сильных эмоциях частота ритма увеличивается. К патологическим изменениям сердечного ритма относятся: синусовая тахикардия, синусовая брадикардия, мерцательная аритмия, синусовая аритмия, экстрасистолия, пароксизмальная тахикардия.
Синусовая тахикардия
Синусовая тахикардия — это учащение сердечных сокращений свыше 90 ударов в минуту. Такое состояние может быть вызвано физической нагрузкой, эмоциями, сердечно-сосудистыми заболеваниями (миокардит, пороки сердца, сердечная недостаточность и т. д.), а также при употреблении кофе, алкоголя, некоторых лекарственных препаратов и после курения. Субъективно больной ощущает сердцебиения, тяжесть, неприятные ощущения в области сердца. Синусовая тахикардия может возникать в виде приступов.
Лечение синусовой тахикардии зависит от основного заболевания. При неврозах назначаются седативные препараты (настойка валерианы, корвалол и т. д.) Если тахикардия вызвана заболеванием сердца, назначаются сердечные гликозиды и другие препараты.
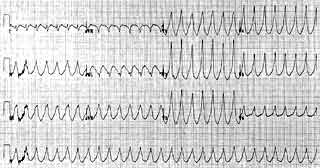
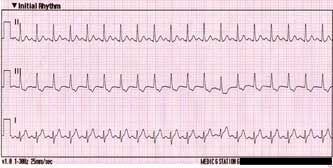
Электрокардиограмма при тахикардии
Синусовая брадикардия
Синусовая брадикардия — это уменьшение частоты сердечных сокращений до 40-50 ударов в минуту. Такой ритм может наблюдаться у здоровых людей занимающихся физическим трудом, а также у спортсменов. Иногда такой ритм бывает врождённым и наблюдается у членов одной семьи. Брадикардия отмечается при опухолях головного мозга, менингите, нарушении мозгового кровообращения, передозировке лекарственных средств, при различных поражениях сердца.
Синусовая брадикардия не нарушает гемодинамику и не нуждается в специальном лечении. Если брадикардия имеет очень выраженный характер, могут быть назначены препараты, стимулирующие работу сердца, такие как эуфиллин, кофеин и т. д. Прогноз синусовой брадикардии зависит от основного заболевания.
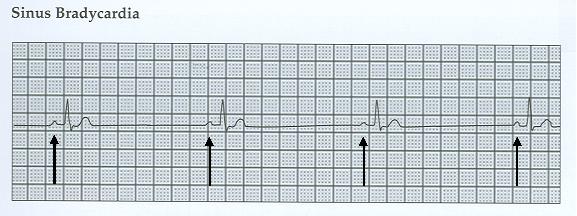
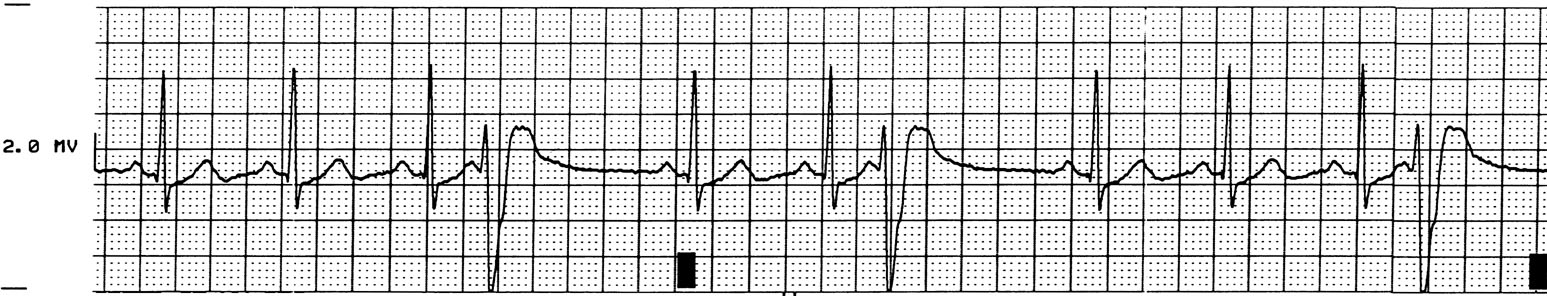
Электрокардиограмма при брадикардии
Мерцательная аритмия
Мерцательная аритмия — это состояние, при котором нарушение работы сердца связано с отсутствием сокращения предсердий. Они в этом случае лишь «мерцают», что делает их работу неэффективной. В результате нарушается и сокращение желудочков. При мерцательной аритмии снижается эффективность работы сердца, что может вызвать стенокардию (загрудинная боль), сердечную недостаточность и инфаркт миокарда.
Синусовая аритмия
Синусовая аритмия — это нарушение ритма сердца, при котором происходит чередование учащения и урежения сердечных сокращений. Очень часто такая аритмия встречается у маленьких детей, при этом она обычно связана с ритмом дыхания и называется дыхательной аритмией. При дыхательной аритмии частота сердцебиений увеличивается на вдохе и уменьшается на выдохе. Дыхательная аритмия не вызывает жалоб.
Синусовая аритмия может развиться при различных заболеваниях сердца (ревматизм, кардиосклероз, инфаркт миокарда и т. д.), при интоксикации разными веществами (препараты наперстянки, морфин и т. д.).
Если синусовая аритмия не связана с дыханием, то она проявляется в двух видах: периодический вариант (постепенное ускорение и замедление ритма), и непериодический вариант (отсутствие правильности в смене ритма). Такие аритмии обычно наблюдаются при тяжёлых заболеваниях сердца и в очень редких случаях при вегетативной дистонии или неустойчивой нервной системе.
Дыхательная аритмия не требует лечения. В некоторых случаях может быть назначена валериана, бромиды, белладонна. Если синусовая аритмия не связана с дыханием, проводится лечение основного заболевания.
Экстрасистолия
Экстрасистолия — это нарушение ритма сердца, которое заключается в его преждевременном сокращении. Экстрасистолой может быть как внеочередное сокращение всего сердца, так и его отделов. Причинами возникновения экстрасистолии являются различные заболевания сердца. В некоторых случаях экстрасистолия может наблюдаться у здоровых людей, например при сильных отрицательных эмоциях.
Клинические проявления зависят от тех заболеваний, которые сопровождаются экстрасистолией. Больные иногда могут совершенно не ощущать экстрасистолу. Некоторыми людьми экстрасистола воспринимается как удар в груди, а компенсаторная пауза ощущается, как чувство остановки сердца. Наиболее серьёзной экстрасистолия является при инфаркте миокарда.
Лечение при экстрасистолии направлено на основное заболевание. При необходимости назначаются седативные и снотворные препараты. Назначается оптимальный режим труда и отдыха.
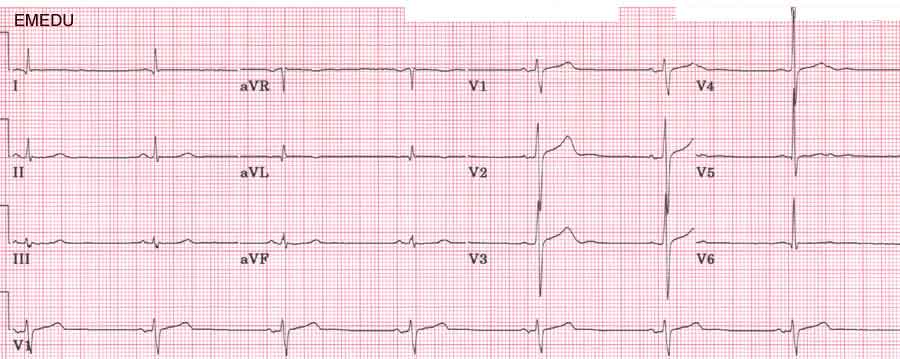
Электрокардиограмма при экстрасистолии
Пароксизмальная тахикардия
Пароксизмальной тахикардией называется приступ учащенного сердцебиения, который начинается внезапно и также внезапно прекращается. Во время приступа частота сокращения сердца может достигать 160-240 ударов в минуту. Обычно приступ длится несколько секунд или минут, но в тяжёлых случаях может длиться несколько дней. Пароксизмальная тахикардия может наблюдаться у людей с неустойчивой нервной системой, при сильном волнении, при употреблении кофе или крепкого чая. Приступы могут провоцировать заболевания сердца, желудка, желчного пузыря, почек и т. д. Причиной приступа может служить интоксикация некоторыми препаратами, гормональное нарушение и т. д.
При пароксизмальной тахикардии больные жалуются на внезапное сильное сердцебиение, начало приступа ощущается, как толчок в груди. Приступ прекращается внезапно с ощущением кратковременной остановки сердца и последующим сильным ударом. Приступ может сопровождаться слабостью, чувством страха, головокружением, в некоторых случаях может произойти обморок.
Пароксизмальная тахикардия требует обязательного лечения. Назначаются успокаивающие и снотворные препараты, а также другие препараты снимающие и предотвращающие приступ. В некоторых случаях при неэффективности медикаментозного лечения и при тяжёлом течении заболевания применяется оперативное лечение.

Автор: Нина Румянцева
Дата публикации: 12.09.2009
Дата обновления: 18.11.2011
Перепечатка без активной ссылки запрещена
Источник: www.cardiogram.ru
Экстрасистолы при здоровом сердце

Экстрасистолия – распространенная форма патологии ритма сердца, обусловленная появлением единичных или множественных внеочередных сокращений всего сердца либо отдельных его камер.
По результатам холтеровского мониторинга ЭКГ экстрасистолы регистрируются примерно у 90% обследуемых пациентов старше 50–55 лет, причем как у страдающих заболеваниями сердца, так и у относительно здоровых. У последних «лишние» сердечные сокращения для здоровья не опасны, а у лиц с тяжелыми сердечными патологиями могут привести к серьезным последствиям в виде ухудшения состояния, рецидива болезни, развития осложнений.

Причины экстрасистолии
У здорового человека наличие до 200 экстрасистол в сутки считается нормой, но, как правило, их бывает даже больше. Этиологическими факторами функциональных аритмий нейрогенного (психогенного) характера являются:
- алкоголь и алкогольсодержащие напитки;
- наркотики;
- курение;
- стрессы;
- неврозы и неврозоподобные состояния;
- употребление в больших количествах кофе и крепкого чая.
Нейрогенная экстрасистолия сердца наблюдается у здоровых, тренированных людей, занимающихся спортом, у женщин в период менструации. Экстрасистолы функционального характера возникают на фоне остеохондроза позвоночника, вегетососудистой дистонии и т. д.
Причинами хаотичных сокращений сердца органической природы являются какие-либо повреждения миокарда:
- пороки сердца;
- кардиосклероз;
- сердечная недостаточность;
- кардиомиопатия;
- воспаление оболочек сердца – эндокардит, перикардит, миокардит;
- инфаркт миокарда;
- дистрофия мышцы сердца;
- легочное сердце;
- пролапс митрального клапана;
- ишемическая болезнь сосудов сердца;
- поражение сердца при гемохроматозе, саркоидозе и других болезнях;
- повреждение структур органа во время кардиохирургических операций.
Развитию токсических нарушений ритма способствует тиреотоксикоз, лихорадка, интоксикация при отравлениях и острых инфекциях, аллергия. Также они могут возникать в качестве побочного эффекта некоторых лекарств (препаратов наперстянки, диуретиков, эуфиллина, эфедрина, симпатолитиков, антидепрессантов и других).
Причиной экстрасистолии может быть нарушение баланса ионов кальция, магния, калия, натрия в кардиомиоцитах.
Функциональные внеочередных сокращения сердца, появляющиеся у здоровых людей при отсутствии видимых причин, называются идиопатической экстрасистолией.
Механизм развития экстрасистолии
Экстрасистолы провоцируются гетеротопным возбуждением миокарда, то есть источником импульсов является не физиологический водитель ритма, коем является синусно-предсердный узел, а дополнительные источники – эктопические (гетеропотные) участки повышенной активности, например в желудочках, атриовентрикулярном узле, предсердиях. Внеочередные импульсы, исходящие из них и распространяющиеся по миокарду, вызывают незапланированные сердечные сокращения (экстрасистолы) в фазе диастолы.
Объем выбрасываемой крови во время экстрасистолы меньше, чем при нормальном сокращении сердца, поэтому при наличии диффузных или крупноочаговых поражений сердечной мышцы частые внеплановые сокращения приводят к уменьшению МОК – минутного объема кровообращения. Чем раньше от предыдущего возникает сокращение, тем меньше выброс крови оно вызывает. Это, сказываясь на коронарном кровообращении, осложняет течение имеющейся сердечной болезни.
При отсутствии сердечной патологии даже частые экстрасистолы не влияют на гемодинамику либо влияют, но незначительно. Это происходит благодаря компенсаторным механизмам: увеличению силы сокращения, следующего за внеплановым, а также полной компенсаторной паузы, за счет которой увеличивается конечно-диастолический объем желудочков. Такие механизмы при заболеваниях сердца не работают, что приводит к уменьшению объема сердечного выброса и развитию сердечной недостаточности.
Значимость клинических проявлений и прогноз зависят от вида аритмии. Желудочковая экстрасистолия, развивающаяся вследствие органического поражения ткани сердца, считается самой опасной.
Классификация
Градация патологии ритма в зависимости от локализации очага возбуждения:
- Желудочковая экстрасистолия. Наиболее часто диагностируемый вид аритмии. Импульсы, распространяемые только на желудочки, в этом случае могут зарождаться на любом отрезке ножек пучка Гиса либо в месте их разветвления. Ритм сокращений предсердий не нарушается.
- Предсердно-желудочковая, или атриовентрикулярная экстрасистолия. Встречается реже. Внеочередные импульсы берут начало из нижней, средней или верхней части узла Ашоффа-Тавара (предсердно-желудочкового узла), располагающегося на границе предсердий с желудочками. Затем распространяются вверх к синусовому узлу и предсердиям, а также вниз к желудочкам, провоцируя экстрасистолы.
- Предсердная, или суправентрикулярная экстрасистолия. Эктопический очаг возбуждения локализуется в предсердиях, откуда импульсы распространяются сначала на предсердия, затем на желудочки. Учащение эпизодов такой экстрасистолии может стать причиной появления пароксизмальной или мерцательной аритмии.

Желудочковая экстрасистолия

Предсердная экстрасистолия
Существуют также варианты их сочетаний. Парасистолией называется нарушение ритма сердца с двумя одновременными источниками ритма – синусовым и экстрасистолическим.
Редко диагностируется синусовая экстрасистолия, при которой патологические импульсы вырабатываются в физиологическом водителе ритма – синусно-предсердном узле.
Относительно причин возникновения:
Относительно количества патологических водителей ритма:
- Монотопная (один очаг) экстрасистолия с мономорфными либо полиморфными экстрасистолами.
- Политопная (несколько эктопических очагов).
Относительно последовательности нормальных и дополнительных сокращений:
- Бигемия – ритм сердца с появлением «лишнего» сокращения сердца после каждого физиологически правильного.
- Тригеминия – появление экстрасистолы через каждые две систолы.
- Квадригимения – следование одного внеочередного сердечного сокращения через каждую третью систолу.
- Аллоритмия – регулярное чередование одного из вышеперечисленных вариантов с нормальным ритмом.
Относительно времени возникновения дополнительного импульса:
- Ранняя. Электрический импульс регистрируется на ленте ЭКГ не позже 0,5 с. после окончания предыдущего цикла либо одновременно с з. Т.
- Средняя. Импульс регистрируется не позднее чем через 0,5 с. после регистрации зубца Т.
- Поздняя. Фиксируется на ЭКГ непосредственно перед зубцом Р.
Градация экстрасистол в зависимости от числа последовательных сокращений:
- Парные – внеочередные сокращения следуют подряд парами.
- Групповые, или залповые – возникновение нескольких, идущих подряд, сокращений. В современной классификации такой вариант называют неустойчивой пароксизмальной тахикардией.
В зависимости от частоты возникновения:
- Редкие (не превышают 5 сокращений в мин.).
- Средние (от 5 до 16 в мин.).
- Частые (больше 15 сокращений за мин.).
Клиническая картина
Субъективные ощущения при разных видах экстрасистолии и у разных людей различны. Кто страдает органическими поражениями сердца, вообще не ощущают «лишних» сокращений. Функциональная экстрасистолия, симптомы которой тяжелее переносятся больными вегетососудистой дистонией, проявляется сильными толчками сердца или его ударами в грудную клетку изнутри, перебоями с замиранием и последующим учащением ритма.
Функциональные экстрасистолы сопровождаются симптоматикой невроза или сбоя нормального функционирования вегетативной нервной системы: тревогой, страхом смерти, потливостью, бледностью, чувством прилива жара либо недостатка воздуха.
Пациенты чувствуют, что сердце «переворачивается или кувыркается, замирает», а потом может «скакать галопом». Кратковременное замирание сердца напоминает ощущение быстрого падения с высоты либо стремительного спуска на скоростном лифте. Иногда к вышеперечисленным проявлениям присоединяется одышка и острая боль в проекции верхушки сердца, длящаяся 1–2 сек.
Предсердная экстрасистолия, как большинство функциональных, часто возникает в покое, когда человек лежит или сидит. Экстрасистолы органической природы появляются после физической активности и редко в состоянии покоя. У больных с заболеваниями сосудов и сердца незапланированные частые сокращения залпового или раннего характера уменьшают на 8–25% почечный, церебральный и коронарный кровоток. Это происходит из-за снижения сердечного выброса.
У пациентов с атеросклеротическими изменениями сосудов мозга экстрасистолия сопровождается головокружением, шумом в ушах и преходящими нарушениями мозгового кровообращения в виде временной потери речи (афазии), обмороков, различных парезов. Часто у людей с ИБС экстрасистолы провоцируют стенокардический приступ. Если у пациента есть проблемы с ритмом сердца, то экстрасистолия только усугубляет состояние, вызывая более серьезные формы аритмии.
Внеочередные сокращения мышцы сердца диагностируются у детей любого возраста, даже в период их внутриутробного развития. У них такое нарушение ритма может быть врожденным либо приобретенным. Причинами появления патологии выступают кардиальные, экстракардиальные, сочетанные факторы, а также детерминированные генетические изменения. Клинические проявления экстрасистолии у детей схожи с жалобами, предъявляемыми взрослыми. Но как правило, у малышей такая аритмия протекает бессимптомно и обнаруживается в 70% случаев лишь при общем обследовании.
Осложнения
Наджелудочковая экстрасистолия нередко приводит к мерцательной аритмии, различным формам фибрилляции предсердий, изменению их конфигурации, сердечной недостаточности. Желудочковая форма – к пароксизмальной тахиаритмии, фибрилляции (мерцанию) желудочков.
Диагностика экстрасистолии
Заподозрить наличие экстрасистол можно после сбора жалоб пациента и физикального обследования. Здесь необходимо выяснить постоянно или периодически человек чувствует перебои в работе сердца, время их появления (во время сна, в утренние часы и т. д.), обстоятельства, провоцирующие экстрасистолы (переживания, физические нагрузки или, наоборот, состояние покоя).
При сборе анамнеза важное значение имеет наличие у больного болезней сердца и сосудов или перенесенных заболеваний, дающих осложнения на сердце. Все эти сведения позволяют предварительно определить форму экстрасистолии, частоту, время возникновения внеплановых «ударов», а также последовательность экстрасистол относительно нормальных сердечных сокращений.
- Клинический и биохимический анализы крови.
- Анализ с подсчетом уровня гормонов щитовидной железы.
По результатам лабораторной диагностики можно выявить экстракардиальную (не связанную с сердечной патологией) причину возникновения экстрасистолии.
- Электрокардиография (ЭКГ) – неинвазивный способ исследования сердца, заключающийся в графическом воспроизведении регистрируемых биоэлектрических потенциалов органа с помощью нескольких накожных электродов. По изучению электрокардиографической кривой можно понять характер экстрасистол, частоту и т. п. Ввиду того что экстрасистолы могут возникать только при нагрузке, то ЭКГ, проводимое в покое, далеко не во всех случаях зафиксирует их.
- Холтеровское мониторирование, или суточный мониторинг ЭКГ – исследование сердца, позволяющее благодаря портативному аппарату записывать ЭКГ на протяжении суток. Преимуществом этой методики является то, что электрокардиографическая кривая записывается и сохраняется в памяти устройства в условиях повседневных физических нагрузок пациента. В течение суточного обследования пациент составляет список зафиксированных временных периодов физической активности (подъемов по лестнице, ходьбы), а также время приема лекарств и появления болей или других ощущений в области сердца. Для выявления экстрасистол чаще применяется полномасштабный мониторинг по Холтеру, проводимый непрерывно на протяжении 1–3 суток, но в основном не больше 24 часов. Другой вид – фрагментарный – назначается для регистрации нерегулярных и редких экстрасистол. Исследование проводится либо постоянно, либо с перерывами более длительное время, чем полномасштабное мониторирование.
- Велоэргометрия – диагностический метод, заключающийся в регистрации ЭКГ и показателей артериального давления на фоне постоянно возрастающей физической нагрузки (исследуемый с разной скоростью вращает педали тренажера-велоэргометра) и после ее завершения.
- Тредмил-тест – функциональное исследование с нагрузкой, состоящее из регистрации АД и ЭКГ во время ходьбы по беговой дорожке – тредмилу.
Два последних исследования помогают выявить экстрасистолию, возникающую только при активных физических нагрузках, которая может не фиксироваться при обычном ЭКГ и мониторировании по Холтеру.
Для диагностики сопутствующей патологии сердца проводят стандартную эхокардиографию (Эхо КГ) и чреспищеводную, а также МРТ или стресс Эхо КГ.
Лечение экстрасистолии
Тактика лечения выбирается исходя из причины возникновения, формы патологических сокращений сердца и локализации эктопического очага возбуждения.
Единичные бессимптомные экстрасистолы физиологического характера лечения не требуют. Экстрасистолия, появившаяся на фоне болезни эндокринной, нервной, пищеварительной системы, устраняется путем своевременного лечения этого основного заболевания. Если причиной был прием медикаментов, то требуется их отмена.
Лечение экстрасистолии нейрогенного характера проводится путем назначения седативных средств, транквилизаторов и избегания стрессовых ситуаций.
Назначение специфических противоаритмических препаратов показано при выраженных субъективных ощущениях, групповых полиотопных экстрасистолах, экстрасистолической аллоритмии, желудочковой экстрасистолии III–V степени, органическом поражении миокарда и других показаниях.
Выбор препарата и его дозировка подбираются в каждом случае индивидуально. Хороший эффект дают новокаинамид, кордарон, амиодарон, лидокаин и другие лекарства. Обычно препарат сначала назначают в суточной дозе, которую потом корректируют, переходя на поддерживающую. Некоторые лекарства из группы антиаритмиков назначаются по схеме. В случае неэффективности препарат меняют на другой.
Срок лечения хронической экстрасистолии колеблется от нескольких месяцев до нескольких лет, антиаритмики при злокачественной желудочковой форме принимаются пожизненно.
Желудочковая форма с частотой внеплановых сердечных сокращений до 20–30 тыс. в сутки при отсутствии положительного эффекта или развитии осложнений от антиаритмической терапии лечится хирургическим методом радиочастотной аблации. Другой способ хирургического лечения – открытая операция на сердце с иссечением гетеротопного очага возбуждения сердечных импульсов. Проводится во время другого вмешательства сердце, протезирования клапана например.
Симптомы экстрасистолии
Симптомы экстрасистолии достаточно характерны и сразу позволяют заподозрить данную патологию. Больные жалуются на перебои в работе сердца, чувство замирания и остановки сердца. При частых экстрасистолах возможно появление болей в сердце и одышки. В период компенсаторной паузы возможно головокружение, слабость, недостаток воздуха, чувство сжатия за грудиной и ноющая боль в области сердца.
При клиническом исследовании экстрасистолия выявляется при аускультации сердца – преждевременное сокращение сердца характеризуется громким I тоном, ослабленным II тоном и компенсаторной паузой после внеочередного экстрасистолического сокращения.
У больных, перенесших инфаркт миокарда, экстрасистолия иногда может протекать бессимптомно.
Нередко экстрасистолы возникают после еды. В этом случае на фоне приема пищи или сразу после него у пациента появляется ощущение перебоев в работе сердца, чувство замирания сердца. Экстрасистолы после еды являются, чаще всего, функциональными и не требуют лечениия.
Экстрасистолия при беременности
Во время беременности у женщин могут наблюдаться все разновидности экстрасистолии. Причиной экстрасистолии при беременности являются, в большинстве случаев, гормональные изменения в организме женщины. Как правило, данное нарушение ритма не является противопоказанием к родам. Если у женщины нет других проблем с сердечно-сосудистой системой, то для нормализации сердечного ритма часто бывает достаточно создания спокойной психологической обстановки. Если же экстрасистолия при беременности развивается на фоне уже имеющихся патологических изменений миокарда, в таком случае требуется наблюдение и лечение у кардиолога в течение всего срока беременности.
Современные методы диагностики позволяют исследовать частоту сердечных сокращений и у будущей матери и у плода. Нередко врачи диагностируют аритмию у плода. Отклонением от нормы у плода считают возникновение одной экстрасистолы чаще, чем через 10 нормальных сокращений сердца.
Экстрасистолы причины
Экстрасистолия занимает первое место среди всех нарушений ритма сердца. У здоровых людей возможно возникновение экстрасистолии на фоне физического и эмоционального перенапряжения, злоупотребления алкоголем, после употребления крепкого чая или кофе, энергетических напитков. Такие экстрасистолы называются функциональными. Они не требуют назначения противоаритмических средств и проходят после устранения вызвавших их факторов. У женщин возможны изменения ритма сердца в результате гормонального влияния, например при климаксе или во время беременности.
Ингода может возникать экстрасистолия после еды. Это доброкачественное явление, не требующее медикаментозной терапии.
При развитии различных заболеваний сердечной мышцы в миокарде формируется электрическая неоднородность, которая и является причиной нарушения сердечного ритма, и в первую очередь, экстрасистолия.
В случае органического поражение миокарда причины экстрасистолии чаще всего следующие:
- заболевания сердца, сопровождающиеся образованием очагов некроза и ишемии (ишемическая болезнь сердца);
- воспаление и дистрофия миокарда;
- эндогенные интоксикации (тиреотоксикоз, желтуха);
- медикаментозная интоксикация (длительный прием сердечных гликозидов).
Лечение экстрасистолии
Цель лечения экстрасистолии – уменьшение неприятных ощущений, предупреждение пароксизмов устойчивой предсердной и желудочковой тахикардии. Экстрасистолы, развившиеся на фоне эмоционального и физического перенапряжения, употребления крепкого чая, кофе или алкоголя, обычно исчезают после успокоения больного и устранения провоцирующих факторов. Но если причина нарушения ритма кроется в органическом поражении миокарда – то необходимо назначение противоаритмических средств. Лечение экстрасистолии антиаритмическими препаратами должно проводиться по строгим показаниям и с учетом безопасности терапии.
Лечение народными средствами в данном случае имеет вспомогательное значение и дополняет медикаментозную терапию.
В Вашем рационе должны присутствовать продукты с повышенным содержанием калия: курага, хурма, цитрусовые, различные крупы. Избегайте употребления крепкого чая, кофе, энергетических напитков, алкоголя. Откажитесь от курения. В основе народного лечения лежит прием различных травяных настоев и отваров, обладающих успокаивающими свойствами и способствующими нормализации сердечного ритма:
- Отвар корня валерианы. Две чайные ложки сухого измельченного корня валерианы залить половиной стакана холодной воды и подогревать на водяной бане в течение 20 минут. Отвар остудить и процедить. Принимать по столовой ложке до еды 3 раза в день.
- Отвар мелиссы. Столовую ложку травы мелисы залить двумя стаканами холодной воды и греть на кипящей водяной бане в течение 20 минут. Остудить и процедить. Принимать 2 месяца по полстакана три раза в день перед едой. Допускается перерыв в приеме до 7-10 дней.
- Отвар пустырника Столовую ложку травы пустырника залить 200 мл холодной кипяченой воды и настаивать на водяной бане на 30 минут. Полученный отвар остудить и процедить Принимать по 2 столовые ложки три раза в день до еды в течение 2-3 недель.
Медикаментозное лечение экстрасистолии
Предсердные экстрасистолы без признаков устойчивой предсердной тахикардии не требуют медикаментозного лечения. Предсердные экстрасистолы, сопровождающиеся клиническими проявлениями (пароксизмы мерцательной аритмии) устраняются антиаритмическими препаратами класса IА (хинидин сульфат, прокаинамид, дизопирамид и др.) и класса IС (флекаинид, пропафенон, этмозин и др.) в сочетании с блокаторами атриовентрикулярного проведения (дигоксин, β-блокаторы, верапамил).
Медикаментозное лечение экстрасистол из атриовентрикулярного соединения аналогично лечению предсердных экстрасистол.
Для неотложного лечения желудочковых экстрасистол чаще всего применяется внутривенно лидокаин или прокаинамид. Дополнительное лечение при отсутствии противопоказаний проводится антиаритмическими препаратами класса IА и класса IС.
Экстрасистолия у больных, перенесших инфаркт миокарда, протекает иногда бессимптомно. Однако при этом велик риск внезапной смерти. Лечение таких больных начинают с β-блокаторов, которые снижают риск внезапной смерти.
Резервным средством для лечения желудочковых экстрасистолий, устойчивых к различным антиаритмическим средствам, является кордарон.
Неотложная медицинская помощь при единичных экстрасистолах не потребуется, а в более сложных случаях, необходимо вызвать специализированную бригаду «Скорой помощи».
Особенно опасной для пациента является частая экстрасистолия. В данном случае при неэффективности антиаритмической терапии или нежелании пациента получать антиаритмические препараты возможна радиочастотная катетерная абляция аритмогенного очага экстрасистолии. Данная процедура является высокоэффективной и безопасной у большинства пациентов.
У некоторых пациентов даже при отсутствии симптомов может потребоваться назначение антиаритмических препаратов или выполнение радиочастотной абляции. В данном случае показания к вмешательству определяются индивидуально.
В любом случае, частое появление заболевания требует обязательного обращения к терапевту или кардиологу для консультации и подбора тактики лечения.

Экстрасистолия сердца – нарушение ритма, проявляющееся в виде преждевременного сердечного возбуждения и сокращения. В результате этого уменьшается выброс крови и, как следствие, ухудшается кровоснабжение мозга и других внутренних органов. Экстрасистолия может возникнуть в любом возрасте, и ее появление обусловлено воздействием определенных патологических факторов.
Частые причины экстрасистолии сердца
Причины экстрасистолии разнообразны. Так, функциональная экстрасистолия (психогенного характера) связана с влиянием следующих факторов:
- злоупотребление алкоголем;
- курение;
- прием наркотиков;
- стрессовые состояния;
- переутомление;
- перенесенные инфекционные заболевания, сопряженные с обезвоживанием организма;
- принятие лекарственных препаратов, относящихся к группе сильных диуретиков.
Зафиксированы случаи смерти молодых спортсменов. Причинами экстрасистолии при здоровом сердце являются непомерные физические нагрузки и глубокие психоэмоциональные переживания. В профессиональном спорте организовано регулярное медицинское обследование, да и сами спортсмены должны ответственнее относиться к своему здоровью и не игнорировать любые проблемы с сердцем.
Нередко функциональная экстрасистолия проявляется у больных с неврозами, остеохондрозом шейного отдела позвоночника, вегетативной дистонией.
Распространенное явление — проблемы с сердцебиением после еды, причиной экстрасистолии в данном случае является то, что для процесса переваривания пищи требуется значительное количество крови. В это время сердце, восстанавливая баланс, увеличивает частоту сокращений. Как правило, сбои сердечного ритма наблюдаются при поглощении жирной (тяжелой) пищи, фастфуда; употреблении крепкого чая и кофе.
Внимание! Недостаток жидкости влияет на густоту крови. Для того чтобы протолкнуть загустевшую кровь в сосудах, сердцу приходится работать в усиленном режиме. Отсюда вывод: потребляйте достаточное количество жидкости!
Симптомы

Симптомы экстрасистолии, независимо от причин возникновения заболевания, не всегда ярко выражены. Чаще всего больные жалуются на:
- Сбои в работе сердца (может возникать ощущение, что сердце будто переворачивается в грудной клетке);
- Слабость, дискомфорт;
- Повышенную потливость;
- «Приливы» жара;
- Нехватку воздуха;
- Раздражительность, чувство страха и тревоги;
- Головокружение. Частые экстрасистолы могут сопровождаться головокружениями. Это происходит в связи с уменьшением объема выброса крови сердечной мышцей и, как следствие, кислородным голоданием в клетках головного мозга.
Экстрасистолия может являться признаком других заболеваний. Например, экстрасистолия при вегето-сосудистой дистонии (ВСД) бывает вызвана нарушением автономной регуляции сердечной мышцы, повышенной активностью парасимпатической нервной системы, и потому может возникать и при физических нагрузках, и в спокойном состоянии. Сопровождается она именно симптомами расстройства нервной системы, то есть тревогой, страхом, раздражительностью.
Экстрасистолия, возникающая при остеохондрозе, связана с тем, что, при заболевании, между позвоночными дисками происходит сдавливание нервных окончаний и кровеносных сосудов.
У беременных женщин тоже достаточно часто фиксируют появление экстрасистол. Обычно экстрасистолии при беременности возникают при переутомлении или анемии, а также если у женщины были проблемы с щитовидной железой, сердечно-сосудистой и бронхо-легочной системами. Если беременная чувствует себя хорошо и никаких жалоб не предъявляет, то в этом случае лечение не требуется.
Экстрасистолия после еды – тоже не редкость. Она является функциональной и обычно лечения не требует. Такая экстрасистолия связана с парасимпатической нервной системой и возникает, если человек, после употребления пищи, принял горизонтальное положение. После еды частота сердечных сокращений уменьшается, и сердце начинает включать свои компенсаторные возможности. Происходит это как раз за счет лишних, внеочередных ударов сердца.
Органические и функциональные экстрасистолии
Экстрасистолии делятся на органические и функциональные. При органической экстрасистолии, больной, находясь в лежачем положении, чувствует себя лучше, чем в положении стоя. При функциональной же экстрасистолии все наоборот. Причины возникновения экстрасистолии различны и весьма многообразны.
Причины возникновения функциональных экстрасистол:
- Стрессовые ситуации;
- Чрезмерное употребление кофеина и алкогольных напитков;
- Переутомление;
- Курение;
- Менструации (у женщин);
- Инфекционные заболевания, сопровождающиеся высокой температурой;
- ВСД (вегето-сосудистая дистония).
Причины возникновения органических экстрасистол:
- Ишемическая болезнь сердца (ИБС – самое частое заболевание, приводящее к сбоям сердечного ритма);
- Хроническая сердечно-сосудистая недостаточность;
- Инфекционные болезни сердца;
- Некоторые виды пороков сердца (могут быть приобретенными и врожденными);
- Заболевания щитовидной железы (такие как тиреотоксикоз).
Наджелудочковая экстрасистолия
Наджелудочковая экстрасистолия – разновидность аритмии, при которой нарушение ритма сердца происходит не в проводящей сердечной системе, а в предсердиях либо в атриовентрикулярной перегородке. В результате подобного нарушения появляются дополнительные сердечные сокращения (они вызываются внеочередными, неполными сокращениями). Этот вид аритмии еще известен как суправентрикулярная экстрасистолия.
Симптомы наджелудочковой экстрасистолии: одышка, ощущение недостатка воздуха, замирание сердца, головокружение.
Классификация наджелудочковых экстрасистолий
По локализации:
- Предсердные (очаг локализуется в области предсердий);
- Атриовентрикулярные (место расположения очага – в перегородке, отделяющей желудочки от предсердий);
По количеству очагов:
- Один очаг (монотопная экстрасистолия);
- Два или более очагов (политопная экстрасистолия);
По времени возникновения:
- Ранние (образуются при сокращении предсердий);
- Интерполированные (точка локализации – на границе между сокращениями желудочков и предсердий);
- Поздние (могут возникать при сокращении желудочков или при полном расслаблении сердечной мышцы – в период диастолы).
По частоте (в одну минуту):
- Единичные (пять или менее экстрасистол);
- Множественные (больше пяти);
- Групповые (несколько подряд);
- Парные – (по две одновременно).
Желудочковая экстрасистолия
Наиболее распространенная разновидность аритмии – желудочковая экстрасистолия. В данном случае нарушение сердечного ритма образуется в проводящей системе желудочков. Выделяют правожелудочковую экстрасистолию и левожелудочковую.

Причин возникновения желудочковой аритмии достаточно много. К ним относятся заболевания сердца и сердечно-сосудистой системы, постинфарктный кардиосклероз, сердечная недостаточность (хронический тип), ИБС, перикардиты, артериальная гипертония, миокардиты. Желудочковая экстрасистолия может возникать также при остеохондрозе позвоночника (чаще всего шейном) и при вегето-сосудистой дистонии.
Желудочковая аритмия имеет свою классификацию. Принято выделять 5 классов экстрасистол (они ставятся только после проведения 24-часового наблюдения, по ЭКГ):
- I класс – экстрасистолы не зарегистрированы;
- II класс – за час зафиксировано до 30 монотопных экстрасистол;
- III класс – за час выявлено 30 и более монотопных экстрасистол, независимо от времени суток;
- IV класс – регистрируются не только монотопные экстрасистолы, но и политопные;
- IV «а» класс – на пленке зарегистрированы монотопные, но уже парные экстрасистолы;
- IV «б» класс – есть политопные парные экстрасистолы;
- V класс – на пленке регистрируются групповые политопные желудочковые экстрасистолы. В течение 30 секунд их может быть до пяти подряд.
Желудочковые аритмии I класса относят к физиологическим. Они не опасны для жизни и здоровья пациента. А вот экстрасистолы со II по V класс сопровождаются стойкими нарушениями гемодинамики и могут привести к фибрилляции желудочков и даже к смерти больного.
Разновидности желудочковых экстрасистол
- Единичная желудочковая экстрасистолия (или, как ее еще называют, редкая) – в течение минуты возникает 5 и менее экстрасистол. Может протекать бессимптомно;
- Средняя экстрасистола – до 15 в одну минуту;
- Частая желудочковая экстрасистолия – более 15 экстрасистол в течение минуты.
Чем больше возникает экстрасистол в одну минуту, тем сильнее становится пульс, больной начинает чувствовать себя хуже. А это значит, что если при единичных экстрасистолах лечение не требуется, то при частых – состояние больного значительно ухудшается и лечение ему просто необходимо.

Также выделяют следующие подвиды аритмии:
- Желудочковые аритмии, протекающие доброкачественно. Здесь нет никаких признаков повреждения сердечной мышцы, и практически отсутствует риск внезапной остановки сердца;
- Потенциально злокачественно протекающая экстрасистолия. В этом случае уже присутствуют какие-либо органические поражения сердца и гемодинамические нарушения. Возрастает риск внезапной остановки сердца.
- Аритмия злокачественного типа. В виду серьезных органических поражений сердечной ткани и стойких гемодинамических нарушений имеются многочисленные экстрасистолы. Высокий риск смертности.
Симптомы
Правожелудочковая экстрасистолия по своим клиническим признакам напоминает блокаду правой ножки пучка Гиса и возникает в правом желудочке, а левожелудочковая – соответственно, наоборот. Симптомы желудочковой экстрасистолии практически ничем не отличаются от предсердной экстрасистолии, если только причиной не является ВСД (может возникать слабость, раздражительность, больной отмечает быструю утомляемость).
Диагностика
Самым популярным и доступным способом диагностики является электрокардиографическое исследование – ЭКГ. Также широко применяются такие методики, как велоэргометрия и тримедил-тест. С их помощью можно определить, связана ли экстрасистолия с физическими нагрузками.
Как выглядит экстрасистолия на ЭКГ?
При появлении у больного жалоб, связанных с работой сердца, его необходимо направить на ЭКГ. Электрокардиограмма поможет выявить все виды экстрасистол. На пленке отразятся преждевременные внеочередные сокращения миокарда при чередовании нормальных, правильных сокращений. Если таких внеочередных сокращений несколько, это будет говорить о двойных или даже групповых экстрасистолах. А если экстрасистолы ранние, они могут наслаиваться на вершину зубца предыдущего комплекса, возможны его деформация и расширение.
Холтеровское мониторирование
Экстрасистолия не всегда может быть выявлена на ЭКГ. Это связано с тем, что данное исследование проводится достаточно быстро (около 5 минут), и единичные экстрасистолы могут просто не попасть на пленку. В этом случае применяют другие виды диагностики. Одной из методик является холтеровское мониторирование. Оно проводится в течение суток, в привычной двигательной активности пациента, после чего врач определяет, произошли ли за это время какие-либо нарушения сердечного ритма и насколько они опасны для жизни больного.
Видео: урок по аритмиям и экстрасистолиям
Лечение
Прежде чем начать лечение, необходимо обязательно проконсультироваться с врачом. Ни в коем случае не стоит заниматься самолечением, так как аритмия – серьезное заболевание, которое может привести к различным осложнениям. Врач проведет необходимый осмотр, измерит артериальное давление, назначит дополнительные методы обследования и, в случае необходимости, пропишет прием соответствующих препаратов. Запомните: лечение экстрасистолии сердца должен назначать только специалист!
- При функциональной экстрасистолии, лечение, скорее всего, не потребуется. Но в любом случае риск существует. Поэтому больному следует уменьшить употребление кофе, алкогольных напитков и количество выкуриваемых сигарет.
- Если причиной является стресс, то в этом случае достаточным будет назначение успокаивающих капель. Это может быть настойка валерианы, пустырника или боярышника. Также допускается их смешивать (принимают по 40–50 капель 3–4 раз в день). Капли, кроме успокоительного действия, обладают еще и слабым седативным эффектом, что оказывает положительное действие при лечении стрессов.
- При экстрасистолии, возникшей вследствие остеохондроза, необходимо медикаментозное лечение. Это могут быть сосудистые препараты (милдронат или мексидол), препараты, расслабляющие мышцы (миореалаксанты) и обладающие небольшим седативным и успокаивающим действием (сирдалуд). Последние лучше принимать перед сном, так как они могут тормозить реакцию.
- Если причина нарушения ритма сердца – переутомление, в этом случае стоит откорректировать режим дня, больше отдыхать и бывать на свежем воздухе. Не стоит забывать и про сон: оптимальное время сна, в течение которого организм человека отдохнет и подготовится к новому дню, – 8 часов. И при этом лучше ложиться спать до 23:00.
- При органической экстрасистолии, первое, что следует сделать – выяснить, чем она вызвана, и затем уже лечить основное заболевание. Дополнительно нужно будет пройти и соответствующую терапию. Чаще всего, независимо от того, предсердная экстрасистолия это или наджелудочковая, больному назначают бета-блокаторы (эгилок, метопролол, бисопролол). Дозировка назначается врачом строго индивидуально. Во время лечения необходимо следить за пульсом, так как эти препараты урежают частоту сердечных сокращений.

- Бета-блокаторы не назначают больным, у которых обнаружена брадикардия (ЧСС менее 60 ударов в минуту). В этом случае альтернативой послужат такие препараты, как беллатаминал. К тому же при выраженной экстрасистолии, когда состояние больного ухудшается, могут быть назначены противоаритмические препараты – кордарон, амиодарон, дилтиазем, новокаиномид, анаприлин, обзидан и некоторые другие. При приеме медикаментов больному необходимо постоянно наблюдаться у лечащего врача, периодически проходить ЭКГ и холтеровское мониторирование.
При неэффективности консервативной терапии, возможно оперативное вмешательство – установка искусственного водителя ритма. Он предотвратит возникновение аритмии и значительно улучшит качество жизни больного. В случае отсутствия положительной динамики после проведения антиаритмической терапии, больным может быть назначена радиочастотная катетерная аблация.
Видео: терапия тахиаритмий и наджелудочковых экстрасистолий
Народные методы лечения экстрасистолии
Если экстрасистолия не опасна для жизни и не сопровождается гемодинамическими нарушениями, можно попробовать победить болезнь самостоятельно. Например, при приеме мочегонных препаратов из организма больного выводятся калий и магний. В этом случае рекомендуется принимать в пищу продукты, содержащие эти минеральные вещества (но только в случае отсутствия заболевания почек), – курагу, изюм, картофель, бананы, тыкву, шоколад.
Также, для лечения экстрасистолии, можно использовать настой из лекарственных трав. Он обладает кардиотоническим, противоаритмическим, успокоительным и несильным седативным действиями. Его следует принимать по одной столовой ложке 3–4 раза в день. Для этого понадобятся цветки боярышника, мелисса, пустырник, вереск обыкновенный и шишки хмеля. Их нужно смешать в следующих пропорциях:

- По 5 частей мелиссы и пустырника;
- 4 части вереска;
- 3 части боярышника;
- 2 части хмеля.
Важно! Перед тем как начать лечение народными средствами, необходимо проконсультироваться с лечащим врачом, потому как многие травы способны вызвать аллергические реакции.
Экстрасистолия у детей
Раньше считалось, что более часто встречаемая форма экстрасистолии у детей – желудочковая. Но сейчас все виды экстрасистол встречаются практически с одинаковой частотой. Связано это с тем фактом, что детский организм растет быстро, и сердце, не справляясь с такой нагрузкой, «включает» компенсаторные функции за счет все тех же внеочередных сокращений. Обычно, как только рост ребенка замедляется, болезнь исчезает сама собой.
Но игнорировать экстрасистолию нельзя: она может являться признаком серьезного заболевания сердца, легких или щитовидной железы. Дети обычно предъявляют те же жалобы, что и взрослые, то есть жалуются на «перебои» в работе сердца, головокружение, слабость. Поэтому, при возникновении подобных симптомов, ребенка необходимо тщательно обследовать.
Если у ребенка была выявлена желудочковая экстрасистолия, то вполне возможно, что лечение здесь и не потребуется. Ребенка обязательно ставят на диспансерный учет и обследуют один раз в год. Это необходимо для того, чтобы не пропустить ухудшение его состояния и появление осложнений.
Медикаментозное лечение экстрасистолии у детей назначается лишь в том случае, если количество экстрасистол за сутки достигает 15000. Тогда назначается метаболическая и антиаритмическая терапия.
Осложнения
При физиологической экстрасистолии, протекающей доброкачественно, без гемодинамических нарушений, редко возникают осложнения. Но если она протекает злокачественно, то осложнения бывают довольно-таки часто. Именно этим и опасна экстрасистолия.
Наиболее частые осложнения при экстрасистолии – фибриляция желудочков или предсердий, пароксизмальная тахикардия. Эти осложнения могут угрожать жизни больного и требуют неотложной, экстренной помощи.

При тяжелой форме экстрасистолии, частота сердечных сокращений может превышать 160 ударов в минуту, результатом чего может стать развитие аритмичного кардиогенного шока и, как следствие, отек легких и остановка сердца.
Экстрасистолия может сопровождаться не только тахикардией, но и брадикардией. Частота сердечных сокращений в этом случае не повышается, а, наоборот, понижается (может насчитываться до 30 сокращений в минуту и меньше). Это не менее опасно для жизни больного, так как при брадикардии нарушается проводимость и велик риск возникновения блокад сердца.
В заключение
При обнаружении симптомов экстрасистолии необходимо незамедлительно обратиться к врачу, и лучше сразу к кардиологу. Не стоит оставлять болезнь без внимания, ведь, неопасная на первый взгляд, она может привести к весьма печальным последствиям. И ни в коем случае не занимайтесь самолечением, не проконсультировавшись со специалистом, – ни к чему хорошему это не приведет.
Заботьтесь о своем здоровье и берегите себя и своих близких!
Источник: serdce5.ru
Медицинский информационный форум — Здоровья всем! Просмотр темы — Брадикардия, тахикардия, экстрасистолия
Брадикардия – вид аритмии, с частотой сердечных сокращений менее 60 ударов в минуту. Встречается как вариант нормы у тренированных спортсменов, но чаще сопровождает различную сердечную патологию. Проявляется слабостью, полуобморочными состояниями и кратковременной потерей сознания, холодным потом, болями в области сердца, головокружением, нестабильностью АД. При выраженной брадикардии (чсс менее 40 ударов в минуту), ведущей к развитию сердечной недостаточности, может потребоваться операция по имплантации электрокардиостимулятора.
Независимо от причины, в основе брадикардии лежит нарушение способности синусового узла вырабатывать электрические импульсы с частотой выше 60 в минуту либо неадекватное их распространение по проводящим путям.
Умеренная степень брадикардии может не вызывать расстройства гемодинамики. Редкий сердечный ритм при брадикардии приводит к недостатку кровоснабжения и кислородному голоданию органов и тканей, нарушая их полноценное функционирование.
У физически тренированных людей встречается физиологическая брадикардия, рассматриваемая как вариант нормы: у четверти молодых здоровых мужчин ЧСС составляет 50-60 в минуту; во время сна под влиянием физиологических колебаний вегетативной регуляции происходит урежение сердечного ритма на 30%. Однако, чаще брадикардия развивается на фоне уже имеющихся патологических процессов.
Классификация брадикардии
По локализации выявленных нарушений различают брадикардию синусовую, связанную с нарушениями автоматизма в синусовом узле, и брадикардию при блокадах сердца (синоатриальной или атриовентрикулярной), при которых нарушается проведение импульсов между синусовым узлом и предсердиями или предсердиями и желудочками.
Частота сердечных сокращений может уменьшаться при физиологических условиях (у спортсменов, во сне, в покое) – это функциональная или физиологическая брадикардия; патологическая брадикардия сопровождает течение различных заболеваний.
Патологическая брадикардия может протекать в острой форме (при инфаркте миокарда, миокардитах, интоксикациях и т. д.) и исчезать после излечения вызвавшего ее заболевания, или хронической форме (при возрастных склеротических заболеваниях сердца).
По причинам развития синусовой брадикардии выделяют следующие формы: экстракардиальную (нейрогенную), органическую (при поражениях сердца), лекарственную, токсическую и синусовую брадикардию спортсменов. Иногда по этиологии брадикардию подразделяют на токсическую, центральную, дегенеративную и идиопатическую.
Причины брадикардии
Экстракардиальная форма брадикардии может развиваться при нейроциркуляторной дистонии, неврозах с вегетативной дисфункцией, давлении на каротидный синус (при ношении тугого воротника или галстука), надавливании на глазные яблоки (рефлекс Ашнера), повышенном внутричерепном давлении (при менингите, ушибе мозга, субарахноидальном кровоизлиянии, отеке или опухоли мозга), язвенной болезни желудка и 12-перстной кишки. Брадикардия, развивающаяся при микседеме, пропорциональна выраженности гипотиреоза.
Причинами органической формы брадикардии могут являться инфаркт миокарда, миокардиодистрофии, миокардит, кардиосклероз. Эти заболевания приводят к дегенеративным и фиброзным изменениям в синусовом узле или нарушениям проводимости в миокарде, сопровождаясь развитием брадикардии.
При органическом поражении водителя ритма развивается синдром слабости синусового узла, и частота генерации импульсов в нем резко снижается. Это состояние сопровождается синусовой брадикардией — ритмичными, но очень редкими сокращениями сердца; сменой бради- и тахикардии или чередованием спонтанных водителей ритма. Крайняя степень поражения синусового узла проявляется отказом функции автоматизма, в результате чего им перестают вырабатываться электрические импульсы сердца.
При поражении проводящих путей миокарда развивается блокада проведения импульсов, в результате чего часть сигналов, генерируемых синусовым узлом, блокируется и не может достичь желудочков — развивается брадикардия.
Развитию лекарственной формы брадикардии может способствовать прием сердечных гликозидов, хинидина, β-адреноблокаторов, симпатолитических препаратов (например, резерпина), блокаторов кальциевых каналов (например, верапамила, нифедипина), морфина.
Токсическая форма брадикардии развивается при выраженных интоксикациях, вызванных сепсисом, гепатитом, уремией, брюшным тифом, отравлением фосфорорганическими соединениями, и замедляющих процессы автоматизма и проведения в сердечной мышце. К этой группе иногда также относят брадикардию, вызванную гиперкальциемией или выраженной гиперкалиемией.
Так называемая, брадикардия спортсменов, характеризуется ЧСС до 35-40 в минуту даже в дневное время. Ее причиной служат особенности вегетативной регуляции сердечного ритма у людей, профессионально занимающихся спортом.
Также к брадикардии могут приводить естественные процессы старения в организме; иногда причины брадикардии так и остаются невыясненными — в этих случаях говорят о ее идиопатической форме.
Симптомы брадикардии
Умеренно выраженная брадикардия обычно не сопровождается нарушениями кровообращения и не ведет к развитию клинической симптоматики. Возникновение головокружения, слабости, полуобморочных и обморочных состояний наблюдается при брадикардии с ЧСС менее 40 ударов в минуту, а также на фоне органических поражений сердца. Также при брадикардии появляются усталость, затрудненное дыхание, боли в груди, колебания АД, нарушение концентрации внимания и памяти, кратковременные расстройства зрения, эпизоды спутанного мышления.
В целом проявления брадикардии соответствуют тяжести нарушений гемодинамики, развивающихся на ее фоне.
На ослабление сократительной функции миокарда и замедление кровообращения первым реагирует головной мозг, испытывая гипоксию. Поэтому брадикардия нередко приводит к приступам потери сознания, судорог (приступы или продромы Морганьи-Адемса-Стокса), которые могут продолжаться от нескольких секунд до 1 минуты. Это самое опасное состояние при брадикардии, требующее оказания неотложных медицинских мероприятий, т. к. при затянувшемся приступе может наступить остановка дыхательной деятельности.
Диагностика брадикардии
Характерные для брадикардии признаки выявляются при сборе жалоб пациента и объективном обследовании. При осмотре определяется редкий пульс, который при синусовой брадикардии имеет правильный ритм, выслушиваются сердечные тоны обычной звучности, нередко обнаруживается дыхательная аритмия.Пациентам с выявленной брадикардией рекомендована консультация кардиолога.
Электрокардиографическое исследование при брадикардии позволяет зафиксировать редкую ЧСС, наличие синоатриальной или атриовентриуклярной блокады. Если в момент регистрации ЭКГ эпизоды брадикардии не выявляются, прибегают к проведению суточного мониторирования ЭКГ.
При органической форме брадикардии проводят УЗИ сердца. Методом ультразвуковой ЭхоКГ определяется снижение фракции выброса менее 45%, увеличение размеров сердца, склеротические и дегенератвные изменения миокарда.
С помощью проведения нагрузочной велоэргометрии оценивается прирост ЧСС в связи с заданной физической нагрузкой.
При невозможности выявления преходящих блокад методами ЭКГ и холтеровского мониторирования, проводится чреспищеводное электрофизиологическое исследование проводящих путей сердца. С помощью проведения ЧПЭФИ можно определить органический или функциональный характер брадикардии.
Лечение брадикардии
Функциональная и умеренная брадикардия, не сопровождающаяся клиническими проявлениями, не требуют терапии. При органической, экстракардиальной, токсической формах брадикардии проводится лечение основного заболевания. При лекарственной брадикардии требуется коррекция дозировки или отмена препаратов, замедляющих сердечный ритм.
При проявлениях гемодинамических нарушений (слабости, головокружениях) проводится назначение препаратов красавки, корня женьшеня, экстракта элеутерококка, изадрина, эфедрина, кофеина и других в индивидуально подобранных дозах.
Показаниями к активному лечению брадикардии служат развитие стенокардии, артериальной гипотонии, обмороков, сердечной недостаточности, желудочковой аритмии.
Возникновение приступа Морганьи—Адамса—Стокса требует консультации кардиохирурга и решения вопроса об имплантации электрокардиостимулятора – искусственного водителя ритма, вырабатывающего электрические импульсы с физиологической частотой. Адекватный и постоянный заданный сердечный ритм способствует восстановлению нормальной гемодинамики.
Прогноз при брадикардии
Неблагоприятно влияет на прогноз течения брадикардии наличие органических поражений сердца. Значительно отягощает возможные последствия брадикардии возникновение приступов Морганьи—Адамса—Стокса без решения вопроса о проведении электростимуляции. Сочетание брадикардии с гетеротопными тахиаритмиями повышает вероятность тромбоэмболических осложнений. На фоне стойкого снижения ритма возможно развитие инвалидизации пациента.
При физиологической форме брадикардии или ее умеренном характере прогноз удовлетворительный.
Профилактика брадикардии
Своевременное устранение экстракардиальных причин, органических поражений сердца, токсических воздействий на миокард, правильный подбор дозировок лекарственных средств позволят предотвратить развитие брадикардии.
Тахикардия – вид аритмии, характеризующийся частотой сердечных сокращений более 90 ударов в минуту. Вариантом нормы тахикардия считается при увеличении физической или эмоциональной нагрузки. Патологическая тахикардия – следствие заболеваний сердечно-сосудистой или других систем. Проявляется ощущением сердцебиения, пульсацией сосудов шеи, беспокойством, головокружением, обмороками. Может привести к развитию острой сердечной недостаточности, инфаркта миокарда, ИБС, остановки сердца.
В основе развития тахикардии лежит повышенный автоматизм синусового узла, в норме задающего темп и ритмичность сердечных сокращений, или эктопических центров автоматизма.
Ощущение человеком своего сердцебиения (учащения и усиления сердечных сокращений) не всегда свидетельствует о заболевании. Тахикардия появляется у здоровых людей при физической нагрузке, стрессовых ситуациях и нервной возбудимости, при недостатке кислорода и повышенной температуре воздуха, под влиянием некоторых лекарств, алкоголя, кофе, при резкой перемене положения тела из горизонтального в вертикальное и т. д. Тахикардия у детей младше 7 лет считается физиологической нормой.
Появление тахикардии у практически здоровых людей связано с физиологическими компенсаторными механизмами: активацией симпатической нервной системы, выбросом в кровь адреналина, ведущими к увеличению сердечных сокращений в ответ на воздействие внешнего фактора. Как только действие внешнего фактора прекращается, ЧСС постепенно возвращается к норме.
Однако нередко тахикардия сопровождает течение целого ряда патологических состояний.
Классификация тахикардии
С учетом причин, вызвавших учащение сердечных сокращений, выделяют тахикардию физиологическую, возникающую при нормальной работе сердца как адекватную реакцию организма на определенные факторы, и патологическую, развивающуюся в покое вследствие врожденной либо приобретенной сердечной или иной патологии.
Патологическая тахикардия является опасным симптомом, т. к. ведет к снижению объема выброса крови и другими расстройствам внутрисердечной гемодинамики. При слишком частом сердцебиении желудочки не успевают наполняться кровью, уменьшается сердечный выброс, понижается артериальное давление, ослабевает приток крови и кислорода к органам, в том числе и к самому сердцу. Длительное снижение эффективности работы сердца приводит к возникновению аритмогенной кардиопатии, нарушению сократимости сердца и увеличению его объема. Плохое кровоснабжение сердца повышает риск развития ишемической болезни и инфаркта миокарда.
По источнику, генерирующему электрические импульсы в сердце, выделяют тахикардию:
синусовую — развивается при увеличении активности синусового (синоатриального) узла, являющегося основным источником электрических импульсов, задающим в норме сердечный ритм;
эктопическую (пароксизмальную) тахикардию, при которой генератор ритма находится вне синусового узла — в предсердиях (наджелудочковая) или желудочках (желудочковая). Обычно протекает в виде приступов (пароксизмов), которые начинаются и прекращаются внезапно, продолжаются от несколько минут до нескольких суток, при этом частота сердцебиений остается постоянно высокой.
Для синусовой тахикардии характерно увеличение ЧСС до 120–220 ударов в минуту, постепенное начало и правильный синусовый сердечный ритм.
Причины синусовой тахикардии
Синусовая тахикардия встречается в разных возрастных группах, чаще у здоровых людей, а также среди пациентов, сердечными и другими заболеваниями.
Возникновению синусовой тахикардии способствуют интракардиальные (сердечные), или экстракардиальные (внесердечные) этиологические факторы.
Синусовая тахикардия у больных с сердечно-сосудистыми заболеваниями чаще всего является ранним симптомом сердечной недостаточности или дисфункции левого желудочка. К интракардиальным причинам синусовой тахикардии относятся: острая и застойная хроническая сердечная недостаточность, инфаркт миокарда, тяжелая стенокардия, миокардиты ревматического, токсико-инфекционного и другого генеза, кардиомиопатии, кардиосклероз, пороки сердца, бактериальный эндокардит, экссудативный и адгезивный перикардит.
Среди физиологических экстракардиальных причин синусовой тахикардии могут быть физические нагрузки, эмоциональный стресс, врожденные особенности.
Неврогенные тахикардии составляют большинство экстракардиальных аритмий и связаны с первичной дисфункцией коры головного мозга и подкорковых узлов, а также нарушениями вегетативной нервной системы: неврозами, аффективными психозами (эмоциональная тахикардия), нейроциркуляторной дистонией. Нейрогенным тахикардиям подвержены чаще всего люди молодого возраста с лабильной нервной системой.
Среди прочих факторов экстракардиальной тахикардии встречаются эндокринные нарушения (тиреотоксикоз, увеличение выработки адреналина при феохромоцитоме), анемии, острая сосудистая недостаточность (шок, коллапс, острая кровопотеря, обморок), гипоксемия, острые болевые приступы (например, при почечной колике).
Появление тахикардии может вызывать лихорадка, развивающаяся при различных инфекционно-воспалительных заболеваниях (пневмония, ангина, туберкулез, сепсис, очаговая инфекция). Повышение температуры тела на 1°С приводит к увеличению ЧСС, по сравнению с обычной, у ребенка на 10-15 ударов в минуту, а взрослого – на 8-9 ударов в минуту.
Фармакологическая (медикаментозная) и токсическая синусовая тахикардия возникают при влиянии на функцию синусового узла лекарственных и химических веществ: симпатомиметиков (адреналина и норадреналина), ваголитиков (атропина), эуфиллина, кортикостероидов, тиреотропных гормонов, диуретиков, гипотензивых препаратов, кофеина (кофе, чай), алкоголя, никотина, ядов (нитратов) и др. Некоторые вещества не оказывают прямого действия на функцию синусового узла и вызывают, так называемую, рефлекторную тахикардию посредством повышения тонуса симпатической нервной системы.
Синусовая тахикардия может быть адекватной и неадекватной. Неадекватная синусовая тахикардия может сохраняться в покое, не зависеть от нагрузки, приема медикаментов, сопровождаться ощущениями сильного сердцебиения и нехваткой воздуха. Это достаточно редкое и малоизученное заболевание неясного генеза. Предположительно, оно связано с первичным поражением синусового узла.
Симптомы синусовой тахикардии
Наличие клинических симптомов синусовой тахикардии зависит от степени ее выраженности, длительности, характера основного заболевания.
При синусовой тахикардии субъективные симптомы могут отсутствовать или быть незначительными: сердцебиение, неприятные ощущения, чувство тяжести или боли в области сердца.
Неадекватная синусовая тахикардия может проявляться стойким сердцебиением, чувством нехватки воздуха, одышкой, слабостью, частыми головокружениями. Могут наблюдаться утомляемость, бессонница, снижение аппетита, работоспособности, ухудшение настроения.
Степень субъективных симптомов диктуется основным заболеванием и порогом чувствительности нервной системы. При заболеваниях сердца (например, коронарном атеросклерозе) увеличение числа сердечных сокращений может вызывать приступы стенокардии, усугубление симптомов сердечной недостаточности.
При синусовой тахикардии отмечаются постепенное начало и конец. В случае выраженной тахикардии симптомы могут отражать нарушения кровоснабжения различных органов и тканей в связи с уменьшением сердечного выброса. Появляются головокружение, иногда обмороки; при поражении сосудов головного мозга — очаговые неврологические нарушения, судороги. При длительной тахикардии происходит снижение артериального давления, диуреза, наблюдается похолодание конечностей.
Диагностика синусовой тахикардии
Диагностические мероприятия проводятся для выявления причины (поражения сердца или внесердечных факторов) и дифференциации синусовой и эктопической тахикардии.
ЭКГ принадлежит ведущая роль в дифференциальной диагностике вида тахикардии, определении частоты и ритмичности сердечных сокращений.
Суточный мониторинг ЭКГ по Холтеру высоко информативен и абсолютно безопасен для пациента, выявляет и анализирует все виды нарушенй сердечного ритма, изменение деятельности сердца в условиях обычной активности пациента.
ЭхоКГ (эхокардиографию), МРТ сердца (магнитно-резонансную томографию) проводят для выявления внутрисердечной патологии, вызывающей патологическую тахикардию
ЭФИ (электрофизиологическое исследование) сердца, изучая распространение электрического импульса по сердечной мышце, позволяет определить механизм тахикардии и нарушений проводимости сердца.
Дополнительные методы исследования (общий анализ крови, определение содержания тиреотропных гормонов в крови, ЭЭГ головного мозга и др.) позволяют исключить заболевания крови, эндокринные нарушения, патологическую активность ЦНС и т. п.
Лечение синусовой тахикардии
Принципы лечения синусовой тахикардии определяются, в первую очередь, причинами ее возникновения. Лечение должно проводится кардиологом совместно с другими специалистами.
Необходимо устранить факторы, способствующие повышению частоты сердечных сокращений: исключить кофеинсодержащие напитки (чай, кофе), никотин, алкоголь, острую пищу, шоколад; оградить себя от психоэмоциональных и физических перегрузок. При физиологической синусовой тахикардии лечения не требуется.
Лечение патологической тахикардии должно быть направлено на устранение основного заболевания. При экстракардиальных синусовых тахикардиях неврогенного характера пациенту необходима консультация невролога. В лечении используют психотерапию и седативные средства (люминал, транквилизаторы и нейролептики: транквилан, реланиум, седуксен).
В случае рефлекторной тахикардии (при гиповолемии) и компенсаторной тахикардии (при анемии, гипертиреозе) необходимо устранение вызвавших их причин. Иначе терапия, направленная на снижение ЧСС, может привести к резкому понижению артериального давления и усугубить нарушения гемодинамики.
При синусовой тахикардии, обусловленной тиреотоксикозом, в дополнение к назначенным эндокринологом тиреостатическим препаратам применяют β-адреноблокаторы. Предпочтение отдается β-блокаторам группы оксипренолола, практолола и приндолола. При наличии противопоказаний к β-адероноблокаторам используют альтернативные лекарственные препараты — антагонисты кальция негидропиридинового ряда (верапамил, дилтиазем).
При синусовой тахикардии, обусловленной сердечной недостаточностью, в сочетании с β-адреноблокаторами назначаются сердечные гликозиды (дигоксин).
Целевая ЧСС должна подбираться индивидуально, в зависимости от состояния пациента и его основного заболевания. Целевая ЧСС покоя при стенокардии обычно равна 55-60 ударов в минуту; при нейроциркуляторной дистонии – 60 — 90 ударов в минуту, в зависимости от субъективной переносимости.
При параксизмальной тахикардии повышения тонуса блуждающего нерва можно достичь специальным массажем — надавливанием на глазные яблоки. При отсутствии эффекта вводят внутривенно антиаритмическое средство (верапамил, кордарон и др.). Пациентам с желудочковой тахикардией требуется неотложная помощь, экстренная госпитализация и проведение противорецидивной антиаритмической терапии.
При неадекватной синусовой тахикардии, при неэффективности b-адреноблокаторов и в случае значительного ухудшения состояния больного, применяют трансвенозную РЧА сердца (восстановление нормального сердечного ритма путем прижигания пораженного участка сердца). При отсутствии эффекта или угрозе жизни пациента проводят хирургическую операцию имплантации электрокардиостимулятора (ЭКС) — искусственного водителя ритма.
Прогноз при синусовой тахикардии
Синусовая тахикардия у пациентов с заболеваниями сердца чаще всего является проявлением сердечной недостаточности или дисфункции левого желудочка. В этих случаях прогноз может быть достаточно серьезным, так как синусовая тахикардия является отражением реакции сердечно-сосудистой системы на уменьшение фракции выброса и расстройство внутрисердечной гемодинамики. В случае физиологической синусовой тахикардии, даже при выраженных субъективных проявлениях, прогноз, как привило, удовлетворительный.
Профилактика синусовой тахикардии
Профилактика синусовой тахикардии заключается в ранней диагностике и своевременной терапии сердечной патологии, устранении внесердечных факторов, способствующих развитию нарушений частоты сердечных сокращений и функции синусового узла.
Во избежание серьезных последствий тахикардии необходимо соблюдение рекомендаций по здоровому образу жизни.
Экстрасистолия – вариант нарушения сердечного ритма, характеризующийся внеочередными сокращениями всего сердца или его отдельных частей (экстрасистолами). Проявляется ощущением сильного сердечного толчка, чувством замирания сердца, тревоги, нехватки воздуха. Снижение сердечного выброса при экстрасистолии влечет уменьшение коронарного и мозгового кровотока и может приводить к развитию стенокардии и преходящих нарушений мозгового кровообращения (обмороков, парезов и т. д.). Повышает риск развития мерцательной аритмии и внезапной смерти.
Единичные эпизодические экстрасистолы могут возникать даже у практически здоровых людей. По данным электрокардиографического исследования экстрасистолия регистрируется у 70—80 % пациентов старше 50 лет.
Возникновение экстрасистолии объясняется появлением эктопических очагов повышенной активности, локализующихся вне синусового узла (в предсердиях, атриовентрикулярном узле или желудочках). Возникающие в них внеочередные импульсы распространяются по сердечной мышце, вызывая преждевременные сокращения сердца в фазу диастолы. Эктопические комплексы могут образовываться в любом отделе проводящей системы.
Объем экстрасистолического выброса крови ниже нормального, поэтому частые (более 6-8 в минуту) экстрасистолы могут приводить к заметному снижению минутного объема кровообращения. Чем раньше развивается экстрасистола, тем меньший объем крови сопровождает экстрасистолический выброс. Это, в первую очередь, отражается на коронарном кровотоке и может существенно осложнить течение имеющейся сердечной патологии.
Различные виды экстрасистолий имеют неодинаковую клиническую значимость и прогностические характеристики. Наиболее опасными являются желудочковые экстрасистолии, развивающиеся на фоне органического поражения сердца.
Классификация экстрасистолии
По месту формирования эктопических очагов возбуждения выделяют желудочковые (62,6%), предсердно-желудочковые (из атриовентрикулярного соединения — 2%), предсердные экстрасистолии (25%) и различные варианты их сочетания (10,2%). В исключительно редких случаях внеочередные импульсы исходят из физиологического водителя ритма – синусно-предсердного узла (0,2% случаев).
Иногда наблюдается функционирование очага эктопического ритма независимо от основного (синусового), при этом отмечается одновременно два ритма – экстрасистолический и синусовый. Данный феномен носит название парасистолии.
Экстрасистолы, следующие по две подряд, называются парными, более двух – групповыми (или залповыми).
Различают бигеминию — ритм с чередование нормальной систолы и экстрасистолы, тригеминию – чередование двух нормальных систол с экстрасистолой, квадригимению — следование экстрасистолы после каждого третьего нормального сокращения. Регулярно повторяющиеся бигеминия, тригеминия и квадригимения называются аллоритмией.
По времени возникновения внеочередного импульса в диастоле выделяют раннюю экстрасистолию, регистрирующуюся на ЭКГ одновременно с зубцом Т или не позднее 0,05 секунд после окончания предшествующего цикла; среднюю – спустя 0,45—0,50 с после зубца Т; позднюю экстрасистолию, развивающуюся перед следующим зубцом Р обычного сокращения.
По частоте возникновения экстрасистол различают редкие (реже 5 в минуту), средние (6-15 в минуту), и частые (чаще 15 в минуту) экстрасистолии.
По количеству эктопических очагов возбуждения встречаются экстрасистолии монотопные (с одним очагом) и политопные (с несколькими очагами возбуждения).
По этиологическому фактору различают экстрасистолии функционального, органического и токсического генеза.
Причины экстрасистолии
К функциональным экстрасистолиям относятся нарушения ритма нейрогенного (психогенного) происхождения, связанные с пищевыми, химическими факторами, приемом алкоголя, с курением, употреблением наркотиков и др. Функциональная экстрасистолия регистрируется у пациентов с вегетативной дистонией, неврозами, остеохондрозом шейного отдела позвоночника и т. д. Примером функциональной экстрасистолии может служить аритмия у здоровых, хорошо тренированных спортсменов. У женщин экстрасистолия может развиваться в период менструации. Экстрасистолии функционального характера могут провоцироваться стрессом, употребление крепкого чая и кофе.
Функциональная экстрасистолия, развивающаяся у практически здоровых людей без видимых причин, считается идиопатической.
Экстрасистолия органического характера возникает при поражениях миокарда: ИБС, кардиосклерозе, инфаркте миокарда, перикардитах, миокардитах, кардиомиопатиях, хронической недостаточности кровообращения, легочном сердце, пороках сердца, повреждениях миокарда при саркоидозе, амилоидозе, гемохроматозе, кардиологических операциях. У некоторых спортсменов причиной экстрасистолии может служить дистрофия миокарда, вызванная физическим перенапряжением (так называемое, «сердце спортсмена»).
Токсические экстрасистолии развиваются при лихорадочных состояниях, тиреотоксикозе, проаритмическом побочном эффекте некоторых лекарственных средств (эуфиллина, кофеина, новодрина, эфедрина, трициклических антидепрессантов, глюкокортикоидов, прозерина, симпатолитиков, диуретиков, препаратов наперстянки и т. д.).
Развитие экстрасистолии бывает обусловлено нарушением соотношения ионов натрия, калия, магния и кальция в клетках миокарда, отрицательно влияющим на проводящую систему сердца.
Физические нагрузки могут провоцировать экстрасистолию, связанную с метаболическими и сердечными нарушениями, и подавлять экстрасистолы, вызванные вегетативной дисрегуляцией.
Симптомы экстрасистолии
Субъективные ощущения при экстрасистолии выражены не всегда. Переносимость экстрасистол тяжелее у людей, страдающих вегето-сосудистой дистонией; больные с органическим поражением сердца, напротив, могут переносить эстрасистолию гораздо легче.
Чаще пациенты ощущают экстрасистолию как удар, толчок сердца в грудную клетку изнутри, обусловленные энергичным сокращением желудочков после компенсаторной паузы.
Также отмечаются «кувыркание или переворачивание» сердца, перебои и замирание в его работе. Функциональная экстрасистолия сопровождается приливами жара, дискомфортом, слабостью, чувством тревоги, потливостью, нехваткой воздуха.
Частые экстрасистолии, носящие ранний и групповой характер, вызывают снижение сердечного выброса, а, следовательно, уменьшение коронарного, мозгового и почечного кровообращения на 8-25%. У пациентов с признаками атеросклероза сосудов головного мозга отмечается головокружение, могут развиваться преходящие формы нарушения мозгового кровообращения (обмороки, афазия, парезы); у пациентов с ИБС – приступы стенокардии.
Осложнения экстрасистолии
Групповые экстрасистолии могут трансформироваться в более опасные нарушения ритма: предсердные – в трепетание предсердий, желудочковые – в пароксизмальную тахикардию. У пациентов с перегрузкой или дилатацией предсердий экстрасистолия может перейти в мерцательную аритмию.
Частые экстрасистолии вызывают хроническую недостаточность коронарного, церебрального, почечного кровообращения.
Наиболее опасными являются желудочковые экстрасистолии ввиду возможного развития мерцания желудочков и внезапной смерти.
Диагностика экстрасистолии
Основным объективным методом диагностики экстрасистолии служит ЭКГ исследование, однако заподозрить наличие данного вида аритмии возможно при физикальном обследовании и анализе жалоб больного.
При беседе с пациентом уточняются обстоятельства возникновения аритмии (эмоциональное или физическое напряжение, в спокойном состоянии, во время сна и т. д.), частота эпизодов экстрасистолии, эффект от приема медикаментов. Особое внимание уделяется анамнезу перенесенных заболеваний, которые могут приводить к органическому поражению сердца или их возможным недиагностированным проявлениям.
В ходе проведения обследования необходимо выяснить этиологию экстрасистолии, так как экстрасистолы при органическом поражении сердца требуют иной лечебной тактики, нежели функциональные или токсические.
При пальпации пульса на лучевой артерии экстрасистола определяется как преждевременно возникающая пульсовая волна с последующей паузой или как эпизод выпадения пульса, что говорит о недостаточном диастолическом наполнении желудочков.
При аускультации сердца во время экстрасистолы над верхушкой сердца выслушиваются преждеверменные I и II тона, при этом I тон усилен вследствие малого наполнения желудочков, а II — в результате малого выброса крови в легочную артерию и аорту – ослаблен.
Диагноз экстрасистолии подтверждается после проведения ЭКГ в стандартных отведениях и суточного мониторирования ЭКГ. Нередко с помощью этих методов экстрасистолия диагностируется при отсутствии жалоб пациентов.
Электрокардиографическими проявлениями экстрасистолии служат:
преждевременное возникновение зубца Р или комплекса QRST; свидетельствующих об укорочении предэкстрасистолического интервала сцепления: при предсердных экстрасистолиях расстояния между зубцом Р основного ритма и зубцом Р экстрасистолы; при желудочковой и атриовентрикулярной экстрасистолиях – между комплексом QRS основного ритма и комплексом QRS экстрасистолы;
значительная деформация, расширение и высокая амплитуда экстрасистолического QRS-комплекса при желудочковой экстрасистолии;
отсутствие зубца Р перед желудочковой экстрасистолой;
следование полной компенсаторной паузы после желудочковой экстрасистолы.
ЭКГ-мониторирование по Холтеру является длительной (на протяжении 24-48 часов) регистрацией ЭКГ с помощью портативного устройства, закрепленного на теле пациента. Регистрация ЭКГ-показателей сопровождается ведением дневника активности пациента, где он отмечает все свои ощущения и действия. Холтеровское ЭКГ-мониторирование проводится всем больным с кардиопатологией, независимо от наличия жалоб, указывающих на экстрасистолию и ее выявления при стандартной ЭКГ.
Выявить экстрасистолию, не зафиксированную на ЭКГ в покое и при холтеровском мониторировании, позволяют тредмил-тест и велоэргометрия – пробы, определяющие нарушения ритма, которые проявляются только при нагрузке.
Диагностика сопутствующей кардиопатологии органического характера проводится при помощи УЗИ сердца, стресс Эхо-КГ, МРТ сердца.
Лечение экстрасистолии
При определении лечебной тактики учитывается форма и локализация экстрасистолии.
Единичные экстрасистолы, не вызванные кардиальной патологией, лечения не требуют. Если развитие экстрасистолии обусловлено заболеваниями пищеварительной, эндокринной систем, сердечной мышцы, лечение начинают с основного заболевания.
При экстрасистолии нейрогенного происхождения рекомендована консультация невролога. Назначаются успокоительные сборы (пустырник, мелисса, настойка пиона) или седативные препараты (рудотель, реланиум). Экстрасистолия, вызванная лекарственными средствами, требует их отмены.
Показаниями к назначению медикаментозного лечения служат суточное количество экстрасистол > 200, наличие у пациентов субъективных жалоб и кардиальной патологии.
Выбор препарата определяется видом экстрасистолии и частотой сердечных сокращений. Назначение и подбор дозировки антиаритмического средства осуществляется индивидуально под контролем холтеровского ЭКГ-мониторирования. Экстрасистолия хорошо поддается лечению новокаинамидом, лидокаином, хинидином, кордароном, мексиленом, соталолом, дилтиаземом и другими препаратами.
При урежении или исчезновении экстрасистол, зафиксированном в течение 2-х месяцев, возможно постепенное снижение дозы лекарства и его полная отмена. В других случаях лечение экстрасистолии протекает длительно (несколько месяцев), а при злокачественной желудочковой форме антиаритмики принимаются пожизненно.
Лечение экстрасистолии методом радиочастотной аблации (РЧА сердца) показано при желудочковой форме с частотой экстрасистол до 20-30 тысяч в сутки, а также в случаях неэффективности антиаритмической терапии, ее плохой переносимости или неблагоприятного прогноза.
Прогноз при экстрасистолии
Прогностическая оценка экстрасистолии зависит от наличия органического поражения сердца и степени дисфункции желудочков. Наиболее серьезные опасения вызывают экстрасистолии, развившиеся на фоне острого инфаркта миокарда, кардиомиопатии, миокардита. При выраженных морфологических изменениях миокарда экстрасистолы могут перейти в мерцание предсердий или желудочков. При отсутствии структурного поражения сердца экстрасистолия существенно не влияет на прогноз.
Злокачественное течение наджелудочковых экстрасистолий может привести к развитию мерцательной аритмии, желудочковых экстрасистолий – к стойкой желудочковой тахикардии, мерцанию желудочков и внезапной смерти.
Течение функциональных экстрасистолий, как правило, доброкачественное.
Профилактика экстрасистолии
В широком смысле профилактика экстрасистолии предусматривает предупреждение патологических состояний и заболеваний, лежащих в основе ее развития: ИБС, кардиомиопатий, миокардитов, миокардиодистрофии и др. а также предупреждение их обострений. Рекомендуется исключить медикаментозную, пищевую, химическую интоксикации, провоцирующие экстрасистолию.
Пациентам с бессимптомной желудочковой экстрасистолией и без признаков кардиальной патологии, рекомендуется диета, обогащенная солями магния и калия, отказ от курения, употребления алкоголя и крепкого кофе, умеренная физическая активность.
Источник: healthyorgans.ru
Экстрасистолия

Экстрасистолия – вариант нарушения сердечного ритма, характеризующийся внеочередными сокращениями всего сердца или его отдельных частей (экстрасистолами). Проявляется ощущением сильного сердечного толчка, чувством замирания сердца, тревоги, нехватки воздуха. Снижение сердечного выброса при экстрасистолии влечет уменьшение коронарного и мозгового кровотока и может приводить к развитию стенокардии и преходящих нарушений мозгового кровообращения (обмороков, парезов и т. д.). Повышает риск развития мерцательной аритмии и внезапной смерти.
Экстрасистолия
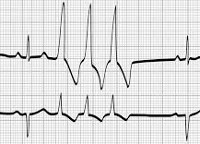
Экстрасистолия – вариант нарушения сердечного ритма, характеризующийся внеочередными сокращениями всего сердца или его отдельных частей (экстрасистолами). Проявляется ощущением сильного сердечного толчка, чувством замирания сердца, тревоги, нехватки воздуха. Снижение сердечного выброса при экстрасистолии влечет уменьшение коронарного и мозгового кровотока и может приводить к развитию стенокардии и преходящих нарушений мозгового кровообращения (обмороков, парезов и т. д.). Повышает риск развития мерцательной аритмии и внезапной смерти.
Единичные эпизодические экстрасистолы могут возникать даже у практически здоровых людей. По данным электрокардиографического исследования экстрасистолия регистрируется у 70—80 % пациентов старше 50 лет. Возникновение экстрасистолии объясняется появлением эктопических очагов повышенной активности, локализующихся вне синусового узла (в предсердиях, атриовентрикулярном узле или желудочках). Возникающие в них внеочередные импульсы распространяются по сердечной мышце, вызывая преждевременные сокращения сердца в фазу диастолы. Эктопические комплексы могут образовываться в любом отделе проводящей системы.
Объем экстрасистолического выброса крови ниже нормального, поэтому частые (более 6-8 в минуту) экстрасистолы могут приводить к заметному снижению минутного объема кровообращения. Чем раньше развивается экстрасистола, тем меньший объем крови сопровождает экстрасистолический выброс. Это, в первую очередь, отражается на коронарном кровотоке и может существенно осложнить течение имеющейся сердечной патологии. Различные виды экстрасистолий имеют неодинаковую клиническую значимость и прогностические характеристики. Наиболее опасными являются желудочковые экстрасистолии, развивающиеся на фоне органического поражения сердца.
Классификация экстрасистолии
По месту формирования эктопических очагов возбуждения выделяют желудочковые (62,6 %), предсердно-желудочковые (из атриовентрикулярного соединения — 2 %), предсердные экстрасистолии (25 %) и различные варианты их сочетания (10,2%). В исключительно редких случаях внеочередные импульсы исходят из физиологического водителя ритма – синусно-предсердного узла (0,2% случаев).
Иногда наблюдается функционирование очага эктопического ритма независимо от основного (синусового), при этом отмечается одновременно два ритма – экстрасистолический и синусовый. Данный феномен носит название парасистолии. Экстрасистолы, следующие по две подряд, называются парными, более двух – групповыми (или залповыми).
Различают бигеминию — ритм с чередование нормальной систолы и экстрасистолы, тригеминию – чередование двух нормальных систол с экстрасистолой, квадригимению — следование экстрасистолы после каждого третьего нормального сокращения. Регулярно повторяющиеся бигеминия, тригеминия и квадригимения называются аллоритмией.
По времени возникновения внеочередного импульса в диастоле выделяют раннюю экстрасистолию, регистрирующуюся на ЭКГ одновременно с зубцом Т или не позднее 0,05 секунд после окончания предшествующего цикла; среднюю – спустя 0,45—0,50 с после зубца Т; позднюю экстрасистолию, развивающуюся перед следующим зубцом Р обычного сокращения.
По частоте возникновения экстрасистол различают редкие (реже 5 в минуту), средние (6-15 в минуту), и частые (чаще 15 в минуту) экстрасистолии. По количеству эктопических очагов возбуждения встречаются экстрасистолии монотопные (с одним очагом) и политопные (с несколькими очагами возбуждения). По этиологическому фактору различают экстрасистолии функционального, органического и токсического генеза.
Причины экстрасистолии
К функциональным экстрасистолиям относятся нарушения ритма нейрогенного (психогенного) происхождения, связанные с пищевыми, химическими факторами, приемом алкоголя, с курением, употреблением наркотиков и др. Функциональная экстрасистолия регистрируется у пациентов с вегетативной дистонией, неврозами, остеохондрозом шейного отдела позвоночника и т. д. Примером функциональной экстрасистолии может служить аритмия у здоровых, хорошо тренированных спортсменов. У женщин экстрасистолия может развиваться в период менструации. Экстрасистолии функционального характера могут провоцироваться стрессом, употребление крепкого чая и кофе.
Функциональная экстрасистолия, развивающаяся у практически здоровых людей без видимых причин, считается идиопатической. Экстрасистолия органического характера возникает при поражениях миокарда: ИБС, кардиосклерозе, инфаркте миокарда, перикардитах, миокардитах, кардиомиопатиях, хронической недостаточности кровообращения, легочном сердце, пороках сердца, повреждениях миокарда при саркоидозе, амилоидозе, гемохроматозе, кардиологических операциях. У некоторых спортсменов причиной экстрасистолии может служить дистрофия миокарда, вызванная физическим перенапряжением (так называемое, «сердце спортсмена»).
Токсические экстрасистолии развиваются при лихорадочных состояниях, тиреотоксикозе, проаритмическом побочном эффекте некоторых лекарственных средств (эуфиллина, кофеина, новодрина, эфедрина, трициклических антидепрессантов, глюкокортикоидов, неостигмина, симпатолитиков, диуретиков, препаратов наперстянки и т. д.).
Развитие экстрасистолии бывает обусловлено нарушением соотношения ионов натрия, калия, магния и кальция в клетках миокарда, отрицательно влияющим на проводящую систему сердца. Физические нагрузки могут провоцировать экстрасистолию, связанную с метаболическими и сердечными нарушениями, и подавлять экстрасистолы, вызванные вегетативной дисрегуляцией.
Симптомы экстрасистолии
Субъективные ощущения при экстрасистолии выражены не всегда. Переносимость экстрасистол тяжелее у людей, страдающих вегето-сосудистой дистонией; больные с органическим поражением сердца, напротив, могут переносить эстрасистолию гораздо легче. Чаще пациенты ощущают экстрасистолию как удар, толчок сердца в грудную клетку изнутри, обусловленные энергичным сокращением желудочков после компенсаторной паузы.
Также отмечаются «кувыркание или переворачивание» сердца, перебои и замирание в его работе. Функциональная экстрасистолия сопровождается приливами жара, дискомфортом, слабостью, чувством тревоги, потливостью, нехваткой воздуха.
Частые экстрасистолии, носящие ранний и групповой характер, вызывают снижение сердечного выброса, а, следовательно, уменьшение коронарного, мозгового и почечного кровообращения на 8-25%. У пациентов с признаками атеросклероза сосудов головного мозга отмечается головокружение, могут развиваться преходящие формы нарушения мозгового кровообращения (обмороки, афазия, парезы); у пациентов с ИБС – приступы стенокардии.
Осложнения экстрасистолии
Групповые экстрасистолии могут трансформироваться в более опасные нарушения ритма: предсердные – в трепетание предсердий, желудочковые – в пароксизмальную тахикардию. У пациентов с перегрузкой или дилатацией предсердий экстрасистолия может перейти в мерцательную аритмию.
Частые экстрасистолии вызывают хроническую недостаточность коронарного, церебрального, почечного кровообращения. Наиболее опасными являются желудочковые экстрасистолии ввиду возможного развития мерцания желудочков и внезапной смерти.
Диагностика экстрасистолии
Основным объективным методом диагностики экстрасистолии служит ЭКГ исследование, однако заподозрить наличие данного вида аритмии возможно при физикальном обследовании и анализе жалоб больного. При беседе с пациентом уточняются обстоятельства возникновения аритмии (эмоциональное или физическое напряжение, в спокойном состоянии, во время сна и т. д.), частота эпизодов экстрасистолии, эффект от приема медикаментов. Особое внимание уделяется анамнезу перенесенных заболеваний, которые могут приводить к органическому поражению сердца или их возможным недиагностированным проявлениям.
В ходе проведения обследования необходимо выяснить этиологию экстрасистолии, так как экстрасистолы при органическом поражении сердца требуют иной лечебной тактики, нежели функциональные или токсические. При пальпации пульса на лучевой артерии экстрасистола определяется как преждевременно возникающая пульсовая волна с последующей паузой или как эпизод выпадения пульса, что говорит о недостаточном диастолическом наполнении желудочков.
При аускультации сердца во время экстрасистолы над верхушкой сердца выслушиваются преждеверменные I и II тона, при этом I тон усилен вследствие малого наполнения желудочков, а II — в результате малого выброса крови в легочную артерию и аорту – ослаблен. Диагноз экстрасистолии подтверждается после проведения ЭКГ в стандартных отведениях и суточного мониторирования ЭКГ. Нередко с помощью этих методов экстрасистолия диагностируется при отсутствии жалоб пациентов.
Электрокардиографическими проявлениями экстрасистолии служат:
- преждевременное возникновение зубца Р или комплекса QRST; свидетельствующих об укорочении предэкстрасистолического интервала сцепления: при предсердных экстрасистолиях расстояния между зубцом Р основного ритма и зубцом Р экстрасистолы; при желудочковой и атриовентрикулярной экстрасистолиях – между комплексом QRS основного ритма и комплексом QRS экстрасистолы;
- значительная деформация, расширение и высокая амплитуда экстрасистолического QRS-комплекса при желудочковой экстрасистолии;
- отсутствие зубца Р перед желудочковой экстрасистолой;
- следование полной компенсаторной паузы после желудочковой экстрасистолы.
ЭКГ-мониторирование по Холтеру является длительной (на протяжении 24-48 часов) регистрацией ЭКГ с помощью портативного устройства, закрепленного на теле пациента. Регистрация ЭКГ-показателей сопровождается ведением дневника активности пациента, где он отмечает все свои ощущения и действия. Холтеровское ЭКГ-мониторирование проводится всем больным с кардиопатологией, независимо от наличия жалоб, указывающих на экстрасистолию и ее выявления при стандартной ЭКГ.
Выявить экстрасистолию, не зафиксированную на ЭКГ в покое и при холтеровском мониторировании, позволяют тредмил-тест и велоэргометрия – пробы, определяющие нарушения ритма, которые проявляются только при нагрузке. Диагностика сопутствующей кардиопатологии органического характера проводится при помощи УЗИ сердца, стресс Эхо-КГ, МРТ сердца.
Лечение экстрасистолии
При определении лечебной тактики учитывается форма и локализация экстрасистолии. Единичные экстрасистолы, не вызванные кардиальной патологией, лечения не требуют. Если развитие экстрасистолии обусловлено заболеваниями пищеварительной, эндокринной систем, сердечной мышцы, лечение начинают с основного заболевания.
При экстрасистолии нейрогенного происхождения рекомендована консультация невролога. Назначаются успокоительные сборы (пустырник, мелисса, настойка пиона) или седативные препараты (рудотель, диазепам). Экстрасистолия, вызванная лекарственными средствами, требует их отмены. Показаниями к назначению медикаментозного лечения служат суточное количество экстрасистол > 200, наличие у пациентов субъективных жалоб и кардиальной патологии.
Выбор препарата определяется видом экстрасистолии и частотой сердечных сокращений. Назначение и подбор дозировки антиаритмического средства осуществляется индивидуально под контролем холтеровского ЭКГ-мониторирования. Экстрасистолия хорошо поддается лечению прокаинамидом, лидокаином, хинидином, амиодороном, этилметилгидроксипиридина сукцинатом, соталолом, дилтиаземом и другими препаратами.
При урежении или исчезновении экстрасистол, зафиксированном в течение 2-х месяцев, возможно постепенное снижение дозы лекарства и его полная отмена. В других случаях лечение экстрасистолии протекает длительно (несколько месяцев), а при злокачественной желудочковой форме антиаритмики принимаются пожизненно. Лечение экстрасистолии методом радиочастотной аблации (РЧА сердца) показано при желудочковой форме с частотой экстрасистол до 20-30 тысяч в сутки, а также в случаях неэффективности антиаритмической терапии, ее плохой переносимости или неблагоприятного прогноза.
Прогноз при экстрасистолии
Прогностическая оценка экстрасистолии зависит от наличия органического поражения сердца и степени дисфункции желудочков. Наиболее серьезные опасения вызывают экстрасистолии, развившиеся на фоне острого инфаркта миокарда, кардиомиопатии, миокардита. При выраженных морфологических изменениях миокарда экстрасистолы могут перейти в мерцание предсердий или желудочков. При отсутствии структурного поражения сердца экстрасистолия существенно не влияет на прогноз.
Злокачественное течение наджелудочковых экстрасистолий может привести к развитию мерцательной аритмии, желудочковых экстрасистолий – к стойкой желудочковой тахикардии, мерцанию желудочков и внезапной смерти. Течение функциональных экстрасистолий, как правило, доброкачественное.
Профилактика экстрасистолии
В широком смысле профилактика экстрасистолии предусматривает предупреждение патологических состояний и заболеваний, лежащих в основе ее развития: ИБС, кардиомиопатий, миокардитов, миокардиодистрофии и др., а также предупреждение их обострений. Рекомендуется исключить медикаментозную, пищевую, химическую интоксикации, провоцирующие экстрасистолию.
Пациентам с бессимптомной желудочковой экстрасистолией и без признаков кардиальной патологии, рекомендуется диета, обогащенная солями магния и калия, отказ от курения, употребления алкоголя и крепкого кофе, умеренная физическая активность.
Источник: www.krasotaimedicina.ru
Аритмия сердца: что это, как лечить, приступы, тахикардия, брадикардия, экстрасистолия, диета и народные рецепты
Аритмия сердца: что это, как лечить, приступы, тахикардия, брадикардия, экстрасистолия, диета и народные рецепты
Среди множества сердечных проблем не последнее место занимают различные аритмии — нарушения частоты, ритмичности и последовательности сокращений отделов сердца.
Наше сердце — удивительный орган, который имеет особые клетки, способные самостоятельно производить электрический импульс. Под влиянием этого импульса сердце сокращается. Клетки, которые производят импульс, называют водителем ритма. В норме водителем ритма является синусовый узел, расположенный в стенке правого предсердия, поэтому нормальный по источнику происхождения сердечный ритм называют синусовым.
Но в некоторых случаях ритм нарушается. В нормальном, здоровом состоянии при каждом ударе сердца происходит последовательное сокращение его отделов — сначала предсердий, а затем желудочков. Сокращения следуют друг за другом через равные промежутки времени. Но при аритмии эта последовательность может измениться, а частота может быть как значительно меньше, так и в несколько раз больше нормы (норма — от 60 до 80 ударов в минуту).
Почему же такое случается?
Причины возникновения того или иного вида аритмии разнообразны. Их могут вызывать заболевания сердечно-сосудистой системы: ишемическая болезнь, пороки сердца, воспаления сердечной мышцы (миокардиты), артериальная гипертония. А кроме того, заболевания мозга, щитовидной железы и надпочечников, климактерические изменения в организме. Также к возникновению аритмии приводят обменные нарушения внутри миокарда (например, когда нарушен баланс калия, натрия и кальция). Стрессы, нервные и физические перегрузки, курение и злоупотребление алкоголем, некоторые лекарственные и токсические вещества тоже часто приводят к аритмии.

Если аритмия возникла как реакция на эмоциональную перегрузку или при повышенной температуре, то, скорее всего, она пройдет сама собой и не оставит после себя никаких серьезных проблем. Но все-таки лучше не откладывать визит к врачу, особенно если аритмия продолжается по нескольку часов или она стала периодически повторяться.
Существует несколько основных разновидностей аритмии: тахикардия, брадикардия, экстрасистолия и мерцательная аритмия. Если вам поставили диагноз мерцательная аритмия, то заниматься самолечением нельзя ни в коем случае — помочь больному может только официальная медицина. Поэтому мерцательную аритмию мы рассматривать не будем, а в симптомах и причинах остальных видов попытаемся разобраться.
Методы диагностики аритмии
Это метод исследования состояния сердца путем регистрации электрических импульсов, возникающих в сердечной мышце во время ее сокращения. В кардиологии для дистанционной диагностики используется и система передачи-приема электрокардиограммы по телефону. Такая система называется транстелефонной (дистанционной) электрокардиографией.
Суточное мониторирование ЭКГ по Холтеру
Это запись ЭКГ в течение суток. На грудной клетке пациента располагают одноразовые электроды-«липучки». К ним подсоединяют маленький прибор — кардиорегистратор, который крепится на поясе. Исследование проводится в амбулаторном режиме, пациент продолжает выполнять привычные для него нагрузки. Через сутки прибор снимают и проводят подробный анализ суточной записи ЭКГ. Такая абсолютно безопасная и высокоинформативная методика позволяет оценить работу сердца в условиях обычной жизни пациента.
Чрезпищеводное электрофизиологическое исследование
Проводится для получения дополнительной и более точной информации при некоторых трудно
диагностируемых нарушениях ритма. Для исследования в пищевод через рот вводится специальный зонд-электрод, который располагается вблизи левого предсердия. С его помощью проводится электрическая стимуляция сердца в различных «провокационных» режимах и регистрируется ЭКГ. Во время процедуры могут быть подобраны и наиболее эффективные для больного лекарства. Иногда такую процедуру проводят и в лечебных целях.
Тахикардия
Тахикардия — это ускоренное сердцебиение. Иногда достаточно человеку задуматься и неожиданно услышать очень громкий звук (например, сигнал автомобиля), как его сердце «выпрыгивает из груди». Если у этого человека нет серьезных проблем со здоровьем, то сердечный ритм в таких случаях быстро приходит в норму.
Повышенная температура тела также ускоряет сердечный ритм, ведь при болезни организму надо активнее выводить токсины — вот сердце и старается. В этих случаях тахикардия не является признаком болезни и никакого специального лечения не требует.
Основными предрасполагающими к тахикардии факторами являются нервный и эндокринный.
Если приступы тахикардии появляются регулярно, то необходимо проверить работу щитовидной железы.
Часто приступами тахикардии страдают женщины, склонные к переходам от депрессии к истерике и наоборот. Это, как правило, капризные и непредсказуемые дамы. Также тахикардия нередко встречается у юношей и девушек на фоне вегетативной дистонии, при миокардите, при страхе смерти. Вообще тахикардия часто сопровождает людей, для которых характерны резкие перепады настроения, крайности. Постоянная грусть и беспокойство также способствуют появлению учащенного сердцебиения.
Наиболее распространенной является так называемая пароксизмальная (приступообразная) тахикардия. Приступы начинаются неожиданно. Появляются сильное сердцебиение, головокружение, иногда ощущение сердечной боли, дыхание учащается. Приступ сопровождается бледностью кожи, пульс сосчитать сложно, так как он очень быстрый. Частота сердечных сокращений иногда доходит до 150-200 ударов в минуту, приступ может продолжаться от нескольких секунд до нескольких часов или дней (иногда до двух недель). Часто приступ заканчивается резко, и ощущаются общая слабость, сонливость, отмечается усиленное выделение светлой мочи.
При возникновении любой аритмии надо поспешить к врачу, чтобы выявить ее причины. Тем более это необходимо сделать, если ваши сосуды склеротизированы, если приступы тахикардии периодически повторяются, а частота пульса 120 ударов в минуту или больше. Врач назначит вам препараты, замедляющие сердцебиение. Иначе сердце может просто не выдержать быстрого ритма, а тогда и до беды недалеко.
Как уберечься от приступов тахикардии
После рождения второго малыша я почувствовала свое сердце, когда оно неожиданно стало «выпрыгивать» у меня из груди. Это случалось иногда: только когда я сильно переживала, нервничала, но сейчас повторяется все чаще. Чем помочь сердцу в таком случае?
Наталья Николаевна Вирсова,
г. Омск
Если тахикардия появляется как реакция на стресс, то не помешает попить успокаивающие травки (мяту, пустырник, валериану). Неплохо помогают ванны перед сном с успокаивающими маслами и экстрактами (температура 37°С). При предрасположенности к тахикардии надо свести к минимуму употребление кофе, чая, алкоголя, курение, а также беречь себя после простудных или инфекционных заболеваний. При тахикардии очень полезна ходьба, но она должна быть обязательно равномерной.
При появлении первых признаков приступа можно попробовать снять его с помощью специальных приемов. Одним помогает надавливание на оба глазных яблока или искусственно вызванная рвота, другим — натуживание на высоте вдоха: сделать несколько спокойных вдохов и выдохов, и на одном из вдохов задержать дыхание, стараясь направить все напряжение в низ живота. В любом случае при приступе важно соблюдать полный покой.
Не забывайте и об укреплении, оздоровлении сердца при помощи массажа, физических упражнений.

Воспользуйтесь таким способом. В любое удобное время, помыв предварительно руки, примите удобную позу, расслабьтесь и 10-12 раз покусывайте сначала левый мизинец, потом правый — так, чтобы как следует разогрелись ноготь и подушечка пальца. Потом помассируйте «сердечный меридиан», который проходит по внутренней стороне руки от мизинца до локтевого сгиба.
Есть рекомендуется понемногу, так как переполненный желудок раздражает блуждающий нерв, угнетая, в свою очередь, функции синусового узла, в котором возникают сердечные импульсы. Надо избегать статических нагрузок (поднятия тяжестей), которые вызывают повышение артериального давления, что ведет к активизации работы сердца, нарушению ритма и темпа сердечных сокращений.
Также помогут лекарственные травы, особенно календула, боярышник, которые эффективны и при других видах аритмии.
• Возьмите 2 ч. л. цветков календулы лекарственной, залейте 2 стаканами кипятка. Настаивайте в теплом месте 2 часа, процедите. Пейте по 1/2 стакана настоя 4 раза в день.

• Залейте 1 ч. л. цветков боярышника стаканом кипятка, закройте крышкой и нагревайте на водяной бане 15 минут. Затем охладите, процедите, отожмите остаток и доведите объем жидкости до 200 мл. Пейте по 1/2 стакана 2-3 раза в день за 30 минут до еды.
Брадикардия
Замедленное сердцебиение (или брадикардия) практически всегда связано с какими-либо мозговыми нарушениями. В таких случаях очень важно найти главную причину недуга. Чаще всего это выраженный склероз сосудов головного мозга. Также частой причиной брадикардии являются давние или даже врожденные нарушения в работе сердца.
При резком ограничении нагрузки у бывших спортсменов также может замедляться сердечный ритм, поэтому после активных тренировок нагрузку надо снижать постепенно. Это относится не только к людям, ранее занимавшимся сортом, но и к тем, кто просто очень активно работал физически — укладывал шпалы, трудился на лесоповале, много копал или постоянно таскал на себе тяжести.
Можно считать, что пульс ниже 55 ударов в минуту уже является симптомом брадикардии, хотя у спортсменов встречается и более низкий пульс, но это считается нормой.
В результате замедления сердечного ритма органы, и прежде всего головной мозг, недополучают кислород и питательные вещества, необходимые для их нормальной работы.
Головокружения, быстрая утомляемость и даже потеря сознания — частые симптомы брадикардии. При этом может стать нестабильным и артериальное давление. Как следствие, человек начинает плохо переносить физическую нагрузку, а со временем у него появляется хроническая недостаточность кровообращения, которая не поддается консервативному лечению.
Лечение брадикардии
Выяснилось, что у меня замедленный сердечный ритм — брадикардия. Врач сказала, это из-за того, что я резко бросила спорт. Она рекомендовала больше ходить пешком, чередуя быструю и медленную ходьбу. Есть ли еще рецепты от брадикардии?
Елена Борисовна Хивина,
Ленинградская обл. г. Павловск
Если брадикардия продолжается несколько часов, или она стала периодически повторяться, то не надо затягивать визит к доктору. А наряду с лечением лекарственными препаратами обязательно следует пересмотреть режим питания, сна и отдыха.
Важно следить за нормальным уровнем гемоглобина в крови, так как анемия может вызывать брадикардию и пониженное давление.
Если же причина брадикардии в сосудах, то необходим курс антисклеротической терапии. Особое внимание надо обратить на состояние грудного отдела позвоночника и при необходимости заниматься лечебной физкультурой.
При брадикардии хорошо помогают прогулки на свежем воздухе. А ходьба с чередованием нагрузки (то быстрая, то медленная) действительно незаменима при формах брадикардии, связанных с резким сокращением физической нагрузки.
Длительные эмоциональные проблемы не могут не сказаться на работе сердца, и в таких случаях можно использовать успокоительные травы. Стоит говорить себе каждый день: «Я радуюсь жизни и наслаждаюсь ее гармонией. Я впитываю любовь и выражаю любовь ко всему, что меня окружает. Мое сердце работает ритмично».
При замедленном ритме сердца помогут и такие рецепты.
• Полезна настойка из сосновых веток: 60 г свежих верхушек от веточек сосны залить 0,3 л водки, настоять на солнце 10 дней и пить по 15 капель 3 раза в день за 20 минут до еды.
• Каждый из четырех лимонов разрезать на 4 части, сварить до кашицеобразного состояния и добавить 0,5 кг измельченных грецких орехов, 250 г кунжутного масла и 200 г сахарной пудры. Все перемешать и принимать по 1 ст. л. 3 раза в день за 20 минут до еды.
Экстрасистолия
Признаком экстрасистолии являются так называемые выпадения пульса, когда некоторое время сердце будто вообще не бьется, как бы замирает. Причем такая аритмия может появиться даже в состоянии покоя (но обычно через некоторое время после стресса). Что же происходит при таком нарушении сердечного ритма? В сердечной мышце возникают очаги возбуждения. Поступающие из этих очагов импульсы вызывают экстрасистолу, то есть преждевременное сокращение сердца. Причиной экстрасистолии могут быть рубцовые или воспалительные изменения в ткани сердечной мышцы (например, после инфаркта, при миокардитах, дифтерии, гриппе). Но часто такая аритмия бывает реакцией на стресс.

Экстрасистолия может встречаться и у совершенно здоровых молодых людей в период полового созревания, у курильщиков и людей с повышенной нервной возбудимостью. Такого типа экстрасистолы могут быть легко ликвидированы даже без медикаментозного лечения (гимнастика, водные процедуры, нормализация сна — и все придет в норму).
А у детей экстрасистолия является признаком врожденных пороков центральной нервной системы, что связано с неблагоприятно принятыми родами и травмами позвоночника.
Если причина таких перебоев у взрослого человека — неидеальное общее состояние здоровья, то прежде всего необходимо пересмотреть свою жизнь, оценить психологические и физические нагрузки.
И еще раз напомним, что при регулярном появлении любой аритмии нельзя отмахиваться от врачей и лекарств — вовремя принятая таблетка может спасти человеческую жизнь.
Сердце взрослого человека обычно сокращается с частотой 60-90 ударов в минуту. У детей частота сердцебиений выше: у младенцев примерно 120, а у детей до 12 лет — 100 в минуту.
Диета при аритмии
Когда я пришла к врачу с жалобами на учащенное сердцебиение, она спросила, часто ли я нервничаю и как питаюсь? Может ли питание влиять на сердечный ритм?
Суркова Татьяна,
г. Ижевск
Нехватка микроэлементов может вызывать перебои в сердечном ритме. Поэтому для профилактики и лечения аритмии как можно чаще ешьте сырые продукты, богатые микроэлементами, полезными для сердца, нормализующими сердечный ритм. К ним относятся кальций, магний и калий.

• Магний — отруби, дрожжи, гречневая крупа, огурцы, горох, фасоль и стручки бобов, орехи и семена подсолнуха, шпинат, авокадо, побеги люцерны.

• Калий — черная смородина, сухофрукты (особенно урюк, курага, изюм, чернослив), бананы, картофель, капуста, петрушка, семена подсолнуха.

• Кальций — молочные продукты, особенно творог, сыр; рыба и морепродукты; орехи и семена (особенно тыквы, подсолнуха), свекла, капуста, кукуруза, артишоки.
При появлении любых нарушений сердечного ритма ограничьте в рационе сахар, сладости, животные жиры. Избегайте продуктов, богатых холестерином (об этом мы еще поговорим подробно). Кроме того, необходимо резко ограничить употребление поваренной соли. Основной упор в питании делайте на каши, творог, рыбу. И побольше фруктов (особенно яблок), овощей!

Используйте в пищу и молодую ботву овощей, особенно репы, моркови. Не забывайте и про саму морковь, мед и апельсины, абрикосы и персики, черешню и вишню, а также клюкву, бруснику, мяту и сельдерей.

Вводите в ежедневный рацион водоросли, особенно бурые. Еще при сердцебиении хорошо есть инжир в любом виде.

Чтобы повысить содержание калия в крови, полезно пить яблочный уксус по 2 ч. л. 3 раза в день за 30 минут до еды. Уксус следует разбавлять: на 1 стакан воды по 2 ч. л. уксуса и меда.
Если у вас еще и лишний вес, то необходимо проводить разгрузочные дни: яблочные, творожные, кефирные. Полезно пить родниковую или колодезную чистую воду, побольше гулять на свежем воздухе и систематически заниматься физкультурой, дозируя нагрузки.
Народные рецепты при аритмиях

• Мята перечная — одно из самых эффективных средств, применяемых при нарушениях сердечного ритма, при перебоях и замираниях в работе сердечной мышцы. Залить стаканом кипящей воды 1 ч. л. сухих измельченных листьев и настаивать 1 час в теплом месте. Процедить и выпить мелкими глотками утром за полчаса до завтрака. Настой пить ежедневно, не пропуская ни одного дня, в течение месяца.

• При мерцательной аритмии и тахикардии следует использовать 10-процентную настойку цветков или плодов боярышника, ландыша, адониса, календулы, мяты, корней валерианы. В чай полезно добавлять мелиссу, листья и корни земляники, побеги и листья голубики, соцветия аптечной ромашки. Как пряность чаще используйте семена тмина, фенхеля, укропа.


• Если аритмия сопровождается отеками. пейте отвар листьев березы или спорыша, петрушки, хвоща полевого. 1. ст. л. надо залить стаканом кипятка, настоять. Пить по 1/2 стакана 2 раза в день.

• При замедленном сердечном ритме полезно пить 20-процентную настойку или отвар сосновых, пихтовых веток.

• Цветки и плоды боярышника следует употреблять в виде настоя или настойки как по отдельности, так и в сборе. Также полезен сок из плодов боярышника. Это растение благотворно действует на сердце, предотвращает перенапряжение и изнашиваемость сердечной мышцы .
• При учащенном сердцебиении и болях в области сердца составить сбор: корни валерианы и трава пустырника — по 2 части, трава тысячелистника и плоды аниса — по 1 части. Залить стаканом кипятка 1 ст. л. сбора, настаивать 30 минут. Пить по 1/3 стакана 2-3 раза в день.

• Страдающим тахикардией поможет отвар горицвета (адониса весеннего). Стакан воды вскипятить и убавить огонь, чтобы вода слегка кипела. Всыпать 1 ч. л. травы и кипятить на медленном огне не более 3 минут. Накрыть крышкой и настоять в теплом месте, затем процедить. Принимать по 1 ст. л. 3 раза в день.

• Хороший эффект для уменьшения сердцебиения дает отвар репы: 2 ст. л. измельченной репы залить 1 стаканом кипятка, кипятить 15 минут, процедить. Пить по 0,5 стакана 4 раза в день.
Источник: mymylife.ru
 NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.
NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.