 Воспаление легких – серьезное заболевание, застойная пневмония – особенный вид недуга, возбудитель которого до конца не исследован официальной медициной. Развивается застойная пневмония далеко не у всех людей:
Воспаление легких – серьезное заболевание, застойная пневмония – особенный вид недуга, возбудитель которого до конца не исследован официальной медициной. Развивается застойная пневмония далеко не у всех людей:
- в числе первых, кто может заболеть – те, кто из-за старческого возраста не в силах самостоятельно передвигаться, ведут малоподвижный образ жизни;
- пациенты, восстанавливающиеся длительный период времени после операции;
- лежачие больные (после инсульта, инфаркта).
Вылечить застойный характер воспаления легких в кратчайший отрезок времени можно в условиях стационара, прогноз на выздоровление у пожилых пациентов врачи дают благоприятный. Однако медицинской практике известны случаи, когда пневмония закончилась печально – летальным исходом. Чтобы не допустить этого, родственникам лежачего больного и пожилых людей необходимо своевременно обращать внимание на жалобы близкого человека, иначе упущенный момент может стоить жизни.
Причины возникновения застойной пневмонии
 Множественные сопутствующие недуги также способствуют заболеваемости пневмонией застойного формата. Крайнюю осторожность к своему самочувствию необходимо проявлять тем, у кого диагностированы такие недуги:
Множественные сопутствующие недуги также способствуют заболеваемости пневмонией застойного формата. Крайнюю осторожность к своему самочувствию необходимо проявлять тем, у кого диагностированы такие недуги:
- атеросклероз;
- ИБС;
- стенокардия;
- перепады давления, гипертонические кризы;
- сахарный диабет любого типа.
Перечисленные болезни приводят к гиподинамии, мало кто из пожилых людей в старческом возрасте отличается высокой подвижностью и хорошим здоровьем, ко всему прочему у многих пропадает желание заботиться о себе. Обществом навязано, что пенсионеру уже ничего и не нужно, ведь не за горами смерть, а значит болезнь нужно терпеть и слегка подлечивать. В итоге пациент оказывается на больничной койке.
Многие старики становятся обездвиженными из-за инсультов, воспаления суставов, потери координации движений и слабости, связанной со старостью. Продолжительное лежачее положение приводит к таким последствиям:
- застойным явлениям в малом легочном круге кровотока;
- оставляет желать лучшего процесс вентиляции бронхов;
- диагностируются нарушения дренажной функции.
В итоге в бронхах и нижних дыхательных путях возникает густая и вязкая мокрота, падает иммунитет. Ослабленный преклонным возрастом и болезнями организм не в состоянии противостоять бактериям, которые быстро размножаются и вызывают пневмонию, требующую моментального реагирования и назначения адекватного лечения.
Застойная пневмония поражает не только стариков, но и:
- больных, получивших травму костей бедра, ног или таза;
- перенесших черепно-мозговую травму;
- на последних стадиях развития онкологии;
- после тяжелых операций, которые были проведены пациентам любого возраста.
Эта категория людей подвержена застойной пневмонии в большинстве случаев из-за венозного застоя крови. На первом этапе расширяются венулы, увеличивается размер капилляров, сдавливаются насильственным образом альвеолы легких. Позже в межклеточное пространство поступает сукровица, отекают ткани. После появляется фиброзная прослойка, приводящая к пневмосклерозу.
Симптомы застойного воспаления легких
 Застойная (гипостатическая) пневмония диагностируется сразу далеко не всегда. Когда пожилой или лежачий больной не может двигаться, его самочувствие и так оставляет желать лучшего, поэтому на том, какие изменения происходят в это время в легких, никто не заостряет особого внимания.
Застойная (гипостатическая) пневмония диагностируется сразу далеко не всегда. Когда пожилой или лежачий больной не может двигаться, его самочувствие и так оставляет желать лучшего, поэтому на том, какие изменения происходят в это время в легких, никто не заостряет особого внимания.
Поздняя застойная пневмония у пожилых пациентов явно и ярко выражена уже через 2-6 недель строгого постельного режима. Что должно насторожить?
- Если температура тела повышена, но незначительно.
- Кашель с небольшим объемом мокроты.
- Родственник жалуется на резкое недомогание, усталость, слабость.
В поздний период, когда стариков доставляют в реанимацию, врачи называют такие симптомы гипостатического воспаления легких:
- одышка;
- учащенное сердцебиение;
- частые вдох и выдох;
- появляются признаки сердечной недостаточности;
- наблюдается экссудативный плеврит.
Современные методы диагностики
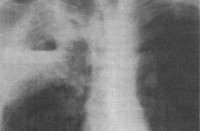
Поставить точный диагноз «застойная пневмония» у лежачих больных и пожилых людей вне больничных исследований невозможно. Сначала пациент сдает рентгенографию, легочное изображение снимка показывает усиление или снижение прозрачности легочной ткани в некоторых местах. По рентгену возможна коррекция диагноза в сторону бронхопневмонии. Редко гипостатическое воспаление затрагивает сразу два легких, чаще всего страдает одно в нижней части. Есть ли свободная жидкость в перикарде или полостях плеврального типа, определяют на УЗИ.
Анализ крови может показать изменения, характерные для клинической картины застойного воспаления – увеличение объема лейкоцитов и повышение показателя СОЭ. Застойная пневмония начинается из-за распространения в организме патогенных или условно-патогенных микроорганизмов.
Как лечится застойная пневмония
За лежачим больным или пациентом старческого возраста необходим постоянный медицинский контроль, в домашних условиях родственникам не под силу обеспечить необходимые условия стерильности и ухода. Кроме этого, раз в 2-3 дня у больного берут анализы, которые покажут прогресс и выздоровление или, наоборот, еще большее и интенсивное развитие болезни.
Основным медикаментом, позволяющим справиться с застойным недугом, является антибиотик широкого спектра действия. Желательно сдать бакпосев и определить действующее вещество, к которому чувствительны выявленные микробы. Также врач назначает дополнительную медикаментозную поддержку сердечно-сосудистой системы, печени и почек – это основные органы, которые могут дать сбой при приеме сильнодействующего антибиотика.
Если у больного в анамнезе указаны проблемы с ЖКТ, во избежание воспалительных процессов в органах пищеварения рекомендуется прием поддерживающих и обволакивающих Фосфалюгеля, Смекты, Лактовит Форте. Выявление эссудативного выпота требует назначения диуретиков, с массивным гидротораксом удается успешно бороться при помощи аспирации. Медицинская практика показывает, что удаление 500 мл плеврального выпота способствует резкому улучшению состояния больного, исчезают одышка и учащенный ритм сердцебиения.
Профилактика застойной пневмонии
Застойная пневмония вызвана гиподинамией, поэтому первая рекомендация докторов – приобрести специальный ортопедический матрац и стараться мало-мальски передвигаться по квартире с посторонней помощью, если конечно позволяет здоровье. Что нужно делать еще?
- Обучите родственника делать дыхательную гимнастику.
- Регулярно массажируйте область грудной клетки и спины.
- Поставьте в комнату увлажнитель воздуха – он поможет избавиться от бактерий, увлажнит носоглотку, облегчит дыхание.
Следите за здоровым питанием – недопустимо кормить лежачего больного одними кашами, балуйте его натуральными соками, фруктовыми и овощными десертами.
Источник: kashelsovet.ru
Застойная пневмония
Застойная пневмония – вторичное воспаление легких, развивающееся на фоне локальных гемодинамических и вентиляционных нарушений. Клинически застойная пневмония протекает с кашлем, одышкой, выделением мокроты, субфебрильной (реже фебрильной) температурой тела, появлением плеврального выпота. В диагностике застойной пневмонии первостепенную роль играют аускультативные и рентгенологические данные. В лечении застойной пневмонии применяют антибиотики, бронхолитики, сердечные гликозиды, мочегонные средства, ингаляции, ЛФК, массаж спины и грудной клетки. При необходимости прибегают к проведению пункции плевральной полости или перикарда.
Застойная пневмония
Пневмония является одним из наиболее часто диагностируемых заболеваний в пульмонологии. Пневмония может возникать в виде первичной, самостоятельной патологии, а также служить осложнением инфекций нижних дыхательных путей (обструктивного бронхита, бронхоэктатической болезни), хронической сердечной недостаточности, состояний иммунодефицита. К числу вторичных пневмоний относится застойная (гипостатическая) пневмония. Опасность застойной пневмонии состоит в том, что она развивается у больных с отягощенным соматическим анамнезом, приводя к декомпенсации состояния, нередко становясь непосредственной причиной гибели пациента.
Причины застойной пневмонии
Патоморфологической основой для развития застойной пневмонии служит застой в малом круге кровообращения. Гемодинамические расстройства сопровождаются нарушением дренажной функции бронхов и легочной вентиляции. В условиях гипостаза и гиповентиляции в бронхах скапливается густая и вязкая мокрота, развивается условно-патогенная и патогенная микрофлора, вызывающая развитие застойной пневмонии.
Кроме соматической патологии, к развитию застойной пневмонии предрасполагает возраст пациентов старше 60 лет; длительное вынужденное пассивное положение в постели при травмах костей (переломах костей таза и нижних конечностей), черепно-мозговых травмах, инсульте, онкопатологии, в послеоперационном периоде; искривление позвоночника (сколиоз, кифоз), деформации грудной клетки и т. д.
Микробиологическим субстратом застойной пневмонии обычно выступают типичные бактериальные агенты: пневмококк, стрептококки, стафилококк, гемофильная палочка. Застойная пневмония чаще развивается в нижних отделах правого легкого, а в некоторых случаях бывает двусторонней.
Патогенез застойной пневмонии
Патофизиологический механизм застойной пневмонии связан с пассивным переполнением венозных сосудов вследствие нарушения оттока крови. В первой фазе застоя развивается так называемая венозная гиперемия легочной ткани, сопровождающаяся удлинением и расширением капилляров с последующим сдавлением альвеол (альвеолярным коллапсом). Рентгенологически данная фаза застойной пневмонии характеризуется усилением легочного рисунка и понижением прозрачности легочной ткани.
Во вторую фазу застоя происходит пропотевание транссудата (жидкой части крови) из сосудов в межуточную ткань и альвеолы, что рентгенологически соответствует картине бронхопневмонии или паренхиматозной пневмонии. В третьей фазе застойной пневмонии возникает выраженный межуточный отек, разрастание фиброзной ткани с последующим развитием пневмосклероза и бурой индурации легкого.
Симптомы застойной пневмонии
Выраженность клинических проявлений застойной пневмонии зависит от степени гемодинамических и вентиляционных расстройств, присоединения воспалительного компонента, тяжести основной патологии.
При застойной пневмонии температура может быть нормальной или субфебрильной; реже отмечается фебрилитет. Характерно появление кашля с отхождением слизистой или слизисто-гнойной мокроты, кровохарканья, нарастающей слабости и одышки, снижение толерантности к физическим нагрузкам.
По времени возникновения застойная пневмония может быть ранней (развиваться в первые 2-3 дня постельного режима) и поздней (развиваться в период от 2 до 6 недели). Ранние застойные пневмонии нередко маскируются симптоматикой основной патологии. Так, при инсульте на первый план выходят нарушения сознания и расстройства дыхания (шумное, аритмичное, клокочущее). При сердечно-сосудистых заболеваниях проявлением застойной пневмонии может являться нарастание признаков сердечной недостаточности.
Застойная пневмония, чаще, чем первичная, сопровождается развитием экссудативного плеврита и перикардита.
Диагностика застойной пневмонии
Распознавание застойной пневмонии затруднено ввиду малоспецифичности клинической симптоматики и преобладания выраженности проявлений основного заболевания. Медицинские специалисты – пульмонологи, кардиологи, неврологи, травматологи – всегда должны помнить о возможности развития застойной пневмонии у пациентов с отягощенным сопутствующим фоном.
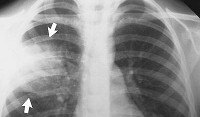
Аускультация легких при застойной пневмонии выявляет жесткое дыхание, влажные мелкопузырчатые хрипы в задненижних отделах легких. Доказательными признаками застойной пневмонии являются рентгенологические изменения. Рентгенография легких позволяет обнаружить одно- или двустороннее снижение прозрачности легочных полей, очаговые и фокусные тени, усиление легочного рисунка, линейные тени (линии Керли) в базальных отделах, узелки гемосидерина, расширение тени корней легкого.
Наличие выпота в полости плевры и сердечной сумке уточняют с помощью УЗИ плевральной полости и перикарда. В инструментальной диагностике застойной пневмонии существенную роль играют данные ЭКГ, ЭхоКГ. Изменения показателей периферической крови при застойной пневмонии минимальны: отмечается незначительный лейкоцитоз с нейтрофильным сдвигом, увеличение СОЭ. При микроскопическом исследовании мокроты у пациентов с застойной пневмонией обнаруживаются группы клеток сердечных пороков, содержащих гемосидерин.
Лечение застойной пневмонии
Алгоритм лечения застойной пневмонии включает борьбу с бактериальной инфекций, регуляцию вентиляции и перфузии в легких, уменьшение отека. В комплексной терапии застойной пневмонии применяют антибиотики, отхаркивающие, антиоксидантные, иммуномодулирующие препараты, диуретики, сердечные гликозиды, средства, улучшающие метаболизм сердечной мышцы. Назначается кислородотерапия, массаж спины и грудной клетки, ингаляционная терапия, лечебная гимнастика. Для эвакуации мокроты из трахеобронхиального дерева выполняются санационные бронхоскопии и бронхоальвеолярный лаваж.
При наличии плеврального или перикардиального выпота показано проведение торакоцентеза и пункции перикарда. Параллельно с лечением застойной пневмонии необходима коррекция тех фоновых состояний, которые послужили развитию вторичного воспаления в легких.
Профилактика застойной пневмонии
У пациентов, длительно находящихся на постельном режиме, следует уделять должное внимание предупреждению застойной пневмонии. С этой целью необходима частая смена положения больного, выполнение пациентом активных движений в кровати, дыхательных упражнений. Целесообразно проведение перкуторного массажа грудной клетки, баночного массажа, постановка компрессов и горчичников. Ослабленным пациентам требуется организация сбалансированного, разнообразного и обогащенного витаминами питания.
Источник: www.krasotaimedicina.ru
Долевая пневмония
Долевая пневмония – острое инфекционно-аллергическое воспаление, захватывающее одну или несколько долей легкого и плевру. Долевая пневмония проявляется ознобом, лихорадкой, головной и плевральной болью, общей слабостью, потливостью, одышкой, влажным кашлем. Диагноз долевой пневмонии ставят, исходя из анамнеза, аускультации, данных рентгенографии легких, клинического анализа крови. При долевой пневмонии важно раннее назначение антибиотиков, лечение ОДН, проведение симптоматической и дезинтоксикационной терапии, физиолечения.
Долевая пневмония
В зависимости от клинико-морфологических признаков в пульмонологии выделяют пневмонию долевую (крупозную, плевропневмонию) и очаговую (дольковую, бронхопневмонию). Заболеваемость различными формами острой пневмонии довольно высока: среди неспецифических заболеваний легких пневмонии составляют 29,3% случаев. Для долевой или лобарной пневмонии характерно поражение целой доли легкого (респираторных бронхиол и альвеолярной ткани без заинтересованности более крупных бронхов) и вовлечение плевры. Долевой пневмонией болеют преимущественно взрослые, реже — дети.
Причины долевой пневмонии
Возбудителями большинства случаев долевой пневмонии являются различные штаммы пневмококка (реже – другие микроорганизмы, например — диплобацилла Фридлендера), которые могут попадать в легкое обычно брохогенным, реже гематогенным или лимфогенным путем.
Развитие долевой пневмонии тесно связано с персистенцией пневмококка в носоглотке здорового человека и предварительной сенсибилизацией организма к его антигенам. Острое начало заболевания возможно на фоне полного здоровья при отсутствии контактов с больными или при повторном попадании пневмококков в дыхательные пути. Риск развития долевой пневмонии может повышаться после переохлаждения, перенесенных гриппа и ОРВИ, стресса, снижения общего и местного иммунитета, травмы, чрезмерных физических нагрузок. Развитию долевой пневмонии способствуют различные фоновые состояния: ХОБЛ, туберкулез, сахарный диабет, ИБС, онкологические заболевания, хронический алкоголизм. Важную роль в развитии гиперергической реакции играет наследственная предрасположенность.
Патогенетическая картина долевой пневмонии характеризуется развитием гиперчувствительности немедленного типа. Гиперергическая реакция в респираторном тракте вызывает острые воспалительные изменения в легочной паренхиме, и процесс, начавшись в одном или нескольких очагах, через межальвеолярные поры Кона быстро распространяется по ткани легкого. Повреждение мелких кровеносных и лимфатических сосудов легких иммунными комплексами и ферментами микроорганизмов при долевой пневмонии приводит к выраженным нарушениям сосудистой проницаемости и появлению фибринозного экссудата.
В зависимости от морфологических изменений ткани легких в развитии классической долевой пневмонии выделяют 4 стадии: прилива, красного опеченения, серого опеченения и разрешения.
Симптомы долевой пневмонии
Долевая пневмония отличается внезапным, острым началом. Среди ранних симптомов заболевания выделяют общеинтоксикационные (появление сильного озноба, далее постоянного, в течение 7-10 суток, лихорадочного состояния с подъемом температуры выше 39 °С, головную боль, общую слабость, потливость) и бронхолегочные (одышку, плевральные боли на пораженной стороне, связанные с дыханием, кашель, отделение мокроты).
Температурная реакция организма отражает характер развития воспалительного процесса в легком: при неосложненной долевой пневмонии суточные колебания температуры небольшие (0,5-1 °С); при развитии гнойно-деструктивных и септических осложнений – более 1-2 °С с повторяющимися ознобами; у пожилых и ослабленных пациентов – лихорадка может отсутствовать.
Боль в грудной клетке при долевой пневмонии носит острый интенсивный характер, имеет четкую локализацию, усиливается на высоте глубокого вдоха и при наклоне тела в здоровую сторону, поэтому дыхание часто поверхностное.
Характерный для долевой пневмонии кашель в первые двое суток заболевания сухой и непродуктивный, часто появляется на глубоком вдохе вместе с плевральными болями; с появлением фибринозного экссудата (3-4 сутки) при кашле начинает отделяться небольшое количество вязкой, слизисто-гнойной или «ржавой» (с примесью крови) мокроты.
Выраженность одышки при долевой пневмонии зависит от стадии и тяжести воспалительного процесса, наличия отягощенного анамнеза. У пациентов молодого возраста обычно наблюдается небольшое ощущение нехватки воздуха и тахипноэ при физической нагрузке; при тяжелом течении долевой пневмонии и сопутствующих заболеваниях легких и сердца — возникает острая дыхательная недостаточность (ОДН) с одышкой в состоянии покоя, мучительным чувством нехватки воздуха, цианозом носогубного треугольника.
Вследствие интоксикации при долевой пневмонии происходит быстрое нарастание общей слабости, развитие адинамии, неврологической симптоматики: возбуждения, бессонницы, бреда и галлюцинаций, потери сознания. Часто наблюдаются различные функциональные расстройства — тяжесть в эпигастрии, потеря аппетита, метеоризм, неустойчивый стул, желтушное окрашивание кожи, склер глаз и слизистых, боли в мышцах и суставах, аритмия, тахикардия, глухость тонов сердца, снижение АД, сосудистая и сердечная недостаточность.
Исходя из особенностей клинической картины, различают три формы долевой пневмонии: верхнедолевую, нижнедолевую и центральную. При верхнедолевой форме – течение заболевания тяжелое с ярко выраженной симптоматикой, гемодинамическими и неврологическими нарушениями; при нижнедолевой форме – возникает псевдокартина «острого живота» с лихорадкой, ознобом и «ржавой» мокротой; при центральной форме долевой пневмонии — воспалительный процесс развивается в глубине легочной паренхимы и имеет слабо выраженную симптоматику.
Диагностика долевой пневмонии
Трудности ранней диагностики долевой пневмонии в современных условиях обусловлены достаточно многообразной клинической картиной заболевания и стертостью симптомов.
Диагностика долевой пневмонии начинается с расспроса больного (наличие жалоб, факторов риска, сопутствующих заболеваний и т.д.) и его физикального обследования. Подозрение на долевую пневмонию должно вызвать наличие высокой лихорадки и других симптомов интоксикации, одышки, кашля, плевральных болей, цианоза губ и кончика носа. Диагностическими признаками долевой пневмонии при физикальном исследовании являются: наличие тахикардии и учащенного поверхностного дыхания; отставание грудной клетки на стороне поражения в акте дыхания; локальная болезненность грудной клетки; усиление голосового дрожания и бронхофонии, перкуторная тупость. При аускультации в случае долевой пневмонии выслушивается характерная инспираторная крепитация и шум трения плевры, позднее может определяться патологическое бронхиальное дыхание (жесткое или ослабленное везикулярное), влажные глухие или звучные мелкопузырчатые хрипы.
Особое значение для подтверждения диагноза долевой пневмонии имеют результаты рентгенографии легких в 2-х проекциях: на рентгенограммах выявляется усиление легочного рисунка и неструктурность корня в зоне поражения в начале заболевания; однородные сегментарные очаги инфильтрации на периферии легочных полей на 4-6 день.
При лабораторном исследовании периферической крови больного с долевой пневмонией отмечаются лейкоцитоз со сдвигом формулы влево (в очень тяжелых случаях – лейкопения), увеличение СОЭ, гиперфибриногенемия. Выявить возбудителя долевой пневмонии помогает посев мокроты на микрофлору с определением чувствительности к антибиотикам.
Дифференциальная диагностика долевой пневмонии необходима с острым холециститом, язвой желудка или 12-пертной кишки, острым аппендицитом или панкреатитом (при острых болях в различных отделах живота); с инфарктом легкого (при длительном кашле и отделении кровянистой мокроты); бронхоэктатической болезнью, геморрагическим трахеобронхитом, туберкулезом и бронхогенным раком легкого (при кровохарканье).
Осложнения долевой пневмонии
Легочные осложнения долевой пневмонии (развитие абсцесса и гангрены легкого, парапневмонический плеврит, эмпиема плевры) вызваны нарушением фибринолитической функции нейтрофилов. Внелегочные осложнения возникают при распространении инфекции лимфогенным или гематогенным путем; к ним относятся гнойные медиастинит и перикардит, гнойный артрит, перитонит, абсцесс мозга, гнойный менингит, эндокардит с поражением аортального клапана, развитие сердечной недостаточности).
Лечение долевой пневмонии
В остром периоде долевой пневмонии показан постельный режим, обильное теплое питье и полноценное питание. Лечение ОДН при долевой пневмонии включает по показаниям: ИВЛ, лечебную бронхоскопию, оксигенотерапию. При наличии инфекционно-токсического шока проводят стабилизацию АД, коррекцию метаболического ацидоза и микроциркуляторных нарушений, инфузионную терапию, ингибирование протеолитических ферментов.
В лечении долевой пневмонии ведущую роль имеет антибиотикотерапия, которую необходимо начать сразу, не дожидаясь результатов бакпосева мокроты, используя эмпирический метод с учетом резистентности возбудителя к наиболее употребляемым препаратам. При внебольничной долевой пневмонии используют аминопенициллины (ампициллин, тикарциллин), фторхинолоны III поколения (ципрофлоксацин, офлоксацин), иногда при тяжелом течении заболевания и непереносимости пенициллинов — макролиды и цефалоспорины III – IV поколения. При госпитальной долевой пневмонии в схему лечения включают пенициллины, цефалоспорины, фторхинолоны, карбапенемы, аминогликозиды (иногда в комбинации друг с другом или с заменой одного на другой). Продолжительность антибиотикотерапии зависит от степени тяжести и характера течения долевой пневмонии, адекватности и своевременности проводимого лечения, темпов нормализации состояния больного, динамики лабораторных, рентгенологических показателей и может составлять от 7-10 до 14–21 дней.
Дополнительно при долевой пневмонии проводится противовоспалительная терапия, прием жаропонижающих, антигистаминных препаратов, муколитиков, иммуностимуляторов. Назначают физиотерапевтические процедуры: лекарственный электрофорез (с кальцием хлоридом, гиалуронидазой), УВЧ, лекарственные ингаляции, массаж грудной клетки и ЛФК.
Более длительное лечение долевой пневмонии требуется при поражении более чем одной доли легкого, а также у пациентов с сопутствующими заболеваниями (ИБС, ХОБЛ, гепатит) или страдающих алкоголизмом.
Прогноз и профилактика долевой пневмонии
Прогноз долевой пневмонии определяется наличием факторов риска развития осложнений (дети до 5 лет и пожилые люди, лица с тяжелыми сопутствующими заболеваниями, снижение иммунитета, бактериемия и др.). Исход благоприятен при своевременном обращении к пульмонологу, адекватной терапии, а также у молодых пациентов без сопутствующей патологии.
Мерами профилактики долевой пневмонии могут служить закаливание, физическая активность, предупреждение переохлаждения и стрессов, санация очагов хронической инфекции.
Источник: www.krasotaimedicina.ru
4 причины гидроторакса лёгких справа и слева, чем опасно?

Гидроторакс легких – патология, связанная с избыточным скоплением транссудата между висцеральной и париетальной плеврой. Возникает как следствие ряда заболеваний, при которых образуется застой крови, а капиллярное гидростатическое давление превалирует над коллоидно-осмотическим. В норме количество жидкости составляет несколько миллилитров. При гидротораксе оно увеличивается иногда до литра.
Классификация
- Левосторонняя, когда скопление жидкости образуется слева.
- Правосторонняя (поражено правое лёгкое).
- Двусторонняя.
Последняя форма этой классификации является самой распространенной. Двустороннюю форму при благоприятных условиях может образовать как правосторонний, так и левосторонний гидроторакс.
Еще один из видов гидроторакса – осумкованный. Представляет собой патологическое состояние, когда острый процесс переходит в хроническую стадию. Возникает в связи с осумкованным плевритом, вызванным палочкой Коха.
Причины и механизм развития заболевания
Особенность гидроторакса в том, что он не считается самостоятельным заболеванием, рассматривается лишь, как осложнение, возникающее на фоне других патологий, необязательно легочных.
- Сердечно-сосудистая недостаточность. Приводит к застою крови, вызывая двустороннюю форму гидроторакса. Перикардит, порог сердца сопровождаются увеличением такого показателя, как гидростатическое давление, способствуя скоплению жидкости в полости плевры.
- Недостаточная функция щитовидной железы тормозит обмен белков, замедляет их всасывание, что вызывает дистрофию. Нарушение биохимических процессов способствует созданию в плазме крови дефицита белка.
- Патологии почек. Тяжелые формы заболевания, связанные с нефротическим синдромом, почечной недостаточностью, характеризуются значительной потерей белка. В результате плазма выходит в полость плевры. Обычно болезнь почек ведет к развитию двустороннего гидроторакса.
- Цирроз печени, сопровождающийся асцитом. Жидкость, проникая в плевральную полость, расположенную справа, образует правосторонний гидроторакс. Печеночный тип диагностируется только тогда, когда объем жидкости превышает 0,5 л, и при этом не наблюдается отклонений в работе сердца, легких.

Еще одной причиной гидроторакса могут быть новообразования, однако, в области средостения они встречаются крайне редко.
Симптомы гидроторакса
Признаки этого заболевания проявляются минимально, пока объем жидкости не превысит 150 мл. Обычно это не отражается на основном заболевании. Гидроторакс – что это такое легко определить при наличии самостоятельных признаков. Они возникают, когда легкими накапливается слишком много жидкости. При тяжелых патологиях сердечно-сосудистой системы излишки жидкости могут заполнять плевральную полость, а также перикардиальную и брюшную. Симптомы развиваются постепенно, по мере накопления экссудата.
- Одышка. Ее интенсивность зависит от того, насколько ярко выражен пусковой процесс. Поначалу возникает в период физической активности, затем обнаруживается и в состоянии покоя. Сильная одышка свидетельствует о дыхательной недостаточности.
- Тяжесть внизу грудной полости.
- Затрудненное дыхание. Ощущается нехватка воздуха. Чтобы помочь раскрытию здорового участка легкого, больному с правосторонним или левосторонним гидротораксом приходится лежать на одном боку.
- Цианоз. Синюшный оттенок кожи – еще один показатель дыхательной недостаточности. При гидротораксе средней тяжести наблюдается акроцианоз – легкое посинение подногтевых участков, губ, кончика носа. Бывают тяжелые ситуации, когда имеется острая сердечная недостаточность, синюшный цвет разливается по всему телу.
Отсутствие воспалительного процесса, когда скапливается жидкость в полости плевры, объясняет тот факт, что при гидротораксе отсутствует болевой синдром.
При осмотре выявляется отсутствие шумов в области скопления экссудата. При процессе, охватывающем только правую или левую половину грудной клетки, наблюдается заметное отставание ее пораженной части при дыхании. Обнаружить жидкость в плевральных полостях можно с помощью физикального обследования пациента. Грудная клетка прощупывается пальцами, простукивается.
Гидротораксу, связанному с циррозом печени, дыхательная недостаточность свойственна даже тогда, когда плевральный выпот небольшой.
Методы обследования
После первичного осмотра, проведенного лечащим врачом, назначаются различные методы диагностики.
Когда количество жидкости составляет более 100 мл , объективную оценку состояния пациента дает рентгенологическое исследование. Жидкость на снимке представлена в виде однородного затемнения, которое свободно перемещается при смене положения тела.

Диагностика с помощью УЗИ распознает гидроторакс в легком даже при скоплении 15 мл жидкости. Метод позволяет с точностью установить объем экссудата, выявить лучшее место для пункции. Данная процедура необходима для забора жидкости из плевральной полости с целью ее исследования.
Прежде чем лечить заболевание, необходимо установить более точную картину заболевания.
- Общий анализ крови. Помогает выявить источник заболевания, связанный с патологией почек. Об этом говорит повышенное СОЭ , наличие анемии.
- Анализ крови биохимический. Обнаруженное с его помощью пониженный уровень белка в плазме, большое количество азотистых шлаков свидетельствует о нарушении деятельности почек. Повышение количества билирубина (как прямого, так и непрямого), гипопротеинемия – основные показатели имеющейся патологии печени.
- Анализ мочи. Он помогает установить имеющиеся заболевания почек на основе таких показателей, как плотность мочи, количество лейкоцитов, эритроцитов.
- Проба Ривольта – исследование жидкости из плевральной полости. Метод помогает отличить экссудат от транссудата. Жидкость получают с помощью пункции. Помещают 2 ее капли в кислую среду, где белок денатурируется и образует мутный осадок, по которому определяют экссудат.
- Цитологическое исследование. На анализ берется жидкость из плевральной области. Ее центрифугируют, забирают осадок, из которого готовят специальные мазки, окрашивая их при помощи метода Романовского-Гимзы. При гидротораксе отсутствуют опухолевые клетки.
Чтобы исключить диагноз туберкулезный плеврит, проводится бактериологическое исследование полученной с помощью пункции жидкости. Делается ее посев и оцениваются полученные результаты.
Видео
Видео — Симптомы и лечение гидроторакса легких
Лечебная тактика
При недостаточно выраженном гидротораксе лечение включает проведение различных мероприятий терапевтического характера, направленных преимущественно на устранение главного заболевания.
При сердечной недостаточности рекомендуется оптимизировать режим труда и отдыха, избегать стрессов, высыпаться как следует. Необходимо придерживаться определенной диеты под № 10 или 10 А. Она предполагает дробное питание, при котором количество приемов пищи за день должно быть не менее пяти. При этом ограничено употребление воды и пищевой соли.
- Средства, снижающие сократительную способность миокарда.
- Калийсберегающие диуретики, другие препараты, выполняющие мочегонную функцию, помогая выводить из организма излишки жидкости.
- Сосудорасширяющие препараты, разгружающие левый желудочек.
Развитие гидроторакса, вызванного патологией почек, требует другого лечения. Больному рекомендуется соблюдение постельного режима. Назначается диета №7 , особенность которой является ограничение употребления поваренной соли или полный отказ от нее, если сильно выражена отечность. Обязательно контролируется объем выпитой жидкости. Он не должен превышать количество выделенной мочи более чем на 300 мл. Для нормального поддержания белкового обмена необходимо придерживаться определенного рациона. Из медикаментов назначаются препараты, позволяющие удерживать белок, не допуская его вымывания с мочой.
При лечении гидроторакса, связанного с циррозом печени, необходимо соблюдать питьевой режим, выпивая не более 1,5 литров жидкости за сутки. Требуется соблюдать диету №7 , ограничивающую употребление соли. Белок должен поступать в организм в достаточном количестве – за сутки не менее 70 г.
Жидкость, скапливаясь в полости плевры, сдавливает легкие, что затрудняет дыхание. Тогда назначается пункция. Цель ее – вывести жидкость. Ее после этого исследуют, чтобы убедиться в правильной диагностике заболевания. После процедуры очищения полости плевры от скопившейся жидкости у пациента восстанавливается кровообращение, запускаются дыхательные процессы, исчезают неприятные симптомы.
С гидротораксом помогает справиться и народная медицина. Заболевание известно людям давно. Что это такое знали еще наши бабушки. Поэтому и сегодня применяется лечение народными средствами.
Ускорить выздоровление помогает луковый сок, настойка петрушки. Любые виды гидроторакса можно вылечить, дополняя курс терапии рецептами народной медицины. Использовать их нужно только после консультации лечащего врача.
Источник: pnevmonet.ru
Оказание первой помощи во время госпитального этапа феноменологии медицинских ошибок. Клинические примеры
Клинический пример № 74
Больной Х., 61 год, находился в отделении токсикологической реанимации 4 суток. Клинический диагноз. Основной: 1. Отравление опиатами, кома, осложненная нарушением дыхания по центральному типу. 2. ИБС, ГБ-2, распространенный атеросклероз, постинфарктный кардиосклероз, повторный инфаркт миокарда, тромбоз глубоких вен голеней, ТЭЛА.
Осложнения: гнойный трахеобронхит, аспирационная пневмония. Постреанимационная болезнь, энцефалопатия смешанного генеза. Сопутствующий: киста левой почки.
Патологоанатомический диагноз: хроническая экзогенная (алкогольная) интоксикация, микронодуллярный жировой цирроз печени (ферментемия по клиническим данным), спленомегалия, жировая миокардиодистрофия (неравномерное кровенаполнение, очаги острой ишемической дистрофии миокардиоцитов), липоматоз поджелудочной железы. Состояние после детоксикационной терапии (инфузионной, антидотной), положительная реакция мочи на опиаты.
Гипертоническая болезнь и атеросклероз: умеренно выраженный атеросклероз аорты, стенозирующие бляшки коронарных артерий сердца, распространенный сетчатый и очаговый заместительный кардиосклероз, гипертрофия миокарда — масса сердца 660 г, гипертоническая ангиоэнцефалопатия с очагами острых гипоксических изменений нейронов. Хронический бронхит. Пневмосклероз. Киста левой почки. Корковая аденома надпочечника. Очаги симметричного ишемического размягчения в подкорковых образованиях обоих полушарий головного мозга. Левосторонняя нижнедолевая сливная пневмония. Состояние после операции нижней трахеостомии и длительной ИВЛ.
Причины расхождения диагнозов: гипердигностика отравления, недоучет клинико-анамнестических данных.
P.S. Положительная реакция мочи на опиаты (качественная проба) — недостаточное доказательство для диагностики отравления (наркотическая кома), поскольку не дает количественной (токсической) характеристики концентрации токсиканта в биосредах больного, а указывает только на его присутствие. В данном случае переоценка лабораторных данных привела к недооценке клинических и анамнестических сведений о наличии у больного тяжелой соматической патологии (ИБС, инфаркт миокарда, пневмония, тромбоэмболия легочной артерии и пр.), которая послужила основной причиной смерти больного.
Клинический пример № 75
Больной М., 36 лет, находился в отделении токсикологической реанимации 8 ч. Клинический диагноз. Основной: отравление прижигающей жидкостью (паяльная кислота). Суицид. Химический ожог верхних дыхательных путей, желудка III ст. Экзотоксический шок. Осложнения: желудочно-кишечное кровотечение. Фоновое заболевание: хроническая алкогольная интоксикация, алкогольная кардиомиопатия, запойное состояние.
Патологоанатомический диагноз: отравление дихлорэтаном: жидкое буровато-розовое содержимое в кишечнике с запахом дихлорэтана, кровоизлияния под слизистой желудка, субэндокардиальные кровоизлияния, неравномерное кровенаполнение миокарда, полнокровие и отек легких, отек головного мозга, дистрофические изменения печени, почек. Нестенозирующий коронаросклероз. Фиброз поджелудочной железы.
Причины расхождения диагнозов: краткое пребывание в стационаре, тяжесть состояния.
P.S. В данном случае клинико-анамнестические данные (прием внутрь кислоты и клинические признаки химического ожога желудка и дыхательных путей) послужили основанием для диагностики отравления прижигающей жидкостью, подтвержденного, кстати, гастроскопическим исследованием. Однако при наличии кровотечения не были обнаружены кровоизлияния под слизистой желудка, которые являются постоянным симптомом отравления дихлорэтаном, который оказал основное влияние в танатогенезе смертельного исхода в результате необратимого экзотоксического шока. Ошибка в диагностике связана с непроведением химико-токсикологического исследования крови при наличии отчетливого запаха дихлорэтана.
Клинический пример № 76
Больной А., 38 лет, провел в отделении токсикологической реанимации 45 мин. Клинический диагноз: отравление смесью лекарственных препаратов с целью самолечения (трихопол, стугерон, спазган). Хронический алкоголизм. Запойное состояние. Декомпенсированный метаболический ацидоз. Гнойный трахеобронхит. Ателектаз правого легкого? Гистонефропатия. Алкогольная кардиомиопатия. Холецистопанкреатит. ДВС синдром. Отек легких, головного мозга, ЧМТ. Состояние после клинической смерти, интубации трахеи, ИВЛ, катетеризации центральных вен, реанимационных мероприятий.
Патологоанатомический диагноз: крупозная верхне- и среднедолевая правосторонняя пневмония в стадии серого опеченения. Выраженная дистрофия почек. Гиперплазия пульпы селезенки. Отек легких и головного мозга. Хронический алкоголизм: фиброз мягких мозговых оболочек, диффузный стеатоз печени, фиброз поджелудочной железы, кардиомиопатия: расширение полостей сердца, очаговый фиброз эндокарда левого желудочка сердца, гипертрофия, жировая дистрофия и неравномерное кровенаполнение миокарда; нестенозирующий коронаросклероз. Слабо выраженный атеросклероз аорты. Жидкое состояние крови. Дистрофия и неравномерное кровенаполнение почек.
Причины расхождения диагнозов: некачественное рентгенологическое исследование.
P.S. В этом случае одной из важных причин расхождения диагнозов является недоверие или недооценка классических данных перкуссии и аускультации легких, которые могли бы («печеночная тупость звука») навести на мысль о крупозной пневмонии, несмотря на неверное рентгенологическое исследование.
Клинический пример № 77
Больная Ш., 87 лет, поступила 16.04.08 г. в отделение токсикореанимации по поводу отравления прижигающей жидкостью (Т54.3). Доставлена бригадой С МП из дома. Со слов врача СМП, больная, страдающая сенильной деменцией, за 2 ч до поступления случайно выпила раствор прижигающей жидкости («Крот» — едкий натр). На ДГЭ — промыт желудок через зонд, симптоматическая терапия.
Больная страдает ИБС, мерцательной аритмией, гипертонической болезнью, варикозной болезнью. При поступлении: состояние больной средней тяжести. Язык и видимые слизистые полости рта отечны, гиперемированы. Отмечается осиплость голоса, болезненность при пальпации шейного отдела пищевода и живота в эпигастрии. При ЭГДС — отек входа в пищевод.
В отделении токсикореанимации проводилась инфузионная терапия с коррекцией гомеостаза, противоожоговая, антибактериальная, спазмолитическая, гемостатическая, симптоматическая терапии. На R-грамме грудной клетки от 21.04.08 г. — гиповениляция базальных сегментов справа. На фоне проводимой терапии состояние больной стабилизировалось.
В отделении продолжилась детоксикационная, антибактериальная, симптоматическая терапия, эндоскопическая лазеротерапия (только 2 сеанса в связи с отказом больной). Течение заболевания осложнилось развитием постожоговой стриктуры пищевода. 07.05.08 г. у больной появились признаки острого гнойного паротита справа, в связи с чем ей проведено дренирование протока околоушной железы, продолжалась антибактериальная, детоксикационная терапии.
На R-грамме грудной клетки от 07.05.08 г. — легочные поля прозрачны, пневмосклероз; пищевод — постожоговое рубцовое сужение нижней трети пищевода с минимальным просветом до 0,5. Состояние больной оставалось стабильным. Продолжалась противоожоговая, симптоматическая терапия. ЭГДС 16.05.08 г. — некротический распространенный ожоговый эзофагит в фазе формирования неэпителизированной субкомненсированной протяженной стриктуры средне- и нижнегрудного отдела пищевода. Очаговый язвенный ожоговый гастрит на фоне атрофии слизистой. 21.05.08 г. в 07:50 обнаружена без сознания, давление и пульс на магистральных сосудах не определялись, дыхание отсутствовало. Начаты непрямой массаж сердца, ИВЛ мешком АМБУ — без эффекта. В 08:10 констатирована смерть.
Клинический диагноз. Основной: отравление прижигающей жидкостью («Крот»). Случайное. Химический ожог слизистой полости рта, глотки, пищевода, желудка. Сенильная деменция. Осложнения: острая сердечная недостаточность. Тромбоэмболия легочной артерии. Постожоговая стриктура пищевода. Сопутствующий: ИБС. Распространенный атеросклероз сосудов головного мозга, аорты, венечных артерий сердца. Мерцательная аритмия. Постоянная форма. Коронарокардиосклероз. Гипертоническая болезнь. Пневмосклероз. Острый гнойный паротит справа. Варикозная болезнь.
Патологоанатомический диагноз: отравление прижигающей жидкостью («Крот»): химический ожог слизистой оболочки полости рта, глотки, пищевода и желудка (по данным медицинской карты стационарного больного).
Тромбоз глубоких вен голеней, нарастающая тромбоэмболия легочной артерии, инфаркт-пневмония нижней доли правого легкого. Асцит (1000 мл), двусторонний гидроторакс (слева 300 мл, справа 600 мл). Отек головного мозга.
Гипертоническая болезнь и атеросклероз: расширение полостей сердца, нестенозирующий коронаросклероз, очаговый склероз эндокарда, очаговый кардиосклероз, дистрофические изменения и умеренная гипертрофия миокарда (масса сердца 300 г), артериолонефросклероз, бурые кисты в подкорковых образованиях обоих полушарий головного мозга, язвенный атероматоз аорты. Правосторонний гнойный паротит. Фиброз поджелудочной железы. Стеатоз печени (Т54.3).
Заключение: смерть от тромбоэмболии легочной артерии вследствие тромбоза глубоких вен голеней в момент нахождения в стационаре по поводу отравления прижигающей жидкостью.
P.S. Пример тяжелого отравления едким натром (химический ожог глотки, пищевода, желудка) у пожилой больной, страдающей многими хроническими заболеваниями, в том числе варикозной, которая перенесла первую самую тяжелую стадию ожоговой болезни и скоропостижно умерла от тромбоэмболии легочной артерии, в конечном счете в результате медицинской ошибки — в последние дни (когда прошла опасность желудочного кровотечения) не проводилась профилактическая гепаринизация и бинтование голеней — обычного источника тромбоэмболии — из тромбированных глубоких вен (нарушение протокола лечения больных с тромбофлебитом вен голени).
Клинический пример № 78
Больной Г., 32 года, был доставлен в Центр отравлений НИИ СП им. Н.В. Склифосовского бригадой СМИ с улицы, где был обнаружен в бессознательном состоянии после употребления алкоголя. На ДГЭ без терапии. Анамнез не известен.
При поступлении: общее состояние крайне тяжелое, больной в коме. Менингиальных знаков нет. Зрачки OS=OD=2 мм, фотореакция снижена. Дыхание самостоятельное через естественные дыхательные пути, неадекватное, в связи с чем и для предупреждения аспирации больной был интубирован без технических трудностей и переведен на аппаратное дыхание с помощью аппарата ИВЛ «Micro-vent» в режиме IPPV, проводится во все отделы легких. Дыхание жесткое, проводимые хрипы. Тоны сердца приглушены, аритмичные, ЧСС — 50—56 уд в мин, АД — 80/40 мм рт.ст. Начато введение прессорных аминов.
В отделении токсикологической реанимации у больного взяты биосреды: этанол в крови — 3,04%, в моче — 4,45%. В 21:45 на фоне проводимой ИВЛ, некупирующегося коллапса произошла остановка сердечной деятельности. Начаты реанимационные мероприятия — без эффекта. Зрачки широкие, фотореакция отсутствует. Рефлексы не вызываются. На мониторе — отсутствие электрической активности сердца. АД не определяется. Пульс не пальпируется в магистральных сосудах. Констатирована смерть 21.10.06 в 22:30 (пробыл в реанимации 75 мин).
Клинический диагноз. Основной: отравление этанолом (Т51.0). Общее переохлаждение организма. Осложнение основного: экзотоксический шок; кома, осложненная нарушением дыхания по смешанному типу. Патологоанатомический диагноз: комбинированное основное заболевание.
1. Острая субдуральная гематома в лобно-теменно-височной области слева 150 г; отек и дислокация головного мозга: очаги вторичного расстройства кровообращения в стволе на уровне варолиевого моста.
2. Острое отравление алкоголем: прижизненное обнаружение этанола в крови 3,04%, в моче — 4,45% (по данным медкарты).
3. Общее переохлаждение организма: гипотермия (температура тела при поступлении 34 °С), мелкоочаговые кровоизлияния в слизистой желудка (пятна Вишневского).
Гнойный бронхит. Кардиомиопатия. Диффузный стеатоз печени. Дистрофия почек. Неравномерное кровенаполнение внутренних органов, отек легких. Ссадины лобной области слева, заушной области справа, передне-наружной поверхности правого коленного сустава с очаговыми кровоизлияниями в окружающие мягкие ткани. Состояние после катетеризации центральных вен, ИВЛ, реанимационных мероприятий. Постреанимационные переломы 5—6 ребер слева.
P.S. Причина частичного расхождения клинического и патологоанатомического диагнозов лежит в недостаточно подробном неврологическом осмотре больного, что не дало возможности определить локальную симптоматику поражения мозга, провести спинномозговую пункцию и инструментальное обследование (рентгенография черепа, КТ головного мозга). Однако в конечном счете все это связано с крайне тяжелым состоянием больного и малым временем (75 мин) его нахождения в стационаре, что не позволило выполнить весь необходимый в этом случае объем диагностических мероприятий.
Клинический пример № 79
Больной К., 70 лет, 04.09.07 г. был доставлен в городскую больницу бригадой «Скорой помощи» в связи с укусом змеи. Диагноз при поступлении: острое отравление животного происхождения (укус змеи в левую кисть). Анамнез: 3 дня назад был укушен змеей в левую кисть, за медицинской помощью не обращался. Жаловался на боль и отечность левой кисти. Каких-либо общих проявлений интоксикации не отмечалось. Тем не менее была назначена внутривенная инфузионная терапия и, как следует из заявления родственников, капельница была поставлена в укушенную руку. На 2-й день пребывания в стационаре состояние больного оставалось удовлетворительным, он был выписан на 3-и сутки по собственному желанию.
Клинический диагноз: отравление змеиным ядом — укус змеи в левую кисть. В этот же день дома появились покраснение и гнойное отделяемое из места, где стояла игла для капельного введения, в дальнейшем в течение 6 дней воспаление прогрессировало, отечность, гиперемия, болезненность распространились на все левое предплечье, температура повышалась до 39 °С. Терапия проводилась в амбулаторных условиях до тех пор, пока состояние больного не стало критическим и отмечалась задержка мочеиспускания.
Через 11 дней после укуса больной повторно госпитализируется в связи с задержкой мочи в отделение урологии, при этом игнорируется его тяжелое состояние, наличие флегмоны левой кисти и предплечья. В течение последующих 3 суток состояние больного прогрессивно ухудшалось в связи с развитием сепсиса (появились признаки полиорганной недостаточности) и больной умер на 15-е сутки после укуса. Клинический диагноз: 1. Основной: укус змеи 01.09.07 г. в левую кисть. 2. Осложнения основного диагноза: флегмона левого предплечья, тяжелый сепсис, эндотоксический шок, полиорганная недостаточность. При патологоанатомическом исследовании — диагноз подтвердился.
P.S. Клинический пример смерти больного с укусом змеи от тяжелых осложнений (сепсис, полиорганная недостаточность) вследствие ряда недостатков лечения: позднее поступление в стационар (по вине больного), внутривенная инфузионная терапия (не нужная) в укушенную руку (источник инфекции), перерыв в стационарном лечении (по вине врачей, не сумевших предусмотреть очевидную опасность инфекционных осложнений).
Клинический пример № 80
Больной М., 17 лет, поступил в токсикологическое отделение 23.10.97 г. в 17:05. Доставлен «Скорой помощью» из дома, где за несколько часов до поступления в отделение был обнаружен без сознания. Предположительно с суицидальной целью мог принять смесь таблеток психотропного действия. На ДГЭ лечение не проводилось. При поступлении в отделение — состояние больного было тяжелым: без сознания, на болевые раздражения (активные движения конечностей) кричал, открывал глаза, но быстро «истощался» и впадал в кому. Дыхание было самостоятельным, адекватным. АД — 130/70 мм рт.ст. Пульс — 90 уд/мин. Кожные покровы и слизистые оболочки губ розовые, сухие. В пробах мочи больного были обнаружены амитриптилин и бензодиазепины.
После катетеризации центральной вены больному начата инфузионная терапия. Больному был показан кишечный лаваж (КЛ). При попытке антеградного зондирования начального отдела тонкой кишки, во время введения гастродуоденоскопа в желудок больного — произошла рвота и аспирация желудочного содержимого. Состояние больного резко ухудшилось: произошла остановка дыхания, кожные покровы стали бледно-цианотичными, слизистые оболочки губ — синюшными. АД — 60/30 мм рт.ст., пульс нитевидный. Фиброскоп из желудка был извлечен. Произведена экстренная интубация трахеи, начата аппаратная ИВЛ, санация трахеобронхиального дерева. Затем под эндоскопическим котролем был установлен назоеюнальный зонд и начат КЛ. Гемодинамика оставалась неустойчивой, несмотря на все попытки ее стабилизировать. На фоне некупирующегося коллапса через 2,5 ч наступила остановка сердечной деятельности. Реанимационные мероприятия оказались без эффекта.
Клинический диагноз. Основной: острое отравление лекарствами психотропного действия (амитриптилин, бензодиазепины). Осложнения: коматозное состояние (кома по шкале Глазго — 3б). Аспирационный синдром. Острая сердечно-сосудистая недостаточность.
P.S. В данном случае перед зондированием кишки необходимо было провести интубацию трахеи, но это не было сделано из-за сохранности кашлевого рефлекса и двигательной активности больного. Для профилактики аспирации желудочного содержимого во время зондирования кишки и последующего проведения КЛ необходимо было для интубации трахеи дать вводный наркоз с миорелаксантами ультракороткого действия, не опасаясь в данном случае при проведении ИВЛ их синергического действия с углублением коматозного состояния.
Клинический пример № 81
Больной мужчина, 65 лет, (инвалид I группы после ампутации ноги) был госпитализирован в городскую больницу 11.10.07 г. с диагнозом — пневмония. При поступлении отмечались признаки умеренной дыхательной недостаточности (одышка), умеренная тахикардия, артериальная гипертензия (АД — 160/100 мм рт.ст.). Получал лечение соответственно диагнозу. Кроме того, был назначен дигоксин в таблетках. 15.10.07 г. с утра пожаловался медсестре на боль в боку, рвоту. Медсестра сообщила лечащему врачу, каких-либо записей (осмотр и назначения) по этому поводу в истории болезни нет. 15.10.07 г. в 17:00 самочувствие ухудшилось, усилилась боль в животе, был осмотрен дежурным терапевтом, отметившим умеренно вздутый болезненный живот, бледность кожных покровов. Дежурный хирург заподозрил кишечную непроходимость или тромбоз сосудов брыжейки. При этом больной сообщил, что боли в животе начались еще в 14:10, однако об этом он никому не сообщил.
Был назначен обзорный снимок живота для определения свободного газа в брюшной полости. Больной был транспортирован в рентгеновский кабинет сидя в кресле. В рентгеновском кабинете вздутие живота резко усилилось, было подтверждено наличие свободного газа в брюшной полости. Там же произошла остановка сердца и клиническая смерть.
После проведения реанимационных мероприятий и восстановления стабильной гемодинамики была произведена лапаротомия. После нанесения разреза из брюшной полости ударил фонтан зловонной коричневой пены. Еще до лапаротомии появилась выраженная подкожная эмфизема, распространившаяся до уровня шеи, на спину. Был выявлен разрыв стенки желудка, пенистое содержимое в брюшной полости, реактивные изменения брюшины. Через 2 ч после операции больной скончался.
При судебно-медицинском исследовании выявлен тотальный химический ожог слизистой оболочки желудка и 10 см нижней 1/3 пищевода, разрыв стенки желудка длиной до 10 см, эмфизема средостения.
Судмедэкспертом была направлена на химическое исследование жидкость, полученная из брюшной полости и желудка. Была обнаружена перекись водорода. Причина — источник появления в желудке перекиси водорода — до настоящего времени следствием не установлена.
P.S. Судя по выраженности ожога, обилию пены, речь может идти либо о технической перекиси водорода (пергидроль, 33%), либо таблетках гидроперита. Есть наблюдения развития инсульта при данной патологии вследствие воздушной эмболии сосудов мозга.
Клинический пример № 82
Больной И., 23 года, поступил 20.10.07г. в 00:35, умер 26.10.07 г. в 07:00, провел 6 койко-дней. Больной был доставлен в отделение токсикологической реанимации НИИ СП им. Н.В. Склифосовского бригадой СМП из дома 20.10.07 г. Со слов врача СМП, больной ввел себе внутривенно в бедренную вену с целью наркотического опьянения растворитель № 646 и уксусный ангидрид. Появились жалобы на нехватку воздуха, головокружение. На ДГЭ — преднизолон 300 мг, трисоль — 400,0, дисоль — 200,0, раствор бикарбоната натрия 5% — 200,0.
Состояние после поступления крайне тяжелое, GCS — 12 баллов. Оглушение, при пробуждении жалобы на затруднение дыхания, озноб. Кожный покров резко цианотичный, сосудистый рисунок по типу мрамор-ности. Множественные следы инъекций в паховых областях. Видимые слизистые влажные, цианотичные. Тоны сердца приглушены, ритмичные. АД — 90/60 мм рт.ст., PS = ЧСС = 108-112 уд/мин. Дыхание шумное, ЧД — 30—42 в мин, аускультативно — разнокалиберные влажные хрипы, снижение везикулярного дыхания в нижних отделах. После катетеризации мочевого пузыря получено 500 мл мочи темно-красного цвета (возможно гемолизированной). В связи с нарушением дыхания по смешанному типу больному произведена интубация трахеи, переведен на ИВЛ.
При токсикологическом исследовании биосред в крови/моче — этанол не обнаружен, в моче обнаружены: свободный гемоглобин, ацетон, изопропанол, этил-ацетат. При R-графии грудной клетки от 20.10.07 г. — сосудистое полнокровие с элементами отека легких, корни расширены, двухсторонний гидроторакс, двухсторонняя полисегментарная пневмония. При УЗИ от 20.10.07 г. выявлен двухсторонний гидроторакс (разобщение листков плевры на уровне синуса с обеих сторон до 3,0 см).
В токсикологической реанимации 20.10.07 г. проведена гемодиафильтрация № 1 в связи с развитием гипергидратации (нарастание явлений отека легких, усиление влажных хрипов, нарастание ЦВД до 180-200 мм вод.ст.), азотемии (креатинин вырос со 130 до 307), развитием олигурии. Проводились: инфузионная и симптоматическая терапии, в связи с нестабильной гемодинамикой (снижение АД до 90/60 мм рт.ст.) начато введение вазопрессоров (S/Dopmini — со скоростью 5-7 мкг/кг/мин).
21.10.07 г., учитывая появление у больного сыпи, ухудшение неврологического статуса (оглушение, резко заторможен), лейкоцитоз 28,5 тыс., нельзя исключить менингит неясной этиологии. Консультирован нейрохирургом, инфекционистом — данных за инфекционное заболевание нет. 21.10.07 г. — проведена повторная гемодиафильтрация № 2 в связи с сохранением гипергидратации, гиперазотемии, олигоанурии. 22.10.07 г. на фоне сохраняющегося двухстороннего отека легких при повторном R-графическом исследовании — выявлен двухсторонний гидроторакс, больше справа, при УЗИ — выявлено разобщение листков плевры справа до 6,5 см, слева до 1,8 см, произведена пункция правой плевральной полости, удалено 600 мл серозно-геморрагической жидкости и 600 мл воздуха, установлен дренаж в 5 м/р.
При контрольном R-логическом исследовании выявлен правосторонний пневмоторакс со смещением средостения, проведено дренирование правой плевральной полости во 2 м/р, дренажи подключены к активной аспирации. При контрольном R-логическом исследовании — жидкость и воздух не выявлены. Состояние больного оставалось крайне тяжелым, без положительной динамики.
23.10.07 г. проведена гемодиафильтрация № 3 (сохраняется почечно-печеночная недостаточность, гиперазотемия). В связи с необходимостью проведения ИВЛ, профилактики трофических нарушений в трахее, адекватной санации ТБД — больному наложена н/трахеостомия. 24.10.07 г., 25.10.07 г. выполнялись гемодиафильтрации № 4, 5 по поводу азотемии, ОППН. На фоне проводимой детоксикационной терапии состояние оставалось крайне тяжелым, с отрицательной гемодинамикой. Прогрессировала гипотония, скорость введения допамина постоянно увеличивалась, до 15—20 мкг/кг/мин. 26.10.07 в 06:30 состояние больного резко ухудшилось: отмечался коллапс с остановкой сердечной деятельности. Была начата сердечно-легочная реанимация, которая не увенчалась успехом. В 07:00 — констатирована смерть.
Клинический диагноз. Основной: 1. Отравление растворителем № 646 (Т52.9) и уксусным ангидридом, введенными внутривенно. Суицид. 2. Осложнение основного: экзотоксический шок, острый гемолиз, гемоглобинурийный нефроз, гнойный трахеобронхит, двухсторонняя плевропневмония, гидропневмоторакс, ОППН. Сопутствующий: наркомания. Патологоанатомический диагноз: комбинированное отравление опиатами, растворителем 646 и уксусным ангидридом: острый гемолиз — концентрация свободного гемоглобина в моче — 3,39 мг/мл. Гемоглобинурийный нефроз. Острая почечная недостаточность (по клиническим данным). Гнойный трахеобронхит. Двухсторонняя очаговая сливная плевропневмония. Посткатетеризационный тромбофлебит правой бедренной вены, тромбоэмболия мелких ветвей легочной артерии. Неравномерное кровенаполнение внутренних органов, отек головного мозга.
Наркомания: множественные следы от медицинских инъекций в левой паховой области, флебит левой бедренной вены. Хронический гепатит.
Состояние после нижней трахеостомии, ИВЛ, реанимационных мероприятий. Заключение: смерть наступила от двухсторонней плевропневмонии и тромбоэмболии ветвей легочной артерии, осложнивших течение комбинированного отравления опиатами, растворителем 646 и уксусным ангидридом.
P.S. В данном случае тяжелого отравления, потребовавшего проведения целого ряда сложных детоксикационных и реанимационных мероприятий, не было целенаправленного лечения распространенного тромбофлебита постинъекционного (вероятно, после многократного введения наркотиков) и посткатетеризационного (проведение 5 гемодиафильтраций), а именно установления ловушки в нижней полой вене, антикоагулянтной терапии, что привело к тромбоэмболии ветвей легочной артерии, ставшей, наряду с токсической пневмонией, одной из основных причин смерти больного.
Клинический пример № 83
Больная М., 31 год, поступила в Центр отравлений НИИ СП им. Н.В. Склифосовского 17.02.2001 г., выписана 12.04.2001 г. (54 койко-дней). Диагноз: суицидальная попытка отравления металлической ртутью от 01.02.01 г. Ртутная интоксикация. При поступлении: жалобы на слабость, общее недомогание, боли в суставах, конечностях, внизу живота, гипертермию.
Больная доставлена токсикологической бригадой СМП из 15 ГКБ. 01.02.01 г. С суицидальной целью ввела ртуть от 9 ртутных термометров внутривенно, после чего отмечались повышение температуры до 38 °С, озноб, металлический привкус во рту, преходящие явления стоматита, боли во всем теле, которые постепенно локализовались в суставах и в нижних отделах живота.
Была госпитализирована в гинекологическое отделение ГКБ № 15 с диагнозом — сальпингоофарит (подтвержден лапароскопией), проведен курс лечения ампиоксом, на фоне которого развилась аллергическая реакция. В связи с нарастанием слабости, общего недомогания, появлением судорог в конечностях была переведена в терапевтическое отделение, где был выявлен факт введения ртути. Проведена R-графия — на снимках брюшной полости, легких — множественные плотные затемнения. После консультации с токсикологом переведена в ЦЛОО 17.02.01 г.
При поступлении: состояние тяжелое. Сознание ясное, контактна, ориентирована. Кожные покровы бледные. Видимые слизистые бледные, влажные. Отмечается увеличение подчелюстных, подмышечных и паховых лимфоузлов, которые при пальпации болезненны. Явления стоматита, гипертермия. Очаговый неврологической симтоматики и менингеальных знаков нет. Зрачки средней величины, фотореакция сохранена. Сухожильные рефлексы равномерно снижены.
Дыхание спонтанное, адекватное. Грудная клетка правильной формы. Обе половины участвуют в акте дыхания равномерно. ЧД — 20 в мин. Аускультативно — проводится над всеми отделами, хрипов нет.
Область сердца не изменена. Тоны сердца ясные, ритм правильный. PS=ЧCC — 116 уд/мин., АД — 110/70 мм рт.ст.
Слизистая полости рта с явлениями стоматита. Живот правильной формы, не вздут, участвует в акте дыхания, при пальпации мягкий, без реакции к пальпации; печень — по краю реберной дуги.
Почки не пальпируются. Симптомы поколачивания отрицательные с обеих сторон. Диурез сохранен, дизурических проявлений нет.
Проводилась инфузионно-детоксикационная терапия с введением унитиола в/в, в/м. 26.02.01 г. был получен результат анализов крови и мочи на содержание ртути: в моче — 1,25 мг/л (N — 0,015), в крови 0,48 мг/л (N — 0,02). Проведен гемодиализ № 1 —6 ч. Затем 01.03.01 г. и 05.03.01 г. проведены магнитная обработка крови, гемосорбция и 2 гемодиализа по 6 ч.
В результате проводимого лечения состояние улучшилось, уменьшились слабость, температура, на фоне антигистаминной терапии проявления дерматита купированы. Содержание ртути в биосредах оставалось повышенным за счет депо ртути в легких и в полости сердца. 16.03.01 г. после соответствующей подготовки была попытка удаления ртути эндоваскулярным путем из полости сердца под контролем ангиографии по катетеру, установленному в правом предсердии. Было удалено 250 мл крови с фибрином и капельками ртути (всего 2 мл).
При контрольной R-графии сохраняется наличие металла в полости правого желудочка. Через 10 дней была предпринята попытка повторная попытка удаления ртути, в результате которой она была вся удалена.
06.04.01 г. в связи с выраженным повышением содержания ртути: в крови — 0,25 мг/л, в моче — 1,075 мг/л были проведены магнитная обработка крови, гемодиализ № 4 — 6 ч, ультрафиолетовая обработка крови. Вновь отмечались явления аллергической реакции — зуд, гиперемия кожи, одутловатость лица. После приема антигистаминных препаратов проявления дерматита прошли, общее состояние улучшилось, пульс, АД в пределах нормы. Слабость уменьшилась.
Обследование. Клинический анализ крови 10.04.01 г.: — эритроциты — 3,8 х 1012/л, гемоглобин — 103, лейкоциты — 7,5 х 109/л, эозинофилы — 2%, палочкоядерные нейтрофилы — 3%, сегментоядерные нейтрофилы — 54%, лимфоциты — 30%, моноциты — 11%. Общий анализ мочи 05.04.01 г.: цвет светло-желтый, прозрачность — неполная; относительная плотность — 1,014, белок — нет, лейкоциты — 1-3 в поле зрения, эритроциты — нет. Биохимический анализ крови 29.03.01 г.: общий белок — 74; мочевина — 5,7; креатинин — 87; билирубин — 9,2.
Больная была выписана домой. Рекомендовано: продолжить общеукрепляющую терапию, прием купренила. Клинический диагноз: 1. Острое отравление металлической ртутью при внутривенном введении. 2. Токсическая нефропатия и энцефалопатия. Токсикоаллергическая реакция. 3. Увеличение щитовидной железы. Эутериоз. Инородные тела (ртуть) в полостях сердца и бронхиальной системы легких.
Последующие клинические обследования (2002 г.) показали стойкие признаки токсической нефропатии и энцефалопатии при общем удовлетворительном состоянии и значительном уменьшении концентрации ртути в моче. В дальнейшем больная родила здорового ребенка, однако связь с ней оборвалась и судьба ее неизвестна.
P.S. Интерес данного случая состоит в том, что больная, скрыв факт отравления, только через 16 дней попала для лечения в специализированное токсикологическое отделение из-за неправильной диагностики заболевания на ДГЭ и в больнице до признания в содеянном уже с выраженной клиникой острого отравления.
Клинический пример № 84
Больная Ш, 28 лет, была доставлена в Центр лечения отравлений НИИ СП им. Н.В. Склифосовского 12.12.07 г. с диагнозом — острое отравление азалептином. Со слов врача СМИ, была обнаружена в квартире с газовой колонкой без сознания рядом с трупом матери.
При поступлении: состояние тяжелое, угнетение сознания оценено как поверхностная кома (по шкале Глазго — 6б). Зрачки OD=OS=3 мм. Очаговой неврологической симптоматики и травматических повреждений не выявлено. Дыхание самостоятельное, шумное, ЧД — 18—20 в мин, проводится по всем полям легких, аускультативно — большое количество влажных хрипов. Гемодинамические параметры: АД — 110/60 мм рт.ст., ЧСС — 62 уд/мин. В связи с неэффективным дыханием больная после интубации трахеи переведена на ИВЛ.
Предварительный диагноз: отравление психтропными препаратами IIБ стадии. Кома, осложненная нарушениями дыхания по смешанному типу. При химико-токсикологическом исследовании: в моче обнаружены бензодиазепины.
Начата инфузионная (глюкоза, альбумины), детоксикационная (зондовое промывание желудка, кишечный лаваж), симптоматическая (актовегин) и антибактериальная терапия. Положительной динамики сознания не отмечено. Больная осмотрена нейрохирургом, обнаружившим признаки отека мозга. Проведено КТ исследование головного мозга, определены признаки диффузной ишемии в области коры, подкорковых образований и расширение желудочков. Люмбальная пункция позволила снизить внутричерепное давление и исключить черепно-мозговую травму.
К 3-м суткам стало известно, что при судебно-химическом исследовании в крови умершей матери больной обнаружен карбоксигемоглобин в смертельной концентрации — 70%. С учетом этого дополнения к клинико-анамнестическим данным у больной Ш., хотя карбоксигемоглобина в крови обнаружено не было, была диагностирована токсикогипоксическая энцефалопатия смешанного типа, вследствие комбинированного отравления бензодиазепинами и угарным газом.
К лечению добавлены препараты ноотропного и антигипоксического действия: карнитин-хлорид, глиатилин, ацизол, витамины группы В, были проведены три сеанса гипероксибаротерапии. На фоне проводимого лечения отмечена положительная динамика: восстановление сознания, самостоятельного дыхания. На 20-е сутки повторное КТ исследование мозга позволило выявить арахноидальную кисту в левой височной области (0,5 см3). После стабилизации состояния была переведена в реабилитационное отделение. Клинический диагноз при выписке. Основной: отравление бензодиазепинами и угарным газом. Токсикогипоксическая энцефалопатия. Осложнения: гнойный трахеобронхит. Арахноидальная киста левой височной области мозга.
Р.S. Редкое наблюдение парного суицидального острого отравления бензодиазепинами и угарным газом, из-за которого у больной развился выраженный отек мозга, не типичный для отравлений одними бензодиазепинами, вследствие чего пришлось проводить комплексное клинико-лабораторное исследование, позволившее исключить черепно-мозговую травму, обнаружить последствия токсического поражения угарным газом, определить правильный диагноз и комплексное лечение (детоксикационное и симптоматическое), способствующее полному выздоровлению тяжелой больной. Не исключено защитное антигипоксическое действие бензодиазепинов, обнаруженных в крови дочери, в отличие от погибшей матери.
Клинический пример № 85
Больная Г., 73 года, доставлена в Центр лечения отравлений НИИ СП им. Н. В. Склифосовского бригадой СМИ из дома, где за 24 ч до поступления с суицидальной целью приняла до 140 таб. тизерцина, была обнаружена родственниками в бессознательном состоянии. На ДГЭ — сопор, промыт желудок через зонд, состоит на учете в ПНД, суицидальная попытка повторная.
При поступлении в токсикореанимацию: состояние больной тяжелое — в коме, на болевой раздражитель слабая двигательная реакция (по шкале Глазго 5б). Ушибленная рана левого надбровья. АД — 105/60 мм рт.ст., ЧСС — 110 уд/мин. Дыхание самостоятельное, неадекватное, в связи с чем больная интубирована, переведена на ИВЛ.
В лаборатории: этанол в крови, моче — не обнаружен, в моче обнаружены фенотиазины, бензодиазепины. В отделении больной начато проведение инфузионной, детоксикационной, симптоматической терапии, форсированного диуреза, введение слабительных, фармакологическая стимуляция кишечника. Для исключения нейрохирургической патологии больная консультирована нейрохирургом, проведено КТ головного мозга — данных за нейрохирургическую патологию нет. Течение заболевания осложнилось развитием гнойного трахеобронхита, пневмонии.
25.10.08 г. у больной отмечается остановка сердца, проводились реанимационные мероприятия с положительным эффектом. 25.10.08 г. для проведения длительной ИВЛ и адекватной санации ТБД больной — проведена операция н/трахеостомии. На R-грамме органов грудной клетки от 28.10.08 г. — признаки правосторонней полисегментарной пневмонии. На фоне проводимой терапии состояние больной оставалось крайне тяжелым. 28.10.08 г. в 18:00 — отмечается вздутие живота, на УЗИ брюшной полости — разобщение листков брюшины во всех отделах на 2-3 см. Больная осмотрена ответственным хирургом, произведен лапароцентез, выведено 1500 мл желчи.
В связи с желчным перитонитом больная осмотрена анестезиологом и по жизненным показаниям переведена в экстренный оперблок для проведения лапаротомии, но в условиях операционной внезапно на фоне некупирующегося коллапса произошла остановка сердечной деятельности. На мониторе — отсутствие электрической активности сердца. Реанимационные мероприятия — без эффекта. В 21:20 констатирована смерть.
Клинический диагноз. Основной: 1. Отравление фенотиазинами, бензодиазепинами (Т42.4, Т 43.4). Суицид. Экзотоксический шок. 2. Желчный перитонит неясной этиологии. 25.10.08 — н/трахеостомия. Осложнения основного: кома, осложненная нарушением дыхания по смешанному типу. Гнойный трахеобронхит. Двусторонняя полисегментарная пневмония. Гепатонефропатия. Острая сосудистая и дыхательная недостаточ ность.
Сопутствующий: ишемическая болезнь сердца. Атеросклеротический кардиосклероз. Гипертоническая болезнь II ст. Недостаточность кровообращения IIБ. Ссадины надбровной области слева. Судебно-медицинский диагноз: отравление психотропными препаратами (позднее поступление) — прижизненное обнаружение в моче фенотиазинов и бензодиазепинов (по данным медкарты); состояние после катетеризации правой подключичной вены, инфузионной и детоксикационной терапии, ИВЛ, клинической смерти, реанимационных мероприятий.
Острая язва луковицы двенадцатиперстной кишки с перфорацией, распространенный желчный перитонит (более 2500 мл). Гнойно-некротический трахеобронхит, правосторонняя очагово-сливная пневмония. Дистрофия миокарда, почек. Неравномерное кровенаполнение внутренних органов, отек головного мозга, легких с очаговыми внутрилегочными кровоизлияниями. Слабо выраженный атеросклероз аорты; артерионефросклероз, множественные кисты почек. Очаговый стеатоз печени. Фиброз поджелудочной железы. Облитерация левой плевральной полости, пневмосклероз. Состояние после лапароцентеза, перекатетеризации правой подключичной вены с повреждением стенки правого желудочка сердца, развитием гемоперикарда (370 мл), повторных реанимационных мероприятий; постреанимационные переломы 2—5 ребер слева. Ссадина левой брови.
Заключение: смерть наступила 28.10.08 г. в 21:20 от отравления психотропными препаратами, клиническое течение которого осложнилось развитием правосторонней пневмонии, острой язвы двенадцатиперстной кишки с перфорацией и разлитым перитонитом.
Источник: medbe.ru
Чем опасна жидкость в лёгких при малом гидротораксе?

В норме плевральная полость содержит незначительный объем жидкости ( 0,26 мл/кг ), выполняющей функцию смазки и уменьшающей трение листков плевры между собой.
Увеличение количества жидкости свидетельствует о наличии плеврального выпота, характерного для целого ряда заболеваний легочной и внелегочной природы. При проведении диагностики учитывают объем выпота и его характер. О малом гидротораксе говорят, когда скопившаяся жидкость имеет невоспалительный характер, и ее количество не превышает 150 мл .
Причины малого гидроторакса
В норме возможность реабсорбции жидкости, вырабатываемой в полости плевры, значительно превышает ее продукцию. Накопление выпота происходит по причине значительного повышения его выработки или блокировки процесса реабсорбции.
Плевральные полости не сообщаются между собой. Поэтому при двустороннем процессе причины накопления транссудата обычно связаны с внелегочными заболеваниями.
- Сердечно-сосудистая недостаточность вследствие декомпенсации порока сердца, ишемической болезни, артериальной гипертензии, миокардита. Скопление транссудата обусловлено ростом гидростатического давления.

- Заболевания почек, в частности, гломерулонефрит с нефротическим синдромом, амилоидоз. При этом снижается содержание альбуминов крови и падает онкотическое давление.
- Микседема и онкологические заболевания.
- Плевральный выпот возникает из-за малого количества протеинов в крови.
- Асцит и перитонеальный диализ ведут к просачиванию выпота через поры и дефекты диафрагмы.
- При циррозе печени имеют значение два фактора: нарушение синтеза белка, вызывающее снижение коллоидно-осмотического давления крови, и проникновение асцитической жидкости сквозь диафрагму.
- Нефроз при коллагенозах (ревматоидном артрите, системной красной волчанке).
- Эмболия легочной артерии, инфаркт легкого.
- Рак легких, опухоли средостения.
- синдром Мейгса – опухоль яичника, осложненная асцитом и гидротораксом;
- выпот вследствие приема лекарств;
- синдром нарушенного всасывания, алиментарная дистрофия;
- синдром «желтых ногтей» – врожденная патология лимфатической системы;
- суперовуляция в результате действия гонадотропинов;
- хронический гемодиализ;
- синдром Дресслера ;
- контакт с асбестом;
- панкреатический выпот, связанный с патологией поджелудочной железы;
- формирование транссудата в полости плевры после оперативных вмешательств, на сердце, пищеводе, органах брюшной полости.
Видео
Видео — Воздух и жидкость в грудной полости
Виды выпотов при гидротораксе
В зависимости от причины развития и клинической ситуации плевральный выпот приобретает те или иные особенности.
- малый, большой или тотальный;
- односторонний (справа или слева), двухсторонний;
- ассоциированный со скоплением жидкости в других полостях ( брюшной, перикардиальной ) или
- тотальным отеком мягких тканей ( анасаркой );
- осумкованный, когда скопившаяся жидкость отделена от других отделов плевральной полости спайками.
Симптомы гидроторакса
Клиническая картина при гидротораксе обусловлена характером заболевания, приведшего к скоплению жидкости.
- Одышка, возникающая при физической активности.
- Ощущение тяжести в нижних отделах грудной клетки.
- Акроцианоз – синюшность в области удаленных от сердца участков тела.
- Отставание в дыхании половины грудной клетки при право или левостороннем процессе.
- Двусторонний процесс определить таким способом будет значительно сложнее.
- Облегчение состояния в положении лежа на боку, соответствующем стороне поражения.

Чаще всего наблюдается двухстороннее скопление транссудата. Правую локализацию процесса можно встретить также достаточно часто. Изолированный гидроторакс слева – довольно редкое явление .
При малом объеме жидкости в плевральной полости симптомы гидроторакса будут выражены незначительно. Объем транссудата невелик и не вызывает значительного ухудшения дыхательной функции, сдавливания легочной ткани и органов средостения. Часто на первый план выходят симптомы основного заболевания, а гидроторакс выявляют в ходе комплексного обследования пациента.
- Пальпаторно определяется ослабление голосового дрожания над зоной скопления транссудата. Для этого оценивают изменения проведения звука в разные участки грудной клетки при произнесении пациентом фраз.
- Тупость перкуторного звука при простукивании пальцами грудной клетки. При достаточно большом объеме транссудата можно определить линию, соответствующую верхней границе выпота. Уровень жидкости смещается, когда изменяется положение тела больного.
- Дыхание в зоне выпота ослаблено или не выслушивается.
С осумкованным вариантом плеврального выпота сталкиваются в ситуациях, когда ранее пациент перенес плеврит, вследствие которого сформировались межплевральные спайки.
Скопление в плевральной полости транссудата – отечной жидкости, чаще всего наблюдается при нарушениях кровообращения или лимфооттока.
Отличить транссудат от экссудата, характерного для процессов воспалительной природы, можно благодаря лабораторному исследованию биоматериала, полученного при плевральной пункции.
Дифференциальную диагностику следует проводить с гемотораксом и хилотораксом, когда в полости плевры скапливается кровь или лимфа с обилием жиров. Но незначительное количество жидкости может сделать проведение пункции нецелесообразным. Поэтому в таких ситуациях о характере выпота судят косвенно по клинической картине заболевания и данным других диагностических исследований.
Диагностика малого плеврального выпота
Наличие жалоб и патологических симптомов, выявленных при осмотре и физикальном обследовании, служит поводом для дальнейшего исследования.
- общий анализ крови, мочи, биохимический анализ крови, ЭКГ;
- анализ мокроты на атипичные клетки и микобактерии туберкулеза;

- диагностическая плевральная пункция с определением лейкоцитарной формулы, белка, глюкозы, удельного веса, бактериоскопией, выявлением атипичных клеток, возбудителей туберкулеза;
- рентгенологическое исследование выявляет большой объем выпота, малые количества жидкости лучше
- обнаруживаются на снимке в положении лежа;
- ультразвуковое сканирование полости плевры позволяет определить количество выпота, предположить его характер, обнаружить внутриплевральные сращения;
- компьютерная томография – наиболее информативное обследование, предоставляющее возможность не только изучить особенности выпота, но и оценить состояние легочной ткани, плевры, органов средостения.
Для транссудата характерен относительно низкий уровень белка, отрицательная проба Ривальты. Этот тест определяет наличие глобулина серомуцин, нехарактерного для выпота невоспалительной природы. Небольшой выпот часто не обнаруживается на рентгенологическом снимке органов грудной клетки. Более информативным будет проведение УЗИ или компьютерной томографии.
Для уточнения причины патологии может понадобиться углубленное исследование сердца, почек, печени, щитовидной железы и других органов. По показаниям проводятся функциональные пробы, ультразвуковое или томографическое сканирование, используются другие диагностические методы. Может понадобиться изотопное сканирование легких, постановка внутрикожных проб с туберкулином, серологические анализы на ревматоидные факторы.
Методы лечения малого гидроторакса
Первоочередной задачей при патологии с небольшим объемом транссудата является этиопатогенетическое лечение. Оно включает методы воздействия на причины и механизмы заболевания, послужившего причиной появления плеврального выпота.

Эвакуация жидкости при незначительном количестве выпота требуется редко. При двухстороннем поражении проблема вызвана системными нарушениями. Удаление жидкости не даст никакого результата, поскольку выпот образуется вновь. Устранение причины скопления транссудата часто ведет к самостоятельному разрешению плеврального выпота:
- назначения диеты с ограничением жидкости и соли;
- коррекции режима в зависимости от состояния;
- введения препаратов для улучшения сократительной способности миокарда ( сердечных гликозидов );
- назначения лекарственных средств для выведения излишков жидкости из организма ( диуретиков );
- терапии, снижающей нагрузку на сердце ( ингибиторов АПФ, периферических вазодилататоров ).
- соблюдать постельный режим;
- диета со строгим ограничением соли, жидкости, небольшим снижением количества белков;
- коррекция нарушений белкового обмена в виде назначения препаратов, снижающих их потерю с мочой (ингибиторов АПФ) , введения раствора альбумина;
- мочегонная терапия.
- ограничение соли и жидкости;
- ступенчатую диуретическую терапию;
- оперативные методы лечения.
Лечебные мероприятия при наличии выпота, независимо от того, является ли он односторонним или двусторонним, подбираются строго индивидуально. Это зависит и от разнообразия причин, вызывающих патологию, и от тяжести состояния, наличия сопутствующих патологий, от работы иммунной системы.
Источник: pnevmonet.ru
Плевриты
Что такое Плевриты —
Плеврит представляет собой воспаление плевральных листков, сопровождающееся выпотеванием в плевральную полость экссудата того или иного характера. Иногда тем же термином обозначают и невоспалительные процессы в плевре, сопровождающиеся скоплением в ней патологической жидкости (карцино-матозпый плеврит, хилезиый плеврит), а также необратимые изменения в плевре, являющиеся исходом закончившегося воспаления (адгезивный плеврит, оссифицирующий плеврит и т. д.). Как правило, плеврит не является самостоятельным заболеванием, а представляет собой патологическое состояние, осложняющее течение тех или иных процессов в легких и, значительно реже, в грудной стенке, средостении, диафрагме и поддиафраг-мальном пространстве, или же проявление общих (системных) заболеваний, в том числе и протекающих без отчетливого поражения соприкасающихся с плеврой тканей. Несмотря на вторичность почти всех воспалительных и реактивных процессов в плевре, последние отличаются своеобразием клинических проявлений, нередко определяют особенности течения и тяжесть основного заболевания и в ряде случаев требуют принятия специальных лечебных мер. Это оправдывает отдельное рассмотрение плевритов среди других заболеваний органов дыхания.
Достоверных статистик, касающихся частоты плевритов и смертности от них, нет, поскольку в большинстве случаев плевриты регистрируются под рубриками основных заболеваний, которые они осложняют, а нередко маскируются другими проявлениями последних и не распознаются вовсе. Плевральные сращения, являющиеся свидетельством перенесенного в прошлом воспалительного процесса в плевре, обнаруживались во время вскрытий у 48 % лиц, погибших от несчастных случаев, и у 80,5 % умерших от различных заболеваний.
Что провоцирует / Причины Плевритов:
Все плевриты можно разделить на 2 большие группы: а) инфекционные, т. е. связанные с инвазией плевры инфекционными возбудителями, и б) неинфекционные, или асептические, при которых воспалительный процесс в плевре возникает без прямого участия патогенных микроорганизмов.
Из инфекционных этиологических факторов наибольшее значение имеют возбудители острых пневмоний и острых легочных нагноений, которые часто осложняются инфекционным процессом в плевре (пневмококк, стафилококк, грамотрицательные палочки и т. д.). Важной причиной плевритов являются также и микробактерии туберкулеза, причем, если до середины текущего века туберкулез был самой частой причиной экссудативных плевритов, то в последние десятилетия это отмечено у 20 % больных. Известны плевриты грибковой этиологии (при кокцидиоидозе, бластомикозе и иных редких грибковых поражениях).
Асептические плевриты могут иметь самую различную природу. Так, асептическое воспаление в плевре может быть результатом кровоизлияния в плевральную полость вследствие травмы или оперативного вмешательства (травматический плеврит), при проникновении в плевральную полость инвазивных ферментов поджелудочной железы в результате острого панкреатита (ферментативный плеврит). Весьма часто встречаются плевриты, связанные с диссеминацией по плевре, первичных или вторичных злокачественных опухолей (карциноматозный плеврит на почве метастазов рака или мезотелиомы плевры). В настоящее время именно карциноматоз плевры является причиной до 40 и даже более процентов всех экссудативных плевритов.
Сравнительно часто асептический плеврит возникает в результате инфаркта легкого. Известны асептические плевриты при системных заболеваниях соединительной ткани (ревматизм, «большие» коллагенозы), а также при лейкозах, лимфогранулематозе, при геморрагическом диатезе (болезнь Верльгофа), при некоторых заболеваниях почек и печени. Следует, впрочем, оговориться, что не во всех перечисленных случаях воспалительная природа .плевральных изменений представляется бесспорной.
Патогенез (что происходит?) во время Плевритов:
Пути проникновения микроорганизмов в плевральную по-. лость при инфекционных плевритах могут быть различными. Существенное значение имеет, по-видимому, непосредственное инфицирование плевры из субплеврально расположенных легочных очагов. Для туберкулезных, плевритов характерно обсеменение плевральной полости из прикорневых лимфоузлов, субплевральных очагов или же в результате прорыва каверн с формированием пиопневмоторакса. Ретроградный ток тканевой жидкости из глубины к поверхности легкого, по всей вероятности, может обусловливать лимфогенное инфицирование плевральной полости. Микробное обсеменение плевры гематогенным путем имеет меньшее значение и происходит в основном опосредованно, через формирование очагов гематогенной инфекции в субплевральном слое легкого. Наконец, в хирургической практике основную роль играет прямое инфицирование плевры из внешней среды при ранениях и оперативных вмешательствах, а также в результате вскрытия во время операции внутрилегочных гнойных очагов.
Развитие инфекционного процесса в плевральной полости обусловливается следующими обстоятельствами: во-первых, самим фактом ее инфицирования и особенностями инфекта; во-вторых, особенностями местной и общей реактивности больного; в-третьих, местными условиями, создающимися в плевральной полости при ее инфицировании. В одних случаях, например при неспецифических гнойных плевритах, основную роль играет попадание возбудителей (гноя) в плевральную полость. При туберкулезных плевритах весьма важное значение имеет, повидимому, сенсибилизация под влиянием предшествующего течения специфического процесса, в результате чего попадание ничтожного количества микобактерий ведет к гиперергической реакции с быстрым накоплением экссудата, в котором лишь с большим трудом удается обнаружить микробы-возбудители. Такие плевриты считают инфекционно-аллергическими.
Большую роль в развитии плеврита, особенно гнойного, играют и местные условия в плевральной полости, в частности скопление в ней воздуха или крови, являющейся отличной средой для развития гноеродной микрофлоры.
Патогенез не инфекционных плевритов изучен в меньшей степени. Асептические травматические плевриты связаны с реакцией плевры на излившуюся кровь, которая при небольших гемотораксах обычно не свертывается, постепенно как бы разводится накапливающимся экссудатом и в дальнейшем рассасывается, оставляя относительно небольшие сращения. При большом гемотораксе и тяжелой травме грудной стенки и легкого кровь в плевральной полости свертывается (свернувшийся гемоторакс). В дальнейшем, если не происходит нагноеине, массивный сгусток подвергается организации соединительной тканью, в результате чего формируются толстые шварты, ограничивающие функцию легкого.
Так называемые сочувственные или симпатические плевриты связаны с воздействием на плевру токсических продуктов из располагающихся вблизи инфекционных очагов, а также с лимфогенной инвазией ферментов поджелудочной железы при панкреатите. К этому же типу можно отнести и асептично протекающие так называемые парапиевмонические плевриты. Следует заметить, что традиционное разделение плевритов, связанных с пневмонией, на пара- и метапневмонические не вполне верно, поскольку при метапневмоническом плеврите речь идет, как правило, не о самостоятельном процессе, возникающем после разрешения пневмонии, а о вторичном инфицировании и нагноении появившегося в разгар пневмонии асептического реактивного (парапневмонического) выпота, который не был своевременно распознан.
Выпот при карциноматозных плевритах связан, с одной стороны, с воздействием на плевру продуктов патологического опухолевого обмена, а с другой с нарушением циркуляции лимфы в результате блокады путей ее оттока (регионарные лимфоузлы, так называемые «люки» париетальной плевры) элементами новообразования.
Патогенез плевральной экссудации при коллагенов ых заболеваниях, очевидно, связан с системным поражением сосудов и изменениями общей реактивности больных.
Механизм образования и эволюции плеврального экссудата представляется достаточно сложным. Физиологический ток тканевой жидкости через плевральную полость по направлению от поверхности легкого к грудной стенке обусловливает то обстоятельство, что при сохранившемся оттоке и умеренном выпоте жидкая часть последнего может резорбироваться, а на поверхности плевры остается лишь плотный слой выпавшего из экссудата фибрина, в результате чего формируется фибринозный или сухой плеврит. Если скорость экссудации начинает превышать возможности оттока, который может блокироваться в результате воспаления, жидкий экссудат накапливается в плевральной полости, сдавливая легкое, и плеврит становится серозно-фибринозным или, если фибрин не выпадает, — серозным. При обратном развитии процесса, когда скорость резорбции начинает преобладать над скоростью экссудации, жидкая часть выпота рассасывается, а фибринозные наложения подвергаются организации соединительной тканью с формированием шварт, от массивности которых зависит последующее нарушение функций дыхания, и с частичной или полной облитерацией плевральной полости.
При инфицировании экссудата гноеродной микрофлорой последний приобретает серозно-гнойный, а затем гнойный характер, и формируется эмпиема плевры. Гнойный экссудат ни при каких обстоятельствах резорбироваться не может, и его элиминация может наступить лишь в результате прорыва наружу (при гнойном расплавлении тканей грудной стенки), через бронхиальное дерево или же вследствие лечебных воздействий (пункция, дренирование плевральной полости).
Наряду с фибринозным, серозно-фибринозным и гнойным выпотами, встречаются и другие виды экссудатов при плеврите. Так, при карциноматозе плевры, инфаркте легкого, при панкреатите, изредка при туберкулезе и при некоторых других состояниях наблюдается геморрагический экссудат. При аллергических процессах в выпоте могут преобладать эозинофилы (эозинофильный плеврит). При хроническом многолетнем течении в экссудате иногда выявляются кристаллы холестерина (холестериновый плеврит).
Сочетание при плеврите экссудативных и продуктивно-регенераторных процессов обусловливает фибринозное склеивание, а затем и сращение плевральных листков по границе жидкого выпота, в результате чего возникает так называемый осумкованный плеврит, чаще формирующийся в нижних отделах плевральной полости.
Как упоминалось выше, при плеврите могут наблюдаться весьма существенные функциональные нарушения. Так, в результате трения воспалительных и покрытых фибринозными наложениями плевральных листков при фибринозном плеврите появляются резкие болезненные ощущения при дыхательных экскурсиях в результате раздражения рецепторов, которыми обильно снабжена париетальная плевра. Это ведет к ограничению глубины и соответствующему увеличению частоты дыхания. При накоплении жидкого экссудата, разобщающего плевральные листки, болевые ощущения обычно уменьшаются, и на первый план выступают изменения, связанные со сдавленней легкого и смещением средостения в противоположную сторону. Это ведет вначале к ограничительным нарушениям вентиляции и умеренной гипоксемии за счет компрессионного коллапса части легочной ткани. Наблюдающееся при больших выпотах смещение средостения обусловливает, с одной стороны, прогресси-рование вентиляционных нарушений за счет компрессии противоположного легкого, а с другой — ведет к нарушениям кровообращения за счет смещения сердца с нарушением венозного притока к нему вследствие повышения внутригрудного давления и, возможно, сдавления полых вен. Возникающая в результате этого недостаточность дыхания и кровообращения может обусловить летальный исход. При гнойных плевритах решающее влияние на состояние больного может оказывать гнойно-резорбтивная интоксикация, ведущая к быстрому истощению и нарастанию изменений со стороны паренхиматозных органов, в первую очередь почек (токсический нефрит, амилоидоз).
Симптомы Плевритов:
Как уже упоминалось, по этиологии плевриты подразделяются на: а) инфекционные и б) асептические. Первые различают по виду инфекционного возбудителя (стафилококковые, туберкулезные и т. д.), а вторые — в зависимости от характера основного заболевания, проявлением или осложнением которого является плеврит (ревматические, карциноматозные, травматические и т. д.). Плевриты неинфекциопной этиологии, связь которых с конкретным заболеванием установить не удается, иногда называют идиопатическими. В зависимости от характера экссудата различают: а) фибринозный; б) серозно-фибринозный, в) серозный, г) гнойный, д) гнилостный, е) геморрагический, ж) эозинофильный, з) холестериновый, и) хилезный плевриты.
Соответственно особенностям и фазе течения плевриты могут быть: а) острыми; б.) подострыми и в) хроническими.
В зависимости от наличия или отсутствия отграничения плеврального экссудата различают: а) диффузные и б) осум-кованные плевриты, а последние еоответственно локализации подразделяют на: а) верхушечные (апикальные); б) пристеночные (паракостальные); в) костодиафрагмальные; г) диафраг-мальные (базальные); д) парамедиастинальные; е) междолевые (интерлобарные).
В клинических проявлениях плеврита можно выделить 3 основных синдрома: а) синдром сухого (фибринозного) плеврита; б) синдром выпотного (негнойного) плеврита и в) синдром гнойного плеврита (эмпиемы плевры). Эти синдромы могут наблюдаться изолированно или же сменяться один другим в динамике заболевания.
Проявления сухого плеврита могут дополнять признаки основного патологического процесса (пневмонии, абсцесса легкого) или же выдвигаться на первый план в клинической картине.
Больные жалуются на острую боль при дыхательных движениях, которая локализуется в основном в зоне фибринозных наложений и усиливается при глубоком вдохе, а также при наклоне в противоположную сторону (симптом Шепельмана). Беспокоят общее недомогание, слабость. Общее состояние при отсутствии выраженных изменений в легких бывает удовлетворительным, а позышение температуры — незначительным. Отмечается учащенное и поверхностное дыхание, причем дыхательные экскурсии иногда асимметрично ограничены на стороне поражения. Некоторые больные, стремясь иммобилизировать грудную клетку, принимают вынужденное положение на больном боку. При пальпации грудной клетки иногда удается обнаружить характерную крепитацию, связанную с дыханием. При верхушечных плевритах, характерных для туберкулеза, изредка отмечается болезненность трапециевидных (симптом Штернберга) или грудных (симптом Поттенджера) мышц.. Перкуторных изменений при отсутствии выраженной инфильтрации легочной ткани обычно нет, а единственным вполне патогномоничным аускультативным феноменом является шум трения плевры, характеризующийся рядом особенностей, которые позволяют отличить его от звуковых феноменов, возникающих внутри легкого. Так, этот шум выслушивается в обе дыхательные фазы и характеризуется как бы прерывистостью, напоминая скрип снега или новой кожи. Иногда он слышен даже на расстоянии (симптом Щукарева).
Диагностика Плевритов:
При исследовании крови могут наблюдаться увеличение СОЭ и небольшой лейкоцитоз. Рентгенологические изменения, как правило, отсутствуют.
Диагностические трудности могут возникать при сухом диафрагмальном плеврите, сопровождающем базальные пневмонии или же патологические процессы в поддиафрагмальном пространстве. В данном случае шум трения плевры, как правило, отсутствует, а болевые ощущения нередко иррадиируют по диафрагмальному нерву в область шеи, а по нижним межреберным — на переднюю брюшную стенку, причем нередко бывает напряжение брюшных мышц на стороне поражения. Иногда отмечаются болезненная икота и боль при глотании. При пальпации могут выявляться болезненные точки между ножками кивательной мышцы, в первых межреберных промежутках у грудины, в области остистых отростков верхних шейных позвонков и по линии прикрепления диафрагмы к грудной стенке (признаки Мюсси). Нередко при базальном плеврите ошибочно ставится диагноз острого заболевания органов верхнего отдела брюшной полости и осуществляются необоснованные лапаротомии.
Течение «изолированного» сухого плеврита обычно непродолжительно (от нескольких дней до 2-3 нед). Длительное рецидивирующее течение заставляет подумать о туберкулезной этиологии процесса.
Под экссудативным (выпотным) плевритом условно понимают плеврит с жидким негнойным выпотом в плевральной полости, что, строго говоря, неверно, поскольку воспалительная экссудация характерна для любого плеврита, в том числе для фибринозного и гнойного.
В случаях, когда экссудативному плевриту предшествовал фибринозный, болевые ощущения ослабевают, сменяясь чувством тяжести, переполнения грудной полости. Постепенно нарастает общая слабость, появляется одышка. В других случаях указанные симптомы возникают без предшествующего болевого синдрома, исподволь, после периода небольшого недомогания и повышения температуры. Нередко отмечается сухой, по-видимому рефлекторный, кашель. При значительном накоплении экссудата появляется чувство нехватки воздуха в покое. Больные принимают вынужденное положение, преимущественно на больном боку, ограничивающее смещение средостения. Появляются цианоз, набухание шейных вен. Отмечается ограничение дыхательных экскурсий на стороне поражения, а иногда выбухание межреберий и даже видимое на глаз общее увеличение объема гемиторакса. Кожа в нижних отделах груди бывает отечной, и ее складка оказывается более толстой, чем на противоположной стороне (симптом Винтриха). Пульс обычно учащен. Перкуторные границы сердца и средостения смещаются в противоположную сторону. На стороне поражения в нижних отделах отмечается выраженное притупление перкуторного тона, имеющее дугообразную верхнюю границу, максимально возвышающуюся по задней подмышечной линии (линия Соколова — Эллиса-Дамуазо). Следует, однако, упомянуть, что, вопреки существующим представлениям, верхний край экссудата располагается все же горизонтально. Несоответствие объясняется тем, что Аеркуторная граница идет не по границе жидкости, а по уровню, на котором слой жидкости имеет толщину, достаточную для того, чтобы уловить притупление перкуторного тона. Эта толщина оказывается наибольшей в заднелатеральном отделе плевральной полости, где находится высшая точка притупления. Спереди и сзади от нее слой жидкости постепенно истончается, в результате чего точки, на уровне которых удается уловить укорочение перкуторного тона, располагаются все ниже.
Описывавшиеся старыми авторами тонкие перкуторные феномены, например треугольный участок ясного легочного звука между задним отрезком линии Дамуазо и позвоночником (треугольник Гарланда — G. Garland), а также треугольный участок притупления на здоровой стороне, примыкающий к нижнегрудному отделу позвоночника и диафрагме и, по-видимому, обусловленный смещением нижнего отдела средостения (треугольник Кораньи — Раухфуса — Грокко), — в настоящее время потеряли практическое значение.
Считают, что свободный плевральный экссудат может быть определен перкуторно, если его объем превышает 300-500 мл, а повышение уровня притупления на одно ребро примерно соответствует увеличению количества жидкости на 500 мл. При осумкованных плевритах границы выпота могут быть атипичными.
Дыхательные шумы над зоной притупления обычно ослаблены. В типичных случаях при большом выпоте над диафрагмой дыхание не определяется вовсе, несколько выше выслушивается приглушенное бронхиальное дыхание, а у верхней границы экссудата — крепитирующие хрипы и шум трения плевры, обусловленный соприкосновением покрытых фибрином плевральных листков. Впрочем, такая последовательность улавливается далеко не всегда.
Рентгенологическое исследование, как правило, делает диагноз вполне достоверным, хотя выпот объемом менее 300-400 мл может не выявляться и этим методом. При свободном выпоте обычно обнаруживается затенение с не вполне четкой, скошенной книзу и кнутри верхней границей. Косое расположение верхней границы затенения объясняется той же закономерностью, что и дугообразность перкуторной линии Дамуазо. При небольших выпотах затенение занимает лишь реберно-диафрагмальный синус, причем купол диафрагмы, как правило, располагается высоко, а при очень больших экссудатах затенено все легочное поле и тень средостения смещена в противоположную сторону. Осу м кованные плевриты различной локализации также дают характерные рентгенологические симптомы, описанные в руководствах по рентгенодиагностике.
При больших плевритах в период накопления экссудата нередко наблюдается снижение диуреза, тогда как во время рассасывания диурез повышен. В крови отмечается повышение СОЭ, иногда умеренный лейкоцитоз с небольшим нейтрофилезом, моноцитозом и эозинопенией.
Важнейшим диагностическим методом является плевральная пункция, которая должна осуществляться у всех больных с подозрением на выпот. Она позволяет окончательно подтвердить наличие жидкого экссудата и получить материал для исследования, имеющего большое диагностическое значение. При больших свободных выпотах пункцию осуществляют в седьмом — восьмом межреберье по задней подмышечной линии, а при осумкованиых — место пункции намечают при многоосевом просвечивании в рентгеновском кабинете.
После извлечения пунктата оценивают его общее количество, цвет, консистенцию и т» д., а затем подвергают тщательному лабораторному исследованию.
Для воспалительного экссудата считаются характерными относительная плотность выше 1018 и содержание белка более 3%, тогда как относительная плотность менее 1015 и содержание белка менее 2 % свидетельствуют о транссудации. К сожалению, в значительной части случаев эти показатели попадают в неопределенный интервал (относительная плотность от 1015 до 1018 и белок от 2 до 3%)- Определенное значение в заключении о характере плевральной жидкости имеет проба Ривальта (капля пунктата, опущенная в слабый раствор уксусной кислоты, при воспалительном характере выпота дает «облачко» помутнения вследствие выпадения в осадок серомуцина). Опухолевый генез выпота помогает установить реакции Вельтмана.
При серозных и серозно-геморрагических выпотах посевы на обычные среды чаще всего не дают результата. Рост гноеродной микрофлоры в случаях, когда экссудат представляется мутным н дает белый осадок при отстаивании, обычно свидетельствует о начале развития эмпиемы плевры. Туберкулезную природу экссудата удается установить лишь при посеве его на специальные среды или же при заражении морских свинок, однако при этом удается получить положительный ответ лишь через месяц и более.
Ценные данные дает цитологическое исследование осадка. В начале процесса в осадке обычно преобладают нейтрофилы, которые в дальнейшем — постепенно сменяются мононуклеарными клетками. Постепенное нарастание числа нейтрофилов и появление среди них разрушенных клеток свидетельствует, как правило, о нагноении экссудата, т. е. о начале развития эмпиемы. Преобладание эозинофилов свидетельствует об аллергическом плеврите лишь в случаях, когда одновременно имеется эозинофилия крови. Наконец, при плевритах опухолевого генеза в осадке можно выявить атипичные клетки и, как правило, большое количество, эритроцитов. Для транссудата характерен осадок с небольшим количеством клеток слущенного мезотелия.
Определенное значение для уточнения характера плеврита имеет торакоскопия, при которой визуальное исследование плевры дополняется биопсией и морфологическим исследованием измененных участков.
Дифференциальный диагноз
Дифференциальный диагноз экссудативных плевритов следует проводить в нескольких плоскостях. Дифференцирование экссудата в плевральной полости от инфильтрации или ателектазирования легочной ткани проводится на основании хорошо» известных физикальных и рентгенологических признаков, причем в сомнительных случаях решает пробная пункция. Вопрос о том, имеет ли накопление’плевральной жидкости воспалительную или невоспалительную природу, должен решаться прежде всего клинически на основании исключения возможных причин транссудации (например, сердечной недостаточности), а также по наличию или отсутствию характерной для плеврита боли в-начале заболевания и общей воспалительной реакции. Кроме того, большое диагностическое значение имеют упоминавшиеся-выше лабораторные критерии исследования пунктата.
Дифференцирование различных видов экссудативного плеврита базируется на клинических и лабораторных особенностях последних. Парапневмонические плевриты обычно маскируются симптоматикой острой пневмонии и отличаются небольшим выпотом, клиническое и рентгенологическое распознавание которого, особенно при нижнедолевой локализации инфильтрата в легком, представляет нелегкую задачу. Целенаправленные поиски экссудата с помощью рентгенологического исследования и пробных пункций должны осуществляться особенно в случаях, когда в начале пневмонии отмечались выраженный болевой синдром и шум трения плевры. Просмотр плеврального экссудата в острую фазу пневмонии нередко ведет к тому, что в последующем происходит его нагноение и на фоне кажущегося выздоровления развивается метапневмонический плеврит, т. е. эмпиема плевры (см. ниже).
Для туберкулезного плеврита характерны относительно молодой возраст больных, туберкулезные контакты в анамнезе, интоксикация и умеренная температурная реакция в начале заболевания, положительные туберкулиновые пробы, характерные для туберкулеза изменения в легких и прикорневых лимфоузлах, положительные данные специального исследования экссудата на микробактерии и антитела к ним, длительное течение с формированием массивных шварт и т. д.
Экссудативные плевриты при эмболических инфарктах легкого (инфарктпневмониях), как правило, начинаются болевым синдромом. В дальнейшем нередко появляется экссудат часто геморрагического характера, который ввиду малого его количества нередко просматривается. Следует помнить, что повторяющийся геморрагический плеврит иногда бывает единственным признаком повторных инфарктов легких и предвестником последующих более тяжелых осложнений (массивная эмболия легочной артерии, вторичная легочная гипертензия).
Экссу дативный плеврит опухолевого происхождения чаще всего наблюдается при гематогенной диссеминации рака легкого, метастазирования опухолей других локализаций, мезотелиоме плевры и т. д., причем нередко плевральная экссудация появляется раньше, чем распознается первичная опухоль, а при мезотелиоме плевры выпот является основным проявлением заболевания. Для карциноматоза плевры характерны болевой синдром, не исчезающий при накоплении выпота, и массивная экссудация, ведущая к расстройствам дыхания и кровообращения. При блокаде метастазами прикорневых лимфоузлов или грудного лимфатического протока выпот может быть серозным или хилезным, а при карциноматозе плевры, как правило, бывает геморрагическим с наличием атипичных клеток в осадке. После повторного опорожнения плевральной полости геморрагическая окраска выпота иногда исчезает, а в дальнейшем экссудация может прекратиться вовсе в результате облитерации плевры опухолевой тканью. При неясном диагнозе рекомендуются тщательное рентгенологическое исследование после эвакуации жидкости, плевроскопия, плевробиопсия.
Ревматические плевриты наблюдаются чаще в детском и юношеском возрасте и характеризуются обычно небольшим накопленнем экссудата после кратковременной симптоматики сухого плеврита. Экссудат обычно рассасывается под влиянием противоревматического лечения. Если атака протекает на фоне сердечной недостаточности или сопровождается экссудативным перикардитом, плевральный выпот может быть обильным, однако воспалительная его природа в этом случае не всегда очевидна.
Из системных коллагеновых заболеваний экссудативным плевритом чаще всего осложняется красная волчанка. Обычно плеврит при коллагенозах появляется на фоне других признаков основного заболевания, позволяющих правильно оцепить его природу, но иногда может оказаться первым проявлением болезни. Характерными считаются небольшие боли в груди и двусторонний необильный экссудат, богатый фибрином, в осадке которого можно обнаружить так называемые волчаночиые тельца н клетки Харгрейвса, позволяющие уточнить диагноз. Течение бывает длительным, иногда рецидивирующим, а после рассасывания жидкости формируются довольно массивные сращения.
Клиника гнойного плеврита (эмпиемы плевры) отличается рядом характерных особенностей. Симптомы т. н. метапневмонической эмпиемы возникают, как уже упоминалось, на фоне стихания признаков острой пневмонии. При этом у больного появляется или возобновляется боль в груди, ухудшаются общее состояние и самочувствие, температура вновь повышается до высоких цифр и нередко принимает гектический характер,сопровождаясь ознобами и потами. При массивном выпоте присоединяются признаки дыхательной недостаточности (одышка, вынужденное положение на больном боку). Больной теряет аппетит, быстро истощается. Кожные покровы бледнеют и приобретают землистый оттенок. При физикальиом исследовании выявляются описанные выше признаки скопления плеврального экссудата, подтверждаемые рентгенологически, иногда болезненность межреберий.
В крови обнаруживаются нарастающая гипохромная анемия, лейкоцитоз со сдвигом влево. В моче — белок, а при длительном течении эмпиемы и цилиндры.
При плевральной пункции получают мутную жидкость или же типичный гной, посев которого на питательные среды позволяет поставить этиологический диагноз и определить чувствительность возбудителя к антибактериальным средства.
Эмпиема, осложняющая абсцесс или гангрену легкого, как правило, развивается в разгар заболевания, резко отягощая состояние больного.
Эмпиема при гангренозном абсцессе и гангрене легкого характеризуется зловонным сероватым экссудатом, содержащим некротический детрит, и особенно тяжелой интоксикацией.
Начало послеоперационной эмпиемы, обычно связанной с инфицированием плевральной полости во время вмешательства и/ или длительным сохранением остаточной полости, заполненной экссудатом или кровью, может маскироваться остаточными проявлениями операционной травмы. Только тщательная ежедневная оценка динамики общего состояния, температуры, состояния белой крови, рентгенологической картины и результатов контрольных пункций позволяет своевременно распознать начинающееся осложнение. То же касается и эмпием плевры, связанных с повреждениями груди.
Опорожнение плевральной полости от гноя иногда может наступить в результате самопроизвольного его прорыва через грудную стенку (empyema necessitatis), но обычно это достигается в результате лечебных пункций или дренирования. Если после эвакуации гноя в процессе лечения не создаются условия для расправления легкого и облитерации плевральной полости, формируется хроническая эмпиема плевры, при которой легкое фиксируется швартами в частично спавшемся состоянии, а в остаточной плевральной полости длительно течет нагноительный процесс, обостряющийся при нарушении оттока гноя через бронхокожные или бронхоплевральные свищи. При небольших размерах остаточной полости и свободном оттоке гноя через свищи состояние больных может быть удовлетворительным, а наличие свища и та или иная степень ограничения дыхательной функции бывают единственными проявлениями заболевания. Однако при большой полости и постоянном или временном нарушении оттока из нее больные постепенно инвалидизируются. Имеющиеся постоянно или возникающие при обострениях лихорадка и интоксикация ведут к постепенному истощению. Пораженная половина грудной клетки уменьшается в объеме, межреберные промежутки сужаются. Появляются изменения в паренхиматозных органах (токсический нефрозонефрит, амилоидоз почек). В частично или полностью спавшемся легком прогрессируют необратимые’фиброзные изменения (плеврогенный цирроз легкого), иногда формируются бронхоэктазы.
Лечение Плевритов:
Терапия фибринозного (сухого) плеврита состоит прежде всего в воздействии на патологический процесс, являющийся его причиной (пневмония, туберкулез). Если идентифицировать такой процесс не представляется возможным и плеврит протекает . как бы изолированно, с преобладанием болевого синдрома и умеренной общей реакции, показано соблюдение постельного или полупостельного режима, а также применение противовоспалительных и десенсибилизирующих средств (аспирин, бутадион, димедрол, амидопирин) в обычных дозировках. При сильных болях амидопирин и анальгин можно вводить внутримышечно.
Сохранили свое значение и такие старые методы, как согревающий компресс с тугим бинтованием нижних отделов грудн, байки, смазывание кожи йодной настойкой и т. д.
Больные с диагнозом экссудативного плеврита, как правило, подлежат госпитализации для установления диагноза основного заболевания и соответствующего лечения. Так же как и при сухом плеврите, основное внимание должно уделяться этиотроп-ной или патогенетической терапии процесса, осложнившегося плевритом (пневмония, туберкулез, коллагеноз и т. д.). В зависимости от общего состояния больных предписывается постельный или полупостельный режим, а также диета, достаточно богатая витаминами и белками с ограничением жидкости, солей и углеводов.
Из медикаментозных средств используются димедрол, сали-циловокислый натрий, аспирин, кальция хлорид в сочетании со стероидными гормонами (преднизолон, дексаметазон, триамсинолон).
Эвакуация экссудата с помощью пункции может преследовать 2 цели: предупреждение развития эмпиемы и устранение функциональных расстройств, связанных со сдавленней жизненно важных органов. При экссудативных плевритах, связанных с неспецифическим инфекционным процессом (например, парапневмоиических), целесообразно аспирировать даже небольшой по объему выпот с введением в плевральную полость антибактериальных средств для профилактики эмпиемы. То же касается выпотов, связанных с оперативным вмешательством или травмой. Небольшой по объему серозный экссудат, связанный с туберкулезом или неинфекционными причинами, удалять необязательно, хотя при длительном отсутствии положительной динамики все же рекомендуется аспирировать плевральную жидкость и ввести в плевральную полость гидрокортизон.
При массивном плевральном выпоте, ведущем к расстройствам дыхания и кровообращения, возникают срочные показания к разгрузочной пункции. При этом рекомендуется не эвакуировать одномоментно более 1-1,5 л жидкости в целях предупреждения возможного коллапса. При последующем накоплении экссудата разгрузочные пункции следует осуществлять возможно реже, сочетая их с мерами, направленными на ограничение экссудации (ограничение питья, мочегонные средства, стероидные гормоны), поскольку каждая пункция связана с большой потерей белка.
После стихания острых явлений в периоде рассасывания экссудата целесообразны меры, направленные на ограничение образования сращений н восстановление функции (дыхательная гимнастика, ручной и вибрационный массаж, ультразвук).
Лечение острых эмпием плевры должно быть ранним, целенаправленным и достаточно интенсивным, что позволяет добиться быстрого эффекта, уменьшить число хронических эмпием плевры и летальных исходов. Больные должны госпитализироваться в специальное хирургическое отделение. К общим лечебным мерам относятся режим (обычно постельный) и питание, богатое белками и витаминами. Парентерально вводятся антимикробные средства, подобранные соответственно чувствительности микрофлоры, высеянной из гноя, а также средства, повышающие специфическую и неспецифическую резистентность (полиглобулин, гипернммунная плазма и т. д.). Нарушения белкового и водно-солевого обмена, а также анемия требуют настойчивой коррекции путем внутривенных инфузий белковых препаратов, растворов электролитов, глюкозы, крови и т. д., которые желательно осуществлять через кавальный катетер.
Местное лечение эмпиемы имеет первостепенное значение. Его целью является эвакуация гноя, санация плевральной полости и создание условий для быстрейшего расправления легкого. В настоящее время используются 3 основных метода санации плевральной полости при эмпиемах: а) метод герметических пункций, б) закрытое дренирование, с постоянной активной аспирацией, в) постоянный или фракционный лаваж (промывание) плевральной полости.
Пункционный метод используется в основном при наличии в плевральной полости гермстизма и состоит в ежедневной полной аспирации гноя и тщательном многократном промывании полости через толстую пу-пкционную иглу антисептическими растворами с добавлением про*теолитических ферментов (0,02 % фурацилин, 0,1 % фурагин, 1 % -йодипол с добавлением трипсина, химотрипепна и т. д.). Пункция заканчивается максимальным отсасыванием промывной жидкости и введением раствора антибиотика, подобранного в соответствии с чувстви; телыюстью микрофлоры. Некоторые авторы считают, что антибиотики следует вводить лишь после очищения стенок полости и исчезновения хлопьев фибрина из экссудата и промывных вод.
Пункции прекращаются после полной ликвидации экссудации и расправления легкого.
Закрытое дренирование проводится в случаях сообщения плевральной полости с бронхиальным деревом, а также при отсутствии эффекта от лечебных пункций. Дренаж с помощью троакара вводится под местной анестезией через межреберье у нижней границы полости эмпиемы и через герметичную двугорлую банку (желательно с индивидуальным манометром и регулятором скорости отсасывания) присоединяется к системе для постоянной аспирации.
Г. И. Лукомский (1976) рекомендует несколько раз в сутки отключать вакуум и производить промывание полости антисептическими растворами с добавлением ферментов (фракционный лаваж). При особо тяжелом течении острой эмпиемы рекомендуется постоянное промывание плевральной полости антисептиками и ферментами с помощью двух трубок. Через одну из них, вводимую в верхнюю часть плевральной полости, круглосуточно капельно вводится промывная жидкость, а через другую, более толстую, устанавливаемую в нижней части плевральной полости, осуществляется постоянная активная’ аспирация и создается вакуум.
Лечение хронической эмпиемы плевры может быть только оперативным, причем основной целью вмешательства являются ликвидация ригидной остаточной полости и закрытие бронхиальных свищей. Существуют 2 основных типа операций, направленных на выполнение этой цели. Принцип первого из них состоит в заполнении остаточной полости или мобилизованной в результате резекции ребер грудной стенкой (многочисленные варианты так называемой торакопластики), или мышечным лоскутом на питающей сосудистой ножке (мышечная пластика). Отрицательной стороной торакопластики является то, что легкое после вмешательства остается в поджатом состоянии, а грудная стенка оказывается стойко деформированной. Принцип второго типа вмешательств заключается в освобождении поверхности легкого от покрывающих ее плотных рубцовых шварт, в результате чего создаются условия для расправления легочной ткани и ликвидации остаточной плевральной полости (декортикация легкого, плеврэктомия). Если в легком в результате предшествующего патологического процесса имеются необратимые изменения, декортикация н плеврэктомия сочетаются с резекцией пораженной части легочной ткани, обычно несущей бронхоплевральные свищи. При операциях такого типа грудная стенка не деформируется, а функция легкого восстанавливается, хотя и не всегда в полной мере. В настоящее время торакопластика, мышечная пластика и декортикация используются по соответствующим показаниям, причем при наличии возможностей предпочтение отдается вмешательствам второго тина.
Прогноз
Сухие (фибринозные) и экссудативные (негпойные) плевриты при правильной лечебной тактике практически никогда не определяют прогноз основного заболевания, осложнением или проявлением которого они являются.
Гнойные плевриты резко отягчают состояние больных и имеют самостоятельное прогностическое значение, хотя роль в неблагоприятном исходе собственно плеврального нагноения и патологического процесса, который явился его причиной, не всегда легко определить. В целом прогноз при эмпиеме плевры следует всегда считать серьезным, поскольку летальность, даже в специализированных отделениях, достигает 5-22 %.
Профилактика Плевритов:
Профилактика плевритов состоит прежде всего в предупреждении, а также своевременном и правильном лечении заболеваний, которые могут осложняться воспалительным процессом в плевре. В основе профилактики гнойных плевритов лежат раннее распознавание и эвакуация из плевральной полости скоплений крови, воздуха и экссудата, способствующих нагноению. Предупреждение послеоперационных эмпием достигается тщательной операционной асептикой, хорошей герметизацией легочной ткани, правильной обработкой культи бронха и, возможно, более быстрым расправлением легочной ткани в послеоперационном периоде.
К каким докторам следует обращаться если у Вас Плевриты:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Плевритов, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Источник: www.eurolab.ua
 NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.
NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.