Аннотация научной статьи по медицине и здравоохранению, автор научной работы — Голева Ольга Петровна
Представлены результаты медико-социального исследования хронических неспецифических заболеваний легких, в ходе которого выявлены факторы, способствующие формированию этой патологии в специфических природноклиматических и экологических условиях региона. Предложена новая методика диспансерного наблюдения.
Похожие темы научных работ по медицине и здравоохранению , автор научной работы — Голева Ольга Петровна,
Текст научной работы на тему «Диспансерное наблюдение больных хроническими неспецифическими заболеваниями легких в зависимости от факторов риска»
ДИСПАНСЕРНОЕ НАБЛЮДЕНИЕ БОЛЬНЫХ ХРОНИЧЕСКИМИ НЕСПЕЦИФИЧЕСКИМИ ЗАБОЛЕВАНИЯМИ ЛЕГКИХ В ЗАВИСИМОСТИ
ОТ ФАКТОРОВ РИСКА
Представлены результаты медико-социального исследования хронических неспецифических заболеваний легких, в ходе которого выявлены факторы, способствующие формированию этой патологии в специфических природно-климатических и экологических условиях региона. Предложена новая методика диспансерного наблюдения.
Медико-социальное значение хронических неспецифических заболеваний легких (ХНЗЛ) определяется тем, что они занимают видное место в структуре заболеваемости, инвалидности и смертности населения. В большинстве развитых стран наблюдается рост распространенности этой патологии.
Особенно высока значимость хронической бронхолегочной патологии в крупных промышленных городах Западной Сибири, где неблагоприятная экологическая обстановка сочетается с суровыми природно-климатическими условиями. В связи с этим настоятельной необходимостью является совершенствование организации медицинской помощи этим больным в соответствии со спецификой региона.
Формирование ХНЗЛ происходит под влиянием комплекса факторов, определяющих характер, тяжесть течения и исход патологического процесса. Изучение факторов «риска» позволяет определить пути более целенаправленного, а значит, эффективного диспансерного наблюдения, разработки комплекса лечебно-оздоровительных мероприятий, исходя из индивидуальных особенностей кавдого пациента .
В ходе проведенного нами исследования медико-социальных аспектов хронической патологии органов дыхания среди взрослого населения г.Омска проанализирована значимость и определено ранговое место 40 признаков, которые, с нашей точки зрения, могут оказывать воздействие на заболеваемость. Все изученные факторы условно разделены на шесть групп: экологические, жилищные, производственные, семейно-личностные, биологические и медицинские. С использованием методики информационно-энтропийного анализа выделено 26 факторов риска, влияющих на формирование хронических неспецифических заболеваний легких:
1) длительность проживания в городе Омске,
2) длительность проживания в экологически наиболее неблагоприятных районах Омска,
3) характер жилищных условий,
4) микроклимат жилища,
5) благоустройство жилища,
6) размеры жилой площади на проживающего,
7) длительность проживания в неблагоприятных жилищных условиях в прошлом,
8) длительность курения,
9) наличие вредных привычек,
10) семейное положение,
11) уровень материального обеспечения,
12) уровень образования,
13) регулярность питания,
14) стаж работы по основной профессии,
15) производственная группа,
16) длительность работы в условиях производственных вредностей,
17) наличие производственных вредностей,
18) характер работы (в помещении, на улице или постоянные перемещения из помещения на улицу),
19) затраты времени на дорогу до места работы,
20) наличие диспансерного наблюдения в детстве по поводу болезней органов дыхания,
21) наличие хронических заболеваний органов дыхания у родителей,
22) перенесенная в последние пять лет пневмония,
23) диспансерное наблюдение в настоящее время,
24) регулярность диспансерного наблюдения,
25) использование санаторно-курортного лечения в системе лечебно-оздоровительных мероприятий,
26) использование госпитализации с профилактической целью.
Такое количество исходных факторов не позволяет эффективно классифицировать больных, состоящих на диспансерном наблюдении, для определения индивидуального плана лечения и оздоровительных мероприятий иного характера. Возникает необходимость исключить часть исходной информации, которая неявно дублируется, взаимозависима, и в то же время сохранить достаточный ее объем, чтобы можно было проводить разделение больных на относительно однородные группы по наличию факторов «риска», позволяющее дифференцированно подходить к организации диспансерного наблюдения. Выбор наиболее информативных факторов дает возможность сократить размер признакового пространства, не искажая при этом структуру исходных данных.
Для достижения этой цели нами выбрана методика кластерного анализа [1].
Процедура отбора информативных признаков основана на анализе матрицы корреляций (расстояний) мемоду исходными признаками. Для измерения связи между ними использован полихоричес-кий коэффициент корреляции [2]. Матрица расстояний между признаками получена из матрицы коэффициентов корреляции по формуле
с1 ху = 1 — (г ху), где (1 ху — расстояние мееду признаками х и у, а гху — коэффициент корреляции ме>цду ними.
Основываясь на матрице расстояний, мы построили «дерево» признаков по принципу «ближайшего» соседа, то есть выбирались признаки, между которыми наименьшее расстояние. После привязки всех признаков проведена процедура объединения в однородные группы согласно правилу: наибольшее расстояние между двумя признаками внутри однородной группы должно быть меньше любого межгруппового расстояния. Таким образом, в результате разбиения «дерева» признаков получено семь групп однородных признаков и семь обособленных признаков. В первую группу попали следующие признаки: длительность проживания в экологически наиболее неблагоприятных районах, длительность курения, производственный стаж и длительность работы в условиях вредностей — их объединяет неблагоприятное воздействие на органы дыхания различных вредных ингредиентов, поступающих в организм человека со вдыхаемым воздухом.
Вторую группу образуют такие признаки, как уровень образования, профессия, наличие производственных вредностей, характер работы. Их объединяет принадлежность к определенной производственной группе.
Третья группа состоит из таких признаков, как благоустройство жилища, характер жилищных условий, использование санаторно-курортного лечения — объединяющими в группе являются условия проживания семьи.
В четвертую группу вошли следующие признаки: жилая площадь на одного члена семьи в настоящее время и длительность проживания в неблагоприятных жилищных условиях в прошлом -т.е. условия проживания семьи.
К пятой группе относятся семейное положение и уровень материального обеспечения.
В шестую группу вошли такие признаки, как наличие в последние пять лет пневмонии и использование госпитализации с профилактической целью .
Седьмую группу образуют микроклимат жилых помещений в настоящее время и диспансерное наблюдение.
Обособленными признаками являются наличие ХНЗЛ у родителей, диспансерное наблюдение в детстве по поводу болезней органов дыхания, затраты времени на дорогу до места работы, наличие вредных привычек, регулярность диспансерного наблюдения, длительность проживания в городе Омске и регулярность питания .
В качестве информативного признака группы выбирался находящийся ближе всего к ее центру тяжести — репрезентант группы. Обособленные признаки сами являются репрезентантами.
Для выбора репрезентанта в группах были построены матрицы расстояний меоду признаками начиная с группы, в которой количество признаков было наибольшим. Репрезентантом первой группы явился стаж работы, второй — производственные условия, третьей — характер жилищных условий в настоящее время, четвертой — длительность проживания в неблагоприятных жилищных условиях в прошлом, пятой — уровень материального обеспечения, шестой — наличие пневмонии в последние пять лет и седьмой группы — микроклимат жилища в настоящее время.
Следовательно, из набора 26 исходных признаков, влияющих на заболеваемость взрослого населения г.Омска хроническими неспецифическими болезнями легких, с учетом взаимосвязи между ними, выделено 14 наиболее информативных характеристик. В их число вошли один экологический, три производственных, три жилищных, три се-мейно-личностных, два биологических и два медицинских фактора.
Выделенные информативные признаки не в равной степени обладают способностью классифицировать больных на группы риска, поэтому необходимо провести выбор тех, которые бы обеспечили наилучшее разделение состава больных на однородные группы. Назовем эти признаки наиболее информативными. Их выбор произведен на основе определения коэффициентов иерархии. Максимальное значение коэффициента иерархии равно «1». Чем меньше его значение, тем менее информативен признак. Порогом выбора ведущих факторов для кластеризации больных определен коэффициент иерархии — «0,5». Коэффициент, равный «1», получает признак, набравший максимальное количество баллов по сумме расстояний между признаками. По нашим расчетам таким признаком стала — «производственная группа», остальные коэффициенты рассчитаны пропорционально первому. В соответствии с установленным порогом коэффициента иерархии отобраны наиболее информативные признаки (в количестве пяти), которые обладают наилучшими свойствами классификации исследуемого состава больных ХНЗЛ на однородные группы — кластеры (см. табл.).
Признаки Коэффициент иерархии Ранговое место
Производственная группа 1.00 1
Наличие вредных привычек 0.60 2
Затраты времени на дорогу к месту работы 0.590 3
Наличие ХНЗЛ у родителей 0.586 4
Уровень материального обеспечения 0.580 5
Регулярность диспансерного наблюдения 0.405 6
Диспансерное наблюдение в детстве 0.403 7
Длительность проживания в неблагоприятных жилищных условиях в прошлом 0.401 8
Длительность проживания в г.Омске 0.395 9
Регулярность питания 0.392 10
Характер жилищных условий 0.386 11
Метеоусловия жилища 0.202 12-13
Стаж работы 0.202 12-13
Наличие пневмонии в последние пять лет 0.200 14
Для проведения процедуры кластеризации нами сформирована репрезентативная выборка в количестве 66 больных хроническими неспецифическими заболеваниями легких. Из данной совокупности объектов случайным образом извлечено 5 элементов, которые явились первоначальным приближением центров исследуемых кластеров.
В результате проведения пяти итераций алгоритма получен окончательный результат разделения объектов и выделено четыре кластера.
В канедом из них имеется объект, расположенный ближе других к центру, — репрезентант. Его описание позволяет получить более наглядную характеристику кластеров.
В первом кластере репрезентантом является больной П., 62 лет. Диагноз: бронхиальная астма. До выхода на пенсию относился к производственной группе служащих, затрачивал на дорогу до места работы не более 30 минут, курит более 10 лет, ХНЗЛ у родителей не было, материальное обеспечение неудовлетворительное (уровень дохода на члена семьи в пределах прожиточного минимума).
Репрезентантом 2 кластера выбрана больная Ч., 58 лет. Диагноз: бронхиальная астма. Относится к рабочим, на дорогу до места работы затрачивает до 1 часа, вредных привычек не имеет, у родителей ХНЗЛ нет, уровень материального обеспечения низкий.
Репрезентантом 3 кластера является больной Ч., 68 лет. Диагноз: хронический бронхит. Рабочий, время на дорогу к месту работы не превышало 30 минут, курит более 10 лет, у родителей нет ХНЗЛ, материальное обеспечение удовлетворительное (доход на одного члена семьи до 500 рублей).
Репрезентант 4 кластера — больная С., 45 лет. Диагноз: бронхиальная астма. Служащая, на дорогу до работы затрачивает менее 30 минут, вредных привычек нет, у родителей имеются ХНЗЛ, уровень материального обеспечения средний.
В первом кластере ведущим является низкий уровень материального обеспечения, этот признак присущ всем объектам кластера.
Во втором — основополагающими характеристиками стали принадлежность к рабочим (93%) и время на дорогу до места работы более 30 минут (93%), характерным является также низкий уровень материального обеспечения.
В третьем кластере ключевыми явились принадлежность к производственной группе рабочих (93%) и наличие вредных привычек (66%).
Для четвертого кластера наиболее характерно наличие ХНЗЛ у родственников (33%), признак встречается в данной фуппе больных в 2,6 раза чаще, чем в 1-м и 2-м, и в 8 раз чаще, чем в 3-м кластере.
Учитывая эти различия, профилактические мероприятия в группах необходимо проводить дифференцированно. В первой группе больных прежде всего брать во внимание неудовлетворительное материальное обеспечение семьи. Для полноценного лечения больных важно создать условия для первоочередного получения ими бесплатных лекарственных препаратов, в том числе за счет обязательной госпитализации в период обострения заболевания и применения профилактической госпитализации во время сезонного роста заболеваемости болезнями органов дыхания. Для этих больных желательно максимально использовать возможности местных санаториев для реабилитации после очередного обострения заболевания.
Ко второй группе больных относятся преимущественно рабочие. Этот фактор имеет выраженную связь с наличием профессиональных вредностей и значительными затратами времени на дорогу до места работы, что создает дополнительную угрозу возникновения простудных заболеваний. Поэтому при проведении диспансерного наблюдения этой категории больных очень важными являются методы вторичной профилактики. Лечащему врачу необходимо выяснить наличие у пациента профессиональных вредностей, совместно с цеховым терапевтом определить возможность дальнейшей работы по данной профессии, дать квалифицированные профессиональные рекомендации, по возможности предложить найти работу ближе к месту проживания, а также, учитывая низкий уровень материального обеспечения, нужно использовать и те меры, которые рекомендованы больным первого кластера.
Третью группу тоже составляют в основном рабочие — имеется угроза воздействия профессиональных вредностей. И особенно неблагоприятным является сочетание этого фактора с наличием вредных привычек. В этой группе, помимо профессиональных рекомендаций, необходимо настойчиво заниматься первичной профилактикой — пропагандой здорового образа жизни.
В четвертой группе нет рабочих, имеющих профессиональные вредности, уровень материального обеспечения достаточно высок, но есть выраженная наследственная предрасположенность к хроническим неспецифическим заболеваниям легких. В этой группе наиболее эффективными будут методы первичной профилактики, исходя из медико-генетического анализа родословной семьи.
Несмотря на наличие в регионе пульмонологических центров, большинство больных ХНЗЛ получают медицинскую помощь на первичном этапе медико-санитарного обслуживания населения — в
территориальной поликлинике. Поэтому предложенные нами меры по улучшению медицинского обслуживания больных с хронической бронхоле-гочной патологией предназначены прежде всего для использования участковыми терапевтами городских поликлиник.
Повышение эффективности диспансерного наблюдения больных ХНЗЛ за счет снижения кратности рецидивов, уменьшения заболеваемости с временной нетрудоспособностью, предупреждения неблагоприятных исходов заболевания возможно только при условии индивидуального подхода к больному с учетом комплекса факторов, определяющих у него особенности течения патологического процесса.
Предложенная нами методика группировки больных в соответствии с ведущими факторами риска и количественной оценкой степени неблагоприятного воздействия этих характеристик на течение и исход заболевания поможет врачу наметить адекватный план диспансерного наблюдения больных ХНЗЛ на своем участке и рационально использовать рабочее время, уделяя максимум внимания больным с наихудшим набором социально-биологических факторов, имеющих неблагоприятный прогноз течения заболевания.
1. Бурдаев В.П., Полюдов С.И. Кластерный анализ в социально-гигиенических исследованиях. — Кишинев, 1986. — 52 с.
2. Плохинский H.A. Биометрия .- Новосибирск, 1961.-367 с.
Голева Ольга Петровна — канд.мед.наук, доцент кафедры социальной медицины, экономики и управления здравоохранением Омской государственной медицинской академии.
А.И.Низовский, А.В.Бубнов, М.В.Тренихин, А.Н.Вичканов
РЕНТГЕНОФАЗОВЫЙ И ЭЛЕКТРОННО-МИКРОСКОПИЧЕСКИЙ АНАЛИЗ ПОЧЕЧНЫХ КАМНЕЙ И КОНКРЕМЕНТОВ
Раскрываются преимущества совместного использования методоа рентгеновского и электронно-микроскопического анализа для проведения исследования почечных камней и конкрементов различного фазового состава, их морфологических особенностей, а также изучения специфики воздействия ударной волны на камни.
Задача анализа материала, составляющего почечные камни, чрезвычайна важна для построения тактики лечения и профилактики рецидивов мочекаменной болезни. С 1992 года в Омске на базе ОКБ появилась и отработана методика лече-
ния мочекаменной болезни без открытого оперативного вмешательства. Это позволило анализировать камень как целиком, так и его отдельные конкременты не только извлеченными в полном объеме при оперативном вмешательстве, но и пос-
Источник: cyberleninka.ru
Соматическое здоровье детей и подростков Краснодарского края в зависимости от экологического состояния районов проживания Текст научной статьи по специальности «Медицина и здравоохранение»
Аннотация научной статьи по медицине и здравоохранению, автор научной работы — Василенко В. А., Шашель В. А.
Данная работа посвящена изучению состояния соматического здоровья у современных школьников 7-17 лет, проживающих в контрастных по уровню экологического загрязнения районах Краснодарского края. В ходе данного исследования была проанализирована структура первичной заболеваемости по нозологическим формам детей школьного возраста.
Похожие темы научных работ по медицине и здравоохранению , автор научной работы — Василенко В. А., Шашель В. А.,
SOMATIC HEALTH OF CHILDREN AND TEENAGERS OF KRASNODAR TERRITORY DEPENDING ON THE ECOLOGICAL CONDITION OF AREAS OF RESIDENCE
This work is devoted to studying of anthopometrical indicators at modern school students of 7-17 years living in contrast on level of ecological pollution regions of Krasnodar krai. During this research the structure of primary incidence in nosological forms of children of school age was analysed.
Текст научной работы на тему «Соматическое здоровье детей и подростков Краснодарского края в зависимости от экологического состояния районов проживания»
Круговая биоритмограмма Максима Ш.
Диагноз: хронический компенсированный тонзиллит, аденоиды.
Условные обозначения: НЛ — новолуние,
ПЛ — полнолуние. Кружками обозначены месячные дни рождения: ребёнка (Р), отца (О), матери (М). Затемнённый полукруг — вторая фаза месячного биоритма. Обведены тёмно-серым цветом 8 дней, близких к новолунию и полнолунию. Стрелкой обозначен день обострения тонзиллита
Нами патогенетически обоснован и разработан способ комплексной профилактики гиперкоагуляции у людей, проживающих в условиях семейного биоритмологического асинхроноза, получивший название «мягкая антикоагулянтная терапия» (МАКТ). В частности, она необходима детям, предрасположенным к хронической стрептококковой носоглоточной инфекции (хроническим тонзиллитам и аденоидитам). Её назначение особенно целесообразно в периоды месяца и месячного биоритма, для которых характерна низкая активность фибринолиза (вторая фаза месячного биоритма, дни, близкие к новолунию, и следующий за ними семидневный период).
Для профилактики неконтролируемого тромбоза и его осложнений мы в течение ряда лет в поликлинических условиях успешно используем назначение входящих в этот комплекс антиоксидантов (витамины Е, С, Р, веторон) и фитоантикоагулянтов. К последним относятся женьшень и препараты из него, левзея, конский каштан (эскузан), а также чеснок в ингаляциях и препараты из него (гарлик, квай, чеснок с селеном и витамином Е). Это предупреждает у детей развитие не только обострений тонзиллита, но и других бактериальных осложнений ОРВИ.
для максимально ранней профилактики семейного асинхроноза также можно рекомендовать преконцеп-ционное планирование зачатий, с тем чтобы ребёнок после рождения был близок к совместно с ним проживающим родственникам по фазам основных биоритмов. Обусловлено это тем, что период зачатия при доношенной беременности совпадает с периодом рождения.
Также, по нашим наблюдениям, компенсирует проявления СБА выделение ребёнку отдельной спальни.
У детей, страдающих хроническими заболеваниями рото- и носоглотки, выявлено выраженное несовпадение фаз месячных биоритмов с таковыми у совместно проживающих родственников (семейный биоритмологический асинхроноз СБА). Можно предполагать, что СБА активирует перекисное окисление липидов и провоцирует гиперкоагуляцию. Терапевтическое воздействие на эти звенья патогенеза и профилактика СБА будут способствовать более эффективной терапии и профилактике хронических воспалительных заболеваний рото- и носоглотки у детей.
1. Биленко Н. П. Терапевтические аспекты биоритмологического синергизма и антагонизма // Актуальные вопросы педиатрии. — Краснодар, 1999. — С. 21-23.
2. Биленко Н. П. Хронобиологический прогноз и комплексная профилактика некоторых заболеваний и остро развивающихся смертельных исходов. — Краснодар, 2002. — 72 с.
3. Dellaporta K. et al. Co-bedding of twins in neonatal intensive care unit // Pedi nsg., — 1998. — № 24 (6). — Р. 529-531.
В. А. ВАСИЛЕНКО, В. А. ШАШЕЛЬ
СОМАТИЧЕСКОЕ ЗДОРОВЬЕ ДЕТЕЙ И ПОДРОСТКОВ КРАСНОДАРСКОГО КРАЯ В ЗАВИСИМОСТИ ОТ ЭКОЛОГИЧЕСКОГО СОСТОЯНИЯ РАЙОНОВ ПРОЖИВАНИЯ
Кафедра факультетской педиатрии ГБОУ ВПО КубГМУ Минздрава России,
Россия, 350063, г. Краснодар, ул. Седина, 4, тел. 8-918-06-07-412. E-mail: vasilenko331@mail.ru
Данная работа посвящена изучению состояния соматического здоровья у современных школьников 7-17 лет, проживающих в контрастных по уровню экологического загрязнения районах Краснодарского края. В ходе данного исследования была проанализирована структура первичной заболеваемости по нозологическим формам детей школьного возраста.
Ключевые слова: дети, подростки, экология, состояние здоровья.
Кубанский научный медицинский вестник № 5 (134) 2012 УДК 616-053.3/.5:502.3(470.620)
Кубанский научный медицинский вестник № 5 (134) 2012
SOMATIC HEALTH OF CHILDREN AND TEENAGERS OF KRASNODAR TERRITORY DEPENDING ON THE ECOLOGICAL CONDITION OF AREAS OF RESIDENCE
Department of pediatrics faculty GBOU VPO KubGMU Russian Ministry of health,
Russia, 350063, Krasnodar, Sedina str., 4, tel. 8-918-06-07-412. E-mail: vasilenko331@mail.ru
This work is devoted to studying of anthopometrical indicators at modern school students of 7-17 years living in contrast on level of ecological pollution regions of Krasnodar krai. During this research the structure of primary incidence in nosological forms of children of school age was analysed.
Key words: children, teenagers, ecology, state of health.
Укрепление здоровья детского населения является на данный момент одной из наиболее приоритетных задач современного здравоохранения Российской Федерации [1, 5]. Это подтверждает большую заинтересованность государства в укреплении здоровья населения страны посредством улучшения здоровья детей дошкольного и школьного возраста. Термин «здоровье ребенка» не является точно определенным, т. к. он связан со значительным спектром индивидуальных колебаний показателей его жизнедеятельности и многими факторами окружающей экологической среды [4].
Так же отрицательно влияют на состояние организма ребенка: стрессорная тактика авторитарной педагогики, разнонаправленность методик и технологических процессов обучения возрастным и функциональным возможностям ребенка, нерациональная организация учебного процесса, нарушения санитарно-гигиенических условий обучения. Значимость этих факторов определяется деятельностью, систематичностью и непрерывностью их воздействия на организм ребенка [2, 5].
В последние годы в России наблюдается резкое ухудшение состояния здоровья детского населения [7, 8]. В нынешний нелегкий временной период, связанный с большим количеством социальных и экологических
проблем, здоровье детского населения является четким индикатором всех изменений, происходящих в окружающей среде и обществе [2, 4]. Факторами, которые могут способствовать ухудшению состояния здоровья детского населения, могут быть: снижение уровня жизни, ухудшение экологической обстановки, неустойчивость социально-экономической сферы и т. д. [1, 7].
Изучение состояния здоровья детей должно сыграть ведущую роль в его охране и укреплении. Наиболее выраженные изменения в строении организма человека происходят в период от новорожденности до периода полового созревания. Неблагополучие в перинатальный период может приводить к нарушению формирования памяти и внимания [7].
Целью работы является изучение соматического здоровья детей и подростков Краснодарского края в зависимости от экологического состояния территории проживания.
Материалы и методы исследования
Обследование детей проходило на основе медицинских осмотров, проводимых в школах, и осуществлялось на нескольких базах г. Краснодара и Краснодарского края.
Для исследования были выбраны образовательные учреждения с равноценными санитарно-гигиеническими условиями обслуживания детей.
Распределение обследованных детей по возрасту и полу, проживающих в экологически неблагоприятных районах Краснодарского края
Возраст, мес. Мальчики Девочки Всего
7 лет 149 155 304
8 лет 158 164 322
9 лет 156 163 319
10 лет 168 173 341
11 лет 214 222 436
12 лет 185 193 378
13 лет 182 190 372
14 лет 189 198 387
15 лет 156 163 319
16 лет 117 119 236
17 лет 99 105 204
Итого 1773 1845 3618
Состояние здоровья оценивалось за период 20082010 гг. Первичную информацию фиксировали в индивидуальной карте наблюдений.
Для разделения районов проживания детей на экологически благоприятные, условно благоприятные и неблагоприятные нами использовалась комплексная оценка экологической ситуации территорий в Краснодарском крае, основанная на методе, предложенном В. А. Шашель с соавт. [9]. Районы с экологически благоприятным и условно благоприятным состоянием были объединены в нашем исследовании по причине отсутствия достоверных отличий в полученных антропометрических данных детей.
Количество обследованных детей составило 5146 человек, в том числе 2537 (49,3%) девочек и 2609 (50,7%) мальчиков в возрасте от 7 до 17 лет.
Из них 3618 детей проживали в экологически неблагоприятных районах Краснодарского края (Краснодар, Славянский, Ленинградский районы и др.). В экологически благоприятных и условно благоприятных районах Краснодарского края (Туапсинский, Апшеронский, Отрадненский районы и др.) проживали 1528 детей.
Распределение обследованных детей по возрасту, полу и району проживания представлено в таблицах 1, 2.
Как видно из представленных таблиц, в экологически неблагоприятных районах незначительно преобладали девочки, а в экологически благоприятных -мальчики.
Для анализа состояния здоровья детей пользовались данными медицинской документации (история развития ребенка — форма № 112/у, медицинская карта ребенка — форма № 026/у, контрольные карты диспансерного наблюдения — форма № 030/у) и результатами собственных обследований.
Был выполнен анализ структуры заболеваемости по нозологическим формам болезней детей школьного возраста. Были изучены патологии эндокринной системы, органов дыхания, нервной системы, желудоч-
но-кишечного тракта, опорно-двигательного аппарата, системы кровообращения, кожи и подкожной жировой клетчатки, обмена веществ и др.
В экологически неблагоприятных районах Краснодарского края наиболее высокий уровень заболеваемости среди соматической патологии приходился на болезни органов дыхания: 540,9±40,02%. В структуре болезней дыхательной системы различались: острые респираторные вирусные и бактериальные инфекции верхних и нижних дыхательных путей, бронхиты, пневмонии, аллергические риниты и бронхиальная астма.
На втором месте по заболеваемости находились болезни опорно-двигательного аппарата, составляли 100,0±7,12%. Структура диагнозов детей, страдающих от заболеваний данной группы, состояла из вальгусной деформации стопы, плоской стопы, кифозов, сколиозов, болей в суставах (ревматоидный артрит, полиартрит), суставных контрактур, артропатий, деформации грудной клетки и остеомиелитов.
Следующей группой соматических заболеваний являлись болезни органов пищеварения. Данная патология находилась на 3-м месте в структуре общей заболеваемости и составляла 87,7±6,14%. Среди указанных болезней у детей младшего и среднего школьного возраста были зарегистрированы изменения в виде эрозивно-язвенных поражений желудка и двенадцатиперстной кишки, заболеваний поджелудочной железы, функциональных расстройств, заболеваний печени, желчного пузыря.
заболевания нервной системы также занимали значительную часть в структурном разделении болезней детей и подростков, проживающих в экологически неблагоприятных районах Краснодарского края. Данная группа болезней занимала 4-е место в общей представленной структуре, и на нее приходилось 81,2±6,44% впервые выявленных заболеваний. Структура данной патологии была представлена такими болезнями, как энцефалопатия, эпилепсия, дизартрия, вегетативные расстройства, детский церебральный паралич, головная боль, невралгия, полиневропатия и нарушение сна.
Распределение обследованных детей по возрасту и полу, проживающих в экологически благоприятных и условно благоприятных районах Краснодарского края
Возраст, мес. Мальчики Девочки Всего
7 лет 82 72 154
8 лет 86 59 145
9 лет 81 55 136
10 лет 91 61 152
11 лет 68 69 137
12 лет 62 89 151
13 лет 75 65 140
14 лет 85 35 120
15 лет 70 60 130
16 лет 70 62 132
17 лет 66 65 131
Итого 836 692 1528
Кубанский научный медицинский вестник № 5 (134) 2012
Кубанский научный медицинский вестник № 5 (134) 2012
На пятом месте в едином спектре заболеваний детей и подростков находились болезни кожи и подкожной жировой клетчатки, которые составили 64,0±4,06% и были представлены пиодермией, стрептодермией и стафилодермией.
В порядке убывания расположились следующие соматические патологии. Болезни глаза и его придаточного аппарата составляли 56,9±3,12%, заболевания уха и сосцевидного отростка — 52,1±3,40%, инфекционные и паразитарные заболевания — 25,3±1,85%.
Следующие заболевания встречались значительно реже, а именно болезни эндокринной системы, расстройства питания и нарушение обмена веществ составили 8,5±7,12%, психические расстройства и расстройства поведения — 8,2±6,86%, болезни системы кровообращения — 6,73±5,53%, новообразования -2,2±1,11%, болезни крови и кроветворных органов -1,9±0,06%.
При проведении медицинских осмотров в образовательных учреждениях, находящихся в экологически благоприятных и условно благоприятных районах Краснодарского края, были получены иные данные.
Так, на первом месте по частоте встречаемости соматической патологии среди детей младшего и среднего школьного возраста также находятся болезни органов дыхания — 283,5±2,23%. В структуре болезней дыхательной системы преобладали острые респираторные вирусные инфекции верхних дыхательных путей, бронхиты и пневмонии.
При сравнении данного показателя с аналогичным в экологически неблагоприятном районе видно, что он имеет в два раза меньшее значение и достоверно ниже (р
Свидетельство о регистрации СМИ Эл № ФС77-52970
Источник: cyberleninka.ru
При каких симптомах пневмонии вызывать врача, а при каких — скорую
Пневмония изматывает кашлем, болью и лихорадкой, а закончиться может дыхательной недостаточностью, сепсисом и даже смертью. Только в России каждый год ею болеют до 1,5 млн человек. Что делать при воспалении лёгких и как от него защититься, выяснил Лайфхакер.

Что такое пневмония
Пневмония — это воспалительное заболевание лёгких. Лёгкие состоят из альвеол — маленьких воздушных камер, которые наполняются воздухом при вдохе и из которых кислород поступает в кровь. Через них же кровь избавляется от углекислого газа. При пневмонии альвеолы заполняются жидкостью или гноем, и больной не может полноценно дышать.
Откуда она берётся
Пневмонию вызывают бактерии, вирусы или вещества, попавшие в лёгкие.
Чаще всего пневмония появляется как бактериальное осложнение после болезни, например после гриппа, когда ослабленный организм не может сопротивляться инфекции.
Воспалением лёгких чаще болеют люди, у которых иммунитет снижен или недостаточно сформирован: дети и пожилые, люди с иммунодефицитами и хроническими заболеваниями.
Симптомы пневмонии, при которых надо вызывать врача
По определённым признакам пневмонию можно отличить от простудных заболеваний и понять, что всё серьёзнее ОРВИ:
- Кашель усилился или появился снова, когда почти прошёл.
- Трудно дышать, поэтому дыхание учащается.
- При дыхании или глубоком вдохе появляется боль в груди.
- При кашле выделяется мокрота жёлтого, зелёного или светло-коричневого цвета.
- Температура тела поднимается выше 38 °С и плохо снижается.
- Кожа сильно бледнеет.
Проявляться могут не все симптомы. Достаточно трёх, чтобы заподозрить пневмонию. В этом случае нужно обязательно вызывать врача.
Симптомы пневмонии, при которых надо звонить в скорую
Если пневмония тяжёлая, выздоравливать нужно под контролем врачей, то есть в больнице. Оценить тяжесть можно по следующим симптомам:
- У больного спутано сознание: он медленно отвечает на вопросы, вяло реагирует на окружающую обстановку, не ориентируется в пространстве.
- Больной часто дышит: делает больше 30 вдохов в минуту.
- «Верхнее» давление снизилось до 90 мм рт. ст.
- «Нижнее» давление меньше 60 мм рт. ст.
Если есть хотя бы два признака, нужно вызывать скорую.
Также пневмония считается тяжёлой, если у больного есть хотя бы один неблагоприятный фактор из списка:
- Возраст старше 60 лет.
- Хронические болезни лёгких.
- Сахарный диабет, почечная недостаточность, недостаточность кровообращения.
- Алкоголизм.
- Истощение.
- Заболевания, которые поражают головной мозг.
Как лечить пневмонию
В первую очередь воспаление лёгких лечится антибиотиками и противовоспалительными препаратами, которые выписывает врач.
Важно соблюдать указания и пить препараты столько, сколько назначено, а не бросать их при первых признаках улучшения. Полный курс нужен, чтобы окончательно уничтожить инфекцию.
Врач же назначит отхаркивающие средства, которые помогут вывести мокроту.
Во вторую очередь пневмония лечится постельным режимом. То есть больной должен лежать, пить много тёплой жидкости (компота или чая).
Из-за пневмонии органы дыхания не справляются со своей работой: они не очищают воздух, не прогревают его и не могут защищать организм от микробов, которые попали на слизистую. Поэтому в комнате больного не должно быть пылесборников: ковров, тяжёлых штор, мягких игрушек, открытых книжных полок.
Обязательно нужно следить за воздухом, которым дышит больной.
Каждый день нужно мыть пол (водой без бытовой химии) и вытирать пыль. В идеале — купить или сделать увлажнитель воздуха и следить за уровнем относительной влажности: она должна быть в пределах 40–60%. Несколько раз в день нужно проветривать комнату: это один из способов дезинфекции воздуха.
В комнате не должно быть слишком жарко, чтобы горячий воздух ещё больше не раздражал дыхательные пути.
Когда больному станет лучше, можно делать дыхательную гимнастику, ходить на массаж и физиотерапевтические процедуры.
Как не заболеть пневмонией
Чем хуже воздух, которым мы дышим, тем выше риск заработать пневмонию. Если вы живёте в промышленном районе, в тесной квартире, если вы или кто-то из близких курит, нужно больше заботиться о профилактике.
Пневмония цепляется к ослабленному организму, поэтому важно вести здоровый образ жизни и не запускать заболевания.
Обычно пневмония — это осложнение другой болезни, поэтому всегда нужно лечиться до конца и не переносить на ногах недомогания и ОРВИ.
Не создавайте условия для развития воспаления лёгких и не уничтожайте симптомы простудных заболеваний, чтобы перетерпеть и поработать:
- Если у вас лихорадка, не пейте ударную дозу жаропонижающего (по крайней мере, пока температура не поднимется выше 38,5 °С), а оставайтесь дома и отдыхайте.
- Если кашляете, не принимайте все подряд противокашлевые средства. Кашель — защитная реакция организма, с его помощью выводится мокрота. И если вы решите заглушить этот рефлекс, то рискуете оставить очаг инфекции в организме.
- Если у вас забит нос и болит горло, не мучайтесь в общественном транспорте, душном офисе и вообще поменьше посещайте места с большим количеством людей. При болезни слизистая дыхательных путей раздражена и не справляется с защитными функциями. Поэтому в любом из перечисленных мест повышается риск поймать лишнюю заразу.
Если вам кажется, что ОРВИ не стоит такого внимания, вспомните, что после пневмонии организм восстанавливается примерно полгода.
Источник: lifehacker.ru
Инфекционная форма пневмонии: как распознать, лечить и предотвратить
Инфекционная пневмония является разновидностью воспаления легких, которая возникает, когда в человеческий организм попадает инфекция бактериального типа. Этими микроорганизмами могут выступать разные бактерии, вирусы, грибы, а также простейшие особи.
Этиологическая картина
Если пневмония протекает в острой стадии, то, как правило, это обусловлено воздействием пневмококковой инфекции. Примерно десять процентов воспалительных процессов приходится на вирусное поражение, как последствие гриппа и простуды.
Инфекции вторичного типа возникают у пациентов, которые вынуждены пребывать постоянно в лежачем положении. При этом наблюдается поражение клебсиеллой, стафилококком и другими микроорганизмами.
На фоне неграмотного приема фармацевтических средств вызывать воспаление легких сегодня стали условно-патогенные бактерии.
Способ передачи
Воспаление легких инфекционной формы характеризуется тремя вероятными путями внедрения в органы дыхательной системы: через верхние органы дыхания, гематогенным и лимфатическим путем.
Инкубационный период напрямую зависит от типа инфекции и варьируется от нескольких часов до двух недель. Всему виной выступают такие причинные факторы:
- ослабление защитных резервов организма;
- появление проблем с целостностью сурфактанта;
- бронхиальная обструкция;
- слабость кашлевого защитного рефлекса;
- продолжительный постельный режим.
Группа риска
Бывает так, что среди целой группы лиц, которые имели контакт с больным человеком, кто-то заражается, а кого-то недуг обходит стороной. Это обусловлено наличием либо же отсутствием факторов, которые оказывают воздействие на возникновение болезни:
- острые инфекции в анамнезе;
- неблагоприятная местность проживания с экологической точки зрения;
- курение, как активное, так и пассивное;
- продолжительное нахождение на холоде;
- алкогольная зависимость и прием наркотических препаратов;
- травмы грудной клетки;
- истощение организма на фоне перенесенной инфекции;
- детский и престарелый возраст;
- обструктивные явления в хронической стадии.
Особенности развития
Прогрессирование воспалительного процесса, клиника патологии и период болезни, будут зависеть от следующих факторов. Это разновидность инфекции, состояние здоровья заболевшего человека, своевременность реакции на развитие недуга.
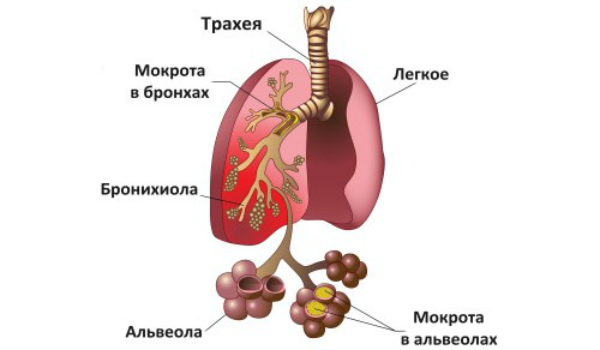
Подхватить такой тип пневмонии можно от больного человека. Опасные микроорганизмы, попадая внутрь человека, попадают дальше в альвеолы, соединительные ткани, органы дыхания. Бактерии вырабатывают продукты своей жизнедеятельности, которые и вызывают сам патологический процесс.
При слаженной работе иммунной системы, инфекция не распространяется дальше легких. Если защитный ответ нормальный, тогда может возникнуть пневмония очаговой формы.
Классическое течение недуга можно разделить на такие типы:
- инкубационный период. Это промежуток времени, который в медицине отчисляется с факта контакта с зараженным человеком до появления первых признаков недуга;
- клиническое течение;
- время угасания симптоматики;
- период реабилитации организма, пораженного заболеванием.
Если у человека слабая иммунная система, или же он не вовремя обратился к специалисту, болезнь, как правило, имеет молниеносное течение. У престарелых лиц проявления могут вовсе отсутствовать либо выражаться вяло. В случае одновременного воздействия перечисленных выше аспектов, увеличивается вероятность возникновения тяжких последствий.
Особенности инкубационного периода
Каждая инфекционная болезнь имеет свой срок, за который происходит активация инфекции и болезнь начинает развиваться. За эти дни возбудитель «знакомится» с новым «хозяином» и начинает свою жизнедеятельность. Человек не догадывается о том, что уже заразился, ведь данный процесс бессимптомный. Если говорить о данной форме патологии, то ее инкубационный период составляет от нескольких дней до недель, в зависимости от общего состояния здоровья.
В период активации микроорганизмов установить диагноз можно с помощью анализа крови или мазка зева. Обычно диагностика проводится людям, относящимся к рисковой категории, когда имеется достоверная информация о взаимодействии с человеком, перенесшим воспаление легких.
Симптоматическая картина патологии

Инфекционная пневмония всегда дает о себе знать повышением температурных показателей и появлением кашля. Характер этого симптома на начальной стадии развития, как правило, сухой. Со временем он трансформируется во влажный тип. Откашливание сопровождается выделением слизи в больших объемах. При интенсивном поражении у детей дают о себе знать такие симптомы, как дыхательная недостаточность, болезненный кашель.
Не существует одного клинического сценария недуга для всех людей. Течение пневмонии инфекционной формы индивидуальное и может сопровождаться лихорадкой, постепенным кашлем и не стремительным увеличением температурных значений, больным горлом, насморком, болезненностью в сердце и т.д.
У новорожденных обычно течение патологии очень тяжелое. Если не предпринять соответствующих лечебных мер, ситуация становится крайне неблагоприятной и может закончиться смертью. Главными признаками общего отравления выступают истощение, потеря интереса к пище, тревожность, проблемы со стулом.
Как определить наличие инфекционного воспаления
Очень часто врачи сталкиваются с ситуациями, когда пневмония у человека в запущенной стадии. Далеко не у всех людей болезнь протекает одинаково и у многих вовсе на первых порах развития может отсутствовать какая-либо симптоматика. Даже если проявления есть, то они больше похожи на ОРВИ.
Для такого недуга, как пневмония, характерно начало с непродуктивного сильного кашля. Вначале он имеет сухой характер, со временем становится мокрым. При этом наблюдается огромное выделение слизистого содержимого.
При наличии сразу нескольких факторов, пневмония может сразу возникать резко, выражая себя яркими признаками дыхательной недостаточности. Если одновременно воспаляется и плевра, то человеку становится очень тяжело дышать.
У пневмонии инфекционного вида нет каких-либо специфических признаков, с помощью которых удается распознать болезнь без вспомогательных диагностических мер. Учитывая возраст пациента, состояние его защитных сил организма в момент инфицирования, клиническое течение может выражаться одним либо несколькими симптомами.
При наличии тревожных признаков следует обращаться к врачу, не откладывая этот вопрос в долгий ящик. Именно пневмония занимает лидирующие позиции по развитию летальных исходов при несвоевременном обращении к доктору.
Чтобы установить верный диагноз, необходимо пройти целый ряд диагностических процедур. У человека будут прослушиваться хрипы. В анализе крови будут видны изменения, говорящие о воспалительном процессе. Как правило, увеличивается скорость оседания эритроцитов, С-реактивный белок.
Сегодня наиболее эффективным методом диагностирования данной болезни считается компьютерная томография. С помощью такой диагностики можно увидеть малейшие изменения.
Чтобы получаемое изображение было лучше, человеку могут вводить специальное вещество в организм. Такая методика диагностики гораздо результативнее рентгенографии или флюорографии, несмотря на то, что до недавнего времени рентген считался самым информативным.
Цифровая методика рентгенографии также позволяет диагностировать недуг. Но не всегда просматриваются незначительные очаги и инфильтраты.
Компьютерную диагностику можно также проводить и детям. Контрастное вещество подбирается в минимальных концентрациях.
Терапевтическая тактика
Ни в коем случае не следует даже делать попытки лечить пневмонию в домашних условиях с помощью народных средств. Если вы в действительности желаете выздороветь, вам следует обращаться к доктору сразу после появления первой симптоматики. При легком течении, врач принимает решение о возможности лечения амбулаторно. Человек должен строго придерживаться принципов постельного режима и соблюдать все врачебные предписания.

Так как характер пневмонии инфекционный, ее нужно лечить антибактериальными препаратами.
Фармацевтические средства подбираются с учетом возбудителя, самостоятельный их прием нецелесообразен. Помимо этого, прописываются средства с отхаркивающим действием. Нужно больше пить воды, чаев, компотов. Употреблять травяные настои для лечения следует только после консультации с доктором.
Методики физиотерапии, иглоукалывание, могут применяться только в том случае, если человек пребывает на стадии восстановления после болезни. Все эти манипуляции целесообразно проводить лишь по согласованности с доктором.
Дети, пожилые люди и все ослабленные лица должны лечиться стационарно. Не важно, тяжелая симптоматика у них наблюдается, или нет. Может понадобиться внутривенное введение антибактериальных средств или проведение искусственной вентиляции легких.
Меры предупреждения
Чтобы исключить развитие недуга, нужно выполнять следующее:
- укреплять защитные силы организма;
- отказаться от пагубных привычек;
- избегать большого скопления народа во время эпидемий;
- не взаимодействовать с больными;
- вовремя обращаться к доктору при простудных патологиях;
- делать профилактические прививки.
Нужно осознавать, что инфекционная форма заболевания может закончиться для человека не только тяжелыми осложнениями, но и привести к смерти. Чтобы быстрее выздороветь и забыть о страшном диагнозе, следует решать проблемы по мере их поступления, то есть вовремя обращаться к врачам.
Автор публикации: Анна Умерова
Источник: astmania.ru
Признаки пневмонии у ребенка двухлетнего возраста

Пневмония – тяжелое инфекционное заболевание. Оно поражает ткани легких и приводит к ограничению их дыхательной функции. Чтобы избежать осложнений и необратимых последствий, необходимо поставить диагноз как можно раньше, что у детей бывает весьма непросто.
Они не всегда предъявляют характерные жалобы, и воспаление легких у них легко можно спутать с обычной простудой. Чтобы не упустить ценное время, нужно четко знать признаки пневмонии у ребенка 2 лет, уметь их определять и при их появлении тут же записываться к врачу.
Что такое пневмония
Пневмония – это воспалительное заболевание инфекционного характера, поражающее альвеолы в легочной ткани. При этом в них скапливаются слизь и гной с продуктами жизнедеятельности бактерий.
Так как именно в этих структурах осуществляется основной газовый обмен, нарушение их функционирования приводит к постепенному развитию дыхательной недостаточности. Ее тяжесть и выраженность зависят от объема пораженной ткани и стадии патологии.
Односторонний процесс всегда легче переносится, чем двусторонний (см. Двухсторонняя пневмония: опасность заболевания и оптимальные методы лечения). А самым легко поддающимся лечению вариантом является очаговая пневмония, так как при ней поражается только небольшой участок легкого.
Проблема в том, что инфекционный процесс может распространятся на окружающие ткани при неправильном лечении или при его отсутствии, поэтому очень важно выявить болезнь на ранней стадии и сразу же обратиться к врачу.

Причины пневмонии у детей
Пневмонию вызывают различные инфекции – бактерии, вирусы, простейшие, грибы и даже гельминты (см. Наиболее распространенные возбудители пневмонии). Чаще всего это заболевание развивается как осложнение простудных болезней – ларингита, фарингита, бронхита, ОРВИ, гриппа и др.
Такое нередко происходит, когда родители пытаются вылечить простуду самостоятельно и не обращаются к врачу. В результате пропускают начало развития воспаления легких и упускают возможность купировать болезнь на ранней стадии.

Развитию пневмонии у детей способствуют:
- анатомические особенности (широкие и короткие трахея и крупные бронхи, узкие мелкие бронхи и др.);
- физиологические особенности (недостаток сурфактанта в легких и сниженная эластичность тканей, не до конца развитая иммунная защита и др.);
- снижение иммунитета вследствие заболеваний или частого контакта с болеющими детьми (посещение детского сада, кружков, крупных магазинов и др.);
- длительное горизонтальное положение у совсем маленьких детей, так как оно способствует застойным явлениям в легких;
- проживание в экологически неблагоприятных районах (с загрязненным или загазованным воздухом).
Из-за анатомических и физиологических особенностей дети больше взрослых подвержены распространению инфекций из верхних дыхательных путей в нижние и развитию пневмонии.
Как проявляется пневмония у маленьких детей
Пневмония у малышей имеет свои особенности. Не всегда ребенок может озвучить четкие, характерные этому заболеванию, жалобы, так как часто сам не понимает, что его беспокоит, знает не все слова и четко не говорит. Но есть определенные признаки воспаления легких у детей 2 лет, по которым можно заподозрить начало данной патологии.
К ним относятся:
- слабость и сонливость;
- беспричинные капризы;
- плохое настроение;
- повышение потливости;
- снижение аппетита.

На фоне этих общих симптомов повышается температура. Не всегда она будет сразу очень высокой. Пневмония чаще начинается с субфебрильной лихорадки, и только по мере прогрессирования столбик на градуснике может достигать цифр в 39 градусов и выше.
Затем присоединяются симптомы со стороны дыхательной системы:
- одышка;
- учащенное дыхание;
- отставание одной стороны грудной клетки от другой в дыхательных движениях;
- кашель;
- побледнение кожных покровов из-за начинающей дыхательной недостаточности.
У некоторых детей появляется симптоматика со стороны желудочно-кишечного тракта – тошнота, рвота, боли в животе, диарея. Это редкий, но важный признак заболевания.
Рвота может быть вызвана не только несварением пищи, но и скоплением мокроты, которую малыш проглатывает. Поэтому важно обращать внимание на ее характер. Это поможет установить правильный диагноз.

Диагностика пневмонии у детей
При появлении выше упомянутых признаков нужно обязательно обратиться в больницу. Цена самолечения может оказать слишком высока в данной ситуации, поэтому не стоит рисковать здоровьем ребенка.

Грамотный врач знает, как проявляется пневмония у детей 2 лет, и сможет быстро установить правильный диагноз и прописать эффективное лечение. С целью уточнения заболевания он назначит необходимые анализы (исследование крови, мочи и мокроты) и проведет аускультацию для выявления хрипов в легких.
Окончательно подтвердить пневмонию можно только с помощью рентгенографии легких. Это исследование не самое безопасное для детей, и родители часто пугаются излучения при его проведении. Но выбора нет – пневмония гораздо опаснее облучения при рентгене.

Как вылечить пневмонию у ребенка
Маленьких детей (до 3 лет) с подозрением на пневмонии госпитализируют в стационар для обследования и лечения. Также обязательной госпитализации подлежать дети с недостаточным весом, сопутствующими хроническими или врожденными заболеваниями, при наличии осложнений и проживающие в неблагоприятных социальных условиях. Дети старше трех лет при отсутствии выше перечисленных показаний могут лечиться дома.
Так как причиной воспаления в легких является инфекция, основой лечения становятся антибактериальные препараты. Дополнительно назначают общеукрепляющие мероприятия и разжижающую мокроту терапию.
Антибиотикотерапия у детей
Маленьким детям лучше применять антибиотики при пневмонии в суспензии или сиропе, так как они сладкие и легче проглатываются за счет нежной консистенции.
В такой форме выпускают:
- Амоксициллин;
- Аугментин;
- Супракс;
- Зиннат;
- Панцеф;
- Клацид и др.
Наиболее часто используемые у детей антибиотики представлены на фото ниже.

При лечении этими препаратами обязательно нужно соблюдать назначенную дозировку и длительность применения. Даже если все основные симптомы разрешились в первые дни, нельзя прекращать прием лекарства досрочно. Заболевание может развиться с новой силой, но бактерии к антибиотику окажутся устойчивыми, и победить их с помощью данного препарата уже не удастся.

При антибактериальной терапии инструкция требует обязательного назначения пробиотиков с целью защиты полезных бактерий. Это поможет избежать дисбаланса кишечной микрофлоры и предотвратить диспепсические расстройства.
Улучшение дренажной функции
Для более быстрого очищения легких от бактерий и мокроты нужно улучшить их дренажную функцию. У детей постарше для этого можно применять отхаркивающие и муколитические средства. Они способствуют разжижению мокроты и более легкому ее отхождению. Но малыши не смогут эффективно ее откашлять, поэтому у них подобные препараты применять запрещено.
Деткам до 2 лет будет достаточно обильного теплого питья и легкого массажа грудной клетки с постукивающими движениями. Такие меры помогут снизить вязкость мокроты и ускорить ее выделение при кашле. Подробнее об улучшении дренажной функции бронхов без лекарств можно узнать из видео в этой статье.
Общеукрепляющие мероприятия
Для поддержания иммунной системы деткам постарше рекомендуется полноценное питание, богатое свежими овощами и фруктами. Детям на грудном вскармливании необходимо придерживаться его до полного восстановления после болезни. Иммунные клетки мамы с молоком перейдут к ребенку и помогут быстрее справиться с инфекцией.
Всем малышам необходимы прогулки на свежем воздухе или регулярные проветривания комнаты в зависимости от самочувствия и ситуации. С температурой лучше остаться дома, после стихания острых явления можно смело гулять.

Как предотвратить развитие пневмонии у детей
Для того, чтобы предотвратить развитие пневмонии у маленьких детей, нужно ответственно относиться к их здоровью, особенно, при возникновении простудных заболеваний. Не стоит водить ребенка в садик и другие общественные места, если он пожаловался на свое самочувствие.
Это может быть признаком начинающейся простуды. В такие моменты иммунитет уже снижен, и малыш легко может заразиться любыми инфекциями от других взрослых и детей.
Если у ребенка выявили простудное заболевание, нужно тщательно выполнять все рекомендации врача, чтобы не допустить распространения инфекции. И после выздоровления не спешить с посещением садика, так как иммунная система восстанавливается не сразу.
В холодное время года не стоит посещать с ребенком общественные места, если в городе распространяется эпидемия. О таких обстоятельствах обычно сообщают в новостях и предупреждают врачи в поликлинике. Лучше прислушаться к ним и больше времени проводить дома.

Обязательно нужно следить за питанием ребенка, заниматься его закаливанием, одевать малыша по погоде, не допуская переохлаждения или перегрева. Это поможет поддерживать защитные силы организма на хорошем уровне и снизить риск инфекционных болезней.
Пневмония – серьезное заболевание, которое может привести к тяжелым осложнениям, если не начать лечить его вовремя. Очень важно суметь определить его на ранних стадиях. Особенно сложно сделать это у маленьких детей, которые еще толком не говорят и не могут объяснить, что их беспокоит. Поэтому нужно знать признаки пневмонии у ребенка двух лет, чтобы вовремя успеть принять меры в случае начала этого заболевания.
Источник: upulmanologa.ru
Автореферат и диссертация по медицине (14.00.09) на тему: Особенности бронхолегочной патологии у детей в регионах экологического неблагополучия

Автореферат диссертации по медицине на тему Особенности бронхолегочной патологии у детей в регионах экологического неблагополучия
На правах рукописи
ДОРОХОВА Наталия Федоровна
ОСОБЕННОСТИ БРОНХОЛЕГОЧНОЙ ПАТОЛОГИИ У ДЕТЕЙ В РЕГИОНАХ ЭКОЛОГИЧЕСКОГО НЕБЛАГОПОЛУЧИЯ
АВТОРЕФЕРАТ диссертации на соискание ученой степени доктора медицинских наук
На правах рукописи
ДОРОХОВА Наталия Федоровна
ОСОБЕННОСТИ БРОНХОЛЕГОЧНОЙ ПАТОЛОГИИ У ДЕТЕЙ В РЕГИОНАХ ЭКОЛОГИЧЕСКОГО НЕБЛАГОПОЛУЧИЯ
АВТОРЕФЕРАТ диссертации на соискание ученой степени доктора медицинских наук
Работа выполнена в Ордена Ленина и ордена Трудового Красного Знамени научно-исследовательском институте педиатрии Российской АМН
доктор медицинских наук, профессор В. К. Таточенко доктор медицинских наук, профессор А. А. Ефимова
доктор медицинских наук, профессор С. Ю. Каганов доктор медицинских наук, профессор И. И. Балаболкин доктор медицинских наук, профессор И. Б. Резник
Российский государственный медицинский университет
Защита диссертации состоится $ 1995 г
в часов на заседании диссертационного совета Д 001.24.01 в Научно-исследовательском институте педиатрии Российской АМН
по адресу: 117963 ГСП-1 Москва, Ломоносовский пр., 2/62.
С диссертацией можно ознакомиться в библиотеке НИИ педиатрии Российской АМН.
Автореферат разослан в
‘ у ‘ отечественных и зарубежных. Диссертация
иллюстрирована (£> 3 таблицами и рисунками.
МАТЕРИАЛЫ И МЕТОДЫ ИССЛЕДОВАНИЯ Обследование проводилось в течение 1990-1995 гг. в Октябрьском, Первомайском районах г. Москвы и в 5 районах города Мытищи (городских и сельских).
На первом этапе нами было проведено эпидемиологическое исследование, позволившее на популяционном уровне выявить и оценить роль эндогенных и экзогенных факторов формирования рецидивирующих бронхолегочных заболеваний. Для этой цели мы использовали на первом этапе анкету ВОЗ для детей, имеющих респираторные жалобы, а затем анкету эпидобследования. Автором были проанкетированы и обследованы все дети (5600 детей), участвовавшие в исследовании с 1990 по 1995 гг.
Анкета эпцдобследования, разработанная сотрудниками НИИ педиатрии РАМН (лабораторией эпидемиологии детских болезней — руководитель проф. А. А. Ефимова) совместно с клиническими подразделениями института была использована на первом этапе скрининга детей по единой программе с применением унифицированных критериев диагностики.
Трехэтапное сплошное обследование организованного контингента детского населения промышленных районов г. Москвы и подмосковного г. Мытищи, включало: скрининг бронхолегочных заболеваний, углубленное обследование, отобранных на 1-м этапе детей, в поликлиническом отделении НИИ педиатрии РАМН и оказание им лечебной и консультативной помощи, обследование и лечение детей, страдающих бронхолегочными заболеваниями, в стационаре института.
При этом в каждом районе, с учетом экологической обстановки, были выделены «чистые» и «грязные» зоны, по данным материалов городских СЭС.
В первом районе г. Мытищи, условно названном промышленным регионом, расположены заводы «Химволокно», механический, машиностроительный, «Вторчермег», «Стройпластмасс». В этой зоне в атмосферном воздухе из исследованных 95 показателей загрязнения 21 превышали ДЦК в 2-8 раз, что составило величину суммарного гигиенического показателя (К сум) в пределах от 20 до 40.
Во втором районе г.Мытищи, условно названном чистым городским регионом, практически отсутствуют крупные промышленные предприятия, в «чистом» районе (К сум) не превышал 5.
Третий — сельский, наиболее благоприятный по экологической ситуации расположен в лесной зоне Мытищинского района (села Марфино, Федоскино, Жестово, Протасово). Эта зона выбрана нами в качестве контрольной.
Четвертый — городской район Юго-Западного округа Москвы, зона Ленинского проспекта, где располагается мало промышленных предприятий, однако движение автомобильного транспорта характеризуется большой интенсивностью.
Пятый — городской район Северо-Восточного округа Москвы (Гольяново). Вблизи данного района расположен крупный лесной массив- Измайловский парк.
Нами был также проведен анализ уровней заболеваемости бронхолегочной патологии по данным обращаемости за медицинской помощью в обследованных районах и сопоставлении с данными массового обследования детей.
ОПРЕДЕЛЕНИЕ ФОРМ ПАТОЛОГИИ
Проведение эпидемиологического обследования предусматривало четкое определение форм патологии, частота которых в популяции будегг использована в качестве зависимого переменного. У детей достаточно четкими критериями характеризуются лишь наиболее часто встречающиеся острые заболевания (ОРВИ,
бронхит, пневмония) и некоторые хронические: : . . » — ■______»
•. .. Для целей данного исследования дети классифицировались
как часто болеющие при наличии у них 6 и более ОРЗ в год.
Согласно, действовавшей до 1995 г. классификации для постановки диагноза рецидивирующего бронхита требуется минимум 2 года («не менее 3 бронхитов в год в течение 2 лег»), так что дети с 2-4 бронхитами не будут учитываться с этим диагнозом, хотя они обычно составляют значительную часть контингента часто болеющих детей (ЧБД), причем, как показали наши исследования, истоки этого заболевания лежат в раннем возрасте.
Согласно принятой в 1995 г. классификации, бронхитом называется воспалительное заболевание бронхов различной этиологии (инфекционной, аллергической, физико-химической). Критериями диагностики бронхита являются кашель, сухие и разнокалиберные влажные хрипы, рентгенологически — отсутствие инфильтративных или очаговых изменений в легочной ткани. Для целей данного исследования мы выделяли следующие формы бронхитов. Острый бронхит: бронхит, протекающий без признаков бронхиальной обструкции; острый обструкгивный бронхит, бронхиолит — бронхит, протекающий с синдромом бронхиальной обструкции, для бронхиолита характерно обилие мелкопузырчатых хрипов и дыхательная недостаточность, для обструкгивного бронхита — свистящие хрипы. В отличие от взрослых контингентов, у детей не доказано наличия хронического бронхита или сходных процессов (обозначаемых как хроническая обструетивная болезнь легких). Рецидивирующий бронхит (РБ), достаточно часто встречающийся в дошкольном возрасте, некоторыми авторами отождествляется (или, по крайней мере, сравнивается) с хроническим бронхитом взрослых, хотя для такого подхода нет убедительных данных. Рецидивирующим бронхитом называется бронхит без явлений обструкции, эпизоды которого повторяются 2-3 раза в течение 1-2 последующих лет на фоне ОРВИ. Эпизоды бронхита характеризуются длительностью клинических проявлений в
течение 2 и более недель. Рецидивирующим обструктивным бронхитом (РОБ) называется обструктивный бронхит, эпизоды которого повторяются на фоне ОРВИ. В отличие от бронхиальной астмы обструктивные эпизоды не имеют приступообразного характера и не развиваются в ответ на воздействие неинфекционных аллергенов.
Детям в возрасте до 4 лет при наличии в анамнезе эпизодов бронхиальной обструкции ставили диагноз рецидивирующий обструктивный бронхит (РОБ) в тех случаях, когда эти эпизоды имели четкую связь с вирусной инфекцией и не имели характера астматического приступа.
В более старшем возрасте мы использовали диагноз «астматический бронхит» (АБ), если эпизоды обструкции не имели характера приступа, или «бронхиальная астма» (БА) при типичной ее картине.
Использование такой клинической терминологии (при всем том, что астматический бронхит является формой бронхиальной астмы, а среди детей с рецидивирующим обструктивным бронхитом у многих он является дебютом астмы) мы считали оправданным в эпидемиологическом исследовании, поскольку объединение этих форм в одну могло бы скрыть ряд закономерностей. Очевидно, что сумма показателей распространенности этих 3 форм может рассматриваться как приближенная оценка показателя распространенности бронхиальной астмы, который используется в большинстве эпидемиологических исследований, выполненных на основании анкетного опроса в странах Европы, США, Австралии и т.д.
Оправдывает раздельный учет РОБ, АБ и БА и различия в прогнозе этих форм: так, за время наблюдения мы не имели тенденции к выздоровлению у детей с астмой, тогда как на фоне лечебно-реабилитационных мероприятий 54% детей с рецидивирующим обструктивным бронхитом перестают болеть в возрасте старше 4 лет, а еще 37% — в более позднем возрасте, так что суммарный процент выздоровления превышает 90. Устойчивая ремиссия достигается и у 80% детей с астматическим бронхитом.
Именно рецидивирующий бронхит, рецидивирующий обструктивный бронхит и астматический бронхит явились теми формами, частота которых существенно различалась в разных по экологии зонах.
В работе были использованы иммунологические, аллергологические и инструментальные методы исследований.
ИЗУЧЕНИЕ ФУНКЦИИ ЛЕГКИХ
Исследование функции внешнего дыхания, реоэнцефалография и электрокардиография проведены в лаборатории функциональной диагностики (руководитель — проф. И.С. Ширяева).
Изучение функции легких включало: метод флоуметрии (компьютерной пневмотахографии) и метод определения бронхиального сопротивления (открытый метод прерывания потока), метод бодиплетизмографии (табл. 1).
Компьютерная пневмотахография проводилась на приборах «Пневмоскрин» фирмы «Е§ег» (ФРГ) и «Этон-01» совместного советско-болгарского производства. Регистрировались кривые «поток-объем» форсированного выдоха жизненной емкости легких (ФЖЕЛ).
1) объемные параметры ФЖЕЛ И ЖЕЛ — максимальное количество выдыхаемого воздуха;
2) скоростные показатели: объем форсированного воздуха за 1 сек (ОФВ1), пиковая скорость выдоха (ПСВ), максимальные объемные скорости потока при 25%, 50%, 75% выдохнутого объема (МОСм, МОС50, МОС75), средние значения скоростей потока в интервалах потока (МОС25-75, МОС75-83);
3) временные показатели: общее время выдоха (ТВЫд) и среднее транзитное время (СТВ);
4) интегральный показатель — площадь кривой «поток-объем» ФЖЕЛ (Авыд).
Измерение общего бронхиального сопротивления проводилось на приборе
«Бронхоскрин» фирмы «Е§ег» (ФРГ). Прибор позволяет дозировать аэрозоль и поэтому использовался для проведения проб на бронхиальную гиперреактивность.
Ингаляционные провокационные пробы проводились 0,1% раствором дигидрохлорида гистамина дозированно (совместно с к.м.н. В.С.Реуговой). Изменение проходимости бронхов каждый раз регистрировались по показателям бронхиального сопротивления и по параметрам кривой «поток-объем». При положительном результате пробы проводилась ингаляция бронходилятатора (сальбутамола) для восстановления бронхиальной проходимости.
Исследование функции внешнего дыхания
№ Методы Приборы Показатели Количество исследований
1 Флоуметрия «Этон-01» ОФВЬ МОС25, MOCso, МОС75 дети-1800 родители-128
2 Флоумегрия Пневмоскрин «Еяег» ФРГ ОФВи МОС25, MOCso, МОС75 дети-1020 родители-78
3 Исследование бронхиальной Бронхоскрин ‘^ег» ФРГ Гистаминовая проба с дети-744 родители-60
гиперреактивносги Пневмоскрин «Еёег» ФРГ определением ОФВи MOC2J, МОС50, МОС75
4 Бодиплетизмография Бодитест «Едег» ФРГ дети-57 родители-28
5 Исследование бронхиального сопротивления Бронхоскрин «Е§ег» ФРГ дети-60 родители-15
6 Фармакологическая проба с сальбутамолом «Этон-01» Пневмоскрин «Е§ег» ФРГ Бронхоскрин «Ейег» ФРГ Ингаляция с сальбутамолом ОФВь МОС25, МОС30, МОС75 дети-630 родители-60
С целью изучения возможных гемодинамических сдвигов у 20 здоровых детей и 18 детей с бронхолегочной патологией исследовались показатели мозговой гемодинамики.
Для определения общего IgE использовался радиоиммунный метод (RAST) у 30 детей в каждом регионе с различной экологической обстановкой. Исследование проводилось в лаборатории микробиологии и иммунологии НИИ педиатрии РАМН (зав. лабораторией проф. В.В. Ботвиньева).
Аллергологическое обследование детей проводилось с использованием кожных проб с неинфекционными аллергенами.
Ультразвуковое исследование органов брюшной полости, сердца и рентгенограмма легких у детей проведены в лаборатории ультразвуковой диагностики НИИ педиатрии РАМН (руководитель — проф. И.В. Дворяковский).
В настоящее время значительный интерес исследователей соматических заболеваний у детей обращен на изучение психологических факторов, влияющих на их
течение и лечение. Задачей этого этапа работы было оценить информативность жалоб родителей с разным уровнем тревожности в сопоставлении с данными объективных исследований и изучить отношения «мать-дитя» как источника эмоционального реагирования ребенка на соматические недуги и способы борьбы с ними. Проводилось изучение влияния собственных переживаний и представлений матери, полученных ею в детстве, и передачу представлений своему ребенку в норме и при заболеваниях бронхолегочной системы.
Эта часть работы проводилась совместно с сотрудниками факультета психологии МГУ им. Ломоносова (кафедра нейро- и патопсихологии — проф. В.В. Николаева).
Были использованы следующие методики:
клиническая беседа с матерью;
беседа-разговор с ребенком о его представлениях о «болезни-здоровье»;
тест Розенцвейга и рисуночный тест «материнские стереотипы» (для мам и
тест Люшера и ЦТО (для мам);
опросник родительского отношения Варги-Столина (для мам);
методика «Незаконченные предложения» и свободное сочинение «Мой ребенок» (для мам);
проективные рисуночные тесты: «Несуществующее животное» (для мам и
модифицированные методики Дембо-Рубенштейна для исследования самооценки (для детей).
Были исследованы пары мать-ребенок (6-8 лет) 3 групп: 52 пары (здоровые дети), 24 пары — дети с бронхиальной астмой и 17 пар — дети с частыми респираторными заболеваниями
Результаты исследований обработаны методами математической статистики (Урбах В. И., 1964, Лакин Г. Ф., 1968, Львовский Е. Н., 1982) путем расчета среднего арифметического (М), среднеквадратичного отклонения (5), средней арифметической ошибки (ш), коэффициентов асимметрии (А), эксцесса (Е) и корреляции (г). Все данные проверены на нормальность распределения.
Математическую обработку полученных результатов проводили на персональной ЭВМ ШМ РС методами статистического и корреляционного анализа с помощью математических пакетов «51а1^арЫсз».
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ И ИХ ОБСУЖДЕНИЕ
РЕСПИРАТОРНАЯ ЗАБОЛЕВАЕМОСТЬ ПО ДАННЫМ ОБРАЩАЕМОСТИ И
Мы сопоставили острую респираторную заболеваемость детей в г. Мытищи за пять лет раздельно для жителей более и менее экологически неблагоприятной зоны. Эти показатели составили 1108 на 1000 для «грязной» и 1080 для «чистой» зоны. Тем самым мы подтвердили факт отсутствия взаимосвязи между степенью загрязнения воздуха и острыми респираторными заболеваниями, последние отражают особенности циркуляции вирусов и степень частоты контакта детей между собой и со взрослыми (АГ.Чучалин, 1989 и А.Г.Хоменко, 1990).
Связь экологических факторов с хронической бронхолегочной заболеваемостью взрослых хорошо известна, причем наряду с «неспецифическими» формами, такими, как хроническая обструктивная болезнь легких, есть данные и по более четко очерченной патологии, такой, как рак легкого (бензопирены), мезотелиома (асбест), силикоз (неорганическая пыль) и др.
В детском возрасте хронические нагноительные процессы в легких (например, хроническая пневмония) связаны с неблагоприятными исходами острых процессов и/или пороками развития легочных структур и наследственными заболеваниями, такими как муковисцидоз. И хотя теоретически можно себе представить отягощающее влияние поллютантов на развитие этих процессов, конкретные данные получить очень трудно ввиду низкой частоты этих заболеваний (порядка 0,2-0,4 на 1000).
В г. Мытищи с 30000 детского населения выявлено 7 больных хронической пневмонией и 3 — муковисцидозом, что, естественно, не позволяет делать каких либо достоверных выводов. При проведении массового обследования мы не выявили неучтенных больных с этой патологией.
РЕЦИДИВИРУЮЩИЕ БРОНХОЛЕГОЧНЫЕ ЗАБОЛЕВАНИЯ И ЭКОЛОГИЯ
Исследование влияния неблагоприятных экологических условий на распространенность рецидивирующих бронхолегочных заболеваний изучалась нами в г.Мытищи по методике, описанной выше. Всего было осмотрено 4179 детей в возрасте от 3 до 15 лет.
Эти данные сопоставляли с результатами массовых осмотров детей в 2 районах г.Москвы. В районе Ленинского проспекта осмотрено 1171 ребенка в возрасте от 3 до 15 лет; этот район является экологически неблагополучным, основная масса детей проживает вдоль большой автомагистрали. Другой район — Гольяново, расположен на самой окраине Москвы и относится к зонам наименьшего загрязнения в городе. Здесь были осмотрены 250 детей в возрасте 3-6 лет.
В сельской местности Мытищинского района Московской области — селах Марфино и Протасово, не имеющих каких либо источников загрязнения внешней среды, — нами осмотрены 578 детей в возрасте 3-15 лет.
При сопоставлении двух зон с разной экологией важно проведение стандартизации по всем возможным смешивающим факторам. Включение в анкеты соответствующих вопросов позволило нам, с одной стороны, рассчитать степень взаимосвязи того или иного фактора с определенным видом патологии, а, с другой -изучить распространенность этих факторов в каждой из зон. Такие сопоставления проведены по 14 факторам.
Результаты анализа показали, что «грязная» и «чистая» зоны Мьггищ ни по одному из этих факторов не имели значимых различий. Так, соответственно, среднее число членов семьи составило 3,96 и 3,83, средний индекс плотности (число комнат/число членов семьи) составил 0,63 и 0,64, пассивное курение отмечено в 22 и 27% семей, злоупотребление алкоголем — в 7 и 6%, неполная семья — в 13 и 12%, мертворождения у матери — в 10 и 12%, асфиксия или родовая травма — в 11 и 12% и т.д.
На рис. 1, 2, 3, 4 представлена распространенность рецидивирующих заболеваний, полученная на основании сплошного обследования детских учреждений трех районов г.Мытищи. Как видно из этих данных, распространенность частых респираторных заболеваний и, особенно, рецидивирующего бронхита, а также
астматического бронхита существенно выше в «грязном» районе по сравнению с «чистым», особенно в группе дошкольников.
Весьма интересно повозрастное распределение данных, которое резко различается в «чистой» и «грязной» зонах.
120 -г 100 ■ -80 -60 — • 40 ■ • 20 + 0
^Промышленный городской район ЕЭЧистый городской район □ Сельский район
Рис.1 Распространённость частых острых респираторных заболеваний у детей по результатам сплошного осмотра организованных детей г.Мытищи (на 1000 детей соответствующего возраста).
[ИПромышленный городской район ЕЗЧистый городской район РСельсккй район ‘Рис.2 Распространённость рецидивирующего бронхита у детей по результатам сплошного осмотра организованных детей г.Мьгтищи (на 1000 детей соответствующего возраста).
] ВПромышленный городской район В Чистый
район □ Сельский район
Рис.3 Распространённость астматического бронхита у детей по результатам сплошного осмотра организованных детей г. Мытищи (на 1000 детей соответствующего возраста).
3-6 лет 7-8 лег 9-14 лет
НПродашта^городрсойрвйон НЧсшйгорояжшрсйэн ПСйТьшйрайж
Рис-4 Распространённость бронхиальной астмы у детей по результатам сплошного осмотра организованных детей г. Мытищи (на 1000 детей соответствующего возраста).
Для детей, проживающих в благоприятном по экологическим характеристикам районе типично увеличение распространенности всех форм при переходе от
дошкольного к раннему школьному возрасту, причем в наибольшей степени это выявляется в отношении рецидивирующего бронхита.
В следующей возрастной группе происходит 2-3-кратное уменьшение этих показателей, а частая респираторная заболеваемость перестает регистрироваться.
В загрязненном районе динамика этих показателей иная: они имеют наибольшее значение в дошкольном возрасте для всех 4 форм, снижаясь для рецидивирующего и астматического бронхита почти в 2 раза, а для частой респираторной заболеваемости — всего на 1/4. В следующей возрастной группе уменьшение распространенности всех форм, кроме бронхиальной астмы, выражено еще в большей степени (в 3-8 раз).
Данные по «грязному» московскому району (район Ленинского проспекта) практически совпадают с данными по «грязному» району Мытищ — как в абсолютном выражении, так и в отношении возрастной динамики распространенности отдельных форм бронхолегочной патологии. В Москве, однако, регистрируется существенно большая распространенность бронхиальной астмы у детей старше 7 лет. В «чистом» московском районе распространенность всех форм у дошкольников сходна с таковой в «чистом» районе Мытищ.
В сельской местности распространенность частых ОРВИ и рецидивирующего бронхита в возрасте 3-6 лет втрое ниже, чем в «чистой» зоне Мытищ, увеличиваясь в б раз в следующей возрастной группе почти до уровня «чистой» зоны и резко снижаясь в возрасте после 9 лет.
Приведенные данные позволяют сделать ряд заключений.
Различия в распространенности рецидивирующего и астматического бронхита (в меньшей степени частой респираторной заболеваемости) в более и менее благоприятных с экологической точки зрения районах выражены практически только у дошкольников. В возрасте 7-8 лет эти различия сглаживаются, возможно, за счет повышения респираторной заболеваемости в первых классах у детей, не имевших до этого большого числа контактов.
Распространенность бронхиальной астмы в двух районах не отличается. Возможные причины этого отличия будут освещен нами ниже. Наше исследование, как и многие другие показало, что бронхиальная астма протекает в условиях загрязнения атмосферного воздуха значительно тяжелее, чем в чистой зоне, с более частыми и тяжелыми приступами.
Различия в возрастной динамике распространенности рецидивирующего и астматического бронхита в районах с более и менее благоприятной экологией, с нашей точки зрения, подтверждают роль экологических факторов в их развитии. Конечно, большинство обострений бронхитов связано с ОРВИ, однако этим нельзя объяснить выявленные различия, поскольку респираторная заболеваемость в двух районах отличалась нерезко.
С другой стороны, если допустить связь рецидивов бронхита с постоянным раздражающим действием поллютантов на слизистую бронха как с потенцирующим фактором, становится понятным более раннее развитие рецидивов бронхита и их большая частота в «грязной» зоне.
К школьному возрасту и в «чистом» районе накапливается больше детей, у которых регистрируются повторные эпизоды бронхита, что и определяет повышение уровня распространенности, отмеченное нами. У детей из «грязной» зоны, напротив, число «постоянно кашляющих детей» начинает снижаться, причем это снижение логично связать с ускоренным включением адаптационных механизмов, «подавляющих» клинические проявления, если не саму предрасположенность к бронхиту, о чем речь будет идти ниже.
Так или иначе, наши данные позволяют считать частоту рецидивирующих заболеваний органов дыхания (кроме бронхиальной астмы) у детей дошкольного возраста чувствительным индикатором экологического неблагополучия.
БРОНХИАЛЬНАЯ ПРОХОДИМОСТЬ И ЭКОЛОГИЧЕСКИЕ ВЛИЯНИЯ
Изучение экологических влияний на функцию внешнего дыхания детей сопряжено с рядом чисто методических сложностей — поскольку наиболее надежные методики требуют волевых усилий обследуемого, они выполнимы лишь у детей в возрасте старше 5-6 лет. Поэтому такие исследования мы проводили у школьников.
Другая проблема — исключение возможных влияний на дыхательную функцию иных факторов. Прежде всего, это респираторные заболевания, как острые, так и рецидивирующие; известно, что и те и другие сопровождаются большим или меньшим ограничением дыхательной функции, которое способно исказить результаты.
В отношении острой патологии решение лежит на пути исключения из обследования детей, недавно перенесших ОРВИ или бронхит. В нашем исследовании мы не брали детей, имевших в течение последнего месяца респираторные симптомы.
Обоснованность исключения из исследования детей с рецидивирующими заболеваниями менее однозначна, поскольку сам процент таких детей, как бьио показано выше, зависит от экологических условий.
Мы, тем не менее, исключали таких детей, поскольку нас интересовал вопрос о «чистом» воздействии загрязнения воздушной среды на проходимость бронхов, т.е. о влиянии, которое не опосредуется развитием клинически определяемой патологии дыхательной системы.
На первом этапе нами было обследовано 138 детей, проживающих в «грязной» зоне Мытищ, и 108 детей в «чистой» зоне. Из их числа были исключены дети, перенесшие недавно острое респираторное заболевание, а также страдающие рецидивирующим бронхитом или астмой.
Результаты проведенного исследования представлены в табл. 2. Как видно из этой таблицы, по ряду показателей отличия между средними у детей из двух зон достоверны, хотя, в большинстве случаев, нерезкие (менее 10%). Это относится, прежде всего к показателям объемной скорости потока выдоха при 50-75%, что считается свидетельством изменений главным образом мелких и средних бронхов у детей.
Показатели функции внешнего дыхания (% от должной) у детей в двух зонах Мытищ (п = 246)
Показатели флоуметрии %Д «Чистый» район «Грязный» район Р
ФЖЕЛ 101,4 1,295 99,6 1,345
ОФВ1 99,9 1,440 96,3 1,160 4 лет) 21/27 77,7 5/40 12,5
Бронхиальная астма 31/37 83 3/39 7,6
ВСЕГО 86/111 77,4 47/151 31,1
р в промышленных районах, что свидетельствует о возможной зависимости этого показателя от степени загрязнения окружающей среды.
4. В промышленном районе частые респираторные вирусные заболевания у детей составляют — 22%>, рецидивирующие бронхиты — 36%о, астматический бронхит -19%о, бронхиальная астма — 12%а в сельском регионе эти показатели соответственно равняются: 13%>, 17%о, 12%>, 10%о.
5. Распространенность рецидивирующих бронхитов выше в загрязненных районах, где у детей 3-7 лет она достигает -107%о. Особенности клинических проявлений рецидивирующего бронхита в экологически неблагоприятных зонах обусловливаются высокой частотой сенсибилизации неингаляционными аллергенами и наличием бронхиальной гиперреактивности низкой степени выраженности (в 56%).
Значительная часть этих больных ошибочно причисляется к группе часто болеющих детей, что не способствует проведению адекватных лечебных и профилактических мероприятий.
6. При бронхиальной астме у детей не обнаруживается очевидной зависимости ее распространенности от загрязнения внешней среды .однако высокая степень загрязнения усугубляет тяжесть клинических и функциональных признаков болезни. У 80% больных астмой отмечена высокая степень гиперреактивности бронхов.
7. У здоровых детей, проживающих в районах промышленного загрязнения .показатели функции внешнего дыхания находятся на нижней границе нормы, что подтверждает большое влияние экологического неблагополучия на эти показатели. При оценке функции внешнего дыхания в детской популяции следует исключать из обследования детей с текущими респираторными проявлениями и перенесших в раннем возрасте бронхиолиты. так как эти состояния являются причиной нарушения функции внешнего дыхания.
8. В зонах экологического неблагополучия эффективность лечения детей с бронхолегочными заболеваниями повышается при включении в терапевтический комплекс ряда общих мероприятий, таких, как: гипоаллергенная диета, оздоровление микроклимата жилища, прекращение курения в присутствии ребенка, улучшение психологического климата, организация совместного отдыха семьи.
9. У детей с рецидивирующими заболеваниями бронхолегочной системы эффективность лечения повышается также при удлинении до 3 месяцев летнего отдыха
за городом, применением 2 раза в год противоаллергического курсового лечения задитеном. Это приводит к отчетливому снижению частоты и тяжести обострений, что подтверждено нами в процессе контролированного терапевтического опыта.
10. Эпидемиологический мониторинг детского населения и динамическое определение показателей функции внешнего дыхания (параметры кривой «поток-обьем»: объем форсированного выдоха за 1 сек.и максимальные объемные скорости потока на уровне 25%, 50%, и 75% форсированной жизненной емкости легких) могут служить критериями ранней диагностики бронхолегочных заболеваний и эффективной оценки ситуации в регионе и обеспечивают возможность планирования профилактических и лечебных мероприятий.
1.Выявление повышенной частоты рецидивирующих и астматических бронхитов у детей в возрасте 3-7 лет может указывать на влияние экологически неблагоприятных факторов, таких, как индустриальное загрязнение или выраженное нарушение микроэкологических условий.
2.При проведении эпидемиологического исследования для выявления частоты рецидивирующих заболеваний органов дыхания целесообразно включать в скрининг-анкету вопросы о частоте острых респираторных заболеваний и повторных бронхитов, наличии одышки в анамнезе, наличии повторного кашля, а также вопросы о состоянии микроклимата жилища и наличии курящих родственников.
3.При проведении массового исследования функции внешнего дыхания в детской популяции необходимо исключать из обследования больных с острыми респираторными заболеваниями, больных с рецидивирующими обструктивными бронхитами и детей, перенесших бронхиолит в раннем возрасте.
4.В экологически неблагоприятных условиях наряду с общеукрепляющим лечением больных с острыми проявлениями бронхолегочных заболеваний рекомендуется шире использовать загородный отдых, как средство снижения бронхиальной гиперреактивности для детей дошкольного возраста.
5.С учетом важной роли аллергии в развитии бронхиальной асгмы и других рецидивирующих болезней органов дыхания рекомендуется наряду с другими противоаллергическими мерами проведение терапии задитеном.
СПИСОК РАБОТ, ОПУБЛИКОВАННЫХ ПО ТЕМЕ ДИССЕРТАЦИИ
1. Эффективность аэрозолей спазматических препаратов при обструкивных формах бронхитов у детей грудного и раннего возраста. //Вопросы охраны материнства и детства. -1988. -№ 8 -С. 31-33 (соавт. Таточенко В.К., Ширяева И.С., Реутова B.C., Тарасенко Т.Д., Батырханов Ш.К.).
2. Применение кислородно-медикоментозных аэрозолей в лечении обсгрукгивного бронхита и бронхиолита у детей раннего возраста . //Сб. трудов ВНИИ детской курортологии и физиотерапии. -М. -1988. -С. 105-109 (соавт. Тарасенко Т.Д., Реутова B.C.).
3. Effectivitat der Aerosolbehandlung mit Spasmolitika bei obstructiven Bronchitiden im Säuglings- und Kleinkindesalter. Hz. Erkrank. Atm. org. -1988. 171,-Leipzig. -P. 168-174. (соавт. Таточенко B.K., Батырханов Ш.К, Реутова B.C., Ширяева И.С., Кролик Е.Б).
4. Бронхообструктивный синдром при ОРВИ у детей раннего возраста. //Педиатрия. -1990. № 3. -С. 8-12. (соавт. Кролик Е.Б., Лукина О.Ф., Реутова B.C.).
5. Лечение обструктивных бронхитов и бронхиолитов у детей грудного и раннего возраста. //Методические рекомендации Минздрава СССР. -М. -1990. -С. 1-11. (соавт. Таточенко В.К., Реутова B.C., Лукина О.Ф., Шмакова С.Г., Чемис С.Т., Вартанян Р.В., Савельева Л.А., Котова О.И., Тарасенко Т.Д).
6. Бронхиальная реактивность у детей, перенесших обсгруктивный бронхит, бронхиолит и пневмонию в раннем возрасте. //Тезисы I Всесоюзного конгресса по болезням органов дыхания. -Киев. -1990. (соавт. Кролик Е.Б., Шмакова С.Г., Реутова B.C., Махмудов И.М).
7. Нетрадиционные методы профилактики и лечения острых респираторных заболеваний у детей. //В кн. Здоровье для всех. Медицина и здравоохранение, обзорная информация. -Москва. -1991. 3. -С. 24-49. (соавт. Шмакова С.Г).
8. Функция внешнего дыхания у здоровых детей первых 2-х лет жизни. //В кн. 4 Всесоюзного симпозиума «Конституция и здоровье», -1991. (соавт. Тарасенко Т.Д., Реутова B.C., Лукина О.Ф., Кролик Е.Б).
9. Функция внешнего дыхания и бронхиальная реактивность детей, перенесших обсгруктивный бронхит и бронхиолит в раннем детстве. //В сб. «Вопросы хронизации болезней детского возраста». Мин здр. УССР. -Ташкент. -1991. (соавт. Реутова B.C., Ширяева И.С., Кролик Е.Б).
10. Кислородно-медикаментозные аэрозоли (алупент, беродуал) в лечении обструктивных бронхитов и бронхиолитов у детей раннего возраста. //Тез., Всесоюзн. конф. «Аллергические заболевания у детей». -Махачкала. -1991. (соавт. Тарасенко Т.Д, Реутова В.С).
11. Гиперреакгивность бронхов как критерий диагностики обструкции дыхательных путей при массовых обследованиях детского населения. //Тез., Всесоюзн. конф. «Аллергические заболевания у детей». -Махачкала. -1991. (соавт. Шмакова С.Г., Реутова В.С).
12. Терапевтическая эффективность алупента, эуфиллина, вентолина и постурального дренажа при обструктивных бронхитах у детей раннего возраста. //Тез. 1 межд. научн. пракг. конф. -Дубна. -1992. (соавт. Шмакова С.Г., Егорушкина Н.И., Реутова В.С).
13. Влияние экологических факторов на состояние функции внешнего дыхания у детей. //В кн. Тезисы Междунар. симпозиума по аллергологии и клинической иммунологии. -Алма-Ата. -1992. (соавт. Ширяева И.С., Семенова Н.Ю., Реутова В.С).
14. Влияние экологических факторов на функцию внешнего дыхания у детей, проживающих в промышленной зоне. //В кн. Тез. 3 нац. конгр. по бол. орг. дыхания. -С.Петербург. -1993. 92. -С. 93. (соавт. Ширяева И.С., Шмакова С.Г., Реутова В.С).
15. Нарушение бронхиальной проходимости у детей, проживающих в промышленной зоне и методы их коррекции. //Мат-лы 2 межд. науч. практ. конференции. -Дубна -1993. (соавт. Ширяева И.С., Реутова B.C., Шмакова С.Г).
16. Состояние сердечно-сосудистой и дыхательной систем у детей в экологически неблагоприятном районе. //Мат-лы 2 межд. науч. практ. конференции. -Дубна. -1993. (соавт. Домбровская И.А, Реутова В.С).
17. Применение препарата «Редол» в лечении заболеваний легких, протекающих с синдромом бронхиальной обструкции. //Мат-лы 2 научн. практ. конф. -Киров. -1993. (соавт. СередаЕ.В., Спичак Т.В).
18. Изучение влияния неблагоприятных экологических факторов на состояние функции легких у детей. //Мат-лы 2 научн. практ. конф. -Киров. -1993. (соавт. Ширяева И.С., Шмакова С.Г., Реутова В.С).
19. Allergy, bronchitis and lung function industrially polluted areas. //4th Annual Meething of the «European Society of Pediatrick Allergy and Clinical Immunology», Kinder Heilkinde. -Deutsch. -1993. -№ 4 , № 053. -P. 369. (соавт. Ширяева И.С., Шмакова С.Г., Реутова В.С).
20. Bronchial reactivity in children after bronchiolitis in childhood. //Annual Meething of the «European Academy of Allergology and Clinical Immunology». -Rotterdam. -1993. -The Neturlands 2359. -P. 156. (соавт. Таточенко B.K., Ширяева И.С., Реутова В.С).
21. Значение исследования функции внешнего дыхания у детей. //Сб. науч. трудов Инс-та стомат. -М. -1994. -С. 24-26. (соавт. Шмакова С.Г., Реутова В.С).
22. Состояние здоровья школьников, проживающих в сельской местности. //Сб. трудов науч. конференции. -Вятка. -1994. -С. 283-285. (соавт. Шмакова С.Г., Реутова В.С).
23. Влияние факторов среды на формирование респираторной патологии у детей. //Труды Всерос. науч. практической, конференции. «Соврем, проблемы педиатрии». -Мытищи. -1994. -С. 53-57. (соавт. Ширяева И.С., Шмакова С.Г., Реутова B.C., Каширцева Л.Т.).
24. Respiratory infection, passive smoking and reactiveness of respiratory tract in children from different ecological regions. //Tub. and lung Dis. 28th World Conf. of .1UATHD/WCTMR. -Mainz. -Germany. -1994. -№ 333. -P. 91. (соавт. Шмакова C.T., Баранник В.А., Реутова В.С).
25. Respiratory health of children in relation with tobacco smoking. //ERS Annual Congress (The Europ. resp. Jorn.). -Nice. -France. -1994. -№ 2096. -P. 464. (соавт. Таточенко B.K., Реутова В.С).
26. Reccurent bronchitis and astma in air-polluted areas. //ERS Annual Congress (The Europ. resp. Jorn.). -Nice. -France. -1994. № 1940. -P. 427. (соавт. Таточенко B.K., Реутова В.С).
27. Reccurent bronchitis and acute respiratory viral infections in children. /Я International on Immunorehabilitation. -Sochi. -Russia. -1994. -P. 96. (соавт. Таточенко B.K., Реутова В.С).
28. Clinical tests Akselromalt for preventing and treatment of therapy A-Hypovitaminosis in children. //XV International Congress of Allergology and Clinic
Immunology. -Stockgolm. -Sweden. -1994. -P. 422. (соавт. Горелова Ж.Ю., Середа E.B., Стеричев В.Б., Ладодо .К.С., Реутова B.C., Исаева В.А.).
29. Effect of Unfavorable ecological factors on pulmonary function in children. //XV International Congress of Allergology and Clinic Immunology. -Stockgolm. -Sweden. -1994. -P. 422. (соавт. Баранник В.А., Реутова В.С).
23. Effect of Unfavorable ecological factors on pulmonary function in children. //Journal of Aerosol Medicine. (International Society for Aerosols in Medicine Tenth Biennial Congress). -Hamilton. Canada. -1995. -P-148 (110). (соавт. Таточенко B.K., Реутова B.C., Шмакова С.Г).
31. The use of spasmolytic aerosols in obstructive form’s of bronchitis for early age babies. // AGNAK and JRCC meething «Lung at Home». -Freiburg. -Germany. -1995. -P. 85. (соавт. Батырханов Ш.К Реутова В.С).
32. Формирование патологии органов дыхания у детей из семей художников народных промыслов. //5 нац. конгресс по болезням органов, дыхания. -М. -1995. № 1508. (соавт. Ефимова А.А., Таточенко В.К., Шмакова С.Г., РеутоваВ.С).
33. Эпидемиологические аспекты рецидивирующих бронхолегочных заболеваний у детей. //В кн.: «Экология и здоровье ребенка’Упод ред. А.А.Баранова. -М. -1995. -С. 62-72. (соавт. Таточенко В.К., Ефимова А.А., ШмаковаС.Г., РеутоваВ.С., Бржезовский М.М. и др.).
34. Состояние бронхиальной проходимости у детей, проживающих в промышленной зоне. //В кн.: «Экология и здоровье ребенка’Упод ред. А.А.Баранова. -М. -1995. -С. 73-79. (соавт. Ширяева И.С., Шмакова С.Г., РеутоваВ.С).
35. Рецидивирующий бронхит и частая респираторная заболеваемость у детей. //Врач. -1995. 6. -С. 12-14. (соавт. Таточенко В.К., Шмакова С.Г., РеутоваВ.С ).
36. Особенности экогенза функциональных нарушений внешнего дыхания у детей, проживающих в промышленной зоне. //В кн. Соврем, аспекты медико-экологической характеристики неспецифических заболеваний легких. -С. Петербург. -1993. -С. 35-41. (соавт. Ширяева И.С., Реутова В.С).
37. Особенности течения рецидивирующих бронхолегочных заболеваний у детей в зависимости от экологической ситуации. // В кн. Соврем, аспекты медико-экологической характеристики неспецифических заболеваний легких. -С. Петербург. -1993. -С. 56-60. (соавт. Таточенко В.К., Ефимова А .А,, Реутова В.С Шмакова С.Г).
38. Therapeutic efficiently of zaditen in treatment of Children-residents bronchitis. //XVI European Congress of Allergology and Clinical Immunology. -Madrid. -1995. P-0711. (соавт. Таточенко B.K., Реутова В.С).
39. The Condition of Cardio-Vascular and Respiratory System in Children-Residents of Ecologically Polluted Areas. //XVI European Congress of Allergology and Clinical Immunology. -Madrid. -1995. P-0712. (соавт. Шмакова С.Г., ДомбровскаяИА, Реутова В.С).
40. Zaditen in treatment of Children with bronchial astma and reccurent bronchitis. //Annual meeting Interasma 95. -Poznan. -Poland. -1995. (соавт. Таточенко B.K., Шмакова С .Г., РеутоваВ.С).
41. Air pollution, reccurent bronchitis and atopic dermatitis in children. //6th Annual Congr. European Society of Pediatric Allergy and Clinical Immunology. -Rome. -Italy. -1995. (соавт. Таточенко B.K., Реутова B.C., Шмакова С.Г).
42. Влияние средовых факторов на формирование респираторной патологии у детей. //Тез. IV Межд. науч. практ. конф. «Трад. и нетрад. методы оздоровл. детей». -М. -1995. -С. 40. (соавт. Шмакова С.Г., Реутова В.С).
43. Факторы риска бронхолегочных заболеваний у детей. //Педиатрия. -1995. -№ 6. -С. 20-26. (соавт. Ефимова А.А., Чуканин Н.Н., Бржезовский М. М., Шмакова С.Г., Шляхтина С.Э., Рылеева И.В., Лицева О. А., Шуракин В.К.).
44. Применение Аксеромальта для лечения и профилактики А-гиповитаминоза у часто болеющих детей. //Тезисы Материалов совещания руководителей территориальных органов здравоохранения. «Питание детей раннего возраста». -Иркутск. -1994. -С. 44-45. (соавт. Горелова Ж.Ю).
45. Опыт применения препарата Аксеромальт в качестве средства профилактики и лечения А-гиповитаминоза у детей. //Журнал Медицинская помощь». -1994. -№ 5. (соавт. Горелова Ж.Ю., Ладодо К.С., Скиричев В.Б. СередаЕ.В., Исаева В. А., Каширская Н.Ю).
46. Профилактика А-гиповитаминоза у детей. //Тез. I Международного научного конгресса «Традиционная медицина и питание: теоретические и практические аспекты. -М. -1994. -№ 435. -С. 245. (соавт. Горелова Ж.Ю., ИсаеваВ.А., Каширская Н.Ю).
47. Особенности течения рецидивирующих бронхолегочных заболеваний в зависимости от экологической ситуации. //Материалы 4 национального конгресса по болезням органов дыхания. -М. -1994. -№ 1127. (соавт. Шмакова С.Г.).
48. Бронхиальная гиперреактивность, как инструмент диагностики обструкции дыхательного тракта при массовых обследовниях детей. //Тезисы научной конференции «Детская аллергология и клиническая иммунология». -М. -1994. (соавт. Реутова B.C., Шмакова С.Г., Баранник В.А ).
49. Бронхообсгруктивный синдром у детей. Современные подходы к лечению. //Журнал «Аптека и больница». -1995. -№ . (соавт. Федоров А.М., Таточенко В.К).
Источник: medical-diss.com
МБУЗ «Детская городская больница №1 г. Ростов-на-Дону»


Материалы
ЧАСТО БОЛЕЮЩИЕ ДЕТИ.

Часто болеющий ребенок (ЧБД) – это не назологическая форма.
По мнению большинства отечественных педиатров, в группу часто болеющих принято относить детей, подверженных частым респираторным заболеваниям, вследствие преходящих нарушений в защитных системах организма. Одним из основных, традиционно применяемых критериев включения детей в группу ЧБД является частота эпизодов ОРЗ в год в зависимости от возраста – по В.Ю. Альбицкому, А.А.Баранову.
Частота эпизодов ОРЗ в год
Однако необходимо признать, что данные критерии позволяют в лучшем случае провести ретроспективный анализ, так как педиатру важно определить перспективы, прогноз развития конкретного ребенка. При включении ребенка в группу ЧБД необходимо также учитывать: тяжесть течения каждого ОРЗ, наличие осложнений, продолжительность интервалов между эпизодами ОРЗ, необходимость применения антибиотиков в остром периоде.
По мнению Н.А. Коровиной ребенка правомочно отнести в группу ЧБД в тех случаях, когда повышенная заболеваемость вирусно-бактериальными респираторными инфекциями не связана со стойкими врожденными, наследственными или приобретенными патологическими состояниями. Эти дети заслуживают особого внимания, т.к. частые респираторные инфекции могут обусловить срыв основных адаптационных механизмов, привести к значительным нарушениям функционального состояния организма и способствовать раннему развитию хронической патологии.
Следует выделять комплекс факторов, влияющих на повышенную частоту ОРЗ у детей: анатомо-физиологические особенности респираторного тракта у детей (узкие просветы дыхательных путей, недостаточное развитие эластической ткани и др.), запаздывание созревания иммунной системы, социальные условия жизни (питание, бытовые условия и т.д.). К факторам риска повторных респираторных заболеваний у детей также можно отнести: неблагоприятные жилищные условия, низкий уровень образования и санитарной культуры в семье, вредные привычки родителей, плохие взаимоотношения между супругами и частые стрессовые ситуации в семье. Особо следует отметить «пассивное курение», приводящее к снижению местного иммунитета слизистых респираторного тракта и повышению аллергизации организма.
Одним из важных факторов, влияющих на частоту простудных заболеваний, является проживание в экологически неблагоприятных районах.
В анамнезе у значительного числа ЧБД отмечается осложненное течение перинатального периода (неблагоприятное течение беременности, преждевременные роды, экстренные операции родоразрешения и др). Одним из неблагоприятных факторов является возраст матери старше 35лет. Среди часто болеющих детей было отмечено более 10% недоношенных и более 40% детей, имеющих массу тела менее 3000г.
Иммунная система является одной из трех интегративных систем организма, которая вместе с нервной и эндокринной системами обеспечивает поддержание гомеостаза в условиях постоянного изменения характера влияний факторов внешней и внутренней среды.
Патогенетической основой частых и длительных респираторных заболеваний является изменение иммунологической реактивности организма ребенка. Изменения при этом неспецифичны, разнонаправлены и могут затрагивать все звенья иммунитета. Однако в основе снижения противоинфекционной резистентности детей лежат транзиторные, функциональные изменения не только иммунной системы, но и всего гомеостаза, что необходимо учитывать при составлении реабилитационных программ.
Поздняя диагностика иммуннодефицитных состояний может привести не только к нерациональной терапии, но и драматическим последствиям. В связи с этим необходимо помнить о 10 настораживающих признаках иммуннодефицитных состоний (по данным ВОЗ):
- Частые заболевания отитом (6-8 раз за год),
- Несколько подтвержденных синуситов (4-6 раз за год),
- Более 2 подтвержденных пневмоний,
- Повторные глубокие абсцессы кожи или внутренних органов.
- Потребность в длительной терапии антибиотиками для кпирования инфекции (до 2 месяцев и более),
- Потребность во внутривенном введении антибиотика для купирования инфекции,
- Не менее 2 глубоких инфекций (менингит, остеомиелит, сепсис, целлюлит),
- Отставание грудного ребенка в росте и массе, упорная диарея, мальабсорбция,
- Персистирующая молочница или грибковое поражение кожи в возрасте старше 1г,
- В семье: наличие ПИД, факты ранних смертей от тяжелых инфекций, от прививок.
Иммунитет делится на врожденный (неспецифический) и приобретенный (специфический). Неспецифический иммунитет заточен под борьбу с любыми микроорганизмами, но делает он это не идеально и его работа обычно сопровождается соответствующими симптомами. Через определенное время болезни начинают вырабатываться антитела именно к этому возбудителю (специфический иммунитет) и наступает выздоровление. Антитела обычно остаются как минимум на несколько лет, а то и на всю жизнь, защищая организм от повторной болезни. Все дети рождаются с уже работающей системой врожденного иммунитета и временным приобретенным иммунитетом в виде переданных мамой через плаценту антител. Со временем передавшиеся антитела пропадают. Обычно до 6-12 месяцев дети болеют редко и, как правило, не тяжело. Это связано с теми самими мамиными антителами и редким контактом с больными людьми. Самый пик тренировки специфического иммунитета ребенка выпадает на период посещения детского сада – места интенсивной циркуляции самых распространенных, преимущественно вирусных, инфекций. Соответственно, именно в это время дети болеют чаще всего.
Мой ребенок пошел в сад и теперь не вылезает из простуд…. Что же это.
Это нормальная реакция организма ребенка на первый выход в коллектив. Дело в том, что в популяции циркулирует определенное количество вирусов, с которыми организм ребенка должен «познакомиться». Знакомство протекает в форме острой респираторной инфекции. Приходя в садик ребенок инфицируется незнакомыми штаммами и болеет.
Если ребенок болеет так часто, значит ли это, что у него низкий иммунитет? В данной ситуации, нет, не значит. Этот путь проходит каждый ребенок. К уровню иммунитета проблема не имеет никакого отношения. Серьезные нарушения в работе иммунной системы очень редко проявляются частыми простудными заболеваниями.
В среднем ребенок может болеть вирусными респираторными инфекциями от 4 до 8 раз в год. Некоторые дети, которые могут находиться изолированно от детских коллективов могут болеть всего 1-2 раза в год. Другие же могут болеть от 10 до 12 раз в год, особенно если есть старшие братья и сестры или если они посещают детские образовательные учреждения.
Воздействие пассивного курения также увеличивает риск инфекций верхних дыхательных путей.
Средняя продолжительность ОРВИ у здорового ребенка 8 дней. Однако нормальный диапазон может выходить за пределы двух недель.
Что касается количества и типа инфекций верхних дыхательных путей, то в подавляющем большинстве случаев они вызваны вирусами.
В норме у ребенка может быть пневмония не чаще одного эпизода в год или более двух эпизодов неосложненного отита в первые три года жизни.
Раннее знакомство организма ребенка с возбудителями болезни приводит к формированию качественного и правильного работающего иммунитета, что снижает риск развития аллергических и аутоиммунных болезней. Стерильные условия, которые многие родители пытаются создать для своих детей, не только не помогают, но и вредят здоровью ребенка.
Истинные врожденные и приобретенные иммунодефицитные состояния встречаются крайне редко и проявляются в основном частыми бактериальными и грибковыми болезнями, а не вирусными.
Признаки иммунодефицита
Существуют такие ситуации, когда дети рождаются с уже неправильно работающим иммунитетом.
Разработаны клинические критерии, которые позволяют заподозрить врожденный генетический дефект. К ним относятся: тяжелые синуситы (воспаление околоносовых пазух) больше двух раз в год; более 8 отитов (воспаление среднего уха); 2 и более пневмоний в год, плохо поддающихся лечению; рецидивирующие глубокие абсцессы кожи или внутренних органов. Наиболее значимыми факторами является семейная история и наличие смертей в раннем возрасте, необходимость внутривенных антибиотиков, задержка развития.
У детей дополнительными тревожными признаками являются гипокальциемия, врожденные пороки сердца и отсутствие тени тимуса на рентгенограмме.
Только если есть перечисленные признаки, необходимо углубленное изучение параметров иммунной системы, чтобы найти на каком уровне образовался дефект.
Ребенок с аллергическим заболеванием
Примерно у 30% детей с рецидивирующими инфекциями есть атопическое заболевание.
Длительный аллергический ринит может быть ошибочно принят за хроническую или рецидивирующую инфекцию верхних дыхательных путей.
У детей с атопическими заболеваниями часто сохраняется кашель, и прослушиваются хрипы после ОРВИ. По этим симптомам часто ошибочно диагностируют пневмонию или бронхит. Эти эпизоды плохо «отвечают» на антибиотики, но хорошего эффекта удается достичь препаратами, используемыми для лечения аллергии или астмы.
У детей с атопическими заболеваниями развиваются рецидивирующие и персистирующие инфекции верхних дыхательных путей, такие как синусит, ринит, средний отит.
Ребенок с хроническим заболеванием
Приблизительно 10% детей с частыми инфекциями имеют хронические заболевания.
Ребенок с хроническим заболеванием неиммунной природы часто плохо прибавляет в росте, весе, имеет болезненный внешний вид и симптомы, характерные для конкретного заболевания.
Иммунопрофилактика
В арсенале иммунопрофилактики имеются вакцины против ряда возбудителей ОРВИ (Хиб, пневмококковая, коклюшная, гриппозные), однако против основных возбудителей ОРВИ специфических вакцин пока нет. В этих условиях объяснимо создание большого числа средств для снижения респираторной заболеваемости. В аннотациях этих средств обычно подчеркивается их иммуномодулирующее действие, обычно без четкой расшифровки. Это и растительные средства ( эхинацея), и витамины, и гомеопатические средства (Афлубин, Анаферон), и многие другие. Большинство этих средств не имеет, несмотря на усиленную рекламу, убедительных доказательств эффективности в снижении респираторной заболеваемости, а в отношении многих из них получены четкие отрицательные результаты. Более того, применение иммуномодуляторов без особых на то показаний просто недопустимо. В этом отношении более приемлемы препараты из группы бактериальных лизатов (ИРС 19, Рибомунил, Имудон, Бронхомунал). Эффективность бактериальных лизатов, продемонстрированная в Европе в 80-90-е гг. и несколько позже в России, явилась основой их рекомендации как безопасных средств снижения частоты ОРВИ у детей. Лизаты включены в Программу по ОРВИ Союза педиатров России.
Прививки часто болеющим детям
Частые ОРВИ у ребенка не говорят о наличии иммунодефицита и не должны служить поводом для отвода от прививок, которые проводят через 5-10 дней после очередного ОРВИ, в том числе на фоне остаточных катаральных явлений; ожидание их полного окончания часто сопровождается началом следующей инфекции. “Подготовка” таких детей (витамины, “адаптогены” и т.д.) не усиливает иммунный ответ, который обычно не отличается от такового у редко болеющих. Бактериальные лизаты способствуют урежению ОРВИ, их назначают нередко вместе с гриппозными вакцинами.
Комплексная реабилитация часто болеющих детей на всех этапах оздоровления должна включать: рациональный режим дня, оптимальное питание, регулярные закаливающие мероприятия и индивидуальную медикаментозную коррекцию.
Уважаемые родители! Провести комплексное обследование и реабилитацию своих часто болеющих детей Вы можете в Дневном стационаре ДГБ №1!
Используемая литература:
- Справочник В.К. Таточенко, Иммунопрофилактика, 12-е издание, Москва 2014г.
- www.allergiya.ru
- Учебник Клиническая иммунология и аллергология с основами общей иммунологии, Москва 2014г.
- Лекции по педиатрии. Иммунология. Том 9. Москва, 2010г.
- Иммунотерапия рецидивирующих респираторных инфекций в педиатрии. Москва 2011г.
Ведяшкина М.В.,
Врач иммунолог-аллерголог ДГБ №1,
Морозова Е.В.,
Врач педиатр, Зав. Дневным стационаром ДГБ №1.
Источник: dgb1rostov.ru
 NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.
NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.
