Диагностика заболевания
Диагностика рака почки стала успешнее с появлением современных неинвазивных диагностических методов, таких как ультразвуковая (УЗКТ) и рентгеновская компьютерная томография (РКТ), магнитно-резонансная томография (МРТ).
Факторы, способствующие развитию рака почки
Несмотря на огромное количество исследований, посвященных раку почки, этиология до сих пор неясна. Выделено несколько групп факторов риска, способствующих развитию новообразования.
Пол и возраст. Заболеваемость почечно-клеточным раком зависит от возраста и достигает максимума к 70 годам. Мужчины болеют в два раза чаще, чем женщины.
Курение. Курение табака является одним из наиболее значимых факторов риска развития различных злокачественных новообразований. Риск появления опухоли почки у курильщиков обеих половых групп возрастает с 30% до 60% по сравнению с некурящим населением. При отказе от курения вероятность развития заболевания снижается. В течение 25 лет после отказа от курения риск появления рака почки снижается на 15%.
Ожирение. Подтверждено неблагоприятное влияние чрезмерной массы тела на вероятность развития рака почки. Ожирение приводит к увеличению частоты заболеваемости почечно-клеточным раком на 20%. Механизм влияния ожирения на развитие рака почки до сих пор неясен. Возможно, это связано с увеличением концентрации эндогенных эстрогенов и/или с биологической активностью инсулиноподобных факторов роста.
Артериальная гипертензия. В нескольких эпидемиологических исследованиях было отмечено увеличение риска развития рака почки у больных артериальной гипертензией на 20%. Остается открытым вопрос, является ли причиной развития почечно-клеточного рака собственно гипертензия или развитие опухоли потенцируется применением разнообразных гипотензивных препаратов.
Лекарственные препараты. Многие авторы связывают появление почечно-клеточного рака с использованием диуретических (мочегонных) препаратов. У больных, получавших мочегонные средства, риск развития рака возрастает на 30%. Было установлено, что, в значительной степени увеличивают риск развития рака почки. В литературе имеются немногочисленные сообщения о том, что прием фенацетин-содержащих анальгетических препаратов и амфетамин увеличивают вероятность заболевания опухолью почки.
Заболевания почек. В больших эпидемиологических исследованиях не было выявлено достоверного увеличения частоты заболеваемости раком почки у больных мочекаменной болезнью и пациентов с кистами почек. Отмечен повышенный риск развития почечно-клеточного рака при терминальной (последней) стадии хронической почечной недостаточности.
Сахарный диабет. В ряде работ отмечено увеличение заболеваемости почечно-клеточным раком у больных, страдающих сахарным диабетом. Однако показатели смертности от рака почки в данной группе аналогичны таковым в популяции. Тесная взаимосвязь между сахарным диабетом, ожирением и гипертензией затрудняет оценку истинного влияния каждого из этих заболеваний на частоту развития опухолей почки.
Репродуктивные и гормональные факторы. Потенциальное патогенетическое значение гормональных факторов в развитии рака почки доказано на животных моделях. В здоровой и опухолевой ткани почки животных выявлены рецепторы половых гормонов. Получены данные о возможности развития эстроген-индуцированной аденомы и карциномы почки у хорьков.
Питание. В эпидемиологических исследованиях отмечена корреляция частоты возникновения рака почки с употреблением мяса, растительных продуктов, а также маргарина и масла. Однако достоверного влияния конкретных продуктов питания на заболеваемость почечно-клеточным раком нет. Возможно, патогенетическое значение имеют не сами исходные продукты, а вещества, выделяющиеся при приготовлении пищи. Доказанным канцерогенным эффектом обладают вещества, вырабатывающиеся при высокотемпературной обработке мяса. Употребление овощей и фруктов, по данным большинства авторов, способствует снижению риска развития рака почки. Влияние употребления алкоголя, кофе и чая на заболеваемость опухолями почки не изучено.
Профессия. Почечно-клеточный рак не является профессиональным заболеванием. Однако опубликованы данные о повышенном риске развития рака у лиц, занятых на ткацком, резиново-каучуковом, бумажном производстве, контактирующих с промышленными красителями, нефтью и её производными, промышленными ядохимикатами и солями тяжелых металлов.
Морфологическая классификация
В основе традиционных классификаций рака почки лежат особенности строения клетки и клеточного ядра. Современные классификации учитывают данные морфологических, цитогенетических и молекулярных исследований и выделяют 5 видов рака почки:
- Светлоклеточный – 60-85%
- Хромофильный (Папиллярный) – 7-14%
- Хромофобный – 4-10%
- Онкоцитарный – 2-5%
- Рак собирательных протоков – 1-2%
О прогностической значимости различных вариантов почечно-клеточного рака будет сказано ниже.
Метастазирование
Рак почки метастазирует гематогенным (по кровеносному руслу) и лимфогенным (лимфатическому руслу) путями. На момент установления диагноза метастазы диагностируются у 25% пациентов. Приблизительно у 30-50% после нефрэктомии появляются отдалённые метастазы. Наиболее частыми локализациями множественных метастазов являются легкие 76%, лимфатические узлы 64%, кости 43%, печень 41%, надпочечники 11,5-19 %, противоположная почка 25%, головной мозг 11.2%. Солитарный (единственный) метастаз или метастатическое поражение только одного органа имеет место только в 8-11% случаев.
Говоря о течении метастатической болезни при раке почки, нельзя не упомянуть о случаях спонтанной регрессии ( уменьшение) и стабилизации. Спонтанная регрессия отмечается у 0,4%-0,8% больных раком почки. В подавляющем большинстве случаев отмечается регрессия легочных метастазов. Стабилизация болезни, определяемая, как отсутствие роста и появления новых метастазов, диагностируется у 20-30% больных. С такой же частотой отмечается стабилизация болезни (отсутствие роста первичной опухоли) у больных раком почки без метастазов. Этот феномен учитывается при выборе лечения у больных с тяжёлыми сопутствующими заболеваниями, которые в действительности, могут прожить дольше без всякого лечения.
Классификация рака почки
Почечно-клеточный рак характеризуется весьма вариабельным клиническим течением, что обусловлено генетической гетерогенностью (разнородностью) и морфологическим разнообразием данной группы опухолей.
В настоящее время в России, как и во многих странах, используется классификация, предложенная Международным противораковым союзом, подробно освещающая степень распространенности опухолевого процесса для выбора лечебной тактики.
ФАКТОРЫ ПРОГНОЗА
Клинические факторы
Одним из важнейших направлений современной онкоурологии является выделение факторов, позволяющих составить индивидуальный прогноз и определить оптимальную тактику лечения больных раком почки.
Неблагоприятные прогностические факторы:
- тяжелое общее состояние больного,
- наличие клинических симптомов заболевания на момент установления диагноза,
- снижение массы тела более чем на 10%.
Напротив, возраст, пол и национальность не влияют на прогноз.
В ряде исследований продемонстрировано достоверное неблагоприятное влияние на выживаемость увеличения скорости оседания эритроцитов (СОЭ), гаптоглобулина, ферритина, С-реактивного белка, орозомукоида, α-1-антитрипсина, интерлейкина-6.
У больных диссеминированным (метастатическим) почечно-клеточным раком прогностическое значение имеют анемия, гиперкалиемия, гипоальбуминемия и повышение уровня щелочной фосфатазы сыворотки крови.
Показано влияние на исход заболевания таких факторов, как хромогранин А, нейронспецифическая энолаза (NSE), раковый антиген 125 (СА-125), опухоль-ассоциированный ингибитор трипсина (TATI) и эритропоэтин. В настоящее время проводятся исследования, посвященные изучению генетических маркеров в крови и моче, которые могут позволить составить индивидуальный прогноз больных раком почки.
Клинические проявления рака почки
Классическая триада симптомов, характерная для рака почки: боль, макрогематурия (окрашенная кровью моча) и пальпируемая опухоль; встречается только у 15% больных. В большинстве случаев заболевание протекает бессимптомно.
Клинические проявления возникают при поздних стадиях. Среди местных симптомов наиболее часто отмечаются боль и гематурия. Боли в пояснице и животе обусловлены прорастанием или компрессией растущей опухолью окружающих структур. При закупорке мочеточников сгустками крови, возникает почечная колика. Острая боль может быть следствием кровоизлияния в опухоль или ее разрыва с формированием забрюшинной гематомы. Прощупываемая опухоль – третий местный симптом рака почки, на момент установления диагноза бывает положительным у 12-15%.
Артериальная гипертензия – непостоянный симптом, вызываемый сдавлением сегментарных артерий, окклюзией мочеточника, метастазами в головной мозг, формированием артерио-венозных шунтов, или повышенной секрецией опухолью ренина — наблюдается у 15% больных раком почки.
Синдром сдавления нижней полой вены (НПВ): отеки ног, варикоцеле, расширение подкожных вен живота, тромбоз глубоких вен нижних конечностей, протеинурия (белок в моче); развивается у 50% больных при опухолевом тромбозе НПВ или при компрессии НПВ опухолью и увеличенными лимфатическими узлами.
Рак почки характеризуется большим разнообразием паранеопластических синдромов, возникающих на фоне опухоли и исчезающие при её удалении. Наблюдаются более чем у половины больных. Одной из функций нормальной почечной паренхимы является продукция различных биологически активных веществ (эритропоэтин, ренин, простагландины, простациклины, тромбоксаны, образование активной формы витамина D). Наличие опухоли может приводить к повышенной секреции вышеуказанных субстанций, либо к продукции других гормонов, таких как паратгормон, инсулин, глюкагон, человеческий хорионический гонадотропин. В результате у пациентов отмечается артериальная гипертензия, эритроцитоз, гиперкальциемия, гипертермия и др. Появление вышеуказанных симптомов может быть единственным проявлением заболевания и должно настораживать врача в отношении возможного опухолевого поражения почек. После радикального удаления опухоли паранеопластические проявления, как правило, исчезают, но могут возникнуть вновь при развитии местного рецидива или отдаленных метастазов.
До сих пор непонятным остается возникновение в ряде случаев печеночной недостаточности при отсутствии метастатического поражения печени. При этом у больных раком почки отмечается гипоальбуминемия, повышение щелочной фосфатазы, лейкопения, лихорадка, возможно появление очагов некроза печеночной паренхимы (синдром Штафера). Восстановление функции печени после нефрэктомии является благоприятным прогностическим признаком.
Особенное место в клинической картине рака почки занимают симптомы, обусловленные метастазированием. Первым проявлением поражения легких являются кашель и кровохарканье. Костные метастазы могут манифестироваться болевым синдромом, патологическими переломами, компрессией спинного мозга, появлением пальпируемой опухоли. Поражение головного мозга сопровождается быстрым нарастанием неврологической симптоматики. Множественные метастазы в печень могут осложниться желтухой.
Такие общие симптомы, как анемия, высокая СОЭ, потеря аппетита, похудание, слабость являются признаками поздних стадий.
Диагностика и стадирование рака почки
Обследование больных раком почки претерпело существенные изменения в результате появления современных неинвазивных диагностических методов, таких как ультразвуковая (УЗКТ) и рентгеновская компьютерная томография (РКТ), магнитно-резонансная томография (МРТ). Чаще всего опухоль почки обнаруживают при УЗКТ, выполняемом по поводу другого заболевания или профилактически. Несмотря на высокую диагностическую ценность УЗКТ, последняя всегда должна быть дополнена РКТ — основным методом диагностики объемных образований почки. Ангиография и выделительная урография уже не являются рутинными методами обследования больных локальным раком почки и используются довольно редко. В комплекс обязательных обследований для диагностики и определения стадии процесса входит РКТ, УЗКТ, рентгенография легких.
Радиоизотопное сканирование скелета показано при наличии болей в костях и повышении щелочной фосфатазы.
МРТ выполняется больным с аллергией на йодосодержащие контрастные вещества, хронической почечной недостаточностью, опухолевым тромбозом нижней полой вены, а также для подтверждения костных метастазов. Радионуклеидная ренография (сканирование почек) выполняется для оценки функционального состояния пораженной и здоровой почек, что имеет значение для решения вопроса о тактике лечения.
Экскреторная урография (рентгенологическое исследование с выделением почками контрастного вещества) традиционно применялась для выявления опухолей почек и оценки функции противоположной здоровой почки. Характерными признаками объемного образования считается увеличение размеров, деформация контуров, наличие кальцификатов, деформация чашечно-лоханочной системы почки, ампутация одной или нескольких чашечек, отклонение мочеточника. Если диагноз опухоли почки был установлен при УЗКТ, или РКТ, экскреторная урография не дает дополнительной информации для стадирования. Однако она показана больным с макрогематурией (кровь в моче), для проведения дифференциального диагноза с доброкачественными образованиями верхних мочевых путей.
УЗКТ почек позволяет не только диагностировать объемное образование почки, но и провести дифференциальный диагноз между кистой и солидной (злокачественной) опухолью. Другим достоинством метода является его низкая стоимость, отсутствие побочных эффектов и возможность использования в скрининговых программах.
РКТ в настоящее время является основным методом визуализации объемных образований почки. Точность РКТ в диагностике рака почки достигает 95%.
Как крупные, так и небольшие опухоли (1,5-2,0 см в диаметре) могут иметь некротические зоны и подвергаться кистозной трансформации, что обычно отчетливо отображается при РКТ. Внутренняя структура таких кистозных образований чаще всего неоднородна. Капсула подобных «кист» неравномерно утолщена, внутри нее или по ее поверхности могут определяться кальцинаты. Следует отметить, что при МРТ кальцинаты не визуализируются. Выявление кальцинатов в капсуле кистозных образований почек является настораживающим симптомом, часто свидетельствующим о наличии опухолевого процесса.
Внутривенное контрастирование, несомненно, повышает диагностическую ценность РКТ в тех случаях, когда характер выявляемых образований или причина деформации почки не ясны. Дифференциальная диагностика доброкачественных и злокачественных опухолей обычно невозможна, за исключением почечной ангиомиолипомы, патогномоничным признаком которой является наличие жировых включений.
МРТ занимает важно место в диагностике объемных образований почек. Особенно это касается обследования больных с выраженным нарушением почечной функции, аллергическими реакциями на иодосодержащие контрастные растворы, противопоказаниями к ионизирующему излучению. Возможность получения многопланового изображения в различных плоскостях имеет большое значение для определения происхождения первичной опухоли, когда данные РКТ неоднозначны. На сегодняшний день МРТ является методом выбора в диагностике опухолевого тромба и определения его верхней границы. Противопоказаниями к проведению МРТ являются клаустрофобия, наличие у больного металлических протезов, хирургических металлических скрепок. Дополнительным ограничением является высокая стоимость метода.
Ангиография, ранее являвшаяся ведущим методом диагностики опухолей почек, в настоящее время выполняется только в случаях, когда требуется точная информация о количестве почечных артерий, сосудистой архитектонике почки, а также при подозрении на заинтересованность магистральных сосудов.
Показаниями к ангиографии являются:
- планируемая резекция почки;
- опухоль почки больших размеров;
- опухолевый тромбоз НПВ;
- планируемая эмболизация почечной артерии.
Наиболее важные лабораторные параметры у больных раком почки включают определение: гемоглобина и СОЭ (прогностические факторы), креатинина (функциональное состояние почек), щелочной фосфатазы (метастазы в печень, кости), сывороточного кальция (гиперкальциемия).
www.help-patient.ru
Типы рака почки
Приблизительно 85% из опухолей почки — аденокарциномы, и большинство из них папиллярного происхождения. Большинство оставшихся опухолей – переходно-клеточный рак собирательной системы почек, который не рассматривается здесь. В соответствии с современными взглядами существует четыре варианта почечноклеточного рака: светлоклеточный (типичный), папиллярный, хромофобный, рак собирательных трубочек , а также неклассифицируемый рак почки. Саркоматозный (веретеноклеточный) рак почки представляет собой низкодифференцированный вариант других гистологических типов. Опухоли почки обычно растут медленно, сдавливая окружающую паренхиму, что приводит к образованию псевдокапсулы, и растягивая фиброзную капсулу почки. Прорастание капсулы почки свидетельствует о более неблагоприятном прогнозе и отражает агрессивный характер опухоли. Прорастание фасции Герота встречается очень редко, но при этом опухоль может врастать в поясничные мышцы, печень, селезенку, поджелудочную железу, кишечник, тела позвонков и боковую стенку живота. Отличительной чертой рака почки является его склонность к распространению по крупным венам в виде опухолевого тромба (до 10% случаев).
Опухолевый тромб, как правило, является флотирующим (заполняет просвет вены, не врастая в ее стенку), распространяется по току крови из почечной вены в нижнюю полую и может достигать правых отделов сердца и даже легочной артерии. Двусторонние опухоли почек встречаются в 2-4% случаев.
Американское общество по борьбе с раком и Американский
Национальный Институт Рака
ru.likar.info
Классификация рака почки. Клиническая картина
Морфологическая классификация
В основе традиционных классификаций рака почки лежат особенности морфологии клетки и клеточного ядра. Современные классификации учитывают данные морфологических, цитогенетических и молекулярных исследований и выделяют 5 видов рака почки:
- Светлоклеточный – 60-85%
- Хромофильный (Папиллярный) — 7-14%
- Хромофобный – 4-10%
- Онкоцитарный – 2-5%
- Рак собирательных протоков – 1-2%
О прогностической значимости различных вариантов почечно-клеточного рака будет сказано ниже.
Метастазирование
Говоря о течении метастатической болезни при раке почки, нельзя не упомянуть о случаях спонтанной регрессии и стабилизации. Спонтанная регрессия отмечается у 0,4%-0,8% больных раком почки. Это касается в подавляющем большинстве случаев регрессии легочных метастазов. Стабилизация болезни, определяемая, как отсутствие роста и появления новых метастазов, наблюдается у 20-30% больных. С такой же частотой отмечается стабилизация болезни (отсутствие роста первичной опухоли) у больных раком почки без метастазов. Этот феномен должен учитываться при решении вопроса о хирургическом или системном лечении больных с высоким риском, которые в действительности, могут прожить дольше без всякого лечения.
Классификация рака почки
Почечно-клеточный рак характеризуется весьма вариабельным клиническим течением, что обусловлено генетической гетерогенностью и морфологическим разнообразием данной группы опухолей.
В настоящее время в России, как и во многих странах, используется классификация, предложенная Международным противораковым союзом ((UICC) tumor, node, metastasis (TNM)), подробно освещающая степень распространенности опухолевого процесса с целью определения лечебной тактики.
TNM клиническая классификация почечно-клеточного рака (2002)
- T1a — опухоль до 4 см
- T1b — опухоль 4-7 см
Т2 — опухоль более 7 см в наибольшем измерении, ограниченная почкой
Т3 — опухоль распространяется в крупные вены, или инвазирует надпочечник, или окружающие ткани, но не выходит за пределы фасции Герота
- Т3а — опухолевая инвазия надпочечника или паранефральной клетчатки впределах фасции Герота
- Т3b — опухоль распространяется в почечную вену или нижнюю полую вену ниже диафрагмы
- Т3с — опухоль распространяется в нижнюю полую вену выше диафрагмы или инвазирует ее стенку.
Т4 — Опухоль распространяется за пределы фасции Герота
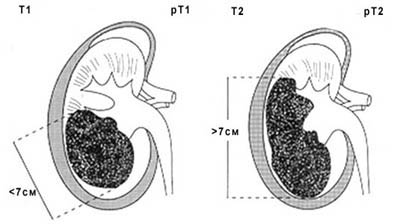
Рисунок 1. Схематическое изображение стадий Т1 и Т2
N — регионарные лимфатические узлы
NX — регионарные лимфатические узлы не могут быть оценены
N0 — нет метастазов в регионарных лимфатические узлах
N1 — метастаз в одном регионарном лимфатическом узле
N2 — метастазы более чем в одном регионарном лимфатическом узле
М — отдаленные метастазы
МХ — отдаленные метастазы не могут быть оценены
М0 — нет отдаленных метастазов
М1 — отдаленные метастазы
pTNM — патологоанатомическая классификация
pT, pN и pM категории соответствуют T, N и М категориям
G — гистопаталогическая градация
GX — степень дифференцировки не может быть оценена
G1 — высоко дифференцированная опухоль
G2 — умеренно дифференцированная опухоль
G3-4 — низко дифференцированная/недифференцированная опухоль
Группировка по стадиям
Стадия I
Cтадия II
Стадия III
Стадия IV
Факторы прогноза
Клинические факторы
Одним из важнейших направлений современной онкоурологии является выделение факторов, позволяющих составить индивидуальный прогноз и определить оптимальную тактику лечения больных раком почки.
По данным ряда авторов прогностически неблагоприятным являются: тяжелое общее состояние больного, наличие клинических симптомов заболевания на момент установления диагноза, снижение массы тела более чем на 10%. Напротив, возраст, пол и национальность не влияют на прогноз. В ряде исследований продемонстрировано достоверное неблагоприятное влияние на выживаемость увеличения скорости оседания эритроцитов (СОЭ), гаптоглобулина, ферритина, С-реактивного белка, орозомукоида, ?-1-антитрипсина, интерлейкина-6.
У больных диссеминированным почечно-клеточным раком прогностическое значение имеют анемия, гиперкалиемия, гипоальбуминемия и повышение уровня щелочной фосфатазы сыворотки крови.
Показано влияние на исход заболевания таких факторов, как хромогранин А, нейронспецифическая энолаза (NSE), раковый антиген 125 (СА-125), опухоль-ассоциированный ингибитор трипсина (TATI) и эритропоэтин. В настоящее время проводятся исследования, посвященные изучению генетических маркеров в крови и моче, которые могут позволить составить индивидуальный прогноз больных раком почки.
Патоморфологические факторы
Стадия опухолевого процесса (Т), отражающая анатомическую распространенность новообразования, является наиболее значимым фактором прогноза при раке почки. Пациенты с опухолью, ограниченной почкой, имеют лучший прогноз. Инвазия за пределы капсулы Герота (T3a) уменьшает выживаемость на 27%, наличие опухолевого тромбоза почечной и нижней полой вен (T3b-c) – на 40% (таблица 1, рисунок 3).
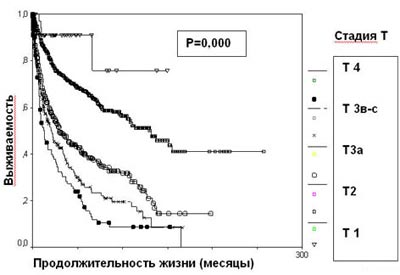
Рисунок 3. Выживаемость 2507 больных раком почки в зависимости от стадии Т
Таблица 1. Выживаемость 2507 больных раком почки в зависимости от стадии Т
Стадия T
5-летняя выживаемость (%)
Рисунок 4. Выживаемость 2507 больных раком почки в зависимости от стадии N
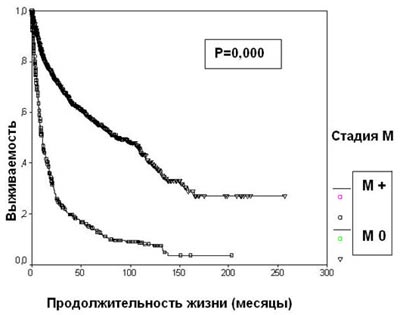
Появление отдаленных метастазов резко ухудшает прогноз при раке почки. 5-летняя выживаемость больных диссеминированным раком почки составляет 14,6%, что достоверно меньше, чем в группе пациентов с локализованной опухолью (57,3%) (р=0,0000) (рисунок 5). При наличии отдаленных метастазов стадия Т почечно-клеточного рака прогностического значения не имеет.
Большая продолжительность жизни при диссеминированном почечно-клеточном раке наблюдается при метахронном появлении метастазов и солитарных опухолевых очагах, локализующихся в одном органе. Одним из наиболее важных прогностических факторов является возможность радикального удаления всех определяемых метастазов.
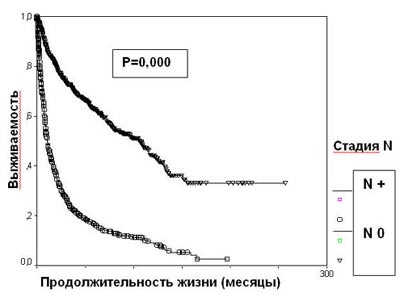
Рисунок 5. Выживаемость 2507 больных раком почки в зависимости от стадии М
Гистопатоморфологические признаки
Большинство современных гистологических классификаций принимает во внимание морфологические признаки клеточного ядра, которые являются независимыми факторами прогноза, занимающими второе место по значимости после стадии заболевания. 5-летняя выживаемость пациентов с опухолями GI составляет 76%, GII – 72%, GIII – 51%, GIV – 35%.
Плоидность ДНК коррелирует с целлюлярной кинетикой почечно-клеточного рака: в диплоидных опухолях отмечается более низкий уровень фракции клеток, находящихся в S-фазе, а также более продолжительное время удвоения опухоли, чем в анеуплоидных клонах, что ассоциировано с благоприятным прогнозом .
На выживаемость больных раком почки влияет митотический индекс. Выявлено, что при наличии менее 1 фигуры митоза на 10 полей зрения при малом увеличении 10-летняя выживаемость составляет 67%, более 1 – 16%.
Генетические факторы
Как было отмечено выше, современные классификации рака почки учитывают не только морфологические, но и цитогенетические особенности опухоли, обуславливающие различное клиническое течение.
Традиционный (не папиллярный) рак составляет 75% всех эпителиальных опухолей почки и характеризуется наличием делеции хромосомы 3р. Только в опухолях данного типа имеет место мутация гена VHL. Данный тип рака почки имеет более высокий метастатический потенциал и отличается худшей выживаемостью по сравнению с папиллярной и хромофобной формами.
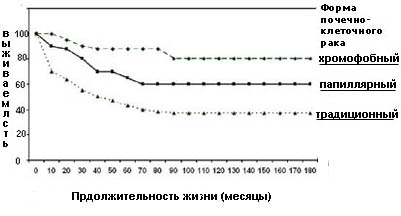
При папиллярной форме рака почки обычно выявляется комбинация трисомий по 7,17,3q,8,12,16 и 20 хромосомам, а также утрата Y хромосомы. Папиллярная карцинома часто бывает двухсторонней и мультифокальной, ассоциирована с лучшей выживаемостью, чем традиционный, но худшей, чем хромофобный тип опухоли (рисунок 6).
Для хромофобного рака характерно уменьшение количества хромосом в сочетании с гетерозиготностью по хромосомам 1,2,6,10,13,17,21,X и гипоплоидным содержанием ДНК. Данная форма почечно-клеточного рака имеет низкий метастатический потенциал. Выживаемость больных хромофобными опухолями больше, чем в группе пациентов с папиллярной и традиционной формами рака почки.
Рак собирательных протоков является редкой опухолью, составляющей 1%-2% всех случаев почечно-клеточного рака. Рак собирательных протоков является очень агрессивной опухолью с высоким метастатическим потенциалом.
Таким образом, генетические альтерации детерминируют туморогенез и степень злокачественности опухолевого процесса при различных формах почечно-клеточного рака.
Рисунок 6. Выживаемость больных в зависимости от формы почечно-клеточного рака
Факторы регуляции клеточного цикла
В ряде исследований отмечено прогностическое значение изменений, происходящих в системе регуляции клеточного цикла в процессе развития опухоли. Система регуляции клеточного цикла представлена протеинами, такими как циклины, циклин-зависимые киназы (CDK), CDK-ингибиторы и специфические фосфорилированные и нефосфорилированные субстраты. Белки-регуляторы клеточного цикла являются продуктами экспрессии протоонкогенов. Трансформация протоонкогена в онкоген является одной из ключевых аберраций туморогенеза, приводящей к нарушению регуляции клеточного цикла, обуславливающему повреждение механизмов контроля за клеточным ростом, пролиферацией и апоптозом.
Факторы ангиогенеза
Клинические проявления рака почки
Классическая триада симптомов, описываемая ранее при раке почки у 15% больных (боль, макрогематурия и пальпируемая опухоль), в настоящее время встречается редко. В большинстве случаев заболевание протекает бессимптомно.
Клинические проявления возникают в основном при поздних стадиях. Среди местных симптомов наиболее часто отмечаются боль и гематурия. Боли в пояснице и животе возникают при инвазии или компрессии растущей опухолью окружающих структур, а также при почечной колике, обусловленной окклюзией мочеточников сгустками крови. Острая боль может быть следствием кровоизлияния в опухоль или ее разрыва с формированием забрюшинной гематомы. Прощупываемая опухоль – третий местный симптом рака почки, бывает положительным у 12-15% на момент установления диагноза. Появление варикоцеле отмечают до 3.3% больных .
Артериальная гипертензия — непостоянный симптом, (вызываемый сдавлением сегментарных артерий, окклюзией мочеточника, метастазами в головной мозг, формированием артерио-венозных шунтов, или повышенной секрецией опухолью ренина) наблюдается у 15% больных раком почки.
Синдром сдавления нижней полой вены (НПВ) (отеки ног, варикоцеле, расширение подкожных вен живота, тромбоз глубоких вен нижних конечностей, протеинурия) развивается у 50% больных при опухолевом тромбозе НПВ или при компрессии НПВ опухолью и увеличенными лимфатическими узлами.
Рак почки характеризуется большим разнообразием паранеопластических синдромов, наблюдаемых более чем у половины больных. Одной из функций нормальной почечной паренхимы является продукция различных биологически активных веществ (эритропоэтин, ренин, простагландины, простациклины, тромбоксаны, образование активной формы витамина D). Наличие опухоли может приводить к повышенной секреции вышеуказанных субстанций, либо к продукции других гормонов, таких как паратгормон, инсулин, глюкагон, человеческий хорионический гонадотропин. В результате у пациентов может отмечаться артериальная гипертензия, эритроцитоз, гиперкальциемия, гипертермия и др. Появление вышеуказанных симптомов может быть единственным проявлением заболевания и должно настораживать врача в отношении возможного опухолевого поражения почек. После радикального удаления опухоли паранеопластические проявления, как правило, исчезают, но могут возникнуть вновь при развитии местного рецидива или отдаленных метастазов. Таким образом, последние могут быть использованы для мониторинга заболевания.
Редкой формой паранеопластического синдрома является амилоидоз (1.7%). Сохраняющий после нефрэктомии амилоидоз является крайне неблагоприятным фактором прогноза.
До сих пор непонятным остается возникновение в ряде случаев печеночной недостаточности при отсутствии ее метастатического поражения. При этом у больных раком почки отмечается гипоальбуминемия, повышение щелочной фосфатазы, лейкопения, лихорадка, возможно появление очагов некроза печеночной паренхимы (синдром Штафера). Восстановление функции печени после нефрэктомии является благоприятным прогностическим признаком.
Особенное место в клинической картине рака почки занимают симптомы, обусловленные метастазированием, так как более 25% больных имеют отдаленные метастазы на момент установления диагноза. Первым проявлением поражения легких являются кашель и кровохарканье. Костные метастазы могут манифестировать болевым синдромом, развитием патологических переломов, компрессией спинного мозга, появлением пальпируемой опухоли. Поражение головного мозга сопровождается быстрым появлением и нарастанием неврологической симптоматики. Множественные метастазы в печень могут проявляться желтухой.
Такие общие симптомы, как анемия, высокая СОЭ, потеря аппетита, похудание, слабость являются признаками поздних стадий.
netoncology.ru
Формы рака почки
Андрология — хирургическая андрология и урология — Аndrology.su
Существует несколько типов злокачественных опухолей почки. При этом наиболее частыми являются три типа рака почки: почечно-клеточный рак, переходно-клеточный рак почки, которые встречаются у взрослых, и опухоль Вильмса, которая встречается у детей.
Этот тип рака почки обычно развивается из коркового слоя и составляет 80% – 85% всех опухолей почки. Эта агрессивная опухоль, которая склонна к метастазированию и распространению на другие органы, до того, как она будет распознана. Ее проявления зачастую бывают не связаны с почкой.
Переходно-клеточный рак почки
Это второй по встречаемости тип рака почки, после почечно-клеточного рака. Он встречается в 5% — 10% случаев. Этот тип рака происходит из почечной лоханки. Этот тип рака имеет много общего с раком мочевого пузыря, включая те же факторы риска и проявление в виде наличия крови в моче. Исследователи связывают появление этого вида рака почки с курением сигарет.
При своевременной диагностике этого рака почки шанс на излечение составляет до 90%. При этом лечение переходно-клеточного рака почки заключается в почки, мочеточника и части мочевого пузыря, которая соединяется с мочеточником.
Это довольно редкий вид опухолей почки, который также известен как нефробластома. Он составляет 5% — 8% опухолей почек у детей. Опухоль Вильмса встречается у 7 из 1 миллиона детей по всему миру ежегодно, независимо от расы. Считается, что она связана с генетической мутацией, которая вызывает аномальный рост в трубочках нефрона почек. Опухоль одинаково часто встречается как у мальчиков, так и у девочек. Обычно эта опухоль встречается у детей в возрасте от 2 до 5 лет и очень редко у подростков до 15 лет. В настоящее время современная онкология позволяет добиться 5-летней выживаемости при лечении опухоли Вильмса в 90% случаев.
Саркома почки – это редкое опухолевое заболевание соединительной ткани почки, которое встречается в менее 1% случаев. Его проявления такие же, как и при почечно-клеточном раке: гематурия, боль в боку или пальпируемая опухоль в животе. В большинстве случаев различить рак почки от саркомы без инструментальных методов диагностики бывает очень трудно, поэтому точный диагноз обычно определяется после КТ или МРИ.
Этот вид злокачественных опухолей может переходить на другие органы и ткани, кости и лимфоузлы, при отсутствии лечения. Единственным методом лечения саркомы почки является операция, обычно частичная или полная нефрэктомия, иногда в сочетании с лучевой терапией или химиотерапией.
Традиционная классификация рака почки основана на морфологических особенностях раковой клетки и клеточного ядра. Современная классификация учитывает данные морфологических, цитогенетических и молекулярных исследований.
При этом выделяется 5 видов рака почки:
- Светлоклеточный – 60-85%
- Хромофильный (папиллярный) — 7-14%
- Хромофобный – 4-10%
- Онкоцитарный – 2-5%
- Рак собирательных протоков – 1-2%
Классификация рака почки
В настоящее время в России и во многих странах используется классификация Международного противоракового союза (UICC). Она основана на использовании трех критериев:
- первичный очаги опухоли,
- регионарные лимфоузлы,
- отдаленные метастазы.
Эти критерии обозначаются начальными буквами: T, N и M.
Т — первичная опухоль
- Тх — невозможно оценить первичную опухоль,
- Т0 — данных о первичной опухоли нет,
- Т1 – первичная опухоль не более 7 см в диаметра, ограниченная почкой,
- T1a — опухоль до 4 см в диаметре,
- T1b — опухоль 4-7 см в диаметре,
- Т2 — опухоль более 7 см в диаметре, ограниченная почкой,
- Т3 — опухоль распространяется на крупные вены, или в надпочечник либо окружающие ткани, но при этом не выходит за пределы фасции Герота,
- Т3а – опухоль прорастает надпочечник или паранефральную клетчатку в пределах фасции Герота,
- Т3b — опухоль распространяется на почечную вену или нижнюю полую вену ниже диафрагмы,
- Т3с — опухоль распространяется на нижнюю полую вену выше диафрагмы или прорастает в ее стенку,
- Т4 — опухоль распространяется за пределы фасции Герота.
N — регионарные лимфатические узлы
- Nх – невозможно определить регионарные лимфатические узлы,
- N0 — метастазов в регионарных лимфатические узлах нет,
- N1 — метастаз в одном регионарном лимфоузле,
- N2 — метастазы более чем в одном регионарном лимфоузле.
М — отдаленные метастазы
- Мх – невозможно определить отдаленные метастазы,
- М0 — отдаленных метастазов нет,
- М1 — отдаленные метастазы есть.
Кроме классификации TNM существует также классификация Робсона:
- Стадия I. Опухоль ограничена почкой и не проникает через ее капсулу.
- Стадия II. Опухоль проникает через капсулу почки.
- Стадия III. Опухоль проникает в лимфоузлы или переходит на почечную вену или нижнюю полую вену.
- Стадия IV. Опухоль переходит на соседние с почкой органы (например, поджелудочная железа или кишечник) либо имеют место отдаленные метастазы (например, в легкие).
www.andrology.su
Злокачественное новообразование, по статистике, чаще поражает мужчин старше 55 лет, реже встречается у женщин того же возраста. Ежегодно во всем мире официально регистрируется более 40000 случаев рака почки.
Рак почки зарождается в поверхностном слое, откуда прорастает вглубь органа.
Причины и факторы риска возникновения рака почки
В настоящее время не установлено истинной причины развития заболевания. Ученые онкологи склонны полагать, что в основе рака почки лежит совокупность факторов:
• наследственная предрасположенность, то есть наличие случаев рака почки у близких родственников
• травмы почки – провоцирующий фактор для начала активного размножения патологических клеток – основы опухоли
• курение – никотин оказывает пагубное воздействие на почечную ткань. В доказательство значимости этого фактора ученые приводят исследование, показывающее, что абсолютное большинство пациентов с диагностированным раком почки имели эту вредную привычку
• лишний вес, употребление жирной и жареной пищи
• ряд лекарственных препаратов при длительном употреблении может стать причиной возникновения опухоли почки
• воздействие на организм радиационного излучения и токсических веществ
Симптомы рака почки
Начальные стадии заболевания могут протекать бессимптомно, пациент не испытывает никакого дискомфорта и не подозревает наличие патологического процесса в организме.
По мере развития заболевания могут появляться:
• Резкое снижение веса
• Утомляемость и слабость
• Боли и дискомфорт при мочеиспускании
• Боль в области поясницы
• Нарушение функции почек и печени
• Тромбоз глубоких вен
• Стойкое повышение температуры тела
При распространении метастазов начинают появляться симптомы, характерные для поражения конкретного органа:
• При метастазах в головном мозге возникают сильные головные боли
• При метастазах в лёгких – сильный кашель, мокрота с кровью
• При метастазах в печени появляются боли в области правого подреберья, горечь во рту, желтушное окрашивание кожи и слизистых
• Метастазы в костях дают частые переломы и боли в конечностях
Классификация рака почки
В настоящее время существует несколько классификаций данного заболевания.
Гистологическая классификация выделяет следующие формы рака почки:
• Почечноклеточные опухоли – карциномы: светлоклеточная, медуллярная, папиллярная, зернисто-клеточная и др.
• Нейроэндокринные опухоли —карциноид и нейробластома
• Нефробластические опухоли — нефробластома или опухоль Вильмса
• Мезенхимальные опухоли – различные варианты саркомы и гистиоцитома
• Герминогенные опухоли – хориокарциному
Существует также «Международная TNM-классификация», согласно которой стадия развития заболевания определяется по трем показателям:
· T1 – опухолевый узел располагается в почке и не превышает 7 см
· Т1a – размер опухоли до 4 см
· Т1b – размер опухоли 4 — 7 см
· T2 – опухолевый узел по-прежнему располагается в почке, но уже превышает размер 7 см
· Т3 – опухоль прорастает в окружающие ткани (вены, надпочечник и др.), но при этом не выходит за пределы фасции Герота
· Т3а – поражение надпочечника и паранефральной клетчатки в пределах фасции Герота
· Т3b – распространение патологического процесса на почечную или нижнюю полую вены ниже диафрагмы
· T3c – поражение нижней полой вены выше диафрагмы
· Т4 – распространение опухоли за пределы почечной капсулы
- N – распространенность патологического процесса на лимфатические узлы
· N0 — признаки поражения лимфоузлов не выявляются
· N1 — метастазы в одном лимфатическом узле
· N2 — метастазы в нескольких лимфатических узлах
· М0 —метастазы в органах-мишенях отсутствуют
· М1 — обнаруживаются отдаленные метастазы во внутренних органах, костях
Диагностика рака почки
При появлении болей в поясничной области или крови в моче пациент обращается за консультацией к врачу-урологу.
Доктор подробно расспрашивает пациента о жалобах, времени их возникновения, интенсивность боли и др. После этого уролог внимательно пальпирует поясничную область и назначает лабораторно-инструментальное обследование.
• Общий и биохимический анализ крови
• Общий анализ мочи
Исследование помогает выявить изменение формы органа, зафиксировать зоны некроза и кровоизлияний, контуры опухоли. УЗИ также используется при проведении биопсии для контроля иглы и снижения риска травматизации органа во время исследования. Вовремя сделанное УЗИ внутренних органов часто позволяет выявить рак почки на ранней стадии, когда еще нет никаких симптомов. При этом именно на ранних стадиях лечение наиболее эффективно.
Контрастное исследование позволяет обнаружить изменение формы и очертания органа, визуализирует на снимке опухоль.
При помощи данного исследования доктор можно обнаружить раковое заболевание. Неоднородное поглощение органом и опухолью гамма-частиц создается частичный дефект изображения почечной ткани или же полное отсутствие рисунка при генерализованном патологическом процессе.
• Биопсия патологического образования под контролем ультразвукового аппарата с последующей гистологией
• Компьютерная и магнитно-резонансная томография
КТ или МРТ с контрастом помогает доктору не только обнаружить локализацию опухоли, но и обнаружить минимальные, менее 2 см новообразования, определить их структуру, глубину прорастания в другие ткани. Информативно данное исследование для поиска тромбов в нижней полой и почечной венах.
Компьютерная томография назначается также при подозрении на распространение патологического процесса – позволяет не только обнаружить метастазы в головном мозге, внутренних органах, костях, но и дать им качественную характеристику.
Такое исследование помогает отличить опухоль почки от кистозного образования, а также визуализирует метастазы в соседних органах и тромбы в почечной вене.
Экскреторная урография оценивает функцию почек, а также позволяет визуализировать дефект наполнения чашечек и лоханок почки, а также отклонение верхнего уретерального отдела – признаки ракового процесса.
Исследования проводят для поиска отдаленных метастазов.
Лечение рака почки
Лечение рака почки всегда комплексное и зависит от целого ряда факторов (возраста и состояния организма пациентов, стадии течение заболевания).
Лечение рака почки складывается из индивидуальных комбинаций следующих методик:
Основным методом лечения рака почки считается хирургическое вмешательство, остальные способы используются для поддержания и закрепления эффекта.
Выбор методики зависит от размера и стадии развития опухоли, выделяют два варианта операции:
• резекция – в данном случае удаляется только патологический участок почки, в котором обнаружены раковые клетки
• нефрэктомия, при которой удаляется вся почка целиком плюс почечная фасция, околопочечная жировая клетчатка, регионарные лимфатические узлы. Если в патологическом процессе задействован верхняя часть почки, то удаляется еще и надпочечник.
Задача хирурга складывается из двух важнейших моментов – удалить максимально полно всю опухоль и ткани, затронутые патологическим процессом, но при этом сохранить орган.
В настоящее время ряд клиник использует методику с применением киберножа, который не только удаляет опухолевые образования, но также тормозит развитие раковых клеток, подавляя их размножение.
После оперативного лечения пациенты закрепляют полученный эффект посредством лучевой или химиотерапии нередко – в виде сочетания этих методик.
При раке почки химиотерапия не может являться единственным метолом лечения, а всегда идет в сочетании с оперативным или лучевым воздействием на организм пациента.
Отдельного внимания заслуживает таргетная терапия, оказывающая прямое влияние непосредственно на опухоль. Препараты, в отличие от привычных при онкологии цитостатиков, провоцируя гибель раковых клеток, не вызывают при этом выраженных побочных эффектов.
Сочетание таргетного лечения с химио- и лучевой терапией помогает добиться хороших результатов, повысить выживаемость пациентов с раком почки и снизить вероятность возникновения рецидивов заболевания.
Прогноз при раке почки
Прогноз заболевания, как и при любой раковой патологии, зависит от стадии развития опухоли, своевременности назначенного лечения и состояния организма пациента.
Мировая статистика предоставляет такие цифры по выживаемости пациентов с раком почки:
• Первая стадия заболевания дает выживаемость 81%
• Вторая стадия – выживаемость 74%
• Третья стадия – 53%
• Четвертая стадия – не более 8%
Благодаря современной диагностике и совершенствующимся с каждым годом методикам лечения онкологам удалось несколько улучшить прогноз при раке почки, так:
• После диагностики заболевания до 5 лет доживают около 53% пациентов
medportal.ru
Рак почки — злокачественное образование, формирующееся в одной или в обеих почках. Данное заболевание находится на 10-м месте по распространенности, при этом чаще болезнь встречается у городских жителей в возрасте 50-70 лет. Мужчины попадают в группу риска: у них вероятность заболеть раком почки в 2 раза выше.
Среди всех злокачественных опухолей почки наиболее часто встречается почечно-клеточный рак (в 40% случаев), реже регистрируются образования в мочеточнике и почечной лоханке, наиболее редко (в менее чем в 10% случаев) встречается саркома.
Наука достоверно не может назвать причины, приводящие к данному заболеванию, однако довольно точно определяет способствующие его развитию факторы:
- Избыточная масса тела.
- Курение (риск увеличивается на 50%).
- Высокое артериальное давление.
- Вредные условия труда (работа с химикатами).
- Поликистоз почек.
- Сахарный диабет.
- Вирусные инфекции.
- Продолжительное нахождение на гемодиализе почки.
- Генетическая предрасположенность, редко встречающиеся заболевания (синдром фон Гиппеля-Линдау).
Рак почки: симптомы
В настоящее время около 50% всех опухолей почки диагностируется случайно, при плановом УЗИ при полном отсутствии каких-либо симптомов.
Характерные симптомы заболевания в настоящее время встречаются реже.
- Кровь в моче (гематурия). Ее появление может носить внезапный и обильный характер.
- Боли в спине и пояснице: эти жалобы связаны с прорастанием опухоли в соседние органы или закупоркой мочеточника.
- Уплотнение в животе (при пальпации нащупывается опухоль).
- Повышение температуры и артериального давления (последнее может быть вызвано сдавливанием артерий или продуцированием опухолью ренина).
- Варикоцеле.
- Похудание, общая слабость, анемия, ночная потливость и чрезмерно выраженная утомляемость.
К сожалению, зачастую признаки рака почки проявляются не сразу, болезнь длительно протекает в бессимптомной форме. Именно поэтому так важно проходить регулярный профилактический осмотр, делать УЗИ и сдавать анализ крови и мочи.
Диагностика рака почки
Диагностика рака почки предполагает целый комплекс различных манипуляций, что позволяет установить правильный диагноз с максимальной точностью.
- Наиболее доступным методом диагностики является УЗИ.
- Золотым стандартом диагностики опухолей почки является компьютерная томография с контрастированием. Компьютерная томография дает полное представление о положении опухоли, ее размере, клинической стадии и прорастании опухоли в смежные органы.
- Анализ мочи выявляет наличие примеси крови в моче.
- Анализ крови позволяет выявить косвенные признаки заболевания: малокровие, повышенный уровень щелочной фосфатазы, мочевины в крови и т. д.
- МРТ для диагностики опухолей почки используется реже чем КТ, основным показанием для выполнения МРТ является противопоказание к выполнению КТ.
- Биопсия опухолей почки выполняется с целью подтверждения диагноза и определения дальнейшей тактики лечения. К сожалению, в ряде случаев биопсия опухоли почки является неинфрмативной, по этой причине сейчас данное исследование выполняется достаточно редко.
- Для определения метастазов в легие и кости скелета используют рентгенографию органов грудной клетки и остеосцинтиграфию.
- Почечная ангиография — рентгенологическое исследование с контрастным веществом.
Исходя из того, каковы проявления рака почки, состояние больного и результаты предварительных анализов, врач выбирает те или иные методы диагностики рака почки для формирования максимально объективной картины.
Стадии рака почки
Существуют 4 стадии рака почки, характеризующиеся различным процентом излечения (вероятность успешного излечения выше на начальных стадиях):
- Рак почки 1 стадии. Размер опухоли — до 7 см, метастазирования нет, раковые клетки локализованы исключительно в почечной ткани. При своевременном и адекватном лечении рака почки вероятность выздоровления — 80-90%.
- Рак почки 2 стадии. Опухоль больше 7 см, но ограничена самой почкой.
- Рак почки 3 степени. Опухоль может еще не выходить за пределы почечной капсулы, но распространяется на надпочечник или паранефральную клетчатку или опухоль распространяется в почечную вену/полую вены.
- Рак почки 4 степени. Опухоль прорастает почечную капсулу.
Лечение рака почки
Лечение рака почки базируется на нескольких общепринятых методиках, используемых по отдельности или комплексно. Лечащий врач, исходя из типа опухоли, клинической стадии возраста и самочувствия больного, имеющихся противопоказаний и иных факторов, может прибегнуть к различным методам лечения.
Наиболее эффективным способом лечения рака почки является хирургическое удаление опухоли. Радикальная нефрэктомия – это полное удаление пораженной почки, как правило, вместе с окружающей паранефральной клетчаткой, лимфоузлами и иногда надпочечником. Если же размеры опухоли не превышают 7 см, проводят частичную резекцию почки. Наряду с традиционным методом, при котором удаление почки или ее резекция выполняется через большой разрез, существует лапароскопический. В данном случае опухоль удаляется или резецируется при помощи специальных инструментов, введенных в брюшную полость через небольшие разрезы (2 см.) Лапароскопический метод связан с меньшей частотой осложнений. Кроме того реабилитация пациента проходит быстрее.
Альтернативным методом лечения опухолей почки является криоабляция. Суть метода заключается в заморозке опухоли при помощи специальных криозондов, введенных в опухоль. Опухоль подвергается попеременной заморозке и разморозке, что в конце концов приводит к гибели раковых клеток. Данный метод наименее травматичен для пациента и показан при невозможности выполнения операции, опухолях обеих почек и опухоли единственной почки.
Лекарственную терапию (химиотерапию, гормонотерапию или иммунотерапию) назначают, если диагностирован запущенный рак почки (4 стадия), когда оперативное вмешательство невозможно.
Профилактика рака почки
Для предупреждения рака почки важно отказаться от курения, контролировать вес и сбалансировано питаться (с преобладанием фруктов и овощей). Таким образом, здоровый образ жизни является основным методом профилактики данного заболевания.
www.urogynecology.ru
 NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.
NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.