Из этой статьи вы узнаете: какой порок сердца называют коарктацией аорты, особенности кровообращения при врожденном пороке. Причины появления и характерные симптомы, как протекает и развивается патология. Диагностика и методы лечения, прогноз на выздоровление.
Автор статьи: Стоянова Виктория, врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
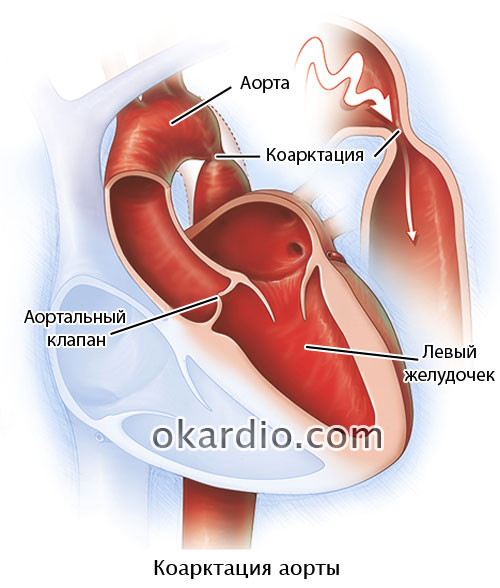
Коарктацией аорты называется врожденный порок, сужение крупного кровеносного сосуда, по которому кровь из левого желудочка поступает в большой круг кровообращения.
Что происходит при патологии? На выходе из левого желудочка аорта плавно поворачивает вниз, к грудному отделу. Именно в этом месте (переход дуги аорты в нисходящую часть) образуется сужение (стеноз), по форме напоминающее песочные часы. Стеноз становится препятствием для нормального кровотока:
- левый желудочек не способен протолкнуть сквозь сужение необходимый объем крови, его стенки растягиваются и утолщаются;
- в участке аорты до дефекта устойчиво повышается артериальное давление;
- в участке аорты ниже сужения давление понижается.
В результате развиваются многочисленные недостатки кровоснабжения органов и тканей, сердечная недостаточность, устойчивая артериальная гипертензия, кислородное голодание органов (ишемия головного мозга, почек, кишечника).
Коарктация – тяжелый врожденный порок, он появляется из-за дефектов внутриутробного формирования сердца и сосудов. Из-за нарушений кровоснабжения на первом году жизни погибает около 55–65 % новорожденных, у остальных детей после хирургической операции появляется шанс, продолжительность жизни увеличивается до 30–40 лет.
Взрослая патология отличается от детской более выраженными проявлениями: по мере взросления сердечная недостаточность усиливается, к ней присоединяются различные осложнения (аневризма жизненно важных сосудов).
Патология опасна развитием смертельных осложнений: острой сердечной недостаточности (инфаркт), разрыва аневризмы (выпячивание стенки) аорты, инсульта (кровоизлияние в мозг), септического эндокардита (бактериальное воспаление внутренней оболочки сердца).
Вылечить врожденную коарктацию аорты полностью невозможно. Хирургическими методами удается улучшить прогноз и продлить жизнь больному, после операции больного пожизненно наблюдает и консультирует врач-кардиолог.
Особенности кровообращения при коарктации аорты
Из-за низкой пропускной способности аорты развивается особенный режим кровообращения:
- усиливается давление крови на стенки сосуда выше дефекта, из-за чего сердце работает с нагрузкой (возрастает объем выброса крови за один удар и в минуту);
- стенки левого желудочка под влиянием давления крови утолщаются;
- растет количество боковых сосудистых ответвлений аорты и других сосудов верхней половины тела (левой подключичной, межреберных, грудных артерий), с их помощью организм пытается компенсировать недостатки кровоснабжения;
- все артерии сильно увеличиваются в диаметре, а со временем (и под влиянием повышенного артериального давления) их стенки выпячиваются (аневризма).
Самые значимые для дальнейшего прогноза и продолжительности жизни – аневризмы аорты и сосудов головного мозга, их разрыв приводит к летальному исходу (причина смерти к 20 годам в 50%)
В 88% нарушения кровоснабжения развиваются по 2 типам и обусловлены наличием или отсутствием дополнительного соединения между аортой и легочной артерией (Боталлова протока, который в норме есть у детей во внутриутробном периоде и зарастает спустя 3 месяца после рождения):
- По «детскому» типу, когда Боталлов проток после рождения остается открытым, в этом случае выражены нарушения кровоснабжения головного мозга, легочная гипертензия (повышенное давление в легочных сосудах).
- По «взрослому» типу, когда Боталлов проток закрывается. Нарушения проявляются устойчивой гипертонией верхней половины тела (головы, рук, шеи) и гипотонией (пониженным давлением) в нижней половине тела.
Оба типа нарушений не зависят от возраста больного, только от своевременного или несвоевременного зарастания Боталлова протока. В 12% случаев к врожденной коарктации аорты присоединяются другие пороки развития сердца и сосудов (смешанный тип).
Причины патологии
Механизм появления коарктации до конца не ясен, предполагают, что причиной дефектов формирования аорты может быть:
- наследственная предрасположенность;
- генетические мутации (синдром Шерешевского-Тернера, половая хромосомная аномалия);
- влияние лекарственных средств;
- употребление алкоголя;
- инфекционная интоксикация (краснуха, корь, скарлатина).
Самый важный период для формирования сердца – 1 триместр беременности, именно в этот момент неблагоприятное влияние внешних факторов может стать причиной порока.
Фактор риска – половая принадлежность, врожденный порок в 4 раза чаще встречается у мужчин, чем у женщин.
Характерные симптомы
Симптомы коарктации аорты зависят от степени сужения сосуда, если оно не слишком выраженное, долгое время (до 12–14 лет) болезнь протекает практически незаметно. Ребенок может жаловаться только на слабость и одышку после физической нагрузки, это не слишком ухудшает качество жизни больного.
Со временем сердечная недостаточность и нарушения кровоснабжения органов прогрессируют и проявляются более выраженными симптомами: слабостью и одышкой после умеренной и легкой физической нагрузки (в дальнейшем сохраняется и в состоянии покоя), головными болями, носовыми кровотечениями, судорогами в ногах, болями в животе и за грудиной.
При тяжелом пороке (выраженном сужении аорты) симптомы проявляются сразу после рождения и хорошо выражены: ребенок бледный, беспокойный, тяжело дышит (сердечная астма) и сильно потеет. Для таких детей характерно сильное отставание в физическом развитии, общая слабость, снижение иммунитета (частые инфекции), ограниченная трудоспособность.
Общие симптомы:
| Возраст больного | Как проявляется патология |
|---|---|
| Ранний возраст (от 1 года до 5 лет) | Одышкой
Слабостью Повышенной утомляемостью Бледностью кожи Отставанием в физическом развитии Увеличением массы тела |
| От 5 до 14 лет | Одышкой после физической нагрузки
Слабостью Утомляемостью Головными болями |
| В период от 14 лет (развитие сердечной недостаточности и кислородного голодания тканей) | Головными болями
Болями за грудиной Головокружениями Обмороками Шумом в ушах Снижением зрения и слуха Аритмией (усиленным сердцебиением) Частыми носовыми кровотечениями Судорогами и зябкостью нижних конечностей Внезапной хромотой Онемением кожи Болями в животе Кашлем с кровохарканием |
Со временем сердечно-сосудистая недостаточность осложняется до таких состояний:
- сердечная астма (удушье из-за застоя крови в легочных сосудах);
- отек легких (в альвеолы пропотевает часть крови из-за повышенного давления в легочных сосудах);
- ишемия головного мозга (кислородное голодание);
- ишемия других органов (сердца, почек, кишечника);
- острая сердечная недостаточность (инфаркт миокарда);
- геморрагический инсульт (кровоизлияние в головной мозг);
- аневризма аорты или сосудов головного мозга (выпячивание стенки сосуда под влиянием повышенного артериального давления или застойных явлений);
- септический эндокардит (бактериальное воспаление внутренней оболочки сердца).
Большая часть осложнений – жизнеугрожающие состояния и причина смерти больных с коарктацией аорты.
Этапы недуга
Без лечения коарктация аорты у детей развивается естественно, симптомы появляются поэтапно, как бы нарастают. Для каждого возраста характерен свой критический период (который может закончиться летальным исходом) и дальнейший прогноз.
| Этап патологии | Возраст | Как протекает и развивается патология |
|---|---|---|
| Критический | У детей до 1 года | Тяжелая сердечная, легочная и почечная недостаточность
Артериальная гипертензия Высокий процент смертности (55–65%) |
| Адаптация (организм приспосабливается, привыкает) | От 1 года до 5 лет | Симптомы недостаточности сглаживаются
Повышенная утомляемость Одышка после умеренной физической нагрузки, слабость Головные боли |
| Компенсация (восстановление) | От 5 до 14 лет | В 80% случаев протекает бессимптомно
Основные жалобы: слабость, повышенная утомляемость после физической нагрузки |
| Относительная декомпенсация (появление выраженных нарушений) | от 14 до 20 лет | Признаки сердечно-сосудистой недостаточности нарастают, становятся выраженными
К ним присоединяются симптомы кислородного голодания других органов (головного мозга, почек, легких, кишечника и т. д.) |
| Декомпенсация (появление осложнений) | От 20 до 30 лет | Развиваются осложнения сердечно-сосудистой недостаточности и мозгового кровообращения (инфаркт миокарда, геморрагический инсульт)
Им сопутствует тяжелая устойчивая гипертензия Смертность в возрасте от 20 до 30 лет – 89% |
Хирургическое вмешательство позволяет отодвинуть летальный исход.
Диагностика
Диагностируют коарктацию аорты по характерным признакам:
- При внешнем осмотре видна заметная разница между верхними отделами тела (атлетический торс) и нижними (худые конечности).
- Наблюдается усиленная пульсация межреберных и сонных артерий и слабая – бедренных.
- У больного теплые руки и холодные ступни.
- Мониторинг артериального давления выдает разницу между давлением на руках (гипертензия) и ногах (гипотония).
- При прослушивании слышен систолический шум (при выбросе крови из желудочков в сосуды) над верхушкой и основанием сердца.
Патология похожа на другие заболевания с легочной гипертензией – аортальный порок сердца и неспецифическое воспаление сосуда (болезнь Такаясу). Чтобы не ошибиться и установить точный диагноз, назначают исследования:
- ЭКГ или эхокардиографию;
- аортографию (контрастная рентгенография аорты и ее частей);
- рентгенографию грудной клетки и сердца с введением контрастных жидкостей;
- зондирование сердечных камер (внутрисердечное введение катетера с оптической аппаратурой).
На основании этих исследований делают окончательное заключение и назначают лечение.

Методы лечения
Патологию невозможно вылечить полностью, возможность развития осложнений сердечно-сосудистой недостаточности остается всегда, хотя хирургическое лечение улучшает прогноз и увеличивает сроки жизни больного (в 95%).
Лекарственная терапия неэффективна и нужна только для того, чтобы предотвратить развитие инфекционных осложнений (эндокардита), устранить симптомы артериальной гипертензии и улучшить сопротивляемость тканей миокарда, головного мозга, почек в условиях кислородного голодания.
Хирургическое лечение необходимо при любом течении патологии, оптимальные сроки для вмешательства – возраст до 4, максимум до 10 лет. В дальнейшем сердечно-сосудистая недостаточность быстро прогрессирует и ухудшает прогноз после операции.
Экстренную хирургическую операцию производят, если у больного появились показания:
- разница систолического давления (при выбросе крови из желудочков в сосуды) на руках и ногах – больше 50 мм рт. ст.;
- устойчивая артериальная гипертензия с высокими показателями;
- появление выраженных симптомов сердечно-сосудистой недостаточности (одышка в покое).
Хирургические методы лечения коарктации аорты:
| Название метода | Как выполняют |
|---|---|
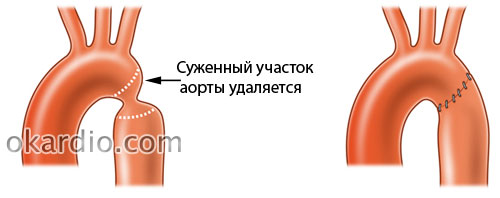
| Пластическая реконструкция аорты | Стенозированный участок аорты иссекают, концы сосуда соединяют прямым анастомозом (соединением).
Или стеноз рассекают в продольном направлении, накладывают заплату из ткани (часть сосуда или синтетический материал), сшивают |
| Резекция сужения аорты | Участок аорты со стенозом иссекают (удаляют) и восстанавливают с помощью артериального трансплантата (части сосуда) или искусственного протеза
|
| Обходное шунтирование | Вокруг стеноза создают обходной путь – анастомоз (соединяют между собой небольшие участки протезов и вшивают их в стенки сосуда выше и ниже сужения). В качестве протезов выбирают левую подключичную или селезеночную артерии, искусственный гофрированный протез
|
| Баллонная дилатация аорты | Небольшой стеноз аорты без осложнений (отложения кальция в стенки сосуда или плотного кольца измененной ткани) устраняют с помощью катетера с баллоном на конце. Его вводят в сосуд и несколько раз расширяют в месте сужения
|
Эти методы позволяют устранить недостатки аорты, кровоснабжения и кровотока, восстановить газообмен тканей и органов, снизить нагрузку на сердце и стенки артериальных сосудов.
Послеоперационный период
Послеоперационный период достаточно тяжелый, в этот момент важно избежать осложнений:
- Аневризмы аорты.
- Внутренних кровотечений.
- Разрывов анастомозов.
- Тромбоза протезированных участков аорты (закупорки просвета сосуда тромбом).
- Ишемии спинного мозга.
- Гангрены левой руки (омертвение тканей из-за нарушений кровоснабжения и кислородной недостаточности).
Летальным исходом заканчивается 43% операций у детей до 1 года, у больных старше 30 лет – около 12%.
Восстановительный период продолжается в течение года после операции, на 6 месяцев ребенка полностью освобождают от занятий в школе, максимально ограничивают физическую активность, осуществляют медикаментозную поддержку (лечение артериальной гипертензии).
Прогноз
Коарктация – один из самых сложных и тяжелых врожденных пороков сердца. Даже изолированное (без дополнительных пороков) сужение аорты приводит к развитию серьезной сердечно-сосудистой недостаточности, а в 70% случаев патология сочетается с другими врожденными пороками, что сильно осложняет течение заболевания и ухудшает прогноз.
В течение первого года жизни умирает от 55 до 65% детей, средний срок жизни больного с коарктацией аорты (без хирургического лечения) – 30, в лучшем случае 40 лет. Хирургическое вмешательство на ранних сроках (до 4 лет, максимум до 10) позволяет улучшить прогноз и сроки жизни (в 80–95%). Основная сложность заключается в том, чтобы вовремя диагностировать врожденную патологию, так как выраженные симптомы сердечно-сосудистой недостаточности и ишемии головного мозга появляются после 10 лет (на этапе декомпенсации, с 14 до 20).
С момента появления явных симптомов ишемии головного мозга (обмороков, головокружений) патология прогрессирует стремительно, осложняясь до геморрагических инсультов, инфарктов миокарда, отека легких и становится причиной смерти больных от 20 до 30 лет (в 89%).
Пациенты с врожденными пороками до и после операции состоят на учете у кардиолога в течение всей жизни, им рекомендованы регулярные осмотры и разумное ограничение физической активности. В некоторых случаях кардиологи не против вынашивания беременности, но эти случаи рассматривают индивидуально, в зависимости от общего состояния.
Источник
 NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.
NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.


 Нажмите на фото для увеличения
Нажмите на фото для увеличения Нажмите на фото для увеличения
Нажмите на фото для увеличения
 Нажмите на фото для увеличения
Нажмите на фото для увеличения