Что такое сердечная недостаточность? Какие симптомы есть у данного недуга? Какими методами проводится лечение сердечной недостаточности? Можно ли побороть данный недуг при помощи средств нетрадиционной медицины? Ответы на все эти вопросы вы сможете найти в данной статье.
Что это за недуг?
Прежде чем ответить на вопрос: «Чем лечить сердечную недостаточность?», необходимо разобраться в том, о чем идет речь. Итак, под данным термином подразумевается состояние патологического характера, при котором главный орган (сердце) не может обеспечить ткани и органы нужным количеством крови для метаболического процесса.

Существует две формы сердечной недостаточности: острая и хроническая. В первом случае о самостоятельном лечении, либо при помощи трав, и речи быть не может. Поскольку острая форма заболевания является весьма опасной. Именно в этом случае может понадобиться оперативное хирургическое вмешательство.
А при другом виде патологии возможно применение народных средств. Но и в этом случае понадобится тотальный контроль специалиста.
А как лечить хроническую сердечную недостаточность? Ответ на этот вопрос будет дан в другом разделе статьи.
Какие есть симптомы при недуге?
Признаками данной патологии являются слабость при различного вида нагрузках и беспричиный (не связанный с простудой) кашель, сонливость. Кроме того, у таких людей наблюдается нарушение работы желудочно-кишечного тракта.
Нередко пациенты задают вопрос: «Чем лечить одышку при сердечной недостаточности?». Это тоже один из симптомов недуга. При соблюдении всех рекомендаций врача, а также приеме всех необходимых медикаментов, от одышки можно будет избавиться.
Кроме того, у человека с данной патологией могут наблюдаться отеки конечностей, дизориентация, легочные хрипы.
Еще пациенты с сердечной недостаточностью жалуются на набухание вен шеи и учащенный пульс, а также на малое количество мочи либо ее отсутствие. В результате последнего и появляются отеки. Из-за этого человеку трудно передвигаться. Но как лечить отеки при сердечной недостаточности? Ответ на данный вопрос также будет дан в одном из разделов данной статьи. Следует напомнить, что терапию можно проводить как при помощи медикаментов, так и народными средствами.
Какие существуют причины развития недуга?
Как правило, источником сердечной недостаточности являются заболевания сердца. К ним относятся миокардит, кардиомиопатия, кардиосклероз.
Также недуг может развиться в результате осложнений инфекционных процессов или инфаркта.
Такая патология, как порок сердца, тоже не позволяет проделывать насосную функцию. В результате происходит перегрузка некоторых отделов. С течением времени наблюдается деформация сердца, что говорит о потере им функциональных качеств.

Постоянное, либо слишком повышенное артериальное давление является источником истощения сердечной мышцы.
Такой недуг как воспаление сердечной сумки считается причиной ограничения движений жизненно важного органа для человека.
Другим источником рассматриваемой патологии является тампонада сердца. В этом случае речь идет о накоплении большого объема крови в желудочке. В результате происходит затруднение сокращений сердца.
Вредны и весьма большие физические нагрузки. Они являются причиной быстрого истощения функциональных возможностей органа.
Если внутривенно ввести большое количество жидкости, наблюдается перегрузка сердечной мышцы.
Болезни печени и почек являются источниками перегрузки кровообращения.
Как лечить сердечную недостаточность у пожилых людей? Прежде чем ответить на этот вопрос, необходимо установить причину недуга.
Иногда источником патологии являются несколько болезней.
Такая болезнь, как порок митрального клапана, неизбежно ведет к развитию сердечной недостаточности. Выходом из этой ситуации является его протезирование при помощи хирургического вмешательства.
Как происходит развитие хронической сердечной недостаточности?
Прогресс этого недуга является постепенным. То есть здесь речь идет о том, что данная патология развивается в течение нескольких лет. И людям необходимо в начале развития заболевания обратиться к специалисту. Но не всегда это делается.
Первые признаки недуга начинают появляться при сильных физических нагрузках. Как правило, человек жалуется на одышку и учащенное сердцебиение. Иногда наблюдаются отеки.
При второй степени недостаточности появляются стойкие нарушения в кровообращении. В результате человек не может работать. Но на второй стадии эти симптомы исчезают при состоянии покоя.
Последняя характеризуется сильными дистрофическими изменениями в органах. В этой стадии структура тканей уже повреждена необратимо. Человек чувствует себя плохо даже в состоянии покоя.
Можно ли лечить сердечную недостаточность в этом случае при помощи народных средств? Да, но обязательно нужен контроль и рекомендации врача.
Какие есть признаки острой сердечной недостаточности?
Данный вид недуга может развиться не только из-за проблем с главным жизненно важным органом.
Источником острой сердечной недостаточности являются кровотечения или тяжелые роды, инфекции или инсульт, а также передозировка спиртными напитками либо медикаментами.
Кроме того, этот вид недуга является осложнением хронической сердечной недостаточности. Поэтому при появлении первых же симптомов заболевания необходимо в срочном порядке обратиться к специалисту.
Одним из симптомов острого состояния является резкое снижение сердечного выброса. Данный признак характеризуется потерей сознания и нитевидным пульсом.
Другим симптомом этого вида недуга является повышенное давление капилляров легких. Для этого случая характерны кашель с кровью, хрипы в легких, а также резкое затруднение в легких. Именно при появлении данного признака и задается вопрос: «Как лечить острую сердечную недостаточность?». В этом случае на помощь придут только медикаменты либо хирургическое вмешательство. О самостоятельном лечении народными средствами и речи быть не может быть. Поскольку это только будет способствовать усугублению ситуации. Необходимо знать, что возможен летальный исход, который происходит в результате инфаркта миокарда.
Следующим симптомом острой сердечной недостаточности является сужение периферических капилляров. По-другому он называется кардиогенным шоком. Человек становится бледным, у него отсутствует моча, усиливается потоотделение.
Как оказать первую помощь?
Чем лечить сердечную недостаточность? Что делать в той ситуации, когда у человека возникла такого рода ситуация?
Данный недуг является весьма опасным для жизни людей, поэтому при появлении первых же симптомов следует обязательно обратиться к специалисту.
Если на улице человеку стало плохо, то необходимо вызвать по телефону скорую помощь.
После того больного следует посадить на скамейку. Необходимо, чтобы ноги находились на земле. Благодаря этому произойдет отток крови от легких. Если у вас имеется такая возможность, то согрейте ноги человеку.
Для увеличения объема грудной клетки следует приподнять плечи. Заметьте, в этом случае не нужно поднимать руки.
Если у больного не появились такие симптомы, как голубоватый оттенок кожи и холодный пот, то ему можно дать таблетку нитроглицерина. При наличии же этих признаков данное лекарственное средство ни в коем случае давать не стоит. Поскольку может быть летальный исход.
Рекомендации при лечении недуга
Они понадобятся для того, чтобы избежать в дальнейшем осложнений. Прежде чем ответить на вопрос: «Как лечить сердечную недостаточность у пожилых людей?», рассмотрим некоторые рекомендации.
Итак, терапия включает в себя не только прием лекарственных средств, но и правильный образ жизни.

Под этим понимается отказ от табакокурения и злоупотребления спиртными напитками. Кроме того, следует вести контроль за количеством соли в пище. Она должна быть слабосоленой. Также необходимо следить за количеством выпитой жидкости. Ее объем не должен превышать 1,6 литров.
Еще необходимо вести обязательный контроль за массой тела. Физические нагрузки также стоит ограничить либо они должны быть минимальными. При тяжелом состоянии больного рекомендуется только постельный режим.
Лечение при данном недуге считается эффективным, если сам больной и лечащий врач замечают, что уменьшились такие симптомы, как одышка, учащенное сердцебиение. Кроме того, одной из явных характеристик является увеличение количества крови, которое выбрасывается левым желудочком, а также отсутствие проявлений клинического характера задержки жидкости в тканях.
Какие препараты необходимы при недуге?
Так какие лекарства лечат сердечную недостаточность? Обычно под стандартной схемой медикаментозной терапии подразумевается применение петлевого диуретика.

Еще как лечить хроническую сердечную недостаточность? К примеру, специалисты выписывают такое лекарственное средство, как «Дигоксин». Он является тем препаратом, который считается эффективным сердечным гликозидом. Кроме того, рекомендуется его принимать с вышеописанными медикаментами.
Для того чтобы уменьшить вероятность развития острой сердечной недостаточности, выписывается «Спиронолактон». Если имеется сопутствующая стенокардия, то необходим прием нитратов. А антикоагулянты назначаются, в свою очередь, для того, чтобы исключить возможность образования тромбов.
Как лечить сердечную недостаточность в домашних условиях?
Как правило, после проведения всех мероприятий по оказанию помощи пациенту, а также когда его состояние стабилизировалось, его выписывают из больницы.
Обычно схему лечения назначает специалист. Кроме того, следует соблюдать диету. Результат лечения будет эффективным, если соблюдать все рекомендации. Ответственность, конечно же, лежит на родных людях и родственниках.
Так чем лечить сердечную недостаточность? Обязательно нужно соблюдать режим. Если специалист назначил больному отказаться от всевозможных нагрузок, то это следует и сделать. Поскольку любая маленькая работа может привести к осложнениям, например, к развитию острой сердечной недостаточности.
Другим условием является налаживание благоприятного режима питания. Человек должен есть как можно чаще и небольшими порциями. Не рекомендуется употреблять очень горячую либо холодную пищу. Также не стоит есть после шести часов вечера.
Кроме того, необходимо помнить о соблюдении режима водного и солевого характера. Об этом более подробно уже было сказано выше.
Какую диету необходимо соблюдать при недуге?
Как лечить сердечную недостаточность у пожилых людей? Этот пункт включает в себя также и соблюдение диеты. Как правило, ее назначает специалист.
Из рациона питания следует убрать продукты, которые способствуют прибавке веса. К ним относятся макароны, жирные сорта мяса, белый хлеб, а также сладости.
Продукты должны обрабатываться таким образом, чтобы в них сохранялось большее количество полезных веществ. Овощи необходимо доводить до полуготовности на слабом огне. Лучше всего их варить либо запекать.
Пациенту необходимо употреблять в течение дня около трех порций как овощей, так и фруктов.
Категорически не рекомендуется есть копченую и маринованную пищу. Поскольку они задерживают воду в организме человека.
Также в рационе питания больного не должно быть таких продуктов, как животный жир, мясной, рыбный бульон, шоколад, спиртные напитки, кофе, чай.
Как лечить сердечную недостаточность народными средствами?
Длительное течение недуга предполагает использование нетрадиционных методов терапии. При этом следует знать, что все должно быть согласовано с рекомендациями лечащего врача. Также не стоит забывать о диете и приеме медикаментов.

А как лечить сердечную недостаточность народными средствами? Дело в том, что существует множество рецептов отваров и настоев, которые рекомендованы при наличии этого недуга. О каждом из них будет рассказано в следующих разделах статьи.
Не стоит забывать, что острая сердечная недостаточность не предполагает лечения при помощи нетрадиционной медицины. Поскольку здесь речь идет о неотложной ситуации, при которой необходимо срочное применение медикаментов. Поэтому в данном случае следует обращаться к скорой помощи.
Какие средства необходимы для того, чтобы улучшить обменные процессы в сердечной мышце?
В данном разделе статьи будут рассмотрены рецепты нетрадиционных средств медицины.
Так как лечить сердечно-легочную недостаточность? Очень полезной является спаржа. Для приготовления средства понадобится цельное растение. Три ложки спаржи заливаются кипяченой водой, а после настаиваются в течение пары часов. Настой принимать следует через каждые два часа по одной большой ложке.
Другим полезным сырьем является трава желтушника. Для приготовления лекарственного средства понадобится целый его стакан. Траву нужно будет поместить в марлевый мешочек. К нему добавляется стакан сахара и около трех литров холодного кипятка. Настой следует отправить в теплое место на полмесяца. Принимать это средство необходимо по половине чашки три раза в день.
Хорошо помогает и витаминный чай. Он питает ткани. Для его приготовления понадобится крапива, ягода черной смородины, плоды шиповника. Содержимое нужно будет залить кипятком и настоять в термосе в течение пары часов. После того как процедите настой, добавьте туда маленькую ложечку меда. Принимать его следует после еды.
Для стимуляции процессов восстановительного характера рекомендуется чай из рябины и шиповника. Содержимое следует настоять в термосе в течение 60 минут. После его процеживают, и также добавляют маленькую ложечку меда. Его необходимо употреблять вместо обычного чая.
Какие средства способствуют уменьшению жидкости в организме?
В данном разделе статьи вы сможете найти ответ на вопрос: «Как лечить отеки при сердечной недостаточности?».
Итак, в этом случае на помощь придет настойка корня любистка. Понадобится 100 граммов этой травы. Его заливают медицинским спиртом, после отправляют на полмесяца в темное место. Готовую настойку следует пить трижды в день по одной большой ложке.
Еще как лечить отек ног при сердечной недостаточности? Также хорошо помогает сбор из толокнянки и грыжника. Траву нужно будет залить водой, а после кипятить в кастрюле в течение 15 минут. После его следует процедить и употреблять трижды в день перед едой.
Как лечить сердечную недостаточность народными средствами? Положительный эффект оказывает настой из хвоща, пырея и можжевельника. Содержимое заливается чашкой кипяченой воды, а после настаивается в течение получаса.
Для уменьшения жидкости в организме применяется и хвощ с березовыми листьями. Сбор заливается кипятком и настаивается. Принимать его необходимо по половине чашки четырежды в день.
Как лечить отек ног при сердечной недостаточности другими травами? Оказывает хорошую помощь в этой ситуации настой из можжевельника, дягиля и василька. Настаивать этот отвар следует в течение получаса. После процедить и пить четыре раза в день. Данный настой оказывает видимый положительный эффект при сильных отеках ног.
Какие средства снижают сердечную нагрузку?
В данном разделе статьи речь пойдет об успокоительных чаях.
Итак, чем лечить сердечную недостаточность у людей? Хорошо помогает сбор из таких трав, как мелисса, мята и валериана. Содержимое заливается стаканом кипяченой воды, после настаивается в течение 20 минут. Его необходимо употреблять дважды день по половине чашки до еды.

Другой сбор состоит из таких трав, как фенхель, пустырник и тмин. Этот сбор, который также заливается кипятком, следует принимать четыре раза в день.
Как лечить сердечную недостаточность у пожилых людей? В качестве успокоительного чая подойдет сбор из ромашки, боярышника, пустырника и сушеницы. Содержимое заливается кипяченой водой в термосе и настаивается в течение 7 часов. Данное средство следует употреблять трижды в день по половине чашки до еды.
Немного о профилактике недуга
Для того чтобы не задаваться вопросом: «Чем лечить сердечную недостаточность?», необходимо придерживаться некоторых рекомендаций.
Если у вас было инфекционное либо ревматическое заболевание, обращайтесь к специалисту вовремя. Поскольку именно эти недуги могут спровоцировать развитие сердечной недостаточности.

Следует ежегодно проходить профилактические осмотры. Благодаря им можно будет вовремя выявить болезнь и начать необходимое лечение.
Не стоит перенапрягать свой организм физическими нагрузками, но и не следует забывать о простой зарядке. Не нужно злоупотреблять распитием спиртных напитков. Не забывайте следить за своим рационом. Он должен быть сбалансированным, то есть речь идет о достаточном количестве полезных веществ, минералов и витаминов.
При наличии такой вредной привычки, как табакокурение, необходимо от нее отказаться. Кроме того, необходимо следить за состоянием таких органов, как почки и печень. При нарушении в их работе могут возникнуть проблемы с кровообращением.
Помните, что при появлении первых же признаков сердечной недостаточности необходимо в срочном порядке обратиться к специалисту.
Источник: fb.ru
Лечение перикардита сердца традиционными и народными средствами
Под перикардитом подразумевают воспалительные явления в околосердечной сумке. Заболевание серьёзное и достаточно тяжело протекает. Своевременно начатое лечение в данном случае залог хорошего прогноза. Про лечение перикардита с помощью лекарственных препаратов и про рецепт народной медицины, мы расскажем в этой статье.
Соблюдение лечебного режима
Как и при миокардите, соблюдение постельного режима очень важно. Длительность его должна быть не менее одного месяца. Если присутствует жидкость в полости перикарда, то постельный режим должен быть строгим.
Воздействия на фактор, приведший воспалению
При устранении всех причин, которые вызвали воспаление в перикарде, нередко приводит к быстрому выздоровлению больного.
При бактериальной природе воспаления назначают антибиотики внутримышечно.
Противовирусными препаратами перикардит не лечат, несмотря на то, что он часто бывает осложнением вирусной инфекции. Считается, что при перикардите их эффективность не доказана.
При перикардите, который развился на фоне системных заболеваниях, лечат, прежде всего, это заболевание, например, ревматоидный артрит.
В последние годы участились случаи перикардитов на фоне туберкулеза. При туберкулезном перикардите применяют противотуберкулезные препараты и их назначают на очень длительный срок до 6 месяцев.
При остром инфаркте миокарда, осложнившемся воспалением перикарда, как правило, специального лечения не требуется, достаточно лечение основного заболевания.
Иногда даже требуется вводить антибактериальные препараты прямо в полость перикарда, эта процедура проводится при гнойных перикардитах.
Применение нестероидных противовоспалительных препаратов (НПВС)
Врачи достаточно давно применяют эту группу препаратов в лечении перикардита. Они устраняют воспаление и обезболивают. В основном применяют: индометацин и вольтарен. Дозы этих препаратов подбирает только врач.
НПВС часто вызывают эррозивные поражения желудочно-кишечного тракта, поэтому их назначают только при здоровом желудке и в сочетании с препаратами, защищающими желудок (например, с омепразолом).
Глюкокортикоидные препараты
Аутоиммунные и аллергические механизмы играют не последнюю роль в развитии перикардита. Эти механизмы значительнее выражены при системных и аллергических перикардитах, но могут развиваться и при других. Глюкокортикостероиды устраняют аллергические реакции в организме, а также обладают выраженными противовоспалительными свойствами.
Преднизолон — главный представитель этой группы. Назначается в таблетках и дозировка подбирается индивидуально, зависимости от тяжести процесса.
Глюкокортикостероидные препараты не применяются при гнойных перикардитах, а также при перикардитах, вызванных опухолью.
Препараты для лечения перикардита



Пункция полости перикарда
Существуют строгие показания к пункции перикардиальной полости.
- Стремительное скопление экссудата в полости перикарда, сочетающееся с тампонадой сердца. В этом случае пункция перикардиальной полости носит неотложный характер и является жизненно необходимым мероприятием.
- Наличие гнойного перикардита.
- Для уточнения диагноза в случае экссудативного перикардита.

Пункция перикардиальной полости всегда проводится под контролем электрокардиографии. При проведении данной манипуляции врачи часто вводят катетер в полость перикарда, по которому в дальнейшем осуществляется подача лекарственных препаратов к сердцу, таких как, антибиотики, гидрокортизон и преднизолон.
При развивающейся тампонаде сердца эвакуация жидкости из полости перикарда может спасти жизнь человеку.
Важно каждому человеку знать признаки тампонады, при которых нужна срочная госпитализация в реанимацию:
- Одышка в покое, которая носит очень выраженный характер.
- Пациент “ощущает страх”.
- Больной весь покрывается холодным потом.
- Губы, нос и уши приобретают синюшный оттенок.
- Лицо и шея отекают.
- Артериальное давление низкое или вообще не определяется.
- Пульс нерегулярный, с трудом прощупывается.
- Происходит быстрое (за несколько часов) накопление жидкости в животе (асцит).
При молниеносном накоплении жидкости в полости сердца в стационаре обычно кардиологи назначают ограничение жидкости до 500 мл в сутки, диету с ограничением поваренной соли и мочегонные препараты. На первое место выходят два диуретика: фуросемид и верошпирон.
При тяжелейшем отечно – асцитическом синдроме вводят лазикс внутривенно.

Оперативное лечение перикардитов
Констриктивный перикардит плохо лечится обычными препаратами, при нем обычно проводят хирургическое вмешательство.
Предоперационный период включает в себя назначение антибактериальных и противовоспалительных препаратов. Далее проводят операцию под названием перикардэктомия.
Целью операции является разрушение обызвествленной капсулы в области желудочков, что способствует нормальному расширению сердца в период диастолы.
После операции необходимо длительно соблюдать постельный режим.
Народные способы лечения перикардита
Воспаление околосердечной сумки является достаточно серьёзным заболеванием, поэтому применение народных методов лечения возможно только после стихания остроты процесса и естественно, с разрешения лечащего врача. Здесь очень уместен старый постулат: “Не навреди”.

Настой из хвойных иголок
Безопасным считается применение настоя из молодых хвойных иголок, обладающего седативным, устраняющим воспаление и обезвреживающим микробов. Его используют в качестве дополнения к основному лечению.
Заканчивая обсуждение лечения этого серьезного недуга, хочется добавить, что при соблюдении всех рекомендаций врача, прогноз у перикардита хороший. Здоровья Вам и вашим близким!
Как лечить перикардит (видео)
Источник: sovdok.ru
Жидкость в сердце: причины и лечение

Воспалительное поражение околосердечной сумки сопровождается повышенной выработкой секрета между листками перикарда. Накапливается жидкость в сердце, сдавливая и перегружая его. Это вызывает сбои в работе органа, которые могут привести к тяжелым осложнениям, а в некоторых случаях к смертельному исходу.
Жидкость в сердце — что это такое
Перикард, состоящий из серозного и фиброзного листка, обеспечивает не только внешнюю защиту сердца, но и движение без трения при сокращении. Его эластичность способствует растяжению при наполнении органа кровью. Считают, что в этом слое вырабатываются биологически активные вещества, регулирующие работу сердца.
В норме орган свободно прикрывает околосердечная сумка (перикард), а также между ее листками в наличие выпот (до 30 мл) серозной жидкости (эксудата), которая создает скольжение на этапе сокращения. Увеличение ее объема является признаком развития воспалительного процесса в перикарде.
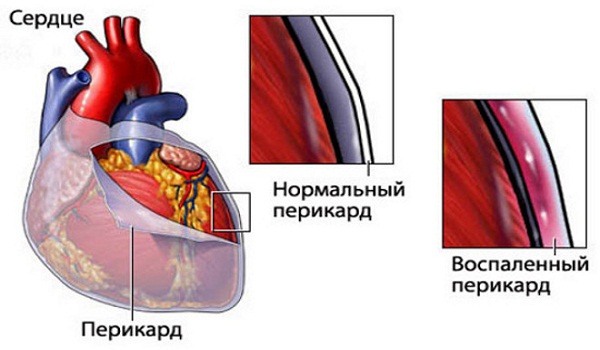
Накопление жидкости в сердце сдавливает его и препятствует нормальному выбросу крови при сокращении. При этом сердечная мышца не расслабляется. Появляются другие признаки перикардита.
Чаще всего это вторичное заболевание, проявление или осложнение других патологий в организме человека. При воспалении происходят структурные и функциональные изменения в листках оболочки. Патологический процесс способствует отложению между ними фибрина — белка, скопление которого приводит к образованию спаек.
Стремительное скопление экссудата вызывает угрожающее жизни человека состояние. Хроническое развитие воспалительного процесса в некоторых случаях приводит к проявлению и развитию сердечной недостаточности.
Причины перикардита и накопления жидкости в сердце
Выбор направления лечения перикардитов и скопления жидкости в сердце определяют причины, вызвавшие их. В соответствии с этиологией различают следующие виды заболеваний:
- Инфекционные.
- Асептические (неинфекционные).
- Идиопатические.
К третьему виду воспалительных заболеваний перикарда относят патологии с невыясненной этиологией. Такой диагноз ставят только после исключения всех возможных причин. Чаще — это вирусы, которые редко выявляют и недостаточно изучены.
Инфекционные перикардиты вызывают патогенные микроорганизмы. Асептическое воспаление околосердечной сумки провоцируют другие причины — не микробного происхождения. К инфекционной этиологии перикардита относят:
- туберкулез (основной источник инфекции — легкие, редко переносится током крови из других очагов);
- бактерии (микроорганизмы из очага инфекции поступают в перикард через кровь и лимфу, при травме — прямо в грудную полость);
- вирусы (переносятся током крови от основного поражения);
- грибковые и паразитарные (грибковые встречаются чаще).
Асептическое поражение перикарда развивается в следствие:
- аутоиммунных заболеваний (красная волчанка, ревматоидный артрит, гранулематоз, склеродермия), на которые вырабатываются антитела, воспринимающие клетки собственного организма как чужеродный белок, атакующие и повреждающие их;
- болезней сердца (инфаркт миокард — омертвение части сердечной мышцы, операция на сердце);
- заболеваний, связанных с нарушение метаболических процессов и накоплением токсинов (падагра, гипотериоз при заболеваниях щитовидной железы, почечная недостаточность);
- травм перикарда (удар, сдавливание грудной клетки, переломы ребер);
- лучевого повреждения оболочки, которое случается в процессе лечения опухолей;
- опухолевых болезней сердца.
Известно, что воспаление миокарда чаще развивается параллельно с перикардитом, а 25% больных после инфаркта страдают от постинфарктного воспаления околосердечной сумки. В некоторых случаях инфаркт миокарда в первые сутки развития осложняется воспалением околосердечной сумки.
Опасность и осложнения
Несвоевременное диагностирование воспалительного заболевания перикарда (скопление жидкости) сердца, некачественное лечение, тяжелое развитие патологии приводит к осложнениям, опасным для здоровья и жизни пациента.
Скопление жидкости в полости перикарда
Незначительное увеличение количества жидкости в перикардиальной полости не вызывает ухудшения состояния больного. С увеличением ее количества проявляются другие симптомы воспаления.
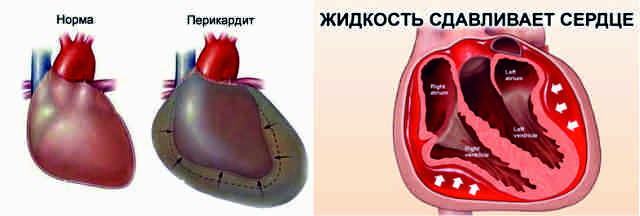
Изменение звучности сердечных тонов, понижение артериального давления, возникновение одышки свидетельствует о том, что накопилась жидкость вокруг сердца. Это первые признаки появления тампонады.
Тампонада сердца
Такое состояние возникает при стремительном нарастании количества жидкости (экссудата) в околосердечной сумке. Давление на сердце оказывается все больше, оно не может перекачивать необходимое количество крови.
Наполняемость сосудов уменьшается, образуется застой в большом круге кровообращения, органы и ткани начинают страдать от недостатка кислорода. Развитие тампонады сердца подтверждается тремя основными проявлениями — значительное падение артериального давления, глухие тоны сердца, набухание шейных (яремных) вен.

У больного появляется паника, учащается пульс. Поэтому причиной сердцебиения при жидкости в сердце является сильный страх. Пациент теряет сознание, у него может остановиться сердце. Тяжесть осложнения тампонады тесно связана с основным заболеванием и видом перикардита.
Панцирное сердце
Хронизация воспалительного процесса в перикарде приводит к развитию спаечного процесса, утолщению оболочки, утрате эластичности. Отложение солей кальция формирует кальцификаты, которые превращают околосердечную сумку в жесткое образование, оболочка не может растягиваться.
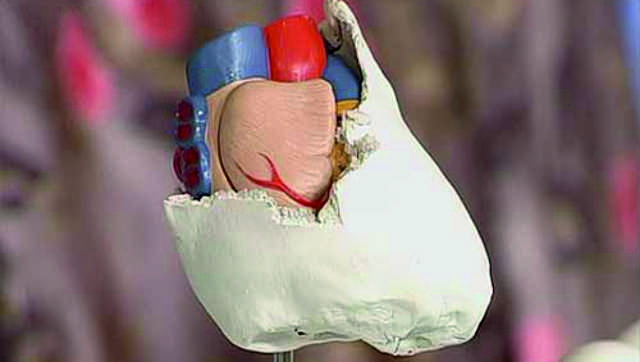
Оно, как панцирь, окружает орган, ограничивает расширение и наполнение, вызывает развитие сердечной недостаточности. Такое осложнение — возможное последствие хронической формы констриктивного (сдавливающего) перикардита. Его называют панцирным сердцем.
Когда обращаться к врачу
Сердечная боль, которая плохо снимается, повторяется, усиливается, незнакома по ощущениям — серьезный повод для обращения к врачу. Ее нельзя терпеть — необходима срочная медицинская помощь. Природу симптомов невозможно определить самостоятельно, они схожи с другими сердечными патологиями.
При перикардите объем серозной жидкости может увеличиваться очень быстро. Возможно развитие тампонады. Поэтому квалифицированная помощь должна быть экстренной. Самолечение при боли в области сердца недопустимо, потому что может стоить жизни.
Течение частных видов перикардита
Определяют две основные формы течения, развивающегося воспаления сердечной оболочки — острая и хроническая. Часто диагностируют фибринозный, инфекционный, экссудативный перикардит с острым течением.
Выделяют хронический экссудативный, адгезивный и констриктивный вид болезни. Среди инфекционных воспалений оболочки наиболее распространен туберкулезный перикардит.
Острый фибринозный перикардит
Фибринозный перикардит — наиболее диагностируемый вид воспалительного поражения околосердечной сумки. Он трудно выявляется, но легко лечится. Чаще болеют молодые. При этом фибриноген из перикардиальной жидкости сердца осаждается на листках оболочки, вызывая воспаление. Оно может полностью излечиться или перейти в экссудативную форму.

Нити фибрина соединяют листки перикарда, жидкость (экссудат) всасывается, что и приводит к появлению трения. Основные симптомы патологии — загрудинная боль в сердце, шум трения, небольшое повышение температуры. В случае фибринозного заболевания не наблюдают значительного нарушения кровообращения.
Острый инфекционный перикардит
Инфекционное воспаление перикарда чаще всего развивается остро и быстро. В половине всех диагностированных случаев выявляют вирусное происхождение болезни. Может проявляться в сухой и экссудативной форме.

В первом случае характерны возникающие в сердце давящие боли, которые иррадиируют и усиливаются при движении. При нарастающем объеме экссудативной жидкости выражена одышка, которая усиливается. Возможное последствие такого заболевания — тампонада.
Выпотной (экссудативный) перикардит
Решающим фактом в развитии этого заболевания является не количество жидкости в оболочке сердца, а скорость ее накопления. Постепенное выделение экссудата не вызывает резкого ухудшения состояния больного. Быстрое наполнение околосердечной сумки провоцирует тяжелое течение воспаления.
Боль в области сердца при этом усиливается в процессе глотания. Мучит сильнейшая одышка, нарушены сердечные ритмы, прослушиваются глухие тоны. Наблюдается бледность кожи с синюшным оттенком, отечность.

Основная симптоматика перикардита ярко выражена и нарастает с увеличением количества экссудата. Сдавливание сердца усиливается, развивается тампонада, которая в некоторых случаях приводит к остановке сердца. При некачественном или незаконченном лечении, заболевания может перейти в хронический экссудативный перикардит.
Экссудативный гнойный перикардит
Заболевание вызывают гноеродные бактерии, проникающие в оболочку с кровью. Развивается в тяжелой форме. В околосердечной сумке скапливается гнойное содержимое. Проявляются признаки сдавления сердца. Сердечную боль сопровождает учащенное сердцебиение, одышка, синюшность кожи.
Развивается интоксикация, которая проявляется повышением температуры и ухудшением общего состояния пациента. Острое течение болезни в некоторых случаях приводит к тампонаде и остановке сердца. При этом заболевании наблюдается высокий процент смертности. Медицинскую помощь оказывают только в виде операции, медикаменты не действенны.
Гемморагический перикардит
Этот вид заболевания возникает при опухолевом поражении сердца. Для него характерно выделение повышенного количества жидкости в околосердечной сумке. Экссудат затрудняет наполнение полости сердца. Он имеет примесь крови.
Сердечная боль, одышка и отеки возникают, как и при экссудативном перикардите. Цвет кожи серый, ощущение тяжести в области сердца. В лабораторных исследованиях выявляют утрату крови.
Туберкулезный перикардит
Течение болезни чаще с медленным развитием. Боли в сердце выражены на начальных этапах. Накопление гнойной жидкости усиливает симптомы, часто пациенты жалуются на одышку. Заболевание выявить трудно.
Исход лечения определяет состояние легких. Отмечают распространенность заболевания среди ВИЧ — инфицированных и больных СПИДом.
Лечение перикардита
Перед назначением лечения больного обследуют. Диагностика перикардита начинается со сбора анамнеза. Проводят осмотр, прослушивание, простукивание.
Назначают анализ крови, по результатам которого определяют наличие воспаления.
Выполняют ЭКГ и рентгенографию сердца. Выявляют нарушения в его работе, а также наличие изменений формы размеров и положения.
Основным методом исследования при перикардите является эхокардиография, который выявляет сращение с миокардом, наличие жидкости, уплотнение перикарда. В тяжелых случаях используют МРТ и КТ.
Лечение такого заболевания, как перикардит зависит от причины, вызвавшей его. Оно направлено на устранение воспаления и лечение основного заболевания. Используют медикаменты и, при необходимости, хирургическую операцию.
При инфекционных перикардитах назначают антибиотики, действие которых направлено на микроорганизмы, вызвавшие заболевание. Боли снимают аналгетиками. Лечение острого перикардита направлено на устранение симптомов.
- Нестероидные противовоспалительные лекарства с обезболивающим эффектом (Диклофенак, Вольтарен, Ибупрофен).
- Кортикостероидные гормональные препараты противовоспалительного действия (Дексаметазон, Преднизолон).
- Антиаритмические средства (Амиокордин, Ротаритмил).
- Мочегонные (Гипотиазид, Верошперон, Лазикс).
В большинстве случаев больному оказывают первую помощь, госпитализируют, и лечение будет продолжаться в стационаре.
Спайки в оболочке успешно удаляют лазером. Хирургическим путем вскрывают перикардиальную полость для освобождения от избыточного количества жидкости (экссудата). При лечении тяжелых случаев перикардита проводят перикардэктомию — иссечение оболочки.
Лечение народными средствами применяют только по назначению врача после медикаментозной терапии. Оно эффективно при сухих инфекционных перикардитах. Применяют средства противовоспалительного, антисептического, седативного действия. В рецептах используют молодую хвою, корень валерианы, боярышник, березовые сережки и другие.
Прогнозы и меры профилактики
Большинство больных, при своевременно выявленных и пролеченных перикардитах, выздоравливают. Состояние человека после этого удовлетворительное, но требует реабилитации. Рецидивы заболевания происходят редко, только при не долеченном заболевании.

Трудно прогнозировать исход тяжелых форм болезни — гнойного, гемморагического воспаления оболочки. Опасна констриктивная патология.
После хирургической операции 65% больных живут больше 7 лет, при лучевом перикардите — только 27%.
Правила профилактики перикардита такие:
- своевременно лечить очаги инфекции в организме;
- избегать травмы грудной клетки;
- вести здоровый, активный образ жизни;
- исключать чрезмерные физические нагрузки;
- обращаться к врачу при первых проявлениях заболевания.
Перикардит (скопление жидкости) невозможно вылечить самостоятельно. Можно усугубить патологию и усложнить дальнейшее лечение. Профессиональная помощь специалиста обеспечит благоприятный прогноз и приведет к выздоровлению.
Источник: otekoff.ru
Жидкость в сердце: причины и лечение
Содержание
Жидкость в сердце накапливается на фоне перикардита, представляющего собой заболевание, характерным признаком которого является развитие воспалительного процесса, развивающегося в оболочке сердца.
Сам недуг протекает достаточно тяжело, а хронизация процесса при отсутствии своевременного лечения чревата серьезными осложнениями, не исключая проведение операции.
В противном случае последствия могут быть достаточно серьезными.
Тампонада сердца

Жидкость в перикарде имеет название тампонады.
Такое состояние может привести к остановке сердца, что представляет потенциальную опасность для жизни человека.
Таким пациентам необходима срочная медицинская помощь (в виде операции). При постепенном протекании основного заболевания, перед тем как начать лечение, предполагается проведение обследования, тем самым отодвигаются возможные последствия и вероятность операции.
- Внутренняя оболочка сердечной полости содержит серозную жидкость, количество которой не должно быть более 30 мл.
- Она соединена с сердцем, выполняет защитную функцию и минимизирует последствия — трение сердечной мышцы.
- Именно жидкость призвана обеспечивать скольжение листков перикарда.
- Ее накопление больше чем 30 мл, сопровождающееся фиброзными изменениями листков перикарда, и приводит к развитию воспалительного процесса в сердечной сумке.
- Это влечет за собой физиологические нарушения функциональных особенностей сердца.
Причины перикардита и накопления жидкости в сердце
Последствия перикардита полости сердца выражаются в образовании жидкости в сердечной полости.
Недуг нередко возникает на фоне вирусных инфекционных заболеваний, среди которых выделяют такие причины: 
- ишемическую болезнь сердца;
- воспаление легких;
- развитие аутоиммунных процессов и опухолей;
- аллергические реакции;
- патологические процессы, развивающиеся в соединительной ткани.
У здоровых людей жидкость в перикарде постоянно находится в норме. По мере развития патологии в сердечной полости экссудативные процессы усиливаются, увеличивается выработка белковых соединений в составе крови. Течение заболевания сопровождается воспалительным процессом сердечной сумки. Это приводит к наружному сдавливанию органа в результате увеличения давления и к формированию спаек при отложении фибрина.
В результате вышеперечисленных процессов развивается сердечная недостаточность, что происходит, сопровождаясь снижением эффективности сокращений сердечной мышцы.
Основная симптоматика перикардита
Развитие перикардита имеет такие последствия, как накопление жидкости в полости сердца, нередко происходит в качестве заболевания с самостоятельным течением, хотя не исключено его возникновение на фоне иных патологий. Признаки данной болезни, независимо от степени тяжести и формы проявлений, выражаются сходной симптоматикой.
Чаще всего жалобами больных являются: 
- болевые ощущения в районе груди;
- возникновение одышки;
- нарушение ритма сердца;
- шумы трения перикарда;
- общая слабость;
- лихорадка;
- приступы сухого кашля.
Выражаться перикардит может в двух формах:
Отличаются формы характером и длительностью протекания.
От правильности установленного диагноза во многом зависит дальнейшее лечение, в том числе и сложность операции.
Перикардит у детей
Симптомы перикардита сердечной полости могут появляться у ребенка в грудном возрасте. Как правило, их возникновение обусловлено стафилококковой или стрептококковой инфекцией, вызывающей такие недуги, как ангина, сепсис и так далее. Лечение заболевания в данном случае направлено не только на купирование основной симптоматики, а и на устранение первопричины. В старшем возрасте признаки перикардита полости сердца могут проявляться, если у ребенка наблюдаются вирусные инфекции, артрит, артроз и иные заболевания, затрагивающие соединительную ткань.
Причины детского перикардита: 
- заболевания крови;
- авитаминозы;
- нарушения функциональных особенностей щитовидной железы;
- опухоли сердечной полости, в том числе и перикарда;
- наследственность;
- медикаментозная терапия;
- гормональный сбой.
Вероятно развитие редких патологических форм, развивающихся у ребенка на фоне нефрита. Кроме того, процесс имеет тенденцию усугубляться при ослабленном иммунитете. Диагностика у детей несколько осложнена по сравнению со взрослыми. Поэтому рекомендуется использование кардиовизора — прибора, позволяющего провести качественную диагностику и выявить причины развития сердечных патологий у детей.
Лечение недуга в детском возрасте предполагает применение антибактериальных лекарственных препаратов и противовоспалительных средств, предназначенных для определенной возрастной категории.
Продолжительность курса лечения находится в прямой зависимости от формы и степени тяжести заболевания, клинической симптоматики и индивидуальных особенностей детского организма.
Диагностика и лечение перикардита у взрослых
Лечение перикардита у взрослых осуществляется после проведения качественной диагностики, которая предполагает не только осмотр и опрос пациента, но и обследование.
Такие больные проходят: 
После этого им назначается клинический анализ крови для выявления степени воспалительного процесса. При внешнем осмотре пациента внимание акцентируется на состоянии вен шеи, степени отеков ног. Кардиограмма предназначена для определения сегментарного ST подъема. В ходе исследования обнаруживаются изменения, происходящие в сердечной мышце и околосердечной сумке, а также наличие выпота и сопутствующих нарушений сердечно-сосудистой деятельности. Рентген делается для наблюдения за изменениями размеров и формы сердечной мышцы.
Очень целесообразным считается использование кардиовизора, который позволяет выявить даже небольшие отклонения миокарда. После этого лечение проводить гораздо легче.
Методы устранения патологии находятся в прямой зависимости от степени тяжести заболевания.
Госпитализация показана при острой его форме, что как раз и предполагает своевременное предупреждение тампонады и проведение срочной операции.
С целью достижения выраженного эффекта могут быть назначены нестероидные препараты, купирующие активный воспалительный процесс: 
- Неплохо подходит для этого Ибупрофен — средство, при использовании которого практически не наблюдается побочных эффектов. Кроме того, лекарство оказывает благотворное влияние на кровоток.
- Если протекание перикардита происходит на фоне ишемии, назначается Диклофенак. Что касается Индометацина, то он относится к категории третьего ряда.
Параллельно с нестероидами назначается курс, направленный на поддержание и защиту ЖКТ и предотвращение возможного развития язвы желудка.
После первых четырнадцати дней схема лечения подлежит коррекции. Терапия продолжается до полного выздоровления. По мере исчезновения выраженной симптоматики постепенно уменьшают дозы лекарственных препаратов, подводя их к отмене.
Наблюдение за пациентом после лечения позволяет избежать рецидивов.
Лечение сердечной тампонады
Тампонада — опасное для жизни больного состояние, здесь показано проведение операции с целью срочного устранения перикардиальной жидкости из полости перикарда. Гемодинамическая поддержка обеспечивается посредством инфузиционной терапии, предполагающей введение кровяной плазмы, использование ноотропных препаратов.
Лечение при помощи оперативного вмешательства подразумевает: 
- Выполнение операции или пункции перикарда контролируется рентгеноскопией под постоянным мониторингом.
- Облегчение состояния пациента становится уже заметным после эвакуации из полости сердца жидкости в количестве 30 мл и более.
- После операции по устранению выпота в полость перикарда, как правило, вводятся антибиотики, склерозирующие препараты и гормоны.
- С целью предотвращения повторений отток жидкости обеспечивается посредством дренажа.
Лечение перикардита любой степени считается не чем иным, как профилактикой, предотвращающей образование жидкости в сердце, является обязательным. Невыявленная тампонада приводит к остановке сердца и смерти.
Источник: live-excellent.ru
Что делать при наличии жидкости в перикарде
В организме человека все анатомически устроено таким образом, что сердце размещено в своеобразной сумке — перикарде. Оболочка состоит из двух листков, между которыми всегда содержится определенный объем прозрачной серозной жидкости желтоватого цвета, с небольшим количеством белка и фибрина. Примерно 15-50 мл необходимо для выполнения основной функции — легкого скольжения во время сокращений сердечной мышцы. Жидкость в перикарде сердца может существенно ухудшать сократительную функцию миокарда. При этом наблюдается одышка, снижается систолическое артериальное и повышается венозное давление, появляется застой крови в органах. Кроме того, может присоединиться бактериальная инфекция, что приведет к более тяжелому состоянию больного и худшему прогнозу.
Причины скопления жидкости в околосердечной сумке
 Существует множество причин образования жидкости в перикарде, связанных с усиленной продукцией, застоем воды в организме и повышенной проницаемостью сосудистой стенки. Основные заболевания, сопровождающиеся экссудацией в околосердечную сумку:
Существует множество причин образования жидкости в перикарде, связанных с усиленной продукцией, застоем воды в организме и повышенной проницаемостью сосудистой стенки. Основные заболевания, сопровождающиеся экссудацией в околосердечную сумку:
- туберкулёз;
- плеврит – воспалительная патология оболочки, выстилающей грудную полость изнутри;
- пневмония;
- сепсис – системный воспалительный ответ на проникновение инфекционных возбудителей в кровяное русло;
- ангина;
- скарлатина;
- эндокардит.
Все эти факторы вызывают экссудативный перикардит инфекционного происхождения. Если содержимое становится гнойным, развивается пиоперикард.
Разрыв аневризмы, расслоение аорты, травма, полостные вмешательства (в том числе аорто-коронарное шунтирование АКШ) приводят к кровоизлиянию в околосердечную сумку, что носит название гемоперикард. Жидкость в сердце после операции может быть как геморрагического, так и серозного характера.
Еще одним специфическим видом является хилоперикард, то есть скопление лимфы, вследствие формирования фистулы (патологического соединения), травмы и сдавливания грудного протока опухолью. Холестериновый перикардит образуется при микседеме (выраженной недостаточности гормонов щитовидной железы).
Развитие гидроперикарда не связано с инфекцией. Чаще всего транссудат (невоспалительная жидкость с низким содержанием белка) накапливается при:
- сниженном уровне альбуминов в крови (нефротический синдром);
- сердечной недостаточности;
- болезни почек с развитием уремии;
- опухоли перикарда.
Другими неспецифическими причинами выступают:
 подагра;
подагра;- цинга (низкое содержание витамина С);
- облучение рентгеновскими лучами, радиация;
- заболевания крови;
- аллергии;
- системные заболевания соединительной ткани (красная волчанка, ревматоидный артрит, склеродермия, гранулематоз Вегенера);
- гипотиреоз;
- беременность (редко);
- синдром Дресслера (особенно при трансмуральном некрозе у пожилых пациентов с иммунными нарушениями).
Иногда перикардит диагностируют у ребёнка, который находится в утробе матери. Гидроперикард у плода возникает на фоне серьезных отклонений, угрожающих полноценному развитию и жизни малыша. Если у беременной женщины при проведении УЗИ обнаружили данную патологию, необходимо думать о несовместимости крови матери и ребёнка, внутриутробном инфицировании, иммунопатии, гипоальбуминемии, а также врожденном пороке сердца.
Методы детализации состояния пациента
Жидкость в перикарде заподозрить довольно трудно, так как явные признаки патологического состояния могут быть скрыты проявлениями основного заболевания. Натолкнут на мысль о наличии выпота в околосердечной сумке следующие симптомы:
 одышка;
одышка;- слабость;
- быстрая утомляемость;
- частое сердцебиение;
- затрудненное глотание (дисфагия), что возникает при сдавлении пищевода;
- сухой кашель из-за раздражения бронхов;
- осиплость голоса.
После детального сбора анамнеза следует осмотр пациента. Объективно обнаруживаются:
- набухание шейных вен;
- расширение границ сердца во все стороны при перкуссии;
- притупление перкуторного звука с усилением голосового дрожания;
- ослабление звучности тонов;
- отечные стопы, голени, лодыжки, иногда – генерализированные отеки.
Следующим обязательным этапом детализации состояния больного является лабораторная и инструментальная диагностика.
- клинические анализы мочи и крови, биохимический анализ крови позволяют определить нарушения работы почек, воспалительные процессы, что также необходимо для постановки правильного диагноза и подбора рациональной терапии;
- измерение центрального венозного давления (характерно его увеличение);
- электрокардиография обычно имеет неспецифические изменения;
- рентгенография грудной клетки отображает расширение тени сердца во всех направлениях, орган приобретает вид сферы;
- эхо-КГ – это высокочувствительный метод, который позволяет рассчитать количество жидкости между сепарированными листками перикарда, измерить размеры сердца, оценить его насосную и сократительную способность, а также выявить возможную причину гидроперикарда (например, онкологию).
- МРТ и КТ органов грудной клетки.
Диагностический перикардиоцентез – основной метод верификации наличия выпота и его дифференциации. Более того, процедура носит лечебный характер, поскольку производится активная аспирация жидкости из полости.
Методы оказания помощи пациенту с гидроперикардом
Человек с гидроперикардом подлежит госпитализации в стационар. Максимально ограничивается двигательный режим, а также потребление соли и воды. Лечение в первую очередь направлено на элиминацию причины, вызывающей выпот. Если это застойная сердечная недостаточность, то применяются мочегонные средства. Обязательна противовоспалительная терапия.
Препараты, которые показаны при наличии выпота:
 Фуросемид;
Фуросемид;- Торасемид;
- Ибупрофен;
- Преднизолон или Метилпреднизолон;
- Антибиотики (в зависимости от чувствительности выявленного возбудителя).
В случаях, когда медикаментозное лечение неэффективно, или сформировался гемоперикард, а также при ургентных состояниях выполняют хирургическое вмешательство — перикардиоцентез.
Процедура заключается в проколе грудной клетки между мечевидным отростком и левой реберной дугой (доступ к перикардиальному пространству) и активном заборе жидкости под контролем УЗИ или рентгенографии. Отобранная субстанция направляется на микроскопическое, микробиологическое и цитологическое лабораторное исследование, что позволяет дифференцировать характер выпота и скорректировать лечение (при необходимости).
Если заболевание имеет рецидивирующее течение и повторная пункция недостаточно результативна, рассматривается вопрос о выполнении перикардэктомии. Хирургия предполагает удаление сумки сердца, что позволяет освободить его от сдавливания.
Возможные осложнения
На фоне экссудативного перикардита можно ожидать следующие осложнения:
- острая тампонада сердца (накопление большого объема жидкости в полости, которое препятствует адекватному сокращению миокарда);
- нарушение кровообращения;
- констриктивный перикардит;
- рецидив;
- летальный исход.
Проведение перикардиоцентеза может нести угрозу развития некоторых неблагоприятных последствий, а именно:
 воздушная эмболия;
воздушная эмболия;- пневмоторакс;
- аритмии;
- повреждение других органов;
- разрыв миокарда;
- перфорация сосудов;
- отек легких;
- образование фистул маммарной (грудной) артерии.
Выводы
Патологическое накопление жидкости в околосердечной сумке может быть вызвано различными заболеваниями, поэтому требует тщательной диагностики и рационального лечения. Своевременная ликвидация воспаления и констрикции позволяет восстановить сердечные функции в полном объеме, а также предотвратить ряд тяжелых осложнений и вернуться к полноценной здоровой жизни.
Источник: cardiograf.com
Жидкость в сердце причины и лечение

Перикардит — это острое или хроническое воспаление листков околосердечной сумки (эпикарда и перикарда), которые окружают орган со всех сторон, возникающее чаще всего в качестве осложнения какой-либо патологии либо как самостоятельное заболевание (значительно реже).

Болезнь поражает мужское население в два раза чаще, чем женское. Еще реже перикардитом страдают дети. На аутопсии (вскрытии) воспаление оболочек сердца обнаруживается, по материалам разных авторов, в 4-10% случаев. Однако частота перикардитов в клинической практике значительно превышает эти цифры из-за случаев бессимптомного течения.
Причины болезни
Причинами развития перикардита могут быть различные факторы. Это и бактерии, и онкологические заболевания, и чужеродные аллергические вещества. Для удобства принята классификация перикардитов, в зависимости от этиологии.
1 Инфекционные перикардиты:
- Как следствие ревматических болезней;
- Туберкулезные (вызванные микобактериями);
- Неспецифической бактериальной природы (стрептококковые, стафилококковые и другие);
- Специфической бактериальной природы (брюшнотифозные, дизентерийные, холерные, бруцеллезные и прочие);
- Вызванные простейшими;
- Вирусные;
- Грибковые;
- Риккетсиозные.
2 Асептические перикардиты (то есть не имеют конкретного гноеродного возбудителя):
- Аллергические;
- Травматические;
- Лучевые;
- Как следствие болезней крови и гемморагических диатезов;
- Постинфарктные и постоперационные;
- Как следствие заболеваний соединительной ткани;
- Онкологические (при злокачественных опухолях);
- Вследствие нарушение обмена веществ (уремические, подагрические);
- Лекарственные (при лечении гормонами);
- Следствие гиповитаминоза аскорбиновой кислоты.
3 Идиопатические перикардиты (не имеют точно установленной причины).
Классификация перикардитов
В клинической практике часто используют следующую классификацию заболевания.
- Острый перикардит (длительность болезни не более 6 недель):
- Фибринозный (характеризуется отложением особого белка на листках перикарда, приводящего к развитию сращений между ними);
- Выпотной, или геморрагический (характеризуется накоплением (выпотом) жидкости между листками перикарда).
2. Подострый перикардит (длительность течения болезни от 6 недель до 6 месяцев):
- Констриктивный (характеризуется развитием констрикции (сужения) сердечной сумки, не позволяющей сердцу полноценно сокращаться);
- Констриктивный с выпотом.
3. Хронический перикардит (характеризуется продолжительность патологического процесса более 6 месяцев):
- Констриктивный;
- Неконстриктивный (адгезивный);
- Выпотной.
Симптомы перикардита
В самом начале любого воспалительного процесса перикардит обычно бывает сухим (фибринозным) вследствие отложения особого белка фибрина на пораженных участках эпикарда. Важный признак этой стадии является боль за грудиной, которая, как правило, имеет острый режущий характер, либо давящий и тупой.
Болевые ощущения значительно усиливаются при глубоких дыхательных движениях, кашле, поворотах, в положении лежа на спине и на левом боку. Облегчение наступает в сидячей позе с наклоненным вперед туловищем. Боль не ослабевает даже после приема нитроглицерина. Она часто она распространяется надключичную область слева, шею и плечи. Появлению болевого синдрома чаще всего предшествует подъем температуры тела (чего не бывает при инфаркте миокарда), апатия, общая слабость, сонливость, быстрая утомляемость, миалгии.
Наиболее важный объективный диагностический критерий заболевания — шум трения перикарда. Он обусловлен трением воспалительно-измененных внутреннего и наружного листков сердечной сумки и напоминает трескучий, скребущий, царапающий, похрустывающий звук, который можно сравнить со скрипом новых ботинок. Иногда при перикардите могут развиваться различные виды аритмий.
Выпот в полости перикарда появляется почти одновременно с фибриновыми наложениями, но вначале болезни, вследствие выраженной всасывающей способности листков перикарда, его количество весьма незначительно и накопление происходит постепенно. В сердечной сумке в норме содержится не более 40 мл жидкости. Продукция выпота способствует снятию болевого синдрома в области сердца, но приводит к появлению одышки, учащенного сердцебиения (тахикардии), расширению и видимому увеличению яремных вен в области шеи, которые не спадаются на вдохе, бледности и синюшности кожных покровов и видимых слизистых оболочек, нарушению сознания. В случае появления жидкости в сердечной сумке, исчезает шум трения перикарда.
Увеличение объема выпота может привести к тампонаде сердца, которое перестает полноценно сокращаться из-за сдавливания полостей жидкостью перикарда. В результате появляется парадоксальный пульс, который характеризуется исчезновением на вдохе. Продолжает нарастать бледность кожи и слизистых, цианоз (синий оттенок) губ, кончика носа, ушей, прогрессирует отечность лица и шеи. Иногда может развиться отек левой руки, за счет сжатия соответствующих вен жидкостью верхних синусов (отделов) перикарда. По мере прогрессирования болезни в патологический процесс вовлекается печень, которая увеличивается и становится болезненной, особенно левая ее доля. Отличительная черта перикардита в том, что выпот не собирается в легких (то есть малом круге кровообращения).
Завершающим этапом развития острого перикардита становится констриктивный перикардит. Однако встречаются случаи, когда он развивается изначально и характеризуется в этом случае резким утолщением и значительным уплотнением сердечной сумки, что приводит к снижению растяжимости органа и наполнению его отделов с последующим переполнением периферических вен кровью.
Застой жидкости в БКК (большом круге кровообращения), то есть скопление ее во всех органах человека, кроме легких (которые являются малым кругом) — это основной клинический признак констриктивного (адгезивного) перикардита. Пациенты жалуются на появление одышки, повышенную утомляемость, слабость, расширение шейных вен. Имеет место увеличение в размерах печени с асцитом (отеком живота) и периферические отеки. Сердечные тоны глухие, плохо выслушиваются даже при помощи стетоскопа. Значительно повышено венозное кровяное давление. Частота сердечных сокращений превышает 90 ударов в минуту (тахикардия) и еще больше усиливается при малейшей физической нагрузке.
Констриктивный перикардит может протекать и хронически, постепенно приводя к сердечной недостаточности разной степени выраженности.
Диагностика перикардита
Для диагностики перикардитов используют различные способы лабораторных исследований и данные объективных инструментальных методик.
- ЭКГ – наиболее важное, доступное и простое обследование. Его обязательно проводить в динамике. Расшифровкой кардиограммы должен заниматься только опытный врач диагност или кардиолог.
- Рентгеновские снимки. Они наглядно демонстрируют увеличение тени сердца, изменение его контуров (что свидетельствует о расширении полостей), ослабление амплитуды пульсации, застойные явления в близлежащих сосудах. При развитии констриктивного перикардита размеры органа остаются нормальными или даже уменьшенными, немного увеличивается лишь левое предсердие. Типичный признак хронического перикардита — кальцификация (отложение солей кальция) перикарда и значительное ослабление пульсации сердца.
- Пункция перикарда. Это исследование позволяет достоверно подтвердить наличие выпотной жидкости в полости сердечной сумки, а также определить ее характер, дифференцировать перикардит от прочих сердечных патологий, провести подробное микроскопическое изучение экссудата с постановкой бактериологических, иммунологических и биохимических проб.
Остальные лабораторные обследования носят неспецифический характер и определяют только наличие воспаления в организме, без определенной детализации.
Лечение перикардита
Лечение перикардита осуществляется по строго определенным принципам, которые зависят главным образом от этиологии (причины) болезни и ее формы. Прежде всего необходима рациональная терапия того заболевания, которое привело к его возникновению (например ревматизма или туберкулеза).
Для лечения перикардита ревматической природы используются болеутоляющие, противовоспалительные, гормональные средства, а также салицилаты в высоких дозировках.
При воспалительных процессах туберкулезной этиологии применяются противомикробные средства для борьбы с микобактериями, особенно в начальном периоде заболевания, что позволяет избежать специфических осложнений. Чаще всего используют с этой целью такие препараты как фтивазид, ПАСК, стрептомицин и ряд друигх противотуберкулезных средств и их комбинаций.
В случае экссудативного перикардита, следует осторожно удалить жидкость, а в полость перикарда ввести примерно тоже количество воздуха. Если же в сердечной сумке имеется гной, его необходимо аспирировать, а полость перикарда промыть раствором антисептиков и ввести антибиотик. При хроническом экссудативном процессе применяют консервативную терапию мочегонными (диуретиками), слабительными и средствами стимулирующими потоотделение, для активизирования процессов отхождения жидкости из перикарда естественным путем.

Лечение констриктивного перикардита медикаментозными препаратами неэффективно. Если на протяжении двух – трех месяцев терапия не привела к исчезновению признаков избыточного давления на сердце, больному должна быть проведена операция перикардэктомии, которая заключается в иссечении участка патологически измененных тканей.
В качестве симптоматического лечения в острый период назначают мочегонные препараты и диету с низким содержанием ионов натрия (соли). Продолжительный прием
комбинаций диуретиков (гипотиазид, фуросемид, урегит и других) приводит не только к уменьшению либо полному исчезновению отеков и асцита, но даже к облегчению дыхания из-за отсутствия одышки. Существенно уменьшается одутловатость лица, повышается аппетит, однако при этом возникает серьезный дефицит многих водорастворимых витаминов, который следует компенсировать приемом витаминно-минеральных комплексов и сбалансированным питанием.
Также пища должна быть богата белком, теряемым при отеках в больших количествах. Поэтому ежедневно в рационе пациента с перикардитом должно присутствовать мясо, рыба, сыр и бобовые. Народные средства для лечения этой серьезной сердечной патологии не применяются, так как практически неэффективны. Имеет место использование лишь растительных мочегонных либо гипотензивных сборов, однако, не в качестве самостоятельной терапии, а как дополнение к основному курсу лечения, предписанному лечащим врачом.
Осложнения перикардита
К осложнениям перикардита относят:
- Тампонаду сердца (несет угрозу летального исхода);
- Инфекционный миокардит (воспаление мышцы сердца);
- Застой в БКК (большом круге кровообращения), который может привести к развитию цирроза печени.
Профилактика перикардита
Профилактика перикардита заключается в своевременном выявлении и лечении заболеваний, которые могут привести к развитию данной патологии.
Причины возникновения
Перикардиальное пространство образовано двумя листками перикарда. В норме между ними циркулирует небольшое количество жидкости, чтобы уменьшить трение и обеспечивать свободное движение при сокращениях сердца.
Причины развития перикардита достаточно разнообразны. Наибольшее значение имеют:
- микробные агенты (бактерии, вирусы, грибки, простейшие);
- инфаркт миокарда и миокардит;
- выраженные метаболические нарушения (высокий уровень холестерина, патология обмена мочевой кислоты, гормональный дисбаланс);
- проникающие и закрытые травмы области сердца;
- доброкачественные и злокачественные новообразования собственно сердца и околосердечной области.

При различных патологических состояниях отмечается либо скопление значительного количества жидкости в полости перикарда, либо формирование спаек и воспалительные изменения.
В первом случае отмечается циркуляция образовавшейся жидкости между листками перикарда, последующие изменения проницаемости сосудов микроциркуляторного русла и образование осадка из крупнодисперсных белков плазмы крови. В результате в перикардиальной полости формируются воспалительные изменения и образование грубых спаек. Такой процесс может быть локальным, например, развиваться только в области одного из желудочков сердца, или же иметь разлитой характер.
В другом случае, вокруг всего сердца в полости перикарда образуется достаточно значительное скопление жидкости (лимфа, гной, кровь). Количество жидкости варьирует от 100-200 миллилитров до 1 литра. Далее жидкость и ткани сердца поражает гнилостное, гнойное, фибринозное, геморрагическое или серозное воспаление. В некоторых случаях жидкость в полости перикарда трансформируется в плотные сгустки и срастается с тканями сердца.
В худшем случае отмечается полное исчезновение перикардиальной полости в результате сращения перикардиальных листков. Значительное обызвествление приводит к формированию плотной оболочки вместо эластичного перикарда – так называемого панцирного сердца.
По характеру течения процесса различают острый и хронический варианты перикардита, продолжительность которых составляет соответственно менее 6 месяцев и более этого срока. Причины перехода острого варианта перикардита в хронический изучены на сегодняшний день недостаточно.
Клиника и диагностика
В начале болезни наличие свободной жидкости в полости перикарда и последующие патологические реакции приводят только к изменениям в области самого сердца, по мере прогрессирования заболевания – к тяжелым и необратимым нарушениям всего кровообращения вплоть до полной потери сократительной способности и остановки сердца.

Острый сухой перикардит
Это наиболее благоприятный вариант течения перикардита и наиболее распространенный. Чаще всего он развивается под воздействием различных метаболических и аутоиммунных патологических реакций. Для этого варианта перикардита характерно:
- интенсивная боль в грудной клетке, практически не поддающаяся действию анальгетиков, длящаяся несколько часов подряд, несколько уменьшающаяся при наклоне человека вперед;
- болевые ощущения усиливаются при любом движении (чихание, глотание, кашель);
- отмечается незначительное повышение температуры тела;
- большинство людей жалуется на одышку и сердцебиение, тошноту и рвоту, потливость;
- одним из главных признаков этого варианта перикардита является шум трения перикарда, то есть звук, образующийся при трении между собой листков перикарда и напоминающий хруст свежего снега;
- на ЭКГ кардиолог легко находит типичные изменения;
- при ультразвуковом исследовании выявляется утолщение перикардиальных листков.
Для подтверждения окончательного диагноза необходимо проведение специфической микробной диагностики и проведение биохимических тестов. Этот вариант перикардита может протекать с рецидивами, если его развитие связано с аутоиммунными реакциями.
Экссудативный перикардит

Наличие большого объема свободной жидкости в полости перикарда может быть результатом воспаления (инфекционный процесс, прогрессирование ревматического процесса) или проникновением ее из других прилегающих органов (гной при воспалении средостения, лимфа при злокачественном новообразовании, кровь при травматическом повреждении грудной клетки).
Клиническая симптоматика экссудативного варианта перикардита зависит, в первую очередь, от объема жидкости: чем больше объем, тем более выраженные нарушения в организме развиваются.
Наиболее характерными признаками экссудативного варианта перикардита являются:
- выраженные изменения общего состояния человека (резкая слабость, невозможность осуществлять даже привычные бытовые действия);
- практически постоянная одышка;
- разнообразные нарушения ритма, чаще синусовая тахикардия;
- вынужденная поза больного – с наклоном туловища вперед;
- асцит, увеличение печени, неисчезающие отеки конечностей;
- низкое артериальное давление;
- визуально отмечается наличие выпячивания в сердечной области и бледность кожи;
- диагностическую ценность имеют биохимические тесты и ЭКГ;
- эхокардиограмма или магнитно-резонансная томография подтверждает наличие свободной жидкости в полости перикарда.
Прогноз при экссудативном варианте перикардита далеко не всегда благоприятный. Возможно развитие тяжелой сердечной недостаточности и смертельного исхода. Именно при экссудативном варианте перикардита нередко требуется хирургическое лечение.
Тампонада сердца

Возникает в том случае, когда жидкость в перикарде сдавливает сердце и нарушает его сократительную способность. Жидкость в полости перикарда может образовываться в течение разного времени, быстро или медленно, от чего и зависит клиническая картина болезни. Наличие тампонады сердца наиболее часто отмечается при травматических повреждениях грудной клетки или злокачественных новообразованиях.
Для сердечной тампонады типичными являются такие признаки, как:
- нарастающая тахикардия;
- неустойчивое артериальное давление;
- выраженная одышка;
- снижение артериального давления вплоть до коллапса.
Подтверждение диагноза сердечной тампонады производится при помощи эхокардиограммы и доплеровского исследования.
Констриктивный перикардит
Сдавливающий (констриктивный) вариант перикардита – это наиболее тяжелая форма болезни. Наличие фибринозного воспаления приводит к закупориванию перикардиальной полости и формированию участка грануляционной ткани, в которой откладываются соединения кальция. По мере прогрессирования процесса увеличивается сдавление сердечной сумки и нарастания симптомов сердечной недостаточности.
Диагностика и лечение констриктивного перикардита достаточно сложные. Жалобы человека достаточно неспецифичны: слабость, одышка, отеки, снижение толерантности даже к небольшим нагрузкам. Для подтверждения диагноза этого варианта перикардита необходимы:
- магнитно-резонансная томография;
- ангиография;
- перикардиоцентез и последующая катетеризация сердца.
Общие принципы лечения
Лечение перикардита зависит от причины, степени тяжести заболевания и его клинической формы. Лечение подразделяется на консервативное (медикаментозное) и хирургическое (оперативное).
Консервативное, то есть медикаментозное, лечение перикардита включает:
- мощную и продолжительную антимикробную терапию для подавления активности инфекционного агента, вызвавшего перикардит (цефалоспорины 4-ого поколения, фторхинолоны 3-его и 4-ого поколения, Ванкомицин, препараты тиенамового ряда, современные защищенные пенициллины);
- нестероидные противовоспалительные препараты (Индометацин или Ибупрофен) в комбинации с гастропротекторами (препараты висмута);
- системные глюкокортикостероиды (Преднизолон, Дексаметазон);
- Амиодарон или другие антиаритмические препараты;
- антикоагулянты непрямого действия для предотвращения тромбообразования.
Оперативное лечение предусматривает вскрытие перикардиальной полости и удаление жидкости. Наиболее тяжело поддается лечению констриктивный перикардит, для удаления спаечных образований успешно применяется лазерное воздействие. При неэффективности вышеописанных вариантов терапии показано кардинальное лечение – удаление перикарда (перикардэктомия).
Общая информация
Перикард (околосердечная сумка) является наружной оболочкой, в которой расположено сердце. Полость перикарда за счет особого строения позволяет сердцу активно сокращаться, не вызывая сильного трения.
При перикардите нормальное строение и функционирование оболочки сердца нарушается, а внутри полости перикарда может накапливаться секрет (выпот) гнойного или серозного характера. Эту жидкость называют экссудатом.
В результате скопления лишней жидкости сердце сдавливается, и уже не может нормально выполнять свои функции по перекачиванию крови. Тогда возникают проявления перикардита. А если жидкости скапливается много, чтобы человек не погиб, требуется немедленное вмешательство с целью удаления экссудата из полости перикарда.
Перикардит может являться:
- проявлением системных заболеваний,
- признаком заболеваний сердца,
- симптомом общих инфекционных заболеваний,
- осложнением патологии внутренних органов,
- результатом травмы.
Перикардит — достаточно серьезное состояние и иногда его проявления становятся ведущим симптомом болезни, а остальные признаки могут уходить на второй план. К сожалению, иногда перикардит является причиной гибели пациентов и обнаруживается уже на вскрытии.
Возникает чаще у женщин, мужчины страдают реже. Обычно это взрослые и пожилые люди, очень редко он бывает у детей.

Причины
Воспаление перикарда может быть:
- инфекционное,
- инфекционно-аллергическое,
- неинфекционное (асептическое, негнойное).
К инфекционным поражениям относится перикардит при:
- туберкулезе, при распространении инфекции из первичного легочного или внелегочного туберкулезного очага,
- вирусных инфекциях (грипп, корь),
- микробных заболеваниях (скарлатина, ангина, септические процессы),
- грибковых инфекциях,
- паразитарных инвазиях.
Кроме того, перикардит может развиваться вследствие лекарственной аллергии или сывороточной болезни.
Асептическое воспаление формируется в результате:
- системных заболеваний, поражающих соединительную ткань, в том числе и сердца.
- болезней сердца (инфаркт, миокардит (воспаление миокарда) или эндокардит – воспаление внутренней оболочки сердца),
- токсических и обменных нарушений при развитии уремии, подагры, в результате лучевой или химиотерапии.
Отдельным планом стоят перикардиты, развивающиеся в результате формирования пороков перикарда с образованием кист, дивертикулов, как следствие опухолей перикарда, травм сердца и операций, общих отеков с накоплением в полости перикарда стерильной жидкости.
Выделяются острые и хронические перикардиты. Они различаются по степени активности процесса и длительности симптомов.
Острый перикардит может развиться быстро, за одну-две недели, и протекает активно, длится в среднем менее полугода (3-4 месяца) и может быть:
- сухим (фибринозным) — при этом в полости перикарда много фибрина (клейкой субстанции из плазмы крои) и мало жидкости,
- выпотным (экссудативным) — в полости перикарда много жидкости (плазма крови, кровянистое содержимое или гной),
Хронический перикардит развивается постепенно, длится порой годами и может быть в нескольких формах:
- экссудативная (выпотная форма), образуется скопление жидкости, аналогичной острым формам.
- слипчивая (адгезивная форма), образуются спайки и рубцы.
- смешанная форма с жидкостью, рубцами и спайками одновременно.
Симптомы перикардита
Признаки перикардита зависят от формы и стадии процесса.
Острое воспаление перикарда обычно продуцирует выделения фибрина, а по мере развития процесса накапливается воспалительная жидкость.
Появляются боли в сердце и шум трения перикарда. Боли обычно тупые и давящие, отдают в оба плеча, шею или левую лопатку. Боли могут напоминать стенокардию, но при перикардите нет никакой реакции на прием нитроглицерина. Однако временно помогают обезболивающие.
Боли усиливаются при глубоком дыхании и кашле, в положении на спине и уменьшаются при сидячем положении, дыхание частое и поверхностное.
Фиброзный перикардит может через пару недель переходить в экссудативный (начинает копиться жидкость внутри полости).
При экссудативном перикардите может возникать:
- боль в области сердца,
- стеснение в грудной клетке,
- если копится жидкость, происходит нарушение движения крови по венам, результатом чего становится одышка,
- может развиваться дисфагия (нарушение глотания пищи),
- у всех пациентов характерна лихорадка,
- навязчивая икота,
- внешний вид типичный – лицо, шея и передняя часть грудной клетки отечны, на шее набухают вены,
- кожа бледная с синюшностью,
- межреберные промежутки сглаживаются.
Диагностика
Перикардиты лечат кардиологи, терапевты, а в некоторых случаях кардиохирурги.
Изначально диагностика начинается с осмотра и опроса пациента, важно тщательно прослушать сердце и определить его границы. Дополняют диагностику анализы:
- общий анализ крови и мочи,
- иммунологический анализ,
- биохимические исследования крови и мочи.
При биохимии определяются:
- количество общего белка и белковых фракций,
- уровень сиаловых кислот,
- фибриноген,
- серомукоид,
- С-реактивный белок,
- мочевина,
- волчаночные клетки.
Важно провести детальное исследование при помощи ЭКГ, и фонокардиографию с определением типичных систолических и диастолических шумов.
Показано проведение рентгена для диагностики увеличения размеров сердца. Дополнительно назначают компьютерную томографию или МРТ сердца, чтобы уточнить количество жидкости, изменения в сердце и его оболочке. Наиболее точной методикой является УЗИ сердца.
С целью изучения экссудата проводят пункцию перикарда с извлечением жидкости и биопсию перикарда.
Лечение перикардита
При остром перикардите показан строгий постельный режим. При хроническом — режим выбирают исходя из степени поражения сердца и самочувствия пациента. Ограничено потребление соли, показано диетическое питание.
Острые сухие перикардиты лечат симптоматически — назначают анальгетики, противовоспалительные средства, препараты для поддержания нормального обмена в мышце сердца, препараты магния и калия.
Если процесс гнойный, необходим прием антибиотиков внутрь или внутривенно, через катетер в полость перикарда, после удаления из нее гноя.
При туберкулезном поражении назначают два или три противотуберкулезных средства на полгода или дольше.
При аллергических перикардитах применяют глюкокортикоиды, и дополняют это лечением того процесса, который вызвал перикардит.
При быстром скоплении жидкости в полости проводят пункцию перикарда иглой с введением катетера и удалением жидкости. При образовании спаек проводят операцию на сердце, удаляя участки деформированного перикарда и спайки.
Осложнения и прогноз
Прогнозы при перикардите тем лучше, чем раньше поставлен точный диагноз и начато лечение.
Гнойный перикардит и острая тампонада сердца могут представлять опасность для жизни, поэтому их необходимо быстро исправлять.
Разновидности перикардита
Перикардит чаще всего является осложнением основного заболевания.
В зависимости от причины различают следующие варианты заболевания:
 Инфекционный. Воспаление сердечной оболочки может быть вызвано вирусами, бактериями, грибками и паразитами.
Инфекционный. Воспаление сердечной оболочки может быть вызвано вирусами, бактериями, грибками и паразитами.- При системных аутоимунных заболеваниях. Может развиваться при ревматоидном артрите, дерматомиозите, склеродермии, системной красной волчанке.
- Перикардит, как осложнение заболеваний соседних органов. Может появиться на 1-5 день трансмурального инфаркта миокарда, при заболеваниях легких, аневризме аорты.
- При нарушениях обмена веществ. К заболеванию могут привести сахарный диабет, болезнь Аддисона, миксидема, подагра.
- Травматический перикардит. После проникающих ранений грудной клетки.
- Неопластический перикардит. Опухоли оболочки сердца или метастазы.
- Идиопатический перикардит. Причина заболевания не установлена.
В зависимости от характера жидкости выделяют следующие варианты:
- Сухой перикардит. Количество жидкости в перикарде не изменяется или уменьшается.
- Фибринозный перикардит. Количество жидкости незначительно увеличивается, представляет собой серозную жидкость с большим количеством белка.
- Экссудативный перикардит. В перикарде накапливается много жидкости.
- Острый – процесс длится до 2 месяцев.
- Хронический – протекает свыше 6 месяцев.
В зависимости от стадии и сроков заболевания разделяют на:
Все вышеперечисленные причины приводят к воспалению перикарда, в ответ на это воспаление появляется лишняя жидкость в сердечной оболочке.
Когда воспаление не получает необходимого лечения, возможно отложение белка и кальцификатов между листками оболочки сердца. В результате этого слои сердечной оболочки слипаются, и перикард перестает выполнять свою функцию защиты и смазки сердечной мышцы.
В таких случаях оболочка сердца постоянно ограничивает амплитуду сердечных сокращений и постепенно нарастает сердечная недостаточность, в результате может возникнуть необходимость в кардиохирургическом лечении.
Симптомы заболевания
Учитывая то, что воспаление сердечной оболочки редко бывает изолированным заболеванием, его появление может остаться незамеченным.
Выраженность симптомов процесса зависит от количества жидкости в оболочке сердца, от скорости появления этой жидкости и от тяжести основного заболевания.
Учитывая воспалительный характер процесса, в начале заболевания могут быть такие симптомы, как лихорадка, выраженная общая слабость, боли в мышцах, головные боли.
 Таких признаков может и не быть или они будут слабовыраженными, если причиной этого процесса не являются инфекционные процессы. Часто эти проявления никак не связывают с проблемой в сердце, и пациент обращается к кардиологу в запущенной форме заболевания.
Таких признаков может и не быть или они будут слабовыраженными, если причиной этого процесса не являются инфекционные процессы. Часто эти проявления никак не связывают с проблемой в сердце, и пациент обращается к кардиологу в запущенной форме заболевания.
Излишнее количество жидкости сдавливает сердечную мышцу, появляются боли в груди, одышка, непродуктивный кашель. Боли в левой половине грудной клетки могут отражаться в лопатку, шею или левую руку, усиливаются при физической нагрузке.
Стремительное накопление жидкости в оболочке сердца приводит к тампонаде сердца. В этом случае сердце сдавливается перикардом, функция сокращения становится невозможной. Появляется очень сильная боль в груди, одышка в покое, беспокойство, чувство нехватки воздуха и невозможность найти подходящее положение тела для облегчения состояния. Эта ситуация требует неотложной медицинской помощи ввиду возможной остановки сердца.
Диагностика
Во время аускультации слышен шум трения перикарда, на ранних этапах процесса он может отсутствовать.
На электрокардиограмме видны специфические изменения, во всех отведениях уменьшается высота зубцов, могут быть признаки миокардита.
На рентгенограмме органов грудной клетке можно увидеть сердце увеличенных размеров, картина может напоминать «бутылку в воде», возможно наличие застойной пневмонии.
Во время УЗИ сердца кроме увеличения количества жидкости можно также увидеть воспаленные листки перикарда, изучить нарушения функции и структуры сердца.
В некоторых случаях может потребоваться компьютерная томография, с ее помощью можно точно определить количество жидкости в перикарде, наличие сумок и другие необходимые тонкости.
Лечение
Лечение основного заболевания, осложнением которого является перикардит, часто приводит к хорошему эффекту. Поэтому в первую очередь необходимо определить причину перикардита.
Для адекватного лечения и наблюдения за больным в случае обнаружения перикардита обязательна госпитализация.
Если вовремя не начать лечение, то заболевание переходит в хроническую форму, после чего существенно уменьшается продолжительность жизни больного.
 Основой в лечении этого заболевания являются противовоспалительные препараты, как нестероидные, так и кортикостероиды. Хороший эффект дает введение кортикостероидов в перикард. В некоторых случаях может потребоваться пункция перикарда с лечебной или с диагностической целью. Обязательным условием успешности лечения перикардита является назначение препаратов для лечения основного заболевания.
Основой в лечении этого заболевания являются противовоспалительные препараты, как нестероидные, так и кортикостероиды. Хороший эффект дает введение кортикостероидов в перикард. В некоторых случаях может потребоваться пункция перикарда с лечебной или с диагностической целью. Обязательным условием успешности лечения перикардита является назначение препаратов для лечения основного заболевания.
В случаях тампонады сердца или гнойного перикардита необходимо срочное кардиохирургическое вмешательство.
В таблице представлены клиники Москвы и Санкт-Петербурга, где занимаются лечением заболевания в условиях стационара. Сложно просчитать полную стоимость лечения в стационаре, так как каждый случай перикардита может лечиться и диагностироваться с помощью большого количества различных процедур, в том числе может потребоваться кардиохирургическое лечение.
Поэтому предпочтение нужно отдавать клиникам, в которых существует кардиохирургическое отделение и возможность проведения таких исследований, как УЗИ сердца и компьютерная томография.
Источник: serdce5.ru
Перикардит лечение народными средствами
Лечение перикардита народными средствами
Лечение перикардита хвоей и березовыми почками
Иголки молодых хвойных деревьев (сосны, пихты, можжевельника или ели) можно использовать как эффективное народное средство лечения перикардита. Из них готовят целебный отвар: хвою (5 столовых ложек) заваривают в кипятке (500 мл), ставят на медленный огонь и кипятят в течение 10 минут. Затем емкость с отваром следует укутать и настоять не менее 8 часов. Процеженное снадобье принимают по половине стакана до пяти раз в день.
Хорошим рецептом также является настойка из сережек березы. Выберите крупные сережки, насыпьте их в литровую банку на две трети объема и наполните банку водкой. После этого нужно закрыть банку капроновой крышкой и оставить на две недели. Перед приемом настойку процеживать не нужно. Ежедневно следует пить по 20 капель лекарства за 3 приема. Лучше всего принимать настойку перед едой – за полчаса. Она поможет справиться с болью в сердце, слабостью и одышкой.
Лечение перикардита лекарственными сборами и смесями
Существует несколько народных способов лечения перикардита с помощью сборов лекарственных трав. Ниже будут перечислены самые распространенные из них.
Способ 1. Траву пустырника, траву сушеницы топяной, цветки боярышника (по 3 части каждого ингредиента) соединяют с цветками ромашки аптечной (1 часть). Компоненты следует хорошо размешать и высыпать столовую ложку в стакан кипятка. Лекарство настаивается в течение восьми часов. Затем его цедят через слой марли и ваты и пьют по 100 мл трижды в день после еды (через 1 час).
Способ 2. Плоды аниса (2 части) смешивают с корнями и корневищем валерианы лекарственной, травой тысячелистника и листьями мелиссы (по 1 части каждого компонента). Затем смесь (1 столовую ложку) добавляют в стакан кипятка и оставляют на полчаса. Перед приемом настой следует процедить. Выпить его нужно за 2–3 раза.
Способ 3. Из лимона вынимают косточки и вместе с кожурой перемалывают на мясорубке. Затем его смешивают с ядрами абрикосовых косточек, предварительно протертых до порошкообразного состояния. В полученную смесь добавляют кашицу из пеларгонии и мед (500 мл). Принимают лекарство перед каждым приемом пищи по одной столовой ложке.
 — Нашли ошибку в тексте? Выделите ее (несколько слов!) и нажмите Ctrl + Enter
— Нашли ошибку в тексте? Выделите ее (несколько слов!) и нажмите Ctrl + Enter
— Вам не понравилась статья или качество поданной информации? — напишите нам!
— Неточный рецепт? — напишите об этом нам, мы его обязательно уточним из первоисточника!
Лечение перикардита бальзамами
Бальзамы, рецепты которых вы прочтете ниже, являются хорошими народными средствами лечения перикардита и других сердечных заболеваний (сердечной недостаточности, эндокардита и миокардита ).
Бальзам 1. В бутылке из темного стекла смешайте настойки листьев березы, вахты трехлистной, плодов боярышника и травы горицвета весеннего (по 200 мл каждой); добавьте настойки корня стальника пашенного, травы пустырника, спаржи, корней валерианы лекарственной, почек тополя черного и корневищ пырея ползучего (по 100 мл); долейте в бутылку настойку корня лабазника (400 мл). Пейте лекарство трижды в день по столовой ложке. Принимать его лучше перед едой (не позднее чем за 20 минут).
Бальзам 2. По 100 мл настоек одуванчика лекарственного, почек осины, травы бурды, спорыша, шишек хмеля, мелиссы и столбиков кукурузы соединяют в темной емкости с настойками чабреца, горицвета весеннего и мяты перечной (по 200 мл каждой). Принимают второй бальзам таким же образом, как и первый.
Лечение перикардита васильком и медом

Ревматический перикардит лечат настойкой из цветков василька. Столовую ложку сырья заливают 70-градусным спиртом (100 мл) и настаивают под крышкой не менее 12 дней. Пьют лекарство в три приема за день, по 20 капель. Принимать настойку лучше перед едой, за 30 минут. Курс лечения длится в зависимости от общего самочувствия больного.
Запомните, что для сердца очень полезным является правильное питания. На вашем столе всегда должны быть рыба, орехи, зелень, сухофрукты, соки апельсина и тыквы, малина, облепиха, морские водоросли и молокопродукты. Полезно также принимать пчелиную пыльцу, рыбий жир, маточное молочко.
Перикардит. Лечение перикардита народными средствами
Перикардит относится к воспалительным заболеваниям сердца, которые могут длительное время протекать незаметно – в скрытой форме, никак не проявляя себя клинически. Однако весьма важно бороться с этим недугом в ранние сроки во избежание последующих осложнений.
Перикардит. Симптомы болезни и причины его возникновения
● Перикардит – это острое или хроническое воспаление околосердечной сумки (перикарда), которая состоит из двух листков, между которыми имеется полость с содержанием небольшого количества жидкости (около 25-30 мл). Околосердечная сумка предохраняет сердце от перерастяжения при физической нагрузке и защищает его от смещения. Развитие перикардита могут спровоцировать бактерии, грибки, вирусы, а также некоторые заболевания: токсоплазмоз, воспаление легких (пневмония), инфаркт миокарда, туберкулез внутренних органов, ревматизм, склеродермия, красная волчанка.
● Любое заболевание из перечисленных выше при отсутствии правильной и своевременной антибиотико- и противовоспалительной терапии может привести к такому грозному осложнению, как перикардит. Поэтому вам нужно всегда помнить, что нельзя оставлять без надлежащего внимания и лечения ни одно инфекционное заболевание, даже банальные ОРВИ, ОРЗ, простуду.
● Для перикардита свойственные следующие симптомы:
— слабость, недомогание, повышение температуры;
— ноющая, тупая, режущая боль в левой половине грудной клетки или в центре, которая усиливается в лежачем положении (в горизонтальном положении тела резко сдавливаются вены, что приводит к усилению сердечно-легочной недостаточности);
— кашель, снижение артериального давления;
— сердцебиение, одышка в покое и при физической нагрузке.
Перикардит. Лечение перикардита консервативное
● Лечащий врач больному перикардитом назначает нестероидные противовоспалительные лекарства: нурофен, ибупрофен, кетанов, метиндол ретард, индометацин; гормональные средства: дексаметазон и преднизолон; антибактериальные препараты широкого спектра действия: цефтрикасон, кефзол, сумамед. Перечисленное препараты назначает врач каждому больному индивидуально.
● Если в течение 2-3 месяцев консервативное лечение не привело к желаемому результату, обычно назначают хируогическую операцию, с помощью которой из полости перикарда лишнюю жидкость отсасывают специальной иглой, чтобы не допустить развитие слипчивого перикардита (это крайне опасное осложнение, при котором листки перикарда между собой слипаются и пропитываются солями кальция; в результате чего уплотняется перикард, что ведёт к переутомлению мышцы сердца и сердечной недостаточной).
Перикардит. Лечение перикардита профилактическое
● Основная профилактика перикардита направлена на недопущение заболеваний, способствующих его развитию. Главным образом за счет повышения иммунитета:
1. Хорошим средством, повышающим сопротивляемость организма различным заболеваниям, считается в народной медицине свежий сок листьев мать-и-мачехи. Его следует употреблять 4-6 раз в сутки по одной или две ложки столовые. Курс лечения длится 7-10 дней, достаточно один раз в год, желательно в июне месяце.
2. Прекрасным общеукрепляющим средством является лечебная смесь, состоящая из взятых в равных частях грецких орехов с медом. Съедайте для профилактики перикардита ежедневно по 50-70 г смеси.
3. Смешайте полстакана сока алоэ со стаканом цветочного меда, добавьте в смесь стакан церковного кагора и принимайте по чайной лдожке перед трапезой по одной ложке чайной.
Перикардит. Лечение перикардита народными средствами
● Измельчите и смешайте по 10 г листьев мать-и-мачехи, цветков липы, коры ивы, ягод малины и плодов аниса. Столовую ложку полученной смеси заварите двумя стаканами кипящей воды и варите 5-10 минут, затем процедите через два слоя марли и пейте в горячем виде несколько раз в сутки как обыкновенный чай.
● Смешайте в равных частях траву хвоща полевого, цветки бузины черной и корень алтея лекарственного. Заварите на ночь в термосе две столовые ложки сбора пол-литра кипятка; утром процедите и принимайте по полстакана два или три раза в сутки.
● Смешайте, предварительно измельчив, две части плодов аниса и по одной части травы тысячелистника обыкновенного, корня валерианы лекарственной и листьев мелиссы. Залейте стаканом кипятка ложку столовую смеси и настаивайте один час; профильтруйте и выпейте в течение дня в два или три приема.
● Измельчить и смешать одну часть цветков ромашки лекарственной, по три части цветков боярышника, трав пустырника, сушеницы топяной. Одну столовую ложку сбора залить двумя стаканами кипятка и поставить в темное место на восемь часов, после фильтрации настоя принимать 3-4 раза в сутки по полстакана после трапезы через 30-40 минут.
● Многим больным перикардитом помогает рецепт, в основу которого входит молодая хвоя. Это средство обладает не только мочегонным, противовоспалительным, противомикробным, но и седативным свойствами:
— направляйтесь в лес с середины мая – начала июня, чтобы собрать сырье хвои; измельчите по 5 столовых ложек иголок пихты, сосны, ели, можжевельника, залейте смесь пол-литра кипятка и поставьте на слабый огонь, варите минут 10; настаивайте восемь часов в теплом месте, профильтруйте и пейте по полстакана 4 раза в сутки до трапезы за 15-20 минут и непосредственно перед сном.
Будьте здоровы, дорогие мои, дай вам Бог.
Перикардит
Перикардит – воспалительный процесс перикарда – мембранного мешка, окружающего сердце. Причиной может послужить инфекция, специфические болезни, например травма груди, системная красная волчанка, ревматизм.
Симптомы. Боль в груди, усиливающаяся при дыхании и смене положения тела больного, затруднение дыхания.
Традиционные методы лечения. Лечение заключается в устранении главной причины болезни, которая вызвала перикардит. Как правило, больного госпитализируют.
Источник: heal-cardio.ru
Причины и лечение жидкости в сердце
Жидкость в сердце скапливается в результате воспаления сердечной оболочки. Эта болезнь достаточно серьезная, при хронических формах недуга возможно развитие сердечной недостаточности. Тампонада, или быстрое скопление жидкости в перикарде, приводит к остановке сердца. В этом случае поможет только срочное оказание помощи. Чтобы не запустить болезнь, следует вовремя распознать ее и своевременно начать лечение.
Двухслойная оболочка сердца, состоящая из соединительной ткани, защищает основной орган от истирания. По некоторым предположениям, перикард является источником различных биологически активных элементов, которые принимают участие в регуляции деятельности сердца. Внутренний слой оболочки надежно прикреплен к сердечной мышце. Между слоями сердечной сумки находится серозная бесцветная жидкость, которая обеспечивает скольжение листков оболочки без трения. В норме ее должно быть не больше 30 мл. Если количество жидкости значительно увеличилось, то это свидетельствует об образовании перикардита. Перикардит может проявляться не только в увеличении количества жидкости, но и в появлении спаек, воспалительных изменений оболочки.
Причины
Перикардит появляется в результате осложнений основного заболевания. Существуют разные причины развития болезни:
- Вирусные, бактериальные и грибковые инфекции, а также воздействие паразитов приводит к воспалительным процессам в перикарде.
- Ревматоидный артрит, дерматомиозит, склеродермия или системная красная волчанка способствуют развитию болезни.
- Инфаркт миокарда или болезни легких приводят к возникновению через несколько дней перикардита.
- Нарушения обмена веществ могут стимулировать возникновение заболевания сердца.
- Проникающие травмы грудной клетки способствуют образованию травматического перикардита.
- Облучение и онкологические болезни, хирургические вмешательства, в том числе и аортокоронарное шунтирование сердца, приводят к перикардиту. Если причина не установлена, то образовавшийся перикардит является идиопатическим.

Воспаление требует обязательного лечения, при отсутствии которого начнет откладываться белок и кальцификаты между слоями сердечной оболочки. Это приведет к слипанию слоев и нарушению функциональности всего перикарда, он не сможет защитить сердечную мышцу от истирания. Следствием будет ограничение амплитуды сердечных сокращений, что в итоге станет способствовать нарастанию сердечной недостаточности.
Виды перикардита
Заболевание в зависимости от характера жидкости классифицируется на:
- сухое — объем серозной жидкости в оболочке не меняется или становится меньше;
- фибринозное — характерно небольшое увеличение объема жидкости и наличие большого количества белка;
- экссудативное — характеризуется большим объемом накапливаемой жидкости.
Перикардит может быть острым, длящимся не более 2 месяцев, и хроническим, протекающим более полугода.
Ввиду того что воспаление перикарда редко возникает отдельно от других болезней, это заболевание остается незамеченным. Симптомы могут быть выражены в различной степени, их действие зависит от объема жидкости в перикарде, от быстроты ее накапливания, от тяжести основного заболевания. Начало заболевания может характеризоваться лихорадкой, выраженной общей слабостью, мышечными и головными болями. Первичные признаки заболевания могут отсутствовать или быть слабовыраженными. Многие даже не связывают эти признаки с проблемами главного органа, поэтому кардиологу приходится лечить уже запущенное заболевание.
Излишки жидкости постепенно повышают давление на сердце, и в результате появляются следующие симптомы:
- болевые ощущения в груди;
- затруднение дыхания;
- постоянный сухой кашель;
- возникновение болей в лопатке, шее или левой руке;
- усиление болей при нагрузке;
- затруднение глотания;
- приступы сердцебиения.
Когда жидкость накапливается быстро, образуется тампонада сердца, которая еще больше сжимает его, не позволяя сокращаться. Признаками тампонады являются:
- сильные болевые ощущения в груди;
- постоянная одышка;
- чувство тревожности;
- ощущение недостаточности воздуха;
- невозможность облегчить состояние при любом положении тела.
Появление этих симптомов свидетельствует о необходимости срочной помощи медиков по причине вероятности прекращения работы сердца.
Диагностика
С целью обнаружения недуга проводятся комплексные процедуры, позволяющие определить уровень работы сердечной мышцы и состояние перикарда:
- аускультация позволяет услышать шум трения оболочки, который на ранней стадии заболевания может отсутствовать;
- электрокардиограмма показывает все специфические изменения, с ее помощью можно выявить миокардит;
- эхокардиограмма позволяет обнаружить даже небольшие изменения жидкости;
- рентгенограмма органов груди дает возможность увидеть увеличенное в результате скопления жидкости сердце, а также определить тяжесть болезни;
- УЗИ сердца позволяет обнаружить увеличение объема серозной жидкости, воспалительные процессы, определить функциональные сбои сердца;
- компьютерная томография дает возможность узнать точный объем жидкости в оболочке и другие данные.
Лечение
Чтобы избавиться от перикардита, необходимо сначала определить причину его появления. Вылечив основное заболевание, можно ликвидировать и осложнение. Для оптимального и правильного лечения, для наблюдения пациента в обязательном порядке госпитализируют.

Если не вылечить болезнь своевременно, то она переходит в хроническую стадию, представляя большую опасность для жизни пациента.
Лечение перикардита в острой форме:
- прием препаратов для лечения основного заболевания;
- прием нестероидных противовоспалительных средств и кортикостероидов;
- введение кортикостероидов в сердечную оболочку;
- иногда производится пункция перикарда, выполняемая с терапевтической или диагностической целью.
Если были обнаружены тампонада или гнойный перикардит, то в этом случае производится лечение перикардита хирургическими методами:
- отсасывание излишков жидкости иглой, ее анализ и назначение дальнейшего лечения;
- удаление части утолщенного слоя перикарда;
- перикардэктомия.
Правильное лечение и выполнение всех рекомендаций после операции на сердце поможет организму реабилитироваться с наименьшими осложнениями для здоровья.
Источник: tonometra.net
 NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.
NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.