Нарушение сердечного ритма или аритмия сердца возникает в том случае, когда электрические импульсы, инициирующие сердечное сокращение, функционируют неправильно, заставляя сердце биться слишком быстро или слишком медленно, или нерегулярно, неритмично.
Аритмии встречаются часто и, как правило, неопасны. В большинстве случаев человек ощущает выпадение одного или нескольких сокращений, перебои в работе сердца — «то бьется, то не бьется», или очень частое сердцебиение. Однако, существуют аритмии, симптомы которых — опасны, вплоть до угрозы жизни.
Прогресс в медицинских технологиях обогатил врача новыми лечебными методиками и процедурами, которые позволяют контролировать и устранять аритмии. Кроме того, поскольку аритмия может ухудшать, а в некоторых случаях, и сама оказывать повреждающее действие на сердце (истощать сердечную мышцу, нарушать работу клапанного аппарата, вызывать увеличение размеров полостей сердца), риск аритмии возможно уменьшить, приобщаясь к здоровому образу жизни, включающему правильное питание и занятие спортом.
Аритмии могут и не проявляться. Врач может обнаружить аритмию до того, как она проявит себя какими-либо признаками, при обычном диспансерном обследовании. Но чаще нарушения сердечного ритма вызывают заметные изменения состояния, которые включают признаки:
- Ощущение сердцебиения и перебоев в груди
- Очень быстрое биение сердца
- Чрезвычайно медленное биение сердца
- Боли в груди
- Одышку
- Головокружение
- Потерю сознания или ощущение, близкое к обмороку
Даже такие значительные симптомы нездоровья не всегда свидетельствуют о наличии серьезной проблемы. Очень часто люди, ощущающие аритмию, не страдают тяжелыми заболеваниями сердца, в то время как, человек с жизнеугрожающей аритмией может не предъявлять вообще никаких жалоб.
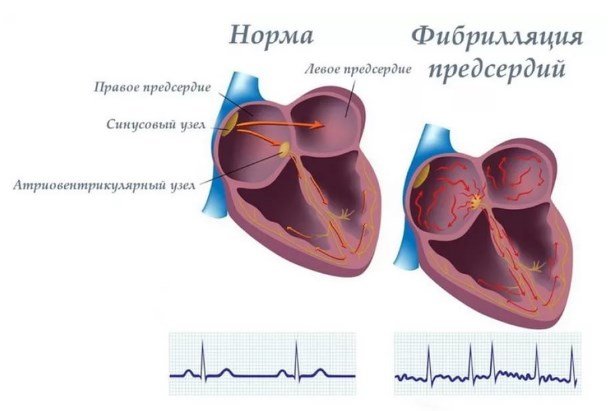
Нормальное сердечное сокращение
Сердце состоит из 4 полостей. С каждой стороны справа и слева имеется два насоса: сверху предсердия и внизу — желудочки.
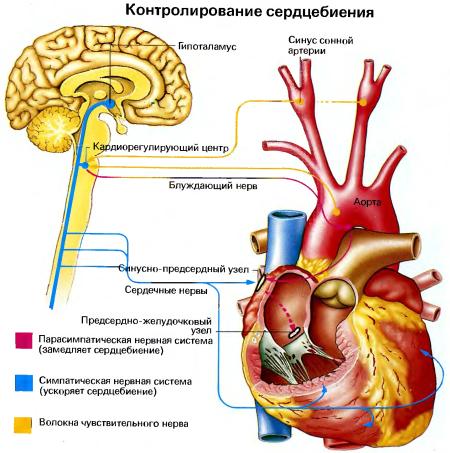
Во время сердечного сокращения камеры с тонким мышечным слоем и меньшего размера сокращаются, способствуя наполнению кровью релаксированных желудочков. Сокращение начинается, когда синусный узел — небольшая группа клеток в правом предсердии — посылает электрический импульс, который и заставляет сократиться оба предсердия. Затем импульс перемещается в атрио-вентрикулярный узел , находящийся в самом центре сердца и лежащий в месте перехода предсердий в желудочки. Выходя из атриовентрикулярного узла импульс, переходит на желудочки. В результате чего последние сокращаются и выталкивают кровь ко всем органам.
В здоровом сердце этот процесс происходит равномерно и постоянно с частотой сокращений сердца 60-100 в минуту в спокойном состоянии. У спортсменов, особенно атлетов с покое частота пульса обычно менее 60, поскольку их сердце значительно более тренировано, чем у обычного человека и обладает большой мышечной силой, выталкивая за одно сокращения большой объем крови. У детей — напротив — пульс в норме более 100 ударов в минуту, а в младенчестве составляет 140-160 сокращений в минуту.
Наиболее частыми причинами аритмии или состояния, приводящего к её развитию, являются болезни сердца, высокое артериальное давление, сахарный диабет, курение, чрезмерное употребление алкоголя и кофеина, злоупотребление лекарственными препаратами, стресс. В некоторых случаях причинами развития аритмий может быть передозировка некоторых лекарственных препаратов, применение БАДов и препаратов на основе лекарственных трав.
Рубцы могут возникать по разным причинам. Наиболее распространенная из них — перенесенный острый инфаркт миокарда. Такой рубец препятствует формированию электрического импульса и/или прерывает прохождение импульса по сердечной мышце.
У здорового человека со здоровым сердцем развитие устойчивой аритмии невозможно без наличия внешнего триггера, как, например, электрошок. Так происходит в первую очередь по тому, что в здоровом сердце отсутствуют какие-либо патологические субстраты развития аритмий, в том числе и рубцовая ткань.
С другой стороны, в сердцах с признаками аритмии, формирование и/или распространение электрического импульса может быть нарушено, облегчая развитие болезни.
Любое из ниже перечисленных состояний может привести развитию аритмии:
○ Неадекватное кровоснабжение. Если приток крови к сердцу по какой-либо причине снижен, это может менять способность клеток формировать и проводить электрические импульсы
○ Повреждение или гибель сердечной мышцы. Повреждение или гибель сердечной мышцы приводит к изменению пути распространения электрических импульсов по ней.
Среди заболевание сердца – причин аритмий особое значение имеют:
○Ишемическая болезнь сердца (ИБС). Несмотря на то, что при ИБС регистрируются многие виды аритмий, наиболее прочно ассоциированными с ней являются желудочковые аритмии и внезапная сердечная смерть. Сужение артерий происходит до тех пор, пока в результате отсутствия поступления крови, часть сердечной мышцы погибает (острый инфаркт миокарда). Это может влиять на процесс распространения электрического импульса по миокарду: образуются маленькие электрические круги возбуждения на границе рубцовой ткани, которые нарушают нормальную работу сердца, являясь причиной патологически быстрого сердцебиения (желудочковая тахикардия) и трепетания или фибрилляции желудочков – неэффективных хаотических сокращений желудочков.
○ Кардиомиопатия. Проявляется первичным растяжением и истончением стенок желудочков и предсердий (дилатационная кардиомиопатия) или чрезмерным утолщением и пересокращением стенок левого желудочка (гипертрофическая кардиомиопатия). При любом варианте кардиомиопатии уменьшается эффективность сердечного выброса (уменьшается количество крови выбрасываемое левым желудочком в аорту для питания всех органов и тканей организма), а часть крови остается в левом и правом желудочках или забрасывается обратно в предсердия и впадающие в них вены.
Заболевания сердечных клапанов. Поражение клапанов сердца инфекционными агентами или вследствие дегенеративного перерождения приводит к суживанию отверстий клапанов и/или недостаточному смыканию створок, т.е. недостаточности клапанов. Когда полости сердца растягиваются и ослабевают вследствие неадекватной работы клапанов, повышается риск развития различных видов нарушений ритма сердца.
Факторы риска развития аритмии сердца
Факторы риска развития аритмий сердца включают:
- ✔ Возраст. С возрастом сердечная мышца истощается, ослабевает и лишается части своего питания. Это может повлиять на формирование и проведение электрических импульсов.
- ✔ Генетика. У людей с врожденными аномалиями развития сердца аритмии возникают чаще. Более того, ряд аритмий (например, синдром Вольф-Паркинсон-Уайта , некоторые наджелудочковые тахикардии , некоторые формы синдрома удлиненного интервала QT) являются врожденными.
- ✔ Ишемическая болезнь сердца, другие сердечные болезни, операции на открытом сердце. Сужение и окклюзия (полное закрытие) просвета коронарных артерий (артерий, питающих сердечную мышцу), патология клапанов сердца, ранее перенесенные операции на открытом сердце, кардиомиопатии и другие повреждающие сердце факторы являются серьезным фактором риска развития практически всех видов аритмий.
- ✔ Заболевания щитовидной железы. При повышенной функции щитовидной железы, происходит повышенная выработка гормонов, повышается метаболизм в целом, сокращения сердца становятся более частыми и нерегулярными. Чаще всего развивается фибрилляция предсердий. При недостаточной функции щитовидной железы метаболизм снижается, что вызывает брадикардию , а в ряде случаев и экстрасистолию.
✔ Синдром патологического ночного апноэ. Эта патология может сопровождаться брадикардией и фибрилляцией предсердий.
✔ Электролитные нарушения. Такие электролиты, как калий, магний, натрий и кальций составляют основу формирования, поддержания и проведения электрического импульса в сердце. Слишком высокая или слишком низкая концентрация электролитов в крови и в клетках сердца влияют на электрическую активность сердца и могут являться причиной развития аритмий.
✔ Употребление алкоголя. При употреблении больших доз алкоголя возрастает риск развития фибрилляции предсердий. Иногда, развитие фибрилляции предсердий после чрезмерного употребления алкоголя называют «синдром праздничного сердца» (“holiday heart syndrome”). Постоянное злоупотребление алкоголя пагубно влияет на клетки сердца и может приводить к кардиомиопатии, которая также является основой для развития аритмий сердца.
✔ Употребление стимуляторов. Психостимуляторы, такие как кофеин, никотин и др. являются причиной развития экстрасистолии и также могут приводить со временем к развитию более тяжелых нарушений ритма сердца. Употребление амфетаминов и кокаина могут поражать сердечную мышцу с развитием любой из существующих аритмий и даже приводить к внезапной сердечной смерти вследствие развития фибрилляции желудочков.
Скрининг и диагностика аритмии
Для диагностики аритмий врач обычно выясняет у пациента о наличии какого-либо сердечного заболевания и/или проблем с щитовидной железой. Кроме того, всегда выполняются специфические виды медицинского тестирования, позволяющие зарегистрировать аритмию. Это может быть пассивная запись электрокардиограммы короткая или длительная (сутки и более), или попытка спровоцировать аритмию при одновременной постоянной записи сердечного ритма.
Пассивные методы мониторирования включают:
- Электрокардиографию (ЭКГ). Во время записи ЭКГ электроды прикрепленные к определенным местам на руках, ногах и грудной клетке, регистрируют электрическую активность сердца. На электрокардиограмме изучают интервалы и длительность каждой фазы сокращения сердца.
- Суточное мониторирование ЭКГ по методу Холтер. Портативный регистратор ЭКГ устанавливается на сутки и более для записи электрической активности сердца в процессе выполнения человеком его обычной дневной активности, а также во время сна.
- Эхокардиография. Позволяет при помощи ультразвукового датчика получить изображение камер сердца, уточнить их размеры, движение стенок и клапанов и другую информацию.
Индуцировать аритмию можно при помощи следующих тестов:
- Пробы с физической нагрузкой. Некоторые аритмии провоцируются или усугубляются при физической нагрузке. Во время «нагрузочной» пробы используется беговая дорожка или стационарный велотренажер. Во время проведения пробы производится постоянная запись ЭКГ. Для проведения «нагрузочной» пробы могут использоваться лекарственные препараты, которые стимулируют сердце аналогично физическим упражнениям. Обычно этот метод используется при невозможности выполнять физические упражнения, а также для установления диагноза ишемической болезни сердца.
- Тест с наклонным столом. В случае, когда у человека имеются необъяснимые потери сознания, может быть полезным проведение наклонных тестов. При этом проводится мониторинг ритма и артериального давления в горизонтальном положении в течение 20-30 минут. Затем специальный стол переводится в вертикальное положение и также проводится мониторинг ритма и артериального давления в течение 10 минут. Таким образом оценивается состояние сердца и специализированной нервной системы, контролирующей работу сердца при перемене положения тела и переходе из горизонтального положения в вертикальное.
- Электрофизиологическое исследование и картирование. Данное исследование проводится при помощи тончайших катетеров – электродов, которые проводятся в полость сердца. Когда электроды установлены в области определенных участков проводящей системы сердца, с их помощью можно изучить распространение электрического импульса по сердцу, индуцировать аритмию, изучив при этом ее локализацию, механизм, а также протестировать лечебный эффект различных лекарственных препаратов. Это самый информативный и точный метод диагностики большинства аритмий. Кроме того, при проведении ЭФИ можно не только выявить, но и устранить аритмогенный очаг при помощи специального теплового воздействия, называемого радиочастотным. Таким способом устраняют большинство наджелудочковых и некоторые виды желудочковых тахикардий. В настоящее время этот метод используется и при фибрилляции предсердий.
Ряд нарушений ритма сердца может повышать риск развития таких состояний и заболеваний, как:
- Инсульт. Когда предсердия фибриллируют, они не способны адекватно перекачивать кровь в желудочки. Замедление тока крови в предсердиях приводит к формированию сгустков. Если от сгустка отрывается небольшой кусочек, он может попадать в ток крови, разносится по всему организму и закупоривать мозговые артерии, вызывая развитие ишемического инсульта, т.е. повреждения или гибели части мозга, а иногда приводит к смерти.
- Застойная сердечная недостаточность. Из-за длительного периода брадикардии или тахикардии, например, фибрилляции предсердий, сердце может сокращаться неэффективно. Контролируя частоту сердечного ритма, можно улучшить сократительную способность левого желудочка и уменьшить признаки сердечной недостаточности.
Источник: bakulev.ru
Причины аритмии сердца у женщин и лечение
International Medical Services & Business Development
Официальный сайт Университетской клиники г. Фрайбурга
Нарушения сердечного ритма: введение
Сердечная аритмия проявляется в виде нарушений в работе сердца и отклонении частоты его сокращений от нормы. Под данное понятие следует относить любой ритм сердца, который не соответствует нормальному синусовому. Те, у которых возникает эта проблема, ощущают перебои в работе сердца, учащенное сердцебиение, головокружение, обморочное состояние, общую слабость. Установить наличие аритмии можно на основе электрокардиограммы. Если причиной сбоя сердечного ритма является учащенное сердцебиение, то речь идет о тахикардии. Замедленный ритм сердечных сокращений указывает на болезнь под названием брадикардия.
Наиболее распространенным нарушением сердечного деятельности является мерцательная аритмия или тахикардия, при которой наблюдается учащение пульса и сбой сердечного ритма.
Симптомы аритмии включают в себя учащенное сердцебиение (тахикардию), головокружение, сонливость, спутанность мыслей, предобморочное состояние, потерю сознания, судороги, боль в груди и области сердца, и стенокардию (Angina pectoris).
Редкими, но очень опасными для жизни осложнениями аритмии сердца могут быть: эмболии (закупорка сосудов образовавшимися в них сгустками крови — тромбами), инсульт, инфаркт мозга, инфаркт миокарда, повышенная сердечная недостаточность, внезапная смерть из-за остановки сердца.
Нарушения сердечного ритма: причины и риски
Причинами сердечной аритмии могут быть: нервозность, волнение, чувство страха, чрезмерное увлечение кофеином (например, в виде кофе или колы), злоупотребление алкоголем, употребление наркотических веществ, ядов, побочный эффект от приема некоторых лекарственных препаратов, например, гормонов щитовидной железы или антидепрессантов, инфекционно-воспалительные процессы, раздражение так называемого каротидного узла ( синдром каротидного синуса).
Органическими основами аритмий зачастую являются : ишемическая болезнь сердца (ИБС), инфаркт, заболевания миокарда (кардиомиопатия), воспаление сердечной мышцы (миокардит), пороки сердца или сердечных клапанов, врождённое или приобретенное преждевременное возбуждение сердечных желудочков (синдром Вольфа Паркинсона Уайта, или WPW-синдром),высокое кровяное давление (артериальная гипертония), нарушение водно-электролитного баланса,(к примеру, дефицит калия в организме), пониженная (гипотиреоз) или повышенная (гипертиреоз) функции щитовидной железы.
мерцательная аритмия или фибрилляция предсердий: быстрые и нерегулярные импульсы вызывают сокращение предсердий, приводящие к нарушениям сердечного ритма.
Экстрасистолия – это вид аритмии, при которой возникают внеочередные сокращения либо всего сердца, либо определенного его участка. Они могут исходить и из предсердия, и из камеры сердечного желудочка
Суправентрикулярная (наджелудочковая) тахикардия проявляется в виде внеочередных импульсов в предсердии.
WPW- синдром: врождённое или приобретенное преждевременное возбуждение сердечных желудочков, приводящее к тахикардии.
Вентрикулярная аритмия возникает на основе дополнительных внеочередных импульсов в желудочке сердца. На неё необходимо обратить особое внимание, так как она может перейти в опасную для жизни фибрилляцию предсердий.
Мерцательная аритмия, фибрилляция предсердий: ускорение количества сердечных сокращений и электрических импульсов в предсердии. Заполнение предсердий кровью затруднено, а, следовательно, уменьшается и поступление крови в желудочки, поэтому существует угроза функциональной остановки сердца. Без оказания при этом немедленной врачебной помощи смерть может наступить в течение считанных минут.
АВ-блокада (атриовентрикулярная блокада): — частичное или полное нарушение проведения импульса возбуждения от предсердий к желудочкам, приводящее к замедлению сердечного ритма – брадикардии. Выделяют 3 степени атриовентрикулярной блокады. Если проведение импульсов полностью блокируется, может произойти остановка сердца. При таком заболевании в большинстве случаев рекомендуется имплантация кардиостимулятора.
СА –блокада ( синоатриальная блокада )представляет собой один из видов аритмии, когда задерживается или блокируется проведение импульса по волокнам сердца в месте, где происходит соединение между синусовым и атриовентрикулярным узлами.
СССУ – блокада (синдром слабости синусового узла) – Замедленное сердцебиение, иногда попеременное проявление брадикардии и тахикардии в результате нарушения функции синусового узла.
Нарушения сердечного ритма: обследования и диагноз
Неинвазивная диагностика: ЭКГ, тесты с физической нагрузкой (эргометрия), суточное Холтеровское мониторирование ЭКГ, поверхностное ЭКГ- картирование, наружный или имплантируемый петлевой регистратор, эхокардиография, магнитно-резонансная томография (МРТ).
Инвазивная диагностика: электрофизиологическое исследование (ЭФИ) с помощью введения эндокардиальных катетеров-электродов в полость сердца.
Нарушения сердечного ритма: лечение
Имеется значительное количество лекарственных средств, которые назначаются для контроля сердечного ритма. К классическим антиаритмическим препаратам относятся так называемые блокаторы кальциевых каналов, калиевых каналов, антагонисты кальция, бета-блокаторы. Они воздействуют на систему проведения импульса возбуждения в сердечной мышце и, таким образом, нормализуют сердечный ритм.
К эффективным лекарственным средствам против аритмии относятся также сердечные гликозиды ( например, дигоксин, дигитоксин ), которые, увеличивая силу сердечных сокращений и замедляя сердечный ритм, снижают предсердно-желудочковую проводимость. Для восстановления нормального синусового ритма используется кардиоверсия, как медикаментозная, так и электрическая, с применением дефибриллятора. Электрокардиоверсия является экстренной неотложной мерой при лечении трепетания желудочков, фибрилляции желудочков, вентрикулярной и суправентрикулярной тахикардий.
Если медикаментозное лечение мерцательной аритмии не дает желаемых результатов, то в таких случаях применяется метод, который называется «катетерной абляцией». При этом уплотненные волокна сердечных мыщц, из-за которых возникло нарушение сердечного ритма, намеренно «размыкаются». Эта процедура осуществляется при помощи катетера, вводимого в сердце. Катетерная абляция показана при лечении всех форм тахикардии: (фибрилляция предсердий, трепетание предсердий, тахикардия АВ-узлов,WPW-синдром, вентрикулярная тахикардия).
Последней возможностью избежать угрозы остановки сердца является имплантация кардиостимулятора или дефибриллятора (электрошокового устройства). Кардиостимуляторы представляет собой маленькие приборы с питанием от батареек, которые посылают электрические импульсы в сердце и, таким образом, нормализуют сердечный ритм. Они устанавливаются путем малого оперативного вмешательства в непосредственной близости от сердца под ключицей.
Имплантация дефибрилляторов подходит лишь для людей с высоким риском фибрилляции желудочков. Эти приборы вырабатывают электрический разряд (импульс), с помощью которого в критический момент можно восстановить нормальный сердечный ритм.
Нарушения сердечного ритма: примечания
Источник: ims.uniklinik-freiburg.de
Причины фибрилляции предсердий
Различают несколько групп факторов риска. Самая большая из них — сердечно-сосудистых заболеваний. Здесь первое место занимает ишемическая болезнь сердца. Также причиной ФП может стать стенокардия, миокардит, кардиосклероз, кардиомиопатия, пролапс митрального клапана. Другая группа представлена внесердечными причинами. сюда относится сильное кровотечение, патология щитовидной железы и нервной системы, тяжелое отравление и интоксикация алкоголем, никотином, наркотическими веществами. В некоторых случаях фибрилляция развивается после передозировки лекарств (диуретиков и сердечных гликозидов).
С возрастом риск развития ФП возрастает, поэтому эту патологию еще известна как “аритмия дедушек”. У молодых людей также нередко отмечается ФП — у 25% в виде персистирующей и в 45% как пароксизмальная аритмия. Различные вмешательства на сердце могут осложняться фибрилляцией, также нарушение ритма возникает после поражения электрическим током. У небольшой части пациентов наблюдается наследственная форма фибрилляции предсердий.
Видео Фибрилляция предсердий, основные причины
Причины желудочковой экстрасистолии
Среди множества причин основными считаются перикардиты, миокардиты, все формы ишемической болезни сердца. Также данную патологию вызывает хроническая сердечная недостаточность, постинфарктный кардиосклероз, пороки сердца (врожденные и приобретенные). Выделяют лекарственные причины, включающие ряд препаратов, негативно воздействующих на сердце в случае передозировки (сердечные гликозиды, диуретики, антиаритмические средства). Токсическое воздействие в виде алкоголя и курения способно привести желудочковым экстрасистолам. На фоне гормональных расстройств (сахарный диабет, надпочечниковая патология) может возникнуть нарушение ритма, так же как при электролитном дисбалансе, когда наблюдается недостаток или избыток калия, натрия, магния.
Существует ряд патологий, которые в меньшей степени, но все же способны вызвать желудочковую экстрасистолию. Это хроническая гипоксия, развивающаяся из-за бронхитов, малокровии, ночного апноэ. В некоторых случаях расстройство вегетативной нервной системы негативно сказывается на работе сердца, становясь причиной развития ЖЭ. Идиопатическая форма заболевания является патологией без точно установленной причины.
Видео Желудочковая экстрасистолия. Симптомы, причины и методы лечения
Причины экстрасистолической аритмии
Возникает при различных патологических и физиологических состояниях: остеохондрозе, неврологических заболеваниях, во время беременности, после обильного употребления пищи и физической нагрузки. К функциональным причинам экстрасистолии относится психоэмоциональное напряжение, вегето-сосудистая дистония, нарушение менструального цикла, неврозы, невралгии, частые стрессы. Органическими причинами являются сердечные пороки, инфекционные заболевания сердца, сердечная недостаточность, нарушение кровообращения.
Существуют токсические факторы риска, приводящие к экстрасистолической аритмии. В первую очередь это тиреотоксикоз, курение, алкоголизм. Также действие некоторых лекарств может выражаться в развитии экстрасистолы (антидепрессантов, сердечных гликозидов, антиаритмических препаратов). Расстройство электролитного обмена в тяжелых случаях становится причиной частых и полиморфных экстрасистолий.
Видео Как устроено сердце. Сердечная аритмия: симптомы, причины и лечение
Заболевание является следствием гипертонической болезни, клапанных пороков, кардиомиопатии, то есть органической (кардиальной) патологии миокарда. Также аритмию могут вызвать формы ишемической болезни сердца (инфаркт миокарда), кардиосклероз, перикардиты и патологии синусового узла. Дополнительно выделяют некардиальные причины мерцающей аритмии: вирусные инфекции, электролитный дисбаланс, болезни внутренних органов (легких, щитовидной железы, поджелудочной железы).
К группе риска по данному заболеванию относятся пожилые люди после 70-75 лет, больные диабетом, ожирением, эндокринными заболеваниями. У молодых людей также встречается мерцательная аритмия. Ее развитию способствуют врожденные и приобретенные сердечные пороки (пролапс митрального клапана), злоупотребление алкогольными напитками и энергетиками.У слишком эмоциональных людей также высок риск появления мерцающей аритмии. Болезнь может стать осложнением хирургического вмешательства. Еще есть ряд факторов, провоцирующих нарушение ритма по мерцательному типу: тесная одежда, переедание, частые запоры, реакция на укусы насекомых, неправильный прием лекарств. В частности, зафиксированы случаи появления мерцания предсердий на фоне приема мочегонных для похудения.
Видео Мерцательная аритмия доктор Мясников советует
Провоцируется сердечно-сосудистыми заболеваниями в виде врожденных и приобретенных пороков, ишемической болезни сердца, инфаркта миокарда, перенесенного миокардита, сердечной недостаточности, кардиомиопатии. Болезни других органов также могут способствовать развитию аритмии. В частности, аритмию вызывает патология надпочечников, вегето-сосудистая дистония, анемия, острые отравления, инфекционные заболевания и поражения щитовидной железы.
Серьезное влияние на сердце оказывают лекарства, поэтому при их неправильном употреблении также развивается синусовая аритмия. Особенной кардиотропностю обладают сердечные гликозиды, антиаритмические препараты и диуретические средства. При электролитных нарушениях наблюдается нехватка или избыток калия, натрия, магния, в результате чего также возникает нарушение ритма. Токсическое воздействие на сердечную деятельность оказывает алкоголь и курение.
Видео Как устроено сердце. Сердечная аритмия: симптомы, причины и лечение
Физиологическая форма возникает из-за приспособления сердечной и дыхательной системы к нагрузкам, поэтому часто наблюдается у тренированных людей. Также нормой считается брадикардия, образуемая во время сна, переохлаждения. Патологическая форма вызывается неврозами, опухолями мозга, функциональными нарушениями вегетативной нервной системы, электролитным дисбалансом, некоторыми инфекционными болезнями. Также часто наблюдается у пожилых людей вследствие естественного старения организма.
Синусовая брадикардия может стать результатом приема лекарственных препаратов: сердечных гликозидов, диуретиков, антиаритмических препаратов. Токсическое воздействие на сердце оказывает курение и алкоголь. В некоторых случаях определяется идиопатическая форма аритмии, причину которой не удалось выяснить.
Видео Факты о сердце. Брадикардия
Причины пароксизмальной тахикардии
У пожилых людей патология часто связана с органическими изменениями сердечной мышцы на фоне инфаркта миокарда, ишемической болезни сердца, гипертонии. У молодых людей развитие пароксизмальной тахикардии нередко зависит от функциональной стабильности организма. Различают несколько форм ПТ, каждая с которых возникает по конкретным причинам. К примеру, наджелудочковая форма развивается из-за чрезмерной возбудимости симпатического отдела нервной системы, а желудочковая форма — при наличии воспалительных, дистрофических, склеротических поражений миокарда.
Предпосылкой возникновения патологии может служить врожденный порок сердца, представляемый в виде дополнительных путей, через которые проводятся импульсы в сердечной мышце. Подобные образования называются “пучки Кента”, они находятся между предсердиями и желудочками, минуя водителя второго типа — атриовентрикулярный узел. В результате их функционирования образуется патологическая циркуляция импульса возбуждения. У детей и подростков чаще всего развивается идиопатическая форма аритмии, при которой невозможно точно установить причину болезни.
Видео Что нужно знать о пароксизмальной тахикардии
Патологическая форма синусовой тахикардии зачастую связана с заболеваниями кардиального происхождения: пороками клапанов, сердечной недостаточностью, миокардитами, эндокардитами, ишемической болезнью сердца, кардиомиопатиями. Также аритмия может развиваться на фоне внекардиальных патологий: неврогенных и эндокринных расстройств. Физиологическая синусовая тахикардия является нормальной реакцией организма на внешние раздражители, которая не вызывает гемодинамических и органических изменений, то есть не является опасной для жизни или здоровья человека.
Причинами синусовой тахикардии могут являться следующие патологические состояния: лихорадка различного происхождения, расстройство вегетативной нервной системы, злоупотребление крепкими напитками в виде чая и кофе, гиперфункция надпочечников при феохромоцитоме и щитовидной железы при тиреотоксикозе, заболевания дыхательной системы, анемии.
Видео Причины тахикардии сердца
Многие врожденные и приобретенные пороки (стенозы и недостаточности клапанов) способствуют развитию перебоев сердечной деятельности. Это связано с органическим нарушением деятельности сердца, в частности, растяжением желудочков или предсердий из-за скопления крови в их полостях. Во время клапанных пороков могут развиваться различные формы аритмии, начиная синусовой тахикардией и заканчивая мерцание предсердий. Если у больного на фоне недостаточности клапанов развилась сердечная недостаточность, тогда подобное патологическое состояние может стать причиной фибрилляции желудочков.
Під час клапанних вад можуть розвиватися різні форми аритмії, починаючи синусовою тахікардією та закінчуючи мерехтінням передсердь. Якщо у хворого на тлі порушення роботи клапанів розвинулася серцева недостатність, тоді подібний патологічний стан може стати причиною фібриляції шлуночків.
Поджелудочные аритмии могут развиваться по причине нарушенная деятельности желудочков. В таких случаях аритмии называются желудочковыми. Подобные патологические состояния часто связаны с органическими заболеваниями сердца (ИБС, инфарктами, кардиомиопатиями, воспалением миокарда, перикарда, пороками сердца). Если желудочки работают нормально, но аритмия все равно определяется, тогда нарушение ритма развилось по причине функциональных и рефлекторных расстройств.
Во время острого панкреатита или другой патологии поджелудочной железы увеличивается количество импульсов, поступающих к синосному узлу сердца, в результате этого учащается сердечная деятельность. Эндокринные расстройства в виде сахарного диабета также часто выполняют роль некардиальных предпосылок к развитию аритмий различных форм и локализаций.
Болезнь, известная еще как желудочковые аритмии, зачастую связана с органическими поражениями миокарда желудочков. Основными причинами ее развития являются сердечные заболевания в виде ишемической болезни сердца, инфаркта миокарда, постинфарктный рубец, гипертрофия миокарда. У больных с кишечной аритмией перечисленные патологические состояния определяются в 90-95% случаев. Потенцировать нарушение деятельности желудочков может легочное сердце, миокардит, кардиомиопатии, гипертония, хроническая сердечная недостаточность. .
Желудочковые аритмии могут определяться в различных формах. Наиболее распространены экстрасистолии желудочков, часто возникающие на фоне ваготонии, курения, алкоголизма, чрезмерных физических перегрузках. Единичные экстрасистолы могут определяться у клинически здоровых людей без видимой причины. Такие желудочковые аритмии называются идиопатические. Неправильный прием некоторых препаратов (диуретиков, сердечных гликозидов, антидепрессантов, антиаритмических препаратов, бета-адреностимуляторов) также может стать причиной желудочковой аритмии.
Видео Желудочковая экстрасистолия. Симптомы, причины и методы лечения
Перебои в работе сердца возникают на фоне межреберной невралгии. Эта патология связана с поражением межреберного нерва в результате полученной травмы, воздействия других внешних факторов в виде сквозняка, переохлаждения, инфекционных заболеваний (герпетическая инфекция). Также исследованиями было доказано, что межреберную невралгию вызывает острый мышечный спазм, развивающийся даже при неудобной позе или отдыхе на одном боку. Основное заболевание провоцирует нарушение нормального образования электрического импульса в сердечной мышце.
При межреберной невралгии развиваются различные виды аритмии. Чаще всего это синусовая тахикардия. Ее появление связано с воздействием на синусовый узел симпатической нервной системы, которая активизирует генерацию электрических импульсов. В результате ЧСС поднимается выше возрастной нормы (у взрослых более 100 ударов в минуту).
Видео Сердце или межреберная невралгия.
Основной причиной формирования гетеротопных (эктопических) аритмий можно считать образование другой точки проводящей системы, генерирующей вместо синусового узла электрические импульсы. Подобное возникает по причине угнетения главного водителя ритма, в результате чего он посылает более редкие сигналы. В зависимости от локализации источника эктопического ритма выделяют нижнепредсердный ритм, атриовентрикулярный ритм и идиовентрикулярный ритм.
Гетеротопные аритмии развиваются на фоне ишемических заболеваний, инфаркта миокарда, инфекционной патологии. Причиной может послужить кардиосклероз, воспаление миокарда, клапанные пороки. Прием препаратов по типу наперстянки или хинидина также способен вызвать эктопическое нарушение автоматизма..
Видео Нарушения сердечного ритма
Причины неврологической аритмии
Часто диагностируется при различных неврозах, вегетососудистой дистонии, психогенных расстройствах. Образование патологии в первую очередь связано с нарушение нормального функционирования периферической нервной системы, а в некоторых случаях — центральной. Работа сердца регулируется симпатической и парасимпатической нервными системами, поэтому изменение их деятельности оказывает непосредственное влияние на работу органа..
Неврологическая аритмия в основном выражается в виде учащенного сердцебиения, то есть тахикардии. Могут диагностироваться такие формы, как пароксизмальная тахикардия, синусовая аритмия и синусовая тахикардия. Если патология связана с органическим поражением головного мозга, тогда наблюдаются более тяжелые разновидности нарушения ритма — мерцание предсердий или фибрилляция желудочков.
Видео Нарушения сердечного ритма
Расстройство связано с воздействием парасимпатического нерва вегетативной нервной системы. Под воздействием подобной иннервации аритмия может появиться после обильной еды, плотного завязывания галстука или ремня. Подобные состояния часто воспринимаются как физиологические, особенно если не приносят дискомфорта человеку. Стоит отметить, что вагусная аритмия от эмоциональных раздражителей практически не зависит.
Парасимпатические нервы угнетают деятельность сердца, поэтому при развитии ваготонии, когда усиливается активность этого отдела нервной системы, наблюдается замедление пульса, то есть брадикардия. По завершению приступа, но чаще перед началом его развития, наблюдается наоборот активизация симпатической нервной системы, которая вызывает тахикардию.
Видео ПАРАСИМПАТИЧЕСКИЙ ОТДЕЛ ВЕГЕТАТИВНОЙ НЕРВНОЙ СИСТЕМЫ ЦЕНТРАЛЬНЫЙ И ПЕРИФЕРИЧЕСКИЙ ЧАСТИ
Ключевой фактор развития патологии — хроническое легочное сердце на стадии декомпенсации. Во время этого заболевания наблюдается расширение правого желудочка, утолщение его миокарда. Если этот процесс находится на стадии компенсации, тогда клиника болезни слабо выражена, но при ослаблении механизмов замещения в стенке желудочка образуются патологические очаги, нарушающие электрическую активность сердца. Таким образом развивается нарушение ритма.
В неосложненных случаях наблюдается единичная экстрасистолия. Более тяжелый вариант — групповые экстрасистолы, в некоторых случаях усложняющих гемодинамику. В начале декомпенсации может развиваться пароксизмальная тахикардия, а при блокаде АВ узла формируются блокады сердца, снижающие ЧСС. При наличии большого количества патологических очагов в миокарде создаются предпосылки для мерцания предсердий.
Видео Легочная гипертония
Заболевание в основном связано с расстройством работы желудочков. Выделяют функциональные и органические причины. Первые представляют собой переутомление, чрезмерная физическая нагрузка, частое воздействие стрессовых ситуаций, расстройство вегетативной нервной системы. Органические факторы — это инфекционные заболевания сердца, врожденные и приобретенные пороки, но чаще всего аритмии связаны с ишемической болезнью сердца. В некоторых случаях причиной систолического нарушения ритма становится эндокринная патология, курение и употребление алкоголя в больших количествах.
В процессе развития тахикардии при систолической аритмии в миокарде наблюдаются патологические очаги, генерирующие импульсы. При их многочисленности создаются предпосылки для мерцания предсердий. Брадикардия создается за счет нарушения проводящей системы сердца, тех самых блокад, полных или частичных. Если образуются очаги, генерирующие внеочередные сокращения, тогда говорят об экстрасистолиях.
Видео Изолированная систолическая гипертония
Причины медикаментозной аритмии
Во время приема некоторых препаратов стоит особенно точно придерживаться указанной врачом дозировки, иначе возможно развитие медикаментозной аритмии. Одни лекарства способствуют сужению мелких сосудов, что вызывает поднятие артериального давления, увеличение ЧСС, нарушению сердечного ритма. Другие — воздействуют на проводящую системы сердца, замедляя работу органа. Еще часть медикаментов способна спровоцировать аритмию по типу экстрасистолии, в худшем варианте — мерцательную аритмию, которая требует медицинской помощи.
Медикаментозная аритмия в основном вызывается чрезмерным приемом диуретиков и сердечных гликозидов. Замедление ритма может отмечаться после использования β-адреноблокаторов (метапролола, атенолола), увеличение — после приема атропина, кофеина, адреналина. Сосудосуживающие препараты, которыми часто лечат насморк, в случае передозировки также способны вызвать аритмию в виде той же экстрасистолии или синусовой тахикардии.
Видео Морозник кавказский. Гликозиды
При всех формах ишемической болезни сердца может встречаться аритмия. В большинстве случаев — при стенокардии и инфаркте миокарда. Реже патология встречается при кардиосклерозе и хронической сердечной недостаточности. В развитии патологии главную роль играет образование атеросклероза, тромбоза и спазма сосудов. Если поражение коснулось небольшого группы сердечных клеток, тогда клиника меньше выражена, но если этих очагов много, тогда сердце может не справляться с имеющейся нагрузкой и возникает патологическая электрическая активность, приводящая к нарушению ритма.
При ИБС повышается вероятность нарушения обменных процессов, в результате чего кардиомиоциты начинают менее активно работать. Совместное нахождение клеток с нарушенным и нормальным проведением импульса способствует развитию внеочередных сокращений, то есть экстрасистолий. В некоторых случаях волокна проводящей системы предсердий начинают генерировать некоординированное число импульсов, что приводит к повышению ЧСС до 600 ударов в минуту.
Видео Стенокардия лечение и причины. Стенокардия напряжения. Аритмия сердца лечение. Причины аритмии
Причины наджелудочковой аритмии
В развитии наджелудочковой аритмии важную роль играет образование патологической электрической активности, формируемой в месте сочетания легочной вены и левого предсердия. Под ее влиянием начинает уменьшаться сила нормального синусового ритма, что приводит к хаотичным частым сокращениям предсердий. Деятельность желудочков также нарушается, становится неритмичной и не столь продуктивной. Если наблюдается одна патологическая волна циркуляции импульса, тогда говорят о трепетании предсердий, при большем количестве аномальных циркуляций речь идет о фибрилляции.
Из большого количества предрасполагающих факторов главными считаются функциональные (вегетососудистая дистония, нейроциркуляторная дистония), органические (хроническая ишемия миокарда, кардиомиопатии, миокардиты, рубцовые перерождения). Также имеют значение эндокринологические причины и нарушение обменных процессов.
Видео Наджелудочковые экстрасистолы, механизм развития
Патология развивается на фоне вегесосудистой дистония, поэтому ей свойственно экстракардиальное похождение (психологические и неврологические факторы). В нормальном состоянии нервные сигналы, поступающие из головного мозга, направляются к синусовому узлу, где располагаются клетки-пейсмекеры первого порядка. Далее из узла импульсы переходят по проводящей системе сердца в атриовентрикулярный узел и после по пучку Гиса и по волокнам Пуркинье к желудочкам. Если передача сигналов из головного мозга нарушена, тогда развиваются различные формы аритмии.
При вегетососудистой болезни могут развиться такие формы нарушения ритма, как тахикардия (синусовая, пароксизмальная), брадикардия (менее 40 уд/мин во время бодрствования и менее 20 уд/мин во время сна), экстрасистолия и мерцательная аритмия. Последнее патологическое состояние является наиболее злокачественным, поскольку способно в любой момент осложняться тромбоэмболией легочной артерии или сосудов мозга.
Видео Экстрасистолия При Вегетососудистой Дистонии (ВСД), Панических Атаках и Неврозе
Причины гипертонической аритмии
Основная причина развития патологии — гипертоническая болезнь, вызывающая органические нарушения со стороны сердечно-сосудистой системы. Повышение артериального давление приводит к перегрузке сердца, которая в свою очередь компенсируется увеличением левого желудочка. Частые гипертонические кризы приводят к образованию в миокарде патологических эктопических очагов, а те в свою очередь начинают генерировать дополнительные импульсы, выражающиеся в экстрасистолии.
Затяжное течение гипертонии способствует изменению структуры миокарда, образованию циркулирующих импульсов по типу ри-ентри. В результате создаются благоприятные условия для формирования аритмий со злокачественным течением. Это может быть трепетание предсердий, фибрилляция предсердий/желудочков, стойкая пароксизмальная тахикардия.
Видео Гипертония, аритмия и пр сердечные болезни- причины и суть
Часто вызывается вегето-сосудистой дистонией, перегревом или переохлаждением. У детей нередко возникает из-за становления организма, у взрослых — после длительных эмоциональных или физических нагрузок, при начинающихся изменениях в сердечно-сосудистой системе. Способствовать изменению ритма может курение, прием алкоголя, энергетиков, самолечение некоторыми лекарственными препаратами. Также дыхательная аритмия может определяться у ослабленных больных после затяжного заболевания.
Состояние сложно назвать патологическим, поскольку в редких случаях становиться причиной развития гемодинамических нарушений. Поэтому зачастую его обозначают как физиологическая реакция организма на внешние раздражители.
Видео Как устроено сердце. Сердечная аритмия: симптомы, причины и лечение
Основными причинами нарушения сердечного ритма считаются органические заболевания сердца: инфаркт миокарда, ишемическая болезнь сердца, кардиомиопатии, пороки сердца, инфекционные заболевания миокарда, артериальная или легочная гипертензия. Существуют некардиальные расстройства, способные вызвать сердечную аритмию. Зачастую они связаны с эндокринной патологией, электролитным и щелочным дисбалансом, травмами и хирургическими операциями на сердце. Некоторые токсические вещества также вызывают сердечную аритмию (курение, алкоголь, лекарственные препараты в высоких дозах).
Сердечная аритмия может возникать без видимой на то причины. Тогда ее обозначают как идиопатическую. В некоторых случаях волнение или физические нагрузки вызывает физиологическую аритмию, которая не вызывает у человека нарушений, поэтому не считается опасной для здоровья.
Видео Аритмия, ее причины. Лечение аритмии.
Причины фибрилляции желудочков
50% всех фибрилляций приходится на ишемическую болезнь сердца. Второе место занимают кардиомиопатии. Особенно часто развивается ФЖ по причине гипертрофической кардиомиопатии, которая часто определяется у тренированных молодых людей. На третьем месте находятся клапанные пороки, которые могут быть врожденные и приобретенные. У 10% больных фибрилляция наблюдается на фоне дилатационной кардиомиопатии, которая характерна для хронической сердечной недостаточности. Наименьший процент случаев фибрилляции приходится на идиопатическую форму, причина которой до конца не выяснена. В ряде случаев ее связывают с расстройством вегетативной нервной системы.
Патология может развиваться вследствие электролитного дисбаланса, инфаркта миокарда, катетеризации сердца, поражения электрическим током, острой интоксикацией после чрезмерного употребления сердечных гликозидов, хинидина или симпатомиметиков.
Видео Елена Малышева. Фибрилляция желудочков
Причины желудочковой тахикардии
К основным факторам, провоцирующим развитие заболевания, относится инфаркт миокарда, а также врожденные синдромы (Романо-Уорда, Джервелла-Ланге-Нильсена, Вольфа-Паркинсона-Уайта, Клерка-Леви-Кристеско), любые поражения миокарда, аритмогенная дисплазия правого желудочка. К экстракардиальным причинам относится злоупотребление алкоголем, передозировка антиаритмических медикаментов (бета-блокаторов, сердечных гликозидов). В 2% случаев причины невозможно определить, тогда говорят об идиопатической желудочковой тахикардии.
Некоторые хирургические операции заканчиваются желудочковыми тахиаритмиями. Нарушение электролитного обмена, в частности снижение концентрации таких микроэлементов, как калий и магний, способно спровоцировать развитие аритмии. В дополнение с возрастом повышается риск поражения миокарда различными патологическими агентами, что в свою очередь приводит к нарушению ритма, в том числе желудочковой тахикардии.
Видео Причины тахикардии сердца
Часто развивается из-за органических нарушений — клапанных пороков сердца, кардиомиопатии, кардиосклероза, инфаркта миокарда, миокардита, гипертонической болезни. В развитии болезни имеют место внесердечные причины — тромбоэмболия легочной артерии, аортокоронарное шунтирование. К группе риска относятся больные диабетом, тиреотоксикозом, злоупотребляющие алкоголем.
Трепетание часто развивается на протяжении первой недели после проведенной операции на сердце. В меньшей степени заболевание связано с ранее проведенным аортокоронарным шунтированием. При хронических обструктивных болезнях дыхательной системы повышается риск возникновения трепетания предсердий.
Видео Мерцательная аритмия. Фибрилляция предсердий и трепетание предсердий
Недавно весь мир был потрясен массивным сердечным приступом, который случился у известной американской знаменитости Боба Харпера.
В январе 2018 года по сообщению в US News & World Report диета DASH была признана лучшей в мире.
В новом году многие захотят реализовать давнюю мечту — начать придерживаться здоровой диеты ради укрепления своего самочувствия.
22 ноября в госпитале Гленфилда в Лестере, Англия, посредством кесарева сечения на несколько недель раньше от положенного срока была рождена девочка с редким и часто смертельным пороком развития, называемым ectopia cordis (эктопия сердца), при котором орган растет либо полностью, либо частично вне грудной полости.
Исследователи из Вашингтонского университета в Сент-Луисе предложили пациентам, которые страдают различными расстройствами проводимости, экспериментальный метод лечения.
Источник: arrhythmia.center
 NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.
NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.