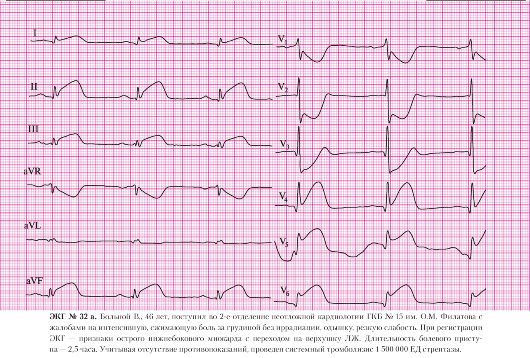
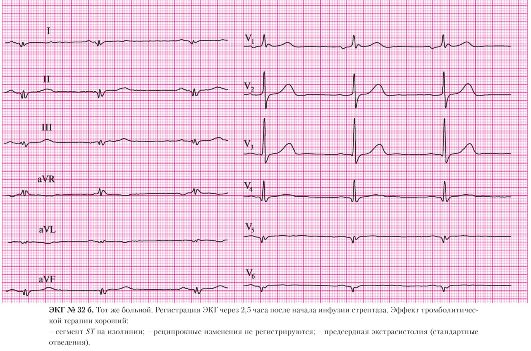
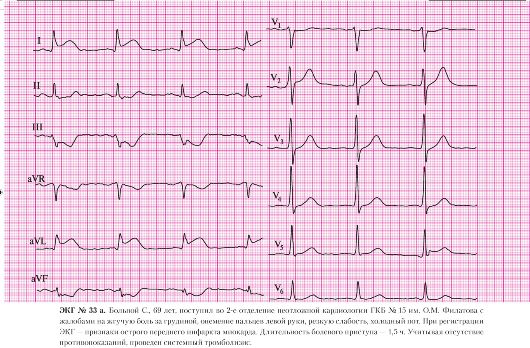
Инфаркт миокарда без зубца Q — распознавание и лечение этой уникальной и многоликой разновидности заболевания
Опубликовано в журнале:
Международный Медицинский Журнал »» 5 / 2000 Михаэль Р. Тамберелла-3-ий, Джеймс Дж. Уорнер-Младший
Университетская школа медицины Уейк Форест, Баптистский медицинский центр, г. Уинстон-Салем, штат Северная Каролина, Частная Винчестерская клиника кардиологии и внутренних болезней, город Винчестер, штат Вирджиния, США
В 1996 году сердечная патология была ответственна за большее число смертей, чем церебро-васкулярные нарушения, рак легкого, рак молочной железы и СПИД вместе взятые [1]. Острый коронарный синдром включает целый спектр сердечных приступов — от нестабильной стенокардии до инфаркта миокарда. Инфаркт миокарда без зубцов Q характеризуется коронарными симптомами, повышением уровня сердечных ферментов и ишемическими изменениями, выявляемыми при электрокардиографии (ЭКГ), без развития зубцов Q (табл. 1).
Инфаркт миокарда без зубцов Q не настолько обширен и не столь часто вызывает смерть в больнице, по сравнению с инфарктами миокарда с зубцами Q, но зато он чаще вызывает нестабильность миокарда, что ведет к повышению частоты повторных инфарктов и рекуррентной стенокардии.
Частота инфаркта миокарда без зубцов Q за последние 10 лет повысилась, теперь его доля составляет 50% от всех острых инфарктов миокарда. А некоторые недавние выкладки показывают, что >71% острых инфарктов миокарда — инфаркты без зубцов Q [2]. Среди объяснений этого повышения — более раннее выявление инфаркта путем измерения уровня специфических сердечных ферментов; ускоренные методы лечения, в том числе тромболитическая терапия и чрескожная внутрипросветная коронарная ангиопластика; кроме того, повысилась осведомленность населения о ранних тревожных симптомах.
Механизмы и распределение повреждений
Острые сердечные приступы варьируют от мелкого повреждения бляшки и лабильности следующего за этим тромбоза — до тяжелого разрыва бляшки и массивных фиксированных тромботических масс [3]. Наиболее подвержены разрыву эксцентрически расположенные бляшки, а также бляшки с массивной липидной сердцевиной, покрытой фиброзным слоем различной толщины. Эти бляшки становятся нестабильными и разрываются, когда они подвергаются воздействию внешних сил, в их числе — обыкновенный стресс, артериальный спазм, аггрегация тромбоцитов и активность белков гемостаза. Когда бляшка разрывается, происходит кровоизлияние в стенку сосуда, причем эритроциты входят в липидное депо. В ответ на это возникает тромботическая реакция в просвете сосуда.
Несколько показателей помогают отличить инфаркт без зубцов Q от инфаркта с зубцом Q и от нестабильной стенокардии: характеристики тромбообразования, время разрешения тромба и наличие, либо отсутствие коллатеральных сосудов. Эти факторы влияют на распространенность некроза, на объем резидуально-нестабильного миокарда и на ограничение функции левого желудочка. По сравнению с инфарктами с зубцом Q, инфаркты без зубца Q обычно имеют меньшую площадь, меньшую пиковую концентрацию креатин-киназы, большее число функционирующих артерий в зоне инфаркта и более обширные участки жизнеспособного, но потенциально нестабильного миокарда в зоне инфаркта. По сравнению с нестабильной стенокардией, при инфаркте без зубцов Q отмечается более выраженная окклюзия артерий, что приводит к снижению кровотока и некрозу миокарда.
Диагностика
Диагностика инфаркта без зубца Q обычно основывается на совокупности анамнеза больного, данных ЭКГ и лабораторных данных.
Клиническая картина
Картина болезни указывает на инфаркт без зубца Q, когда имеется сочетание продолжительной боли в груди, вегетативных симптомов и снижения сегмента ST [4]. Симптоматика напоминает другие коронарные синдромы и варьирует от неприятного ощущения в груди или в эпигастрии до сильной боли за грудиной. Аналогично, сопутствующие симптомы те же, что и при инфаркте с зубцами Q, а именно, — тошнота, рвота, одышка, общее беспокойство и синкопальные эпизоды. Пациенты со сглаженным зубцом Q или без такового имеют относительно небольшую зону инфаркта с меньшим объемом некроза миокарда, отсюда — меньшая частота гипотонии и тяжелой левожелудочковой недостаточности [5]. А вот при инфаркте с зубцами Q выше частота застойной сердечной недостаточности и кардиогенного шока уже при обращении больного за помощью.
Данные ЭКГ
У пациентов на ранних фазах инфаркта с зубцами Q обычно отмечается подъем волн Т или поднятие сегмента ST, который переходит в выраженные зубцы Q в течение нескольких часов — нескольких дней. Пациенты, обращающиеся за помощью с инфарктом без зубца Q часто имеют неспецифические изменения на ЭКГ, в том числе — поднятие сегмента ST и инверсию воли Т [5]. Следует отметить, что некоторые больные, поступающие с трансмуральным инфарктом, не имеют поднятия интервала ST, кроме того, иногда у больных с первоначальным подозрением на инфаркт без зубцов Q эти зубцы затем все же появляются — иногда спустя 3 дня после поступления. Поэтому до того, как причислять сердечный приступ к инфарктам без зубца Q, следует убедиться, чтобы имелась ЭКГ, по меньшей мере, 3-х дневной давности.
Таблица 1. Характеристики острых коронарных синдромов.
Инфаркт без зубца Q связан с меньшим объемом некроза, с более низкой концентрацией креатин-киназы, с большим числом потенциально работающих артерий и с большим объемом нестабильного миокарда, чем инфаркт с зубцами Q
Прогноз у пациентов после острого инфаркта миокарда зависит, в значительной степени, от размеров инфаркта, от функционирования левого желудочка и от наличия, либо отсутствия желудочковых аритмий [6]. Ретроспективный анализ 1869 пациентов, поступавших на лечение по поводу острого инфаркта миокарда [6] показал, что у пациентов без зубца Q болевой синдром был сильнее (как на госпитальном этапе, так и при последующем наблюдении), чем у пациентов с зубцами Q при инфаркте. Кроме того, пациенты с инфарктом без зубца Q имеют гораздо меньшую выживаемость спустя 1 год, хотя их больничная смертность была несколько меньшей, чем у других больных.
Анализ по подгруппам в Исследовании по тромбо-лизису при инфаркте миокарда — II (ТIМI II) [7] включал оценку прогноза после тромболитической терапии. Оценивались изменения на ЭКГ, особенности поражений, выявляемых при ангиографии, функция левого желудочка и смертность у пациентов с инфарктами, при этом сравнивались результаты у пациентов с зубцом Q и без такового. Различия между этими 2-мя группами до проведения лечения включали различную картину на ЭКГ и более выраженные симптомы стенокардии за неделю до инфаркта, если при инфаркте нет зубца Q. В группе без зубца Q после тромболитической терапии с большей частотой отмечалось возвращение сегментов ST к норме, что указывает на успешную реперфузию артерий, затронутых инфарктом. Тем не менее, ангиографически не выявлено существенных различий между двумя группами по числу коллатеральных сосудов и по числу пациентов со степенью стеноза более 60%. При инфаркте без зубца Q у большего числа пациентов степень сохранности кровотока по артерии, затронутой инфарктом соответствовала уровню 3 по ТIМI (этот уровень соответствует норме). У больных с отсутствием зубца Q при инфаркте миокарда отмечались более благоприятные показатели фракций выброса при неинвазивном обследовании перед выпиской, у них существенно больше было фракций выброса, превышающих 55%. Что касается клинической картины, то при инфаркте без зубцов Q меньше было случаев застойной сердечной недостаточности, развившейся за время госпитализации. Показатели однолетней выживаемости и частоты повторных инфарктов были схожими в обеих группах, хотя в группе с инфарктами без зубца Q имелась тенденция к увеличению числа повторных инфарктов. Анализ по критерию инвазивности-не-инвазивности лечебных мероприятий не выявил существенной разницы клинических исходов.
Лечение
Лечение инфаркта без зубца Q включает экстренные мероприятия в отделении скорой помощи, а также постинфарктное лечение, направленное на уменьшение риска осложнений. Оценка вероятности возможных осложнений помогает направлять лечение.
Экстренное лечение
Как всегда при остром коронарном синдроме пациент подключается к непрерывному кардиальному монитору, и применяется, дополнительно, кислород, аспирин, нитроглицерин и антитромботическая терапия. Поднятие сегмента ST, в сочетании с соответствующей клиникой, должно быть расценено как показание к реперфузии с применением либо тромболитической терапии, либо немедленной ангиопластики, причем выбор между этими двумя методами необходимо сделать как можно скорее.
Ввиду того, что волны Q могут появиться лишь спустя 3 дня после поступления больного, необходимо проводить ЭКГ-исследования в течение минимум 3-х дней, и лишь после этого можно сделать заключение об инфаркте миокарда без зубца Q
Кислород. Ввиду того, что кислород мало токсичен и заметно улучшает самочувствие пациентов, терапию кислородом не изучали путем контролируемых рандомизированных испытаний. Подача кислорода интраназальным путем показана всем больным с уровнем насыщения кислорода менее 90%. Даже если у пациента нормальное насыщение кислородом, применение О2 может быть, тем не менее, показанным, ввиду того, что даже при неосложненном инфаркте миокарда имеется субклиническая гипоксемия.
Аспирин. Аспирин следует давать всем больным, которые поступают с подозрением на инфаркт миокарда. Эта рекомендация основана, прежде всего на результатах Второй международной программы исследований по выживанию при инфаркте [8], при проведении которой пациенты в ходе рандомизации распределялись по группам с разным лечением: назначалось комбинированное лечение с аспирином, со стрептокиназой, с обоими этими препаратами или без этих препаратов. Использование 160 мг аспирина (имеется в виду дневная доза, — прим. перев.) приводило к сокращению смертности от инфаркта на 21%, по сравнению с плацебо. При использовании аспирина необходимо тщательно наблюдать больных на предмет возможных желудочно-кишечных осложнений.
Нитраты. В проспективном рандомизированном односторонне-слепом плацебо-контролируемом исследовании [9] было показано, что нитроглицерин эффективен в лечении острого инфаркта миокарда. Джудатт и Варника путем рандомизации распределяли 310 пациентов с острым инфарктом миокарда, поступавших в их клинику один за другим, в группу, в которой давался нитроглицерин, или в группу плацебо. Объем инфаркта, определявшийся по уровню креатинфосфокиназы, был на 27% меньше у пациентов, получавших нитроглицерин, расширение инфаркта у них отмечалось в 2 раза реже, а длительное динамическое наблюдение (через 29-68 мес, в среднем 43 мес) показало, что у них смертность существенно ниже, чем в группе плацебо.
Антитромботические препараты. Применение гепарина при инфаркте без зубца Q было основано на экстраполяции его свойств при других коронарных синдромах. В мета-анализе применения гепарина при нестабильной стенокардии [10] гепарин сокращал риск последующего инфаркта миокарда и риск смерти на 33%. Прямое сравнение гепарина с низким молекулярным весом и стандартного нефракционированного гепарина, вводимого внутривеино, показало, что еноксапарин-натрий (Lovenox) нисколько не хуже, а, очевидно, гораздо лучше, чем стандартный гепарин, по своей способности уменьшать риск постинфарктных явлений ишемии [11]. Таким образом, применение гепарина с низким молекулярным весом завоевывает широкое признание как полезная альтернатива нефракционированному гепарину.
Постинфарктное лечение
Постинфарктное лечение включает применение ингибиторов ангиотензин-превращающего фермента (angiotensin-converting enzyme) — АСЕ-ингибиторов, блокаторов кальциевых канальцев и бета-блокаторов.
АСЕ-ингибиторы. Применение АСЕ-ингибиторов при остром инфаркте миокарда хорошо изучено, однако не проводилось рандомизированных, двойных слепых, плацебо-контролируемых исследований их применения именно при инфаркте без зубца Q. Большинство исследований включало либо пациентов с обширными передне-стеночными инфарктами миокарда, либо пациентов со сниженной фракцией выброса [12, 13]. Согласно существующим представлениям, АСЕ-ингибиторы необходимо назначать сразу вслед за инфарктом миокарда, особенно у больных с риском застойной сердечной недостаточности (то есть у тех, у которых отмечается инфаркт передней стенки, или когда фракция выброса —
Источник: medi.ru
Острый нижний инфаркт миокарда с зубцом q
Med-books.by — Библиотека медицинской литературы . Книги по медицине. Банк рефератов. Медицинские рефераты. Всё для студента-медика .
Скачать бесплатно без регистрации или купить электронные и печатные бумажные медицинские книги (DJVU, PDF, DOC, CHM, FB2, TXT), истории болезней, рефераты, лекции, презентации по медицине.
История болезни: Острый нижний субэндокардиальный инфаркт миокарда, ИБС
Паспортные данные:
Ф.И.О.: ____________
Возраст: 64 года, 17.12.1939
Пол: мужской
Профессия: пенсионер
Домашний адресс:
Время поступления: 29 октября 2004г в 08.25
Жалобы при поступлении: на сильные жгучие боли за грудиной в течение двух часов с иррадиацией в обе руки, ощущение нехватки воздуха.
История настоящего заболевания ( anamnesis morbi )
Ухудшение состояния произошло около 19.00 28.10.04. В покое почувствовал жгучие боли средней силы за грудиной с иррадиацией в обе руки, которые длились около часа, затем стихли. 29.10.04 в 07.00 проснулся от таких же болей, но более сильных. После принятия таблетки аспирина 0,5 боли не прекратились, пациент решил вызвать бригаду скорой помощи. В связи с некупирующимися болями (Sol. Analgini 50% — 4,0 ; Sol. Droverini 2% — 2,0 ; Sol. Promedoli 2% — 1,0) пациент был доставлен в БСМП.
История жизни (anamnesis vitae )
Пациент пенсионер, инвалид 2 группы. Раньше работал на стройке, часто выпивал, сейчас алкоголем не злоупотребляет, курит до 20 сигарет в сутки.
Приблизительно 5 лет знает, что у него гипертоническая болезнь, но цифр АД не знает. Принимает ругулярно атенолол (0,05 1 раз в день). Со слов пациента 5 лет назад лечился в неврологическом отделении Больницы Скорой Медицинской Помощи в связи с инсультом, который сопровождался правосторонним гемипарезом (хорошая регрессия симптомов). Клиники стенокардии не отмечал.
Объективное обследование
Пациент ростом около 176 см, вес где-то 65 кг. Индекс Кетле 65/1,762 = 21 – что входит в ному ( норма 20-25 ) Кожа обычной окраски и влажности.
Осмотр и пальпация области сердца. Верхушечный толчок локализуется в области V межреберья по среднеключичной линии. Ширина около 1,5 см., невысокий, сильный, резистентный.
Перкуссия сердца. Границы относительной сердечной тупости: правая — 0,5 см. кнаружи от правой грудинной линии в IV межреберье, верхняя — по верхнему краю III ребра, левая — по левой среднеключичной линии в V межреберье.
Границы абсолютной тупости сердца: правая- по средней грудинной линии в IV межреберье, верхняя- III межреберье, левая- на 1 см. кнутри от среднеключичной линии в V межреберье.
Ширина сосудистого пучка 9 см.
Аускультация. Ритм сердечных сокращений правильный. Тоны сердца глухие. Слышен систолический шум на аорте, проводящийся в точку Боткина. ЧСС 60 в минуту.
Система дыхания.
Форма грудной клетки нормальная, симметричная.
Тип дыхания: везикулярное, ЧД 20 в минуту. Отставания какой-либо части грудной клетки при дыхании не наблюдается.
При ощупывании грудной клетки болезненности не наблюдается. Определяется нормальное голосовое дрожание.
Перкуссия легких. При сравнительной перкуссии определяется ясный легочный звук. Топографическая перкуссия. Высота стояния верхушек 3 см. выше ключицы, сзади на уровне остистого отростка VII шейного позвонка. Ширина полей Кренига составляет около6 см. с обеих сторон. Нижние границы легких:
линии Правое легкое Левое легкое
Окологрудинная V ребро —
Срединно-ключичная VI ребро —
Передняя подмышечная VII ребро VII ребро
Задняя подмышечная VIII ребро VIII ребро
Лопаточная IX ребро IX ребро
Околопозвоночная Остистый отросток XI гр. позвонка Остистый отросток XI гр. позвонка
Подвижность нижних краев легких составляет от 4 до 6,5 см.
Аускультация легких. Характер дыхания везикулярное.
Отеков ног нет. Стопы и руки теплые.
Пищеварительная система.
Исследование живота. При осмотре выявлена нормальная конфигурация живота. Живот участвует в акте дыхания. Перистальтика кишечника выслушивается. Ориентировочная пальпация. Живот мягкий, безболезненный.
Глубокая методическая пальпация по Образцову-Стражеско.
Сигмовидная кишка- пальпируется в виде цилиндра, консистенция- эластичная, умеренно плотная, незначительно подвижна. Слепая кишка- пальпируется как цилиндр, безболезненный, умеренно подвижный. Восходящая, нисходящая и поперечная ободочная кишка пальпируются в виде мягкого, гладкого эластичного тяжа, безболезненны.
Обоснование предварительного диагноза
На основании жалоб и осмотра пациента можно сделать предположение о присутствии у него одного из перечисленных далее заболеваний: ТЭЛА, острый инфаркт миокарда, расслаивающая аневризма аорты, острый перикардит, левосторонний сухой плеврит, спонтанный пневмоторакс, грыжа пищеводного отверстия диафрагмы, язва желудка или двенадцатиперстной кишки.
Но учитывая возраст пациента (64 года), вторую группу инвалидности, курение на протяжении многих лет, злоупотребление алкоголем в прошлом, гипертоническую болезнь 2 степени и инсульт пятилетней давности, повлекшие за собой гиподинамию, можно с уверенностью предположить наличие у пациента длительного ангинозного статуса, обусловленного ишемической болезнью сердца.
Так как высокого подъема температуры тела, связи появления болей с дыханием и изменением положения тела, хрипов нет. А так же при осмотре дыхание больного везикулярное и притупления перкуторного звука, либо тимпанита не обнаружилось. То скорее всего можно исключить левосторонний сухой плеврит, спонтанный пневмоторакс, острый перикардит.
Исключить остальные заболевания и поставить точный диагноз можно будет после проведения лабораторных и инструментальных методов исследования.
Лабораторные методы исследования:
1. Клинический анализ крови
2. Биохимический анализ крови (ферменты: АЛАТ, АСАТ, КФК, ЛДГ; белки: миоглобин, тропонин; электролиты и т.д.)
Инструментальные методы обследования:
1. ЭКГ
2. Эхокардиография
3. Рентгенография грудной клетки
4. ФГДС
Заболевание Лабораторное исследование Инструментальное исследование
ТЭЛА невысокий уровень ЛДГ1, α-глютаматдегидрогеназы, МВ-КФК, миозина,тропонина. На ЭКГ S1, Q3;
ST смещается вниз в 1,2 и aVL, кверху в 3,aVF; глубокий S в V4-6; высокий R в 3, V1-2 ;
P “pulmonale” во 2 и 3 отведениях.
Острый инфаркт миокарда Повысится уровень ЛДГ2, АСАТ, АЛАТ, КФК На ЭКГ появление приподнятого ST сливающегося с R с одной стороны, а с другой с T.
Расслаивающая аневризма аорты Лейкоцитоз, ускорение СОЭ, уровень ферментов в крови изменяется мало Расширение аорты на протяжении на эхокардиограмме.
Грыжа пищеводного отверстия диафрагмы ФГДС, признаки дефекта на рентгенограмме
Язва желудка или двенадцатиперстной кишки ФГДС, признаки дефекта на рентгенограмме
Данные лабораторных и инструментальных методов обследования.
Клинический анализ крови
30.10.04 Норма
Hb 139 г/л 130 – 160 г/л
Er 4,4*1012/л 4,0*1012/л – 5,1*1012/л
ЦП 0,94 0,86 – 1,05
Leik 9,7*109/л 4,0*109/л – 8,8*109/л
эозинофиллы 1 0-5
палочкоядерные 4 1-6
сегментоядерные 74 45-70
моноциты 6 2-9
лимфоциты 15 18-40
СОЭ 3 мм/час 1-10 мм/час
Вывод: по клиническому анализу крови виден лейкоцитоз, что может являтся одним из диагностических признаков инфаркта миокарда. Лейкоцитоз может являться одним из признаков некроза.
Биохимический анализ крови.
30.10.04 09.11.04 НОРМА
Фибриноген 2,22 3,6 2 – 4 г/л
Протромбиновый индекс 69% 90 – 105%
Глюкоза 4,4 4,22 – 6,11 ммоль/л
Билирубин 8,5 8,5 – 20,5 мкмоль/л
АЛАТ 34 34 до 30 МЕ
АСАТ 70 34 до 40 МЕ
Мочевина 7,2 4,2-8,3 ммоль/л
Креатинин 105 50-115 мкмоль/л
К 4,4 3,6 – 6,3 ммоль/л
Na 144 135 – 152 ммоль/л
Вывод: По биохимическому анализу крови видно высокое содержание аспартатаминотрансферразы в крови на второй день поступления пациента, при этом через 9 дней содержание АСАТ в крови приходит к норме. Это свидетельствует о повреждении сердечной мышцы, так как в ней содержится много этого фермента.
29.10.04
Заключение: Так как на ЭКГ в 1 и 2 отведениях виден подъем ST выше изолинии и слияние его с зубцом R, а также отсутствие зубца Q и наличие положительного T, значит у пациента острая стадия нижнего субэндокардиального инфаркта миокарда.
1.11.04
Частота 53 в мин.
P – 0,12
PQ – 0,18 QRS – 0,09
QRST – 0,44 RR – 1,12
2.11.04
Учащение ритма, редкая желудочковая экстрасистолия (2 за запись), в остальном без существенной динамики.
Частота 70-65 в мин
P-0,12
PQ-0,17
QRS-0,10
QRST-0,40
RR-0,86-0,92
5.11.04
Синусовый ритм. Урежение ритма, урежение желудочковой экстрасистолии (1 за запись). Динамика субэндокардиального нижнего инфаркта миокарда.
Частота 65-61 в мин.
P – 0,12 – 0,10
PQ – 0,14 – 0,16
QRS – 0,10
QRST – 0,40
RR – 0,92 – 0,98
11.11.04
Синусовая брадикардия. По сравнению с ЭКГ от 5.11.04 урежение ритма. Исчезновение желудочковой экстрасистолии. Улучшение питания боковой стенки.
Частота 58 в мин.
P – 0,12
PQ – 0,16
QRS – 0,10
QRST – 0,42
RR – 1,04
Вывод по ЭКГ: В данный момент у больного заканчивается подострая стадия субэндокардиального нижнего инфаркта миокарда, так как сегмент ST на изолинии. Урежение ритма и исчезновение экстрасистолии вследствие приема Tab. Atenololi
( 0,05 1 раз в сутки ).
Значение Норма
Раскрытие аортальных полулуний 21мм
Размер полости ПЖ 29 мм 9,5 – 20,5 мм
Размер правого желудочка 35*49 мм
Диаметр легочной артерии 23 мм
Конечный диастолический объем 102,36 мл 85 — 139 мл
Конечный систолический объем 29,55 мл 45 мл
Ударный объем 72,81 мл 60 – 100 мл
Минутный объем 5,10 мл 4,5 – 5,5 мл
Фракция выброса 71,13% 55 – 60%
Фракция укорочения 40,43%
Размер левого предсердия 34 мм 18,5 – 33 мм
Диаметр аорты 36 мм – корень 18 – 30 мм
38 мм – восходящий отдел
28 мм – дуга
Толщина межжелудочковой перегородки 13,5 мм 7,5 – 10 мм
Толщина задней стенки 1,1 см 1,1 см
Конечный систолический размер 2,8 см 3,1 – 4,3 см
Конечный диастолический размер 4,7 см 4,6 – 5,7 см
Период изгнания — 28 ЧСС в 70’
Заключение: Камеры сердца имеют нормальные размеры. Гипертрофия левого желудочка, форма гипертрофии – концентрическая, выраженность – небольшая (толщина стенок 1,2-1,4 см). Максимально гипертрофированный участок миокарда левого желудочка – межжелудочковая перегородка, гипертрофия папиллярных мышц левого желудочка. Глобальная сократимость левого желудочка в норме. Нарушение локальной сократимости левого желудочка не выявлено. В области левого желудочка визуализируются аномальные хорды. Участки миокарда левого желудочка с более яркой эхо-структурой. Уплотнение стенок аорты, расширение восходящей части незначительновыраженное. Участки уплотнения аортальных полулуний. Аортальная регургитация 1 степени. Участок уплотнения и утолщения в основании задней створки митрального клапана. Ригидный тип трансмитрального кровотока. Митральная регургитация 1 степени (приклапанная), трикуспидальная, пульмональная регургитация 1 степени. Легочной гипертензии не выявлено.
Обоснование клинического диагноза
С помощью клинического и биохимического анализов крови обнаружен лейкоцитоз, высокое содержание АСАТ и АЛАТ в крови на второй день после поступления больного в кардиологическое отделение, что совместно напрямую свидетельствует о повреждении сердечной мышцы. На ЭКГ в день поступления обнаружены следующие изменения: появление зубца Q, а так же приподнятого дугообразного сегмента ST, сливающегося с одной стороны с зубцом R, а с другой – с зубцом T. Что отражает наличие повреждения, ишемии и некроза миокарда. Эти признаки четко обнаруживаются в отведениях 2,3 и AVF, что говорит о патологическом процессе в нижней стенке левого желудочка.
По данным эхокардиографии обнаружена гипертрофия миокарда левого желудочка, паппиллярных мышц и межжелудочковой перегородки. Участки миокарда левого желудочка с более яркой эхо-структурой говорят о недавнем патологическом процессе в мышце сердца.
На основании всего вышеперечисленного, а так же учитывая факторы риска, которые присутствуют у пациента (возраст пациента (64 года), вторую группу инвалидности, курение на протяжении многих лет, злоупотребление алкоголя в прошлом, гипертоническую болезнь 2 степени и инсульт пятилетней давности, повлекшие за собой гиподинамию) делаю вывод, что у пациента имеется острый нижний инфаркт миокарда с сопутствующей гипертонической болезнью 2 степени.
Лечение
АНАЛЬГЕЗИЯ
1. Nitroglicerini 0, 4 – 0,6 мг перорально с 5-ти минутными интервалами до исчезновения боли или появления осложнений в виде сильной головной боли
2. Promedoli 0,02 внутривенно дробно в течение 2-3 минут с повторными введениями через 2-3 минуты до достижения эффекта или суммарной дозы 0,1 г.
3. -адреноблокаторы показаны для купирования упорного болевого синдрома, особенно при наличии тахикардии и артериальной гипертензии. Metoprololi 5 мг внутривенно каждые 2-5 минут ( до суммарной дозы 15 мг ) при сохранении пульса более 60 в минуту, АД 100мм.рт.ст., нормальном интервале P – Q .
4. Нейролептанальгезия, основанная на сочетании сильного синтетического анальгетика фентанила и нейролептика дроперидола. Смесь этих препаратов – таламонал – вводится внутривенно в количестве 1-2 мл ( 0,05 мг фентанила и 2,5 мг дроперидола).
5. Масочный наркоз закисью азота в смеси с кислородом, где первоначально вдыхаемая смесь содержит 60% закиси азота; как только достигается наркоз, доля препарата уменьшается до 50%.
ОКСИГЕНОТЕРАПИЯ
Обязательное условие лечения инфаркта миокарда – адекватная оксигенация крови, что достигается назначением кислорода через маску или интраназально. Назначение кислорода показано всем больным с инфарктом миокарда в течение первых 2-6 часов, поскольку кислород способствует дилатации венечных артерий. В последующем необходимо назначение кислорода при наличии признаков застоя в легких, снижении парциального давления кислорода в артериальной крови.
АНТИАГРЕГАНТНАЯ ТЕРАПИЯ
А) Антиагрегант клопидогрел в дозе 75 мг в сутки.
Б) Гепарин (антикоагулянт прямого действия) назначают в первоначальной дозе 80 ЕД/кг (5000-7000 ЕД) внутривенно, а затем капельно по 18 ЕД/кг/час ( до 1500 ЕД) в течение 1-2 суток с последующим переходом на подкожное введение в той же суточной дозе в течение нескольких дней. Лечение гепарином проводят под контролем частичного тромбопластинового времени, которое должно быть выше исходного в 2-2,5 раза (в пределах 45-70сек).
В) Низкомолекулярные гепарины ( далтепарин натрия, надропарин кальция, ревипарин натрия, эноксапарин ) назначают 1-2 раза в день подкожно.
Ступени активности Нагрузки День начала реабилитации
3 класс – трансмуральный инфаркт без осложнений.
1а Поворот на бок, движения конечностями, пользование подкладным судном, умывание на боку, положение в постели с поднятой головой в течение 10 минут 2-3 раза в день. 1
1б То же + присаживание с помощью мед.сестры, свешивая ноги с кровати на 5-10 минут 3 раза в день. 2
2а То же + сидение на кровати по 20 минут 3 раза в день, принятие пищи и гигиена сидя на прикроватном стуле. 5-6
2б То же + хотьба по палате, принятие пищи за столом. 6-7
3а То же + сидеть можно без ограничения во времени, разрешается выход в коридор, выход в общий туалет, хотьба по коридору 50 – 200 м в 2 – 3 приема. 10-12
3б Прогулки по коридору без ограничений, подъем по лестнице на 1 этаж, полное самообслуживание, душ 13-16
4а То же + выход на улицу, прогулка на 500-600метров в темпе 70-80 шагов/мин. 18-20
4б + прогулка на 1-1,5 км в темпе 80-90 шагов/мин. в 2 приема. 24-30
4в + прогулка на 2-3 км в 2-3 приема. Возможно проведение велоэргометрии. До 40 дня
Терапия и профилактика
Диета
№ 10
Энергетическая ценность 2350 – 2600 ккал.
Прием пищи 5-6 раз в сутки в умеренном количестве, ужин за 3 часа до сна.
Ограничение поваренной соли до 3-4г в сутки.
Ограничение жидкости до 1,2 л.
Исключить алкогольные напитки, крепкий чай, натуральный кофе, какао, шоколад, мясные, рыбные и грибные навары, острые блюда, копчености, продукты, богатые холестерином. Рекомендуются продукты преимущественно щелочных валентностей (нежирное молоко и молочные изделия, фрукты, овощи) и богатые липотропными веществами (нежирный творог, треска, овсяная каша, океаническая рыба).
Содержание белков в продуктах должно быть в пределах нижней границы нормы ( 50-60 г), умеренное ограничение жира и углеводов.
Препараты
1. Ингибиторы АПФ (ингибируют ангиотензин-конвертирующий фермент)
Эналаприл 20 мг в день однократно.
Побочные действия: головокружение, головные боли, ортостатическая гипотензия, тошнота, понос, кашель, мышечные спазмы, в редких случаях — нарушение функции почек, нейтропения. Возможны аллергические реакции (кожные и др.), в отдельных случаях развитие ангионевротического отека.
Альтернатива: каптоприл 12, 5 — 50 мг 3 раза в сутки.
2. Миокардиоцитопротекторы. Для снижения риска осложнений после инфаркта миокарда, предотвращения возникновения желудочковых аритмий.
милдронат принимают внутрь по 0, 25 г 2 — 4 раза в день. Курс лечения 10 — 20 дней. При необходимости его повторяют после 2 — 3-недельного перерыва
3. Секвестранты ( прерывают циркуляцию через ЖКТ желчных кислот, увеличивают синтез желчных кислот из холестерина, понижают ЛПНП на 20 – 30%; повышают ЛПВП и триглицериды.)
Колестипол 10 – 15 г 1 раз в сутки во время еды
Прогноз
Прогноз для выздоровления от инфаркта миокарда относительно благоприятный , так как предстоит фаза рубцевания. При соблюдении режима питания и назначенной диеты, регулярном приеме препаратов, отказе от курения и принятия алкоголя возможно выздоровление с дефектом (рубцом) от инфаркта миокарда.
Для выздоровления от ИБС прогноз неблагоприятный.
Для жизни прогноз относительно благоприятный.
Эпикриз
Петров Александр Евгеньевич 1939г.р., пенсионер, инвалид 2 группы. Поступил в кардиологическое отделение БСМП 28.10.04. в связи с ухудшением общего состояния, жалобы на сильные жгучие боли за грудиной в течение двух часов с иррадиацией в обе руки, ощущение нехватки воздуха.
Клинический диагноз: острый нижний субэндокардиальный инфаркт миокарда, ИБС.
Сопутствующее заболевание: гипертоническая болезнь 2 степени, риск 4
Диагноз поставлен на основании:
1. Жалоб больного: на сильные жгучие боли за грудиной в течение двух часов с иррадиацией в обе руки, ощущение нехватки воздуха.
2. Анамнеза болезни: долголетнюю (5 лет) гипертоническую болезнь 2 степени, перенесенный инсульт в 1999 году.
3. Объективных данных: Повышенное АД (160/90), систолический шум на верхушке, проводящийся в точку Боткина, приглушение сердечных тонов, смещение верхушечного толчка и левых границ сердца влево — по левой среднеключичной линии в V межреберье.
4. Факторов риска: возраст пациента (64 года), вторая группа инвалидности, курение на протяжении многих лет, злоупотребление алкоголем в прошлом, гипертоническую болезнь 2 степени и инсульт пятилетней давности, повлекшие за собой гиподинамию.
5. Данных лабораторно-инструментального обследования:
КАК: лейкоцитоз 9,7*109/л
БАК: АЛАТ = 34МЕ, АСАТ = 70МЕ
ЭКГ: Острый нижний субэндокардиальный инфаркт миокарда.
Эхокардиография: . Гипертрофия левого желудочка, форма гипертрофии – концентрическая, выраженность – небольшая (толщина стенок 1,2-1,4 см). Максимально гипертрофированный участок миокарда левого желудочка – межжелудочковая перегородка, гипертрофия папиллярных мышц левого желудочка.
Лечение больного складывалось из следующих компонентов:
Постельный режим с постепенным увеличением физической нагрузки. ЛФК 2 с 11.11.04
Лечебное питание — Диета №10
Медикаментозное лечение
Аспирин 0,5 ¼ таблетки 1 раз в день
Кордисед 0,04 2 раза в день
Анаприлин 0,04 4 раза в день (отменен через 2 дня, так как брадикардия)
Энам 0,01 2 раза в день
Раствор гепарина 5млн. ЕД 2 раза в день подкожно
Гипотиазид 0,1 ¼ таблетки 1 раз в день.
Атенолол 0,05 1 раз в день (в обед)
На фоне проведенной терапии динамика состояния положительная : на ЭКГ завершение подострой стадии инфаркта миокарда, болей нет, АД в целевых цифрах.
Рекомендуемые препараты после выписки:
1. Наблюдение у терапевта и кардиолога по месту жительства
2. Соблюдение диеты №10
3. Прием лекарственных средств постоянно:
клопидогрел в дозе 75 мг в сутки
Эналаприл 20 мг 1 раз в сутки
Гипотиазид 0,1 ¼ таблетки 1 раз в день
Атенолол 0,05 1 раз в день (в обед)
СПИСОК ЛИТЕРАТУРЫ:
1. Учебное издание «Внутренние болезни» под редакцией А.И.Мартынова, Н.А.Мухина, В.С.Моисеева, издательский дом «ГЭОТАР-МЕД», М., 2001г.
2. А.Л.Сыркин «Инфаркт миокарда», ООО «Медицинское информационное агенство», М., 1998г.
3. Мурашко В.В., Струтынский А.В. «Электрокардиография»: учебное пособие. – М.: ООО «МЕДпресс»; — Элиста.: АПП «Джангар», 1998г.
4. Милягин В.А. «Норма в медицинской практике»: справочное пособие.- М.: МЕДпресс – информ, 2002г.
Источник: med-books.by
Инфаркт миокарда классифицируют в зависимости от локализации, глубины проникновения некроза в толщу миокарда, времени возникновения, наличия или отсутствия осложнений. Для инфаркта миокарда на ЭКГ характерны:
1) подъем (элевация) сегмента ST выше изоэлектрической линии в ЭКГ-отведениях, соответствующих месту некроза;
2) снижение (депрессия) сегмента ST ниже изоэлектрической линии в ЭКГ-отведениях, противоположных месту некроза (реципрокные или дискордантные) изменения сегмента ST;
3) появление патологических зубцов Q, комплексов QS;
4) двухфазность или инверсия зубцов Т;
5) уменьшение амплитуды зубца R;
6) появление на ЭКГ острой блокады левой ножки пучка Гиса.
Важно помнить, что диагностика инфаркта миокарда не должна основываться только лишь на изменениях ЭКГ. В диагностике инфаркта миокарда немаловажную роль играют:
• клиническая картина заболевания;
При сочетании двух из трех приведенных выше синдромов можно с определенной уверенностью говорить о наличии у пациента инфаркта миокарда.
Если ЭКГ-изменения локализуются в отведениях II, III, AVF, принято говорить о нижнем инфаркте миокарда (в старых пособиях по ЭКГ данная локализация может обозначаться как задний инфаркт миокарда), если в отведениях I, AVL, V1, V2 — о переднем инфаркте миокарда. Изменения ЭКГ в отведении V3 свидетельствуют о вовлечении в процесс межжелудочковой перегородки сердца, в отведении V4 — верхушки сердца, V5 и V6 — боковой стенки левого желудочка.
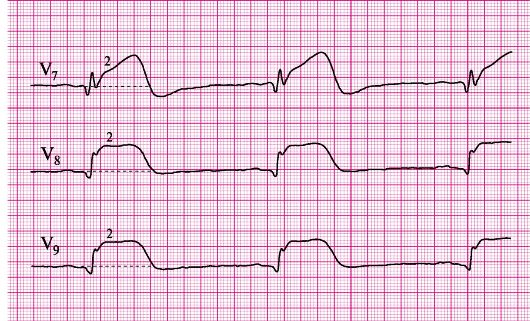
Определенные диагностические трудности при регистрации ЭКГ в двенадцати обычных отведениях возникают при заднебазальном (собственно заднем) инфаркте миокарда. Для данной локализации инфаркта характерно появление лишь реципрокных изменений: высокого зубца R, возможно зубца Т в отведениях V1 и V2, депрессии сегмента ST в отведениях I, V1, V2, V3. Дополнительную информацию можно получить при регистрации отведений V7, V8, V9, где можно выявить патологический зубец Q и характерную динамику сегмента STи зубца Т. Следует иметь в виду, что и у здоровых лиц в этих отведениях может регистрироваться достаточно глубокий зубец Q (до 1 /2 от амплитуды R). Патологическими считаются зубцы Q V7-V9, продолжительность которых превышает 0,03 с.
При регистрации ЭКГ в двенадцати обычных отведениях практически не выявляются признаки инфаркта миокарда правого желудочка. В диагностике инфаркта миокарда правого желудочка электрокардиографическим признакам не придается большого значения, и диагноз основывается преимущественно на особенностях показателей внутрисердечной гемодинамики. Следует помнить, что изолированный инфаркт миокарда правого желудочка крайне редок, чаще поражение правого желудочка происходит при нижних инфарктах миокарда левого желудочка.
Инфаркт миокарда предсердий не бывает изолированным. ЭКГ-диагностика основывается на изменении конфигурации зубца Р, подъеме (более 0,5 мм) или депрессии (более 1,2 мм) сегмента PQ от изоэлектрической линии, появлении предсердных нарушений ритма и проводимости.
Инфаркт сосочковых мышц не имеет четких ЭКГ-критериев. Определенное значение может иметь появление грубого систолического шума на верхушке сердца, определяемого аускультативно, и обнаружение нарушенного движения створок митрального клапана и митральной регургитации при эхокардиографии.
Локализация инфаркта миокарда зависит от местоположения тромбоза, гораздо реже — коронарного спазма, в той или иной коронарной артерии.
В подавляющем большинстве случаев кровоснабжение миокарда осуществляется из двух основных коронарных артерий.
ЛЕВАЯ КОРОНАРНАЯ АРТЕРИЯ делится на:
а) переднюю межжелудочковую артерию (кровоснабжает переднюю часть межжелудочковой перегородки, верхушку и частично — нижнедиафрагмальную стенку);
б) огибающую артерию (кровоснабжает передневерхние, боковые и заднебазальные отделы).
ПРАВАЯ КОРОНАРНАЯ АРТЕРИЯ кровоснабжает правый желудочек, заднюю часть межжелудочковой перегородки, нижнедиафрагмальную стенку левого желудочка, частично — заднебазальные отделы.
В зависимости от проникновения некроза в толщу миокарда принято говорить о мелкоочаговых поражениях (поражение менее 50% толщи миокарда), которые могут носить субэндокардиальный, субэпикардиальный и интрамуральный характер в зависимости от локализации некроза, крупноочаговых поражениях (поражение более 50% толщи миокарда), характеризующихся появлением на ЭКГ патологических зубцов Q, и трансмуральных поражениях (проникновение во всю толщу миокарда), характеризующихся появлением на ЭКГ патологических комплексов QS. Важно не забывать, что у одного больного на ЭКГ могут быть признаки, присущие сразу трем описанным выше состояниям, например QS в отведе-
ниях V1( V2, V3, патологический Q в отведении V4 и отрицательный зубец Т в отведениях V5 и V В таком случае принято говорить о трансмуральном инфаркте миокарда с переходом на верхушку сердца и боковую стенку левого желудочка. В зарубежной литературе выделяют:
— Q-инфаркт миокарда (крупноочаговый, трансмуральный);
— не Q-инфаркт миокарда (мелкоочаговый).
В зависимости от времени возникновения выделяют несколько стадий инфаркта миокарда:
Деление на стадии позволяет врачу решить вопрос о степени необходимости госпитализации больного в блок интенсивной терапии или кардиологическое отделение. Госпитализация обязательна в острой стадии инфаркта миокарда, и чем меньше времени прошло от начала инфаркта миокарда, тем больше оснований для госпитализации в БИТ.
Инфаркт миокарда может осложниться практически любыми нарушениями ритма и проводимости сердца, однако отсутствие на ЭКГ нарушений ритма и проводимости не исключает осложненного инфаркта миокарда (ОИМ, осложненный острой сердечной недостаточностью, гипотензией, острым нарушением мозгового кровообращения и т.д.).
Подъемы и депрессии сегмента ST, изменение формы и конфигурации зубца Т, а также уменьшение амплитуды зубца R могут выявляться на ЭКГ кроме инфаркта миокарда и при следующих состояниях.
А. Острый перикардит:
• конкордатный подъем сегмента ST во многих отведениях;
• отсутствие патологического зубца Q;
• отрицательный зубец Т во многих отведениях, через несколько дней после подъема сегмента ST;
• снижение вольтажа (при появлении эксудата).
Б. Острое легочное сердце:
• подъем сегмента STв отведениях III, AVF, V1, V2;
• дискордантное снижение сегмента ST в отведениях I, AVL, V5, V6;
• феномен SI — QIII;
• отрицательные зубцы Т в отведениях III, AVF, V1, V2;
• Р-pulmonale в отведениях II, III, AVF;
• ухудшение проводимости по правой ножке пучка Гиса (вплоть до полной блокады);
• быстрая положительная динамика изменений при улучшении состояния больного.
В. Синдром ранней реполяризации желудочков:
• подъем сегмента ST с выпуклостью, обращенной книзу;
• высокое расположение на нисходящем колене зубца R точки соединения (i), представленной в виде зазубрины;
• уменьшение или исчезновение зубца S в левых грудных отведениях.
Г. Алкогольная миокардиодистрофия:
• депрессия сегмента ST; высокий остроконечный, а в далеко зашедших случаях сглаженный или отрицательный зубец Т;
• различные нарушения ритма (экстрасистолия, трепетание или мерцание предсердий и т.д.);
• Р-pulmonale (высокий, остроконечный зубец Р в отведениях II, III, AVF).
Д. Насыщение сердечными гликозидами:
• корытообразная депрессия сегмента ST;
• двухфазный или отрицательный асимметричный зубец Т;
• замедление атриовентрикулярной проводимости;
Е. Гипертрофия миокарда ЛЖ:
• отклонение ЭОС влево;
• смещение переходной зоны в правые грудные отведения (Vt, V2);
• непатологический q в I, AVL, V5, V6;
Также изменения конечной части желудочкового комплекса на ЭКГ выявляются при миокардитах, пороках сердца, кардиомиопатиях, электролитных нарушениях, анемии и некоторых других состояниях.
Напоминаем, что основной целью данного пособия является демонстрация электрокардиограмм больных осложненным и неосложненным инфарктом миокарда различной локализации и на различных стадиях заболевания.
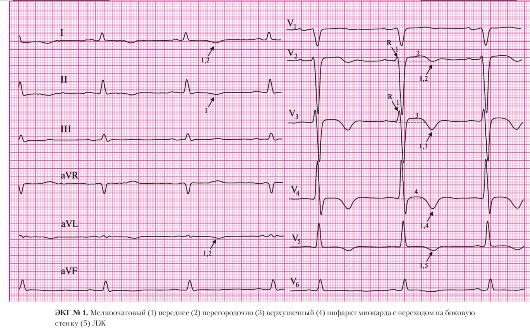
а) на ЭКГ отсутствует патологический зубец Q;
б) в грудных отведениях сохранен зубец R;
в) в отведениях V2-V4 имеется подъем сегмента ST выше изоэлектрической линии;
г) в отведениях V2-V5, а также в I, II и AVL отрицательный зубец Т
а) подъем сегмента ST в отведении V2;
б) отрицательный зубец Т в отведениях I, AVL, V2.
а) подъем сегмента ST в отведении V3;
б) отрицательный зубец Т в отведении V3.
а) подъем сегмента ST в отведении V4;
б) отрицательный зубец Т в отведении V4.
5. Переход на боковую стенку ЛЖ:
а) отрицательный зубец Т в отведении V5.
а) на ЭКГ отсутствует патологический зубец Q;
б) в грудных отведениях сохранен зубец R;
в) в отведениях V3-V5 имеется депрессия сегмента ST ниже изоэлектрической линии;
г) в отведениях V2-V6, а также в I и AVL отрицательный зубец Т.
а) отрицательный зубец Т в отведениях I, AVL, V2.
а) депрессия сегмента ST в отведении V3;
б) отрицательный зубец Т в отведении V3.
а) депрессия сегмента ST в отведении V4;
б) отрицательный зубец Т в отведении V4.
а) отрицательный зубец Т в отведениях V5, V6.
6. AV-блокада I степени:
а) интервал P-Q равен 225 мс.
Нормальной продолжительностью интервала P-Q, измеряемого от начала зубца Р до начала QRS-комплекса, принято считать значения от 120 до 200 мс (0,12-0,20 с). Не следует забывать, что длительность интервала P-Q — частото-зависимая величина, т.е. чем выше частота сердечных сокращений, тем короче интервал P-Q. При брадикардии интервал P-Q может увеличиваться до 220 мс. Интервал P-Q отражает продолжительность атриовентрикулярного проведения. Под этим понимают время распространения возбуждения по предсердиям и AV-соединению.
Если вы обратили внимание, то в заключении по данной электрокардиограмме AV-блокада I степени отражена не как осложнение данного инфаркта, а как электрокардиографическая находка. Это связано с тем, что значительно чаще, в чем далее у вас будет возможность убедиться, AV-блокада осложняет инфаркт миокарда нижней стенки левого желудочка, что связано с кровоснабжением AV-соединения из системы правой коронарной артерии. В любом случае данная находка должна учитываться врачом при назначении терапии.
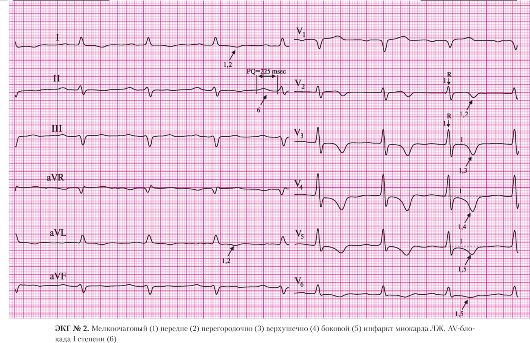
а) на ЭКГ отсутствует патологический зубец Q;
б) в грудных отведениях сохранен зубец R;
в) в отведениях II, AVF, V4-V6 имеется подъем сегмента ST выше изоэлектрической линии;
г) в отведениях I, II, III, AVF, V3-V6 отрицательный зубец Т.
а) отрицательный зубец Т в I стандартном отведении.
а) отрицательный зубец Т в отведении V3.
а) подъем сегмента ST в отведении V4;
б) отрицательный зубец Т в отведении V4.
а) подъем сегмента ST в отведениях V5, V6;
б) отрицательный зубец T в отведениях V5, V6. 6. Нижний:
а) подъем сегмента ST в отведениях II, AVF;
б) отрицательный зубец T в отведениях II, III, AVF.
Электрокардиографическими признаками мелкоочагового инфаркта миокарда являются смещение сегмента ST выше или ниже изоэлектрической линии, сопровождающееся разнообразными изменениями зубца Т. Он может становиться двухфазным, отрицательным, а при инфаркте задней стенки левого желудочка — высоким, коронарным в отведениях V1-V3.
По одной электрокардиограмме дифференциальный диагноз между приступом стенокардии и мелкоочаговым инфарктом миокарда является крайне сложным. Для этого необходима ЭКГ-динамика. В отличие от мелкоочагового инфаркта миокарда подобные изменения ЭКГ при приступе стенокардии исчезают в течение нескольких часов после приступа. Патологические изменения ЭКГ при мелкоочаговом инфаркте миокарда сохраняются на протяжении 4-5 недель от начала заболевания, претерпевая закономерную динамику (постепенное возвращение сегмента ST к изолинии, сглаживание зубцов Т и т.д.).
Кроме описанных изменений имеются признаки блокады передней ветви левой ножки пучка Гиса (см. ЭКГ ? 5).
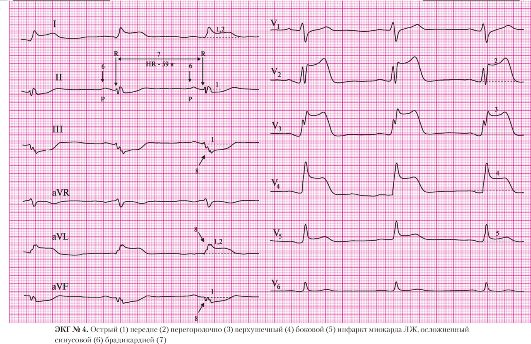
а) подъем сегмента ST выше изоэлектрической линии в отведениях I, AVL, V2-V5;
б) депрессия сегмента ST в отведениях II, III, AVF (дискордантные, реципрокные изменения).
а) подъем сегмента ST в отведениях I, AVL, V2.
а) подъем сегмента ST в отведении V3.
а) подъем сегмента ST в отведении V4.
а) подъем сегмента ST в отведении V5.
а) правильный ритм;
б) одинаковые положительные зубцы Р предшествуют каждому QRS-комплексу.
а) частота сердечных сокращений — 59 в минуту.
8. Периинфарктная блокада:
а) зазубренности и расщепления зубцов R;
б) уменьшенная амплитуда QRS-комплексов.
Данная электрокардиограмма не позволяет ответить на вопрос о том, какой инфаркт миокарда (по степени проникновения в толщу миокарда) разовьется у пациента. Столь значительные элевации и депрессии сегмента ST при отсутствии патологического зубца Q позволяют сделать предположение о недавнем (до 4 часов) развитии инфаркта миокарда, так как формирование патологического зубца Q на ЭКГ начинается обычно с 4-5-го часа от развития заболевания.
Подобные изменения ЭКГ могут сопровождать приступ вазоспастической стенокардии (стенокардии Принцметала). Основным диагностическим критерием при стенокардии Принцметала является быстро нормализующаяся ЭКГ после купирования приступа. Нормализация ЭКГ происходит в течение нескольких минут, реже — нескольких часов после приступа стенокардии.
При отсутствии абсолютных противопоказаний пациенту показано проведение системной тромболитической терапии или экстренной ТЛАП (транслюминальной баллонной ангиопластики).
а) наличие патологического зубца Q в отведениях I, AVL, V2-V4;
б) сохраненный зубец R в этих отведениях.
а) подъем сегмента ST в отведениях I, AVL, V2;
б) отрицательный зубец Т в отведениях I, AVL, V2.
а) подъем сегмента ST в отведении V3;
б) отрицательный зубец Т в отведении V3.
а) подъем сегмента ST в отведении V4;
б) отрицательный зубец Т в отведении V4.
а) отрицательный зубец Т в отведениях V5, V6.
6. Блокада правой ножки пучка Гиса:
а) наличие в отведении V2 M-образного комплекса типа RSR;
б) наличие в отведениях I, AVL, V6 уширенного, зазубренного зубца S;
в) увеличение длительности комплекса QRS в отведении V1 до 130 мс (более 120 мс).
7. Блокада передней ветви левой ножки пучка Гиса:
а) резкое отклонение электрической оси сердца влево:
• глубокий зубец S в отведении III.
б) QRS в отведениях I, AVL типа qR, а в отведениях II, III, AVF типа rS.
Следует помнить о том, что отсутствие «классической» дискордантности может указывать на наличие острого переднего инфаркта миокарда при блокаде правой ножки пучка Гиса. Для решения вопроса о времени развития инфаркта миокарда необходимы сбор анамнеза и ферментодиагностика. Важным прогностическим критерием служит выяснение времени возникновения данного нарушения проводимости: если блокада правой ножки пучка Гиса регистрировалась до развития инфаркта миокарда, то прогноз заболевания более благоприятный, чем в случае, если блокада развилась вследствие инфаркта миокарда.
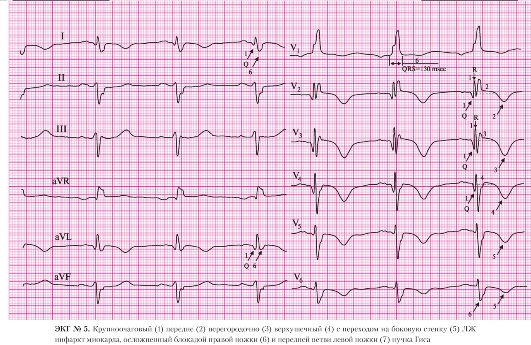
а) наличие патологического зубца Q в отведениях V1-V5;
б) сохраненный зубец R в этих отведениях.
а) подъем сегмента ST в отведениях V1, V2.
а) подъем сегмента ST в отведении V3;
б) отрицательный зубец Т в отведении V3.
а) подъем сегмента ST в отведении V4;
б) отрицательный зубец Т в отведении V4.
а) подъем сегмента ST в отведениях V5, V6.
а) правильный ритм;
б) одинаковые положительные зубцы Р предшествуют каждому QRS-комплексу.
а) частота сердечных сокращений — 95 в минуту.
8. Блокада правой ножки пучка Гиса:
а) наличие в отведениях I, AVL, V6 уширенного, зазубренного зубца S;
б) увеличение длительности комплекса QRS до 130 мс (более 120 мс).
Следует помнить о том, что отсутствие «классической» дискордантности может указывать на наличие острого переднего инфаркта миокарда при блокаде правой ножки пучка Гиса. Отсутствие дискордантности в данном случае может затруднять суждение о времени возникновения подобных ЭКГ-изменений. Если при опросе больного выяснится, что продолжительность болевого приступа не превышает 6 часов и нет абсолютных противопоказаний для введения тромболитических препаратов, то показано проведение тромболитической терапии или экстренной ТЛАП.
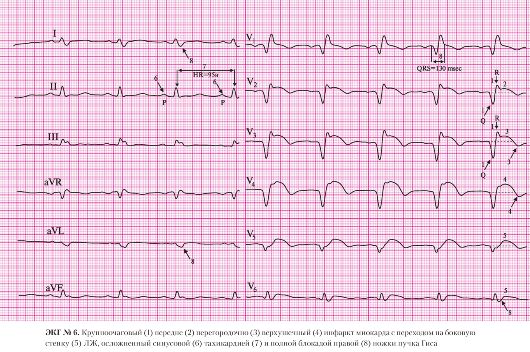
а) наличие патологического зубца Q в отведениях V1-V4;
б) сохраненный зубец R в этих отведениях.
а) подъем сегмента ST в отведении V2;
б) отрицательный зубец T в отведениях AVL, V1, V2.
а) подъем сегмента ST в отведении V3;
б) отрицательный зубец T в отведении V3.
а) подъем сегмента ST в отведении V4.
а) подъем сегмента ST в отведениях V5, V6.
6. Блокада правой ножки пучка Гиса:
а) наличие в отведениях I, V6 уширенного, зазубренного зубца S; б) увеличение длительности комплекса QRS до 190 мс (более 120 мс).
7. AV-блокада I степени:
а) интервал P-Q равен 210 мс.
а) одинаковые положительные зубцы Р предшествуют каждому QRS-комплексу в отведении II.
а) разные интервалы R-R.
Чаще всего синусовая аритмия связана с дыханием (синусовая дыхательная аритмия). При такой аритмии ЧСС увеличивается на вдохе и уменьшается на выдохе.
Синусовая дыхательная аритмия обусловлена неравномерным и нерегулярным образованием импульсов в С-А узле, что может быть связано с изменениями тонуса блуждающего нерва или изменением кровенаполнения сердца во время дыхания.
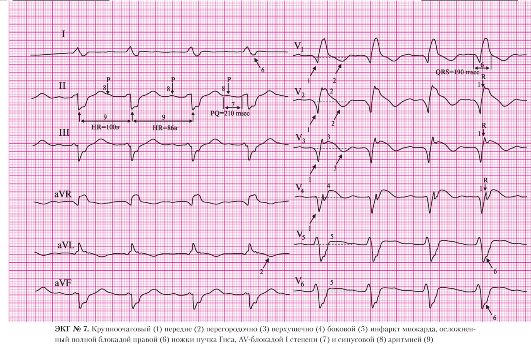
а) подъем сегмента ST в отведениях I, AVL, V1-V6;
б) депрессия сегмента ST в отведениях II, III, AVF (дискордантные, реципрокные изменения).
а) отсутствие зубцов R в отведениях V2-V3;
б) наличие патологических комплексов QS в отведениях V2-V3.
а) подъем сегмента ST в отведениях I, AVL, V1, V2.
а) подъем сегмента ST в отведении V3.
а) подъем сегмента ST в отведении V4.
а) подъем сегмента ST в отведениях V5, V6.
7. Внутрипредсердная блокада:
а) увеличение продолжительности зубца Р до 140 мс (более 110 мс);
б) расщепление зубца Р.
8. AV-блокада I степени: а) интервал P-Q = 220 мс.
Данные о сроках целесообразности проведения тромболитической терапии противоречивы. Некоторыми авторами описан положительный эффект от системного тромболизиса, проведенного в течение первых 12 часов от начала развития симптомов. На сегодняшний день убедительных данных о положительном эффекте отсроченной тромболитической терапии при остром инфаркте миокарда нет.
Неполная внутрипредсердная блокада встречается у больных острым инфарктом миокарда, атеросклеротическим кардиосклерозом, митральными пороками сердца, миокардитами.
Развитие подобной блокады сердца у больного острым инфарктом миокарда не требует какого-либо специального лечения.
При отсутствии абсолютных противопоказаний и давности болевого приступа менее 6 часов пациенту показано проведение системной тромболитической терапии или экстренная ТЛАП.
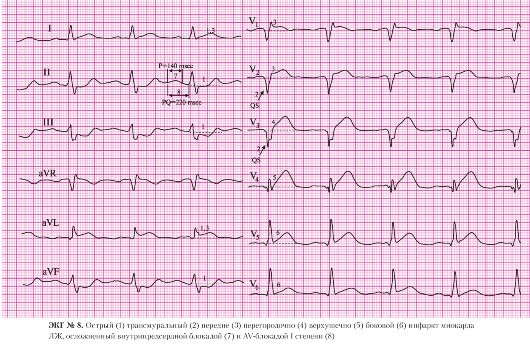
а) отсутствие зубцов R в отведениях V1-V4;
б) наличие патологических комплексов QS в отведениях V1-V4.
а) подъем сегмента ST в отведениях I, V1, V2.
а) подъем сегмента ST в отведении V3.
а) подъем сегмента ST в отведении V4.
а) подъем сегмента ST в отведениях V5, V6.
Из-за отсутствия реципрокных (дискордантных) депрессий сегмента ST по данной электрокардиограмме невозможно судить о давности возникновения подобных изменений. Реципрокные изменения сохраняются обычно до 7-15 суток от начала заболевания, с другой стороны, столь выраженные подъемы сегмента ST над изоэлектрической линией к этому сроку обычно не регистрируются.
По данной ЭКГ следует заподозрить развитие аневризмы левого желудочка («застывшая» ЭКГ). Отсутствие реципрокных изменений наталкивает на мысль о том, что поражение миокарда произошло более 5 дней тому назад, однако сохраняющиеся подъемы сегмента ST могут свидетельствовать о развитии аневризмы левого желудочка.
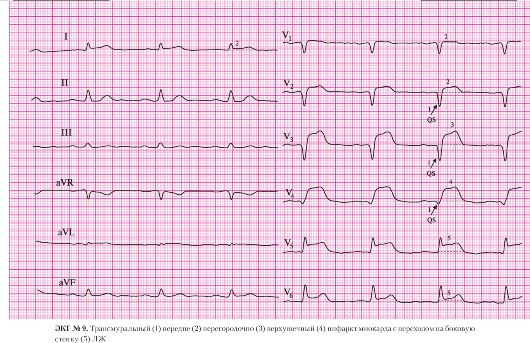
а) подъем сегмента ST выше изоэлектрической линии в отведениях I, AVL, V2-V5;
б) депрессия сегмента ST в отведениях II, III, AVF (дискордантные, реципрокные изменения).
а) отсутствие зубцов R в отведениях V1-V4;
б) наличие патологических комплексов QS в отведениях V1-V4.
а) подъем сегмента ST в отведениях I, AVL, V2.
а) подъем сегмента ST в отведении V3.
а) подъем сегмента ST в отведении V4.
а) подъем сегмента ST в отведении V5;
б) снижение амплитуды R в отведении V5.
а) правильный ритм;
б) одинаковые положительные зубцы Р предшествуют каждому QRS-комплексу.
а) частота сердечных сокращений — 95 в минуту.
Нами принято считать нормальной частоту сердечных сокращений от 60 до 90 уд./мин. Некоторые авторы предлагают 50-100 уд./мин. Важно помнить, что синусовая тахикардия при ОИМ может быть одним из первых признаков сердечной недостаточности. Если у больного с передним инфарктом миокарда синусовая тахикардия сочетается с артериальной гипертензией или с желудочковой экстрасистолией, целесообразно назначение β-адреноблокаторов.
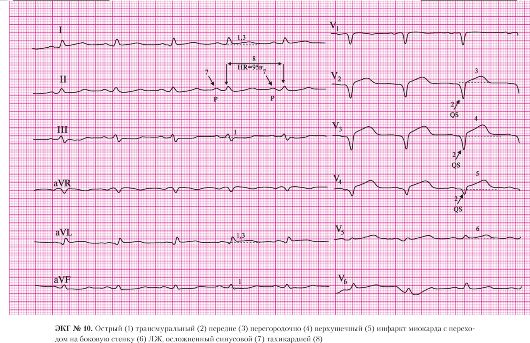
а) подъем сегмента ST в отведениях I, AVL, V1-V5;
б) депрессия сегмента ST в отведениях II, III, AVF (дискордантные, реципрокные изменения).
а) отсутствие зубцов R в отведениях V1-V3;
б) наличие патологических комплексов QS в отведениях V1-V3.
а) подъем сегмента ST в отведениях I, AVL, V1, V2;
б) патологический зубец Q в отведении AVL;
в) отрицательные зубцы Т в отведениях I, AVL.
а) подъем сегмента ST в отведении V3.
а) подъем сегмента ST в отведении V4.
а) подъем сегмента ST в отведении V5;
б) отрицательный зубец Т в отведении V6.
а) правильный ритм;
б) одинаковые положительные зубцы Р предшествуют каждому QRS-комплексу.
а) частота сердечных сокращений — 95 в минуту.
а) отсутствие зубцов R в отведениях AVL, V1-V4;
б) наличие патологических комплексов QS в отведениях AVL, V1-V4.
а) подъем сегмента ST в отведениях V1, V2;
б) отрицательный зубец Т в отведениях I, AVL.
а) подъем сегмента ST в отведении V3.
а) подъем сегмента ST в отведении V4.
а) подъем сегмента ST в отведении V5;
б) отрицательные зубцы Т в отведениях V5, V6.
Данная электрокардиограмма напоминает электрокардиограмму под номером 9. Отличия заключаются в том, что в III стандартном отведении можно выявить 0,5-миллиметровую депрессию сегмента ST, а в отведениях I, AVL, V5, V6 — отри-
цательный зубец Т, что больше свидетельствует о подостром инфаркте миокарда с формированием аневризмы левого желудочка («застывшая» ЭКГ: элевация ST в отведениях V1-V4). Электрокардиографические данные не являются ни абсолютно доказательными, ни обязательными признаками аневризмы сердца.
Выявить сформировавшуюся аневризму ЛЖ можно с помощью рентгенологического исследования сердца или эхокардиографии. Методами диагностики аневризм сердца являются также радионуклидная сцинтиграфия миокарда и вентрикулография.
Осложнениями аневризмы сердца могут явиться внутриполостной тромбоз с последующей тромбоэмболией в сосуды большого круга кровообращения, относительная митральная недостаточность, а также плохо поддающаяся лечению застойная сердечная недостаточность. Методом выбора при лечении осложненных аневризм сердца является хирургическое лечение (аневризмэктомия), которое часто сочетается с пластикой митрального клапана и аортокоронарным шунтированием.
а) отсутствие зубцов R в отведениях V1-V4;
б) наличие патологических комплексов QS в отведениях V1-V4.
а) подъем сегмента ST в отведениях I, AVL, V2.
а) подъем сегмента ST в отведении V3.
а) подъем сегмента ST в отведении V4.
а) подъем сегмента ST в отведении V5.
а) правильный ритм в стандартных отведениях;
б) одинаковые положительные зубцы Р предшествуют каждому QRS-комплексу в стандартных отведениях.
а) частота сердечных сокращений — 105 в минуту (стандартные отведения).
8. Ритм из верхней части AV-узла:
а) правильный ритм;
б) уменьшение частоты сердечных сокращений до 66 в минуту (по сравнению с зарегистрированной в стандартных отведениях);
в) укорочение интервала P-Q до 80 мс в грудных отведениях (P-Q в стандартных отведениях равен 140 мс);
г) отрицательные зубцы Р в грудных отведениях, предшествующие QRS-комплексам (ретроградное проведение на предсердия).
При инфаркте миокарда на ЭКГ могут регистрироваться любые нарушения сердечного ритма. Уникальность данной ЭКГ в том, что удалось зарегистрировать момент перехода синусового ритма в ритм из AV-соединения (или в ритм из нижней части предсердий). Обратите внимание, что этот переход произошел при окончании регистрации записи в стандартных отведениях.
Ритм из верхней части AV-соединения практически невозможно отдифференцировать по наружной ЭКГ от ритма из нижней части предсердий. В обоих случаях характерно: правильный ритм, отрицательные зубцы Р, укорочение интервала P-Q. Разграничение этих состояний представляет больше научный интерес, так как и в том, и в другом случае лечение симптоматическое.
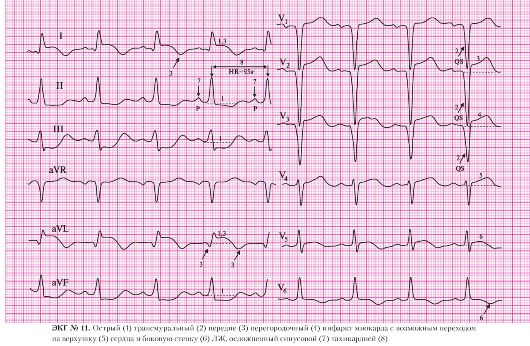
а) подъем сегмента ST в отведениях II, III, AVF;
б) депрессия сегмента ST в отведениях I, AVL, V5, V6 (реципрокные, дискордантные изменения).
а) патологический зубец Q в отведении III;
б) сохраненные зубцы R в отведениях II, III, AVF;
в) зубец Q в отведении AVF.
а) подъем сегмента ST в отведениях II, III, AVF.
Учитывая столь выраженные подъемы и депрессии сегмента ST, а также начало формирования зубца Q, можно сделать вывод о развитии инфаркта миокарда нижней стенки левого желудочка не более чем за 4-5 часов до регистрации данной ЭКГ. Существенную помощь в выяснении времени возникновения острого инфаркта миокарда даст сбор анамнеза. Если болевой приступ при подобной ЭКГ развился менее 6 часов назад и у пациента нет абсолютных противопоказаний для введения тромболитиков, данному пациенту показано проведение системной тромболитической терапии или проведение экстренной ТЛАП.
Определенные трудности могут возникнуть, если развитию инфаркта миокарда предшествовала клиническая картина нестабильной стенокардии. Боль в грудной клетке при нестабильной стенокардии может возникнуть за несколько дней или недель до развития острого инфаркта миокарда. При наличии подобной ЭКГ и жалоб на рецидивирующую боль в грудной клетке в течение нескольких дней сбор анамнеза должен проводиться с особенной тщательностью, чтобы дифференцировать боль в грудной клетке при нестабильной стенокардии и при развитии острого инфаркта миокарда. Это имеет первостепенное значение, так как у врача есть в запасе не более 6 часов от начала развития инфаркта миокарда для проведения тромболитической терапии, которая является единственным патогенетическим методом лечения инфаркта миокарда, в подавляющем большинстве случаев связанного с тромбозом коронарной артерии.
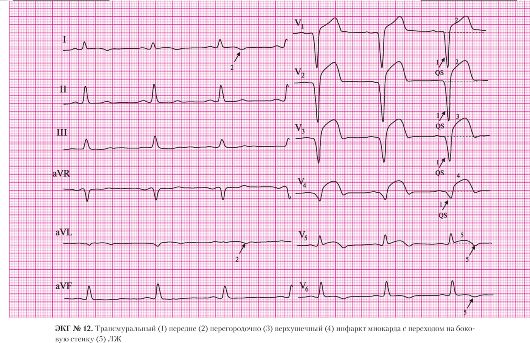
а) подъем сегмента ST в отведениях II, III, AVF, V6;
б) депрессия сегмента ST в отведениях I, AVL, V3 (реципрокные, дискордантные изменения).
а) отсутствие зубцов R в отведениях III, AVF;
б) наличие патологического комплекса QS в отведениях III, AVF.
а) подъем сегмента ST в отведениях II, III, AVF;
б) отрицательный зубец Т в отведениях II, III, AVF.
а) подъем сегмента ST в отведении V6;
б) отрицательный зубец Т в отведениях V5, V6.
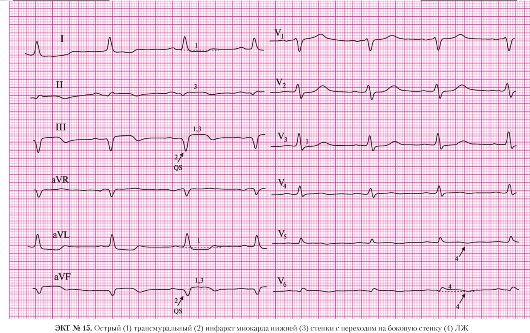
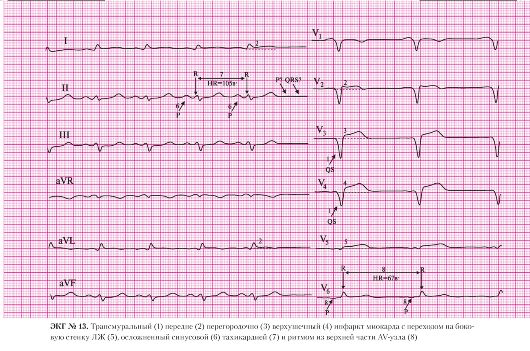
а) подъем сегмента ST в отведениях III, AVF;
б) депрессия сегмента ST в отведениях I, AVL (реципрокные, дискордантные изменения).
а) патологический зубец Q в отведениях II, III, AVF;
б) сохраненные зубцы R в отведениях II, III, AVF.
а) подъем сегмента ST в отведениях III, AVF;
б) двухфазный зубец Т в отведениях II, III, AVF.
а) депрессия сегмента ST в отведении V4;
б) отрицательный зубец Т в отведении V4.
а) депрессия сегмента ST в отведении V5;
б) отрицательные зубцы Т в отведениях V5, V6.
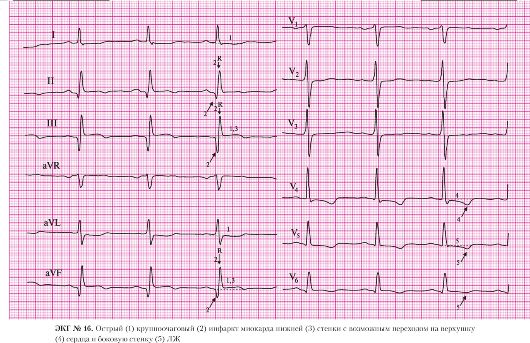
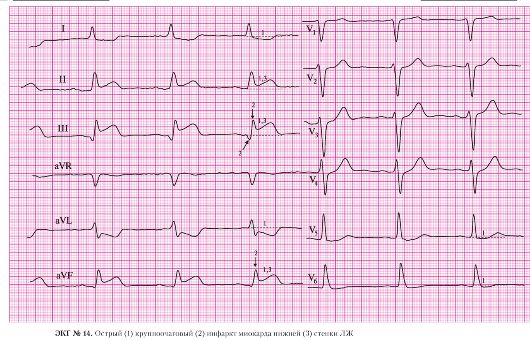
а) подъем сегмента ST в отведениях III, AVF;
б) депрессия сегмента STв отведениях I, AVL, V2, V3, V4 (реципрокные, дискордантные изменения).
а) патологический зубец Q в отведении AVF;
б) сохраненные зубцы R в отведениях II, III, AVF.
а) подъем сегмента ST в отведениях III, AVF;
б) двухфазный зубец Т в отведениях II, III, AVF.
а) правильный ритм;
б) одинаковые положительные зубцы Р предшествуют каждому QRS-комплексу.
а) частота сердечных сокращений — 107 в минуту.
6. AV-блокада I степени:
а) интервал P-Q равен 190 мс.
Важно помнить, что синусовая тахикардия при ОИМ может быть одним из первых признаков сердечной недостаточности. Если у больного с передним инфарктом миокарда синусовая тахикардия сочетается с артериальной гипертензией или с желудочковой экстрасистолией, целесообразно назначение β-адреноблокаторов. При инфаркте миокарда нижней локализации назначение β-адреноблокаторов следует ограничить у больных с AV-блокадой II и III степени. При AV-блокаде I степени применение β-адреноблокаторов должно сопровождаться оценкой интервала P-Q. Применение β-адреноблокаторов ограничено также у больных с обструктивными заболеваниями легких из-за возможного бронхоспазма.
Запомните! Интервал P-Q как и интервал Q-T — это частото-зависимые показатели.
ЧСС 50 — P-Q 210 мс
ЧСС 100 — P-Q 160 мс
ЧСС 60 — P-Q 200 мс
ЧСС 110 — P-Q 150 мс
ЧСС 70 — P-Q 190 мс
ЧСС 120 — P-Q 140 мс
ЧСС 80 — P-Q 180 мс
ЧСС 130 — P-Q 135 мс
ЧСС 90 — P-Q 170 мс
ЧСС 135 — P-Q 130 мс
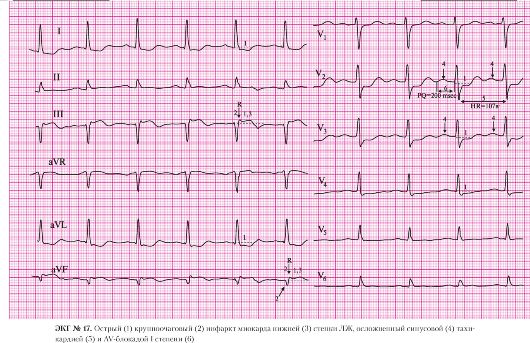
а) подъем сегмента ST в отведениях II, III, AVF;
б) депрессия сегмента ST в отведениях I, AVL, V2, V3, V5 (реципрокные, дискордантные изменения).
а) патологический зубец Q в отведении III, AVF;
б) сохраненные зубцы R в отведениях II, III, AVF.
а) подъем сегмента ST в отведениях II, HI, AVF.
4. AV-блокада I степени:
а) интервал P-Q равен 250 мс.
Если вы внимательно ознакомились с предыдущими электрокардиограммами, то первый ваш вопрос, заданный пациенту с подобной ЭКГ должен быть направлен на выяснение времени возникновения клинической картины заболевания. Выраженный подъем сегмента ST, реципрокные депрессии сегмента ST, начало формирования патологического зубца Q — все это ЭКГ-признаки, позволяющие при отсутствии противопоказаний провести системную тромболитическую терапию. К абсолютным противопоказаниям к введению тромболитических препаратов относятся:
• продолжающееся внутреннее кровотечение (кроме менструаций);
• подозрение на расслоение аорты;
• геморрагический инсульт в анамнезе;
• неконтролируемая артериальная гипертензия (свыше 180/110 мм рт.ст.);
• большие хирургические вмешательства или травмы в последние 2 недели;
• активная пептическая язва;
• свежая травма головы или сведения о интракраниальном новообразовании;
• тяжелая почечная или печеночная недостаточность;
• активный туберкулез легких.
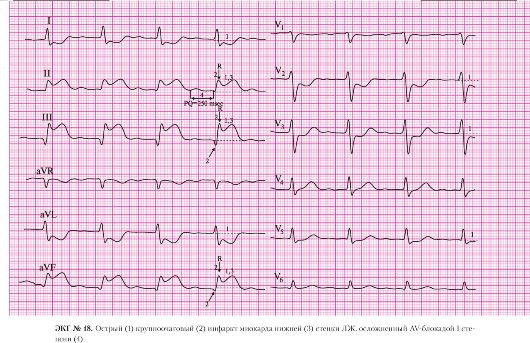
а) подъем сегмента ST в отведениях II, III, AVF;
б) депрессия сегмента ST в отведениях I, AVL (реципрокные, дискордантные изменения).
а) патологический зубец Q в отведении III;
б) сохраненные зубцы R в отведениях II, III, AVF.
а) подъем сегмента ST в отведениях II, III, AVF.
а) правильный ритм;
б) одинаковые положительные зубцы Р предшествуют каждому QRS-комплексу.
а) частота сердечных сокращений — 118 в минуту.
6. AV-блокада I степени:
а) интервал P-Q равен 200 мс.
Вы не должны забывать, что электрокардиограмма, зарегистрированная через 2 часа от начала заболевания, может радикально отличаться от электрокардиограммы, зарегистрированной через 2 дня. Через 2 часа на ЭКГ могут регистрироваться только лишь подъемы и реципрокные депрессии сегмента ST. Через 4-5 часов к вышеописанным изменениям может присоединиться формирование патологического зубца Q, а еще через 12 часов на ЭКГ могут регистрироваться патологические комплексы QS. Это часто находит отражение в изменении диагноза в медицинской карте больного. Например:
диагноз при поступлении — ИБС: острый инфаркт миокарда. при вечернем обходе — ИБС: острый крупноочаговый
инфаркт миокарда. при утреннем обходе — ИБС: острый трансмуральный инфаркт миокарда. Окончательное суждение о глубине проникновения некроза в толщу миокарда становится возможным на 2-3-и сутки заболевания.
При отсутствии абсолютных противопоказаний пациенту показано проведение тромболитической терапии или экстренной ТЛАП.
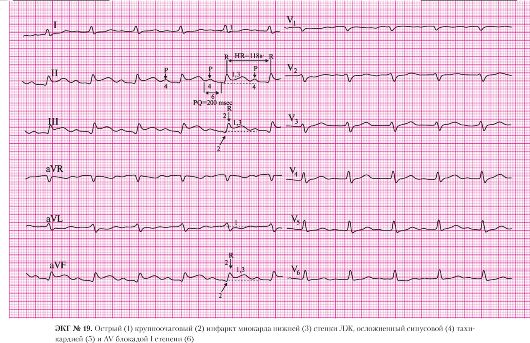
а) подъем сегмента ST в отведениях II, III, AVF;
б) депрессия сегмента ST в отведениях I, AVL, V2-V6 (реципрокные, дискордантные изменения).
а) отсутствие зубцов R в отведениях II, III, AVF;
б) наличие патологического комплекса QS в отведениях II, III, AVF.
а) подъем сегмента ST в отведениях II, III, AVF;
б) отрицательный зубец Т в отведениях III, AVF.
а) внеочередное сокращение сердца.
• По данной ЭКГ невозможно судить о компенсаторной паузе. Возможно экстрасистола из нижней части AV-соединения. По источнику возникновения различают предсердную, узловую (из AV-соединения) и желудочковую экстрасистолию. При выяснении источника внеочередного сердечного сокращения оценивают: форму QRS-комплекса экстрасистолы;
• наличие, форму и расположение зубца Р;
• продолжительность компенсаторной паузы.
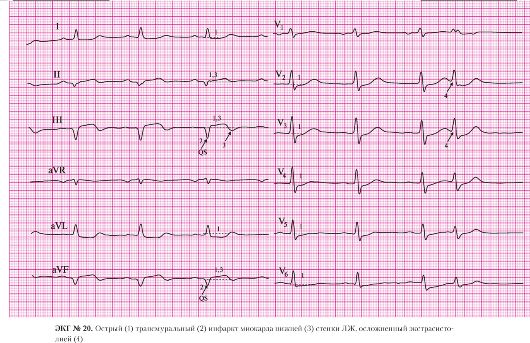
а) подъем сегмента ST в отведениях II, III, AVF;
б) депрессия сегмента ST в отведениях I, AVL (реципрокные, дискордантные изменения).
а) патологический зубец Q в отведении III, AVF;
б) сохраненные зубцы R в отведениях II, III, AVF.
а) подъем сегмента ST в отведениях II, III, AVF.
а) подъем сегмента ST в отведении V3.
а) подъем сегмента ST в отведении V4.
а) подъем сегмента ST в отведениях V5, V6.
7. Мерцательная тахиаритмия:
а) аритмия с частотой сокращения желудочков от 96 до 135 в минуту;
б) отсутствие зубцов Р.
8. Блокада правой ножки пучка Гиса:
а) наличие в отведении V2 M-образного комплекса типа rSR;
б) наличие в отведениях I, AVL уширенного, зазубренного зубца S;
в) увеличение длительности комплекса QRS до 170мс (более 120 мс).
Мерцательная аритмия и блокада правой ножки пучка Гиса могли иметь место и до развития острого инфаркта миокарда. В таком случае прогноз заболевания более благоприятный, чем в случае, если эти изменения спровоцированы непосредственно инфарктом. Если эти нарушения ритма сердца являются осложнением инфаркта миокарда, каждое из них по отдельности или оба вместе не являются ограничением для проведения тромболитической терапии. При длительности болевого приступа не более 6 часов и при отсутствии абсолютных противопоказаний показан системный тромболизис.
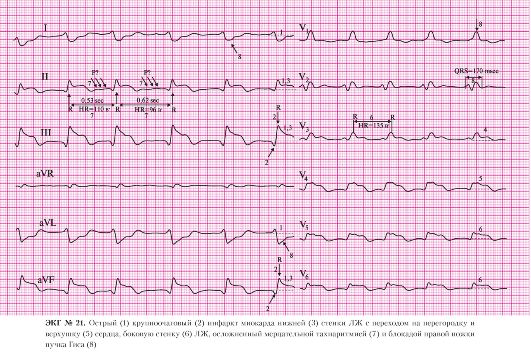
а) подъем сегмента ST в отведениях II, III, AVF;
б) депрессия сегмента ST в отведениях I, AVL, V2, V3 (реципрокные, дискордантные изменения).
а) отсутствие зубца R в отведениии II;
б) наличие патологического комплекса QS в отведении II.
а) подъем сегмента ST в отведениях II, III, AVF.
4. AV-блокада II степени:
а) брадикардия (частота сокращения желудочков 46 в минуту);
б) прекращение проведения отдельных электрических импульсов от предсердий к желудочкам;
в) отсутствие полной AV-диссоциации.
5. III тип (неполная AV-блокада высокой степени):
а) выпадение каждого второго желудочкового комплекса.
Задержка проведения от предсердий к желудочкам может произойти на разных уровнях проводящей системы сердца.
При нарушении проведения на уровне AV-соединения или основного ствола пучка Гиса принято говорить о проксимальной AV-блокаде. Этот тип нарушения проводимости, как правило, не сопровождается деформацией желудочкового комплекса. При дистальном типе AV-блокады на уровне ветвей пучка Гиса комплексы QRS обычно расширены и деформированы.
Если AV-блокада сопровождается ухудшением центральной гемодинамики (гипотензия, нарастание сердечной недостаточности, приступы Морганьи-Эдамса-Стокса), то это требует адекватного лечения. Медикаментозная терапия сводится к внутривенному введению холинолитиков (атропин, ипратропиум бромид) или β1-стимуляторов (изупрел, партуссистен). При отсутствии адекватного ответа на введение препаратов показано проведение временной электрокардиостимуляции (ЭКС).
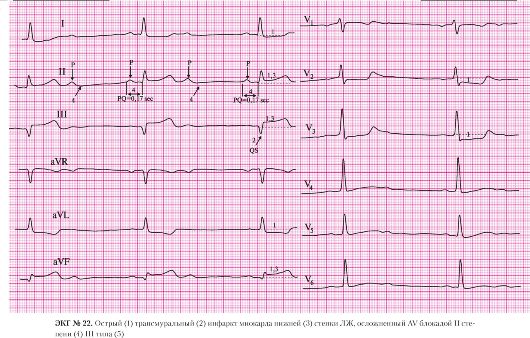
а) подъем сегмента ST в отведениях II, III, AVF;
б) депрессия сегмента ST в отведениях I, AVL (реципрокные, дискордантные изменения).
а) отсутствие зубцов R в отведении III;
б) наличие патологического комплекса QS в отведении III.
а) подъем сегмента ST в отведениях II, III, AVF.
а) брадикардия (частота сокращения желудочков 38 в минуту);
б) правильный желудочковый ритм;
в) волны мерцания (f) в отведении III;
г) отсутствие зубцов Р.
Синдромом Фредерика называется сочетание полной атриовентрикулярной блокады с мерцанием или трепетанием предсердий. Из-за полной AV-блокады ритм желудочков, регистрируемый на ЭКГ, будет правильным, а из-за мерцатель-
ной аритмии или трепетании предсердий не будет регистрироваться Р-зубец. Определенную помощь в трактовке данного нарушения проводимости может дать анамнез. Наличие у больного до госпитализации постоянной формы мерцательной аритмии или трепетания предсердий будет свидетельствовать в пользу синдрома Фредерика. Убедиться в правильности диагноза позволит запись ЭГ из пищевода. В случае синдрома Фредерика на пищеводной записи ЭГ будут регистрироваться четкие волны мерцания (f) или трепетания (F) предсердий.
Лечение данного нарушения проводимости сходно с лечением других брадиаритмий.
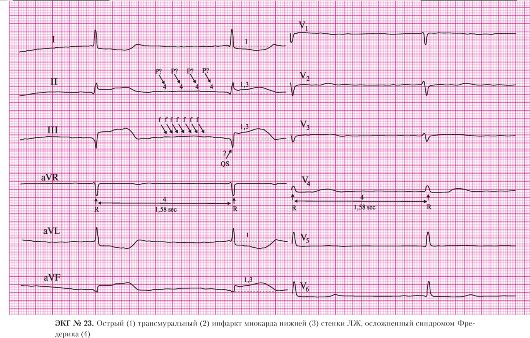
а) подъем сегмента ST в отведениях II, III, AVF;
б) депрессия сегмента STв отведениях I, AVL, V, V1-V3 (реципрокные, дискордантные изменения).
а) патологический зубец Q в отведениях II, III, AVF;
б) сохраненные зубцы R в отведениях II, III, AVF.
а) подъем сегмента ST в отведениях II, III, AVF.
4. Блокада правой ножки пучка Гиса:
а) наличие в отведениях I, AVL, V6 уширенного, зазубренного зубца S;
б) увеличение длительности комплекса QRS до 130 мс (более 120 мс);
в) М-образный, уширенный QRS в отведении V1.
а) правильный ритм;
б) одинаковые положительные зубцы Р предшествуют каждому QRS-комплексу (отведение II);
а) частота сердечных сокращений — 118 в минуту.
6. AV-блокада I степени:
а) интервал P-Q равен 240 мс.
При отсутствии абсолютных противопоказаний и давности болевого приступа менее 6 часов пациенту показано проведение системной тромболитической терапии или экстренной ТЛАП.
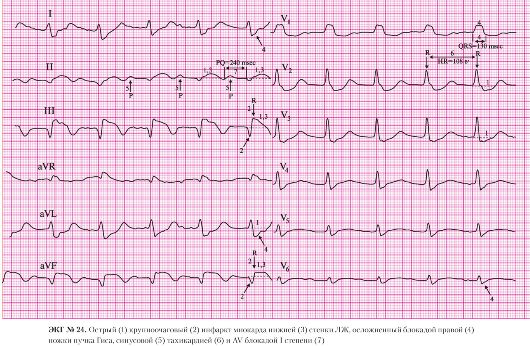
а) подъем сегмента ST в отведениях II, III, AVF;
б) депрессия сегмента ST в отведениях I, AVL, V2, V3 (реципрокные, дискордантные изменения)
а) патологический зубец Q в отведениях II, III, AVF;
б) сохраненные зубцы R в отведениях II, III, AVF.
а) подъем сегмента ST в отведениях II, III, AVF;
б) двухфазный зубец Т в отведениях III, AVF.
4. AV-блокада II степени:
а) неправильный ритм желудочков;
б) прекращение проведения отдельных электрических импульсов от предсердий к желудочкам.
а) постепенное удлинение интервала P-Q c последующим выпадением QRS-комплекса (периоды Самойлова-Венкебаха);
б) укорочение интервала P-Q после выпадения QRS-комплекса.
6. Периинфарктная блокада:
а) зазубренности и расщепления зубцов R;
б) уменьшенная амплитуда QRS-комплексов. Показания к временной ЭКС (электрокардиостимуляции):
• AV-блокада III степени;
• AV-блокада II степени II типа (Мёбитц II);
• AV-блокада II степени I типа (Мёбитц I) при переднем инфаркте миокарда;
• остро развившаяся блокада левой ножки пучка Гиса в сочетании с AV-блокада II степени;
• развитие острой сердечной недостаточности, гипотензии, приступов МЭС;
• отсутствие эффекта от медикаментозной терапии.
AV-блокада II степени I типа (Мёбитц I) при нижнем инфаркте миокарда обычно не требует обязательной установки ЭКС. Некоторыми авторами рекомендуется установка ЭКС с профилактической целью, однако убедительных данных о снижении летальности при профилактической установке ЭКС у больных нижним инфарктом миокарда, осложненным брадиаритмиями, нет.
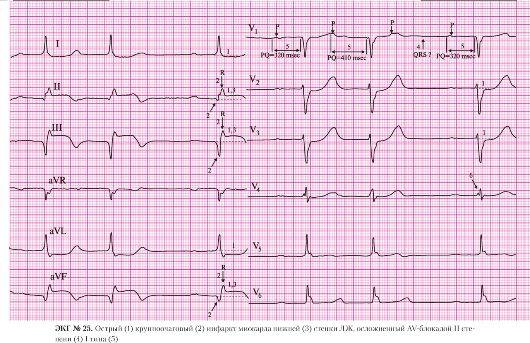
а) подъем сегмента ST в отведениях III, AVF;
б) депрессия сегмента ST в отведениях I, II, AVL, V2-V6 (реципрокные, дискордантные изменения).
а) патологический зубец Q в отведениях III, AVF;
б) сохраненные зубцы R в отведениях III, AVF.
а) подъем сегмента ST в отведениях III, AVF.
а) правильный ритм;
б) одинаковые положительные зубцы Р предшествуют каждому QRS-комплексу.
а) частота сердечных сокращений — 115 в минуту.
6. AV-блокада I степени:
а) интервал P-Q равен 180 мс.
Синусовый ритм характеризуется:
• наличием положительных зубцов Р предшествующих каждому QRS-комплексу во II стандартном отведении;
• одинаковой формой всех зубцов Р в одном и том же отведении;
• отрицательный зубец Р в отведении AVR. Правильный ритм характеризуется:
• наличием правильно чередующихся QRS-комплексов
Запомните, что синусовый ритм и правильный ритм — это не синонимы. Примером могут служить такие состояния, как:
• синусовая аритмия (неправильный, синусовый);
• предсердный ритм (правильный, несинусовый);
• узловой ритм (правильный, несинусовый);
• желудочковый ритм (правильный, несинусовый).
При отсутствии абсолютных противопоказаний и давности болевого приступа менее 6 часов пациенту показано проведение системной тромболитической терапии или экстренной ТЛАП.
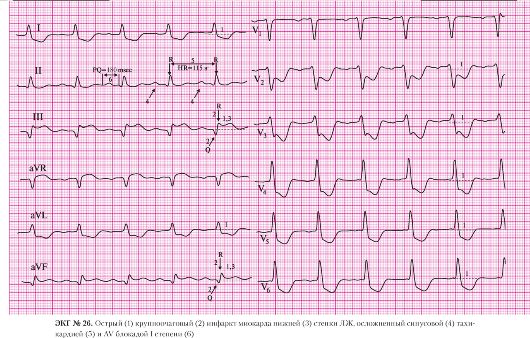
а) подъем сегмента ST в отведениях II, III, AVF;
б) депрессия сегмента STв отведениях I, AVL, V1-V6 (реципрокные, дискордантные изменения).
а) подъем сегмента ST в отведениях II, III, AVF.
а) правильный ритм;
б) одинаковые положительные зубцы Р предшествуют каждому QRS-комплексу.
а) частота сердечных сокращений 57 в минуту.
Данная электрокардиограмма не позволяет ответить на вопрос о том, какой инфаркт миокарда (по степени проникновения в толщу миокарда) разовьется у пациента. Значительные элевации и депрессии сегмента ST при отсутствии патологического зубца Q позволяют сделать предположение о недавнем (до 4 часов) развитии инфаркта миокарда, так как формирование патологического зубца Q на ЭКГ начинается обычно с 4-5-го часа от развития заболевания.
Подобные изменения ЭКГ могут сопровождать приступ вазоспастической стенокардии (стенокардии Принцметала). Основным диагностическим критерием при стенокардии Принцметала является быстро нормализующаяся ЭКГ после купирования приступа. Нормализация ЭКГ происходит в течение нескольких часов после приступа стенокардии, иногда уже через несколько минут.
При отсутствии абсолютных противопоказаний пациенту показано проведение системной тромболитической терапии или экстренной ТЛАП.
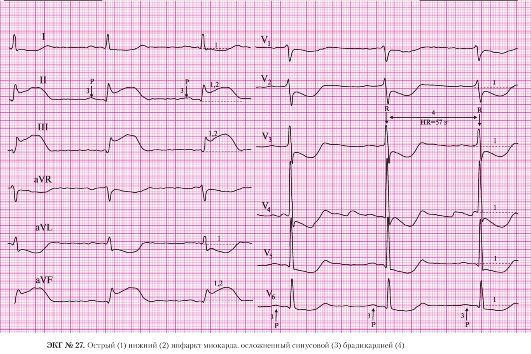
а) подъем сегмента ST в отведениях II, III, AVF;
б) депрессия сегмента STв отведениях I, AVL, V1-V6 (реципрокные, дискордантные изменения).
а) подъем сегмента ST в отведениях II, III, AVF.
3. AV-блокада II степени:
а) неправильный ритм желудочков;
б) прекращение проведения отдельных электрических импульсов от предсердий к желудочкам.
а) постепенное удлинение интервала P-Q с последующим выпадением QRS-комплекса (периоды Самойлова-Венкебаха);
б) укорочение интервала P-Q после выпадения QRS-комплекса.
При отсутствии абсолютных противопоказаний пациенту показано проведение системной тромболитической терапии или экстренной ТЛАП.
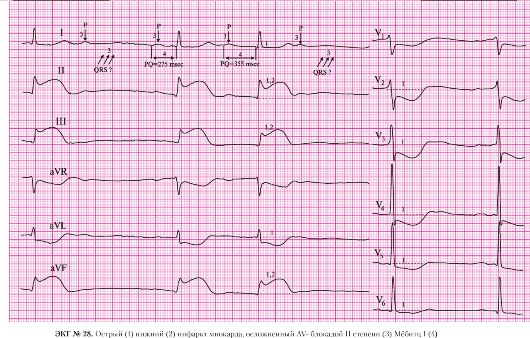
а) подъем сегмента ST в отведениях II, III, AVF;
б) депрессия сегмента ST в отведениях I, AVL, V2-V6 (реципрокные, дискордантные изменения).
а) патологический зубец Q в отведении III;
б) сохраненные зубцы R в отведениях III, AVF.
а) подъем сегмента ST в отведениях II, III, AVF.
4. AV-блокада III степени:
а) ритмичное сокращение желудочков с частотой 38 в минуту;
б) ритмичное сокращение предсердий с частотой 110 в минуту;
в) полная атриовентрикулярная диссоциация (разобщение деятельности предсердий и желудочков).
При отсутствии абсолютных противопоказаний пациенту показано проведение системной тромболитической терапии или экстренной ТЛАП.
Показания к временной ЭКС (электрокардиостимуляции):
• AV-блокада III степени;
• AV-блокада II степени II типа (Мёбитц II);
• AV-блокада II степени I типа (Мёбитц I) при переднем инфаркте миокарда;
• остро развившаяся блокада левой ножки пучка Гиса в сочетании с AV-блокадой I степени;
• развитие острой сердечной недостаточности, гипотензии, приступов Морганьи-Эдамса-Стокса (МЭС);
• отсутствие эффекта от медикаментозной терапии.
При невозможности проведения временной ЭКС при гемодинамически значимой брадикардии, обусловленной нарушением АV-проведения, оправдано назначение синтетического активатора β-рецепторов — изопротеренола (изадрин). Применение препарата при атриовентрикулярных блокадах основано на уменьшении интервала P- Q при неполных блокадах и учащении идиовентрикулярного (желудочкового) ритма при полной AV-блокаде.
а) подъем сегмента ST в отведениях
б) депрессия сегмента ST в отведениях Vj-Vg (реципрокные, дискордантные изменения).
а) подъем сегмента ST в отведениях V -V .
а) правильный ритм;
б) одинаковые положительные зубцы Р предшествуют каждому QPS-комплексу.
а) частота сердечных сокращений — 52 в минуту.
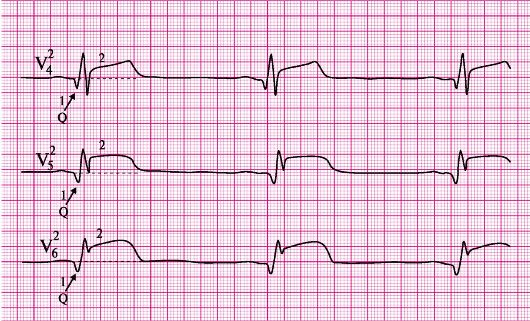
а) патологический зубец Q в отведениях AVL, V4 2 -V6 2 ;
б) сохраненные зубцы R в этих отведениях.
а) подъем ST в отведениях AVL, V4 2 —
а) правильный ритм;
б) одинаковые положительные зубцы Р предшествуют каждому QRS-комп- лексу.
а) частота сердечных сокращений — 55 в минуту.
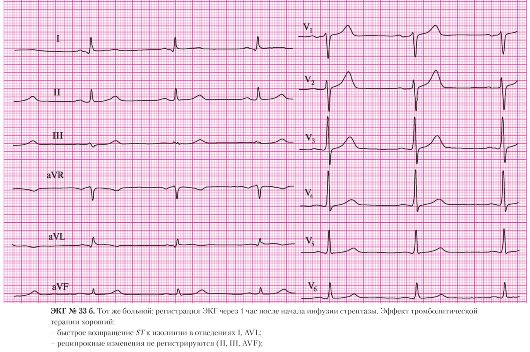
Составитель: к.м.н. Молчанов С.Н.
На современном этапе методов исследования, обладающих 100% чувствительностью и специфичностью, не существует. Не исключение в этом правиле и электрокардиографическая диагностика (ЭКГ). Поэтому всегда на первом месте в диагностике находятся особенности клинической картины заболевания и главная роль принадлежит врачу с его определенным багажом опыта и знаний, а затем уже производится трактовка параклинических методов исследования. Мы хотели бы обсудить некоторые варианты изменений ЭКГ, которые заставляют практического врача подозревать ишемическую болезнь сердца в ее разных проявлениях. Это важный вопрос, поскольку мы сейчас встречаем значительное количество больных, которые «пострадали» из-за некорректной трактовки изменений конечной части желудочкового комплекса.
В порядке частоты убывания заболеваний хотелось обратить внимание на изменения ЭКГ при сосудистой патологии нервной системы, в частности — ишемическом инсульте (80% всех инсультов). Следует отметить, что патологические изменения в различных участках головного мозга, особенно в боковых отделах ствола мозга и в островке, способны вызвать некроз миокарда, субэндокардиальное кровоизлияние, нарушения ритма сердца, изменения конечной части желудочкового комплекса, повышение активности ферментов крови, отек легких, внезапную смерть (Louis R. Caplan 2002). Часто в такой ситуации собственно патологии сердца не наблюдается. Наиболее выраженные изменения ЭКГ отмечаются при кровоизлияниях в мозг, геморрагических инфарктах мозга, опухолях, операциях на мозге. Самые частые изменения:
1) увеличение амплитуды положительных зубцов Т;
2) появление отрицательного зубца Т;
3) подъем или депрессия сегмента ST;
4) удлинение интервала Q-T;
5) формирование патологических зубцов Q (В.Н. Орлов, 1997).
По нашим наблюдениям, из этих изменений наиболее часто встречаются удлинение интервала Q-T и формирование отрицательного зубца Т в грудных отведениях. Появление этих изменений связано с дисфункцией вегетативной нервной системы и, как правило, носит преходящий характер. Из нарушений ритма наиболее часто отмечается возникновение пароксизмов мерцательной аритмии, при этом первичной выраженной патологии со стороны сердца может не быть.
Часто причиной неправильной интерпретации ЭКГ становятся острые заболевания брюшной полости. На фоне тяжелой катастрофы в брюшной полости могут формироваться отрицательные зубцы Т в грудных отведениях. Их происхождение может быть связано с рефлекторными влияниями (В.Н. Орлов, 1997), причем динамика появления патологических
изменений достаточно быстрая. Также причиной появления динамики на ЭКГ может быть интоксикация, электролитные расстройства, сопровождающие острое заболевание брюшной полости. Чаще всего это перитонит, заболевания желчного пузыря и панкреатит; последний даже может приводить к регистрации на ЭКГ патологического зубца Q, подъема или депрессии сегмента ST. Грыжа пищеводного отверстия диафрагмы нередко является причиной появления отрицательного зубца Т в грудных отведениях. Н.А. Долгоплоск предложил регистрировать ЭКГ не только в горизонтальном положении, но и вертикальном. Для грыжи пищеводного отверстия диафрагмы характерны нормализация или значительное «улучшение» ЭКГ в положении стоя в виде уменьшения амплитуды отрицательных зубцов Т, а иногда они становятся и вовсе положительными (В.Н. Орлов., 1997).
При тромбоэмболии легочной артерии (ТЭЛА) электрокардиограмма, по данным разных авторов, меняется у 10-20% больных, и это зависит от степени обструкции легочной артерии и функционального состояния левого желудочка. Тем не менее клиническая картина очень напоминает развитие инфаркта миокарда, и ЭКГ реагирует инфарктоподобными изменениями. Чаще всего изменения при ТЭЛА имитируют Q-образующий нижний инфаркт миокарда и не Q-инфаркт миокарда в передней стенке ЛЖ. При ТЭЛА эти изменения часто сочетаются — то есть наблюдается формирование SI QIII TIII и отрицательных зубцов Т в правых грудных отведениях. При нижнем инфаркте миокарда это относительная редкость и уж если и формируются отрицательные зубцы Т, то, как правило, в левых грудных отведениях. Помимо этого, для больных нижним инфарктом миокарда не характерны признаки острой перегрузки правых отделов сердца и синусовая тахикардия. Такая комбинация ЭКГ изменений — признаки нижнего Q-инфаркта миокарда, не Q-переднего инфаркта миокарда, перегрузка правых отделов сердца, синусовая тахикардия — является достаточно характерной для ТЭЛА (Шпектор А.В., Васильева Е.Ю., 1998).
Нередко больным с одышкой и с QR или Q в правых грудных отведениях ставят диагноз постинфарктного кардиосклероза. Однако надо иметь в виду и хроническое легочное сердце. Любая эмфизема (даже старческая) приводит к смещению сердца вниз, и это ведет к уменьшению амплитуды зубца R и отсутствию его нарастания от V1 к V4. Если записать ЭКГ на 1-2 ребра выше, то при эмфиземе и легочном сердце можно обнаружить нормальное нарастание зубца R в грудных отведениях. Для инфаркта миокарда гораздо более специфичным является регресс R между V1 и V4. Хроническое легочное сердце, кроме всего прочего, характеризуется признаками гипертрофии правых отделов сердца, часто наблюдается вертикальное положение ЭОС, может наблюдаться ось типа SI-SII-SIII. Регресс зубца R от V1 к V4 характерен также для выраженной гипертрофии миокарда ЛЖ и блокады левой ножки пучка Гиса.
Острый перикардит — еще одна причина гипердиагностики острого коронарного синдрома. Сочетание кардиалгии с подъемами сегмента ST в большинстве отведений позволяет предположить острый инфаркт миокарда. Однако надо иметь в виду, что в самом начале перикардита обращает на себя внимание отсутствие реципрокных изменений, часто отмечается
депрессия сегмента PQ. Позднее отрицательный зубец Тформируется, после того как сегмент STприблизился к изолинии и не регистрируется патологический зубец Q. Напротив, динамические изменения при инфаркте миокарда протекают не так — отрицательный зубец Т формируется еще до приближения сегмента ST к изолинии.
Не так уж редко случается спутать инфаркт миокарда с феноменом или синдромом WPW, так как отрицательная дельта-волна формирует в стандартных отведениях зубец, напоминающий патологический зубец Q (II, III, AVF). Если это пожилой человек с жалобами на боли в области сердца, то такой пациент попадает в БИТ с диагнозом «инфаркт миокарда». Правильное измерение интервала P-Q, обнаружение дельта-волны, расширение комплексов QRS, проведение пробы с гилуритмалом позволяют подтвердить WPW-синдром.
Синдром ранней реполяризации желудочков (СРРЖ) достаточно часто служит причиной гипердиагностики инфаркта миокарда. Однако при СРРЖ отмечается подъем сегмента ST выгнутостью вниз. При инфаркте миокарда кривая Парди характеризуется подъемом сегмента ST выгнутостью вверх. В практике наблюдается проведение системного тромболизиса по поводу стенокардии Принцметала — ЭКГ-изменения сегмента ST точно такие же, как при инфаркте миокарда, однако при уменьшении болевого синдрома надо не забыть записать ЭКГ. При стенокардии Принцметала отмечается быстрая нормализация ЭКГ, а боль по длительности не превышает 30 минут.
Отдельного упоминания заслуживает отрицательный зубец Т. Последний является наиболее лабильной частью желу- дочкового комплекса и отражает процессы реполяризации. В свою очередь, реполяризация может меняться при различных
заболеваниях и состояниях — не Q-инфаркт миокарда, нарушение процессов реполяризации после приступа стенокардии, пролапс митрального клапана, миокардиты и перикардиты, ГКМП, грыжа пищеводного отверстия диафрагмы, электролитные расстройства, гипервентиляция, холецистит, панкреатит и т.д. Учитывая такую неспецифичность изменений конечной части желудочкового комплекса, диагноз должен основываться только на особенностях клинической картины.
В заключение следует отметить, что наличие патологически измененной ЭКГ еще не свидетельствует об органическом поражении сердца, так же как нормальная ЭКГ не всегда говорит о его отсутствии.
Источник: vmede.org
 NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.
NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.