Лечение ИБС: препараты. Ишемическая болезнь сердца — лечение, препараты и симптомы
Ишемическая болезнь сердца – это патологическое состояние, обусловленное недостатком питания сердечной мышцы из-за сужения просвета коронарных сосудов или их спазма. Она объединяет под собой несколько диагнозов, таких как стенокардия, инфаркт миокарда, кардиосклероз, внезапная коронарная смерть и другие.
На сегодняшний день она является самой распространенной болезнью в своей категории в мире и занимает первое место среди причин смертности и инвалидности во всех развитых странах.

- Биологические:
— возраст старше 50 лет;
— пол – чаще болеют мужчины;
— генетическая предрасположенность к дисметаболическим заболеваниям. - Анатомия:
— повышенное артериальное давление;
— ожирение;
— наличие сахарного диабета. - Образ жизни:
— нарушение диеты;
— курение;
— гиподинамия или чрезмерные физические нагрузки;
— употребление алкоголя.
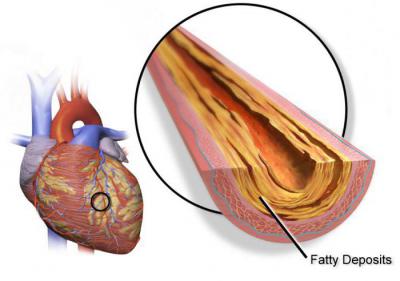
Следующим этапом идет фиксирование липидных комплексов в стенках сосудов и пропотевание их внутрь клеток эндотелия. Формируются атеросклеротические бляшки. Они разрушают стенку сосудов, делают ее более хрупкой. У данного состояния может быть два исхода — либо от бляшки отрывается тромб и закупоривает артерию выше по течению крови, либо диаметр сосуда становится таким маленьким, что кровь уже не может свободно циркулировать и питать определенную область. В этом месте формируется очаг ишемии, а затем и некроза. Если весь этот процесс происходит в сердце, то заболевание будет называться ИБС.
Существует несколько клинических форм и соответствующее им лечение ИБС. Препараты подбираются исходя из патофизиологического компонента.

- Стабильная стенокардия напряжения.
- Вазоспастическая стенокардия.
- Нестабильная стенокардия, которая, в свою очередь, делится на:
— прогрессирующую;
— впервые возникшую;
— раннюю постинфарктную. - Стенокардия Принцметалла.
Наиболее распространенным является первый вид. Ассоциацией кардиологов давно разработано лечение ИБС стенокардии напряжения. Препараты необходимо принимать регулярно и длительно, иногда всю жизнь. Если соблюдать рекомендации, то можно на некоторое время отдалить неприятные для здоровья последствия.
Устанавливается с учетом данных электрокардиограммы, лабораторных и анамнестических показателей. Наиболее информативными считаются повышения таких ферментов как ЛДГ (лактатдегидрогеназа), АЛаТ (аланинаминотрансфераза) и АСаТ (аспартатаминотрансфераза), которые в норме заключены в пределах клетки и появляются в крови только при ее разрушении.
Инфаркт – это один их финалов, к которому может привести неконтролируемая ишемическая болезнь сердца. Лечение, препараты, помощь – все это может опоздать, ведь при остром приступе совсем мало времени отводится на то, чтобы обратить повреждения вспять.

Физикальное исследование содержит измерение давления, частоту дыхания и пульса и выслушивание сердца и легких. Врач пытается услышать патологические шумы, усиление сердечных тонов, а также хрипы и пузыри в легких, которые бы говорили о застойных процессах.
Далее доктор отправляет больного на лабораторное и физикальное обследование. Об анализах мы уже говорили, а из исследований самыми распространенными являются ЭКГ, ЭхоКГ и УЗИ сердца.

Но кроме этого разработаны методы фармакологического устранения такой проблемы как ишемическая болезнь сердца. Лечение — препараты в виде таблеток, капсул, порошков и растворов. При грамотном подборе и регулярном применении можно добиться отличных результатов.
Группы препаратов для лечения ИБС делятся по нескольким классификациям, но самая распространенная – по механизму действия. Ей мы и будем пользоваться. Антиагреганты способствуют улучшению текучести крови. Они воздействуют на свертывающую и противосвертывающую системы, несколько разобщая их, и таким образом добиваются разжижения. К ним относятся «Аспирин», «Клопидогрел», «Варфарин» и другие. Назначая их, необходимо всегда контролировать показатель МНО (международное нормализованное отношение), чтобы не допустить появления у человека кровотечения.
Оказывают действие на рецепторы в стенках сосудов, замедляя биение сердца. Как следствие, оно потребляет меньше кислорода и менее нуждается в крови, что при суженных коронарных артериях очень даже кстати. Это одни из самых распространенных лекарств при ИБС. Лечение, препараты выбора и доза зависят от сопутствующих условий. Существуют избирательные и неизбирательные бета-адреноблокаторы. Одни из них действуют более мягко, другие — чуть жестче, но абсолютным противопоказанием является наличие у пациента в анамнезе бронхиальной астмы или другого обструктивного заболевания легких. Среди наиболее распространенных препаратов — «Бипролол», «Вискен», «Карведилол».
Работа этих препаратов является одним из диагностических признаков, помогающих подтвердить наличие заболевания. Но они нужны и как часть программы, которая входит в лечение ИБС. Лекарства и препараты тщательно выбираются, корректируется доза, кратность приема. Они влияют на гладкие мышцы в стенках сосудов. Расслабляясь, эти мышцы увеличивают диаметр просвета, таким образом, повышая количество поступаемой крови. Это помогает снять ишемию и болевой приступ. Но, к сожалению, нитраты не могут помешать развиться инфаркту в глобальном смысле слова, и не увеличивает продолжительность жизни, поэтому принимать эти лекарства рекомендуют только во время приступа («Динисорб», «Изокет»), а на постоянную основу выбрать что-то другое.
Если кроме стенокардии у пациента существует угроза тромбообразования, то ему назначаются именно эти лекарства от ИБС. Симптомы и лечение, препараты зависят от того, насколько преобладает то или иное звено патологического процесса. Одним из самых известных средств этого ряда является «Гепарин». Его вводят в большой дозе однократно при остром инфаркте миокарда, а затем в течение нескольких дней поддерживают уровень в плазме крови. Необходимо тщательно следить за временем свертывания крови.
Препараты для лечения ИБС бывают не только патогенетическими, но и симптоматическими. Они влияют на такое звено как повышенное давление. Если увеличить количество жидкости, которое будет терять организм, то можно искусственно снизить давление до нормальных цифр и устранить угрозу повторного инфаркта. Но не стоит делать это слишком быстро, чтобы не спровоцировать коллапс. Существует несколько видов этих препаратов в зависимости от того, на какую часть петли Генле (участок нефрона) они воздействуют. Грамотный врач подберет необходимое в данной ситуации лекарство. Такое, которое не усугубит состояние пациента. Будьте здоровы!
Источник: fb.ru
Эффективные препараты для лечения ИБС
Ишемическая болезнь сердца (ИБС) — заболевание, развивающееся на фоне недостаточного снабжения сердечной мышцы (миокарда) кислородом.
Сужение просвета и атеросклероз коронарных артерий, нарушают процесс циркуляции крови, что и является причиной кислородного голодания сердца. В этой статье мы рассмотрим, как проходит лечение ИБС, препараты какого типа используются и какую роль они играют.
- скрытая (бессимптомная);
- стенокардическая;
- аритмическая.
- медикаментозное (лечение ИБС препаратами);
- не медикаментозное (хирургическое лечение);
- устранение факторов риска, способствующих развитию заболевания.
Медикаментозное лечение ИБС — общие принципы

Препараты при ишемии сердца назначаются кардиологом.
В качестве препаратов для лечения ИБС, улучшающих прогноз:
- антиагреганты — блокируют образование тромбов в сосудах;
- статины — способствуют снижению уровня холестерина в крови;
- блокаторы ренин-ангиотензин-альдостероновой системы — предотвращают повышение артериального давления.
Лекарства при ишемии сердца для снятия симптомов:
- бета-адреноблокаторы;
- ингибиторы синусового узла;
- антагонисты кальция;
- активаторы калиевых каналов;
- нитраты;
- антигипертензивные препараты.
Препараты для лечения ИБС не панацея: выздоровление невозможно без соблюдения диеты, разумной физической активности, нормализации режима сна, отказа от сигарет и других вредных привычек.

- Аспирин (ацетилсалициловая кислота) — при отсутствии противопоказаний (язвы желудка, заболеваний кроветворной системы) является основным средством профилактики тромбоза. Аспирин эффективен при ИБС, имеет сбалансированное сочетание полезных свойств и побочных эффектов, отличается бюджетной стоимостью.
- Клопидогрел — лекарство аналогичного действия, которое назначается при непереносимости больными аспирина.
- Варфарин — оказывает более интенсивное воздействие, способствует растворению тромбов, поддерживает уровень сворачиваемости крови. Варфарин для лечения ИБС назначают после всестороннего обследования при регулярном мониторинге крови на показатель МНО (может вызывать кровотечение).
Гиполипидемические препараты (статины)
Статины, активно понижающие уровень холестерина в крови, в комплексе со специальной диетой — это обязательный элемент терапии ИБС. Гиполипидемические средства для лечения ишемической болезни сердца эффективны в случае постоянного приема:
Сужение коронарных артерий при ИБС
Блокаторы ренин-ангиотензин-альдостероновой системы
Перечень способов лечения заболевания обязательно включает таблетки от ишемии сердца, нормализующие артериальное давление. Его повышение негативно влияет на состояние коронарных сосудов. Возможный результат — прогрессирование ИБС, риск развития инсульта, а также хронической формы сердечной недостаточности.
Препараты этой группы принимают строго под наблюдением врача в длительном периоде.
Ингибиторы АПФ — выступают в роли блокаторов деятельности фермента ангиотензин-2, который и является причиной повышения артериального давления. Выявлено отрицательное воздействие фермента на сердечные ткани и кровеносные сосуды. Положительная динамика отмечается при применении следующих препаратов, относящихся группе АПФ:
Лечение ИБС препаратами БРА (блокаторами рецепторов ангиотензина-II):
- Лозартан (Лозап, Козаар, Лориста);
- Кандесартан (Атаканд);
- Телмисартан (Микардис).
Группы препаратов для симптоматического лечения ИБС
В составе комплекса терапевтических мер назначают препараты от ишемии сердца, купирующие симптоматику заболевания. У больных с риском неблагоприятного течения заболевания, рассмотренные в статье препараты назначают при ишемии сердца в/в (внутривенно).

Антагонисты кальция — средства, предотвращающие приступы стенокардии. Целесообразность их применения сопоставима с бета-адреноблокаторами: способствуют уменьшению числа сердечных сокращений, нивелируют проявление аритмии, понижают число сокращений миокарда. Эффективны в применении для профилактики ИБС, а также при вазоспастической форме стенокардии. Также можно ознакомится со списком препаратов для лечения мерцательной аритмии.
Самые эффективные лекарства от ишемии сердца:
Купируют приступы стенокардии и предотвращают осложнения при острой ишемии миокарда. Нитраты снимают болевые ощущения, расширяют коронарные артерии, уменьшают приток крови к сердцу, что уменьшает его потребность в кислороде.

- Нитроглицерин (Нитроминт) — ингаляции или по язык;
- Нитроглицерин в форме мази, дисков или пластырей;
- Изосорбида динитрат (Изосорбида динитрат длительного действия);
- Изосорбида мононитрат (Изосорбида мононитрат длительного действия);
- Мононитрат (Моночинкве);
- Молсидомин (молсидомин пролонгированного действия) — назначают при непереносимости нитратов.
Ингибитор синусового узла (Ивабрадин) — снижает частоту сокращений сердца, но не оказывает влияние на сократимость миокарда и показатели кровяного давления. Ивабрадин эффективен, когда лечат стабильную синусовую стенокардию при непереносимости бета-блокаторов. В некоторых случаях прием ивабрадина в комплексе с бета-блокаторами благотворно сказывается на прогнозе заболевания.
Активатор калиевых каналов — Никорандил (препарат антиишемичесого воздействия). Лекарственное средство расширяет коронарные сосуды и противодействует оседанию тромбоцитов на стенках артерий (образованию атеросклеротических бляшек). Действие Никорандила не сказывается на количестве сердечных сокращений, показателях артериального давления. Препарат показан при лечении микроваскулярной стенокардии, предотвращает и купирует приступы заболевания.

К антигипертензивным препаратам при ишемической болезни относятся диуретики. Диуретики (мочегонные) — в небольших дозировках снижают давление, при более значительных дозировках выводят из организма избыточную жидкость. К диуретикам относятся:
Понижению кровяного давления способствуют ранее описанные бета-адреноблокаторы, антагонисты кальция, ингибиторы АПФ (ингибиторы ангиотензинпревращающего фермента):
Лечение вазоспастической формы стенокардии
Вазоспастическая форма стенокардии — это особая форма заболевания с характерными болезненными ощущениями и дискомфортом в области загрудины, даже в спокойном состоянии. Причиной служат спастические патологии сосудов, снабжающих сердечную мышцу, сужение просвета правой коронарной артерии, затрудненное поступление крови к миокарду.
В качестве профилактики приступов рекомендованы антагонисты кальция, в период обострения — Нитроглицерин и нитраты пролонгированного действия. Иногда, показано комбинирование препаратов-антагонистов кальция с небольшими дозами бета-адреноблокаторов. Кроме того, следует избегать таких неблагоприятных факторов, как стресс, курение, переохлаждение.
Сосуды сердца во время приступа стенокардии
Лечение микрососудистой стенокардии
Симптомы заболевания проявляются характерными при стенокардии болевыми ощущениями за грудиной без изменений в коронарных сосудах. К числу пациентов с таким диагнозом относятся больные сахарным диабетом, либо страдающие артериальной гипертензией. При патологических изменениях в микрососудах сердца прописывают прием:
- статинов;
- антиагрегантов;
- ингибиторов АПФ;
- ранолазина.
Для снятия болевых ощущений рекомендованы:
- бета-блокаторы;
- антагонисты кальция;
- нитраты длительного воздействия.
Оказание первой помощи при ИБС заключается в снятии или купировании болевого синдрома.
Действия и препараты для оказания первой помощи при ИБС:
- Нитроглицерин — основное средство первой помощи для пациентов с характерными болями за грудиной. Вместо нитроглицерина можно использовать единичную дозу Изокета или Нитролингвала. Препарат желательно принимать в сидячем положении, во избежание обморока (при снижении артериального давления).
- Если состояние не улучшается, следует до приезда бригады медиков дать больному измельченную таблетку Аспирина, Баралгина или Анальгина.
- Лекарственные средства можно принимать не более 3-х раз подряд с небольшим интервалом, т. к. большинство из них снижают артериальное давление.
При проявлении симптомов ИБС желательно принять препараты калия (Панангин и аналоги).
О причинах возникновения ишемической болезни сердца и современных методах диагностики и лечения узнайте из следующего видео:
Источник: cardiolog.online
Таблетки от ишемической болезни сердца
От ишемической болезни сердца недалеко до инфаркта
Ишемическая болезнь сердца – ИБС – одна из самых распространенных и коварных. По данным Всемирной организации здравоохранения (ВОЗ), эта болезнь ежегодно уносите могилу около 2,5 миллиона жизней. Публикация дневника врача, перенесшего операцию на сердце. вызвала живой отклик. Что явилось первопричиной срочного хирургического вмешательства? Как избежать подобной участи? Что конкретно нужно делать для этого, какие условия соблюдать? Сегодня мы попытаемся дать ответы на эти вопросы.
В медицинских учебниках говорится, что ишемическая болезнь сердца — хроническое заболевание, обусловленное недостаточностью кровоснабжения сердечной мышцы. Само слово «ишемия» в переводе с греческого означает «задерживать кровь».
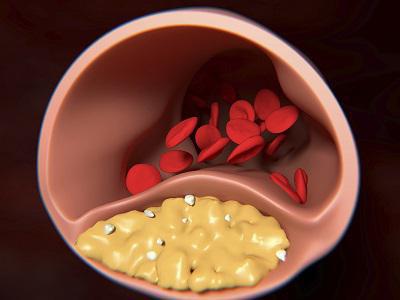
В подавляющем большинстве случаев (до 98 процентов) ишемия сердца развивается вследствие атеросклероза артерий сердца, то есть сужения их за счет так называемых атеросклеротических бляшек, образующихся на внутренних стенках артерий.
Нормальную работу сердца обеспечивает поток крови, идущий по сосудам, называемым коронарными, поскольку они подобно короне венчают сердце сверху.
Коронарные артерии образуют коридоры, по которым проходит кровь, обеспечивая сердце кислородом и питанием. В тех случаях, когда эти коридоры забиваются всякой рухлядью — тромбами, бляшками, — клетки миокарда, лишенные притока свежей крови, начинают испытывать резкое кислородное голодание, и, если кровоток не восстанавливается, их ждет неминуемая гибель — некроз участка сердечной мышцы, то, что называют инфарктом миокарда.
Чаще всего ишемическая болезнь сердца поражает сильных, работоспособных мужчин в возрасте от 40 до 60 лет. Женщины страдают от этого сердечного недуга значительно реже. Причины, по мнению ученых, кроются в более здоровом образе жизни, который ведут женщины, благотворном влиянии женских половых гормонов.
Медики обратили также внимание на тот факт, что ишемическая болезнь — частый спутник целеустремленных людей или, наоборот, рефлексирующих меланхоликов с пониженным жизненным тонусом, постоянной неудовлетворенностью своим положением и склонным к хандре.
Многочисленные исследования выявили немало других факторов риска, способствующих возникновению и прогрессированию ишемической болезни сердца. Вот только некоторые из них: наследственная предрасположенность, малоподвижный образ жизни, переедание, избыточный вес, курение и алкоголь, высокое содержание липидов, холестерина в крови, повышенное артериальное давление, нарушения углеводного обмена, в частности сахарный диабет.
Кардиологи выделяют несколько форм и вариантов течения ишемической болезни сердца. Самой тяжелой формой является инфаркт миокарда, нередко приводящий к трагическому исходу. Но кроме инфаркта существуют и другие проявления ИБС, которые подчас могут тянуться годами: атеросклеротический кардиосклероз, хроническая аневризма сердца, стенокардия. При этом обострения чередуются с периодами относительного благополучия, когда больные на время как бы забывают о своем недуге.
Ишемическая болезнь сердца может впервые проявиться инфарктом. Так, каждый второй инфаркт миокарда поражает людей, у которых никогда прежде не были диагностированы стенокардия или кардиосклероз.
Как правило, начальными симптомами ИБС становятся приступы острых болей за грудиной — то, что врачи в старину называли «грудной жабой», а современные доктора именуют стенокардией. Стенокардия — опасный и коварный враг, и вероятность развития тяжелого инфаркта резко повышается при учащении и обострений приступов стенокардии, возникновении их в состоянии покоя или ночью.
При стенокардии нередко больные жалуются, что грудную клетку будто опоясал железный обруч, который мешает дышать, или говорят, что ощущают тяжесть, словно грудь сдавил непомерный груз.
Прежде терапевты вели речь о двух видах стенокардии, которые, в зависимости от их клинической картины, называли в одном случае — стенокардией напряжения, в другом – покоя. Первая, по мнению докторов, провоцируется физической нагрузкой или эмоциональными переживаниями, вызывающими спазм сосудов сердца. Стенокардия покоя, при которой болевой приступ развивался без видимой причины, а подчас и во время сна, считалась заболеванием намного более серьезным, грозящим тяжелыми осложнениями, вплоть до инфаркта.
Со временем терминология, классификация, а главное — тактика лечения стенокардии значительно менялись. Стенокардия напряжения, приступ которой можно не только заранее предсказать, но и предупредить приемом лекарств, стала называться стабильной. Стенокардия покоя, возникающая неожиданно, в состоянии расслабленности, сна или при незначительной физической нагрузке, получила наименование нестабильной.
В начале заболевания «стандартный» болевой приступ обычно возникает во время физической работы и, как правило, проходит спустя две-три минуты после ее прекращения. Продолжительность тяжелого приступа может длиться 20-30 минут, если его не удается снять, то существует реальная опасность развития необратимых некротических изменений ткани миокарда.
Чаще всего боль во время приступа локализуется за грудиной, на уровне верхней трети грудины и несколько левее. Больные определяют боль как давящую, ломящую, распирающую или жгучую. При этом ее интенсивность бывает различной: от труднопереносимой до едва выраженной, сравнимой с ощущением дискомфорта. Нередко боль отдает (иррадиирует) в левое плечо, руку, шею, нижнюю челюсть, межлопаточное пространство, лопатку. Приступ начинается неожиданно для больного, и он невольно замирает на месте. При тяжелом приступе могут наблюдаться бледность лица, потливость, тахикардия, повышение или снижение артериального давления.
Важнейший признак стабильной стенокардии — появление загрудинного дискомфорта в момент физической нагрузки и прекращение болей через 1-2 минуты после уменьшения нагрузки. Часто приступ стенокардии провоцируется морозом или холодным ветром. Охлаждение лица стимулирует сосудистые рефлексы, направленные на поддержание температуры тела. В результате происходит сужение сосудов и подъем артериального давления, при этом повышается потребление кислорода миокардом, что и провоцирует приступ.
При нестабильной стенокардии человек порой неожиданно пробуждается среди ночи от давящих болей в области сердца. Кроме типичных форм стенокардии встречаются так называемый аритмический и астматический эквиваленты стенокардии, чаще наблюдающиеся у больных после инфаркта миокарда. При аритмическом эквиваленте стенокардии возникает нарушение сердечного ритма; при астматическом варианте появляется приступ одышки или удушья. Следует отметить, что при этом боль непосредственно в области сердца может отсутствовать.
Еще совсем недавно диагноз ишемической болезни сердца ставили на основании жалоб больного, данных ЭКГ, снятой во время приступа или в ходе специального исследования, когда пациенту дается дозированная физическая нагрузка. Это исследование больные называют «велосипедом», а врачи — «велоэргометрической пробой с дозируемой ступенчато возрастающей нагрузкой». Сегодня существует еще более совершенный метод диагностики ИБС, признанный во всем мире «золотым стандартом», – коронарная ангиография.
Коронарная ангиография появилась на стыке сразу нескольких медицинских дисциплин – хирургии, рентгенологии и компьютерных технологий. Благодаря этому методу исследования можно точно определить локализацию и степень повреждения коронарных артерий сердца, а подчас и сразу провести эффективное лечение.
Через небольшой надрез в артерию бедра или плеча вводится тонкий катетер, который продвигается к сердцу. Затем в катетер вводится контрастное вещество, позволяющее четко увидеть на мониторе все коронарные сосуды, оценить степень их сужения (стеноз), количество аневризм, тромбов и атеросклеротических бляшек. В случае, если врач видит на стенке коронарного сосуда такую бляшку, нарушающую нормальный кровоток, он может диагностическую процедуру превратить в лечебную. Для этого, наблюдая за изображением на экране, доктор подводит через катетер к поврежденному участку сосуда специальную пружинку — стент, который, расправляясь, вдавливает атеросклеротические бляшки в стенки артерии. Стент препятствует сужению стенок артерии, улучшает ток крови к миокарду, устраняя симптомы ишемической болезни сердца.
Вся процедура стентирования занимает около сорока минут и не вызывает неприятных ощущений. Результат же больные начинают испытывать практически сразу — исчезают боли в области сердца, уменьшается одышка, восстанавливается работоспособность. Благодаря относительной простоте и доступности стентирование стало одним из распространенных хирургических методов лечения ишемической болезни сердца.
Снизить потребность сердца в кислороде можно различными способами. Например, расширением периферических сосудов – артерий и вен. Или уменьшая силу и частоту сердечных сокращений. Для лечения стабильной стенокардии медики применяют препараты, относящиеся к различным химическим и фармакологическим группам. Наибольшее распространение нашли препараты трех групп: нитросоединения, бета-блокаторы и так называемые антагонисты ионов кальция.
Из нитратов для предупреждения приступов стенокардии используются нитроглицерин и его производные длительного (пролонгированного) действия, такие, как сустак, нитронг, сустанит, нитромак, обеспечивающие постоянную концентрацию нитроглицерина в крови.
В организме человека нитроглицерин легко всасывается слизистыми оболочками. В желудке он не разлагается, но менее эффективен, чем при всасывании через слизистую оболочку рта. Поэтому таблетки нитроглицерина необходимо помешать под язык до полного рассасывания. Нитроглицерин быстро вызывает расширение коронарных сосудов, и боль проходит. Не устраняя причин стенокардии, нитроглицерин тем не менее часто дает возможность больному благополучно перенести до 20-30 приступов. Этого времени бывает достаточно для развития коллатералей — обходных коронарных сосудов, доставляющих кровь в миокард.
Наиболее распространена таблетированная форма нитроглицерина. Максимум действия достигается уже через минуту-две после приема таблетки под язык. Как и другие лекарственные препараты, нитроглицерин имеет и свои побочные действия. Например, головная боль, которая может быть достаточно интенсивной. К счастью, никаких серьезных последствий это неприятное ощущение не имеет, и вскоре головная боль проходит самостоятельно.
• Головная боль при первых приемах нитроглицерина вызвана расширением сосудов и свидетельствует о том, что препарат действует. После нескольких приемов это явление исчезает, но влияние на сосуды сердца остается, поэтому дозу увеличивать не следует.
• Нитроглицерин быстро разрушается в тепле. Храните его запас в холодильнике и следите за сроком годности.
• Если у вас стенокардия, постоянно носите препарат с собой и при возникновении болей немедленно принимайте. При этом желательно сидеть или лежать, чтобы избежать резкого снижения артериального давления.
• Если боль не проходит, то через 1-3минуты можно положить под язык вторую таблетку и при необходимости третью. Общая суточная доза нитроглицерина не ограничивается.
Чтобы продлить действие препарата, нитроглицерин помещают в капсулы разных размеров, которые последовательно растворяются, высвобождая действующее начало и обеспечивая эффект в течение 8-12 часов. Созданы также различные пластыри с длительностью действия 24 часа, которые приклеивают к коже.
Широкое распространение получил препарат депо-нитроглицерина — сустак, который выпускают в двух дозировках: по 2,6мг (сустак-мите) и по 6,4мг (сустак-форте). Этот препарат принимают внутрь (но не под язык!). Таблетку не нужно ломать, жевать, а следует проглатывать целиком. Действие препарата начинается уже через 10 минут после приема. Благодаря постепенному рассасыванию таблетки обеспечивается длительное сохранение эффективной концентрации нитроглицерина в крови.
Надо знать: сустак противопоказан при глаукоме, повышении внутричерепного давления, при инсульте!
Весьма эффективны в лечении ишемической болезни и стенокардии бета-блокаторы, снижающие потребность миокарда в кислороде и повышающие устойчивость сердца к физической нагрузке. Очень важны для лечения и такие свойства бета-блокаторов, как их противоаритмическое действие, способность понижать повышенное артериальное давление, замедлять сердечные сокращения, что ведет к уменьшению потребления кислорода миокардом.
Наиболее широко применяется пропранолол (анаприлин, индерал, обзидан). Начинать желательно с небольшой дозы препарата: по 10 мг. 4 раза в день. Это особенно важно для пожилых и больных с жалобами на одышку. Затем дозу повышают на 40 мг. в сутки каждые 3-4 дня до достижения 160 мг/сут (разделенной на 4 приема).
Пропранолол противопоказан при выраженной синусовой брадикардии (редком сердцебиении), атриовентрикулярных блокадах любой степени, при бронхиальной астме, обострении язвенной болезни желудка и двенадцатиперстной кишки.
Несколько уступает пропранололу в эффективности окспренолол (тразикор). Однако он медленнее выводится из организма, поэтому принимать его можно три или даже два раза в сутки (по 20-80 мг. на прием). Окспренолол также противопоказан при бронхиальной астме, облитерирующих и ангионевротических заболеваниях сосудов конечностей (эндартериит, болезнь Рейно).
Наибольшей продолжительностью действия обладает атенолол (0,05-0,1 г. препарата достаточно принимать один раз в сутки), несколько менее длительно действует метопролол (по 0,025-0,1 г. два раза в сутки); талинолол необходимо принимать по 0,05-0,1 г. не менее трех раз в сутки.
Если перечисленные препараты вызывают значительное замедление сердечных сокращений, целесообразно испробовать пиндолол (вискен), который в ряде случаев даже увеличивает темп сердечных сокращений. Однако следует помнить, что этот препарат способен усиливать действие противодиабетических средств и инсулина и не сочетается с антидепрессантами .
Лечение бета-блокаторами, особенно в первое время, необходимо проводить, регулярно проверяя артериальное давление, пульс и под контролем ЭКГ. Крайне важно знать, что внезапная отмена бета-адреноблокаторов может вызвать резкое обострение стенокардии и даже развитие инфаркта миокарда, поэтому при необходимости их отмены дозу препарата уменьшают постепенно, одновременно дополняя лекарственную терапию средствами из других групп.
По механизму действия и клинической эффективности к бета-блокаторам близок амодарон (кордарон), который оказывает сосудорасширяющий эффект, приводя к увеличению объема крови, притекающей к миокарду. Он также снижает потребление кислорода миокардом за счет уменьшения числа сердечных сокращений и снижения периферического сопротивления сосудов в мышцах и тканях организма. Кордарон применяют при тяжелых формах аритмии (предсердной и желудочковой экстрасистолии, желудочковой тахикардии, аритмии на фоне сердечной недостаточности). Однако кордарон противопоказан при заболеваниях щитовидной железы, его нельзя сочетать с приемом бета-блокаторов, мочегонных средств, кортикостероидов. Кроме того, этот препарат может усилить эффект от приема антикоагулянтов.
Еще одна группа лекарств, позволяющих остановить наступление ишемической болезни, – антагонисты ионов кальция. Эти препараты обеспечивают более полное расслабление мышцы сердца во время отдыха – диастолы, чем способствуют более полноценному кровоснабжению и восстановлению миокарда. Кроме того, антагонисты кальция расширяют периферические кровеносные сосуды — поэтому они особенно рекомендуются для лечения ишемической болезни сердца, когда она сочетается с гипертонией и некоторыми формами сердечной недостаточности.
Для профилактики и лечения стенокардии и других осложнений ишемической болезни сердца используется несколько препаратов из группы антикальциевых средств. С целью предотвращения приступов стенокардии и лечения аритмий применяют верапамил (другие его названия – изоптин и феноптин) и прокориум (голлопамил). С этими препаратами следует обращаться осторожно пациентам с болезнями печени. Противопоказаны эти лекарства при замедленном темпе сердечных сердцебиений, хронической сердечной недостаточности.
Многие антикальциевые препараты обладают рядом побочных действий, вызывая головную боль, тошноту, запоры, сонливость, повышенную утомляемость. Впрочем, большинство кардиологов полагают, что следует не отказываться от антикальциевых средств, а применять их строго по показаниям, Под контролем врача.
Широким спектром действия обладают нифедипин и препараты, синтезированные на его основе (адалат, кальгард, кордафен, нифекард, нифелат). Они применяются для профилактики и лечения стенокардии и артериальной гипертензии, при купировании гипертонических кризов. Нужно помнить, что при резкой отмене этих препаратов может отмечаться «синдром отмены» — ухудшение состояния больного. Нельзя применять эти лекарственные средства вместе с бета-блокаторами или мочегонными: такие «комбинации» лекарств могут вызвать резкое снижение давления. Не рекомендуют их использовать и в первую неделю после инфаркта, при учащении сердцебиения, пониженном кровяном давлении, сердечной недостаточности, во время вынашивания и вскармливания ребенка.
Эндурацин — препарат никотиновой кислоты медленного высвобождения. Проходя по желудочно-кишечному тракту, никотиновая кислота постепенно из таблетки эндурацина попадает в кровь. Именно за счет такой «несуетливости» лекарства повышается его эффективность и снижается риск возможных побочных явлений.
Эндурацин показан для лечения хронической ишемической болезни сердца, стенокардии, атеросклероза нижних конечностей с перемежающейся хромотой. Однако он не показан больным с сахарным диабетом, хроническим гепатитом, язвенной болезнью, подагрой. Поэтому предварительно проконсультируйтесь с лечащим врачом, а при приеме препарата один раз в два месяца необходимо проверить сахар крови.
Препарат выпускается в виде таблеток по 500 мг; обычная дозировка — одна таблетка в день во время или после приема пищи.
Как предупредить ишемическую болезнь сердца
Любую болезнь легче предупредить» чем излечить. Эта мудрость полностью применима и к ИБС. Конечно, полностью исключить вероятность возникновения этого тяжёлого недуга сложно, но повысить шансы на долголетнюю здоровую и полноценную жизнь вполне в ваших силах.
Для начала неплохо определить степень изношенности сердца — сделать ЭКГ, определить уровень холестерина в крови, посоветоваться с опытным кардиологом. Попробуйте трезвым взглядом оценить свой образ жизни: как питаетесь, сколько времени проводите на воздухе, много ли двигаетесь.
Необходимость избегать физических перенапряжений отнюдь не означает отказа от физической активности. Обязательным элементом режима должна стать утренняя гигиеническая гимнастика. Во время ночного сна функциональное состояние сердечно-сосудистой системы снижено, а утренняя гигиеническая гимнастика облегчает включение организма в повседневную деятельность. Существует множество рекомендаций по методикам такой гимнастики, но, разумеется, никакая схема не может заменить индивидуального подхода к выбору физических нагрузок.
Наиболее полезны упражнения, при которых происходят ритмические сокращения значительных групп мышц. Это быстрая ходьба, медленный бег, езда на велосипеде, плавание.
Например, в возрасте 50-55 лет ходьбу следует начинать с дистанции два-три километра, постепенно наращивая темп и длительность движения. Хорошую нагрузку для подготовленного человека обеспечивает часовая пятикилометровая прогулка. Самое главное условие занятий — систематичность. Перерыв в одну-две недели ведет к полному исчезновению оздоровительного эффекта. Поэтому важно продолжать занятия в любых условиях, в любой сезон, в любую погоду.
Самый простой показатель работы вашего сердца — пульс. Его частота и ритм позволяют достаточно точно судить о нагрузке, которую испытывает сердце. Частота пульса при физической нагрузке не должна превышать 20-30 ударов в минуту по сравнению с его частотой в состоянии покоя.
Важнейшую роль в профилактике ишемической болезни играет диета. Следует воздержаться от жирной мясной пищи. Компенсируйте эту потерю овощными салатами, фруктами, яблоками, несоленой рыбой. Полезны курага, бананы, абрикосы, персики, черника, вишня, малина, капуста, печеный картофель, рис — продукты, богатые калием. Разрешаются перец, лук, горчица, хрен, кориандр, укроп, тмин.
НЕЛЬЗЯ употреблять продукты, содержащие большое количество насыщенных жиров :
• Сгущенное молоко, сливки, сметану, сливочное масло, сыр, творог, кефир, йогурт жирностью выше 1%,а также молочные каши на цельном молоке.
• Свиной и кулинарный жир, маргарины, кокосовое и пальмовое масло.
• Свинину, баранину, ветчину, сало, бекон, колбасы, сосиски, сардельки, мясные консервы, жирные мясные бульоны.
• Печень, почки, легкие, мозги.
• Красное мясо птицы, яйца.
• Осетрину, икру и печень рыб.
• Хлеб высшего качества и сухари из него, кондитерские и макаронные изделия.
• Какао, шоколад, кофе в зернах.
• Сахар, мед, сладкие газированные напитки («Фанта», «Пепси» и т.д.)
• Пиво, крепленые вина, ликеры.
МОЖНО употреблять в умеренном количестве (не чаще 1-2 раз в неделю) следующие продукты :
• Белое мясо птицы без кожи, постную говядину.
• Вторичный бульон из постной говядины и нежирной курицы (порция мяса отваривается в воде вторично, первичный бульон сливается).
• Речную рыбу, в т.ч. красную.
• Хлеб из отрубей и ржаной муки, сухари из него. Гречневую крупу.
• Кетчуп (несладкий), горчицу, соевый соус, специи, пряности.
• Чай, растворимый кофе без сахара.
НЕОБХОДИМО ежедневно в большом количестве употреблять следующие продукты :
• Растительное масло для приготовления блюд и замены им животных жиров.
• Овощи, фрукты и ягоды (свежие, замороженные, без сахара, сухофрукты).
• Морскую рыбу, в т.ч. жирную (палтус, сельдь, тунец, сардина). Морскую капусту.
• Овсяную кашу, сваренную на воде.
• Минеральную воду, фруктовый сок и морс без сахара.
Чтобы не допустить повышения уровня холестерина, целесообразно применять препараты, снижающие его содержание в крови (крестор, пробукол, липостабил).
Народная медицина при ишемической болезни сердца
Кроме многочисленных лекарственных препаратов, продаваемых в аптеках весьма недешево, существует немало проверенных народных средств против грудной жабы и других проявлений ишемии сердца.
7 ст. ложек смеси ягод боярышника и шиповника залить 2 л. кипятка, настоять сутки, процедить, отжать набухшие ягоды, поставить настой в холодильник. Принимать по 1 стакану 3 раза в день во время еды в течение 2-3 недель.
Залить 1 ст. ложку измельченного корня валерианы 1 стаканом кипятка, настоять ночь в термосе. Принимать по 1/3 стакана 3 раза в день за 30 минут до еды. Курс лечения — 2-3 недели.
Смешать 1 ст. ложку травы адониса, по 2 ст. ложки травы мяты, травы душицы, травы манжетки, корня одуванчика, травы шалфея, корня пиона уклоняющегося, по 3 ст. ложки листьев боярышника, листьев березы, травы герани луговой, 4 ст. ложки травы лабазника. 2 ст. ложки сбора залить 1/2 л. кипятка и кипятить на медленном огне 5-7 минут, после этого несколько часов настоять. Раствор распределить на весь день, принимать перед едой.
Залить 3 ст. ложки цветков или листьев гречихи посевной 500 мл. кипятка, настоять 2 часа, процедить. Принимать по 1/2 стакана 3 раза вдень. Курс лечения — 3-4 недели.
90 г свежего шалфея, 800 мл. водки и 400 мл. кипяченой воды настоять 40 дней на свету в закрытой стеклянной посуде. Принимать по 1 ст. ложке перед едой.
Настоять в 800 мл. водки и 400 мл. кипяченой воды траву сушеницы болотной — 15,0; донника лекарственного — 20,0; хвоща полевого — 20,0. 1 ст. ложку настоя принимать два раза в день.
Настоять в 400 мл. водки и 400 мл кипяченой воды цветки боярышника — 15,0; траву хвоща полевого — 15,0; траву омелы белой — 15,0; листья барвинка малого — 15,0; траву тысячелистника – 30,0. Стакан настоя принимать глотками в течение дня.
Настоять в 500 мл кипяченой воды листья мяты перечной – 20,0; траву полыни горькой — 20,0; плоды фенхеля обыкновенного – 20,0; цветки липы сердцевидной – 20,0; кору крушины ольховидной – 20,0. Принимать по 1 ст. ложке утром.
Для лечения ишемической болезни сердца и стенокардии в народной медицине используются злаки, богатые минеральными веществами, витаминами, микроэлементами, жирными кислотами. Эти вещества замедляют свертываемость крови, повышают содержание в крови полезного холестерина, снижают артериальное давление.
Пшеница содержит много витаминов группы В, Е и биотин. Молотые пшеничные отруби промывают, заливают крутым кипятком и настаивают 30 минут. Полученную кашицу можно добавлять в любое блюдо, начиная с 1 ч. ложки в день, через неделю увеличивают порцию до 2 ч. ложек. Через 10 дней употребляют по 1-2 ст. ложки 2-3 раза в день.
Рис — хороший адсорбент, что широко используется при назначении разгрузочных диет. Предварительно замоченный в холодной воде рис принимают по 1 ст. ложке 3 раза в день.
В старых лечебниках рекомендовался при ишемической болезни, стенокардии, гипертонических кризах настой сушеных плодов боярышника (10 г на 100 мл воды, кипятят 10-15 минут). Принимают по 1/2 стакана два раза в день. Настойку боярышника назначают по 20-40 капель три раза в день до еды.
Один стакан настоя травы омелы белой при стенокардии рекомендуют пить глотками в течение дня. Длительность лечения — три-четыре недели. В качестве поддерживающей терапии настой травы омелы белой принимают по 1 ст. ложке два-три раза в день.
Лепестки ромашки аптечной заваривают из расчета 1 ст. ложка на 0,5 л кипятка и пьют три раза в день по 1/2 стакана в теплом виде, добавляя по 1 ст. ложке меда на два стакана.
Не обойтись в лечении грудной жабы без всеми любимых чеснока, лука и меда. Вот несколько рецептов.
300 г вымытого и очищенного чеснока положить в пол-литровую бутылку, залить спиртом. Настаивать в течение трех недель, принимать ежедневно по 20 капель, разведенных в 1/2 стакана молока.
Выжать сок из 1 кг лука, добавить 5 ст. ложек меда, перемешать. Принимать приготовленную смесь по 1 ст. ложке 3 раза в день за 1 час до еды. Курс лечения — 3 недели.
Широко применяется в профилактике стенокардии и других сердечно-сосудистых заболеваний настойка пустырника, которую назначают по 30-40 капель в рюмке воды три раза в день.
Врачи-травники рекомендуют делать теплые ножные или общие лечебные ванны из настоя следующих растений: болотной сушеницы, душицы, листьев березы, цветков липы, шалфея, чабреца и шишек хмеля — по 10 г каждого ингредиента на две ванны. Все указанные растения заваривать 3 л кипятка, парить 2-3 часа, процедить в наполненную водой ванну. Ванну принимать (область сердца не должна быть покрыта водой) от 5 до 15 минут после гигиенического душа. После ванны хорошо натереть 5-6 каплями пихтового масла область коронарных сосудов (ниже соска).
кандидат медицинских наук
Самым грозным заболеванием среди сердечно-сосудистых недугов считается, пожалуй, ишемическая болезнь сердца. Она развивается в результате образования в артериях сердца атеросклеротических бляшек, состоящих из жировых веществ, холестерина, кальция. Возникающее вследствие этого сужение сосуда приводит к нарушению кровоснабжения сердца, что, естественно, сказывается на его работе.
Ишемическая болезнь сердца проявляется по-разному. Она может заявить о себе болями, нарушениями ритма, сердечной недостаточностью, а иногда в течение какого-то времени протекает совершенно бессимптомно.
И все-таки чаще всего появляются боли. Они возникают в результате несоответствия между потребностью сердца в кислороде (например при больших физических нагрузках) и возможностями сосудов сердца (ведь они сужены из-за атеросклеротических бляшек) обеспечить данные потребности. Таким образом, боль в сердце как бы сигнализирует о неполадках в нем.
Характерные для данного заболевания боли называются стенокардией, что в переводе с латинского означает «грудная жаба». Вероятно, это связано с тем, что у больных стенокардией нередко возникает чувство, как будто на грудь опустилось какое-то существо неведомое и ужасное и сжимает сердце когтями, мешая дышать. Боли чаще всего локализуются за грудиной, они жгучие, давящие или сжимающие, могут проводиться в нижнюю челюсть, левую руку. Но самыми главными признаками стенокардии являются следующие. Продолжительность болей — не более 10-15 мин, условия возникновения — в момент физических нагрузок, чаще при ходьбе, а также во время стрессов; очень важным критерием является эффект нитроглицерина — после его приема боли в течение 3-5 мин проходят (они могут исчезнуть и при прекращении физической нагрузки).
Почему мы так подробно описываем стенокардические боли? Да потому, что диагностика этого заболевания нередко сложна даже для специалиста-кардиолога. Дело в том, что, с одной стороны, стенокардия может протекать под маской других заболеваний. Например, ощущение жжения за грудиной часто принимают за язвенную болезнь желудка или болезнь пищевода. С другой стороны, нередко похожие боли на самом деле никакого отношения к стенокардии не имеют, например при остеохондрозе позвоночника, кардионеврозе. Об этих распространенных заболеваниях мы поговорим отдельно в разделе «Еще о болях в сердце».
Вы, конечно, понимаете, что прогноз при стенокардии и остеохондрозе разный. Больному кардионеврозом совсем ни к чему видеть мрачные перспективы в отношении своего сердца. В то же время больные стенокардией подчас долго не обращаются к врачу, считая, что у них больной желудок или позвоночник, а это опасно, так как стенокардия — путь к инфаркту миокарда.
Если при стенокардии сосуды сердца, как правило, сужены но еще проходимы, то инфаркт миокарда возникает при полной закупорке артерий и означает «омертвение» или, как говорят специалисты, некроз участка сердечной мышцы. Предвестником инфаркта может быть впервые возникшая стенокардия или изменение характера ранее существовавшей стенокардии: учащение и усиление болей, ухудшение переносимости физических нагрузок, появление болей в покое, по ночам. Такую стенокардию называют нестабильной. В этом случае больной должен немедленно обратиться к врачу!
Инфаркт миокарда может быть и первым проявлением ишемической болезни сердца. Он характеризуется сильными давящими или сжимающими болями за грудиной, напоминающими стенокардию, но более интенсивными и продолжительными; они несколько уменьшаются, но не проходят полностью после приема нитроглицерина. В такой ситуации необходимо повторно принимать нитроглицерин, другие нитраты (см. дальше) и срочно вызывать «скорую»! Лечение инфаркта миокарда проводится только в больницах, в первые дни — в отделениях реанимации, так как имеется угроза серьезных, опасных для жизни осложнений.
В последние годы для растворения тромба, который приводит к полной закупорке артерии сердца (тромб — сгусток крови — часто образуется на атеросклеротической бляшке), применяют специальные лекарства, которые вводят внутривенно или непосредственно в артерии сердца через катетеры. Такое лечение эффективно только в первые часы инфаркта. Выполняют в ранние сроки инфаркта и операции, направленные на удаление тромба и восстановление кровоснабжения сердца — аортокоронарное шунтирование, а также баллонная дилатация (расширение) сосудов, но об этом речь впереди. Вернемся же к стенокардии, которая, к сожалению, может сопровождать больного довольно долго.
Для лечения стенокардии кардиологи назначают нитро-содержащие препараты — нитраты. Наиболее эффективными считаются мононитраты (мономак, мононит, моносан и др.) и динитраты (ни гросорбит, кардикет, изокет и др.). Несколько реже в настоящее время используются сустак, сустанит, нитронг, тринитролонг, эринит. Существуют различные формы выпуска нитропрепаратов: в виде таблеток, спреев, мазей, пластырей и специальных пластинок, которые приклеиваются к десне. Механизм действия этих лекарств заключается в том, что они расширяют сосуды сердца, а также уменьшают объем крови, который сердце должно перекачать, задерживая кровь в венозной системе, тем самым они облегчают работу сердца и снижают его потребность в крови. Их следует принимать по одной таблетке 2-3 раза в день, а также за 30 40 мин перед любыми физическими нагрузками, например перед выходом на работу. При нетяжелой стенокардии, возникающей только при больших физических нагрузках, данные лекарства применяются, как говорят врачи — «по требованию». Иногда после приема нитратов возникают головные боли. В этом случае следует поменять препарат на другой из этой же группы, уменьшить дозу. В первые дни можно попробовать принимать нитраты одновременно с валидолом или анальгином, или ацетилсалициловой кислотой (аспирином). Головные боли, возникающие в начале лечения, обычно постепенно проходят. Регулярный прием нитратов нередко влечет за собой ослабление лечебного эффекта, поэтому рекомендуется периодическая отмена препарата на 2-3 недели. На этот период его можно заменить другими лекарствами, например корватоном (корвазал, молсидомин). Если же отменить лекарство не удается из-за возобновления болей, то попытайтесь принимать его реже (например не 3, а 1-2 раза в день, но в двойной дозе (вместо одной — две таблетки). Не забывайте, что нитраты, и в первую очередь нитроглицерин, являются самыми эффективными средствами при приступе стенокардии. Нитроглицерин действует очень быстро и также быстро выводится из организма, поэтому его можно принимать неоднократно. Необходимо помнить о том, что активность таблеток нитроглицерина быстро уменьшается при хранении, поэтому каждые 3-4 мес. пузырьки с таблетками следует обновлять. Если у вас нет под рукой нитроглицерина, то во время приступа можно положить под язык любое другое средство из группы нитратов, но в этом случае эффект наступает позже, поэтому предпочтительнее — нитроглицерин. Противопоказаны нитраты больным с глаукомой. Второй группой средств, которые эффективны при стенокардии, являются адреноблокаторы. Они снижают частоту сердечных сокращений, артериальное давление, тем самым облегчая работу сердца. К данной группе относятся анаприлин, обзидан, метопролол, атенолол, карведилол и др. Эти лекарства следует принимать под наблюдением врача, так как они, как уже упоминалось, урежают пульс и снижают артериальное давление. Эффект зависит от дозы препарата, поэтому нужно быть очень внимательным.
Прием анаприлина, обзидана начинают обычно с дозы 10 мг(0,01 г) 3 раза в день, атенолола и метопролола — 25 мг I -2 раза в день. Через 1-2 дня дозу лекарств постепенно увеличивают до наступления эффекта, контролируя пульс и давление. Необходимо периодически делать электрокардиограмму (ЭКГ), так как эти препараты могут вызывать ухудшение проведения сердечных импульсов — блокады сердца.
р-блокаторы противопоказаны больным бронхиальной астмой, пациентам с заболеваниями артерий нижних конечностей, блокадами сердца, «неотрегулированным» сахарным диабетом. Они могут вызывать бессонницу, головные боли. Однако побочные действия возникают редко, и в целом лекарства весьма успешно применяются при стенокардии.
Как показали недавно многоцентровые зарубежные исследования только р-блокаторы при длительном приеме продлевают жизнь больным ишемической болезнью сердца. Третьим базовым лекарством (после нитратов и р-блокаторов) при стенокардии является аспирин. Он препятствует процессам тромбообразования и принимается ежедневно по 1/4 таблетки (0,125); в настоящее время имеется в продаже специальный аспирин-кардио. Данные лекарства противопоказаны при язвенной болезни. В этих случаях они заменяются курантилом (дипиридамол), тиклидом.
При ишемической болезни сердца особенно при так называемой вазоспастической стенокардии, используется также группа лекарств — антогонисты кальция. Эти препараты участвуют в обмене внутриклеточного кальция, вызывая расширение сосудов (в том числе и сердца), уменьшают нагрузку на сердце. Они обладают также противоаритмическим действием, снижают артериальное давление. К антагонистам кальция относятся нифедипин, коринфар, дилтиазем, верапамил. Их назначают обычно по одной таблетке 3-4 раза в день. Имеются и продленные формы, которые принимаются 1-2 раза в день и не вызывают таких побочных эффектов как сердцебиение и покраснение лица. Это коринфарретард, нифедилин-ретард, адалат, амлодипин и др.
В последнее время для лечения стенокардии и инфарктов миокарда используются также средства, улучшающие обмен веществ непосредственно в мышечных клетках. Прежде всего это предуктал или триметазидин, милдронат, неотон и др. При высоком уровне холестерина и других «вредных» липидов рекомендуется прием специальных лекарств. Но об этом речь пойдет чуть ниже.
Можно попробовать лечить стенокардию лекарственными травами (но их, конечно же, следует рассматривать как дополнительные средства):
— боярышник — сушеные плоды и цветки (10 г на 100 мл воды) кипятят 10-15 мин (цветки 3 мин), настаивают и пьют по полстакана 2-3 раза в день.
— ромашка аптечная — белые лепестки заваривают из расчета 1 столовая ложка на 0,5 л кипятка и пьют 3 раза в день по 1 /2 стакана в теплом виде, добавив 1 столовую ложку меда на 3/4 стакана
-мята перечная — готовится, как ромашка.
Полезны также морковный сок, семя тыквы, отвар семян укропа. Для профилактики атеросклероза очень хорошо использование чеснока.
Издавна известен и такой рецепт: взять 0,5 л меда, выжать 5 лимонов, добавить смолотые на мясорубке 5 головок (не долек) чеснока, все смешать, оставить в банке на неделю в закрытом виде. Пить по 4 чайных ложки один раз в день.
В лечении стенокардии за последние годы достигнут значительный успех. Наряду с лекарствами используют хирургические методы — операции на сосудах сердца, позволяющие восстанавливать проходимость артерий и улучшать кровоснабжение сердца. Это прежде всего операции аортокоронарного шунтирования и балонная дилатация артерий. Суть операции аортокоронарного шунтирования заключается в том, что между артерией, в которой имеются атеросклеротические изменения, и аортой создают дополнительный путь — шунт. Такой своеобразный мостик формируют из участка подкожной вены бедра больного, лучевой артерии, внутренней грудной артерии. В результате кровь в артерию сердца поступает прямо из аорты в обход атеро-склеротической бляшки, препятствующей нормальному кровотоку. Шунтов может быть несколько — все зависит от числа пораженных артерий. Хирургические методы широко применяют, начиная с начала 70-х годов. Между прочим, впервые в мире подобная операция была выполнена в нашем городе хирургом В.И. Колесовым в 1964 году. В настоящее время в США ежегодно производят сотни тысяч таких операций. Мы, конечно, значительно отстаем. Однако аортокоронарное шунтирование производится и в нашей стране, и в нашем городе в нескольких кардиохирургических центрах: городской кардиохирургический центр (больница №2),Санкт-Петербургский медицинский университет, НИИ кардиологии, Военно-медицинская академия и областная больница. Накопленный во всем мире опыт данных операций свидетельствует о том, что в течение первых лет после хирургического лечения стенокардия полностью исчезает у 85 % больных, значительно облегчается еще у 10 %. В последующем благоприятный эффект может снижаться, и приступы возобновляются. Если поражены три основных артерии сердца, участвующие в его кровоснабжении, то операции аортокоронарного шунтирования существенно снижают риск смерти.
Помимо указанных операций, в последние годы используют и менее травматичные методы хирургического лечения, в частности, балонную дилатацию сосудов (другое название — ангиопластика коронарных артерий). При этой операции атеросклеротическую бляшку раздавливают специальным баллончиком, который вводят в артерию сердца под рентгенологическим контролем без вскрытия грудной клетки и без использования аппарата искусственного кровообращения. Ангиопластику нередко сочетают со стентированием: после расширения сосуда баллоном на место бывшей бляшки устанавливают стент — специальное устройство, которое как пружинка расправляется внутри сосуда и препятствует его сужению. Данные операции тоже достаточно эффективны при стенокардии, для них, как и для операций аортокоронарного шунтирования, имеются определенные показания и противопоказания.
Для решения вопроса о показаниях к операции, а также с диагностической целью больным проводят рентгенологическое обследование сосудов сердца — коронарографию. Это исследование помогает прогнозировать течение болезни, определяет объем операции. Что касается хирургических методов лечения при данном заболевании, то следует добавить, что хирурги не остановились на достигнутом. Разрабатываются новые способы разрушения атеросклеротических бляшек лазером, специальными устройствами типа микродрелей — ротаблаторами и т. д. Появились возможности заглянуть внутрь сердечных сосудов (как при фиброгаст-роскопии — в желудок) и непосредственно глазом оценить состояние артерии, характер бляшки!
Но вернемся на землю. Пока нашей отечественной медицине далеко до таких высот, и тем не менее, диагностика ишемической болезни сердца и у нас проводится на достаточно высоком уровне.
Широко используются нагрузочные тесты, моделирующие физические нагрузки и позволяющие оценить работу сердца при них. Это велоэргометрия, тредмилл — бегущая дорожка.
В последнее время для обследования больных применяют суточное мониторирование (запись с помощью небольшого аппарата, который фиксируется на грудной клетке, электрокардиограммы в течение суток), эхокардиографию, а также совершенно новые методы: магнитнорезонансную томографию, радионуклидные исследования сердца и сосудов, внутрикоронарное ультразвуковое сканирование.
Как вы понимаете, далеко не все указанные методы обследования и лечения являются пока широко доступны. Поэтому самое время подумать о профилактике ишемической болезни сердца, и начать надо с так называемых факторов риска атеросклероза, которые существенно повышают заболеваемость и смертность при данном заболевании. К ним относятся курение, повышение давления, ожирение, малоподвижный образ жизни, неправильное питание, особый тип поведения, отягощенная наследственность по ишемической болезни сердца, сахарный диабет.
При наличии гипертонической болезни риск возникновения ишемической болезни сердца увеличивается в 2-3 раза, поэтому больные с повышенным артериальным давлением должны обязательно лечиться. Это же относится к больным сахарным диабетом, при котором атеросклероз развивается ускоренными темпами.
Вероятность инфаркта миокарда у курящих в 5 раз выше, причем его частота зависит от числа употребляемых сигарет: у выкуривающих в среднем 1-14 сигарет в день относительный риск равен 0,9 по сравнению с некурящими, у курящих 15-24 сигареты этот показатель равен 4,3, а у курящих 35 сигарет в день и больше — 10. Внезапная смерть от ишемической болезни сердца у курящих в 4,5 раза выше, чем у некурящих. На наш взгляд, комментарии к вопросу о вреде курения излишни.
Способствует развитию ишемической болезни сердца и определенное поведение людей. В настоящее время имеются обоснованные данные об отрицательном влиянии сидячего образа жизни, что позволяет рекомендовать регулярные физические тренировки для профилактики инфаркта и стенокардии. Еще в начале XX века было замечено, что типичный больной ишемической болезнью сердца — не слабый невротик, а крепкий и энергичный, проницательный и честолюбивый человек. Впоследствии был выделен особый тип поведения, так называемый тип А, характерный для больных ишемической болезнью сердца. Лица с поведением типа А нетерпеливы и беспокойны, говорят быстро и выразительно, им свойственны живость, настороженность, напряжение лицевых мышц, они часто сцепляют пальцы и переступают ногами, у них постоянное чувство дефицита времени, они склонны к соперничеству, враждебности, агрессивности, часто вынуждены подавлять гнев. Оказалось, что данное поведение является самостоятельным фактором риска ишемической болезни сердца: заболеваемость у таких людей почти в 2 раза выше, чем у лиц с поведением типа Б, для которого указанные особенности не характерны. Возможно ли путем модификации поведения типа А и психологического консультирования снизить риск возникновения ишемической болезни сердца у здоровых? Вероятно, да. Так, например, имеются данные, что у людей, получивших соответствующую психологическую помощь, достоверно реже встречался повторный инфаркт миокарда.
Известно, что к развитию ишемической болезни сердца приводят ожирение, неправильное питание, повышение содержания холестерина в крови. У лиц с ожирением инфаркт миокарда возникает в 3 раза чаще, чем у худощавых. При содержании холестерина 5,2-5,6 ммоль/л (нормальные значения — до 5,2 ммоль/л) риск смерти от ишемической болезни сердца удваивается. И ожирение, и повышение содержания холестерина существенно зависят от питания. Именно путем коррекции питания следует пытаться снизить концентрацию холестерина, массу тела, а значит, и риск болезни.
К слову, атеросклероз и ишемическая болезнь сердца значительно реже встречаются у эскимосов Гренландии и вообще у населения Арктики, чем у жителей Западной Европы. Это связано, в основном, с характером питания. Жители арктического региона потребляют больше белков (основным продуктом питания служит рыба, а не мясо и молоко), меньше углеводов и жиров.
Пожалуй, на вопросах питания следует остановиться подробнее. Прежде всего, необходимо ограничить потребление животных жиров и продуктов, богатых холестерином, так как именно они откладываются в сосудистой стенке в виде атеросклеротических бляшек. Содержание жиров в дневном рационе не должно превышать 70-80 г, причем хорошо, если половина этого количества приходится на долю растительных жиров и низкоэнергетических (пока только импортных) маргаринов. Жиры, между прочим, входят не только в состав масла, сала, сметаны, но и в такие продукты, как хлеб, сдоба, колбаса, сосиски, сыр, творог и др. Поэтому несмотря на ограничение потребления пищи с большим количеством жиров, последние все-таки поступают в организм с другими продуктами.
Холестерин — это враг № 1. Его в избытке содержат мозги (поэтому забудьте о холодце!), яйца, икра осетровых, почки, печень, жирная сельдь, сайра, скумбрия, сардины, палтус, камбала, масло, сметана. Естественно, эти продукты необходимо исключить. Употребление лег ко усвояемых углеводов также приводит к повышению содержания холестерина в крови. Поэтому нельзя увлекаться сладостями, мороженым, шоколадом. Любителей молока не обрадуем. Оказывается, белок молока — казеин — способствует повышению содержания холестерина. В связи с этим творог, сыры, цельное молоко нежелательны. Лучше жидкие кисломолочные продукты.
Белки в рационе ограничивать не следует. Но лучше удовлетворять потребность в них в основном за счет не животных (говядина, рыба, кура и др.), а растительных белков (соя, горох, арахис, пшеница и др.).
Пища должна содержать достаточное количество витаминов и микроэлементов, обладающих антихолестериновым действием. Поэтому в рацион обязательно включают свежие фрукты, овощи, зелень, ягоды.
Очень полезны морские продукты, в состав которых входит йод (морская капуста, морской гребешок, мидии, кальмары, креветки, трепанги). Йод способствует разрушению холестерина.
При ишемической болезни сердца ни в коем случае нельзя переедать. Ожирение не только изменяет обмен веществ в сторону увеличения содержания холестерина, но и приводит к повышению нагрузки на сердце. Кстати, у некоторых больных после обильной еды возникают приступы стенокардии. Таким образом, питание может как способствовать развитию, так и быть лечебным фактором при ишемической болезни сердца. Выбирайте то, что вам нравится! При неэффективности диетического лечения для снижения содержания холестерина в крови используют такие лекарства, как липостабил, ловастатин, мевакор, закор (так называемая группа статинов), а также клофибрат, холестирамин, никотиновая кислота. Лечение данными средствами проводят постоянно, под врачебным контролем, так как длительный прием препаратов редко, но может привести к развитию побочных эффектов.
Особенно популярны в настоящее время в Америке и Европе— статины. Они назначаются больным стенокардией и перенесшим инфаркт миокарда даже при нормальном уровне холестерина, не говоря уж о высоких значениях последнего. Как показали результаты многоцентровых, многолетних исследований, эти лекарства существенно снижают риск повторных инфарктов, улучшают выживаемость больных при ишемической болезни сердца. Они не только снижают уровень атерогенных ЛИ) гидов, предотвращая образование новых бляшек, но и влияют на уже существующие бляшки. Однако, данные средства имеют серьезный недостаток — они довольно дороги. Поэтому если у вас нет таких возможностей — рекомендуем начинать профилактические мероприятия с диеты и изменения образа жизни. Народная медицина рекомендует при атеросклерозе использовать следующие средства. Шалфей — 90 г свежего шалфея, 800 мл водки и 400 мл воды настоять 40 дней на свету в закрытой стеклянной посуде. Принимать по 1 столовой ложке пополам с водой утром, перед едой.
Чеснок — 300 г вымытого и очищенного чеснока положить в поллитровую бутылку и залить спиртом. Настаивать в течении 3 недель и принимать по 20 капель ежедневно в половине стакана молока.
Есть и другой рецепт: очистить чеснок и дважды пропустить через мясорубку, 200 г полученной массы смешать с 200 г спирта. Плотно закупорить и держать 2 дня. Принимать по 20 капель ежедневно перед едой с молоком. Такой курс обязательно проводится раз в 2 года.
Лук — сок лука смешать с медом в соотношении 1:1, принимать 2 раза в день по 1 столовой ложке.
Клевер и кипрей — смесь клевера и кипрея со стеблями в одинаковых пропорциях заваривают, как чай и пьют в течение дня. Кстати, это средство также улучшает сон.
Вереск—I столовую ложку измельченного вереска залить 500 мл кипящей воды и кипятить на слабом огне 15 мин. Настоять, укутав емкость, в течение 2-3 ч, процедить. Пить в течение дня, как чай, без дозировки.
Отзывы о лечении в Израиле на сайте expressmedical.ru.
Ишемическая болезнь сердца. Лечение
Врачи долго пытались найти способ борьбы с ишемической болезнью сердца (ИБС). Для этого разрабатывались лекарства, позволяющие расширять суженные сердечные артерии. Но и до настоящего времени не существует методов, позволяющих повернуть развитие ИБС в обратную сторону, излечение от нее не удалось еще никому. При своевременном и активном начале лечения можно лишь притормозить развитие болезни и реально увеличить продолжительность и качество жизни.
При лечении необходим регулярный контакт больного с участковым врачом. Важно помнить о пользе назначаемых препаратов для улучшения прогноза. Пытаясь повлиять на прогноз жизни больных с помощью медикаментов, врач должен быть уверен, что предписываемые им лекарства действительно принимаются больным, причем в нужных дозах и по рекомендуемой схеме лечения. Самовольство в таких случаях чревато либо повторным инфарктом миокарда, либо усугублением стенокардии.
Источник: heal-cardio.ru
Какие нужно принимать препараты при ишемии сердца?
Ишемическая болезнь сердца не имеет точного определения, ведь сюда относится целая группа заболеваний, таких как коронарокардиосклероз, стенокардия и инфаркт миокарда. Все это связано с потребностью сердца в кислороде, с его непосредственным поступлением. Эта «грудная жаба» и есть заболевание сердечной мышцы. Возникает это вследствие дисфункции артерий, питающих сердце.
От ИБС быстро не избавиться, она требует длительного и серьезного лечения. Лекарства применять необходимо будет в течение всей оставшейся жизни. А вот выбор препаратов зависит от тяжести заболевания и наличия других сопутствующих болезней у человека. Лекарства подбираются индивидуально, это делает лечащий врач.
Если человек чувствует боль в груди и за грудной частью, одышку, недомогание, учащенное сердцебиение, непонятный для человека и беспричинный страх и беспокойство, то это уже может свидетельствовать о серьезном заболевании, при этом просто необходимо немедленно посетить доктора.
Целей лечения очень много, но можно выделить основные:
- снизить болевые ощущения у пациента;
- устранить закупорку артерий и вен сердца;
- снизить возможность инфаркта;
- снизить риск смерти.
Начинать лечение при любом варианте ИБС необходимо с изменения рациона. Иногда и этого бывает достаточно для видимых улучшений. Требуется выполнять все необходимые упражнения лечебной физкультуры, главное — это слушать врача.
Заметное улучшение может наступить после принятия лекарственных средств, выполнения специальных упражнений, а иногда оно возможно только после хирургического вмешательства. Метод лечения назначает врач.
Лечение при ишемии сердца в первую очередь направлено на приведение в нормальное состояние кровотока в коронарных артериях.
Необходимо искоренить или хотя бы уменьшить образования, препятствующие поступлению кислорода и важных микроэлементов к сердечной мышце. В зависимости от состояния коронарных артерий и, конечно же, сосудов доктор может при назначении лечения выбрать только медикаменты.
Терапия при ишемии предусматривает:
- Средства, обладающие антиагрегантным эффектом. Аспирин пить лучше по четвертинке или половинке таблетки, это усилит эффект лечения. Принимают его в основном вечером, перед сном, после приема пищи. Лечение проходит длительно, а иногда пожизненно. Аспирин уменьшает вероятность инфаркта миокарда минимум на 35%. Главное — помнить, что есть противопоказания. Например, при язвенной болезни, так как возможно желудочное кровотечение, если у человека повышенная кровоточивость; а еще при запущенных патологиях почек, печени и индивидуальной непереносимости.
- Диуретики. Это тиазидные (Гипотиазид, Индапамид), петлевые (фуросемид). Лечение этими средствами необходимо для уменьшения нагрузки на миокард, так как препараты выводят лишнюю жидкость из организма.
- Антикоагулянты. Такие препараты назначаются при лечении тромбоза. Лекарство используют совместно с аспирином, в дозах, способствующих предотвращению тромботических осложнении.
- Бета-адреноблокаторы. Это медикаменты, которые уменьшают частоту сердечных сокращений миокарда, то есть миокард получает необходимый объем кислорода. Главное — запомнить, что эти средства не принимаются при хронических патологиях легких, при легочной недостаточности и при бронхиальной астме.
- Статины и фибраторы. Это Ловастатин, Фенофибрат, Симвастатин, Розувастатин, Аторвастатин. Они предназначены для понижения холестерина в крови. Уровень холестерина в крови у больных в 2 раза выше, чем у человека здорового.
- Нитраты: нитроглицерин и изосорбида мононитрат. Помогают при купировании приступа стенокардии. Способны расширить сосуды, и за короткий срок можно получить положительный результат. Но стоит помнить, что при гипотонии применять их противопоказано. Побочные эффекты: головная боль и низкое артериальное давление.
- Обезболивающие. В устранении болевых ощущений может помочь как валидол, так и специальные медикаменты с антиангинальным действием (нитроглицерин). Но для продолжительной терапии необходимы пролонгированные медикаменты разных видов, таких как мазь, различные пластинки и даже пластырь. Аэрозольные формы антиангинальных препаратов дадут хороший и быстрый эффект.
- Лечение сопутствующих болезней. При сахарном диабете назначаются таблетки и уколы, которые способствуют нормализации концентрации глюкозы в крови. При заболевании щитовидной железы нужен только постоянный прием лекарств для заместительной терапии. При излишней массе тела необходимо держать диету и делать специальную лечебную гимнастику. Если не придерживаться советов врача и не употреблять специальные медикаменты от сопутствующих заболеваний, положительного эффекта добиться невозможно.
- Восстановление проходимости сосудов. Чаще всего применяется аортокоронарное шунтирование. А вот лекарства надо принимать только по назначению доктора и только в тех пропорциях, которые он прописал.
К немедикаментозным методам лечения можно отнести следующие:
- Гирудотерапия. При таком виде лечения используют слюну пиявок, именно она лежит в основе лечения, так как имеет антиагрегантные свойства.
- Метод ударно-волновой терапии. В данном случае происходит напряжение для сдвига сосудистой стенки с помощью ударных волн низкой мощности.
- Использование стволовых клеток. Стволовые клетки обладают способностью дифференцироваться в недостающие клетки миокарда. Такой метод лечения является перспективным.
- Квантовая терапия. Лечение проходит путем воздействия лазерного излучения. Эффективность пока не доказана.
Бывают случаи, когда только хирургическое вмешательство может помочь больному. После операции заблокированная артерия очищается.
Существует несколько видов операции.
- Коронарное шунтирование. При таком вмешательстве коронарные сосуды соединяются с внешними. Соединение делают там, где сосуды не повреждены.
- Аортокоронарное шунтирование. При таком виде операции аорту скрепляют с коронарной артерией.
- Баллонная дилатация сосудов. В коронарные сосуды вводят специальные баллоны с веществом. Баллон расширяет их до необходимого размера. Вводят баллон в коронарный сосуд через крупную артерию с использованием манипулятора.
- Эндоваскулярная коронароангиопластика. Баллонная ангиопластика и стентирование. Операция делается под местным наркозом, контролирует ее рентгеновский аппарат.
К народным методам относят фитотерапию и лечение травами и сборами. Рассмотрим несколько вариантов первого метода. Их множество, на любой вкус и карман. Но стоит помнить, что это все помощники при лечении, а не отдельно существующий метод.
- Листва мелиссы (20 г), ягоды тмина (15 г), трава барвинка (15 г), корень валерианы (20 г), цветки боярышника (25 г). Все ингредиенты смешать. Взять 1 ст. л. смеси трав и залить 200 мл кипятка, настаивать 4 часа, затем процедить. Пить отвар нужно утром и вечером по 1 стакану.
- Смешать мед и натертый хрен в количестве 1 ч. л. каждого ингредиента. Состав принимать утром, за 1-2 часа до завтрака. Запивать водой. Делать лучше на один раз. Принимать около 60 дней.
- Хорошо помогает употребление натощак смеси из 2-3 взбитых яичных белков с 2-3 ч. л. сметаны и 1 ч. л. меда. Перемешать перед употреблением. Употреблять по 1 ч. л.
- 20 г листьев земляники залить 200 мл кипятка, кипятить 12 минут, настаивать пару часов, процедить, листья после отжать. Принимать по 1 ст. л. 3-4 раза в день.
- 50 г измельченного чеснока залить 200 мл водки, настаивать в теплом месте 3 дня. Принимать трижды в день по 7-10 капель.
- Листья мать-и-мачехи, плоды укропа огородного в соотношении 1:2, трава желтушника, язычковые цветки подсолнечника — все эти травы измельчить и смешать. Залить 1 л крутого кипятка, перемешать и настаивать в течение 60 минут. Отжать и принимать по полстакана 5-6 раз в день на протяжении 1 месяца.
- 45 г травы любистка лекарственного, 45 г корней кукурузы измельчить и смешать. Залить 1 л кипяченой воды, кипятить 15 минут, перелить в термос и настаивать 50 минут. Процедить, отжать. Принимать по половине стакана трижды в сутки, через полчаса после приема пищи. 3 курса по 7 дней с промежутком в 5 дней.
- 1 часть слоевищ ламинарии сахаристой, по 2 части кукурузных рылец, травы хвоща полевого, травы росянки — компоненты измельчить, перемешать. 3 ст. л. полученного сбора поместить в эмалированную посуду, залить 1 л кипятка. Поставить на водяную баню и довести до кипения. Кипятить на протяжении 5 минут. Перелить в термос, настаивать 60 минут. Полученный настой процедить, сырье отжать. Принимать по половине стакана 6 раз в сутки после приема пищи, в течение 14 дней.
- Залить 15 г крапивы (корень) 200 мл кипятка, кипятить на слабом огне 25 минут, настаивать полчаса. Пить по 3 ст. л. трижды в день, за полчаса до трапезы.
- Залить пару горстей звездчатки 1/2 л кипятка и настаивать, предварительно укутав, около 7 часов. Принимать по половине стакана 3-4 раза в день, за 30 минут до еды, в течение 14 дней или целого месяца.
- 1 ст. л. золототысячника залить 0,5 л кипятка и настаивать в теплом месте в течение 60 минут. Применять за полчаса до еды, в течение 2-3 недель.
Дома необходимо тоже помогать себе в лечении ишемии сердца. Для начала нужно организовать правильное питание: употреблять каждый день по 100 г творога, ягоды калины с косточками, мускатный орех с молоком. Есть еще хороший метод: залить зерна овса (если есть) водой в соотношении 1 к 10, настаивать целый день; после того как настоялось, требуется процедить; пить жидкость по 100 г 2-3 раза в день. Главное — употреблять перед едой. Применение кардамона в различных блюдах будет нелишним. И напоследок, употреблять нужно продукты питания, которые богаты магнием и калием.
Очень важно не только питание, но и другие моменты, такие как:
- полноценный ночной сон;
- обтирание и обливание прохладной водой или даже снегом;
- полный отказ от сигарет, даже пассивного курения;
- полный отказ или хотя бы уменьшение количества алкогольных напитков.
Источник: tonometra.net
 NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.
NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.






