Атриовентрикулярная блокада 1, 2, 3 степени у ребенка
Атриовентрикулярная (АВ) блокада у детей может возникать по причине инфекционных заболеваний, оперативного вмешательства, токсических поражений (в том числе из-за бесконтрольного употребления медикаментозных средств). AV блокада у детей может быть выявлена в ходе снятия электрокардиограммы (ЭКГ) сердца, суточного холтеровского мониторирования.
АВ блокада сердца у детей (мальчиков и девочек) может быть врожденной – встречается крайне редко, примерно в 1 случае на 22 000 новорожденных. Частота развития АВ блокад после хирургических вмешательств по коррекции врожденных пороков сердца достигает 1 – 17% в зависимости от типа вмешательства и вида исправляемого порока. Если вашей дочери или сыну в ходе ЭКГ сделали диагноз АВ блокада, то следует сделать холтер (пройти суточное холтеровское мониторирование).
Патогенез АВ блокады у детей сводится к задержке проведения электрического импульса от предсердия к желудочку вплоть до пропуска сокращения. Причиной возникновения и развития заболевания может быть нарушение регуляции деятельности АВ узла со стороны вегетативной нервной системы или со структурными изменениям в проводящей системе сердца.
Блокада правой ножки пучка Гиса считается нормой для детей, в ночное время у 5% маленьких детей и 15% детей старшей возрастной группы может ночью наблюдаться увеличение интервала P – Q в ночное время. АВ блокада 1 степени у детей встречается в 0,6 – 8% случаев и считается (если нет пропусков сокращений желудочка, ударов) вариантом нормы.
Врожденные полные АВ блокады у новорождённых детей встречаются крайне редко – в среднем в одном случае из 22 000 (от 15 000 до 25 000). Изолированная врожденная AV блокада у новорожденных детей может наблюдаться в случае повреждения атриовентрикулярного узла ребенка материнскими антителами класса анти-SSA/Ro анти-SSB/La, направленными к внутриклеточным растворимым рибонуклеопротеидным комплексам 48-KD SSB/La, 52-KD SSA/Ro, и 60-KD SSA/Ro (источник: http://pedklin.ru/images/uploads/pages/Clinic_rec_(2).pdf). Также на развитие заболевания могут повлиять хромосомные и генетические отклонения: синдром Холта-Орама (Holt-Oram), 18-p синдром, синдром Кернса-Сейра (Kearns-Sayre), болезнь Фабри, гликогеноз II и V типа, мукополисахаридоз I H, I H/S и II типа, синдром удлинённого интервала QT.
Преходящие, или транзиторные АВ блокады у ребенка могут проходить самостоятельно. AV блокада 1 степени у детей (как и у взрослых) не требует специального лечения – ни медикаментозного, ни путем установки кардиостимулятора. Если максимальная пауза ритма при холтеровском мониторировании при АВ блокаде у ребенка менее 1,85 секунд, то лечения также не требуется. AV блокада 1 степени по причине вегетососудистой дистонии с ваготонией сама не уйдет, но требует лечения причины (часто это текущий воспалительный процесс в области атриовентрикулярного соединения). Также заболевание может быть врожденным – наследуемым генетически.
Транзиторная АВ блокада 1 степени у ребенка считается нормой для молодых людей, не требует лечения и может пройти с возрастом. Лечение назначается только в случае наличия сопутствующих проблем в работе сердца. Если нарушение носит функциональный характер, то прогноз обычно благоприятный – АВ блокада пройдет с возрастом, заболевание не имеет тенденции к развитию, а рецидивов не случается.
Определить, является ли полная АВ блокада у ребенка врожденной или нет, можно только в ходе медицинского исследования. Так, изолированная врожденная AV блокада может быть следствием повреждения ткани АВ узла плода материнскими антителами класса анти-SSA/Ro анти-SSB/L, а приобретенная – в ходе хирургической коррекции врожденных пороков сердца, нейромышечных и инфекционных заболеваний. К врожденным блокадам ведут генетические и хромосомные болезни.
Преходящие (транзиторные) АВ-блокады 1 степени, как правило, не опасны. Изолированная полная врожденная AV Блокада, увы, имеет негативный прогноз – в перспективе она ведет к растяжению камер сердца, замедлению кровообращения, ухудшению питания миокарда и прочих тканей организма. В результате ребенок может отставать в физическом и психическом развитии. Прогноз по приобретённой преходящей атриовентрикулярной блокаде для ребенка – приступы потери сознания с судорогами, цианозом, отсутствием пульса.
АВ блокада 1 ст. у детей в острой (транзиторной, преходящей) форме может продолжаться всего несколько секунд, а сам диагноз ставится по пограничным значениям PQ интервала. Причины для беспокойства есть только при AV блокаде 1 степени с пропуском ударов – в этом случае необходимо делать холтеровское мониторирование. У новорожденных нормальная частота сердечного ритма колеблется от 140 до 170 ударов в минуту, дополнительное наблюдение (диагностика) требуется при снижении ЧСС до 100 ударов. Причиной брадикардии может быть AV блокада.
Атриовентрикулярная блокада 1 степени у детей выявляется, как правило, на ЭКГ в 0,6 – 8% случаев, на холтере – в 10 – 20%. АВ блокада 1 ст. у ребенка, занимающегося спортом, более вероятна (у тренированных спортсменов частота обнаружения этого нарушения в сердечном ритме составляет 8 – 9%). Лечение АВ блокад 1 степени у детей в большинстве случаев не требуется, необходимо только наблюдение. Занятия спортом, как правило, не запрещены.
АВ блокада 1 ст. у детей может проявиться до года, в возрасте 3, 6, 8, 11, 12 лет… Следует обратить особое внимание на здоровье малыша, если проявляются такие клинические признаки как синеватая или очень бледная кожа, обильное потовыделение, младенец не берет грудь или сосет очень слабо. Транзиторная АВ блокада 1 степени (всегда неполная) считается вариантом нормы для ребенка в большинстве случаев.
AV блокада 2 степени типов Мобитц 1 и Мобитц 2 у детей
АВ блокады 1 и 2 степени у детей выявляются на ЭКГ или холтере, зачастую не имеют клинических признаков и не требуют специального лечения. Их критериями являются удлинение интервала PQ, однако при AV блокаде 2 степени у ребенка могут случатся пропуски сокращений желудочков, что представляет потенциальную опасность для здоровья и жизни. В отличии от АВ блокады первой степени у второй есть клинические признаки: повышенная утомляемость, головокружения, падение в обмороки (потри сознания).
АВ блокада 2 ст. у ребенка может быть следствием патологической ваготонии, токсических поражений сердца (следствие употребления препаратов наперстянки, бета-блокаторов, блокаторов кальциевых каналов), аутоиммунного поражения проводящих систем сердца с развитием кардиосклероза. AV блокада 2 ст. у детей может возникнуть после операции на сердце или быть следствием аномалии развития проводящей системы. АВ блокада 2 степени после операции у ребенка может возникнуть при исправлении дефектов межжелудочковой перегородки, транспозиции магистральных сосудов и в раде других случаев.
AV блокада 2 степени у новорожденных (врожденная) может стать следствием аутоиммунного конфликта или структурного дефекта в развитии. АВ блокада 2 ст. у новорожденных чаще имеет своей причиной именно аутоиммунный конфликт (70% случаев). АВ блокада II степени тип Мобиц I в 70% случаев вызывается замедлением проводимости в AV узле и в 30% — в системе пучка Гиса, АВ блокада II степени тип Мобиц II ограничивается системой Гиса-Пуркинье и имеет тенденцию к прогрессу в полную атриовентрикулярную блокады и приступам Морганьи-Адамса-Стокса.
Если ребенку поставили диагноз АВ блокада 2 степени, следует регулярно наблюдаться у специалиста – кардиолога. Заболевание опасно возможными обмороками, слабостью, повышенной утомляемостью, а типа Мобитц II – переходом в полную блокаду (лечится установкой искусственного водителя ритма сердца, ИВР). АВ блокады 1 и 2 ст. могут трансформироваться в полные блокады у детей с ограниченной или структурной патологией сердца.
Инвалидность положена при частичной или полной утрате трудоспособности – ее почти никогда не дают даже при установке кардиостимулятора (за исключением случаев полной зависимости от прибора). Едва ли ребенку будет дана инвалидность при АВ блокаде 2 степени, хотя в армию его не возьмут.
Полная АВ блокада у ребенка может быть врожденной и приобретенной. Как правило, нарушение проводимости локализуется в АВ узле (16 – 25% случаев), пучке Гиса (14 – 20%), ножках пучка Гиса (56 – 68%). Врожденная АВ блокада 3 степени у детей обусловлена наличием антител класса анти- 48 kD SS-B/La, анти- 52 kD SS-A/Ro, и анти-60 kD SS-A/Ro у матерей – после прохождения плаценты они реагируют с L типами кальциевых каналов, замедляя атриовентрикулярную проводимость (развивается АВ блокада I степени). Деятельное воздействие антител приводит к воспалительной реакции в сердце плода, что ведет к необратимому поведению.
Врожденная АВ блокада 3 степени у ребенка может быть диагностирована еще до рождения (на 16 неделе гестации (беременности). Носительство антител есть у 1% женщин, однако вероятность рождения ребенка с полной AV блокадой гораздо ниже. Установлено, что вынашивание плода в зимний период, низкий уровень витамина D у матери и повышенная инфицированность повышают вероятность рождения с АВ блокадой 3 степени.
Приобретенная АВ блокада 3 степени у детей проявляется в обмороках, головокружении, слабости, повышенной утомляемости. Лечение АВ блокады III ст. у детей такое же ,как и у взрослых – установкой кардиостимулятора.
Источник: ivr-lv.ru
Надежда 28.03.2013 12:37
Добрый день!подскажите пожалуйста,моей дочке сделали ЭКГ сердца, сказали есть блокада,не знают какая врожденная или приобретенная.а назначили кудесан, аспаркам, режим дня соблюдать, витамины комплексные. а я прочитала, что аспаркам противопоказан при блокаде, что делать?спасибо!
Блокады разные бывают.
Если найдена блокада правой ножки пучка Гиса — для детей это норма.
В других случаях препараты при блокадах тоже не работают, так что нечего грузить ребенка всякой ерундой.
Если это блокады с пропуском ударов — нужно делать холтер на предмет оценки максимальной паузы ритма.
Доказательной базы по карнитину в кардиологии нет.
Незакрытое ОО у годовалых — это вообще норма, зачем лезть с препаратами в нормальный детский организм?
Марфа 19.02.2013 12:09
Добрый день! В 1 год делали дочери ЭКГ. Результаты следующие:
Частота ритма 125, угол А +66 град.
Ритм синусовый, неполная блокада правой ветви п.Гиса, снижение сегмента ST, изменение зубца Т, возможна ишемия передней стенки. Заключение: ритм синусовый, ЭОС положение ближе к полувертикальному. AV-блокада I степени (интервал PQ=0.15), неполное БПНПГ, З.Т.- в V4 отведении двухразный, Контроль ЭКГ с длит.записью, консультация кардиолога. Насколько всё это серьезно? К кардиологу только записались. Узи в 1 месяц показало открытое овальное окно, нам сказали-это нормально.Очень переживаю
Ерунда все это, ЭКГ у детей — очень своеобразная вещь. Похоже, «взрослый» функционалист или компьютер смотрел. Отрицательный и двухфазный Т и блокада правой ножки у детей — абсолютная норма. Ишемию годовалому ребенку впаяли, молодцы.
Забудьте, до кардиолога дойдите, коли записались, но волноваться не о чем. Если ребенок дожил до года — это уже очень мощный факт, подтверждающий отсутствие тяжелой патологии.
А незакрытое окно и у взрослых бывает, никак себя не проявляя.
Вера 09.02.2013 22:05
УВАЖАЕМЫЙ СЕРГЕЙ ВАЛЕРЬЕВИЧ! ОЧЕНЬ НАДЕЮСЬ НА ВАШ ОТВЕТ.МОЕЙ ДОЧЕНЬКЕ 12 ЛЕТ .ЕЙ ДЕЛАЛИ ХОЛТЕР.ЗАКЛЮЧЕНИЕ ХОЛТЕРА-СИНУСОВЫЙ РИТМ.СИНУСОВАЯ ТАХИКАРДИЯ.-ЧСС-90-135.ПРИ МИНИМАЛЬНОЙ ФИЗ.НАГРУЗКЕ-ЧСС -166.СРЕДНЕСУТОЧНАЯ 102УД.МИН.ЕДИНИЧНАЯ ВЕНТРИКУЛЯРНАЯ ЭКСТРАСИСТОЛИЯ.ОТМЕЧАЕТСЯ ПРЕХОДЯЩАЯ НЕСПИЦЕФИЧЕСКАЯ ИНВЕРСИЯ Т ВО ВРЕМЯ НОЧНОГО СНА..УРОВЕНЬ РИСКА СРЕДНИЙ.ВРАЧ НЕ ОБЬЯСНИЛА КАК ОПАСЕН ДИАГНОЗ.КАКИЕ ПРОГНОЗЫ?ЧТО ДЕЛАТЬ?ЭТО ЗНАЧИТ ВСЮ ЖИЗНЬ РИСК ?ЭТО ЛЕЧИТСЯ?ПОЖАЛУСТА ОТВЕТЬТЕ!ЗАРАНЕЕ СПАСИБО.НАЗНАЧИЛИ АСПАРКАМ ПО 1 Т.3 РАЗА.,br />
Ничего в Вашем холтере нет. Единственное отклонение от нормы — превышение среднесуточного пульса на 6 единиц (возрастная норма — 85-96, у вас 102). Это совершенно незначительное отклонение. Магний действительно неплохо принимать милиграммов 200 в сутки, только аспаркам — один из самых неудачных препаратов. Почитайте статью о магнии на моем сайте и зайдите по ссылке на страницу магния на аналоги-лекарств.рф, подберите препарат поприличнее.
Людмила 09.01.2013 19:50
Здраствуйте. Моему сыну 14 лет, после УЗи сердца поставили диагноз — пролапс митрального клапана 1ст. дополнительная хорда левого желудочка. После лечения больше года (принимали постояноо Быцилин 1000000№5 ) сделали повторно УЗИ сердца — диагноз остался тотже еще и тахикардия. Что нам делать, возможно другое лечение? Спасибо.
Даже достоверный пролапс МК (а 9 из 10 пролапсов в России ставятся неправомочно) волнует только профессиональных спортсменов. Дополнительная хорда вообще никого не колышет.
Марина 13.12.2012 16:03
Помогите, пожалуйста, разобраться в следующей ситуации.
Моему ребенку 8 лет. С рождения пролапс митрального клапана 1 степени.
По данным УЗИ- кроме ПМК 1 степени никаких отклонений нет.
Недавно проводили обследование – Холтер мониторинг.
На протяжении всего исследования на фоне постоянного синусового ритма зарегистрировано 1366 желудочковых экстрасистол с эпизодами аллоритмии по типу бигеминии (циклы бигеминии 81), тригеминии, квадригеминии. Экстрасистолы регистрируются преимущественно в активное время суток.
Эпизоды преходящей АВ блокады 1 степени – в ночное время суток. 1 эпизод СА блокады 2 степени.
Средне дневной ЧСС- 99 ударов в минуту, средненочной ЧСС – 70, средне суточный ЧСС- 88, что соответствует возрастной норме.
В активное время суток регистрируется адекватная ЧСС на физическую нагрузку.
Ритм синусовый регулярный.
В состоянии покоя, отдыха и во время сна регистрируется выраженная дыхательная аритмия. Ночью эпизоды брадиаритмии (мин. ЧСС 47). Пробежки ускоренного синусового ритма с ЧСС 99-107 ударов в минуту. 138 пауз ритма, продолжительностью более 1,3 сек. Максимальная пауза 1,42 сек. Паузы обусловлены брадиаритмией.
Ребенок чувствует себя хорошо, жалоб нет. Девочка очень эмоционально переживает за все. В настоящее время лечим нервный тик ( моргает глазками). Ранее занималась большим теннисом. Сейчас перестали, т к не знаем можно или нет.
Очень хотелось бы узнать Ваше мнение по поводу Холтер отчета. Наш кардиолог направила нас на сдачу анализа на миокардит. Сдали. Миокардита нет. Кардиолог назначила нам панангин. До этого назначили полгода пить магнерот по 1 т 2 раза в день.
Заранее большое спасибо.
Подскажите, пожалуйста, когда нам необходимо провести следующий Холтер мониторинг? Последний Холтер был в ноябре, результаты которого приведены выше.
Скажите пожалуйста, на сколько все это серьезно? Может ли это само пройти с возрастом?
Волноваться особо не о чем, заниматься можно. Теперь по пунктам.
9 из 10 пролапсов в России ставятся неверно. Нужны 3 признака: провисание створки в парастернальной, четырехкамерной (обязательно) проекциях и регургитация минимум 2 степени. Почитайте заключение, я думаю, диагноз ПМК рассосется. А если не рассосется, то волнует это только профессиональных спортсменов и только по заключению спортивного врача.
Все брадиаритмии (урежения пульса) оцениваются на Холтере по так называемой максимальной паузе ритма, которая у детей не должна быть больше 1,85сек. Она у Вас и не больше (1,42). Таким образом, Ваши единичные АВ- и СА-блокады полная ерунда. Дыхательная аритмия — это норма (на вдохе пульс реже, на выдохе — чаще).
Насчет экстрасистол. Если в заключении холтера есть картинка с надписью «желудочковая экстрасистола», отсканируйте и вышлите мне на почту (раздел «Контакты»). Уже неоднократно приходилось видеть, как безобиднейшие суправентрикулярные ЭС принимали за желудочковые.
Насчет занятий теннисом — если девочка чувствует себя во время них нормально, занимайтесь.
Насчет лечения — против магния не возражаю, только препаратик бы помощнее (например, МагнеВ6ФОРТЕ в голубой упаковке по 1 т 2 раза в сутки. И Омакор 1 капс/сут или Витрум кардио омега3 2капс/сут добавить бы, больше ничего не нужно.
После месяца приема лечения можно перемониториться для оценки динамики.
Александр 22.11.2012 17:00
Доброго времени суток!
Забрали результат ЭКГ ребенка (проводили в садике)
Расскажите что это означает и страшно ли это в в дальнейшем:
Ритм синусовый нерегулярный ЧСС 130-89. Резкое отклонение электрической оси сердца влево. Блокада правой ножки п. Гиса. Гипертрофия правого желудочка.
ЭКГ у детей — достаточно скромная методика, так что никаких выводов делать не нужно. Тот простой факт, что ребенок замечательно дожил до 6.5 лет, уже говорит об отсутствии тяжелых проблем. В плановом порядке пройдите ЭхоКГ, не думаю, что там будет что-то плохое. Заключение по Эхо можете скинуть мне, если Вам ничего не скажут на словах.
Алина 21.11.2012 10:56
Здравствуйте! Я к вам уже обращалась по поводу того, что на экг у сына 4 месяца была перегрузка обоих желудочков. Мы сделали эхокг, но врач который делал ничего не сказал. Посмотрите нет ли паталогий и правильно ли поставлен диагноз? Ссылка на узи сердца:
Предсердно-желудочковая блокада у ребенка
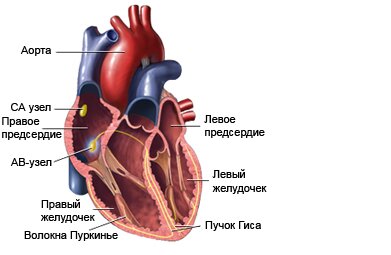
Heart Block — Child (Atrioventricular [AV] Block — Child)
Сердце состоит из четырех камер: двух верхних камер (предсердия) и двух нижних камер (желудочков). Синоатриальный (СА) узел, расположенный в верхней части правого предсердия, вырабатывает электрические сигналы, которые посылаются в атриовентрикулярный (АВ) узел. АВ узел посылает сигналы для сокращения в желудочки, которые являются основными насосными камерами сердца. Когда сердце работает нормально, электрические сигналы передаются плавно из предсердий в желудочки, вызывая ритмические сокращения мышц, которые перекачивают кровь к другим частям тела.
Блокада сердца возникает, когда электрические сигналы не проходят через АВ узел. Блокада сердца не означает, что кровь, выходящая из сердца, блокируется. Это значит, электрические сигналы, управляющие работой сердца, передаются неправильно, что может привести к замедленному сердцебиению.
Есть три типа блокады сердца:
- Первая степень блокады — это легкая форма блокады сердца. В этом случае электрические сигналы передаются медленнее, чем обычно, но все-таки достигают желудочков. Обычно при этом нет никаких симптомов, а сердцебиение и ритм находятся в норме;
- Вторая степень блокады сердца — означает, что некоторые сигналы не доходят до желудочков. Это приводит к пониженному сердцебиению;
- Третья степень, или полная блокада — это самый серьезный тип блокады сердца. В этом состоянии управляющие сигналы не в состоянии достигнуть желудочков. Желудочки компенсируют отсутствие сигналов самостоятельно, но они не в состоянии полностью выполнять эту функцию, и у больных наблюдается значительное понижение сердцебиения.
Причины предсердно-желудочковой блокады у ребенка
Причины блокады сердца у детей могут включать:
- Порок сердца наследуется от родителей;
- Прием некоторых лекарств;
- Последствия операции;
- Инфекция, например такая как болезнь Лайма;
- Волчанка у матери.
Симптомы предсердно-желудочковой блокады у ребенка
Приведенные симптомы могут быть вызваны другими серьезными заболеваниями. При их появлении необходимо обратиться к врачу.
- Головокружение;
- Обморок;
- Боль в груди;
- Одышка;
- Сердцебиение;
- Медленное сердцебиение;
- Слабость и усталость.
Нужно знать, что ребенок может чувствовать эти симптомы, но не сможет рассказать или описать их. Ребенок также может вообще не иметь никаких симптомов.
Диагностика предсердно-желудочковой блокады у ребенка
Врач спрашивает о симптомах, наблюдаемых у ребенка, изучает медицинскую историю и делает физический осмотр. Он может также направить ребенка к кардиологу для дальнейшего обследования.
Тесты могут включать в себя следующее:
- Электрокардиограмма (ЭКГ) — тест, который записывает деятельность сердца путем измерения электрического тока, проходящего через сердечную мышцу;
- Эхокардиограмма — тест, который использует высокочастотные звуковые волны (ультразвук), чтобы изучить размеры, форму и движение сердца.
Лечение предсердно-желудочковой блокады у ребенка
Курс лечения зависит от типа блокады сердца. Как правило, лечение не является необходимым для первой степени блокады сердца. Необходимо проконсультироваться с врачом о лучшем методе лечения для ребенка. Лечение может включть установку кардиостимулятора. Он может быть установлен в некоторых случаях второй степени блокады и во всех случаях третьей степени блокады сердца. Кардиостимулятор — устройство, которое генерирует электрические сигналы для стимулирования сокращения сердечной мышцы.
Профилактика предсердно-желудочковой блокады у ребенка
К сожалению, на данный момент нет способов предотвратить блокаду сердца у ребенка.
- Что такое Блокады сердца у детей
- Что провоцирует / Причины Блокад сердца у детей
- Патогенез (что происходит) во время Блокад сердца у детей
- Симптомы Блокад сердца у детей
- Диагностика Блокад сердца у детей
- Лечение Блокад сердца у детей
- Профилактика Блокад сердца у детей
- К каким докторам следует обращаться если у Вас Блокады сердца у детей
Блокады сердца у детей – нарушение, возникающее при плохой работе проводниковых клеток второго и третьего типов, которые ответственны за передачу импульсов по всей проводниковой системе и к сократительному миокарду.
Блокады по локализации :
- синоатриальная
- атриовентикулярная
- внутрижелудочковая
Синотриальная случается на уровне миокарда предсердий. Атриовентикулярная характерна для уровня атреовентикулярного соединения и ствола пучка Гиса. Внутрижелудочковая блокада происходит на уровне ножек и разветвлений пучка Гиса. Проводимость может нарушаться на различных уровнях одновременно, что говорит о распространенном поражении проводящей системы сердца.
Виды блокады по полноте :
При полной появляется полный перерыв прохождения волны возбуждения. А при неполной импульсы проводятся замедленно, или же некоторые из импульсов могут периодически не проходить через участок поражения.
Блокады по отношению к пучку Гиса:
Синотриальная блокада – при которой импульс замедляется или прекращается при проведении от синотриального узла к предсердиям. Виды синотриальной блокады у детей: постоянная, преходящая.
Частичная синотриальная блокада характеризуется тем, что часть импульсов не проходит от СА-узла к предсердиям, что сопровождается периодами асистолии. Если несколько сокращений желудочков случается один из одним, то у ребенка может кружиться голова, возможен и обморок, и сердечное «замирание». При аускультации врач выслушивает временное отсутствие тонов сердца. На ЭКГ видны длительные диастолические паузы, после которых могут появиться выскальзывающие сокращения или ритмы.
Полная синотриальная блокада – состояние, когда до предсердий импульсы не доходят вообще ни в каком количестве.
Атриовентрикулярные блокады – при которых импульсы плохо проводятся через антриовентикулярное соединение. Блокады бывают первой, второй и третьей степени.
I степень можно диагностировать только при помощи ЭКГ. Аускультативные методы не дают результата. Симптомы не проявляются. На ЭКГ видно удлинение интервала P-Q по сравнению с нормой, адекватной возрасту ребенка. Проведение импульсов через участок поражение более медленное, чем должно быть.
II степень атриовентрикулярной блокады делится на два типа. Часть импульсов не проходят к желудочкам от предсердий, потому может иногда возникать асистолия. С помощью аускультации можно определить паузы в ритме сердца, которые возникают периодически.
III степень известна как полная поперечная АВ-блокада. Импульсы к желудочкам от предсердий не проходят совершенно. Гетеротопиый ритм более редкий, чем синусовый. Аускультативно выслушивается замедленный сердечный ритм. Частота сердечных сокращений меньше, чем в норме для детей данного возраста.
Внутрижелудочковые блокады (блокады ножек пучка Гиса)
Могут быть как изолированные блокады, так и сочетания нескольких из них: левой, правой ножек, передней и задней левой ветвей. Диагностировать такой тип блокад сердца у детей можно только при помощи метода ЭКГ. По выраженности они бывают полными и неполными.
Что провоцирует / Причины Блокад сердца у детей:
Синотриальную блокаду часто диагностируют у детей от 7 лет на фоне вегетососудистой дистонии с ваготонией. Атопиновая проба в данном случае покажет положительный результат. Это значит, что блокада снимается введением атропина. Причинами СА-блокады часто бывают миокардиодистрофия или миокардит у детей. Эта блокада может развиваться параллельно с мерцанием предсердий, экстрасистолией, АВ-блокадой.
Синдром слабости синусового узла может иметь синотриальную блокаду как одно из проявлений. Среди причин СА-блокады у детей также отравление некоторыми лекарствами, например, кордароном, хинидином, адреноблокаторами.
Атриовентрикулярная блокада сердца у детей I степени возникает часто по причине вегетососудистой дистонии с ваготонией. Подтверждают это при помощи функциональной пробы с атропином, которая показывает положительный результат. Данная блокада бывает у малыше с текущим воспалительным процессом в области атриовентрикулярного соединения. Атриовентрикулярная блокада I степени может быть даже у совсем маленьких детей – наследуется генетически.
АВ-блокада II степени в большинстве случаев возникает при серьезных поражениях мышцы сердца. Это МКД, миокардит, кардиосклероз, кардиомиопатия. Неполная блокада может становиться полной, а полная – неполной.
Приобретенная полная атриовентрикулярная блокада часто имеет такую причину как миокардит. При формировании склероза она будет стойкой, а при текущем процессе преходящей. Причиной полной поперечной блокады могут быть токсические поражения АВ-узла, что бывает при отравлениях лекарственными препаратами. АВ-блокаду у детей могут спровоцировать опухоли сердца, атеросклероз или сужение сосудов, которые питают атриовентрикулярное соединение.
Причиной внутрижелудочковых блокад сердца у детей может быть текущий миокардит. При МКД и кардиосклерозе, как правило, обнаруживают стойкие блокады ножек пучка Гиса. При ВПС, если не проведена операция, у ребенка могут быть внутрижелудочковые блокады сердца. Они возникают и после проведения сердечных операций. Также причиной внутрижелудочкового типа блокад может быть наследственность.
Патогенез (что происходит) во время Блокад сердца у детей:
Неполная синотриальная блокада очень похожа на отказ СА-узла. На ЭКГ в этих двух случаях фиксируют длинную паузу. Синдром слабости синусового узла может проявляться как отказ СА-узла – он на некоторое время не может генерировать импульсы, потому что нарушено питание.
II тип блокады отличается от первого тем, что на ЭКГ нет последовательного удлинения интервала P-Q. Он или находится в пределах норме по возрасту ребенка, или наблюдается стойкое удлинение. Желудочковые комплексы, как и при I типе блокады, периодически выпадают.
Полная поперечная блокада может быть как приобретенной, так и врожденной. Врожденная бывает, если ребенок перенес поздний врожденный кардит. В таком случае она – следствие постмиокардитического склероза. Изолированная полная врожденная АВ-блокада становится последствием формирования проводниковых клеток атриовентрикулярного узла. Симптомы могут в таком случае не проявляться, разве что редкий пульс. Диагностировать нарушение помогает ЭКГ.
Но далее нарушается ток крови внутри сердца, что приводит к растяжению камер, замедлению общего кровообращения по организму, ухудшению питания миокарда и прочих органов. Результат – отставание ребенка с таким диагнозом не только в физическом, но и в психическом плане. АВ-блокада может иметь такое осложнение как сердечная недостаточность.
Приобретенная преходящая АВ-блокада у детей может проявляться приступами потери сознания, которые проходят с судорогами, отсутствием пульса, цианозом. Такие приступы объясняются временной асистолией в момент переключения желудочков на гетеротопный ритм. Асистолические паузы – это угроза жизни ребенка. Короткие приступы асистолии могут проявляться такими симптомами как головокружение, кратковременный обморок, слабость. Обмороки могут возникать по причине эмоционального стресса или физической перегрузки.
Достоверная АВ-блокада у детей диагностируется только с помощью ЭКГ. Предсердпые зубцы Р и желудочковые комплексы QRST на ЭКГ фиксируются независимо друг от друга. Интервал Р-Р более кроткий, чем Если гетеротоиный пейсмекер находится в желудочках, то будет деформирован желудочковый комплекс.
Для лечения синотриальной блокады обязательно нужно вылечить основную болезнь. При частых обмороках, чтобы уменьшить степень блокады, применяют атропиноподобные препараты. Эффективны беллатамииал и амизил. Тяжелые случаи лечат только в кардиохирургических отделениях по лечению нарушений ритма сердца, применяют электрокардиостимуляцию.
При АВ-блокаде I степени специальное лечение не требуется. Лечат основное заболевание. Нельзя принимать средства, которые замедляют проводимость, к примеру, сердечные гликозиды и калий.
АВ-блокаду II степени у детей лечат в зависимости от того, какая у ребенка основная болезнь. Если это миокардит, то приписывают глюкокортикостероиды. Если это миокардиодистрофия, то необходимы кардиотропные препараты.
При врожденной форме полной АВ-блокады не применяют медикаменты, т.к. они не дают эффекта. Дети должны иметь минимум физических нагрузок. При приступах асистолии и выраженной брадикардии помогает лишь искусственный водитель ритма.
Приступ Морганьиmdash-Адамсаmdash-Стокса можно снять закрытым массажем сердца. Подкожно вводят адреналин, атропин. Применяют временную кардиостимуляцию.
Приобретенная форма полной АВ-блокады на фоне миокардитов лечится при помощи глюкокортикостероидов и кардиотропных средств. Нельзя принимать сердечные гликозиды, калий. Если от медикаментов нет желаемого эффекта, случаются частые обмороки, есть выраженная брадикардия, то врач может назначить искусственный водитель ритма.
Внутрижелудочковые блокады сердца у детей не лечат. Лечат основную болезнь. Миокардит лечат при помощи глюкокортикостероидов, МКД лечат кардиотропными препаратами. При внутрижелудочковых блокадах нужно не нагружать ребенка физически, противопоказаны активные игры, нельзя записывать ребенка в спортсекции и задействовать в сельскохозяйственных работах.
Источник: heal-cardio.ru
Блокада сердца – заболевание, которое возникает из-за нарушения сердечного ритма у ребенка, которое возникает по причине медленного или прекратившегося потока нервных импульсов в проводящей системе сердца.
Импульсы создает синусовая узловая система правого предсердия. Затем сигнал поступает к предсердиям и вынуждает их сокращаться. После чего импульсы достигают желудочка, от которого проводящая система разветвляется к остальным участкам. В изменении этого естественного хода импульсов кроются причины сердечной блокады.
Нарушения способны оформиться во время внутриутробного развития или от наследственности. Если мать во время беременности болела волчанкой, то на ребенке болезнь выражается как осложнение.
Причины недуга иногда лежат в инфекционных заболеваниях, таких как болезнь Лайма. Порой, такое осложнение начинается после оперативного вмешательства, когда у ребенка травмируется сердце. Путем токсических поражений, болезнь могут спровоцировать определенные лекарственные средства.
Развитие сердечной блокады у ребенка специалисты определяют, как патологию, возникшую на почве других заболеваний. Нарушение проводимости сердца может быть следствием: вегетососудистой дистонии, кардиосклероза, кардиомиопатии, ваготонии, миокардита. Практически любое повреждение мышц сердца теоретически способно повлечь нарушения. Среди спортсменов они проявляются от усиленных физических нагрузок.
Симптомы заболевания проводимости сердца могут подойти ко многим другим недугам, поэтому для точной диагностики следует обратиться к докторам. Нарушение проводимости сердца у ребенка выражается головокружением и одышкой. В левой стороне груди возникают боли, появляется синусовая аритмия. Сердцебиение характеризуется нестабильной работой ритма (способно как учащаться, так и замедляться).
Возникает характерная усталость вплоть до обмороков. Ее побудительные причины – физические или психологические перегрузки.
Потери сознания сопровождаются судорогами, цианозом и даже отсутствием пульса. Работа желудочка переключается на гетеротопный режим и наступает временная асистолия. Короткие асистолические паузы как раз и проявляются в виде головокружений и общего низкого энергетического тонуса организма. Длинные асистолические паузы очень опасны и представляют непосредственную угрозу жизни ребенка.
Ток крови в сердечных внутренностях нарушается и это причина растяжения камер. Питание миокарда и остальных органов резко ослабевает. Медленное кровообращение не справляется со снабжением организма в целом. Среди осложнений у ребенка может проявиться сердечная недостаточность.
Болезнь может отразиться не только в отставании на уровне физических возможностей, но и быть препятствием в развитии психики ребенка.
Нарушения проводимости проявляются в различных местах сердца (предсердие, ветви от левой ножки пучка гиса и т.д.). Способ лечения отталкивается от места локализации недуга.
Синотриальная блокада (предсердная) – нервный сигнал замедляется в мышцах предсердия. Проявления предсердной блокады очень похожи на брадикардию, когда диагностируется замедление сердечных сокращений.
Атриовентрикулярная блокада (предсердно-желудочковая) – когда электрический импульс нарушается при прохождении от предсердий к желудочкам в районе предсердно-желудочкового узла. Нарушенная атриовентрикулярная проводимость выражается проблемами ритма. Серьезность нарушения сердечной работы определяется по степени.
Атриовентрикулярная блокада бывает:
- 1 степени – является легкой формой заболевания. Передающие электрические импульсы по мышцам сердца идут медленнее нормы, но в итоге доходят до желудочка. Частотность сердечного ритма остается плавной, а симптоматика либо не проявлена, либо не опасна. Такая атриовентрикулярная блокада подразумевает регулярное наблюдение.
- 2 степени (так называемая неполная блокада) – при ней некоторые импульсы совсем не передаются до желудочков, а сердцебиение пониженного ритма. Неполная атриовентрикулярная блокада не представляет серьезной опасности, если протекает без осложнений. В ином случае, неполная блокада может продолжиться в виде третьей степени.
- 3 степени (по-другому – полная поперечная блокада сердца) – самый опасный вид. Нарушения проводимости самые сильные — импульсным сигналам невозможно добраться до желудочков. Полная атриовентрикулярная блокада вынуждает желудочки проводить самостоятельную замену импульсов, но удовлетворить потребности полностью они не могут, что выражается в виде медленного сердечного ритма.
Внутрижелудочковая блокада – выражена в правой или левой части пучка гиса. Бывает как полная, так и частичная. Проводимость нервных импульсов нарушается на уровне правой или левой ножки пучка гиса, а также при блокировке ветви от левой ножки пучка гиса (задняя и передняя ветви). Обычно, угрозу жизнедеятельности не несет, поскольку нервные сигналы могут проходить препятствие по соседней ветви.
Виды внутрижелудочковых блокад:
- Правой ножки пучка Гиса – нервные сигналы идут по левой ножке, а по правой в массе своей отсутствуют. В некоторых случаях импульсы по правой ножке не проходят совсем.
- Левой ножки пучка Гиса – нервные импульсы из-за блокировки левой ножки пучка перетекают в желудочек сторонними путями.
- Передней ветви левой ножки пучка гиса – нарушение хода импульсов по ветви к стенкам желудочка (может быть полная и частичная блокировка).
- Задней ветви левой ножки пучка Гиса – определяется реже остальных, препятствует ходу импульсов по ветви на пути к желудочку.
Определить болезнь сердца можно при посещении врача. При первых симптомах и подозрениях не стоит откладывать поход к специалисту. Следует обратиться к кардиологу или аритмологу, которые назначат процедуры для проверки сердечного ритма и проводимости. Доктор расспросит о наблюдаемых симптомах, проверит медицинскую историю и осуществит физический осмотр ребенка. После заключения врача могут быть назначены следующие виды обследований:
- ЭКГ – процесс записи деятельности сердца, при котором фиксируется работа сердечной мышцы; проводится с помощью силы электрического тока;
- ЭКГ с атропиновыми пробами – запись ЭКГ происходит после введения в вену вещества атропина (оно изменяет сердечный ритм);
- Эхокардиография – процесс, в котором с помощью ультразвуковых волн анализируется формы и размеры сердца, складывается представление о его проводимости;
- Холтеровское мониторивание – способ непрерывной записи ЭКГ в условиях повседневной жизни, что позволит проанализировать изменения сердечной проводимости на кардиограмме в разное время суток. Метод позволит создать дневник наблюдений сердечного ритма, и наиболее точно охарактеризовать заболевание.
Лечение производит только врач, поэтому самолечение недопустимо. Несвоевременная помощь принесет осложнения или опасность для жизни ребенка (особенно если у него полная блокада).
Неполная атриовентрикулярная блокада не требует экстренной помощи. Незамедлительная госпитализация нужна, если у детей полная атриовентрикулярная блокада. Острые проявления болезни требуют первой помощи и стационарного наблюдения. Медикаментозная помощь улучшает работу миокарда, что ведет к повышению проводимости сердца.
За подбором препаратов обращение к врачу обязательно. Назначение лекарственного средства зависит от конкретного типа болезни. Из препаратов прописываются беллоид, эфедрин, беллатаминал. Некоторые средства, используемые при заболеваниях сердца, сами провоцируют возникновение блокады. Об этом надо обязательно проконсультироваться с доктором.
Крайним методом будет оперативное вмешательство, когда к сердцу встраивается электрокардиостимулятор. Аппарат призван приводить в норму количество сердечных сокращений и сбалансировать ритм сердцебиения. Имплантация назначается:
- Если у желудочкового ритма показатель частоты менее сорока в минуту;
- Если диагностирована полная атриовентрикулярная блокада со стенокардией;
- При артериальной гипертензии.
Народные методы помогают сердцу в восстановлении ритмичного функционирования, но такое лечение требует консультации кардиолога. Наиболее популярные средства – отвары из мелиссы, цветков боярышника, измельченного корня валерианы. Второй способ – делать настойки с измельченной перечной мятой.
Первым делом профилактика должна совмещаться с неотложным лечением сердечных недугов, даже если блокада частичная и нет прямой угрозы жизни. Предпочтительно применять медикаменты, чем использовать народные средства.
Второй обязательный момент – слежение за работой сердца и оценка малейших изменений в худшую сторону. Необходимо регулярно делать ЭКГ, чтобы предупредить последствия. По рекомендации докторов применять лекарственные средства. Если запрещены сильные физические нагрузки, то ни в коем случае не позволять ребенку перегружаться.
При наличии других заболеваний, нельзя прекращать посещение врача-кардиолога для профилактических осмотров и определения текущей степени заболевания. Здоровым детям надо предписывать ежегодные осмотры, с целью заблаговременной диагностики (при помощи ЭКГ).
Стоит следить за рационом: ограничить употребление крепкого чая, перестать принимать жареные и слишком жирные продукты, принимать больше овощей и фруктов. В плане физических упражнений требуется исключить перегрузки, но при этом продолжать выполнять зарядку по облегченной программе. В эмоциональном плане многое значит обстановка с минимальным количеством стрессов.
Оцените статью: 




Сейчас на статью оставлено число отзывов: 46 , средняя оценка: 4,11 из 5
Источник: lecheniedetej.ru
Блокады сердца препятствуют нормальному кровоснабжению органов, вызывая изменение их функции. Они могут возникать у детей и взрослых. Различные виды блокад представляют разную степень опасности для организма.
В некоторых случаях пациенты не подозревают о наличии у них патологии со стороны сердца, считая себя практически здоровыми.
Блокада сердца у них обнаруживают при проведении профосмотра или проведении ЭКГ при обращении к врачу с другим заболеванием. Слова «блокада сердца», обнаруженные пациентом в заключении ЭКГ, вызывают панический страх полной остановки сердца. Стоит ли им опасаться?
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту!
- Здоровья Вам и Вашим близким!
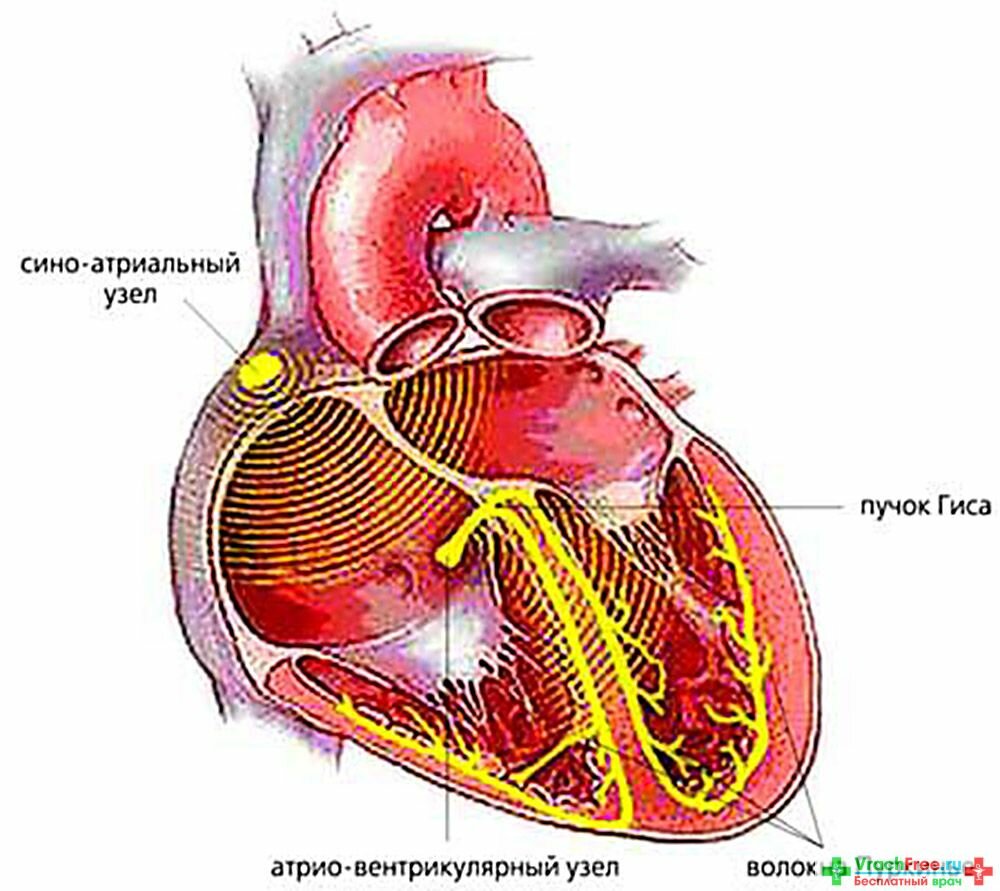
В сердечной мышце имеются скопления нервных клеток (так называемые узлы), в которых возникают нервные импульсы, которые распространяются по специальным нервным волокнам по миокарду предсердий и желудочков сердца и вызывают их сокращения.
Один из таких узлов (синусно-предсердный) расположен в предсердии. Именно в нем возникает электрический импульс, который распространяясь дальше в предсердно-желудочковый узел, обеспечивает нормальный сердечный ритм. Эти узлы называются водителями сердечного ритма.
Волокна, по которым импульсы передаются от водителей ритма к мышечным волокнам, называются проводящей системой. Из предсердно-желудочкового узла к мышцам желудочков сердца импульсы проходят по пучкам нервных волокон, называемых ножками пучка Гиса (левой и правой).
Нарушение распространения возникших в предсердном водителе ритма импульсов называется блокадой сердца. Они могут передаваться замедленно или же их проведение по нервным волокнам полностью прекращается – развивается соответственно блокада сердца частичная или полная. В любом случае такие изменения вызывают нарушение ритма сердечной деятельности.
При замедленном темпе прохождения импульса возникает более продолжительная, чем в норме, пауза между сокращением предсердий и желудочков. Если же импульс совсем не проводится, то и сокращение предсердий или желудочков сердца не происходит (предсердная или желудочковая асистолия).
И только следующий сигнал к сокращению оказывается результативным, сокращения затем происходят с нормальными промежутками до очередной блокады.
Нарушение проводимости электрического импульса может происходить на разном уровне, что обуславливает различные формы блокад. При этом нарушается кровообращение: при отсутствии сокращения желудочков кровь не проталкивается в кровеносные сосуды, падает давление, ткани органов не обеспечиваются кислородом.
Блокада сердца 1 степени и ее последствия
Атриовентрикулярной блокадой сердца (AV-блокадой) называют нарушенное прохождение нервного импульса по волокнам проводящей системы между предсердиями и желудочками сердца, что вызывает серьезный сбой в работе сердечнососудистой системы.
Опасность и значимость av-блокады зависят от степени выраженности ее. Выделяют 3 степени тяжести блокад:
- повышенный тонус блуждающего нерва (имеет место у спортсменов);
- склеротические изменения проводящей системы;
- патологические изменения клапанов сердца;
- воспаление мышцы сердца (миокардит);
- ревматизм;
- побочный эффект некоторых лекарственных препаратов (сердечных гликозидов, бета-блокаторов и др.);
- кардиосклероз;
- инфаркт миокарда;
- интоксикации;
- боррелиоз (болезнь Лайма);
- изменения электролитного состава крови.
Из лекарственных препаратов, которые могут вызвать нарушение проводимости импульсов в сердце, можно назвать:
- Строфантин;
- Корглюкон,
- Дигоксин;
- Нифедипин;
- Амлодипин;
- Циннаризин;
- Верапамил;
- Атенолол;
- Бисопролол и др.
При отсутствии каких-либо патологических изменений в сердечнососудистой системе av-блокада 1-й степени клинически ничем не проявляется, человек чувствует себя практически здоровым. Нарушение проводимости выявляется при ЭКГ и может расцениваться вариантом нормы.
Но такие лица должны находиться под наблюдением врача-кардиолога (с регулярным ЭКГ-контролем), так как процесс может усугубляться. Появление обмороков, головокружений и потемнения в глазах является клиническим проявлением перехода av-блокады 1-й степени в более тяжелую степень.
- При первом типе (он получил название Мобитц 1) усталость и недомогание пациенты объясняют нагрузкой в течение рабочего дня или стрессом, но могут отмечаться головокружения и обмороки.
- При втором типе (Мобитц 2) кроме этих проявлений беспокоят боли в сердце, остановки сердца ощущаются, обмороки длительные, бывает помутнение сознания.
- 3-я степень блокады, при которой импульс к желудочкам совсем не передается, проявляется уменьшением частоты пульса (менее 40 уд/мин), выраженной слабостью, выраженным головокружением, одышкой, потемнением в глазах.
- Если число сокращений желудочков снижается до 15 в 1 минуту, страдает кровоснабжение мозга, что проявляется чувством жара в голове, резкой бледностью и потерей сознания, судорожным синдромом.
- Такие проявления называют мгновенной блокадой.
- При 3-й степени блокады сердце может полностью прекратить работу и наступит смертельный исход.
Вот тут описано, что такое блокада левого желудочка сердца.
Причины врожденных форм блокады у детей:
- болезни матери (сахарный диабет, системная красная волчанка);
- распространенное поражение соединительной ткани в организме матери;
- аномалии развития перегородок между предсердиями или желудочками;
- недоразвитие проводящей системы в сердце.
Врожденная блокада сердца достаточно часто является причиной смерти малютки на первом году жизни. Клиническими проявлениями у новорожденных являются:
- синюшность губ, носогубного треугольника, кончиков пальцев или кожных покровов тела;
- выраженное беспокойство или вялость ребенка;
- отказ от груди;
- учащение сердцебиений;
- усиление потоотделения.
В случаях приобретенного заболевания развивается более тяжелое нарушение проводимости вплоть до полной блокады сердца. Но даже наиболее опасная 3-я степень AV-блокады не всегда клинически проявляется выраженными симптомами. У некоторых детей отмечается всего лишь один симптом – уменьшение числа сердечных сокращений.
При прогрессировании процесса постепенно расширяются полости сердца, замедляется общий кровоток, развивается кислородное голодание вещества головного мозга. Гипоксия проявляется ухудшением памяти, снижением успеваемости.
Ребенок отстает в физическом развитии, он часто жалуется на головокружение, быстро устает. Увеличение физической нагрузки или стресс могут приводить к обмороку.
Атриовентрикулярную блокаду диагностируют с помощью ЭКГ: увеличивается интервал между зубцом Р и комплексом QRS, хотя сами зубцы нормальные. Изменения на ЭКГ будут и при отсутствии каких-либо жалоб у пациентов.
Если AV-блокада 1 степени выявляется в молодом возрасте, у хорошо тренированного человека, то дальнейшее более глубокое обследование может и не проводиться.
Но кратковременная регистрация ЭКГ в состоянии покоя не всегда улавливает единичные, редко возникающие блокады. При наличии жалоб или каких-либо объективных данных со стороны сердца, врач назначает суточное мониторирование по Холтеру. Датчики монитора закрепляются на грудной клетке. Обследуемый пациент ведет обычный, привычный для него образ жизни.
Аппарат при этом в течение суток беспрерывно производит регистрацию ЭКГ, которая потом анализируется. Этот абсолютно безболезненный неинвазивный диагностический метод позволяет определить частоту возникновения блокад, их зависимость от времени суток и физической активности пациента. Исследование помогает при необходимости правильно подобрать лечение.
Может назначаться также ЭхоКГ (УЗИ сердца). Это исследование дает возможность осмотреть перегородку, стенки и полости сердца, выявить в них патологические изменения, как возможную причину блокад. Первопричиной их может быть изменение клапанов.
Атриовентрикулярная блокада 1-й степени (а иногда и 2-й) не всегда требует лечения. Только при выявлении сердечной патологии проводится индивидуально подобранная терапия, которая может повлиять и на частоту возникновения блокад.
Блокада сердца 1-й степени у ребенка не требует медикаментозного лечения. Такие детки нуждаются в постоянном наблюдении детского кардиолога с регулярным ЭКГ-контролем.
При наличии полной блокады детям назначаются противовоспалительные средства, ноотропы, препараты с антиоксидантным эффектом, витамины. При потере сознания следует оказать ребенку экстренную помощь в виде закрытого массажа сердца. Врожденные блокады и тяжелые формы приобретенной блокады сердца устраняют с помощью имплантированного ЭКС.
При переходе 1-й степени av-блокады во 2-ю степень по 2-ому типу (Моритц 2), в частичную (или полную) блокаду 3-й степени лечение проводится в обязательном порядке, так как такие выраженные нарушения проводимости могут вызвать внезапную смерть от остановки сердца.
Основной метод восстановления нормальной работы сердца – имплантация пациенту постоянного или временного элетрокардиостимулятора (ЭКС). Временная электростимуляция необходима, например, при острой блокаде сердца, возникшей при инфаркте миокарда.
При подготовке к установлению ЭКС проводится полное обследование больного и медикаментозное лечение (назначение Атропина и других препаратов). Оно не избавит пациента от болезни, применяется в период подготовки к имплантации ЭКС.
Установка ЭКС является хирургическим методом лечения. Проводиться оно может под местной или общей анестезией. Суть его заключается в том, что кардиохирург по сосудам (начиная с подключичной вены) вводит в сердце специальные электроды и фиксирует их. А сам прибор вшивают под кожу.
Импульс, создаваемый аппаратом, приводит к нормальным сокращениям предсердий и желудочков с нормальными интервалами. Ритмичная работа сердца и адекватное кровоснабжение органов восстанавливается. Исчезают остановки кровотока и резкие колебания давления.
Клинические симптомы (головокружения и потери сознания) исчезают, что значительно снижает опасность остановки сердца и внезапной смерти.
После операции больного выписывают на 2-7 сутки (после проведенных исследований). При наложении косметического шва снимать его нет необходимости, он постепенно рассасывается. Кардиохирург при выписке порекомендует, на протяжении какого периода следует избегать физических нагрузок.
Контрольный осмотр кардиолога необходим через 1 месяц. Затем консультация врача рекомендуется спустя 6 и 12 месяцев после операции и в последующем ежегодно. В индивидуальном порядке врач разрешит (при отсутствии противопоказаний) через несколько месяцев занятия спортом.
Средний срок использования ЭКС 7-10 лет. У деток он меньше, что связано с ростом ребенка. Программируется аппарат (задаются параметры работы сердца) индивидуально под каждого больного.
О блокаде левой ножки сердца специалисты рассказали в другой публикации.
Отсюда вы узнаете о неполной блокаде правой ножки пучка Гиса.
Источник: serdce.hvatit-bolet.ru
 NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.
NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.