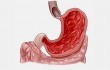
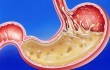
Нарушение пищеварительного процесса часто развивается из-за воспаления слизистой желудка – гастрита. У людей с этим заболеванием плохо переваривается пища, что приводит к болезненному состоянию и вызывает упадок сил. Проявления патологии отмечается у каждого второго россиянина, гастрит является лидером среди других болезней органов пищеварения. Основные причины его появления – несоблюдение режима питания и нездоровое меню. Правильный сбалансированный рацион поможет снизить интенсивность симптомов недуга и добиться скорейшего выздоровления.
Это воспаление слизистой оболочки или более глубоких слоев стенок желудка. Патология приводит к ухудшению обработки пищи желудочным соком, вследствие чего нарушается вся работа ЖКТ, а организм начинает испытывать дефицит веществ даже при условии разнообразного рациона питания. Симптомы гастрита – это:
- тошнота;
- боли в желудке после приема пищи или натощак;
- нарушение стула (запоры, поносы);
- рвота, пр.
Питание больного должно быть полноценным и включать все требующиеся организму компоненты. Сбалансированный рацион поспособствует скорейшему выздоровлению. Важно тщательно выбирать блюда и отказаться от употребления тех продуктов, которые нельзя есть при гастрите. В ином случае патология может перейти в хроническую форму или перерасти в язву желудка. Как правило, больным гастритом назначают базовую или низкокалорийную диету. Последняя подходит людям с обострением болезни. Постная диетическая пища употребляется в течение недели, пока не утихнет симптоматика болезни.
Выделяют две разновидности гастрита – гиперацидный (с повышенной кислотностью) и гипоацидный (с пониженным уровнем рН). Пища для больных с тем или иным типом патологии отличается. Тем не менее, существуют общие рекомендации относительно питания при терапии заболевания. К ним относятся следующие:
- запрещается кушать горячую или холодную еду, поскольку она раздражает воспаленные стенки желудка (оптимальная температура пищи – от 20 до 50 градусов);
- есть следует дробно, каждые 2-3 часа, при этом лучше соблюдать режим;
- порции должны быть небольшими – это облегчит работу пищеварительного тракта;
- лучше отдавать предпочтение простой домашней пище с малым количеством компонентов – она легче переваривается.
При составлении диетического меню нужно учитывать кислотность желудочного сока, поскольку продукты по-разному воздействуют на желудочную моторику и секрецию. Тем не менее, существуют общие правила диеты для больных гастритом – это:
- полноценный завтрак;
- дробность питания (оптимальное количество приемов пищи за сутки – 5-6);
- соблюдение перерывов между приемами еды (2-3 часа);
- тщательное пережевывание пищи;
- соблюдение временного промежутка между ужином и сном (не меньше 3 часов);
- употребление напитков как минимум спустя 30 минут после еды;
- исключением из меню вредной пищи – копченостей, солений, жирных или острых продуктов;
- отказ от сухомятки, приема еды на ходу;
- ограничение количества потребляемого сахара;
- исключение кофе, газировки, шоколада, алкоголя из рациона;
- использование исключительно качественных, свежих, натуральных продуктов.
Диета для больных гастритом предполагает отказ от пищи, негативно влияющей на моторику желудка. Так, при пониженной секреции кислоты, необходимо стимулировать выработку желудочного сока, ограничив механическое воздействие пищи на слизистую оболочку органа. Повышенный уровень рН желудка предполагает употребление еды, которая способствует снижению продуцирования кислоты. Запрещенные продукты при гастрите для разных форм болезни отличаются.
Больным нужно отказаться от пищи, стимулирующей секрецию желудочного сока и усиливающей бродильные процессы. Еда при гастрите должна, наоборот, способствовать снижению выработки кислоты. Пища, которую нельзя есть в этой ситуации — это:
- продукты с грубой клетчаткой (репа, отрубной хлеб, брюква, редис, щавель, редька, шпинат, жилистое, жесткое мясо, горох, пшеничная каша, перловка, фасоль, сухофрукты, семечки, орехи);
- еда, активизирующая секрецию соляной кислоты (капуста, несладкие фрукты, ягоды, цитрусы, концентрированные мясные бульоны, соленья, консервация, сырые чеснок и лук, жирная и соленая рыба, кисломолочные продукты, специи);
- холодная или горячая пища;
- мороженое, шоколад, другие сладкие изделия;
- орехи (арахис, миндаль, кешью, фундук);
- виноград (содержит много сахара и стимулирует бродильные процессы в желудке);
- мясосодержащие продукты (плохо перевариваются и содержат много холестерина, животных жиров);
- мясо утки, гуся, свинина, копченые мясопродукты (избыток жиров снижает скорость пищеварения, еда не успевает полностью перевариться и быстро проходит по кишечнику, вызывая запоры);
- сало при гастрите нельзя, поскольку оно раздражает желудочные стенки и провоцирует поносы;
- пельмени, другая пища, комбинирующая тесто и мясо (вызывает изжогу, тяжесть в желудке);
- мясные, рыбные консервы (нельзя есть из-за содержания большого количества вкусовых добавок, жира и прочих веществ, плохо перевариваемых больным желудком).
Диета будет отличаться зависимо от кислотности желудка. Максимально распространенный вариант – повышенный показатель рН, при котором человеку следует регулярно дробно питаться (как минимум 4 раза за сутки), соблюдать график приема пищи и исключить из меню продукты, стимулирующие выделение соляной кислоты. Что нельзя есть при гастрите с повышенной кислотностью? К таким продуктам относятся:
- наваристые бульоны из мяса, грибов, птицы, рыбы (лучше предпочесть постные супы, нейтрализующие лишнюю кислоту);
- алкоголь, крепкий чай, кофе;
- острая, копченая, маринованная. жареная, жирная пища, консервы;
- запрещенные овощи при гастрите – репа, капуста, редька, лук, щавель, пр.;
- квашеные, маринованные, консервированные, соленые овощи;
- мучные изделия из сдобного теста, жареные пироги, рис.
Цель диеты – максимальное снижение вредного воздействия на стенки желудка, уменьшение воспаления, ускорение заживления слизистой оболочки. Меню для больных должно быть низкокалорийным за счет снижения количества углеводов и частично жиров. Блюда отваривают либо выбирают паровой способ приготовления, при этом пища может подаваться в протертом, жидком, кашицеобразном виде. Больным гастритом нельзя кушать очень горячие или холодные продукты. Оптимальным режимом питания является 5-6 приемов еды маленькими порциями с интервалами в 2-3 часа.
В первый день обострения нежно воздержаться от приема пищи, устроив голодание. При этом следует пить воду, отвар шиповника, слабый чай с лимоном (суточный объем жидкости – 2 литра). На следующие сутки больному рекомендуется жидкая пища, кисель, желе, мясное суфле. В последующие дни разрешено потребление паровых котлет, нежирного бульона, фрикаделек, пюре из картофеля или моркови. Нельзя во время обострения гастрита кушать следующие виды продуктов:
- свежий хлеб, сдобу;
- сырые овощи, фрукты, ягоды;
- газировку, кофе, какао, шоколад;
- пряности, соусы, маринады;
- кисломолочные напитки, сметану, творог, сыр.
Больной нуждается в стимуляции выработки желудочного сока и ограничении механического воздействия пищи на слизистую. Перед едой рекомендуется активизировать выработку соляной кислоты посредством просмотра ролика о вкусной пище или силой воображения. При гипоацидном гастрите нельзя есть такие продукты:
- Грубые злаки, бобовые культуры. Не рекомендуется кушать пшеничную крупу, цельную овсянку, гречку, перловку, кукурузу, горох, фасоль, цельнозерновой или ржаной хлеб. Исключить полностью нужно огурцы, капусту белокочанную, репу, перец, редьку.
- Выпечку (любую).
- Вареное тесто. Запрещаются пельмени, лазанья, вареники, пр.
- Консервированную еду, жилистое или жирное мясо.
- Сильносоленые, пряные сыры.
- Ягоды с толстой кожурой или зернистые. Под запретом при гастрите смородина, малина, земляника, крыжовник.
- Животные жиры, сало. Их кушать нельзя, поскольку такие продукты не перевариваются при недостаточной концентрации соляной кислоты в желудке.
- Острую пищу, виноградный сок.
- Копчености (включая рыбу, колбасы, мясо, пр.).
- Жареную, вяленую рыбу, рыбные консервы.
- Яйца вкрутую.
- Молочный, гороховый, чечевичный, фасолевый супы.
- Запрещенные фрукты при гастрите. К ним относится ананас, мякоть кокоса, любые твердые фрукты (яблоки, груши, пр.), инжир, финики.
- Сливки, свежее молоко.
- Уксус, горчицу, майонез.
Любую пищу при гастрите рекомендуется варить, запекать либо тушить, при этом на ней не должна образоваться корочка. Первые пару недель после обострения патологии употребляются пюрированные блюда или жидкие (супчики, кисели, пр.). Список разрешенных продуктов:
Банка консервированной рыбы наверняка есть в каждом доме. Из нее и салат можно приготовить, и к картошке или рису подать, и съесть просто так, без гарнира. С тем, что рыбные консервы – это удобно, трудно поспорить. Вопрос в том, насколько они полезны и полезны ли вообще? Ясность вносит наш эксперт
– При отсутствии рыбы консервы могут стать ценным дополнением к рациону и принесут организму пользу, но при условии, что вы будете следовать простым правилам.
В зависимости от способа приготовления и назначения рыбные консервы подразделяются на:
- натуральные в собственном соку,
- в томатном соусе,
- в масле,
- паштеты и пасты,
- рыбоовощные консервы,
- диетические,
- для детского питания.
О том, как правильно выбирать рыбные консервы, читайте ЗДЕСЬ.
В идеале рыбные консервы должны состоять из рыбы одного конкретного вида (а не ассорти) и соли. Соль в этом случае не только усиливает вкус, но и является отличным консервантом. Однако при консервации, как правило, используют самую простую, каменную соль с высоким содержанием натрия. Причем нередко соли в консервах бывает больше положенной нормы, что провоцирует задержку жидкости в организме, повышение артериального давления и отеки. Именно поэтому такие продукты не рекомендуются гипертоникам и людям с нарушением функции почек.
Помимо рыбы в собственном соку, часто встречаются рыбные консервы в масле и томатном соусе. Добавление масла, чаще всего подсолнечного, увеличивает калорийность продукта и стимулирует выброс желчи. Поэтому такие виды консервов противопоказаны людям с дискинезией желчевыводящих путей и избыточным весом.
- Рыба относится к скоропортящимся продуктам, сразу после отлова ее нужно или замораживать, или перерабатывать. Изготовление консервов увеличивает срок годности рыбы, делает доступными разные сорта рыбы.
- У консервированной продукции сохраняется часть полезных свойств свежей рыбы: макро- и микроэлементы (фосфор, магний, кальций, калий и т. д), частично витамины (например, группы В). К сожалению, при термической обработке большинство из них разрушается.
- В жирных сортах консервированной рыбы сохраняются омега-3 жирные кислоты.
- Все это очень важные компоненты для нашего иммунитета, поддержания здоровья костей, ногтей, волос, кожи, а также нормального обмена веществ.
- Томатная заправка по калорийности значительно ниже, чем масляная; более того, если соус приготовлен правильно, в нем нет искусственных ароматизаторов, загустителей и уксусной кислоты, то он становится источником ликопена – вещества из томатов, обладающего противораковой активностью. И это можно отнести к несомненным плюсам.
Иногда при вскрытии банки обращает на себя внимание запах прогорклого жира или темно-коричневый (ржавый) цвет рыбы. Все дело в том, что при длительном хранении (особенно при несоблюдении температурных режимов) рыба и масло могут вступать в химические реакции с внутренней стороной банки, и в результате продукт портится. Такую банку выбрасывайте без сожаления.
Кроме жестяных банок используется пластиковая тара. Срок хранения такой продукции гораздо меньше, и для нее установлены более жесткие температурные условия: пресервы хранятся не более полугода и желательно в холодильнике при температуре не выше 10–15 °С.
Для производства данного вида консервов используется рыба горячего копчения. Причем сейчас шпроты в масле производятся не только из копченой, но и из свежей консервированной рыбы с использованием пищевой добавки «жидкий дым» .
Подкопчение, особенно химическое, которое используется для придания рыбе запаха дымка и специфической окраски, одновременно увеличивает и количество канцерогенов в консервах.
Подсчитано, что для нейтрализации вредного воздействия одной банки шпрот необходимо такое количество антиоксидантов , которого хватит на неделю «правильной» жизни. Поэтому диетологи не рекомендуют употреблять в пищу эти продукты.
В Советском Союзе это была одна из самых любимых закусок. Без шпрот не обходился ни один праздничный стол. В настоящее время сырьем для производства этой консервированной продукции служит любая мелкая рыба – балтийская, североморская, черноморская килька, тюлька, салака, молодь сельдей. Сегодня шпротами называют любые консервы из мелкой копченой рыбы.
Нельзя утверждать, что рыбные консервы в полной мере могут заменить свежую рыбу. В то же время при отсутствии рыбы консервы могут стать ценным дополнением к рациону и принесут организму пользу, но при условии, что вы будете следовать простым правилам.
- В приоритете консервы в собственном соку или в томатной заправке. Желательно, чтобы это были тунец, лосось, белуга, горбуша, зубатка, кета, осетр, палтус, путассу, сайра, сардинелла, ставрида, хек и сельдь.
- Для худеющих идеальный продукт – тунец и хек.
- Не рекомендуется есть консервы гипертоникам, людям с заболеваниями почек, печени, желудочно-кишечного тракта и склонностью к отекам.
Покупая «детские» рыбные консервы (скорее всего, они будут в виде тефтелек или суфле), внимательно прочитайте этикетку, убедитесь, что они подходят по возрасту вашему малышу и рекомендованы для детского питания. В них будет гораздо меньше соли, а из добавок разрешены только черный перец и лавровый лист.
При цитировании данного материала активная ссылка на источник обязательна.
 NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.
NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.