Многие пациентки считают, что криопротокол – это просто перенос эмбрионов, которые были заморожены и ничего сложного в этом нет. Если уж углубится в тему, то можно понять, что такой вид протокола можно выполнять в разных комбинациях. Также можно совмещать криопротокол со «свежими» эмбрионами.
Криопротоколы различают по тому, какие лекарственные средства сопровождают процедуру.
Этот протокол более щадящий для женского организма, но очень ответственный для лечащего врача. Он должен проводить тщательный контроль и сделать все, чтобы точно определить время овуляции и наилучшей толщины эндометрия для подсадки.
Важно понимать, что для удачной имплантации эмбриона толщина эндометрия должна быть в диапазоне от 9 до 12 миллиметров. В период подготовки организма лекарственные препараты также могут применяться, но только для поддержания ЛФ, а не для ее коррекции.
При использовании криопротокола на ЗГТ врачи могут полностью контролировать менструальный цикл женщины и знать точный момент переноса эмбриона.
Лекарственные препараты помогают контролировать и регулировать гормональные процессы, которые происходят в организме женщины. В зависимости от выбора может произойти полная блокада половых гормонов или частичная.
Для того чтобы гонадотропины перестали вырабатываться рекомендовано применять препараты группы агонистов ГнРГ, к которым можно отнести Диферелин. После введения лекарства подавляется секреция гонадотропинов, которая способствует тому, что яичники перестают выполнять свою непосредственную задачу и женщина входит в стадию искусственного климакса.
В схеме криопротокола на блокаде агонисты ГнРГ применяют с 20 дня менструального цикла. Каждое из применяемых лекарственных средств имеет свою особенность. Это касается и Диферелина – он имеет свойства к кристаллизации, находясь еще в игле шприца. По этой причине перед введением необходимо ознакомится с инструкцией по применению, и следовать всем ее указаниям.
Врачи рекомендуют не полагаться на случай, а доверять выполнение манипуляции медицинскому персоналу в стенах клиники или другого медицинского учреждения.
После введения препарата пациентка может ощущать следующее:
- головную боль;
- аллергическую реакцию;
- боль в месте введения лекарственного средства;
- тошноту и приливы (также как и при климаксе);
- боль в области живота.
При появлении данных симптомов не стоит паниковать. Необходимо сообщить о случившемся врачу и четко выполнять все его указания.
Через два дня после начала протокола женщина начинает использовать препараты на основе эстрогенов. Они влияют на рост эндометрия, при этом слизистая оболочка стает толще и может быть пригодной к процессу имплантации. Во время использования данных лекарственных средств важно контролировать происходящее при помощи ультразвукового исследования, чтобы знать насколько дозревает эндометрий и саму эффективность проведенной терапии.
После овуляции (это происходит где-то на 12-14 сутки) врач добавляет в схему лекарственные средства на основе прогестерона.
Прогестерон представляет собой гормон, который вырабатывается яичниками. При нормальном течении менструального цикла он начинает вырабатываться после того, как яйцеклетка покидает свой фолликул. Поскольку естественный процесс выработки этого вещества заблокирован, но прогестерон должен поступать из таблеток, геля, свечей (уколы применяются в крайне редких случаях). Эту схему называют гормональной поддержкой, которую необходимо проводить еще 7 недель после оплодотворения. Важным является начало приема прогестерона после процесса овуляции.
В период от 3 до 5 дней происходит рост слизистой оболочки матки и приобретение ей своей функциональности. Когда необходимые размеры достигнуты, назначается день переноса эмбриона.
Криопротокол на заместительно-гормональной терапии без применения блокады проходит по такой же схеме, но без применения препаратов группы агонисты ГнРГ. При постоянном мониторинге гормонального фона можно проводить контроль и корректировать дозы и кратность приема необходимых препаратов.
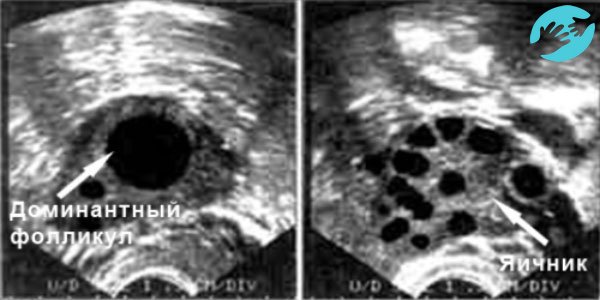
Криопротокол с использованием естественного цикла очень плавный и размеренный, а агрессивное влияние гормонов, полученных извне, не происходит. Ультразвуковое исследование помогает определить точное время овуляции, поскольку только маленькое количество женщин могут ощущать это состояние самостоятельно.
Основными симптомами овуляции являются:
- болевые ощущения в яичнике;
- неприятные чувства в области груди и ее распирание;
- меняется базальная температура.
Не стоит полагаться на свои ощущения, ведь именно от правильного выбора периода овуляции зависит результативность всего мероприятия.
Через несколько дней после овуляции происходит перенос эмбриона. Если криопротокол применяется в естественном цикле, то лютеиновую фазу можно поддерживать при использовании препаратов на основе прогестерона.
В случае, если женщина прошло несколько неудачных протоколов ЭКО с разной подготовкой, то врач может порекомендовать использовать криопротокол в стимулированном цикле.
Данная схема отличается от остальных использованием хорионического гонадотропина, который стимулирует рост эндометрия и самого фолликула.
В исключительных случаях может применяться комбинированная подсадка с замороженными и «свежими» эмбрионами. Сначала вносят свежие эмбрионы, а на 5 или 6 день происходит перенос эмбрионов, которые были ранее заморожены.
Схема протокола с применением криотехнологий – это специальная последовательность, по которой используются лекарственные средства (гормоны), предназначенные для того, чтобы созрел эндометрий и стал пригодным для переноса эмбрионов.
Криопротокол используется очень часто, ведь у пациенток, которые проводят процедуру ЭКО, всегда остаются неиспользованные эмбрионы. Этот протокол можно использовать повторно в случае неудачи и не проводить стимуляцию овуляции. Также происходит хранение эмбрионов для последующих попыток, даже если они произойдут через несколько лет.
Витрификация используется для быстрой заморозки эмбрионов, и считается самым нетравматическим методом. Хранят материал в специальных соломинках-контейнерах, которые помещены в сосуды с жидким азотом. Есть информация о том, что беременность может наступить даже при использовании эмбрионов, которые были заморожены около 10 лет назад.
Опытные специалисты, которые уже много лет занимаются протоколами экстракорпорального оплодотворения, заметили, что дети, рожденные с использованием вспомогательных технологий, имеют больший вес при рождении, нежели малыши, зачатые естественным способом. Этот факт можно объяснить тем, что в процессе криопереноса эндометрий никак не стимулируется, а условия максимально естественные. В данном случае эмбрионы имплантируются и приживаются эффективно, а их питание более качественное.
В интернете можно найти большое количество отзывов пациенток, которые прошли через криопротокол на блокаде. Организм каждой женщины индивидуален, и нельзя ориентироваться только на их описание ситуации. Лучше всего слушать своего лечащего врача и выполнять все его наставления и рекомендации.
По материалам 1ivf.info
Для многих криопротокол воспринимается как перенос замороженных эмбрионов, да и только. Но если разобраться, то выясняется, что его проведение возможно в нескольких вариантах. Возможна и комбинация криопротокола с подсадкой «свежих» эмбрионов.
В зависимости от медикаментозного сопровождения протоколы крио ЭКО подразделяются таким образом:
- Криопротокол на ЗГТ – это протокол на заместительной гормональной терапии с последующим переносом криоконсервированных эмбрионов. В этом случае доктора получают полный контроль над менструальным циклом.
С помощью препаратов регулируют и контролируют все гормональные процессы в половой системе. В зависимости от применяемых препаратов блокируют выработку организмом своих половых гормонов полностью (при блокаде гипофиза) или частично (без его блокады).
Для прекращения выработки гонадотропинов (это они синтезируются гипофизом и их функция – регуляция работы половых органов) назначают инъекции агонистов ГнРГ, например: диферелин или другие. Подавление секреции гонадотропинов влечет за собой угнетение функции яичников, наступает искусственный климакс.
- Криопротокол в естественном цикле – более щадящая схема для организма, но ответственнейшая задача для врача. Требуется тщательный контроль над созреванием фолликула, чтобы не пропустить овуляцию, и слизистой матки – эндометрием.
Дело в том, что внутренняя оболочка матки должна быть готова принять эмбрион, а для этого иметь толщину не менее 9–12 мм. Во время подготовки по необходимости могут назначаться гормональные средства, но в минимальных количествах – только для коррекции и поддержания лютеиновой фазы.
Цель, которую преследуют врачи, применяя криопротокол на блокаде – тотальное управление менструальным циклом.
Агонисты ГнРГ назначают с 20-го дня цикла. Диферелин имеет свою специфику введения – может кристаллизоваться в игле. Поэтому важно сначала прочесть инструкцию по приготовлению суспензии и в точности соблюдать рекомендации. Лучше доверить введение препарата человеку, имеющему опыт введения этого лекарственного средства или сделать инъекцию в самой клинике.
После введения этого лекарственного препарата могут быть неприятные ощущения, но чаще они проявляются при многократном введении:
- головная боль;
- аллергические реакции;
- боль в месте инъекции;
- тошнота, приливы (как во время климакса);
- боль в животе и др.
Если испытываете такие ощущения – не впадайте в панику – придется потерпеть. Только поставьте в известность доктора.
На второй-третий день цикла при криопротоколе на блокаде назначают эстрогенсодержащие препараты. Под их воздействием происходит рост эндометрия: слизистая утолщается и подготавливается к имплантации. Прием препаратов обязательно сопровождается УЗИ, чтобы контролировать эффект от лечения и степень зрелости эндометрия.
С момента овуляции (на 12–14 день) добавляются препараты прогестерона. Прогестерон – гормон, продуцируемый яичниками. В норме процесс выработки запускается после выхода яйцеклетки из фолликула. В рассматриваемом нами цикле все физиологические гормональные процессы «заблокированы», поэтому требуется введение препаратов прогестеронового ряда искусственно, в виде геля, свечей или таблеток (инъекции на сегодняшний день практически не применяются). Это так называемая гормональная поддержка, она проводится до 7 недель беременности, если все сложится удачно. Очень важно начать прием прогестерона именно после овуляции.
На протяжении 3–5 дней слизистая матки растет, приобретает необходимые функциональные свойства. По достижению необходимых размеров назначают перенос.
Криопротокол на ЗГТ без блокады происходит в такой же последовательности, только без назначения агонистов ГнРГ. Постоянный мониторинг гормонального состояния с помощью анализов позволяет своевременно корректировать дозировки назначаемой терапии и поддерживать уровень гормонов в плазме крови на необходимых показателях.
Крио ЭКО в естественном цикле протекает плавно и размеренно, без агрессивного влияния гормонов «извне». О наступившей овуляции узнают при помощи УЗИ, так как почувствовать овуляцию могут только некоторые женщины. Да и не всегда эти ощущения объективны. Вот некоторые проявления:
Но полагаться на свои чувства нецелесообразно, уж очень велики ставки. Ультразвуковой контроль надежнее. Перенос осуществляется спустя несколько дней. При проведении криопротокола в естественном цикле сдается кровь на гормоны. По необходимости рекомендуется поддержка лютеиновой фазы – подключение прогестерона.
В исключительных случаях, когда у женщины уже было несколько неудачных попыток с другими видами подготовки, прибегают к криопротоколу в стимулированном цикле. Отличительной чертой этой схемы является назначение ХГЧ, под действием которого стимулируется рост фолликула и эндометрия.
Иногда доктора, учитывая особенности предыдущих попыток и индивидуальные реакции организма, могут применять комбинированную подсадку, когда вместе с замороженными эмбрионами подсаживают «свежие». Перемещение в матку происходит в два этапа: сначала переносят свежие (на 2–3 день) и затем замороженные (на 5–6 день).
Какой бы ни назначили вам криопротокол:с ЗГТ, блокадой, в естественном или стимулированном цикле – точно придерживайтесь рекомендаций вашего «родного» доктора, сообщайте об изменениях в самочувствии, ведь ответственность за результат вы несете вдвоем. А значит, и радость разделите тоже с ним.
По материалам stanumamoy.com.ua
Криоперенос эмбриона – одна из дополнительных процедур в цикле ЭКО. Производится в случае созревания и оплодотворения большого количества (4-6 и более) здоровых яйцеклеток.
Обычно женщине переносят от 1-2 до 4-х оплодотворенных яйцеклеток, из которых может прижиться одна, две, три, все четыре или ни одной. Остальные жизнеспособные эмбрионы не подсаживают, а советуют сразу использовать для заморозки. Если свежий протокол ЭКО не был успешным, полученный биоматериал пригодится в дальнейшем для криопереноса.
В случае успешной имплантации сразу нескольких зародышей в матке по желанию пациентки и по медицинским показаниям делают редукцию самых слабых из них.
Эмбрионы в криохранилище могут содержаться месяц-два и более (до 5-10 и даже 20 лет) на платной основе. Пара в любой момент может воспользоваться своими замороженными эмбрионами, в том числе и для суррогатного материнства.
Криоконсервация человеческих зародышей – это глубокая заморозка последних с помощью криопротектора в жидком азоте при температуре до -196°С. Используется при лечении бесплодия методом ЭКО и в других случаях. Выделяют обычную криоконсервацию, при которой температура снижается постепенно, а весь процесс занимает несколько часов, и 15-минутную витрификацию (быструю заморозку и размораживание). Последний способ считается более современным и эффективным, обеспечивая выживаемость 88% оплодотворенных яйцеклеток (при оттаивании чаще всего разрушаются именно некачественные эмбрионы).
Полученный вследствие криоконсервирования биологический материал используют как в естественном цикле (если женщина здорова), так и в цикле с дополнительной гормональной терапией, способствующей росту слизистой матки.
Правильное размораживание эмбриона – основа его успешной подсадки в криопротоколе ЭКО. Но даже если после криоконсервации эмбрионы утратили часть жизнеспособных клеток (до 50%), на ранних стадиях развития эти клетки, как правило, восстанавливаются без риска для ребенка. Степень возможных повреждений оценивает эмбриолог.
При ЭКО всегда нужно надеяться на успех с первой попытки, но готовиться к 3-4 подходам, и криоперенос в этом смысле является одним из эффективных способов повысить шансы на зачатие без риска возникновения синдрома гиперстимуляции яичников, их преждевременного истощения при многоразовых попытках экстракорпорального осеменения. Данный метод имеет свои достоинства:
срок хранения зародышей не влияет на криоперенос.
статистика беременностей в криопротоколе ниже, зато эмбрионы, перенесшие заморозку, считаются более жизнеспособными в дальнейшем;
Криоперенос разрешается делать только при отсутствии различных факторов, снижающих вероятность имплантации. Поэтому условиями для криопереноса являются:
Перенос размороженных зародышей осуществляется только после предварительной консультации, обследования репродуктолога. Возраст размороженного эмбриона должен совпадать с количеством дней, прошедших после овуляции, но разница в 1 день не существенна.
При наличии гинекологических проблем подготовка к криопереносу состоит в гормональной терапии. Если у женщины есть патологии эндометрия, подготовка к криопереносу заключается в блокаде гипофиза, гормонального фона. Женщине вводят эстрогены, способствующие наращиванию слоя эндометрия, затем назначают прогестероны для подготовки слизистой к имплантации.
В естественном цикле, если женщина здорова, не используют медикаменты. На 7-10-й день обязательно посетите врача, ведущего протокол ЭКО, сделайте УЗИ. Если овуляция наступила, эмбрионы следует разморозить и через несколько дней осуществить перенос. По статистике, если эмбрионы после оттаивания сохранили способность к развитию, процент беременностей на 1 криоперенос составляет 34%.
1. Подготовительные меры к криопереносу:
3. Медикаментозная поддержка лютеиновой фазы.
- УЗИ на 3-5 день цикла (если будут обнаружены кисты яичников, проблемы с эндометрием, перенос отменят);
- мониторинг роста фолликула, слизистой не позже 11 дня цикла;
- приема прогестерона, определение даты переноса.
2. Перенос размороженных зародышей и тест на беременность.
Ощущения после криопереноса ничем не отличаются от ощущений женщины после пересадки свежих зародышей. Может слегка побаливать низ живота, увеличиться грудь. Появление необильных кровяных выделений также не должно вызвать панику, но обратиться к врачу все-таки стоит (особенно если присутствуют болезненные ощущения).
После переноса размороженных зародышей беременность должна протекать в нормальной психологической обстановке. Женщина не должна волноваться, испытывать стресс, перегрузки. Важен режим дня, крепкий ночной сон, отдых, поддержка близких.
Старайтесь не думать о своем положении, отвлекитесь на что-нибудь приятное.
В целом, криопротокол вызывает больше сомнений, чем обычное ЭКО, но забеременевшие и родившие женщины подтверждают, что даже при 3-4-х безуспешных попытках не следует останавливаться, тем более что с каждым годом медицина делает успехи в борьбе с бесплодием. На практике существуют случаи, когда в матке приживалось более 1 размороженного эмбриона.
Каждый третий перенос оттаявшего эмбриона в матку заканчивается беременностью. Успешность процедуры зависит от качества зародышей, опыта и профессионализма эмбриологов, оборудования клиники, применяемых методик заморозки (быстрая заморозка и дешевле и эффективнее).
При ЭКО в матку переносят эмбрионы (их должно быть не более четырех) и бывает так, что все они нормально развиваются. Поэтому в таком случае является актуальным криоперенос. «Лишние» эмбрионы изымаются из организма и замораживаются. В дальнейшем криоперенос дает возможность провести повторную беременность, но процесс уже будет более быстрым, так как не придется ждать созревания фолликул, выхода зрелой яйцеклетки и осуществлять ее оплодотворение.
Как правило, после криопереноса эмбрионов не должно быть никаких странных, а тем более болезненных ощущений. Но в некоторых случаях бывают легкие боли внизу живота, грудь может немного увеличиться, а также могут появиться необильные кровяные выделения. Паниковать не стоит, ведь все это зависит от строения организма женщины. Но и игнорировать такие процессы не стоит, лучше сразу обратиться к врачу за консультацией.
Стоит помнить, что беременность после криопереноса должна протекать в нормальной обстановке. Необходимо знать, как правильно вести себя после такой процедуры:
нужно постараться отвлечься от мысли об этом процесс и стараться получать только позитивные эмоции;
Через две недели после криопереноса нужно сделать анализ ХГЧ, по результатам которого можно будет определить вероятность беременности. Чем ниже показатель ХГЧ, тем меньше шансов на беременность. Но даже в таком случае не стоит впадать в депрессию, ведь современная медицина способна на многое, и рано или поздно беременность наступит.
Благодаря криопереносу женщине не придется делать повторную стимуляцию овуляции, мужчине – сдавать сперму, а криопротокол будет более коротким.
Начиная с этого момента, стартует отсчет дня криопереноса 3-дневных или 5-дневных зародышей. При этом следует иметь в виду, что для замораживания и культивирования бластоцист используют другие среды, чем для зародышей, которым 3 дня. Если Вы собираетесь переводить эмбрионы в другую клинику, важно, чтобы среды культивирования до и после заморозки, метод замораживания, техника оттаивания совпадали.
2. Перенос 5-суточных зародышей в матку / культивирование 3-суточных зародышей.
Через 10-14 дней после подсадки сдайте кровь на ХГЧ, чтобы определить наличие беременности.
По отзывам женщин, первому в их жизни криопереносу предшествовали волнения и сомнения по поводу различных нюансов: совпадает ли возраст эмбриона после размораживания с днем от даты овуляции, не грозит ли здоровью будущего малыша заморозка, можно ли попытаться зачать естественным путем в криопротоколе, можно ли перевести эмбрионы из одного криохранилища в другое. Женщины интересуются, что нужно знать при этом о методах заморозки, оттаивания, о питательных средах.
Все эти волнения часто преувеличены вследствие информации о крайне редких случаях гибели всех оттаявших зародышей. Если у бесплодной пациентки всего 2-3 замороженных эмбриона, ее волнения усиливаются. Женщины стремятся узнать, есть ли признаки хорошей переносимости эмбрионами заморозки, но таких признаков нет, поэтому остается только надеяться на профессионализм врачей.
Каждый год благодаря криотехнологиям на свет появляются десятки тысяч детей. На данный момент не было замечено каких-либо отклонений в развитии таких малышей, но исследования в этой области еще находятся на начальной стадии.
Благодаря общему снижению расходов на стимуляцию овуляции при каждой попытке, криоконсервация дает возможность парам предпринимать больше попыток зачатия, что значительно повышает шансы на беременность.
Вопрос Борису Александровичу Каменецкому.
Борис Александрович. здравствуйте!
Я Ваша пациентка. мне 33 года.
У меня спаечный процесс 3 степени(был определен после лапароскопии в 2012г. )
Также в сентябре 2012 года проведена гистероскопия с выскабливанием полости матки. Диагноз-аденомиоз 1 ст. Потом отдали результат гистологии( с ним история мутная,поэтому вызвала некоторые сомнения у моего гинеколога)-там диагноз -гиперплазия эндометрия.
в октябре 2012 года (через 2 цикла после выскабливания)-свежий протокол. ЭКО+ИКСИ, 12 яйцеклеток, все оплодотворились. Перенос 1 5-ти дневного высочайшего класса. ХГЧ-о.
Менструация-один цикл отдыха и 30 ноября-крио, перенос 2х «отличников».
На первом УЗИ-два плодных яйца, одно-замершее, второе -ок, сердцебиение, размер-все в норме.
Беременность сохранили с трудом(на 6й неделе-генеральная отслойка ПЯ( размерами не менее 2/3 площади ПЯ), Сохраняющая терапия чуть ли не до 32й недели(точно не помню уже). В августе 2013 года-плановое КС. У нас чудесная дочь! Спасибо Вам.
Грудное вскармливание до 7 мес, потом плановое обследование у гинеколога. Я попросила подобрать мне ОК, с целью сохранить и подготовить эндометрий к следующему крио-протоколу(помня о аденомиозе и. возможно гиперплазии). Гинеколог назначила ОК,однако, тут же отменив,в связи с тем,что у меня есть серьезное противопоказание-мигрени.
Теперь,собственно -вопрос(спасибо,что дочитали).
Летом( в августе) 2015 года нашему ребенку будет 2 года. Примерно с мая мы были бы готовы приступить к активному планированию второго КРИО( у нас осталось 5 криошек)
Что Вы скажете по поводу нашей ситуации?
1. Надо ли нам с моим гинекологом подобрать какую-то иную терапию по сохранению(подготовке)моего эндометрия-ведь до запланированной (пока только нами, без вашего совета) процедуры переноса КРИО-чуть меньше года. Это немало,как мне кажется.
2. Потребуется ли какое-либо обследование перед процедурой?(вообще, в принципе)
3. Нужна ли будет очная консультация и за какой срок до этого?
4. Проводится ли ПГД на КРИО-шках(ужасно дилетантски выражаюсь,уж простите). Мои доводы-мой возраст, мои личные переживания во время всех скринингов просто сводят с ума и меня и всю семью, смущает замершее ПЯ в крио-протоколе( эмбрион был отличного класса, но замер,вероятно, проблема генетическая?)ну и пол было бы неплохо выбрать.
5. Возможен ли перенос ОДНОГО эмбриона(ведь замораживают в паре?) Я не хочу,честно, риска двойни, но и терять второго,парного эмбриона размораживанием-замораживанием не хотелось бы.
6. Известно ли Вам -когда Вы будете в отпуске в 2015 году( совсем странный вопрос:ab:)
Статистика показывает, что перенесение эмбрионов после криопереноса в полость матки в естественном цикле проходит удачно в большинстве случаев. Опять таки, все зависит от возможностей женского организма. Криоперенос помогает сохранить оплодотворенные яйцеклетки на протяжении пяти лет. В любое время их можно разморозить и провести процедуру имплантации эмбриона в матку. Это довольно удобно, ведь у женщин не всегда могут созревать фолликулы, на что влияет множество причин.
Экстракорпоральное оплодотворение все больше приобретает популярность среди пар в последние годы. К услугам репродуктологов прибегают, если долгое время не получается зачать малыша или если оплодотворение не наступает по некоторым веским причинам. Во время экстракорпорального оплодотворения женский организм подвергается гормональной коррекции. Одним из важных этапов этой схемы является перенос бластоцисты. Именно о нем и пойдет речь в статье. Вы узнаете, как происходит перенос бластоцисты в криопротоколе, коротком или длинном протоколе. Также выясните, какие ощущения женщина может испытывать после него. Стоит отметить, что исход событий может быть как положительным, так и отрицательным.
Большинство докторов, генетиков и репродуктологов говорят о том, что перенос бластоцисты – это примерно 60 процентов успеха. Тогда как трехдневные эмбрионы имеют вероятность закрепиться в детородном органе всего на 30 процентов. Почему же идет такое разграничение? Все очень просто.
Бластоциста после переноса готова сразу же внедриться в эндометрий, то есть имплантироваться. Трехдневные же эмбрионы при естественном оплодотворении находятся еще в фаллопиевой трубе. Чтобы добраться до матки, им нужно еще в среднем двое суток. Именно поэтому в таких ситуациях возникает риск неудачи.
Несомненным плюсом переноса бластоцисты является большая вероятность удачного исхода. Однако у манипуляции есть еще и минусы. Некоторые лаборатории не способны создать условия для выживания эмбрионов в таком состоянии. Поэтому часть их гибнет еще на четвертые сутки. Репродуктологи же отмечают, что такая же вероятность выживания была бы и в полости матки, если бы трехдневки были подсажены. Бластоциста – это набор клеток, готовый вылупиться из своей оболочки и имплантироваться в матку. На этом этапе развития зародыша больше шансов обнаружить какие-либо отклонения.
Часто при получении большого количества яйцеклеток оплодотворенные эмбрионы замораживаются. Обычно эта процедура осуществляется на третьи сутки. Однако при наличии определенных условий заморозка может быть проведена и с бластоцистой. Условия хранения зародышей с пятидневным развитием такие же, как и у трехдневок.
Когда возникает необходимость в их использовании, клетки подвергаются обратному преобразованию и вводятся в матку женщины. Имплантация бластоцист в криопротоколе имеет такую же вероятность, как и в обычном. Изменяются в этой ситуации лишь условия подготовки женщины.
После извлечения из организма женщины яйцеклеток их обратная подсадка происходит ровно через 5 дней. Осуществляется перенос бластоцист, ХГЧ — инъекция вводится сразу. После этого женщина должна некоторое время находиться в состоянии покоя. Большинство переносов производятся под легким обезболиванием. Если есть необходимость, то осуществляется контроль за состоянием женщины посредством ультразвуковой диагностики. Может ли бластоциста поделиться после переноса? Теоретически это возможно. Ведь после подсадки клетки проходят важный этап – вылупление. Лишь после этого они имплантируются в матку. Однако такой исход событий бывает очень редко.
После манипуляции пациентка внимательно следит за своими ощущениями. Также женщина должна соблюдать прописанный ей режим и принимать медицинские препараты. Большая их часть – гормоны. Какие бывают ощущения при удачном стечении обстоятельств? Рассмотрим ниже.
Когда полосатятся тесты после переноса бластоцисты? Этим вопросом задается каждая женщина после экстракорпорального оплодотворения. Положительный результат теста на беременность вы можете увидеть сразу после манипуляции. Однако это не будет означать, что вы беременны. Стоит немного прояснить данную ситуацию.
После пересадки бластоцист женщине вводят инъекцию хорионического гонадотропина. Этот гормон начинает самостоятельно вырабатываться при естественной беременности уже сразу после оплодотворения. Он готовит эндометрий и матку к новому состоянию. И именно на него реагирует большинство тестов на беременность. Другими словами, проведенное исследование покажет вам наличие данного гормона в организме. Однако это будет лишь реакция на укол. Постепенно искусственный ХГЧ выводится, и при наступлении имплантации начинает вырабатываться собственное вещество. Происходит это примерно на 7-10-е сутки после переноса. Именно тогда вы можете с вероятностью 70 процентов получить верный результат теста на беременность.
Ощущения при удачном переносе бластоцисты мало чем отличаются от обычной беременности. После имплантации женщина может чувствовать легкую тошноту и головокружение. Многие будущие мамочки жалуются на слабость и обмороки. Также возникает нагрубание молочных желез, и повышается их чувствительность. Все это — косвенные признаки беременности.
Стоит отметить, что женщина иногда может чувствовать все описанные признаки только по причине развития побочных эффектов. Ведь будущей маме на этом этапе планирования приходится принимать множество препаратов, большая часто которых – гормоны.
Вы уже знаете, что сразу после переноса бластоцисты женщине делается инъекция, содержащая ХГЧ. Если сдать анализ крови на определение гормона на следующие сутки, то вы получите недостоверный результат. Однако сразу после имплантации начинает вырабатываться свой гонадотропин. Именно поэтому узнать об успешном исходе можно только при регулярном проведении исследований. При помощи сравнительного анализа можно определить, с какой скоростью растет или уменьшается уровень ХГЧ.
Врачи настоятельно не рекомендуют проводить подобные обследования. Ведь это может привести к лишним переживаниям и стрессам. Женщине же после экстракорпорального оплодотворения нужен покой и положительные эмоции. Медики рекомендуют сдавать кровь на установление в ней хорионического гонадотропина лишь через 10 дней после переноса.
Вы узнали о том, что такое перенос бластоцисты при ЭКО. Как вы видите, при такой методике вероятность положительного исхода выше. Именно поэтому стоит обязательно проконсультироваться с несколькими специалистами и узнать схему их работы. Прислушивайтесь к себе, и сердце обязательно подскажет вам о положительном результате проведения протокола. Успехов!
При проведении процедуры ЭКО. женщине делают пункцию яичников. После пункции полученные яйцеклетки оплодотворяются. Таким образом, можно получить от 2 до 6 и более эмбрионов. Как правило, в полость матки переносят 2-3 эмбриона. Остальные могут быть сохранены. Оставшиеся эмбрионы могут понадобиться, если данный протокол ЭКО закончится неудачей. Эмбрионы могут сохраняться несколько лет. Что же такое криоперенос эмбрионов ?
Чтобы эмбрионы были способны восстановить свои жизненные способности, они подвергаются криоконсервации. Иначе говоря, они замораживаются.
Такое сохранение эмбрионов помогает женщине избежать повторной гиперстимуляции яичников и процедуры пункции яичников. Также криоконсервация поможет забеременеть от мужа, который потерял способность к зачатию.
При обычной криоконсервации температура эмбрионов медленно снижается. Перед этим к эмбрионам добавляется криопроектор. Это специальное вещество, которое внутри клетки замещает воду и не дает образовываться кубикам льда. При таком способе криоконсервации выживаемость эмбрионов составляет 80%.
Существует более современный способ криоконсервации – витрификация. Данный способ характеризуется очень быстрым замораживанием эмбрионов. Если при обычной криоконсервации процесс охлаждения занимает несколько часов, то при витрификации весь процесс занимает около 15 минут. Размораживание происходит также быстро. Витрификация повышает шансы на выживание эмбрионов. В среднем жизнеспособными остаются 88% эмбрионов.
Если женщина здорова, то подсадка криоконсервированных эмбрионов может происходить в естественном менструальном цикле. Однако, чаще всего перед переносом эмбрионов женщина получает гормональную терапию. Данная терапия способствует своевременному росту эндометрия и его созреванию.
Основой успешной подсадки эмбриона служит его правильное размораживание. После размораживания эмбрионы оцениваются врачом эмбриологом. Как правило, после криоконсервации эмбрионы имеют более половины жизнеспособных клеток. На ранних стадиях развития эмбриона, клетки могут восстановиться без риска для здоровья будущего ребенка. Такая способность эмбрионов называется эмбриональная регуляция.
Гибель всех эмбрионов при криоконсервации происходить лишь в 5% случаев.
Стоит помнить, что наступление беременности наступает только при каждом третьем криопереносе эмбрионов. Судить о наступлении или не наступлении беременности можно через 10-14 дней после переноса эмбрионов в полость матки. Беременность определяется по уровню ХГЧ.
По материалам zovmiloserdia.ru
Беременность по правилам и без. МАМАМИ БУДУТ ВСЕ!
лека » 29 май 2010, 15:48
Млин, это что же снежинки при разморозке погибнуть могут?
TaнechKa » 29 май 2010, 16:13
Млин, это что же снежинки при разморозке погибнуть могут?
К сожалению могут(((
Но я надеюсь на лучшее
Мелочь пузатая » 29 май 2010, 16:30
Gane » 11 сен 2010, 07:20
звездо4ка » 11 сен 2010, 08:54
Леля_mama » 04 окт 2010, 07:49
Аленушка76 » 04 окт 2010, 11:31
Леля_mama » 04 окт 2010, 19:58
Натараджа » 04 окт 2010, 23:18
Аленушка76 » 05 окт 2010, 07:43
Леля_mama » 05 окт 2010, 08:14
Аленушка76 » 05 окт 2010, 09:37
Натараджа » 05 окт 2010, 09:41
Леля_mama » 05 окт 2010, 17:04
Леля_mama » 11 окт 2010, 07:32
Натараджа » 11 окт 2010, 10:08
Леля_mama » 11 окт 2010, 10:28
А до месюков сколько колола? И что значит докупала. по одной ампуле что ли? А где так можно купить?
Натараджа » 11 окт 2010, 12:38
Slavna » 24 окт 2010, 15:07
Леля_mama » 24 окт 2010, 15:11
Меня в следующем цикле берут после свежего. После УЗИ естественно и если все нормально будет.
Slavna » 24 окт 2010, 17:35
Меня в следующем цикле берут после свежего. После УЗИ естественно и если все нормально будет.
Лелечка. пусть все будет нормально. лови на победный беременный крио-протокол.
@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@




Леля_mama » 24 окт 2010, 18:06
Блэки » 02 ноя 2010, 15:38
Леля_mama » 02 ноя 2010, 15:50
Блэки » 02 ноя 2010, 15:52
Малюся » 01 дек 2010, 20:14
Девочки,а на кокой эндометрий пероносят?или не важно как там он,все равно ж прогинова идли дивигель.
у меня врач говорит что будет крио в ец,и просил чтоб посмотрела на узи на 9-10 день эндометрий и фолик. фолик 16мм,а эндометрий всего 5 мм. я так расстроилась. и вообще никуда не пошла,а в следующем цикле неуспеваю вообще ничего. уж после нового года поеду. как думаете?это совсем плохой эндометрий?
MaryLand » 01 дек 2010, 21:30
Леля_mama » 03 дек 2010, 16:01
Малюся писал(а): Девочки,а на кокой эндометрий пероносят?или не важно как там он,все равно ж прогинова идли дивигель.
у меня врач говорит что будет крио в ец,и просил чтоб посмотрела на узи на 9-10 день эндометрий и фолик. фолик 16мм,а эндометрий всего 5 мм. я так расстроилась. и вообще никуда не пошла,а в следующем цикле неуспеваю вообще ничего. уж после нового года поеду. как думаете?это совсем плохой эндометрий?
Мимоза » 25 янв 2011, 15:04
Натараджа » 28 янв 2011, 02:17
По материалам www.ostrov-kenguru.ru
 NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.
NEOSENSYS.COM Симптомы, диагностика и методы лечения заболеваний.